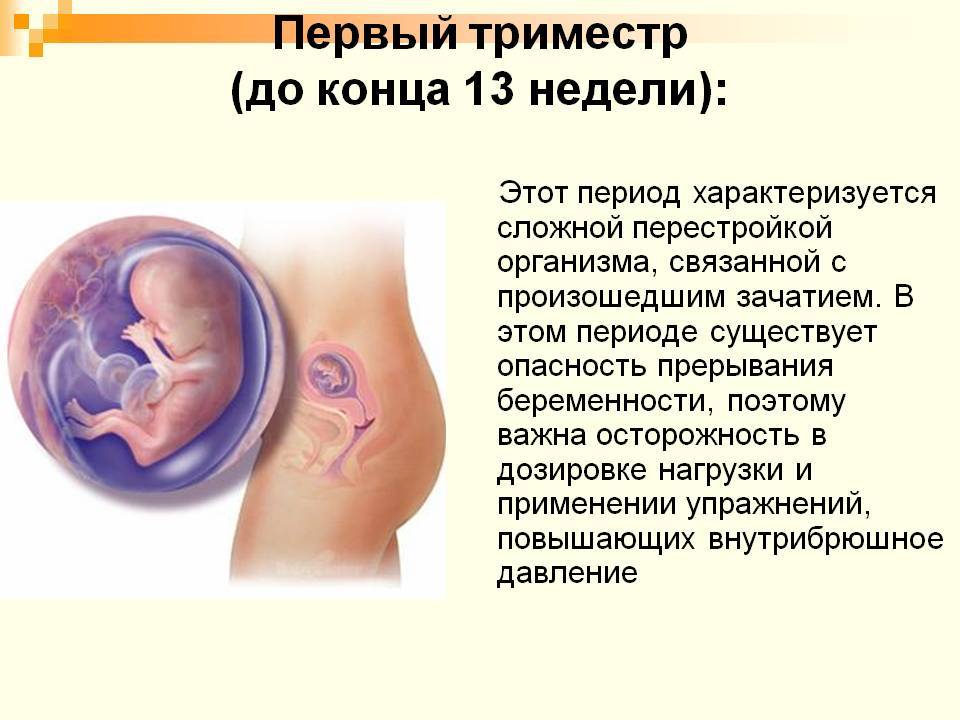
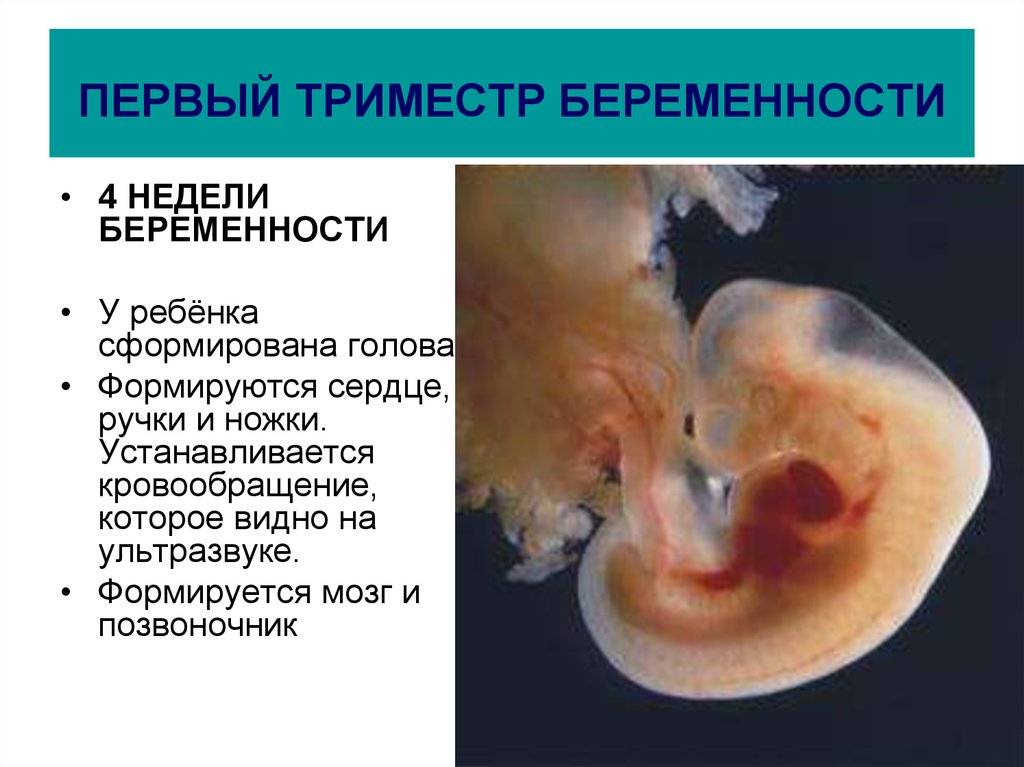
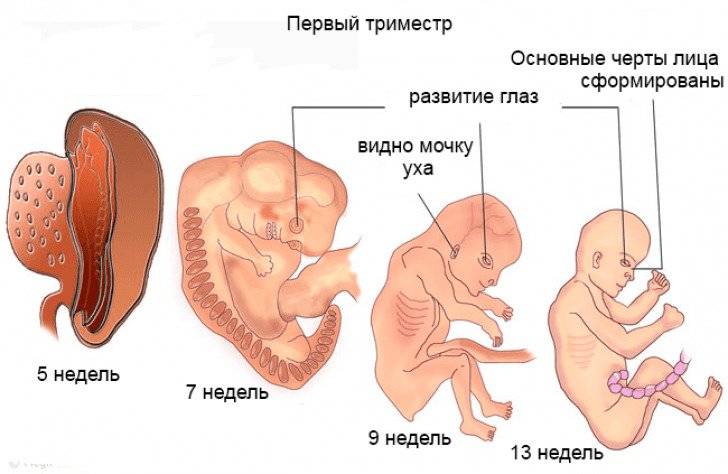
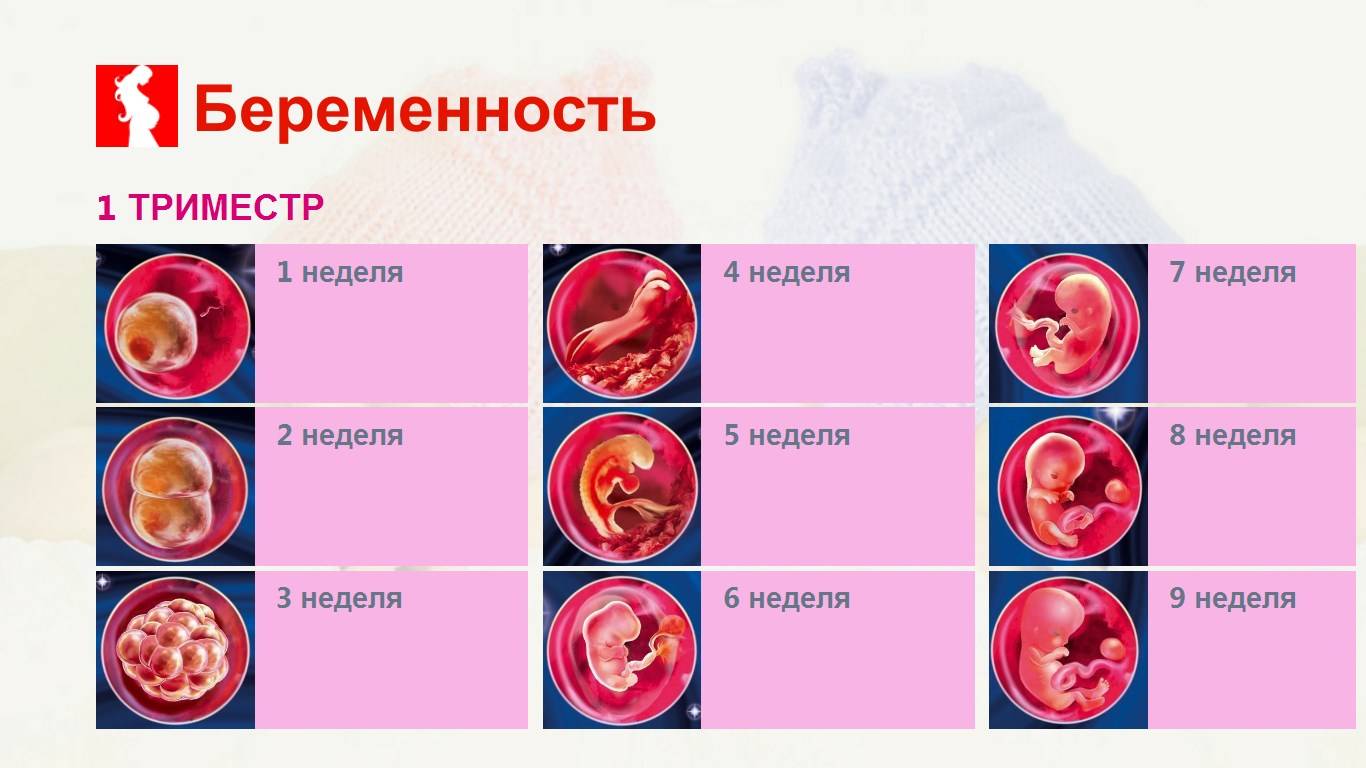
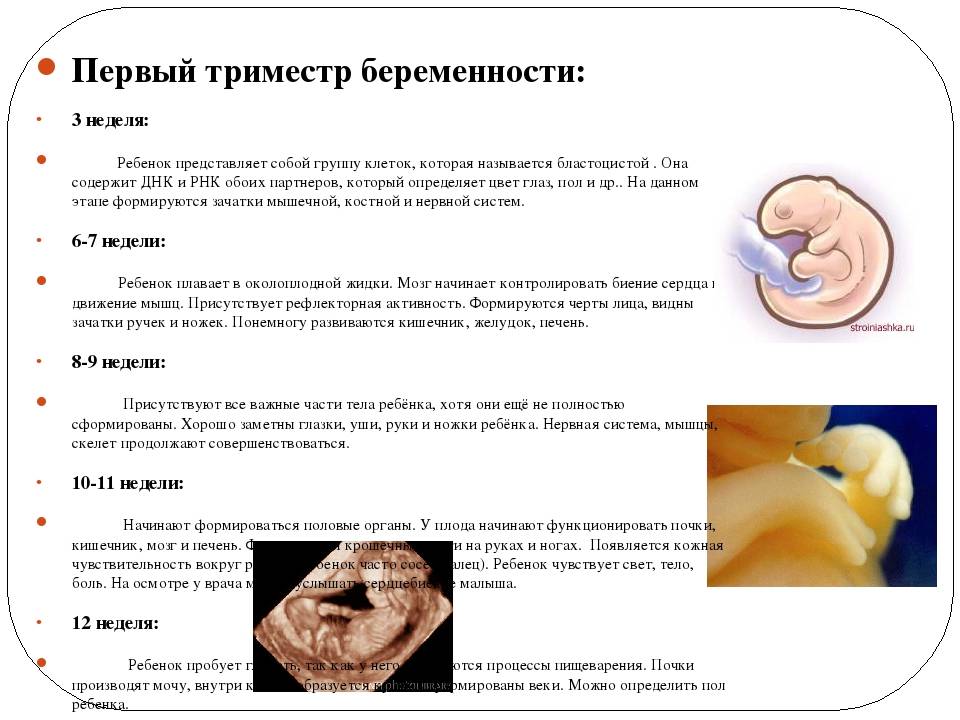
ФАКТОРЫ РИСКА
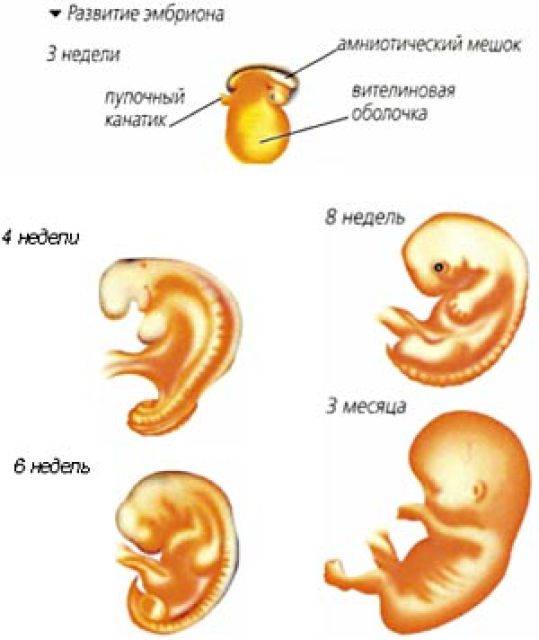
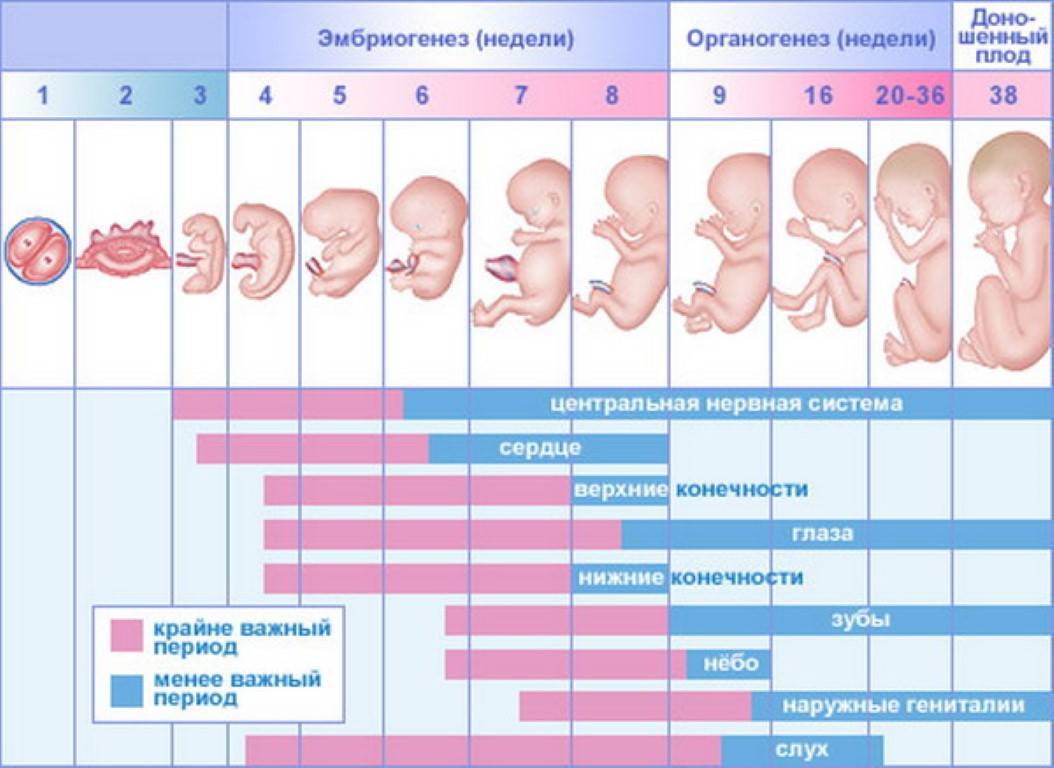
На 7-й неделе беременности, когда закладываются жизненно важные органы, ваш кроха еще достаточно уязвим, поэтому на данном этапе возможны пороки в развитии
Для того чтобы такого не произошло, очень важно придерживаться правильного образа жизни и отказаться от всех вредных привычек (к сбою в организме ребенка могут привести наркотики, алкоголь, курение, медикаменты, инфекции).. На возникновение патологии влияет и генетический фактор, поэтому, если вы относитесь к группе риска, обязательно посетите врача-генетика
Из-за пороков в развитии на 6 – 7-й неделе беременности случаются выкидыши или замирание плода. И если вы заметили выделения крови любой интенсивности и при этом поднялась температура тела, появились боли в животе или пояснице, сразу же обратитесь к врачу.
На возникновение патологии влияет и генетический фактор, поэтому, если вы относитесь к группе риска, обязательно посетите врача-генетика. Из-за пороков в развитии на 6 – 7-й неделе беременности случаются выкидыши или замирание плода. И если вы заметили выделения крови любой интенсивности и при этом поднялась температура тела, появились боли в животе или пояснице, сразу же обратитесь к врачу.
Особенно осторожными должны быть женщины, у которых в прошлом был выкидыш или замершая беременность. Посоветуйтесь с врачом о возможности сексуальных отношений на этом сроке. Иногда доктор может запретить интимную близость вплоть до окончания вынашивания ребенка.
Не только на 7-й неделе беременности, но и на всем ее протяжении вам нужно быть очень внимательной к собственному самочувствию. Не стоит игнорировать любой дискомфорт в области живота, контролируйте характер влагалищных выделений: на этом сроке в норме они имеют молочный цвет, однородную консистенцию и чуть уловимый кисловатый запах. Если выделения стали зелено-серыми или желтыми, начали неприятно пахнуть и изменили консистенцию на 7-й неделе беременности, значит положение осложнилось урогенитальной инфекцией, которую срочно нужно лечить.
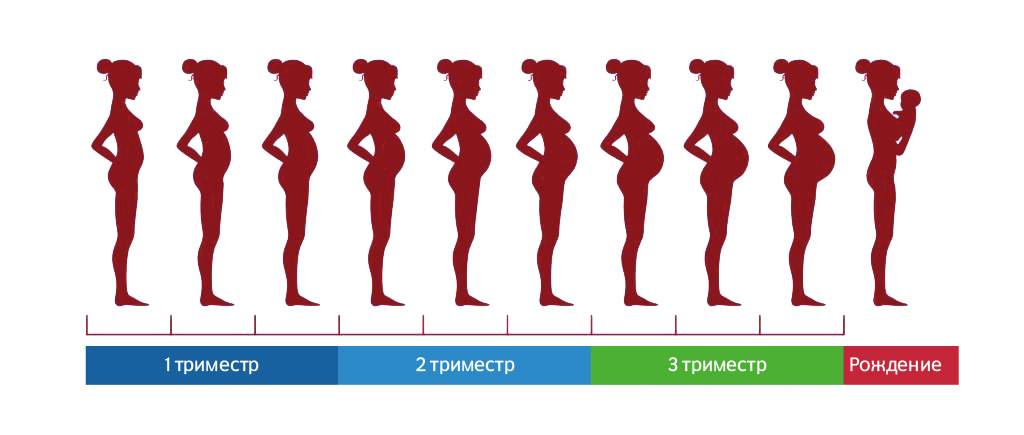
Некоторые особенности питания в разных триместрах
При продумывании рациона беременной женщины важно помнить, что употребляемая ею пища должна обеспечить, с одной стороны, рост и развитие плода, а с другой — потребности самой женщины, с учетом всех изменений, которые переживает тело будущей мамы.
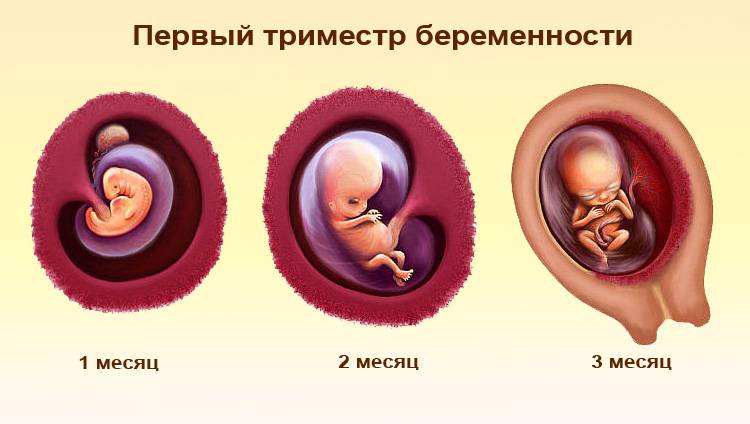
Объем и соотношение биологически и энергетически полезных веществ, необходимых для обеспечения потребностей будущей мамы, зависит от срока. В первой половине беременности (особенно в первом триместре) потребности организма практически не меняются.
Такие изменения начинают происходить во второй половине беременности. Это связано с заметным ростом плода и плаценты, а также с изменениями в работе желудочно-кишечного тракта, печени и почек, которые обеспечивают циркуляцию и выведение продуктов обмена веществ и мамы, и плода.
В соответствии с этими особенностями во второй половине беременности важно повысить содержание белка, кальция, железа, пищевых волокон, витаминов и микроэлементов в рационе и ограничить потребление соли.
Как определить срок беременности
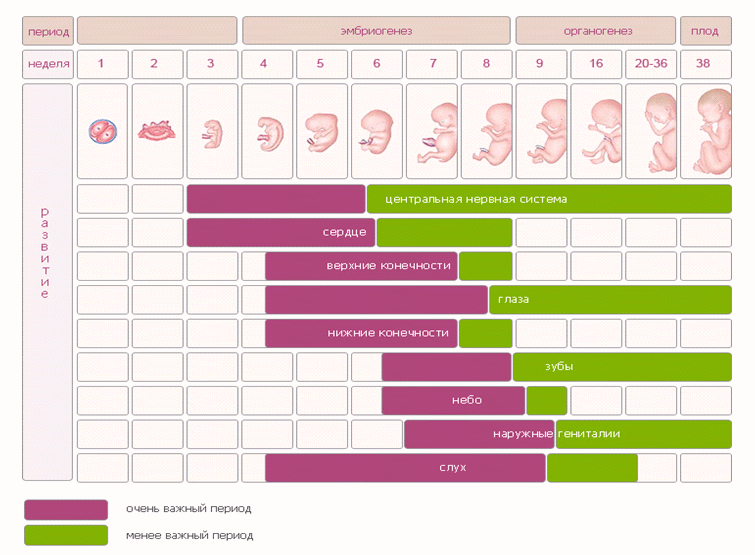
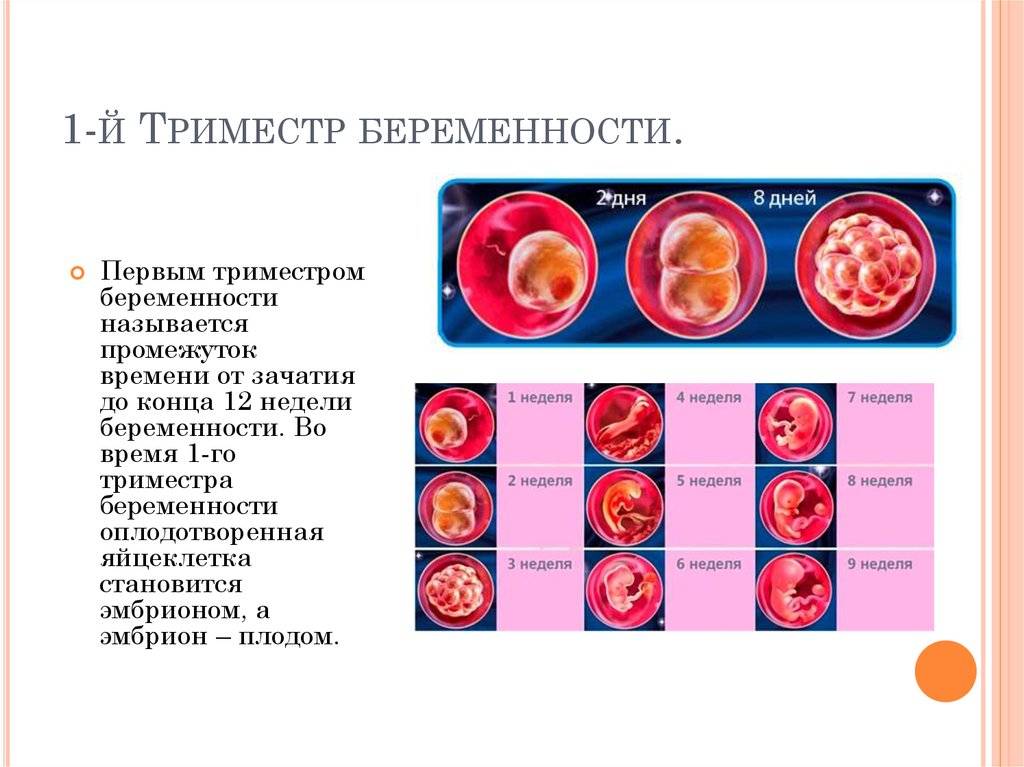
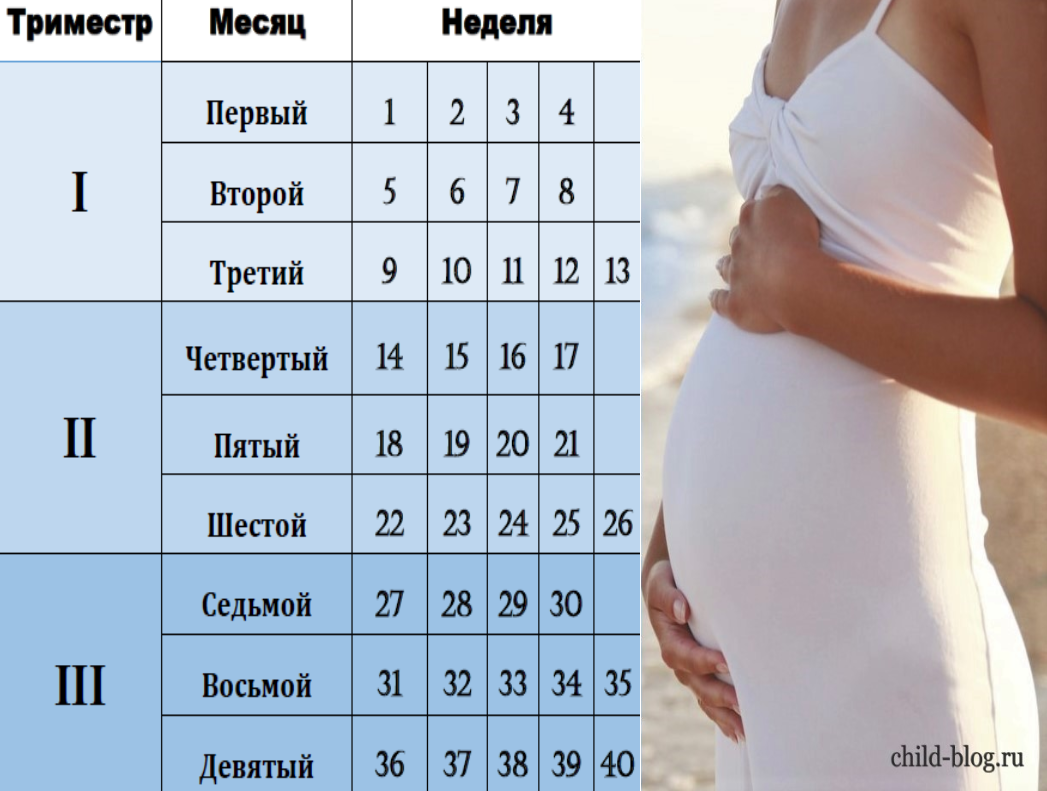
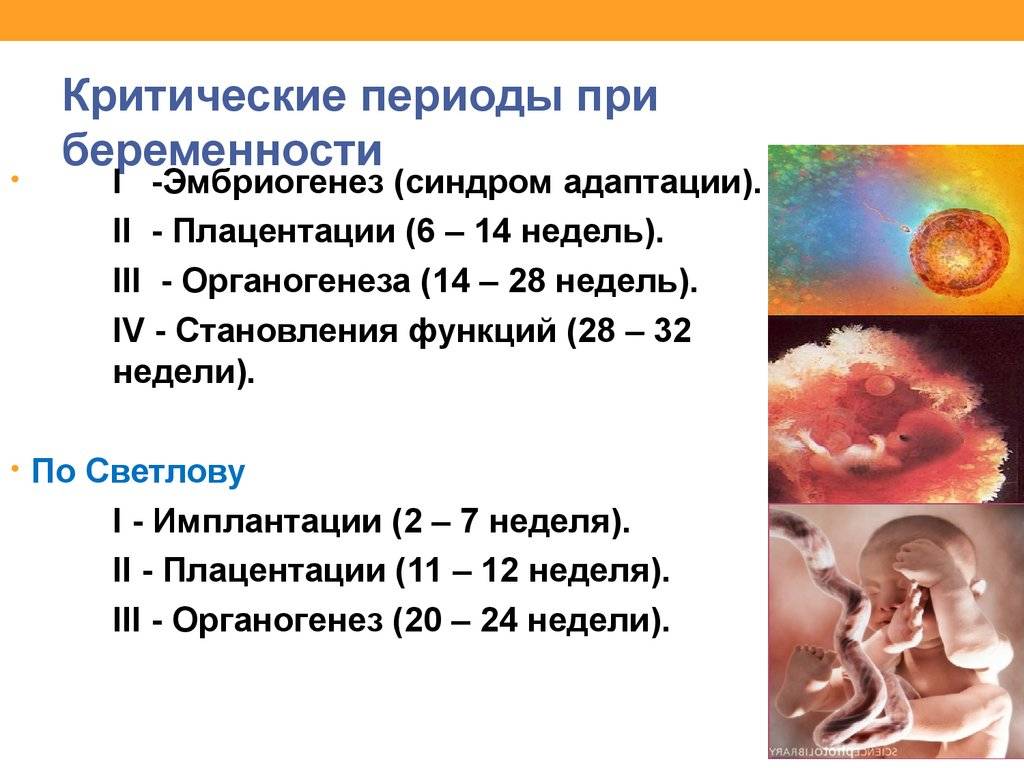
Условно весь период беременности делят на 3 триместра по 12-13 недель в каждом. Выделяют акушерский и эмбриональный сроки беременности. Акушерский начальной точкой отсчета подразумевает первый день последней менструации, эмбриональный – день предполагаемого зачатия. И поскольку менструальный цикл всегда индивидуален, а овуляция происходит не в один и тот же день (примерно на 14-й, но возможны варианты), акушерский срок всегда на 2-3 недели больше эмбрионального.
Фактически получается так, что в первые 1-2 недели акушерского срока сама беременность еще и не наступила – зачатие не произошло, но начался новый менструальный цикл, неоплодотворенная яйцеклетка вышла, давая возможность молодой, созревающей яйцеклетке выполнить свою биологическую функцию – организм будущей мамы готов к зачатию. Гинекологи в процессе наблюдения беременной ориентируются именно на акушерский срок, поскольку дата последних месячных известна всегда, а вот день, в который произошло зачатие, установить порой непросто.
Плацента и желточный мешочек на УЗИ
Жизнеобеспечение развивающегося плода в период внутриутробного развития происходит через плаценту (детское место). Так плод снабжается кровью и питанием. Исследование показывает, есть ли определенные аномалии или угрозы осложнений беременности по положению плаценты. Низкое положение места по отношению к дну матки — нехороший признак. Состояние требует постоянного наблюдения. В процессе вынашивания плода положение плаценты может измениться в правильную сторону. Внесет определенность УЗИ во втором триместре.
К концу первого и началу второго триместра формируется желточный мешок. Этот временный орган указывает на жизнеспособность эмбриона. Если форма мешочка на стороне брюшины искривлена, увеличена или уменьшена, это тревожный сигнал
В мешочке находится необходимое количество жизненно важного желтка, который заменяет функции печени, селезенки и даже поставляет первичные половые клетки, формирующие иммунитет и обмен веществ
Миф 3. Если во время беременности резко бросить курить, у ребенка будет стресс

Курение и беременность несовместимы, а мифы о том, что резкий отказ от вредной привычки навредит малышу, не имеют под собой никаких оснований. Каждый перекур приводит к сужению сосудов в организме будущей мамы и фактически не дает малышу дышать. Также табачный дым содержит токсины, смолы и угарный газ, которые могут отрицательно повлиять на развитие ребенка. Особенно негативно курение сказывается на дыхательной и репродуктивной системах малыша.

Врачи рекомендуют отказаться от курения еще при планировании беременности. Если вы узнали, что беременны, не успев избавиться от вредной привычки, сделайте это как можно быстрее. Возможно, вашим союзником в борьбе с сигаретой станет токсикоз — часто в первом триместре женщинам становится противен запах табачного дыма, и они легко и быстро бросают курить.
В вопросах курения и беременности разделить мифы и реальность совсем несложно — при вынашивании малыша и кормлении женщина обязана полностью избавиться от вредной привычки, и никаких компромиссов быть не может.
Что делать после выздоровления?
Если женщина успела переболеть ковидом во время беременности, она подлежит более тщательному мониторингу и наблюдению.
Всем перенесшим легкую или среднетяжелую форму заболевания каждые 4 недели с 1-го по 3-й триместр проводится УЗИ для оценки динамики роста плода, индекса амниотической жидкости, при необходимости — с оценкой кровотока в артерии пуповины .
После тяжелых форм заболевания требуется более интенсивное ультразвуковое, допплерометрическое и КТГ-наблюдение.
Если женщина заболела ковидом во время беременности — в 1-м или в начале 2-го триместра, детальный скрининг плода производится в 18–23 недели. Процедура проводится с особой тщательностью на аппаратах экспертного класса, так как эти пациентки отнесены в группу высокого риска осложнений .
В 24—28—32—36 недель беременности проводятся дополнительные исследования:
биометрия плода;
определение индекса амниотической жидкости;
допплерометрия среднемозговой артерии и артерии пуповины .

Особенности течения ковида-19 во время беременности
Быстрое развитие критического состояния .
Стабильное и легкое течение болезни — это не повод терять бдительность. Ситуация может ухудшиться молниеносно и привести к очень серьезным последствиям.
Более частая госпитализация
Среднетяжелое течение инфекции — показание для госпитализации беременной женщины, в отличие от остальной части населения.
Особая необходимость в эндотрахеальной интубации .
Пневмония — далеко не редкий спутник ковида во время беременности.
Повышенная смертность относительно небеременных пациентов .
Процент летального исхода от инфекции SARS-CoV-2 среди беременных составляет до 25% .
Что нужно сделать в первом триместре
- Посетить гинеколога, пройти медицинское обследование.
- Отказаться от вредных привычек.
- Начать прием фолиевой кислоты. Согласно исследованиям, ее применение в первом триместре беременности снижает риски развития врожденных пороков у плода. Прием любых других витаминов следует обговорить со специалистом.
- Перейти на правильный режим питания. Питаться в период беременности рекомендуется 4-5 раз в день, по возможности в одно и то же время. Включите в рацион больше овощей и фруктов, уменьшите количество сладостей, соленостей, копченостей и фаст-фуда. Распределение калорий в течение дня должно быть примерно таким: 30% — завтрак, 40% — обед, 10% — полдник и 20% — ужин.
- Пересмотреть режим физических нагрузок. Беременным противопоказаны упражнения с преимущественной нагрузкой на пресс, а также занятия теми видами спорта, которые связаны с высокими рисками падений и травм (катание на коньках, лыжах, велосипеде, лошадях). Полезны специальная гимнастика для беременных, плавание, йога, пилатес, пешие прогулки.
Более подробную информацию о первом триместре вы сможете найти в календаре, разбитом по неделям. Чтобы узнать, как зарождается жизнь внутри вас, начните изучать его с 1 недели акушерского срока.
Ваше самочувствие
Пока ваш ребенок еще «идея», а не реальный организм. Зачатие произойдет лишь через две недели, а первые признаки и симптомы беременности появятся еще позже. Поэтому говорить о каких-то особых ощущениях на этом «сроке» рано. В данный момент вы, скорее всего, и не подозреваете, что ожидает вас в ближайшие девять месяцев.
На этой неделе у вас месячные, потому живот немного увеличен. Это нормально, пройдет всего несколько дней, и он станет более плоским. Все силы организма направлены на выработку яйцеклеток, идет гормональная перестройка, поэтому вы можете стать раздражительной. У многих женщин менструальные кровотечения сопровождаются тянущей болью внизу живота, а иногда и в области поясницы. После родов болезненность может притупиться, а то и вовсе перестанет вас беспокоить.
Миф 7. После родов у женщин часто начинается депрессия

Депрессия после беременности — не совсем миф. И правда, иногда в первые недели после возвращения из роддома у мамы появляются симптомы психологического расстройства. У этого состояния может быть масса причин — меняющийся гормональный фон, недостаток сна, адаптация к превращению супружеской пары в семейный треугольник. Женщину может мучить трансформация из самостоятельной личности в механизм, обслуживающий желания ребенка. Молодой маме может казаться, что ее муж стал относиться к ней прохладнее, что никто вокруг ее не понимает.
Не стоит настраиваться на такое развитие событий. По статистике, послеродовая депрессия случается примерно у 10% женщин. У всех остальных в общей смеси эмоций преобладают положительные чувства от осознания своего нового статуса матери и общения с самым дорогим на свете малышом.
Однако если вам не нужно ждать послеродовой депрессии, вашему супругу, близким родственникам и подругам лучше к ней подготовиться еще во время беременности и понять, где мифы, а где реальность. Излечить маму от депрессии смогут только родные ей люди — своим участием, поддержкой, помощью в ежедневных делах и терпением.
Проведение УЗИ-диагностики
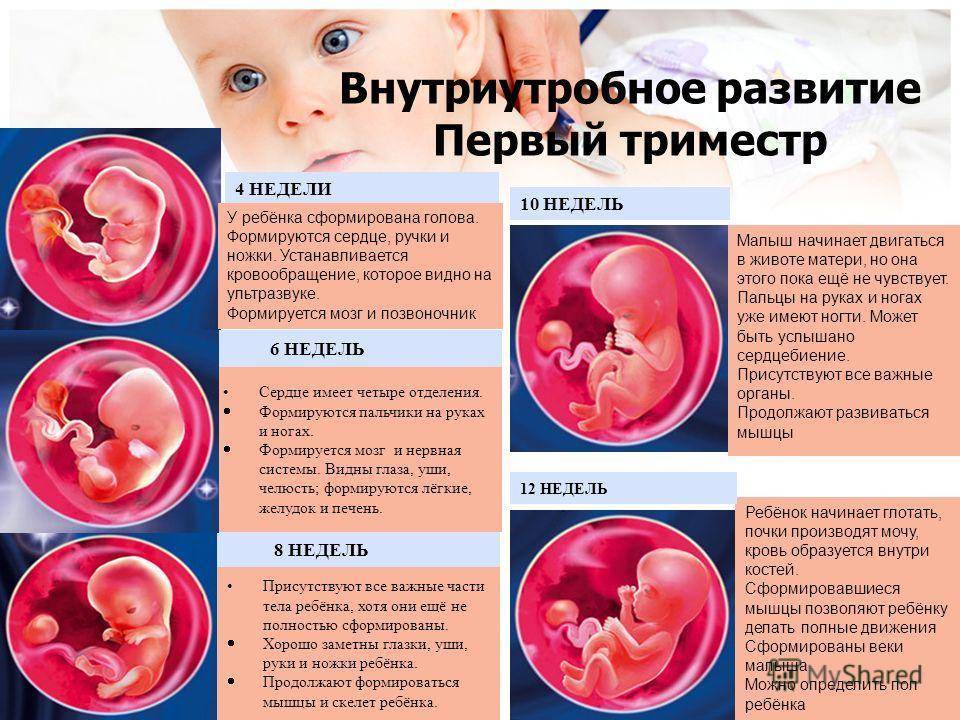
Обследование с помощью УЗИ в первом триместре беременности позволяет выявить положение, количество плодов, место их прикрепления. При проведении первого планового исследования удается диагностировать различные патологии, хромосомные аномалии. На этом этапе можно выявить признаки синдрома Дауна. Позднее они будут практически не заметны.
Доктор внимательно изучает размер и тонус матки, чтобы поставить правильный срок, исключить риск выкидыша. Врач высчитывает амниотический индекс околоплодных вод и степень их прозрачности. Помутнение может говорить о развивающемся инфекционном процессе.
Миф 2. Будущим мамам нельзя принимать витамины

Доля правды в некоторых мифах присутствует: во время беременности женщине действительно стоит с огромной осторожностью относиться к приему таблеток и вообще любых фармацевтических средств и биологически активных добавок. Многие лекарства из обычной домашней аптечки при вынашивании ребенка строго противопоказаны или должны приниматься только под контролем врача
Однако для правильного развития плода требуется целый ряд витаминов и минералов, причем в таких количествах, получить которые вместе с пищей практически невозможно. Уже при подготовке к беременности женщине рекомендуется принимать комплексы, содержащие фолиевую кислоту и железо. В дальнейшем спектр необходимых микроэлементов только расширяется.
Вся правда о беременности и витаминах заключается в том, что будущей маме принимать их не только можно, но даже нужно. Естественно, после консультации со специалистом — он назначит подходящий для вас комплекс, определит дозировку и продолжительность курса.
Задачи УЗИ первого триместра при плановом обследовании
Ультразвуковое исследование помогает выявить возможные отклонения от нормы в развитии плода. В том числе и хромосомные патологии, которые сопровождаются утолщением складки в области шеи.
Воротниковое пространство или складка на шее обычно во втором триместре рассасывается, если этого не происходит, развивается отек или кистозное образование. Это симптом синдромов Дауна, Эдвардса, Патау и др. В задачи первого триместра входит раннее выявление нарушений. В этот период ещё можно безопасно прервать беременность, тогда как на поздних сроках сделать это будет сложно или невозможно.
Прогнозы
Благоприятный прогноз при развитии опасных состояний в первом триместре беременности напрямую зависит от причины, их вызвавшей, своевременного и адекватного лечения, а также от других факторов:
- возраста женщины,
- срока беременности,
- тяжести заболевания и наличия сопутствующей патологии.
Так,
- угрозу прерывания беременности в первом триместре удается купировать более, чем в 60% случаев,
- простудные заболевания в 80% не оказывают негативного влияния на плод,
- ранний токсикоз, даже тяжелой степени, в 90% успешно излечивается.
Некоторые исследования при беременности
- Мазки при беременности
- Анализы при беременности по триместрам
- УЗИ при беременности
- Общий анализ мочи при беременности
- Коагулограмма
- Установка пессария
- Глюкозотолерантный тест
- Гомоцистеин при беременности
- Анестезия в родах
- КТГ плода (кардиотокография)
- Кордоцентез
- Эпидуральная анестезия в родах
Миф 1. УЗИ негативно влияет на развитие плода

Начнем развенчание мифов про беременность с самого молодого из них. Метод ультразвуковой диагностики стал активно применяться в мире с 80-х годов прошлого века и, как любое новшество, сразу породил вредные слухи о своей потенциальной опасности. Однако негативно повлиять на развитие плода скорее может отсутствие информации, чем уникальная возможность визуального мониторинга его состояния. Всемирная организация здравоохранения считает ультразвуковое исследование безопасным методом диагностики при беременности. А еще очень информативным: УЗИ дает врачу огромное количество ценнейших данных о течении беременности и развитии ребенка.
Будущей маме обычно делают три УЗИ. Исследование в первом триместре (между 10 и 14 неделями) позволяет точно установить срок беременности, а также обнаружить серьезные патологии, такие как внематочная беременность, ряд тяжелых состояний и генетических заболеваний эмбриона. Уже на этом этапе ультразвуковая диагностика способна рассказать, сколько малышей растет в животе мамы!
Исследование второго триместра (чаще всего между 20 и 24 неделями) позволяет специалисту оценить состояние всех органов плода и при необходимости скорректировать тактику ведения беременности. Будущим родителям это УЗИ запоминается тем, что они наконец узнают пол своего малыша.
УЗИ в третьем триместре проводится между 32 и 34 неделями и дает информацию о состоянии плаценты, размерах и других показателях развития плода. Это исследование позволяет врачу подготовиться к безопасным родам.
Десятки лет успешного применения УЗИ позволили почти полностью разбить этот миф о беременности, и мы надеемся, что в ближайшее время он исчезнет совсем.
Осложнения и последствия
Все угрожаемые состояния в первом триместре беременности опасны ее самопроизвольным прерыванием. Помимо выкидыша опасные состояния могут вызывать:
- внутриутробное инфицирование плода (впоследствии преждевременное излитие вод и преждевременные роды);
- развитие фетоплацентарной недостаточности плода (в будущем возникновение внутриутробной гипоксии плода и задержки развития);
- рождение плода с грубыми пороками развития (при инфекциях матери);
- рождение ребенка с малым весом;
- отставание в нервно-психическом и физическом развитии ребенка;
- мышечный гипотонус.
Кроме того, инфекция и тяжелый ранний токсикоз способствуют возникновению осложнений у матери:
- дегидратация и интоксикация (кетоацидоз) организма (тяжелый токсикоз и выраженная инфекция);
- хориоамнионит (воспалительный процесс в стенках плодного пузыря и инфицирование околоплодных вод);
- нарушение электролитного баланса;
- значительная потеря веса;
- обострение хронических экстрагенитальных заболеваний;
- развитие заболеваний печени, желудочно-кишечного тракта и бронхолегочной системы;
- проблемы с зубами, волосами и ногтями (гипо- и авитаминоз).
Медицинские обследования и анализы
Встать на учет к гинекологу необходимо до 10 недели беременности, чтобы врач успел выявить возможные риски и вовремя принять необходимые меры. Если беременность протекает нормально, до 20 недели посещать женскую консультацию достаточно раз в месяц-полтора. С учетом того, что большинство мам узнают о своей беременности на 3-5 неделях, за первый триместр они успевают навестить гинеколога дважды.
| Первый прием будет самым длительным, поскольку гинекологу необходимо собрать подробные сведения о вашем здоровье. Врач измерит ваш вес, рост, артериальное давление, проведет осмотр на кресле и возьмет мазок на флору (для выявления воспалительных процессов и некоторых инфекций половых органов). Все данные будут занесены в обменную карту — с ней вы впоследствии поедете в родильный дом. |
В конце первого визита врач даст направления на следующие анализы:
- общие анализы мочи и крови,
- биохимический анализ крови,
- анализ на группу крови и резус-фактор,
- анализ крови на ВИЧ, сифилис и гепатиты,
- анализ крови на токсоплазмоз и краснуху,
- анализ на определение глюкозы в крови,
- анализ на свертываемость крови (коагулограмма).
По показаниям беременным назначаются ЭКГ и обследование на половые инфекции (хламидиоз, уреаплазмоз и др.).
Вас также попросят получить консультации нескольких специалистов: терапевта, стоматолога, ЛОР-врача и офтальмолога. Если вы страдаете хроническими заболеваниями, этот список может быть расширен.
Повторный визит гинеколог назначит на 11-12 недели беременности. На этом сроке необходимо будет провести УЗИ и сделать биохимический скрининг (так называют исследование крови на определенные вещества, которые вырабатываются в период беременности).
- УЗИ позволит установить истинный срок беременности, исключить различные патологии (пузырный занос, внематочную беременность, кисты яичников и др.) и выявить риски генетических нарушений у плода (например, синдрома Дауна).
- С помощью биохимического скрининга также выявляются возможные хромосомные мутации у плода, определяются замершая беременность и риски выкидыша.
Важно знать, что плохие результаты УЗИ или биохимического скрининга еще не говорят о 100% наличии патологий, а лишь показывают, на что стоит обратить внимание. Если ваши данные будут отклоняться от норм, врач предложит пройти дополнительное обследование.
При хорошем состоянии здоровья ваш следующий визит к гинекологу состоится спустя месяц — уже во втором триместре
При хорошем состоянии здоровья ваш следующий визит к гинекологу состоится спустя месяц — уже во втором триместре.
Изменения в организме женщины в период беременности
Сердечно-сосудистая система во время беременности работает более напряженно, так как в организме появляется дополнительный круг кровообращения — плацентарный. Довольно быстро сердце приспосабливается к новым нагрузкам, увеличивается масса сердечной мышцы и сердечный выброс крови. Благодаря этому объем крови в организме женщины увеличивается, достигая максимума к седьмому месяцу беременности.
Деятельность легких беременной женщины также увеличивается вместе с их емкостью, что происходит за счет расширения грудной клетки и бронхов.
Артериальное давление при нормально протекающей беременности практически не меняется, однако может повышаться в последнем триместре. Высокое артериальное давление — один из признаков позднего токсикоза.
В яичниках с началом беременности прекращаются овуляция и циклические процессы. При этом в одном из яичников функционирует желтое тело — особый эндокринный орган, который подготавливает внутреннюю слизистую оболочку матки к приему эмбриона и обеспечивает развитие беременности в первые 10–12 недель. Затем постепенно оно регрессирует, и его функции переходят к фетоплацентарному комплексу.

Почки во время беременности работают с очень большим напряжением, поскольку должны выводить из организма продукты обмена и самой беременной, и ее растущего плода. При этом под влиянием прогестерона тонус мочевого пузыря снижается, что может привести к образованию застоя мочи, а это, в свою очередь, — способствовать заносу инфекции в мочевые пути. Кроме того, беременная матка, увеличивающаяся в размерах, может вызвать затруднение оттока мочи из правой почки.
У многих женщин в первый триместр беременности наблюдаются изменения в органах пищеварения: тошнота и нередко рвота по утрам, меняются вкусовые ощущения, в результате чего беременные женщины могут с удовольствием употреблять странные сочетания продуктов, может даже появиться тяга к необычным веществам (мел, глина). Как правило, эти явления проходят во втором триместре. Кишечник и желудок отодвигаются беременной маткой вверх, что может вызывать изжогу, бороться с которой можно при помощи антацидных препаратов после консультации с врачом.
Во время беременности у многих женщин появляется так называемая утиная походка, что связано с размягчением тазовых сочленений и небольшим расхождением лонных костей.
Молочные железы во время беременности готовятся к предстоящему кормлению: в них увеличивается жировая ткань, число долек, улучшается кровоснабжение. Сами железы увеличиваются в размерах.
Наибольшие изменения в организме женщины во время беременности происходят в половых органах: матка увеличивается в размерах, достигая к концу беременности 35 см вместо 3–8 см, ее масса возрастает с 50–100 г до 1000–1200 г (без веса плода); кровеносные сосуды расширяются и «опутывают» матку; с изменением размера матки меняется и ее положение, и к концу первого триместра она выходит за пределы таза, а к родам достигает подреберья.
Рост плода и происходящие физиологические изменения в организме беременной женщины влияют, естественно, и на массу ее тела, которая увеличивается от 8 до 18 кг. Еженедельную прибавку в весе всегда отслеживает лечащий гинеколог.
Разумеется, что у беременной кроме физиологических изменений происходят и психологические
В первых двух триместрах женщины обеспокоены в основном собственным состоянием, когда же плод начинает шевелиться, внимание женщины обращается и на него. Она может разговаривать с будущим ребенком, давать ему ласковые прозвища и наделять его индивидуальными особенностями
Кроме того, у беременных могут возникать различные опасения и страхи, связанные с изменениями во внешности, кажущейся потерей привлекательности и взаимоотношениями с близкими. При повышенной тревожности или склонности к депрессивному состоянию женщине рекомендуется обратиться к специалисту.
Беременные болеют чаще и сильнее: правда или миф?
Во время беременности женский организм претерпевает ряд физиологических изменений в иммунной и сердечно-легочной системе. Это делает будущую маму уязвимой к различным заболеваниям. Особенно высока предрасположенность к респираторным вирусным инфекциям .
Вспомним эпидемию свиного гриппа в 2009–2010 годах — уровень заболеваемости беременных тогда составлял 27,9% .
На сегодня доказано, что женщины в положении болеют COVID-19 чаще, чем люди в популяции . Но ряд публикаций из Китая, Италии и США свидетельствует об одинаковом течении заболевания ковидом во время беременности и среди обычных людей . Несмотря на это будущая мама, инфицированная коронавирусом, сразу попадает в группу высокого риска тяжелой заболеваемости и смертности. Это объясняется высокой реактивностью иммунной системы и избыточной восприимчивостью к респираторным вирусам. Больше информации о простудных заболеваниях при беременности, их последствиях и лечении вы найдете здесь.
Возможные осложнения первого триместра
=> Угроза выкидыша. Примерно в 60% случаев невынашивание беременности связано с грубыми пороками в развитии плода — так материнский организм избавляется от нежизнеспособного эмбриона. Реже причинами выкидыша становятся нарушения в здоровье женщины: гормональные расстройства, аномалии развития матки, инфекционные заболевания.
Основными признаками угрозы прерывания беременности являются:
- кровянистые выделения из половых путей,
- ощущение тяжести и ноющие боли внизу живота.
При появлении любого из этих симптомов необходимо обратиться к врачу. Если плод развивается нормально, своевременное лечение поможет предотвратить выкидыш.
=> Пузырный занос. Так называют явление, при котором ткани эмбриона перерождаются во множество мелких пузырьков. Происходит это тоже вследствие хромосомных нарушений. Сам эмбрион при пузырном заносе погибает, а пузырьки быстро растут, заполняют полость матки и без лечения могут дальше распространиться в легкие.
Вовремя обнаружить пузырный занос позволяет проведение УЗИ в первом триместре беременности. Клинически заболевание проявляется мажущими выделениями из половых путей, сильной тошнотой, рвотой и подъемом артериального давления.
Пациенткам с подтвержденным пузырным заносом проводится выскабливание матки. Если выявляются метастазы в легких, назначается курс химиотерапии. Следующую беременность разрешается планировать не ранее чем через полгода.
=> Внематочная беременность. При внематочной беременности зародыш закрепляется вне полости матки — чаще в фаллопиевой трубе. Условия для развития в этом месте неподходящие, поэтому такая беременность самопроизвольно прерывается спустя 1-2 месяца. Маточная труба при этом разрывается, что сопровождается сильным кровотечением. Если вовремя его не остановить, осложнение может закончиться смертью.
Симптомы внематочной беременности:
- ноющие боли внизу живота и в паху,
- мажущие кровянистые выделения из половых путей.
Разрыв маточной трубы проявляется острой болью в животе, тошнотой, потерей сознания.
При подтверждении диагноза женщине проводится немедленная операция. Перед следующей попыткой забеременеть рекомендуется выждать по крайней мере 2 менструальных цикла.