Как проходит прием
Женщина берет направления от гинеколога, медицинскую карту и результаты всех генетических скринингов: анализы крови, расшифровку УЗИ, где врач прописывает предварительный диагноз. Все это нужно для того, чтобы генетик смог понять, насколько тщательно обследовали пациентку и исключен ли не наследственный фактор.
Генетик обязательно знакомится с семейной родословной, учитывает болезни родителей, препараты, которые принимаются, профессиональные особенности, жизненные условия семейной пары.
Затем, если присутствуют показания, проводятся дополнительные анализы, которые связаны с изучением количества и качества хромосом женщины и мужчины. Если речь идет о союзе кровных родственников, невынашивании беременности, бесплодии, осуществляется HLA-тестирование.
Результаты анализов расскажут врачу о вероятности развития наследственных болезней у ребенка. При высокой опасности генетических отклонений паре будет рекомендовано воспользоваться донорской яйцеклеткой или спермой, однако шансы на рождение здорового малыша сохраняются.
Кариотипирование одного или обоих супругов
Кариотипирование — это исследование количественного набора хромосом, а также их структурных перестроек (хромосомных аберраций). Перестройки могут быть внутри- и межхромосомными, могут сопровождаться нарушением порядка фрагментов хромосом (делеции, дупликации, инверсии, транслокации). Хромосомные перестройки подразделяют на:
- Сбалансированные. Иинверсии, реципрокные транслокации не приводят к потере или добавлению генетического материала, поэтому их носители, как правило, фенотипически нормальны.
- Несбалансированные. Делеции и дупликации меняют дозовое соотношение генов, и, как правило, их носительство сопряжено с существенными отклонениями от нормы.
У здорового человека должно быть 22 пары аутосом и 1 пара половых хромосом (ХХ или ХУ). Для пар, страдающих от бесплодия, кариотипирование назначается скорее из-за перестраховки, его назначение более оправдано при привычном невынашивании, особенно если оно было связано с доказанной анеуплоидией эмбриона/ов.
У пациентов с бесплодием хромосомные перестройки встречаются редко. С привычным невынашиванием сбалансированные перестройки встречаются чаще, но занимают всего лишь 4–5% в структуре причин привычного невынашивания. При этом у таких пациентов всегда есть шанс на рождение здорового ребенка без проведения дорогостоящего обследования и лечения. Без соответствующих исследований и лечения риски повторного невынашивания и рождения ребенка с тяжелыми проявлениями несбалансированной транслокации существуют, но они достаточно низкие.
Так как анализ проводится на коммерческой основе, пара должна понимать, что выявление нарушений кариотипа повлечет за собой рекомендацию делать предимплантационную генетическую диагностику эмбрионов (ПГД) на конкретную хромосомную поломку, а также ПГТ-А для исключения численных хромосомных нарушений у эмбрионов.
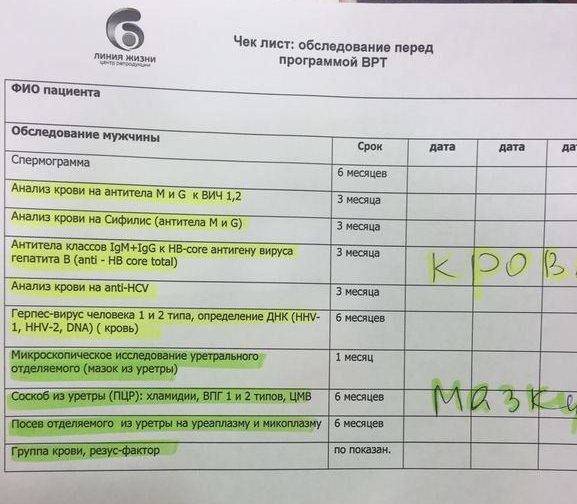
Анализы на ИППП
В процессе осмотра зеркалом гинеколог берёт мазок на флору и на цитологию. Первый необходим для выявления бактериальных инфекций или воспалительного процесса. В период беременности естественным образом снижается иммунитет, поэтому любые инфекции обостряются во время вынашивания малыша, что может навредить течению беременности.
Отдельно врач делает забор мазка на TORCH инфекции. Это особая группа бактерий и вирусов, способных нанести существенный вред плоду. Их особенность заключается в том, что у небеременной женщины они никак себя не проявляют, и женщина порой даже не догадывается, что является носительницей опасного вируса или бактерии.
Обострение TORCH инфекции в период беременности поражает нервную трубку плода, в результате чего ребёнок рождается с различными дефектами. Также инфекции значительно увеличивают риск самопроизвольного аборта. К наиболее опасным TORCH инфекциям относят краснуху, цитомегаловирус, токсоплазмоз, герпес, хламидиоз, гепатиты В и С, ветрянку, сифилис.
Анализ заключается в выделении из сыворотки крови специфических антител (иммуноглобулинов), которые выделяются иммунной системой при попадании в кровь возбудителя инфекции. Анализ состоит из 8 тестов на наиболее опасные инфекции.
В зависимости от вида вырабатываемых антител анализ определяет, является ли эта инфекция первичной либо организм её уже встречал, поэтому выработал антитела. При острой стадии и недавнем заражении беременность нужно отложить до полного выздоровления.
Токсоплазмоз увеличивает вероятность рождения слепого и глухонемого ребёнка, при краснухе у плода развиваются сердечно-сосудистые патологии, глухота, проблемы со зрением, аномалии нервной системы.
Цитомегаловирус провоцирует внешние уродства, ДЦП, эпилепсию, глухоту, аномалии внутренних органов. При заражении эмбриона на сроке до 12 недель в 100% случаев у женщины случается самопроизвольный выкидыш или замирание беременности. Если антитела на возбудитель имеются, то угрозы для плода нет, и беременности ничего не угрожает.
По количеству лейкоцитов в мазке из цервикального канала врач выявляет воспалительный процесс. Он может являться следствием жизнедеятельности условно-патогенной микрофлоры (вагиноза, молочницы). Небеременную женщину не всегда что-то беспокоит, но во время ожидания ребёнка обычный кандидоз способен вызвать заражение плода. Проблему нужно решить ещё до беременности и провести санацию влагалища.
Беременность после внематочной беременности
В случае внематочной беременности перед новой попыткой врачи рекомендуют выждать около года для полноценного восстановления детородных органов женщины.
Обязательно проводится ультразвуковое исследование, с помощью которого проверяется проходимость маточных труб, вероятность образования спаек
Кроме того, УЗИ позволит убедиться в отсутствии доброкачественных опухолей, фибромы, кисты – все эти проблемы могли привести к внематочной беременности или стать ее итогом.
Важно пройти обследование у эндокринолога, риск встретиться с эндокринологическими нарушениями увеличивается при внематочной беременности.
Обязательно проводится обследование на хронические воспаления, сдаются анализы на половые инфекции.
Гормоны щитовидной железы
Как эндокринный орган, щитовидная железа, вырабатывает многочисленные тиреоидные гормоны. Ее недостаточная или повышенная активность вызывает многочисленные нарушения, которые провоцируют изменения в обмене веществ, негативно отражаются на детородной функции и нервной системе. При этом клинические признаки гормонального дисбаланса не имеют ярко выраженных симптомов. Как правило, это:
- недостаточный или избыточный вес;
- нарушение сна и повышенная нервозность;
- агрессия, резко сменяющаяся апатией и депрессией;
- нестабильный менструальный цикл, бесплодие, частые выкидыши.
Но данные симптомы характеры и для других заболеваний. Исследование крови на гормоны щитовидной железы позволит точно подтвердить или опровергнуть первичный диагноз и подобрать медикаментозный курс наиболее эффективной терапии.
Для анализа выполняется забор венозной крови. Если пациентка употребляет гормональные препараты, исследование не будет достоверным.
Какие анализы сдать при планировании беременности, если есть проблемы
Есть ряд исследований и консультаций, которые показаны при наличии определенных проблем со здоровьем, чтобы вовремя их выявить, провести лечение и профилактические мероприятия, снижающие риск рождения больного малыша.
Врач, который ведет пару, может порекомендовать посещение генетика, как женщине, так и мужчине, если есть болезни или состояния, которые могут быть переданы по наследству. Это, например, синдром Дауна. Если у женщины были выкидыши, рождение мертвого ребенка, также нужна консультация генетика.
Если при предварительном обследовании обнаружились инфекции, тогда назначается лечение, после которого необходимы контрольные анализы. Только при отрицательном результате можно планировать беременность.
Дополнительные анализы на гормоны при планировании беременности показаны женщине, у которой нерегулярные менструации, есть проблемы с зачатием малыша, ранее проводились аборты или были выкидыши, есть сахарный диабет, проблемы надпочечников или щитовидной железы, имеется лишний вес, избыточное оволосение тела.
Прием репродуктолога с УЗИ диагностикой — где найти такого врача?
Многие семейные пары, желая родить ребенка, сталкиваются с вопросами, которые хотелось бы задать специалисту-репродуктологу. Такой доктор консультирует в специализированных центрах, и занимается узкими вопросами, касающимися бесплодия. Помощь репродуктолога может понадобиться и мужчине и женщине, так как проблемы с зачатием часто диагностируются у обоих супругов, поэтому доктора лучше посетить вдвоем. На этапах, пока бесплодие не доказано, функции репродуктолога выполняет гинеколог.
Когда нужно записаться к репродуктологу
Посетить гинеколога — репродуктолога нужно срочно если:
- беременность не наступает через полгода при регулярной половой жизни (без контрацептивов);
- гинеколог или уролог указал на наличие проблем в репродуктивной системе или уже установил диагноз “бесплодие”;
- попытки выносить беременность заканчивались замиранием или выкидышами.
Записаться к репродуктологу будет полезно и тем, у кого есть бесплодные родственники или родственники с плохой генетикой, после прохождения травмирующих операций (абортов, диагностических выскабливаний и т. д.) и воспалительных заболеваний, способных повлиять на репродуктивные функции, при наличии серьезных хронических болезней — сахарном диабете, онкологических опухолях и др.
Что даст консультация репродуктолога с УЗИ
Консультация врача станет первым шагом к беременности, так как уже на первичном приеме можно будет узнать подробности о состоянии репродуктивных органов — матки, придатков, маточных труб. Также врач проведет обследование с помощью кольпоскопа. Далее, если диагноз неясен, вам будет предложен оптимальный план обследования. Если же диагноз “бесплодие” подтвержден, и пара нуждается в лечении, оно будет назначено.
Нужно ли сдавать анализы при планировании беременности? И какие?
Сдавать анализы не обязательно, но чтобы избежать неприятных неожиданностей, это все-таки желательно сделать. Итак, какие анализы нужно сдать?
- Общий анализ крови. Результаты анализа выявят наличие/отсутствие воспалительных процессов в организме, покажет уровень гемоглобина;
- Анализ мочи;
- Анализ на группу крови и резус-фактор. Определит совместимость родителей;
- Биохимический анализ крови. Если в работе внутренних органов есть сбои, то результаты анализа обязательно это покажут.
Кстати, анализы крови и мочи женщине придется сдавать на протяжении всего хода беременности. Делается это в целях контроля общего состояния организма. В случае необходимости врачи смогут вовремя принять соответствующие меры.
УЗИ молочной и щитовидной железы, органов малого таза
К сожалению, в современном мире у женщин детородного возраста все чаще проявляются фиброзные процессы, нарушения кровопитания органов, гормональный дисбаланс и онкологические заболевания. Ультразвуковая диагностика, являясь безинвазивным и высокоинформативным способом, позволит:
- своевременно выявить различные патологии;
- отслеживать эффективность медикаментозной терапии;
- подтвердить или опровергнуть предварительно поставленный диагноз.
УЗИ органов малого таза – диагностика, дающая достоверную и объективную информацию о непроходимости труб, аднексите, фибромах, кистах и других новообразованиях. Учитывая, что гинекологические проблемы сопряжены с гормональным фоном и могут иметь смешанную симптоматику, будущим мамам целесообразно проходить комплексное обследование, включающее также ультразвуковую диагностику щитовидной и молочной железы. Это позволит получить объективную клиническую картину, выявить новообразования размером от 2 мм и назначить лечащему врачу наиболее эффективную медикаментозную или гормональную терапию.
УЗИ щитовидной и молочных желез, а также органов малого таза абсолютно безболезненно и невредно. Поэтому, даже если оно проводится на очень малом сроке беременности, можно не переживать, что оно станет причиной каких-либо отклонений у плода.
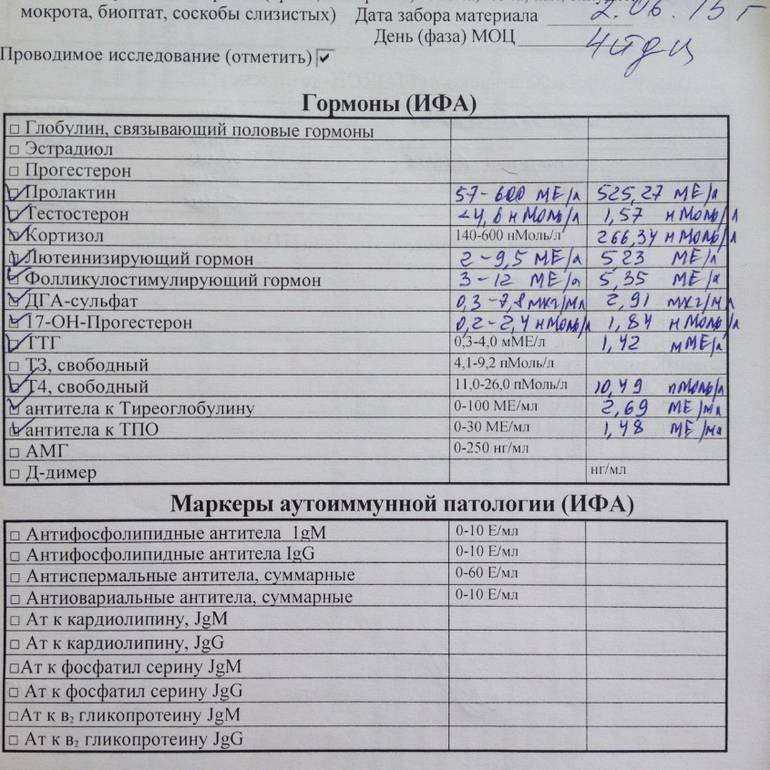
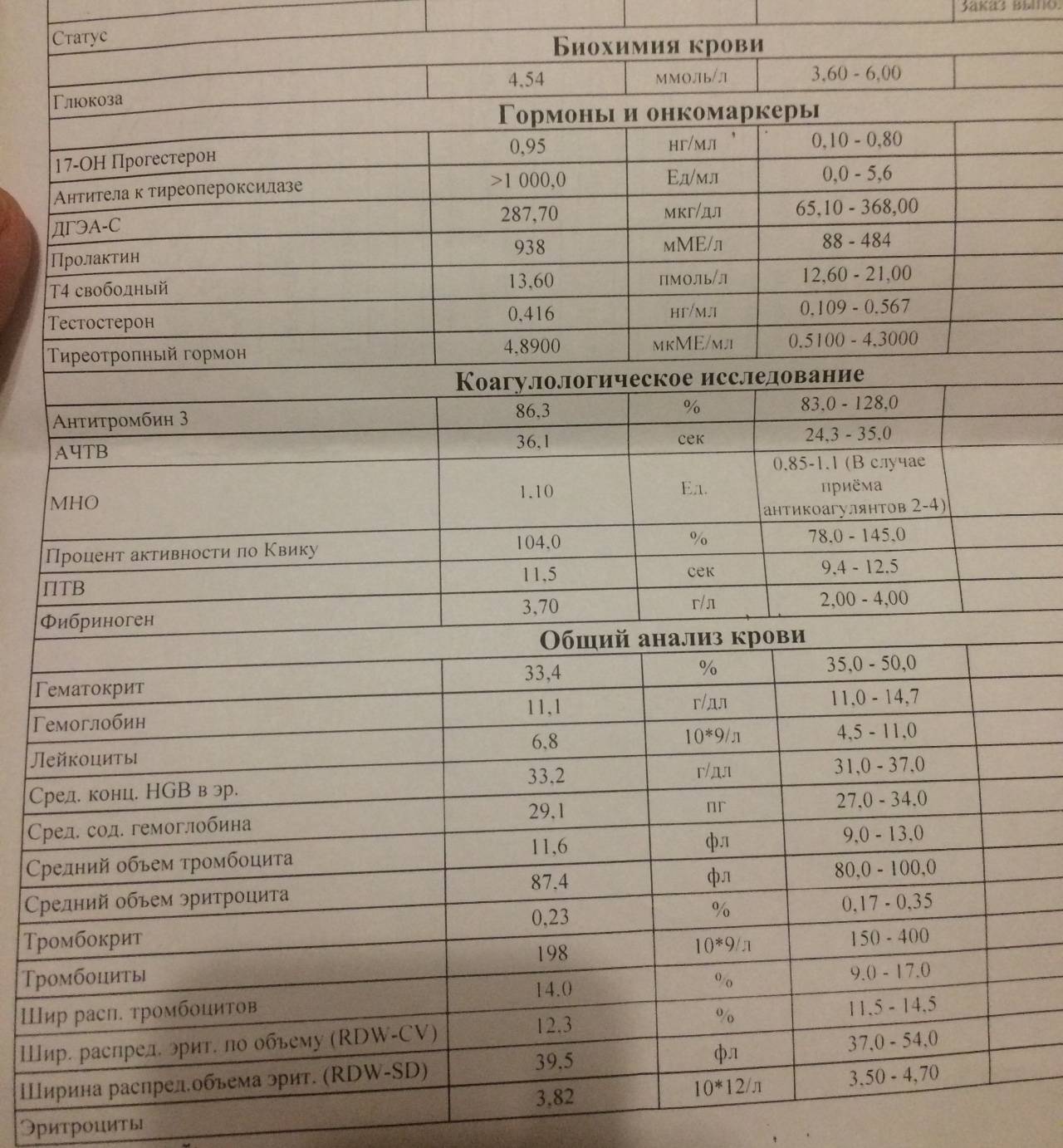
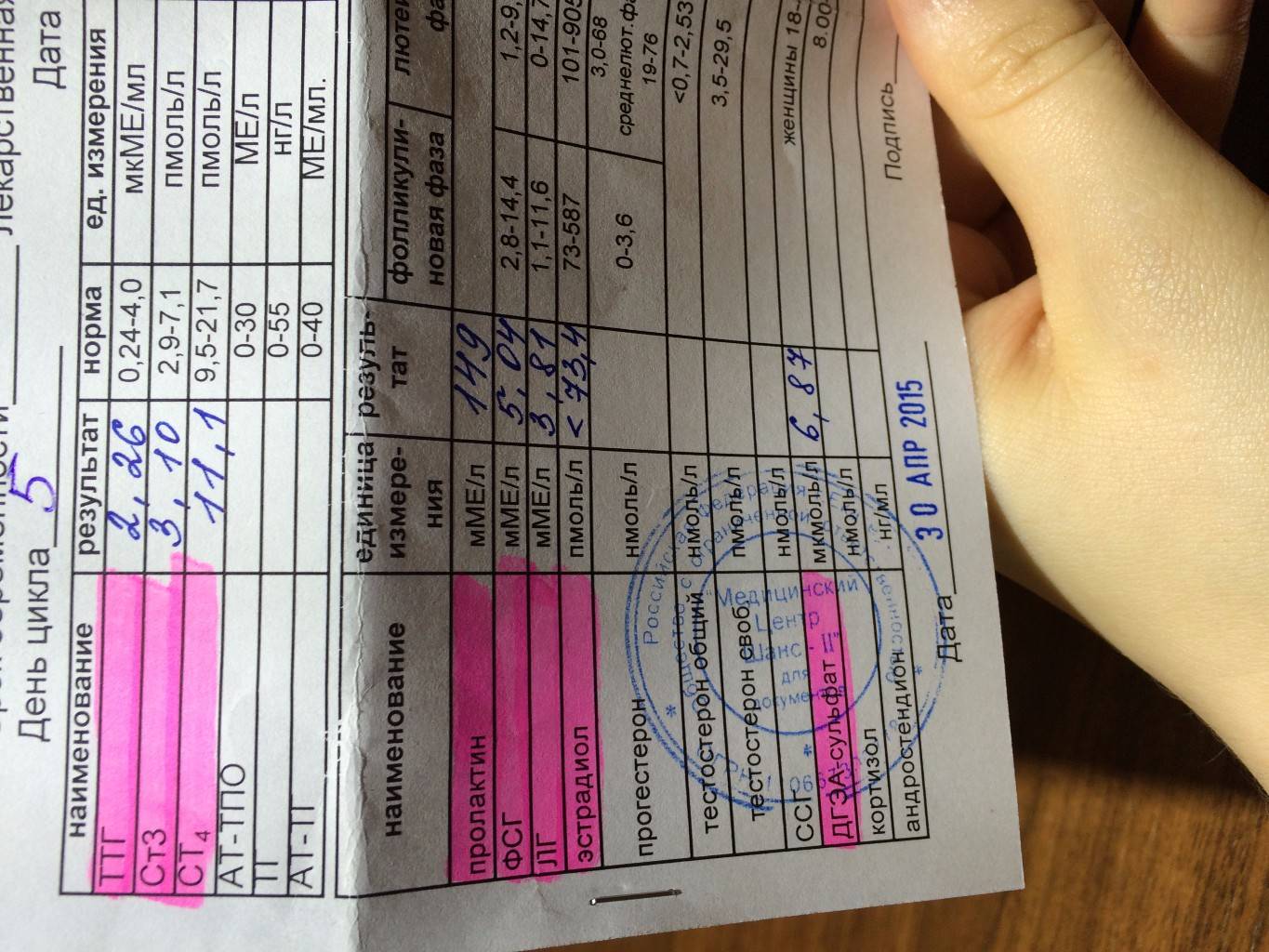
Как сдавать кровь на гормоны. Расшифровка результатов анализа.
Для анализа на гормоны используется кровь из вены.
В зависимости от клинических признаков, указывающих на определённую патологию, обычно назначается анализ с тестами на конкретные гормоны.
Наиболее полную картину состояния здоровья можно получить, сдав анализ на следующие гормоны.
Гормоны щитовидной железы:
- Т3 (трийодтиронин) свободный – стимулирует кислородный обмен в тканях. Нормальные значения: 2,6 – 5,7 пмоль/л.
- Т4 (тироксин) свободный – стимулирует синтез белков. Нормальные значения: 0,7-1,48 нг/дл.
- Антитела к тиреоглобулину (АТ-ТГ) – важный параметр для выявления ряда аутоиммунных заболеваний. Нормальные значения: 0-4,11 Ед/мл.
- Некоторые другие.
Гормоны гипофиза:
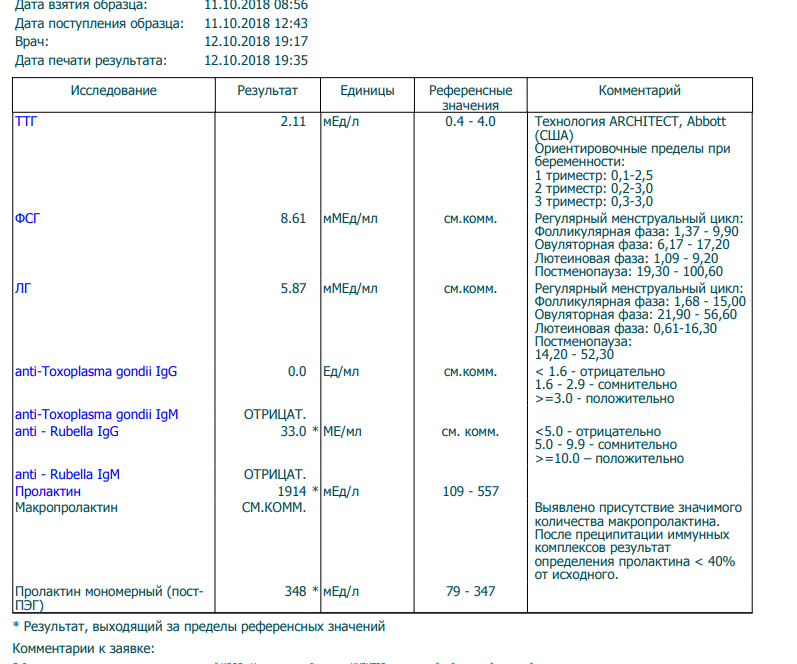
- ТТГ (тиреотропный гормон) – стимулирует выработку гормонов щитовидной железы (Т3 и Т4). Нормальные значения: 0,4-4,0 мЕд/л. Повышенное значение ТТГ, как правило, свидетельствует о пониженной функции щитовидной железы.
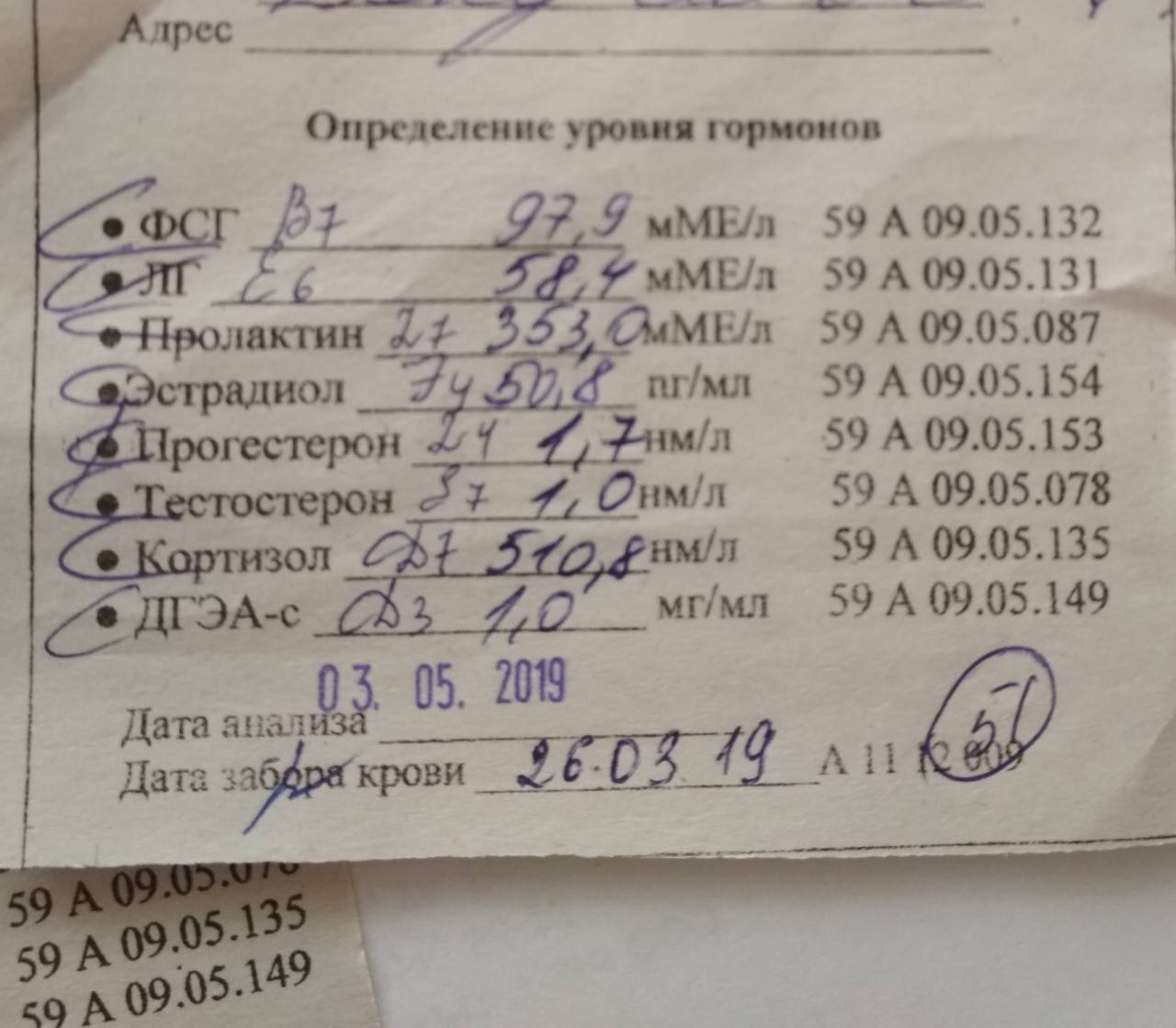
- ФСГ (фолликулостимулирующий гормон). Нормальные значения: у женщин – зависит от фазы менструального цикла. I фаза – 3,35-21,63 мЕд/мл; II фаза – 1,11-13,99 мЕд/мл; постменопауза – 2,58-150,53 мЕд/мл; девочки до 9 лет 0,2-4,2 мЕд/мл. У мужчин – 1,37-13,58 мЕд/мл.
- ЛГ (лютеинизирующий гормон). Нормальные значения: у женщин – зависит от фазы менструального цикла. I фаза – 2,57-26,53 мЕд/мл; II фаза – 0,67-23,57 мЕд/мл; постменопауза – 11,3-40 мЕд/мл; девочки до 9 лет – 0,03-3,9 мЕд/мл. У мужчин – 1,26-10,05 мЕд/мл.
- Пролактин. Основная функция – стимулирование развитие молочных желез и лактации. Нормальные значения: у женщин (от первой менструации до менопаузы) – 1,2-29,93 нг/мл; у мужчин – 2,58-18,12 нг/мл. Повышенная концентрация пролактина называется гиперпролактинемией. Различают физиологическую и патологическую гиперпролактинемию. Физиологическая гиепрпролактинемия может быть вызвана кормлением грудью, беременностью, сильными физическими нагрузками, стрессом. Повышенная концентрация пролактина у женщин приводит к нарушению менструального цикла, может быть причиной бесплодия. У мужчин гиперпролактинемия ведет к снижению полового влечения и импотенции.
- АКТГ (адренокортикотропный гормон) – стимулирует синтез и секрецию гормонов коры надпочечников. Нормальные значения: 9-52 пг/мл.
- Некоторые другие.
Половые гормоны:
- Тестостерон (мужской половой гормон) – вырабатывается надпочечниками и в половых железах (у мужчин – в яичках, у женщин – в яичниках). Воздействует на развитие половых органов, формирование вторичных половых признаков, рост костей и мышц. Нормальные значения: у мужчин – 4,94-32,01 нмоль/л, у женщин – 0,38-1,97 нмоль/л.
- Эстрогены (женские половые гормоны). Основные эстрогены – прогестерон и эстрадиол – вырабатываются надпочечниками и яичниками. Нормальные значения прогестерона у женщин зависят от фазы менструального цикла: I фаза – 1,0-2,2 нМ/л; II фаза – 23,0-30,0 нМ/л; для постменопаузы – 1,0-1,8 нМ/л. Аналогично для эстрадиола: I фаза – 198-284 пМ/л: II фаза – 439-570 пМ/л; для постменопаузы – 51-133 пМ/л. Повышенные значения эстрогенов могут указывать на опухоли яичников и коры надпочечников, а также цирроз печени. Пониженные – на недостаточное развитие и склероз яичников.
Гормоны надпочечников:
- ДЭА-с (дегидроэпиандростерона сульфат) – необходим для синтеза тестостерона и эстрогенов. Диапазон нормальных значений для концентрации данного гормона: 3591-11907 нмоль/л; у женщин – 810-8991 нмоль/л. Однако это общая картина, при обработке данных анализа надо также учитывать возраст пациента.
- Кортизол – участвует во многих обменных процессах, активно вырабатывается в результате реакции организма на голод или стресс. Нормальные значения: для детей до 16 лет – 3-21 мкг/дл, у взрослого человека – 3,7-19,4 мкг/дл.
- Альдостерон – отвечает за регулирование водно-солевого баланса в организме. Нормальные значения: 35 – 350 пг/мл.
Обследование перед планированием беременности — программа максимум
Если есть показания или сомнения, можно пройти полноценное медицинское обследование по максимальной программе. Этот список включает все рекомендуемые мероприятия, начиная от консультации всех профильных специалистов, до анализов, которые можно сдать в нашей лаборатории.

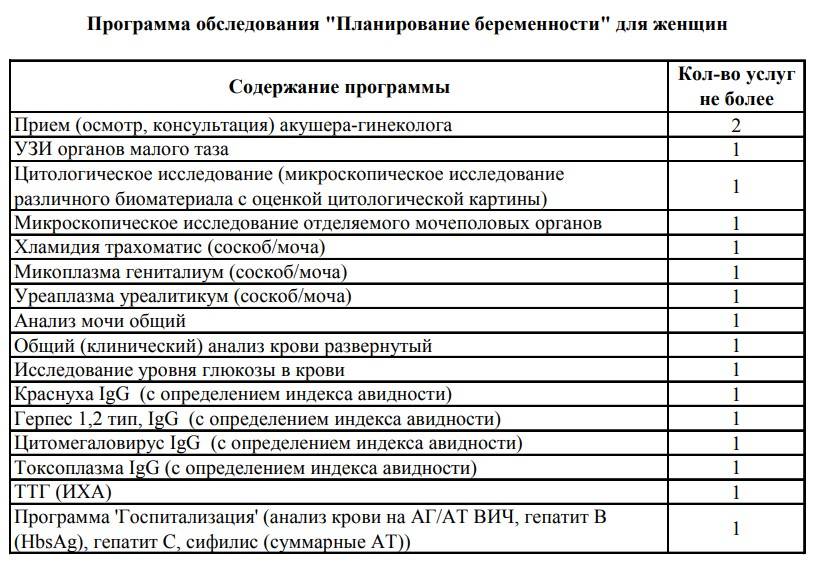
Консультация гинеколога. Врач осматривает будущую маму на предмет полноценной функции детородных органов, собирает анамнез, в котором учитывает перенесенные заболевания, наследственные патологии, предыдущие беременности и их течение (если таковые были). Данные хранятся в полной конфиденциальности. После осмотра составляется и согласовывается программа обследования женщины.
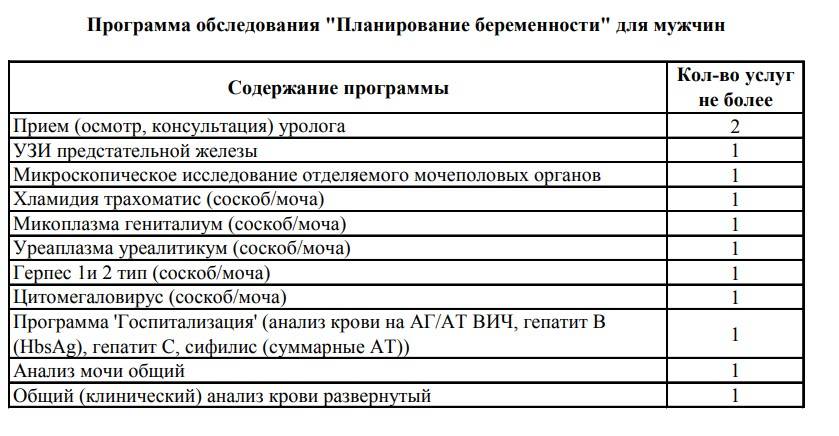
Консультация уролога. Мужчине рекомендуется посетить уролога и пройти ряд анализов на скрытые инфекции и патологии. Если таковые будут найдены, специалист назначит эффективное лечение.
Консультация репродуктолога, эндокринолога. Если у супругов существуют какие-либо сложности с зачатием либо репродуктивным здоровьем, то им необходимо посетить данных специалистов
Важно понимать, что обследование мужчины перед беременностью женщины — это очень важный и нужный этап, от которого зависит очень многое, в частности возможность зачатия здорового ребенка, наличие возможных осложнений при беременности и риски ее вынашивания.
Консультация генетика. Пары, где один из супругов уже преодолел возраст 35 лет, или имеющие в роду генетические патологии, должны обязательно пройти генетическое обследование перед беременностью
ГЕнетик составляет прогноз относительно здоровья будущего малыша и дает рекомендации, как снизить риски генетических отклонений.
Полное обследование перед беременностью включает целый цикл важнейших анализов. Например, сюда можно отнести анализы на инфекции, группу крови и резус-фактор. По необходимости могут быть назначены анализы на гормоны, хчг и т.д.
УЗИ. Для оценки возможности организма перенести беременность проводится общее обследование, включающее помимо осмотра и анализов УЗ-исследование всех органов малого таза.
После того, как вы пройдете все обследования перед беременностью, гинеколог расскажет вам как дальше действовать. Если специалисты обнаруживают какие-либо отклонения в здоровье — не нужно пугаться и переживать, современная медицина оперативно справляется с любой проблемой.
Коррекция образа жизни при планировании беременности
Здоровый образ жизни в период планирования должны вести оба супруга. Это ускорит наступление желанного зачатия, снижает риск патологий беременности и укрепит организм перед предстоящей нагрузкой.
Во время планирования будущим родителям следует придерживаться таких рекомендаций:
- нормализовать вес;
- отказаться от курения;
- не употреблять алкоголь;
- правильно питаться;
- соблюдать умеренную физическую активность;
- избегать стрессов, напряжений;
- высыпаться.
Также важно принимать витамины по назначению врача. Во время беременности потребность организма в витаминах и минералах возрастает на 30–40%
Даже если женщина придерживается правильного питания при подготовке, после зачатия высок риск авитаминоза. Это грозит такими осложнениями во время беременности:
- патологии формирования плаценты;
- дефекты нервной трубки плода;
- пороки пищеварительной, сердечно-сосудистой и иммунной систем малыша;
- нарушения усвоения кальция и фосфора;
- плохое самочувствие беременной, тяжелый токсикоз;
- анемия у новорожденных;
- отеки конечностей, варикозное расширение вен у женщины.
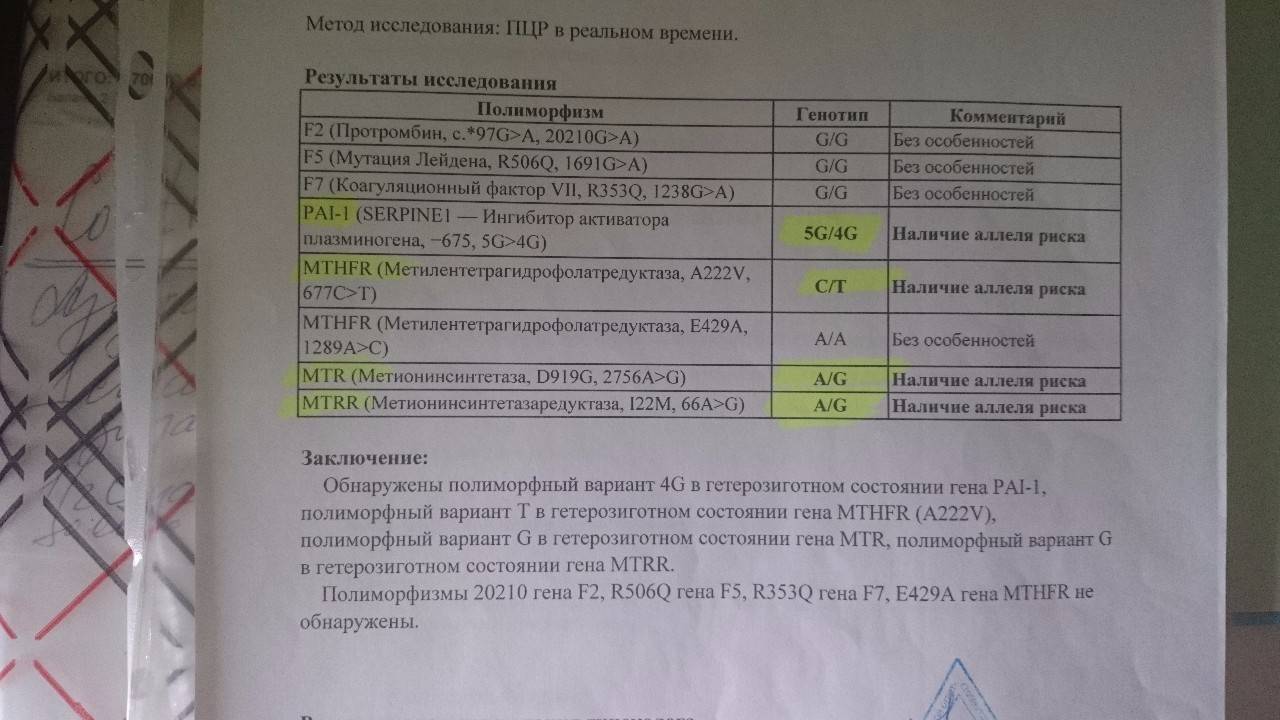
Генетическое обследование: анализы перед планированием беременности
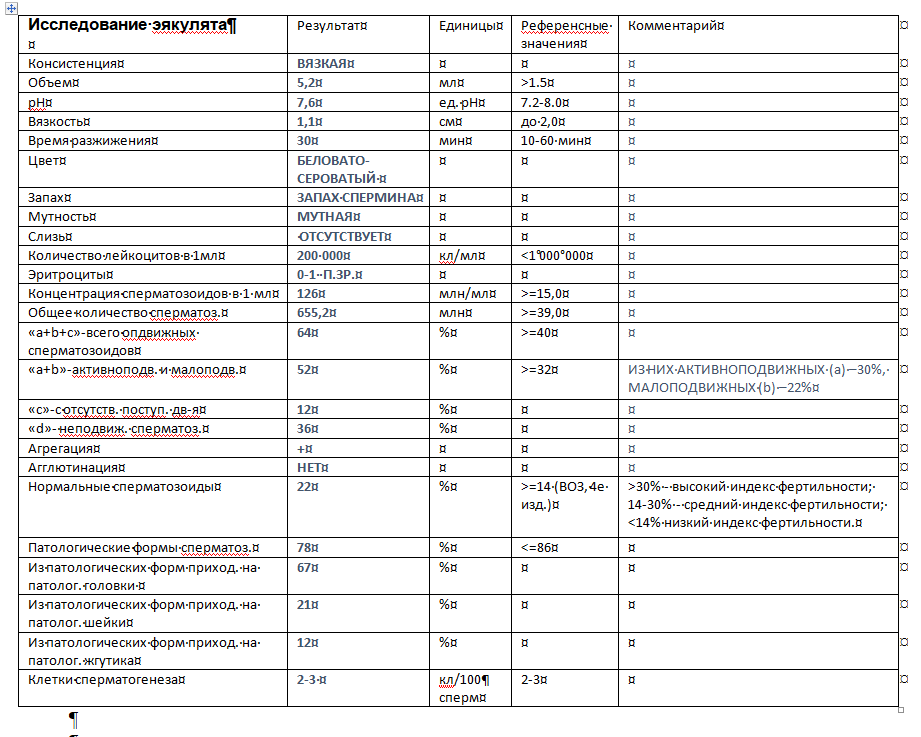
Генетическое тестирование не входит в список обязательных анализов перед беременностью. Обычно к нему обращаются в случае бесплодия, причины которого выявить не удалось, неудачных попыток ЭКО, спонтанного прерывания нескольких беременностей или рождения больного ребенка. Генетические анализы не требуют специальной подготовки. Лекарства или физические перегрузки никак не скажутся на ДНК, которая необходима для исследования. Кровь из вены можно сдать в любое время вне зависимости от приема пищи. Какие анализы нужны перед беременностью, подскажет генетик.
- HLA-типирование позволяет определить совместимость мужчины и женщины. Совпадение генов HLA-системы, отвечающих за распознавание аномальных клеток, может блокировать развитие беременности. Это связано с тем, что материнский организм принимает HLA-антигены, полученные эмбрионом от отца, за свои больные клетки и поэтому разрушает их.
- Анализ хромосомного набора (кариотипа) дает возможность спрогнозировать риск возникновения у ребенка аномалий. Сдать анализы перед беременностью нужно обоим партнерам. В список показаний для генетического тестирования входят: бесплодие, выкидыши, наличие у одного или обоих партнеров генетических заболеваний, планирование беременности после рождения ребенка с хромосомными аномалиями. Также этот тест рекомендуется зрелым парам. Чем старше мать и отец — тем выше вероятность сбоя в хромосомном наборе половых клеток.
- Анализ мутаций в генах фолатного цикла обычно рекомендуют женщинам, родившим ребенка с врожденными пороками развития, пережившим несколько выкидышей или имевшим осложнения беременности (преждевременная отслойка плаценты, преэклампсия). Возникшие проблемы могут объясняться мутацией, которая приводит к нарушению обмена фолиевой кислоты и синтеза аминокислот. В результате возникает дисбаланс, который часто оказывается роковым для развивающейся беременности. Содержание фолиевой кислоты необходимой для процессов, характеризующихся высокой скоростью образования РНК и ДНК, снижается. А уровень пагубной для беременности аминокислоты — гомоцистеина — повышается.
- Анализ мутаций в генах CFTR, PAH, SMN1, GJB2 необходим семьям, в которых есть больные фенилкетонурией, муковисцидозом, спинальной амиотрофией, нейросенсорной несиндромальной тухоугостью, синдромом кератита-ихтиоза-тугоухости. Генетический анализ перед беременностью дает возможность оценить вероятность рождения больного ребенка.
Подготовка к беременности требует немало времени и затрат, но это того стоит. 3 — 6 месяцев, которые пара потратит на анализы перед планированием беременности, позволят избежать многих осложнений. Ведь профилактика, как известно, всегда эффективнее, чем лечение и реабилитация.
Мазок на цитологию
Мазок на цитологию или ПАП-тест предназначен для ранней диагностики рака шейки матки. В профилактических целях забор пробы делается при каждом посещении женщиной врача-гинеколога. Учитывая, что беременность значительно ускоряет скорость развития онкологических процессов, ПАП-тест является обязательным до зачатия.
С помощью зеркал и цитощётки делается три забора: со стенок влагалища, с шейки матки и устья мочеиспускательного канала. Полученный эпителий наносится на стекло и изучается под микроскопом. Специалисту интересны клетки, имеющие отклонения в строении ядер. Если таковые имеются, женщине делают повторный забор материала.
Это необходимо для точного выявления причины изменений, потому что не всегда причиной изменений в строении эпителиальных клеток является онкология. В 99,8% случаев изменений причиной является вирус папилломы человека.
Цитологическими признаками ВПЧ являются:
- неправильная форма клеток (плоская или треугольная);
- расположение в несколько рядов;
- неправильное строение;
- атипичные клетки крупнее здоровых.
Изменения в строении клеток указывают на дисплазию, но это ещё не рак, а пограничное состояние. Однако беременеть в этом случае не рекомендуется до полного излечения.
Обследование на повторы в гене FMR1 (синдром хрупкой Х-хромосомы)
При низком овариальном резерве (АМГ менее 1 нг/мл) у женщин до 35 лет и преждевременной недостаточности яичников (прекращение месячных до 40 лет), женщину обычно обследуют на повторы в гене FMR1 (это синдром ломкой (хрупкой) Х-хромосомы). Назвали этот синдром так, потому что при специальном окрашивании Х-хромосома выглядит нетипично, как будто один кусок от неё отделился, хотя физически она цельная.
При выявлении повторов в данном гене рекомендовано проведение ПГТ-А для переноса эмбрионов женского пола (у мальчиков почти в 3 раза выше риск развития синдрома Мартина-Белл, проявляющийся умственной отсталостью).
Анализы и обследования
Всем женщинам, собирающимся зачать ребенка, рекомендуется сделать:
- общий и биохимический анализы крови;
- анализ для определения группы крови и резус-фактора (у обоих супругов);
- общий анализ мочи;
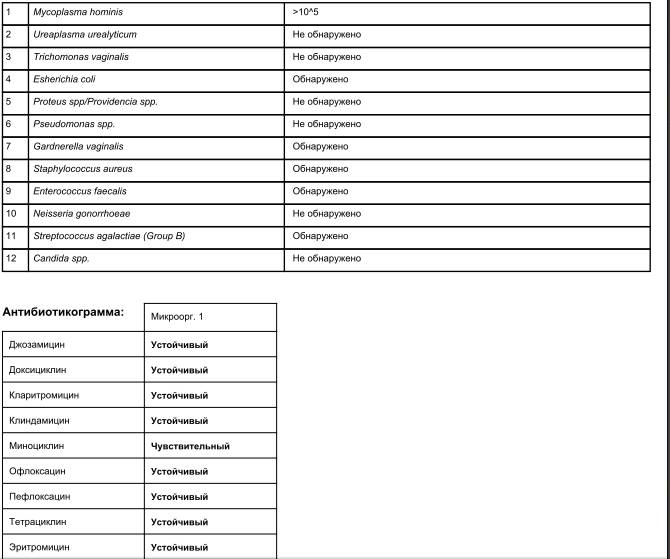
- мазки и анализ крови на половые инфекции — ПЦР (хламидиоз, уреаплазмоз, микоплазмоз, гонорея, кандидоз (молочница) — у обоих супругов;
- кровь на антитела к краснухе, токсоплазме, герпесу, ЦМВ, хламидиям, ВИЧ, RW, вирусам гепатита В и С;
- анализ крови на сахар;
- коагулограмму (показатели свертываемости крови);
- кольпоскопию (для оценки состояния влагалища и шейки матки);
- УЗИ органов малого таза (для оценки состояния матки и яичников).
Дополнительные обследования:
- При нерегулярности менструального цикла, проблемах с зачатием и предшествующих выкидышах назначается анализ крови на половые гормоны.
- По показаниям эндокринолога могут быть назначены анализы на гормоны щитовидной железы, надпочечников и т.д.
- При невынашивании беременности и бесплодии может быть назначено определение волчаночного антикоагулянта, антител к хорионическому гонадотропину, антител к фосфолипидам, ТПО-антител, антител к рецепторам ТТГ и другие обследования.
- Иммунологическое обследование.
Анализ на глюкозу и гемостазиограмма
Обычный анализ крови на глюкозу не так информативен, как обследование на толерантность к глюкозе. Он лишь показывает, имеются ли в данный момент у беременной женщины серьёзные нарушения со здоровьем. Если натощак показатель сахара в крови колеблется от 5,5 до 7 ммоль/л, пациентку отправляют на тест на глюкозорезистентность. Он помогает выявить такое заболевание, как гестационный диабет.
Заболевание встречается довольно часто, примерно у 14% беременных. Причём сложно угадать до наступления беременности, как поведёт себя организм во время вынашивания плода. По мере его развития организму требуется всё больше инсулина для преобразования глюкозы и, если этого не происходит, уровень сахара в крови повышается.
Тест на глюкозотолерантность позволяет отличить гестационный диабет от случайного скачка сахара в крови. Забор крови производится с утра натощак. Затем женщине дают выпить 100 грамм глюкозы и делают спустя час новый забор крови. через час третий забор. Это нужно для того, чтобы понять динамику выработки инсулина.
После приёма глюкозы в норме уровень сахара в крови максимален и достигает 10 ммоль/л, затем в течении часа он падает до 8,5. За три часа уровень сахара полностью приходит в норму.
Окончательный диагноз «гестационный диабет» ставится только после двух независимых тестов, проведённых в разные дни. Ложноположительный результат может быть при эндокринных нарушениях, нехватки калия, проблемах с печенью.
Если всё же диагноз подтверждается, женщина всю беременность придерживается определённой диеты, а после родов она проходит дополнительное обследование. Если анализы продолжают показывать высокий уровень сахара в крови, это указывает на то, что у женщины имеется настоящий диабет, а не гестационный.
Стоимость анализов при планировании беременности
Как только семейная пара решает завести ребенка, все в их жизни претерпевает изменения – ощущения, мысли, внешний вид и конечно же, финансовые растраты. Поэтому беременность нужно начинать планировать в первую очередь с бюджета.
Бюджет планирования беременности лучше рассчитывать заблаговременно, чтобы знать, в какую сумму может обойтись процесс подготовки к беременности, вынашивание и роды. Это поможет избежать неприятных ситуаций и стрессов из-за нехватки финансов.
Прохождение анализов при планировании беременности, плюс необходимые витамины стоят немало денег, поэтому эту статью расходов нужно обязательно брать во внимание. По факту наступления беременности, во втором ее триместре тело женщины будет меняться, поэтому нужно будет покупать новую одежду, носить обувь на невысоком каблуке
По факту наступления беременности, во втором ее триместре тело женщины будет меняться, поэтому нужно будет покупать новую одежду, носить обувь на невысоком каблуке.
Уже позже, в последние месяцы беременности, нужно будет беспокоиться о покупке всего необходимого для ребенка – одежды, коляски, кроватки и многого другого.
Пункты основных затрат:
- Визит к врачу на протяжении подготовки к беременности самой беременности обойдется примерно в 2,200 грн.
- Анализы и обследования обойдутся в 7-8,000 грн.
- Прививки обойдутся примерно в 300 грн.
- Тесты обойдутся в 140 грн.
- Витамины – 1,800 грн.
- Специальная одежда и обувь – 4 ,000 грн.
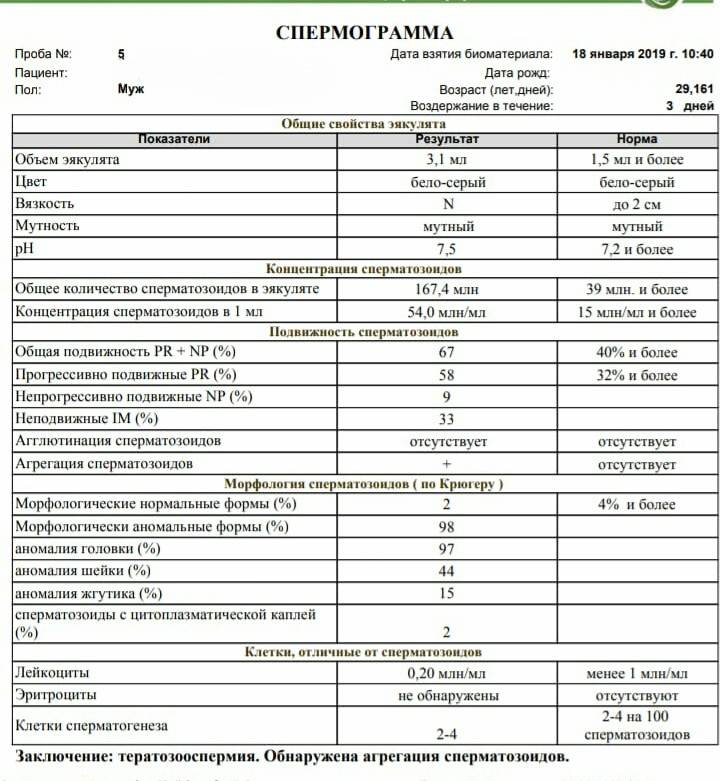
[], []
Когда следует провести генетическое исследование?
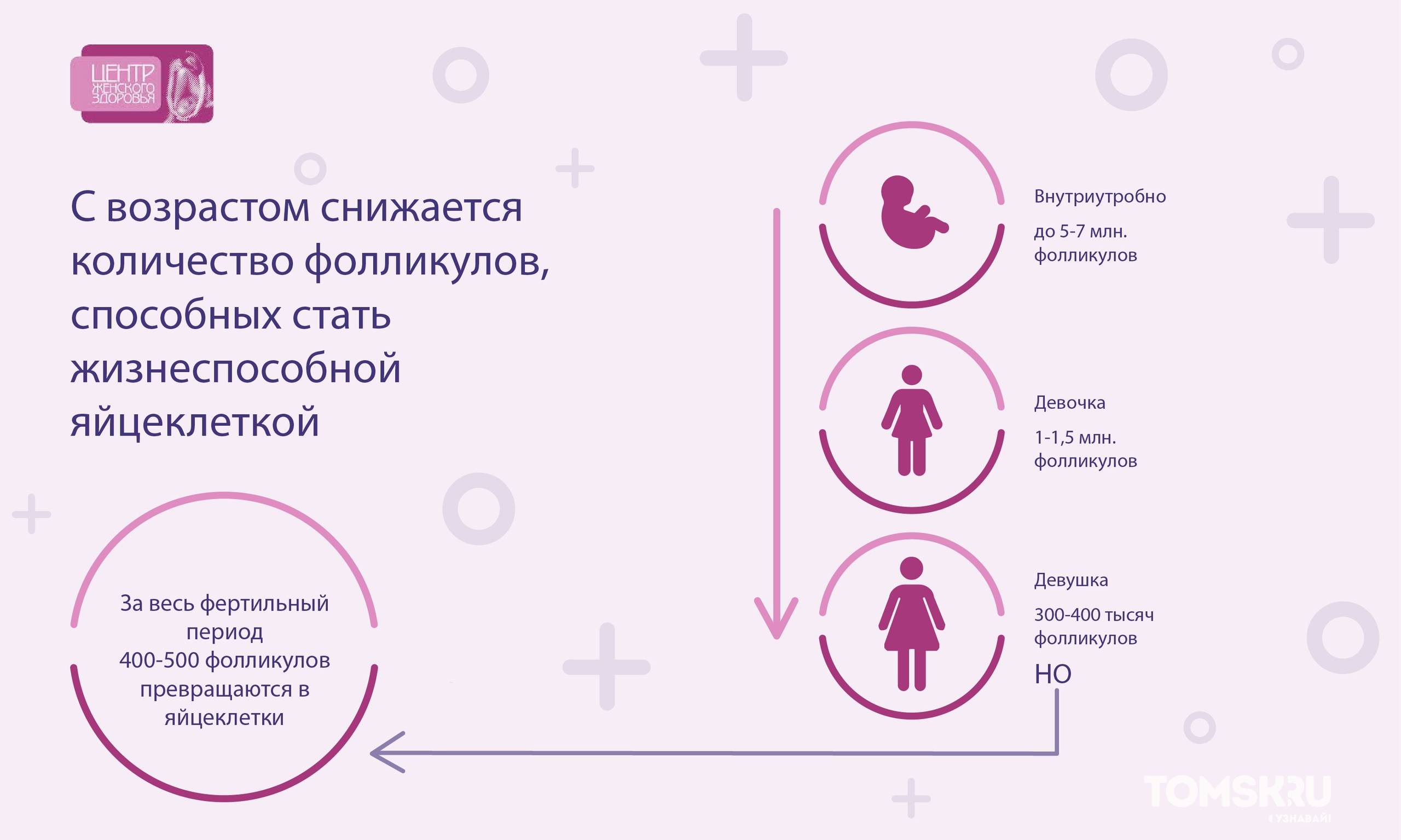
Каждый человек обладает уникальным набором генов, определяющих индивидуальные особенности. Набор из 46 хромосом – так выглядят наследственные характеристики, половину из которых будущий малыш получит от отца, другую – от матери. Повреждение любой из этих хромосом отрицательно скажется на общем состоянии младенца.
Проведение генетического исследования, изучение хромосомного набора – все это позволяет не волноваться в будущем за здоровое протекание беременности, правильное развитие плода. Именно изучение индивидуальности генов позволяет установить уровень опасности появления у ребенка наследственных и иных болезней.
В каждой отдельной ситуации срок обследования сообщает гинеколог. Но существуют основные показания для того, чтобы получить консультацию у специалиста и сроки беременности, до наступления которых рекомендуется сдать анализы на генетику.
- В случае физических уродств у отца или матери – до девяти недель.
- Возраст женщины превышает 35 лет – до девяти недель.
- Пороки развития, видимые на ультразвуковом исследовании – сразу после факта обнаружения.
- Если уже есть малыш с генетическими недугами – в процессе планирования. Тогда же нужно проводить генетические изыскания, если есть угроза наследственного заболевания у отца или матери.
- Аборт (выкидыш) вследствие патологий генетического характера – на этапе планирования.
- Будущие отец и мать — кровные родственники, — в процессе планирования.
- Будущая мать оказалась под влиянием вредоносных условий труда, лекарственных препаратов, инфекционных болезней, наркотиков – до двенадцатой недели.
Зачем планировать беременность?
Если беременность наступила незапланированно, это вовсе не означает, что возникнут осложнения. Но ответственный подход позволяет минимизировать риски для матери и плода
Особенно важно планировать беременность людям, входящим в группу риска
Группу риска составляют:
- супружеские пары, в которых возраст одного или обоих партнеров больше 40 лет;
- пары, имеющие детей с генетическими дефектами;
- люди с осложненным наследственным анамнезом;
- женщины с гинекологическими патологиями – воспаления, инфекции, опухоли;
- люди, болеющие инфекциями, передающимися половым путем (ИППП);
- женщины, у которых были выкидыши и замершие беременности;
- пациентки, сделавшие несколько абортов;
- пациенты, имеющие диагноз «бесплодие»;
- люди, длительное время ведущие неправильный образ жизни (курение, наркомания, алкоголизм);
- больные с гормональными расстройствами – ожирение, сахарный диабет, гипогонадизм и т.д.
Оптимальный срок планирования беременности – 3 месяца. В это время оба супруга должны пройти обследования, избавиться от заболеваний, изменить образ жизни. При необходимости в протокол планирования включают вспомогательные репродуктивные технологии и подготовку к ЭКО.
Процедуры в рамках планирования отличаются для разных пар. Комплекс диагностики и рекомендации разрабатывают индивидуально. Алгоритм планирования зависит от:
- возраста;
- состояния здоровья;
- анамнеза;
- наследственности
- образа жизни будущих родителей.
Традиционная подготовка к беременности включает посещение врачей, проведение диагностики и правильный образ жизни. При выявлении каких-либо болезней, этот план может меняться.