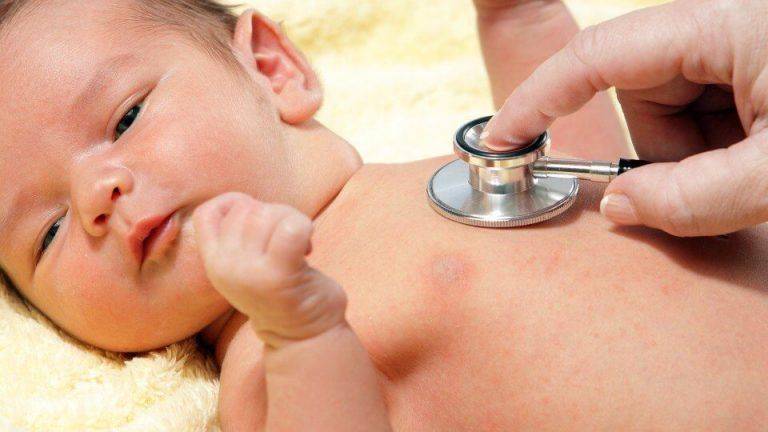
Набухание молочных желез у грудных детей: что делать?

Набухание молочных желез у грудных детей: что делать?
Молодые родители, при появлении какой-либо проблемы с новорожденным малышом, начинают сразу паниковать. Ведь так страшно, когда у крохи что-то болит или он заболел. Что делать, если набухли молочные железы у грудного ребенка? Задайте себе такие вопросы:
- Набухла только одна грудная железа или сразу две?
- Появились ли другие тревожные симптомы (плаксивость, повышенная температура, уплотнения в железах)?
- Новорожденному меньше месяца?
- На лице появились прыщики белого цвета?

Набухание молочных желез у грудных детей и белые прыщики на лице
Оцените ситуацию. Если у ребенка есть повышенная температура, вялость, наблюдается сильный отек грудных желез и даже прощупывается уплотнение, обратитесь к педиатру. Врач может порекомендовать родителям пройти лечение в стационаре.
В чем состоит тонкая грань между физиологической нормой и патологией:
- Если на сосках есть маленькие трещинки, то через 2-3 дня они могут перерасти в полноценный мастит с осложнениями. Лечение в этом случае должно быть незамедлительным.
- Если через 7-8 дней после появления первых симптомов гормонального криза, симптомы не исчезли, а состояние малыша ухудшается — железы покраснели и продолжают отекать, выделения обильные или даже гнойные, нужно немедленно обратиться к педиатру.
- Наблюдается общее недомогание, кожа на лице сильно гиперемированная, температура тела повышенная — все это указывает на воспалительный процесс. Самостоятельно он не исчезнет и требует вмешательства специалистов.
Симптомы
Болям в груди, связанным с реберным хондритом, как правило, предшествуют физические перегрузки, небольшие травмы или острые респираторные инфекции верхних дыхательных путей.
- Боль, как правило, появляется остро и локализуется в передней области грудной клетки. Боль может иррадиировать вниз или чаще в левую половину грудной клетки.
- Наиболее частая локализация боли – область четвертого, пятого и шестого ребра. Боль усиливается при движении туловища или при глубоком дыхании. И, наоборот, происходит уменьшение болей в покое и при неглубоком дыхании.
- Болезненность, которая четко выявляется при пальпации (нажатии в области крепления ребер к грудине). Это является характерной особенностью хондрита и отсутствие этого признака говорит о том, что диагноз реберного хондрита маловероятен.
Когда причиной реберного хондрита является послеоперационная инфекция, то можно заметить отечность, красноту и/ или выделение гноя в области послеоперационной раны.
Учитывая, что симптоматика хондрита нередко похожа на неотложные состояния, необходимо экстренно обратиться за медицинской помощью в случаях:
- Проблемы с дыханием
- Высокая температура
- Признаки инфекционного заболевания (отечность, краснота в области крепления ребер)
- Боль в грудной клетке постоянного характера, сопровождающаяся тошнотой, потоотделением
- Любая боль в грудной клетки без четкой локализации
- Усиление болей на фоне лечения
Характерная симптоматика
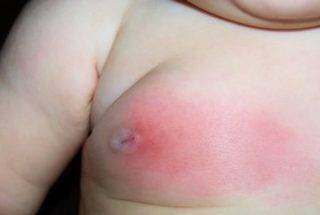
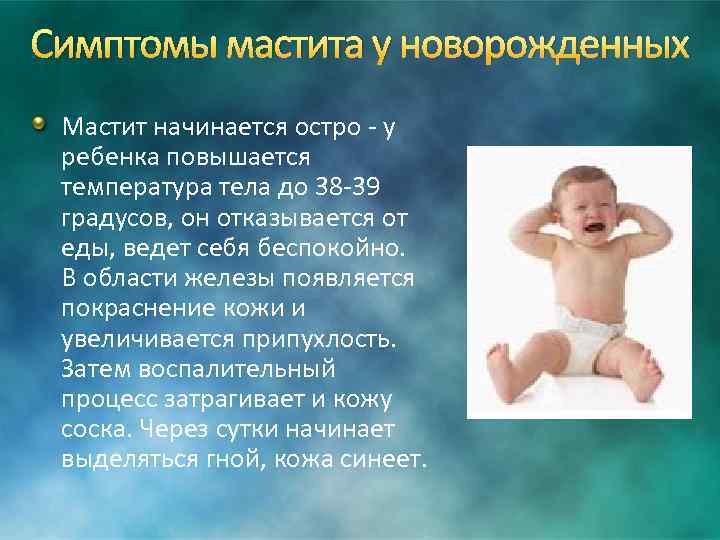
При инфекционном мастите у грудного ребенка и у подростка проявляются характерные для воспаления симптомы:
- умеренные боли в районе железы;
- отечности железистой ткани;
- увеличение лимфоузлов подмышками на пораженной стороне.
Если воспалительный процесс начинает прогрессировать, наблюдается перерастание острого мастита в гнойную фазу и рост температуры с обострением боли, приобретающей тянущий, распирающий и дергающий характер. На месте воспаления появляется покраснение и отечность. Из соска возможны выделения серозной жидкости, а затем и гнойного отделяемого.
При нарастании неприятных симптомов происходит ухудшение общего состояния. Груднички становятся капризными и плаксивыми. Отмечается частичная потеря аппетита, понос. Вследствие боли и большой температуры у малыша нарушается сон, и как результат отмечается упадок сил.
Как лечат мастит у новорожденных
В клинических рекомендациях по лечению мастита новорожденных говорится о том, что перед назначением терапии необходимо установить стадию развития болезни.
Если это начальная (инфильтративная) стадия, то лечение мастита у новорожденного рекомендуется проводить:
- специальными мазями, нанесенными на повязку;
- ультрафиолетовым облучением или УВЧ, которые губительно действуют на бактерии;
- компрессами с магнезией для снятия отека и боли;
- компрессами димексида с физраствором в качестве антисептика;
- спиртовыми компрессами;
- мазью Вишневского;
- суппозиториями или сиропом с парацетамолом для снятия боли и температуры;
- лечение мастита новорожденных может быть усилено антибиотиками широкого спектра действия.
Однако все вышеописанные действия могут быть эффективны, пока в железе не сформировался гнойный очаг. Если он возник — новорожденному скорее всего потребуется хирургическая операция, во время которой будет удален гной и промыта полость. После операции на рану будет наложена повязка с гипертоническим раствором. В дополнение врач назначит курс антибиотиков.
Половой криз
После того как малыш покидает утробу матери, уровень эстрогена в его организме резко падает, что дает толчок для начала гормональной перестройки. Поэтому набухание детских молочных желез является следствием изменений гормонального фона.

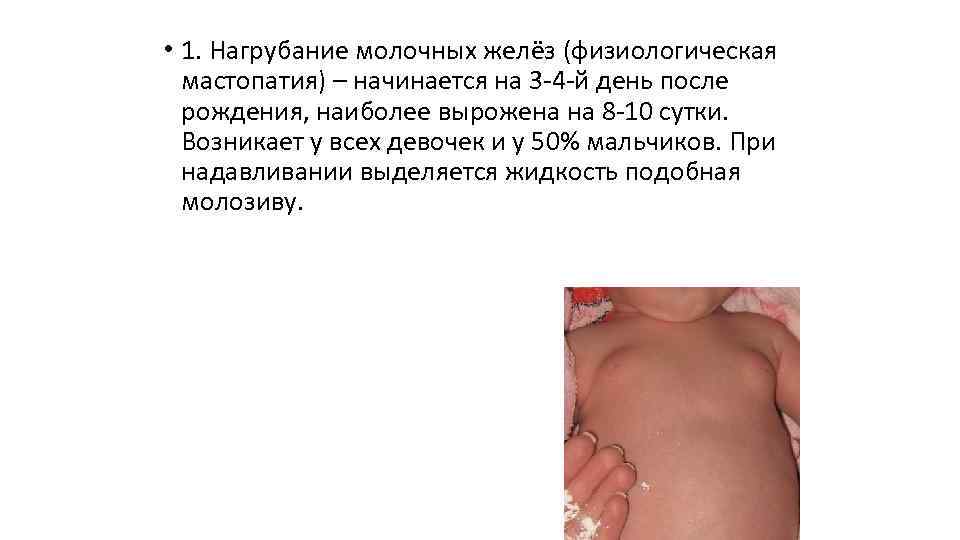
Обычно уплотнение в груди появляется у 70 грудничков из 100. По статистике, увеличение области грудных мышц происходит у большинства девочек, а также у 50% мальчиков.
Половой криз чаще всего развивается у доношенных детей, а малыши, которые родились раньше срока, зачастую не подвержены этому явлению. Некоторые врачи говорят, что отсутствие такой симптоматики является скорее патологией, чем нормой. Поэтому этот процесс не требует лечения.
Симптоматика полового криза:
- увеличение грудной области;
- появление слизистых или кровянистых выделений из влагалища;
- наличие высыпаний в области лица.
Отличия нормы от патологии
Такое заболевание, как мастит, характеризуется воспалением мягких тканей грудных желез. Эта патология наиболее характерна для женщин в послеродовом периоде. Причиной её возникновения является застой грудного молока (лактостаз).
Если грудные железы ребёнка подвергаются бактериального инфицированию, то у малыша развиваются гнойно-воспалительные изменения. Проникновение инфекции осуществляется через ссадины и микротрещины сосков. У новорожденных грудничков, как правило, снижен иммунитет, что является причиной неспособности бороться с инфекцией.

Кроме характерного нагрубания грудных желез, для мастита характерно повышение температуры тела, сонливость, отказ от прикладывания к груди, вялость и частые капризы. К местным признакам данного заболевания относиться покраснение кожных покровов в области патологического очага, локальное повышение температуры и болезненность в данной области, а также отёчность.
Для мастита характерно одностороннее поражение желез. В зависимости от тяжести патологического процесса, при данном заболевании присутствуют или отсутствуют гнойные выделения из сосков новорожденного. При несвоевременной диагностике данное заболевание может осложниться сепсисом или формированием разлитого гнойного очага (флегмоны).
Если родители заподозрили у своего ребёнка мастит, то им следует незамедлительно обратится за консультацией к детскому хирургу. Лечение данной патологии осуществляется в условиях стационара. Новорожденному могут быть назначены медикаменты, физиотерапевтическое лечение, а также хирургическое вмешательство (при необходимости).
С целью профилактики серьёзных осложнений, на протяжении всего периода полового криза, грудничка необходимо регулярно показывать медицинскому специалисту, который сможет оценить динамику состояния. При необходимости малышу назначают дополнительное обследование.
Подписывайтесь на нашу группу Вконтакте
Набухание желез как норма
Внутри утробы плод связан с матерью, и получает через плаценту полезные вещества, вредные элементы, а также гормоны. После появления на свет почти у каждого ребенка проявляется набухание грудных желез, вызванное попадавшими в последние дни в его организм гормонами. У беременной женщины в крови можно найти массу этих веществ, и все они передаются плоду. После рождения физиологический уровень эстрогенов в крови грудничка резко падает, при этом происходит резкий гормональный дисбаланс, схожий с подростковым переходным периодом. В организме у ребенка начинает главенствовать пролактин.
Поскольку этот гормон отвечает за выработку молока, у новорожденных при нажатии на молочные железы может выделяться молозиво из грудных протоков, причем подобное влияние эстрогенов отражается на детях обоих полов: девочках и мальчиках.
Почему развивается мастит новорожденного?
Если во время развития физиологической мастопатии в организм ребенка попадает инфекция (как правило, стафилококковая или стрептококковая), возникает риск мастита новорожденного: причем, он может возникнуть и у новорожденных девочек, и у новорожденных мальчиков. Стафилококковые или стрептококковые бактерии могут жить в организме матери (к примеру, на поверхности ее кожи или на слизистой носоглотки), а также находиться на поверхности в туалетах и ванных комнатах.
Чаще всего мастит у новорожденного развивается уже после выписки из роддома — примерно на 10-м дне жизни малыша. К этому моменту молочные железы ребенка должны прийти в норму. И если мама видит, что этого не произошло — необходимо срочно проконсультироваться с педиатром.
Микроорганизмы проникают в организм при определенных условиях, как правило — когда родители неправильно ухаживают за ребенком, не учитывая особые свойства его кожи:
У новорожденной девочки и мальчика набухли, увеличены молочные железы: причины, опасно ли это?
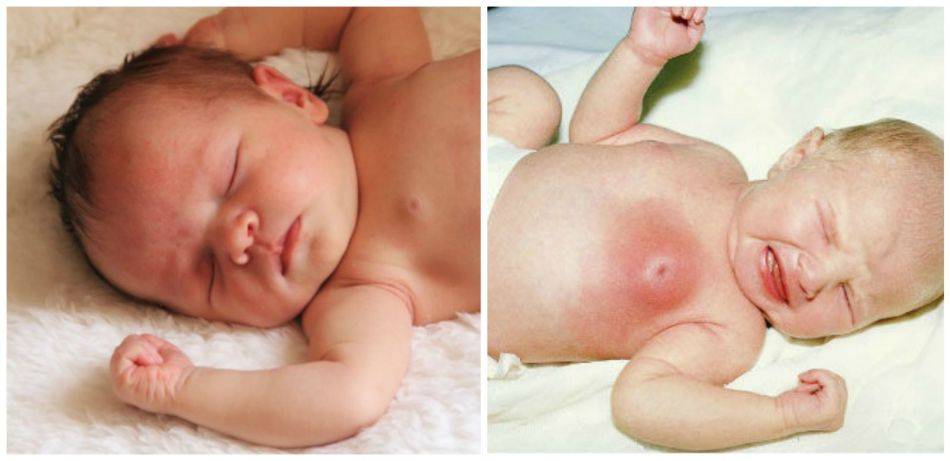
У новорожденной девочки и мальчика набухли, увеличены молочные железы: причины, опасно ли это?
В утробе матери ребенок получает огромную дозировку гормонов. После появления на свет, малыш лишается источника разных веществ и начинает свою жизнь. Поэтому у него резко падает уровень биологических компонентов, что ведет к появлению нежелательных симптомов. Все это причины набухания грудных желез, которые могут наблюдаться как у девочки, так и у мальчика.
Опасно ли это, что у новорожденной девочки или мальчика набухли, увеличены молочные железы? Давайте разберем все по порядку:
- Многие специалисты склоняются к тому, что набухание грудных желез у новорожденного ребенка или появление небольшой отечности, это обычный физиологический процесс. За ним надо следить, но лечение не требуется.
- На 6-7-й день жизни у крохи тонкая и нежная кожа вокруг сосков может покраснеть и набухнуть. Нормой считается и то, что вместе с отеком появляется немного молозива, выделяющегося из сосков.
- Гормональный криз появляется у 70% новорожденных. Считается, что такое состояние встречается у хорошо развитых детей — крупных по весу и крепких здоровьем. У таких малышей обычно высокая оценка по шкале Апгар.
- Однако игнорировать это состояние не стоит. Железы могут не только набухнуть. Они воспаляются и появляется процесс нагноения. Кроме этого симптома наблюдаются небольшие выделения из половых органов, что также влечет появление инфекции, но уже в этом органе. Гормональные следы появляются и на лице в виде сыпи с белыми прыщиками. Они исчезают позже всех других симптомов и также могут гноиться.

У новорожденной девочки и мальчика набухли, увеличены молочные железы: причины
Что нужно делать родителям, если их ребенка наблюдаются подобные проблемы:
- Наблюдайте за малышом. Если набухли не только грудные железы, но и половые органы, обратитесь за консультацией к педиатру.
- Обратиться к врачу необходимо, если у малыша поднялась температура — выше 38 градусов.
- Если на лице появились прыщики их нельзя выдавливать, так же как недопустимо выдавливать молозиво из сосков. Это может привести к инфицированию и осложнениям.
- Соблюдайте правила гигиены прежде чем подойти к новорожденному: тщательно мойте руки, особенно после посещения туалета или улицы, купайте ребенка каждый день, регулярно подмывайте, не подпускайте к малышу людей, которые болеют ангиной, ОРВИ или имеющих гнойные раны на теле.
Особенности изменения груди у малышей
Чаще всего у родителей возникает паника, когда они вдруг обнаруживают, что молочные железы у новорожденных мальчиков увеличились. Тем более случаи, когда из протоков выделяется мутноватая жидкость. Также это носит название физиологическая мастопатия. Что можно найти у крохи:
- Увеличение может быть параллельным, либо одна грудь больше другой. В диаметре изменения не превышают 2 — 3 см.
- Из центра соска может выделяться несколько капелек светлой или мутноватой жидкости без запаха.
- Допускается небольшое покраснение области ареолы.
- Набухание груди появляется в большинстве случаев на 2 — 3 сутки жизни и проходит в течение первого месяца жизни.
- Чаще этому подвержены девочки, нежели мальчики.
В этих случаях набухание не требует никакого лечения. Тем более запрещается пытаться выдавить секрет из увеличенных грудок. Различные повязки, примочки, компрессы, надавливания на молочные железы могут вызвать повреждение кожного покрова и инфицирование – опасное для жизни малыша осложнение.
Особенности набухания груди
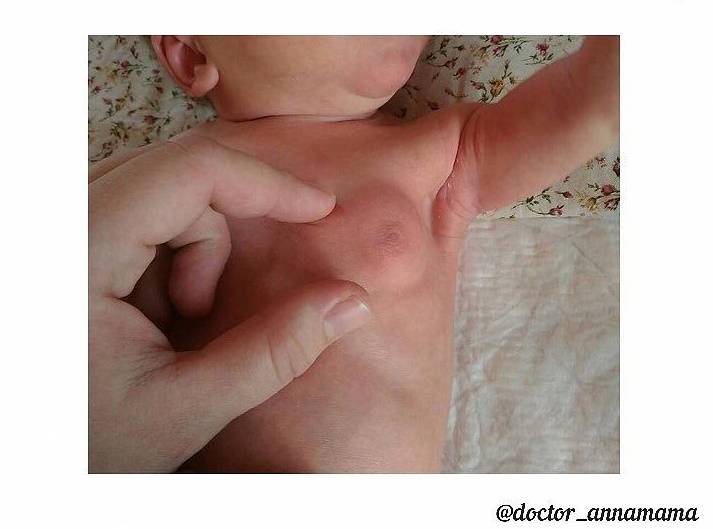
Физиологической мастопатией или нагрубанием молочных желез называют физиологическое состояние грудок ребенка, при котором они увеличиваются в размерах. Обычно молочные железы увеличены равномерно, изредка бывает одностороннее увеличение. Нормальным считается увеличение до 3 см в диаметре, если под кожей и на ее поверхности не имеется никаких покраснений и изменений.
Иногда из протоков молочной железы может выделяться сероватое или молочно-белое содержимое, по составу оно сравнимо с составом молозива.
Обычно грудки начинают увеличиваться на вторые сутки после рождения, и постепенно уменьшаются с конца первой недели, полностью же они пропадают к месяцу. Такая мастопатия не требует никакого лечения, нельзя давить грудки, пытаясь убрать из них молоко, прикладывать компрессы с мазями, особенно по типу мази Вишневского, камфоры и прочих, что широко рекомендуется в интернете.
Ребенку набухшие грудки не приносят никакого дискомфорта, их никак по-особенному не обрабатывают, только при сильном увеличении можно наложить чистую сухую и стерильную повязку. Нужно беречь грудки от трения одеждой.
Однако, многие родители переживают за увеличение грудок и начинают применять повязки, выдавливают молоко, выделения и теребят набухшие грудки, невольно занося в трещины сосочков микробы. Они проникают вглубь груди и вызывают развитие тяжелого осложнения – мастита новорожденных. Если запустить его начало, то течение болезни может быть тяжелым, вплоть до летального исхода. Как отличить начало мастита от физиологии?
Причины возникновения
Мастит новорожденных возникает как осложнение физиологического нагрубания грудных желез. Обычно возбудителем гнойного мастита является стафилококковая или стрептококковая инфекция. Как правило, бактерии проникают через поврежденную кожу или выводные протоки железы. Возможен также вариант заражения через кровь (гематогенный путь).
У старших детей мастит является следствием травмы грудной железы с последующим ее переохлаждением. Здесь основными возбудителями гнойного воспаления могут являться золотистый и эпидермальный стафилококк, кишечная палочка, синегнойная палочка.
Как лечат такой мастит?
Если вы подозреваете гнойный мастит у ребенка, необходимо немедленно обратиться в детскую хирургрию или к хирургу поликлиники. Мастит новорожденных лечится исключительно в стационаре. Прежде всего, врачи возьмут посевы отделяемого с определением чувствительности микроба к антибиотикам. Тогда можно будет подобрать активное и хорошо помогающее средство. Лечение заключается в следующем:
- на стадии инфильтрации, когда гноя нет, применяют компрессы, антибиотики и средства, предотвращающие воспаление.
- при гнойной фазе необходимо вскрытие и удаление гноя с бережным сохранением ткани железы. Разрез желают под наркозом около соскового кружка, потом назначают рассасывающие и специальные повязки. Обязательно назначение антибиотиков и физиолечения.
Мастит – дело серьезное. Избежать его можно, если при нагрубании молочных желез у новорожденного не применять «бабушкиных советов» и средств народной медицины. Просто не трогайте область железы и не получите осложнений.
Профилактика мастита у ребенка
- Соблюдение правил личной гигиены.
- Обращение к педиатру при появлении болей, уплотнений в молочной железе.
- Защита от переохлаждения.
- Своевременное лечение инфекционных заболеваний.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
Авторы
1. Неонатология: Национальное руководство / Под ред. Н. Н. Володина. — « ГОЭТАР-Медиа», 2009 год. 2. Хирургические болезни / П. В. Гарелик, И. Я. Макшанов, Г. Г. Мармыш. — « Изд-во ГГМУ», 2003 год. 3. Акушерство: Национальное руководство / Под ред. Э.К. Айламазян, В.И. Кулаков, В.Е. Радзинский, Г.М. Савельева. — « ГОЭТАР-Медиа», 2009 год.
Уход и лечение при нагрубании молочных желез
 Одежда младенца должна быть из мягких натуральных тканей
Одежда младенца должна быть из мягких натуральных тканей
Физиологическое нагрубание молочных желез у новорожденных не требует специальных терапевтических мероприятий. Оно обычно проходит самостоятельно до годовалого возраста, после чего молочные железы перестают набухать. Специалисты, в том числе доктор Комаровский, дают рекомендации по уходу, которые направлены на профилактику развития воспалительного процесса в тканях и других патологических состояний:
- Применяют мягкую, комфортную для грудничка одежду из натуральных тканей. Исключается использование синтетики.
- Постельное белье и одежду младенца перед использованием проглаживают, после чего дают остыть до комфортной температуры.
- Перед выполнением процедур по уходу за малышом обязательно тщательно моют руки с мылом, которое смывают чистой проточной водой.
- Если грудь увеличена более, чем на 2 см, рекомендуется накладывание чистой сухой повязки для предотвращения механического раздражения одеждой.
Если выявлены набухшие молочные железы у новорожденных девочек или мальчиков, нельзя впадать в панику и сразу начинать лечить состояние. При физиологическом увеличении, при котором отсутствует припухание и воспаление, исключается применение мази Вишневского, Левомеколя, холодных или горячих примочек, сцеживание содержимого протоков молочных желез, при котором существенно повышается риск инфицирования.
Лечение мастита у маленьких детей проводит врач. Назначается этиотропная терапия, направленная на уничтожение возбудителей инфекционного процесса, для чего применяются антибиотики. Они должны быть безопасными для организма младенца и эффективными в отношении уничтожения бактериального возбудителя. В клинической практике используются защищенные полусинтетические пенициллины, цефалоспорины. Также дополнительно используются локальные антисептики в виде раствора.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Причины набухания груди у младенцев
Нагрубание грудных желез у новорожденных носит название «физиологическая мастопатия» и характеризуется уплотнением и увеличением размера грудок ребенка. Чаще всего происходит двухстороннее припухание, изредка встречается поражение одной из сторон. Ребенок при этом не ощущает дискомфорта, поэтому какого-либо лечения не требуется. Как правило, спустя месяц после рождения набухание спадает.
Если говорить о норме, то она подразумевает набухание максимум до 3 см. Родителям при этом следует предупреждать травмы припухлости одеждой, это поможет избежать появления раздражения на кожном покрове. Иногда из набухшей грудной железы наблюдаются выделения, которые запрещено выдавливать. В противном случае необоснованные действия провоцируют формирование микротрещин на коже и сосках и как следствие — появление осложнений инфекционной природы.
Особенности гормонального криза
Организм новорожденного проходит ряд сложнейших адаптационных процессов, которые позволят со временем малышу чувствовать себя комфортно. Будучи еще в организме матери, дети получали просто огромные «порции» гормонов. После рождения у детей, внезапно лишившихся источника гормональных веществ, резко падает уровень данных биологически активных компонентов.

Много специалистов склоняется к тому, что если у новорожденного малыша набухли молочные железы или наблюдается незначительный отек, это вполне закономерный физиологический процесс, требующий внимания, но никак не лечения. Физиологическая временная мастопатия грудных желез встречается и у мальчиков, и у новорожденных девочек.
Обычно на 6-й – 7-й день деликатная кожа вокруг сосочков становится гиперемированной, а сами молочные железы слегка увеличиваются, могут опухнуть. Считается нормой, если из желез у младенцев выделяется жидкость, похожая на молозиво.
Нюансы
Половой криз проявляется у 75% новорожденных. Обычно легкое нагрубание молочных желез встречается у крепких, хорошо развитых малышей, с хорошим весом и оптимальной оценкой по шкале Апгар.
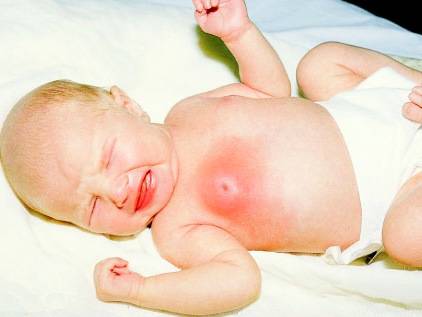
Признаки гормонального криза практически никогда не встречаются у кахектических детей, склонных к резкой потере веса, недоношенных или рождённых с какой-либо серьезной патологией. Однако игнорировать данное состояние также не стоит. Железа у грудничка может не только набухнуть или покраснеть. Есть еще ряд проявлений физиологической мастопатии:
- Небольшие выделение из половых органов (чаще всего страдают девочки);
- Отечность не только молочных желез у новорожденных, но и половых органов;
- Гормональные следы на лице, напоминающе сыпь. Это милии – светлые прыщики, которые чаще всего располагаются на лице, исчезают позднее всех остальных признаков (иногда в 6 месяцев).
Прогноз и профилактика мастита новорожденных
Прогноз мастита новорожденных благоприятный. Исходом обычно становится полное излечение. В отдельных случаях возможно распространение инфекции по мягким тканям с формированием флегмоны. Данное осложнение представляет угрозу для жизни ввиду быстрого развития сепсиса с полиорганной недостаточностью. Лечение только хирургическое, ребенок наблюдается в палате интенсивной терапии и реанимации. Осложнения мастита новорожденных встречаются редко и, как правило, становятся следствием несвоевременной диагностики, а значит, невнимательности или неопытности родителей, поскольку инфекция чаще развивается уже после выписки из роддома. Профилактическими мерами являются соблюдение правил ухода за новорожденным и регулярные осмотры тела ребенка.
Особенности физиологической мастопатии
Именно таким термином обозначается увеличение размеров грудных желез у новорожденных детей. Чаще всего у малышей происходит двустороннее затвердение грудных желез. В разгар полового криза малыш не испытывает какого-либо дискомфорта или болевых ощущений, поэтому в специализированной помощи он не нуждается.
Сроки появления данных признаков индивидуальны для каждого младенца. Чаще всего это происходит в течение 1 недели с момента рождения. Физиологическая мастопатия исчезает самостоятельно к концу 1 месяца. В норме у ребёнка происходит увеличение грудных желез в пределах 2,5-3 см в диаметре. На поверхности кожных покровов в данной области отсутствуют какие-либо изменения.
В особо редких случаях родители замечают незначительные выделения из сосков грудничка. Цвет выделений напоминает материнское молозиво. Удалять самостоятельно данные выделения не рекомендовано, так как любые манипуляции могут привести к инфицированию грудных желез.

Родителям не рекомендовано использовать какие-либо мази и компрессы, так как этот процесс физиологичен для ребёнка, и проходит он самостоятельно
При физиологической мастопатии у грудничка очень важно избегать травматизации грудных желез ребёнка. Одежда малыша должна быть удобной и просторной
Также рекомендовано избегать наложения любых повязок на область грудной клетки.
Основная задача родителей заключается в своевременном обнаружении и дифференцировке физиологической мастопатии и такого заболевания, как мастит. Эта патология встречается редко среди новорожденных детей, однако полностью исключать её нельзя.