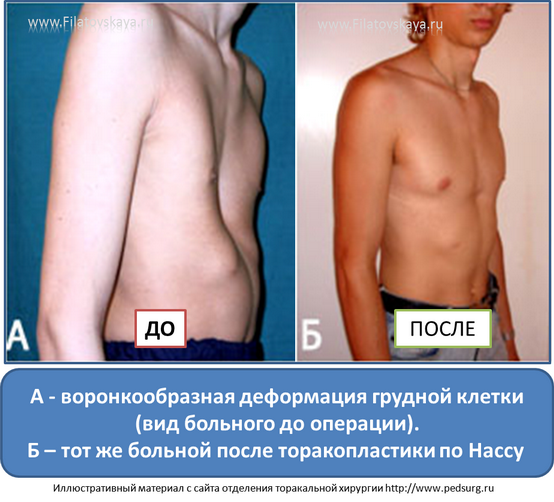
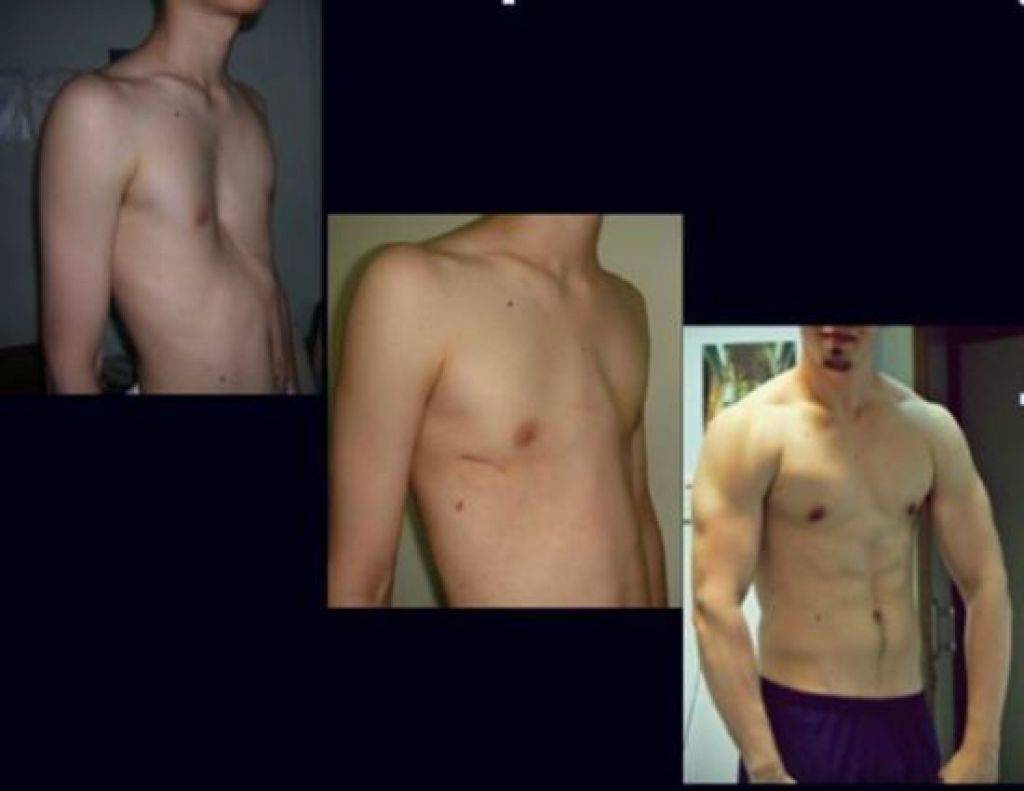
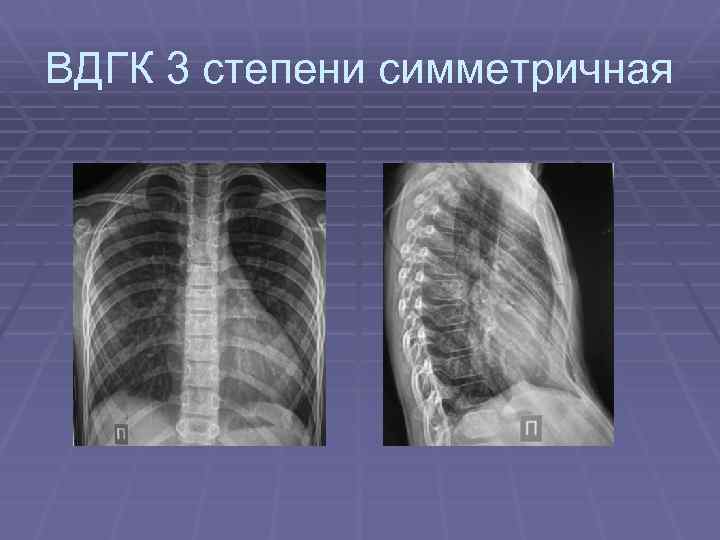
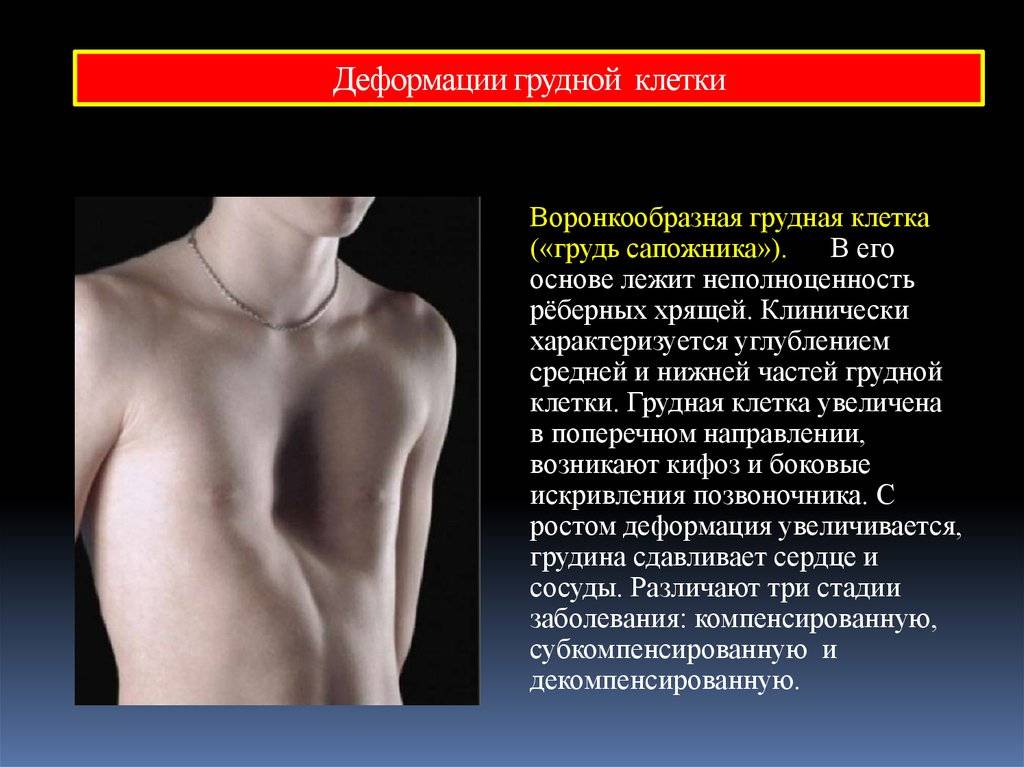
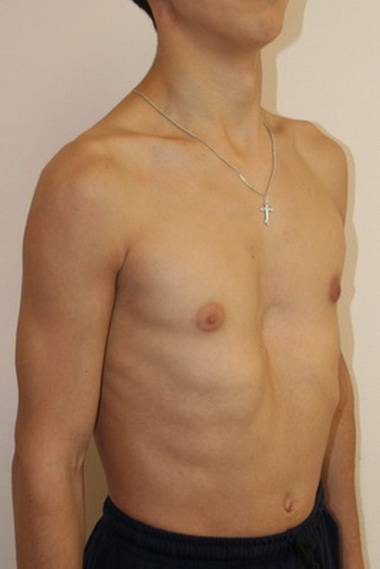
Клиническая картина воронкообразной грудной клетки в школьном возрасте
Изменения, вызванные деформацией, с возрастом становятся более выраженными. Ребенок начинает сознавать свой косметический недостаток и старается скрыть его. Чем старше ребенок, тем сильнее развивается сознание физической неполноценности, что при определенных условиях может вести к изменению психики. Это обстоятельство, как указывают многие авторы (Ravitch, 1960; Schmitt. 1962, и др.), нередко является единственным показанием к оперативному лечению воронкообразной груди. Нарушение осанки усиливается, отчетливее выражен грудной кифоз, реже его сглаженность. У ряда больных отмечается значительное боковое искривление позвоночника, требующее в ряде случаев специального лечения (рис. 24). Дети с резко выраженными деформациями обычно пониженного питания, с бледными кожными покровами.
3
Бронхоспирометрические исследования больных 17—28 лет, проведенные Hansen, Jacoby (1956), показали значительное увеличение после операции ЖЕЛ, максимальной вентиляции (предел дыхания) и потребления О2.
Нарушение функции внешнего дыхания приводит к изменениям окислительно-восстановительных процессов в организме ребенка: дискорреляции углеводного, белкового, водно-солевого обменов, нарушению кислотно-щелочного равновесия крови (И. А. Богданович, II. И. Кондрашип, 1969).
Смещение сердца влево зависит от выраженности и характера воронкообразного вдавления. При тяжелых деформациях левая граница сердца может заходить за переднюю подмышечную линию. Сердечный толчок разлитой и хорошо виден на боковой стенке вдавления. Почти у 2/з больных, оперированных в клинике в этом возрасте, выслушивается акцент II тона на a. pulmonalis. У некоторых детей определяется систолический шум.
У детей старшего возраста и особенно у юношей могут наблюдаться приступы пароксизмальной тахикардии (Dorner, 1950). Артериальное давление обычно не изменено. У некоторых больных мы наблюдали разницу (±10—15 мм рт. ст.) в давлении на правой и левой руке. Венозное давление, по данным Н. И. Кондрашина и Л. Д. Суханова, у детей старшего возраста с резкими деформациями грудной клетки обычно повышено.
Проводимые электрокардиографические исследования позволяют в значительной степени судить о влиянии воронкообразного вдавления на сердце. Следует отметить, что у детей школьного возраста не всегда можно выявить зависимость между тяжестью деформации и данными ЭКГ. Функциональные нарушения зависят не только от механических факторов сдавления, но и от изменения функции внешнего дыхания и обменных процессов. Чем старше возраст больного, тем более отчетливо проявляются эти изменения. Проведенные в клинике электрокардиографические исследования выявили у большей половины детей нарушения со стороны сердца. На полученных ЭКГ электрическая ось сердца была чаще смещена влево. У многих больных отмечалось снижение вольтажа зубцов, отрицательный зубец Т и V3 и выраженные в различной степени мышечные изменения. Отмеченные в клинике изменения ЭКГ у детей с воронкообразной грудью совпадают с данными литературы. II. И. Кондрашин также указывает на частые (83,9%) отклонения оси сердца, нарушения сократительной способности миокарда, синусоидую тахикардию и аритмию.
Более отчетливые изменения ЭКГ наступают в юношеском возрасте. Bär, Zeilhofe г и Heckel (1958) у половины больных отметили отклонение вектора QRS вправо и неполный блок правой ножки пучка Гиса. Нередко они наблюдали отрицательный зубец Т в V3 и V4 и высокий зубец Р в стандартном отведении. Проведенное авторами зондирование сердца показало повышение давления в правом предсердии и желудочке, а у 5 больных был отмечен диастолический спад давления в правом желудочке, патогномоничный для хронического слипчивого перикардита. Рентгенологическое обследование больных с воронкообразной грудью является важным этапом. По снимкам, произведенным в боковой и передне-задней проекциях, при вертикальном положении ребенка можно определить степень деформации, которую мы высчитываем по методике Gizycka (1962).
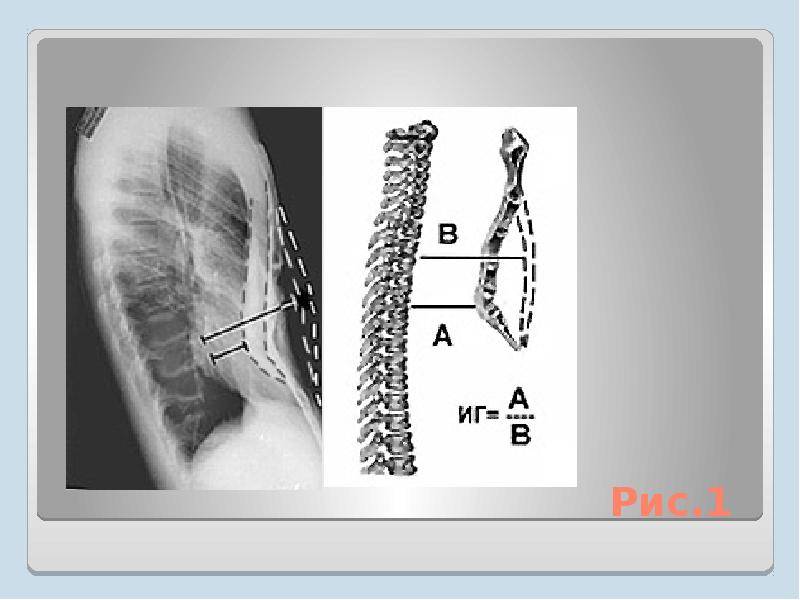
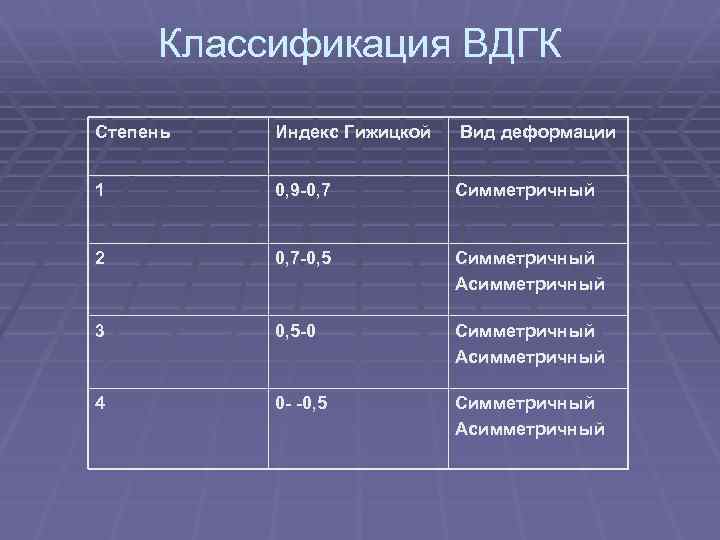
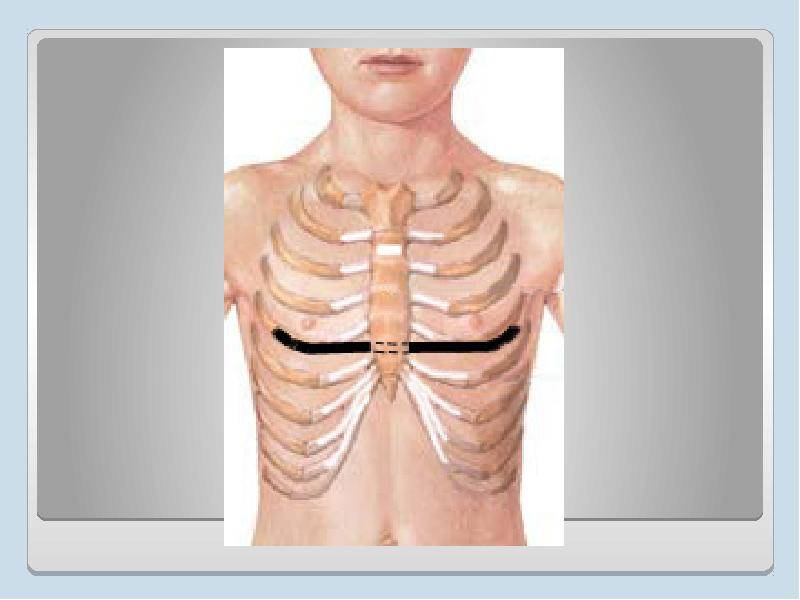
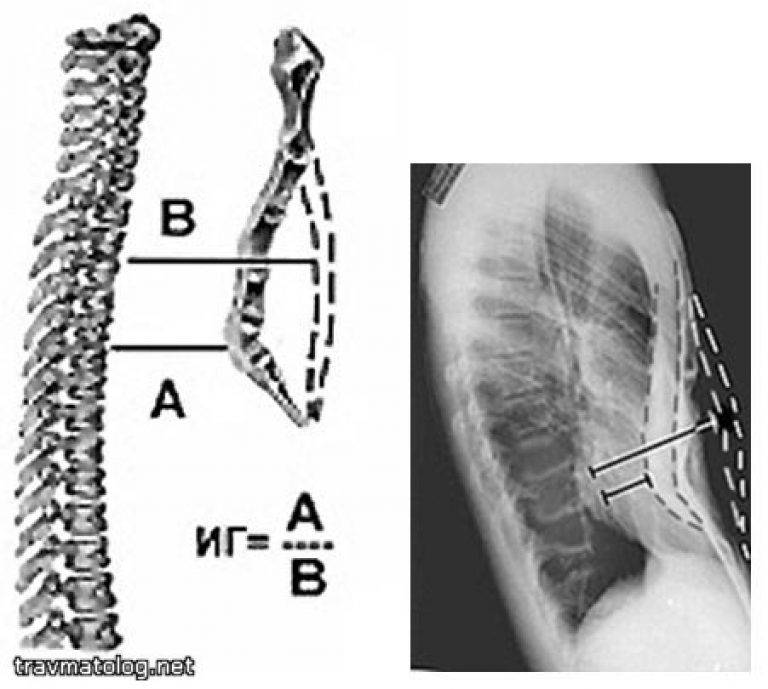
Степень деформации определяют отношением наименьшей высоты ретростернального пространства (видимое на боковых рентгенограммах расстояние между задней поверхностью грудины и передней поверхностью позвонков) к наибольшей высоте грудной клетки (измеряемой на снимках в передне-задней проекции; рис. 25). Для лучшего контрастирования вдавления на кожу ребенка по средней линии грудины мы наносим тонкую полоску цинковых белил от начала искривления до вершины мечевидного отростка. Полученное при делении частное больше 0,8 характеризует деформацию I степени, II степень — от 0,7 до 0,5 и III степень — менее 0,5.
Воронкообразная и килевидная деформации у детей
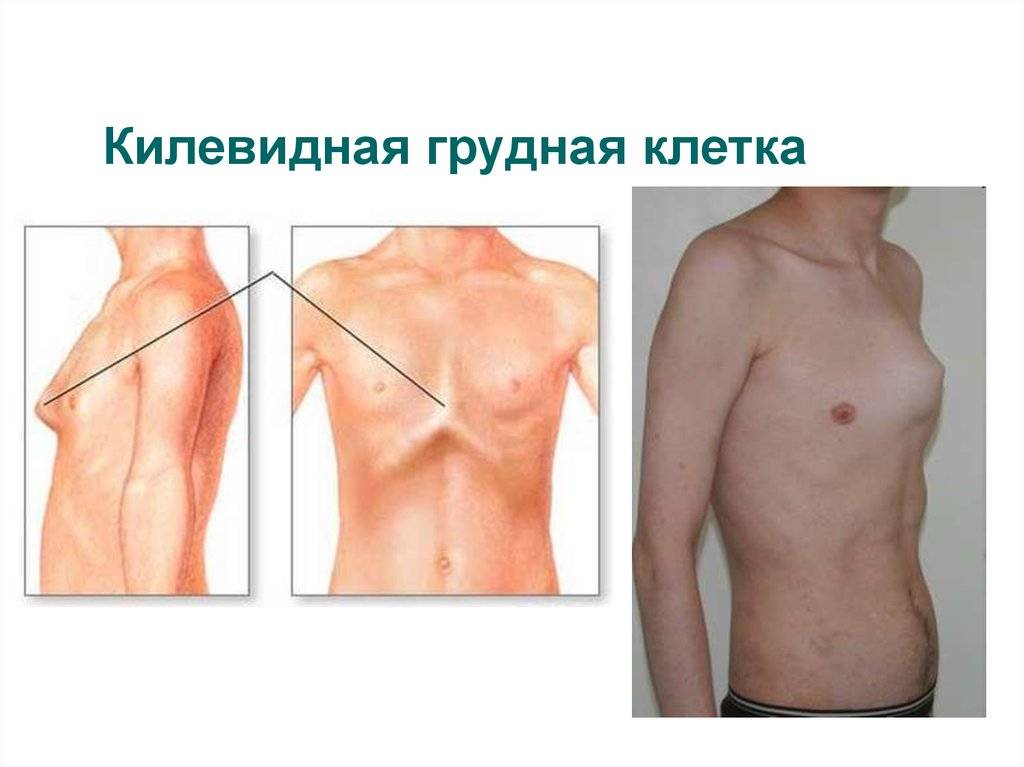
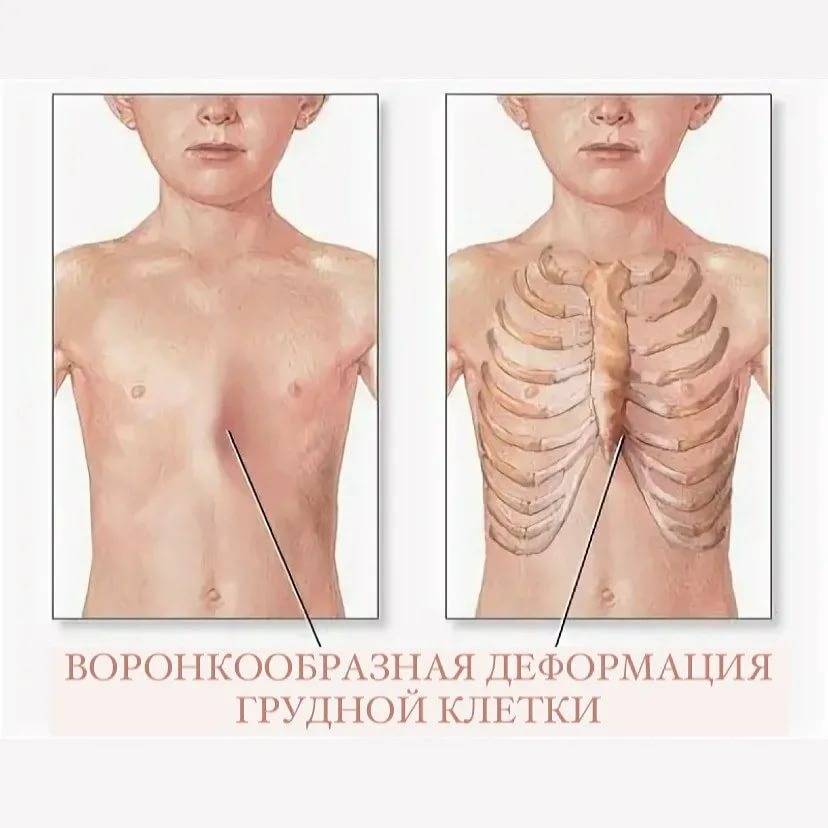
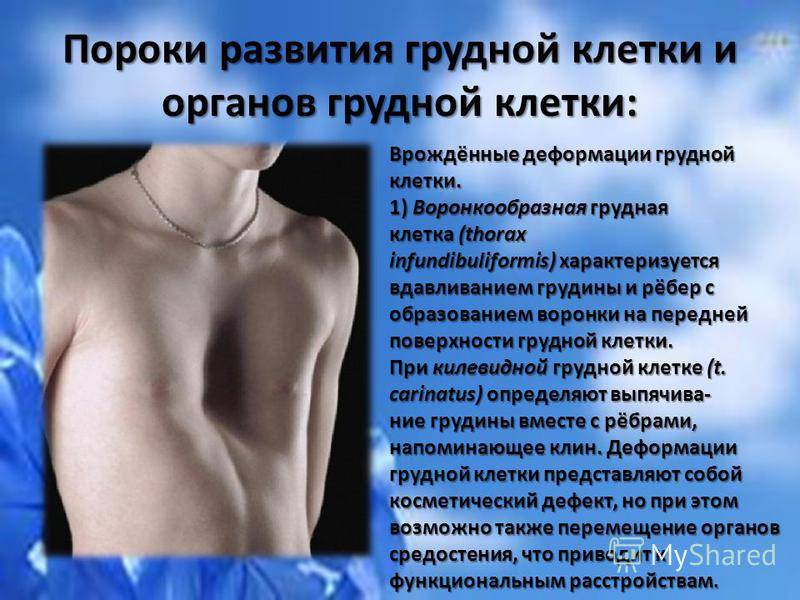
Наиболее часто встречающиеся деформации грудной клетки — воронкообразная и килевидная. Существует еще несколько более редких форм. Воронкообразная деформация представляет собой вдавление передней грудной стенки внутрь. В детском возрасте она опознается как ямка на груди, а при малой степени искривления может быть даже незаметна внешне и определяться только по рентген-снимку. Килевидная деформация представляет собой обратную ситуацию: грудь как бы выгнута наружу в форме киля корабля за счет выступания грудины, ребер и реберных хрящей.
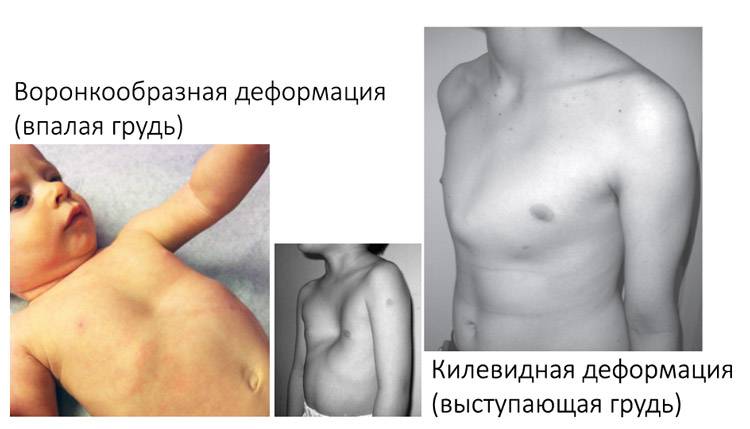
Все деформации грудной клетки такого типа — генетически заложенные патологии. Явно проявляться они начинают в период интенсивного роста организма. В подростковом возрасте деформация, как правило, прогрессирует, а к 20 годам, когда окончательно прекращается рост хрящей и формирование грудной клетки, закрепляется на всю жизнь.
Ухудшение общего состояния ребенка
У детей, заболевших пневмонией, кардинально меняется поведение. Они начинают проявлять беспокойство, капризничают, плачут чаще обычного, становятся вялыми, физически слабыми, их активность снижается вплоть до обездвиженности, плохо едят, могут вообще отказываться от приема пищи из-за интоксикации (диареи и/или рвоты). Отмечается нарушение сна: ребенок непродолжительно и неспокойно спит, а просыпаясь — начинает плакать. Тяжелее всего болезнь переносят младенцы. Помимо перечисленных, первые признаки пневмонии у грудничка – это отказ от груди, частые срыгивания, переходящие во рвоту, жидкий стул, насморк и постоянные приступы кашля. Картина осложняется, если ребенок недоношен, страдает анемией или рахитом.
Клиническая картина воронкообразной деформации у детей грудного возраста
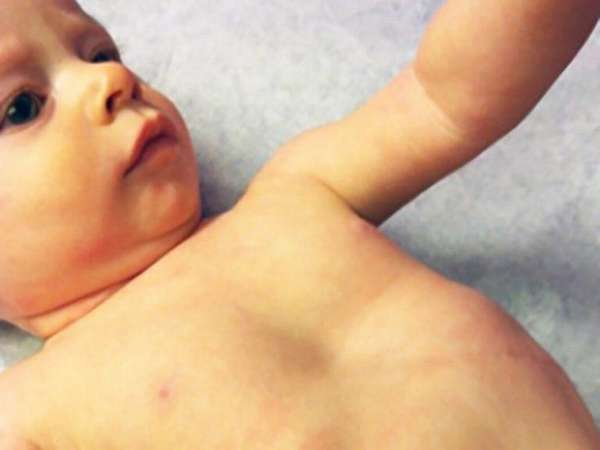
Деформация чаще проявляется вскоре после рождения в виде малозаметного вдавления. Характерным признаком воронкообразной груди у детей этой возрастной группы является симптом «парадокса вдоха» (западение грудины и ребер при вдохе), который наиболее ярко проявляется при крике и плаче.
Увеличение деформации, которая постепенно приобретает более выраженный характер, уже в первое полугодие может привести к нарушению функции органов грудной полости, склонности к катарам верхних дыхательных путей, пневмониям, стридорозиому дыханию.
Ravitch (1956) наблюдал у нескольких детей упорное срыгивание и затруднение при глотании, прошедшее после устранения воронкообразной груди. У детей с выраженной деформацией и резким симптомом «парадокса вдоха» рано развиваются хронические пневмонии, с трудом поддающиеся обычной терапии. У детей грудного возраста изменений со стороны сердца, кроме некоторого смещения его влево, обычно пе отмечается.
Следует помнить, что не исключена возможность сочетания воронкообразной груди с врожденным пороком сердца. Физическое и психомоторное развитие детей первого года жизни с воронкообразной деформацией грудной клетки обычно протекает без какой-либо видимой разницы но сравнению со здоровыми детьми.
Этапы взаимодействия
Наша главная задача — чтобы Вы получили медицинские услуги и сервис, соответствующие всем европейским стандартам
1
Сбор информации и первичная консультация
До приезда в клинику мы организуем подготовительную работу: знакомство с историей болезни, подготовка программ диагностики и лечения, предварительные переговоры с профессором, перевод для него медицинской документации.
Наши специалисты берут на себя всю организационную работу (отправка приглашения, консультация по сбору документов для визы, бронирование гостиницы и билетов).
2
Организация диагностики и процесса лечения
Мы бронируем места для пациента и сопровождающих лиц в клинике Нордвест или в отелях Франкфурта-на-Майне, координируем все даты консультаций с врачами и медицинских процедур, контролируем прохождение диагностики и лечения.
Мы гарантируем полное организационное и консультативное сопровождение пациента на всех этапах обследования, лечения и реабилитации, а также языковую поддержку.
3
Выписка и сопровождение реабилитации
При выписке из клиники пациент получает все медицинские выписки и документацию с переводом на русский язык. Мы также можем предложить дальнейший контроль за состоянием здоровья и продолжением терапии, помощь в поддержании связи с докторами.
Мы обеспечиваем пациенту постоянную связь с лечащим врачом, чтобы он мог своевременно сообщать о динамике своего состояния и получать рекомендации.
Подробнее
Симптоматика заболевания
Следует отметить, что воронкообразная грудная клетка не всегда вызывает физические жалобы. Однако в опустившемся положении она может создавать давление на сердце и легкие, из-за чего в некоторых случаях нарушается их функция. Кроме того, может возникнуть порок клапанов сердца, предположительно вызванный механическим сдавливанием. Также возможны такие симптомы, особенно в зрелом возрасте, как тахикардия, одышка или слабое физическое состояние.
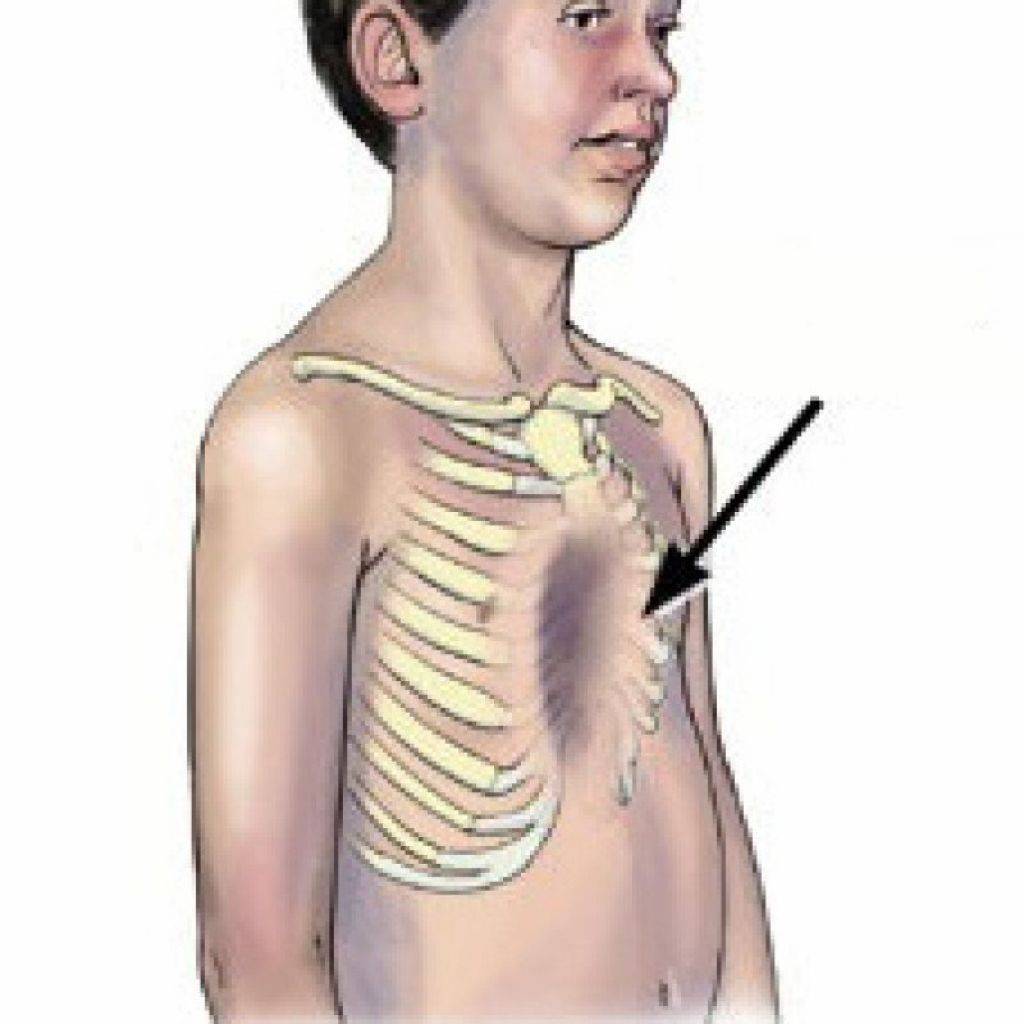
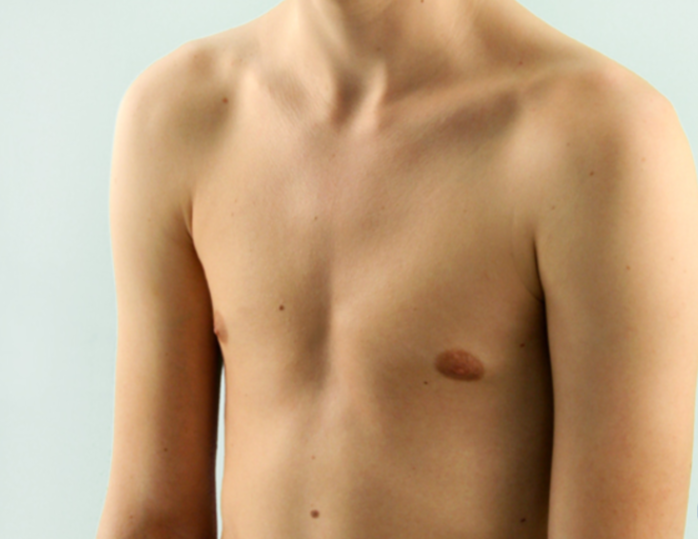
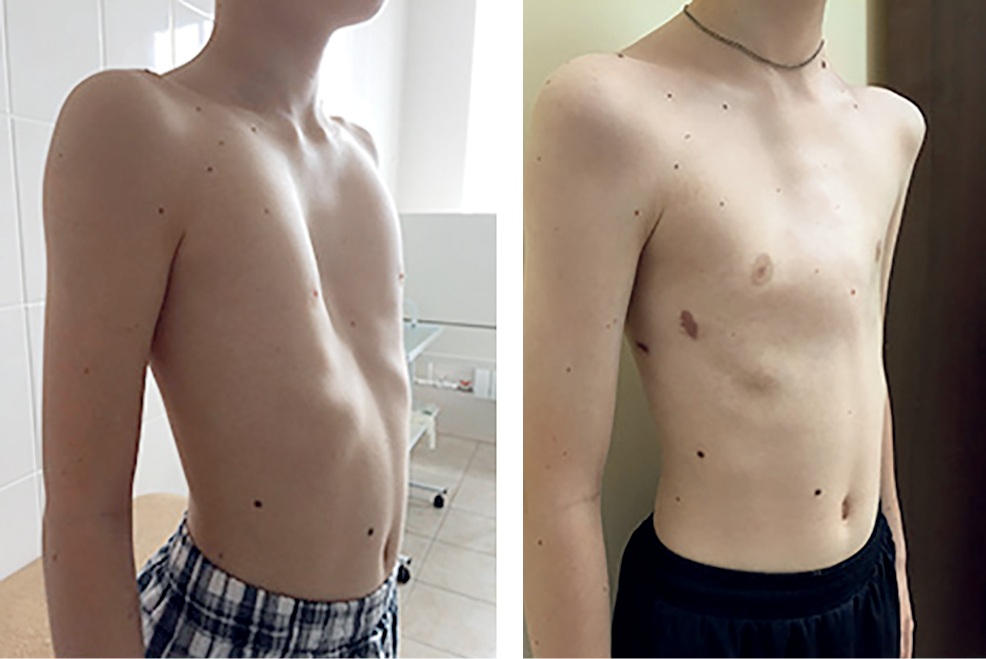
Сердцебиение обычно смещается влево, так как сердце может изменить свое положение из-за нехватки места. Визуально воронкообразная деформация, как правило, отчетливо проявляется в виде опустившейся грудной клетки (см. рисунок 1), при этом чаще всего поражается нижняя треть грудины. Воронкообразная грудная клетка у женщин обычно приводит к дополнительной асимметрии или деформации молочных желез (см. рисунок 2). Также многие пациенты с данной патологией часто страдают от проблем со спиной (согнутая спина или, реже, сколиоз). С медицинской точки зрения воронкообразная грудная клетка требует лечения, если она вызывает физические жалобы или приводит к ограничению функции внутренних органов. Как правило, хирургическое лечение в Германии данной деформации выполняется не ранее 9-12-летнего возраста, т. к. до этого возраста заболевание протекает бессимптомно.
Причины патологии
Нарушение такого типа чаще всего бывает врожденным. Ученые сходятся на четырех вариантах развития заболевания, основанных на нарушениях развития эмбриона. Перечислим причины воронкообразной формы груди у грудничка:
- Дефектное формирование хрящевой и костной ткани (ребер, грудины) у эмбриона. В местах роста костей возникают нарушения. Затем наблюдается отставание в развитии костей скелета.
- Аномалия развития диафрагмы, в особенности в участках, где прикрепляются ребра. В результате реберный каркас принимает неправильную форму: мышечный слой грудной клетки затягивает в воронку. Этот процесс впоследствии нарушает физиологически верное строение туловища.
- Неправильное положение плода в период беременности, из-за которого возникает давление на грудную клетку. Причиной обычно служит маловодье.
- Заражения, вредные вещества или абсцессы в утробе матери, из-за которых происходят деструктивные нарушения в скелете плода.
Причины развития деформации
Исследователи проблемы по сей день не пришли к единому мнению по поводу причин этого заболевания. На сегодня насчитывается не менее 30 гипотез возникновения данной патологии. Тем не менее, отрицать важнейшее значение наследственного фактора не представляется возможным – подтверждением этого служит наличие у пациентов с воронкообразной деформацией грудной клетки родственников с тем же заболеванием.
Гистология хрящевой ткани пациентов с воронкообразной грудью подтверждает, что с годами патологические изменения прогрессируют. Хрящи утрачивают упругость и становятся все более рыхлыми, в их составе увеличивается концентрация межклеточной жидкости. В результате этого в составе хряща появляются пустоты, что делает данную структуру еще менее прочной.
Методы лечения воронкообразной грудной клетки
В лечении воронкообразной груди применяются как хирургические, так и консервативные методы терапии. При принятии решения в пользу того или иного метода важными факторами являются:
- есть ли физические жалобы;
- насколько сильно выражена деформация;
- возраст пациента.
Всего можно выделить 5 основных методов терапии воронкообразной деформации груди.
Коррекция по методу Эрлангера (стернохондропластия)
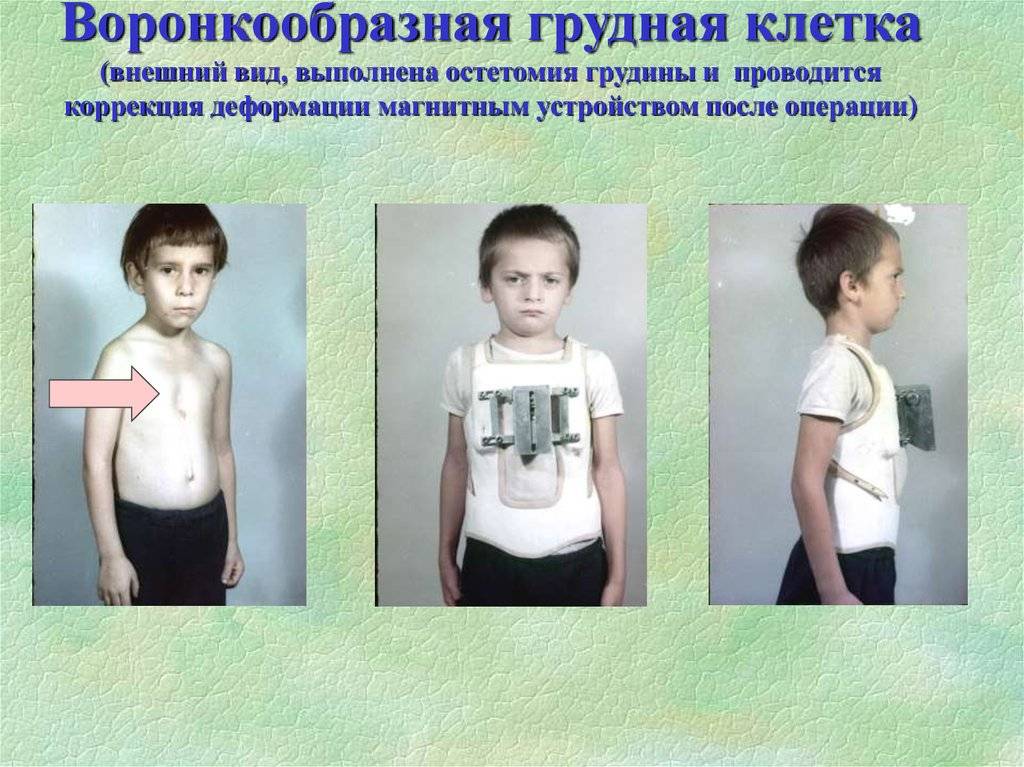
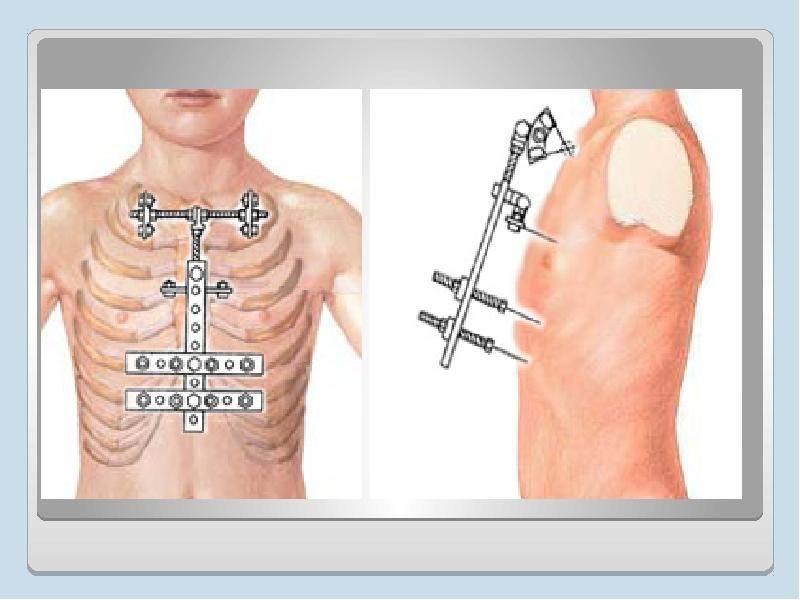
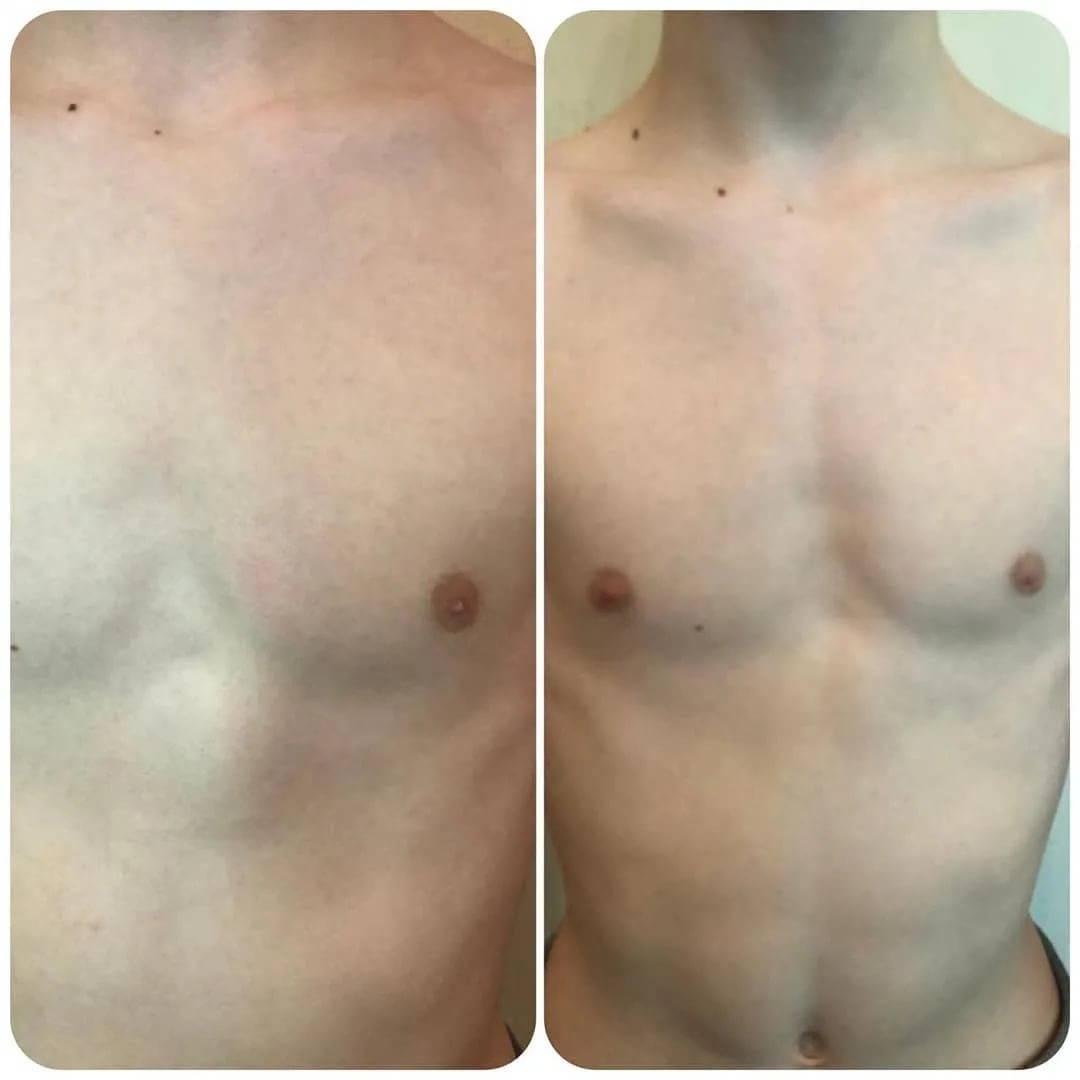
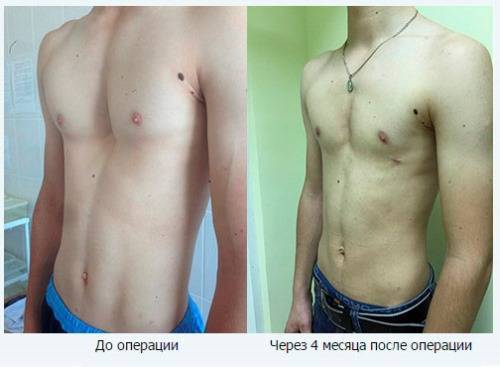
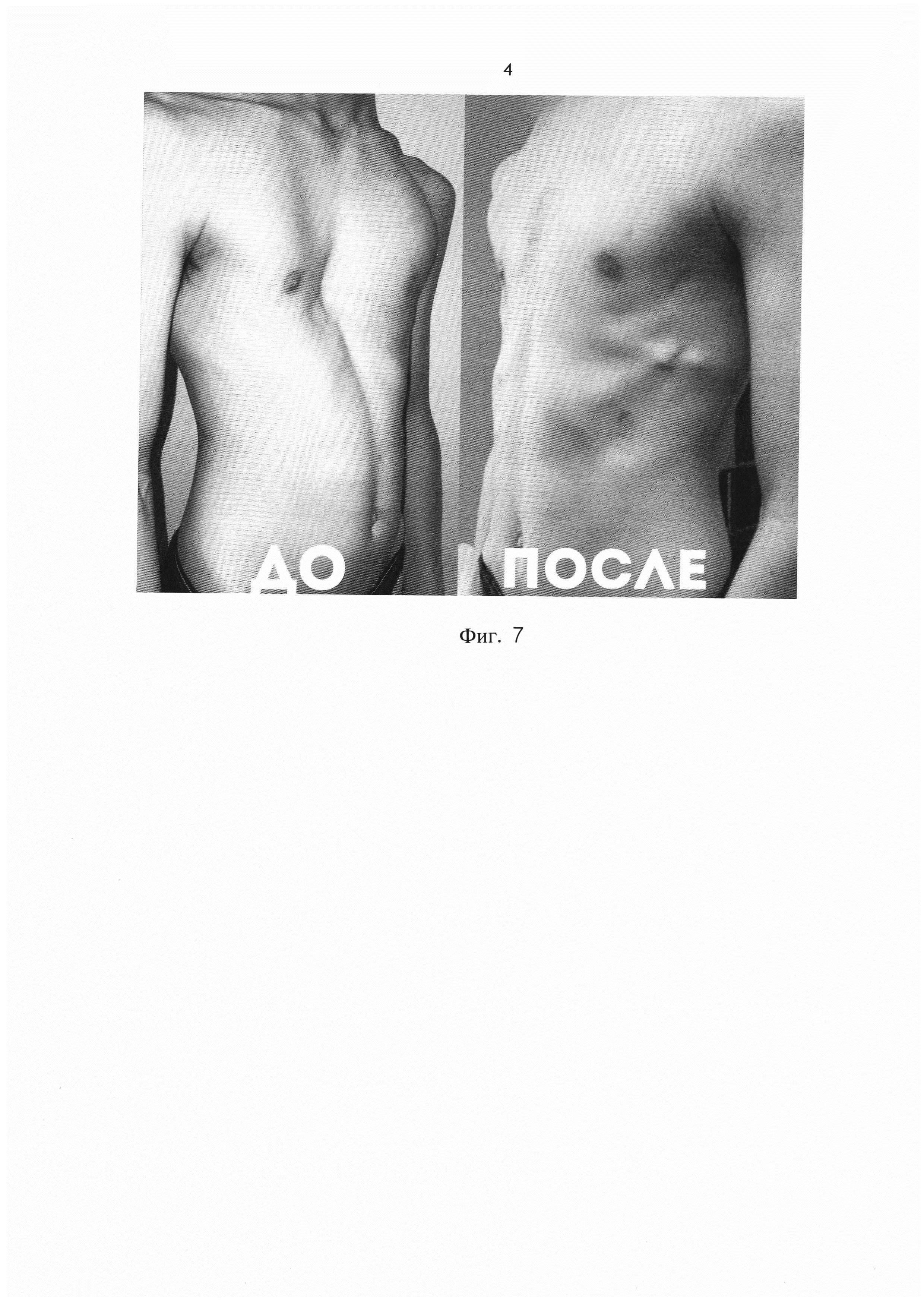
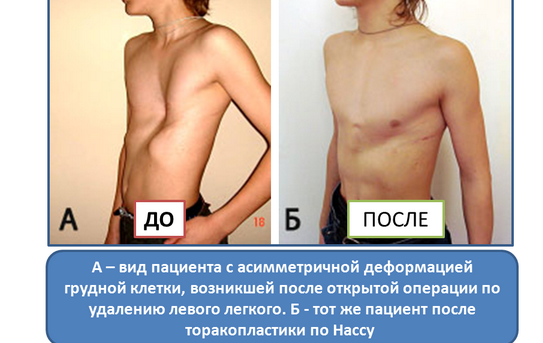
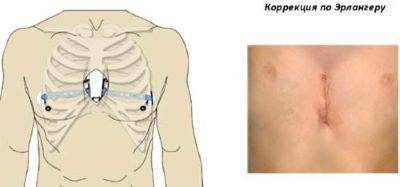 Данный метод коррекции является открытой хирургической техникой, которая подходит для исправления практически всех форм воронкообразной деформации грудной клетки во время операции. При этой манипуляции рёбра у основания грудной кости надрезаются, грудная кость приподнимается и закрепляется в таком положении с помощью одного или нескольких металлических рамочных замков. Данный замок, как правило, остается в организме на протяжении года и удаляется в рамках повторного хирургического вмешательства. В сравнении с более старыми хирургическими методами коррекции воронкообразной груди, операция по методу Эрлангера является более щадящей, т. к. при этом методе нет необходимости отделять ребра от грудной кости полностью, однако в этом случае делается достаточно большой кожный разрез над грудной костью. Именно по этой причине в настоящее время часто предпочтение отдается другому методу — по Нассу.
Данный метод коррекции является открытой хирургической техникой, которая подходит для исправления практически всех форм воронкообразной деформации грудной клетки во время операции. При этой манипуляции рёбра у основания грудной кости надрезаются, грудная кость приподнимается и закрепляется в таком положении с помощью одного или нескольких металлических рамочных замков. Данный замок, как правило, остается в организме на протяжении года и удаляется в рамках повторного хирургического вмешательства. В сравнении с более старыми хирургическими методами коррекции воронкообразной груди, операция по методу Эрлангера является более щадящей, т. к. при этом методе нет необходимости отделять ребра от грудной кости полностью, однако в этом случае делается достаточно большой кожный разрез над грудной костью. Именно по этой причине в настоящее время часто предпочтение отдается другому методу — по Нассу.
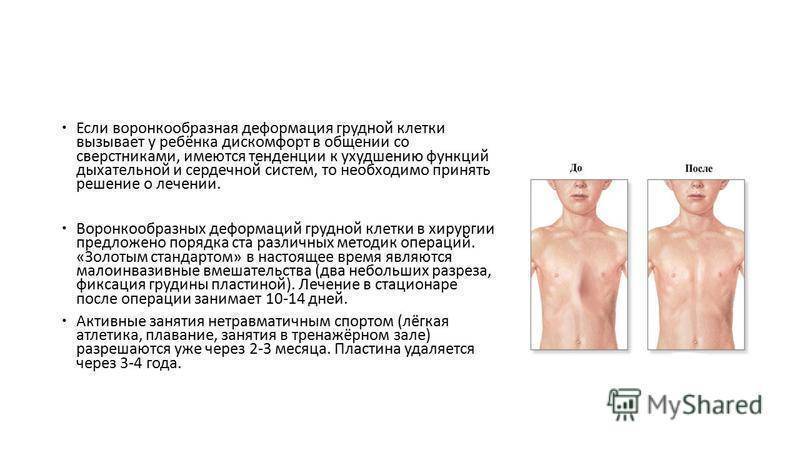
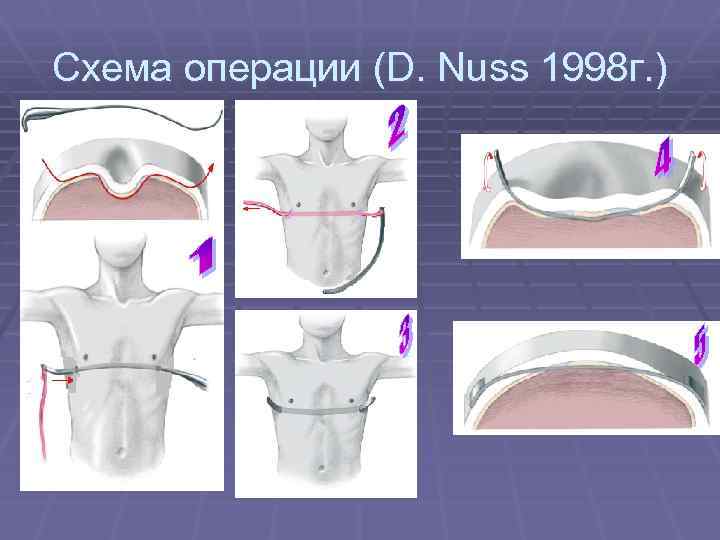
Минимально инвазивная коррекция по Нассу
При данном методе коррекции также используется металлический рамочный замок, который приподнимает грудную кость и стабилизирует ее, однако сама операция воронкообразной груди проводится минимально инвазивно. Установка металлического рамочного замка производится через два небольших кожных разреза с обеих сторон грудной стенки. Минимально инвазивная операция по Нассу имеет несколько преимуществ: операционная травма и связанный с ней риск осложнений меньше, более того, пациент может рассчитывать на меньший период временной нетрудоспособности. Однако при этой операции металлический рамочный замок остается в теле в течении трех лет и по истечению данного периода удаляется в рамках повторного хирургического вмешательства.
Физиотерапия
Как правило, при небольшой деформации грудной клетки не рекомендуется хирургическое лечение. Терапией в таких случаях является лечебная гимнастика и тренировка мускулатуры. С помощью специальных дыхательных и мышечных упражнений можно укрепить мускулатуру живота, груди и спины, что позволяет маскировать деформацию и одновременно улучшить осанку. Для достижения долгосрочных положительных результатов рекомендуются постоянные тренировки, которые, в том числе, являются поддерживающими мерами перед и после операции по коррекции воронкообразной деформации грудной клетки.
Терапия вакуумным экстрактором
Приподнимание воронкообразной груди посредством вакуумного экстрактора — метод коррекции деформации, который особенно показан детям и подросткам, у которых грудная стенка еще достаточно пластична.
При этой процедуре на груди устанавливается специальная вакуумная камера, которая при регулярном использовании предназначена для медленного приподнимания грудной клетки. Недостаток вакуумного экстрактора заключается в том, что его необходимо использовать ежедневно в течение нескольких лет. Он подходит только для лечения почти симметричных, несильно выраженных деформаций. Чем старше пациент, тем дольше должна продолжаться терапия вакуумным экстрактором.
Коррекция воронкообразной деформации с помощью имплантатов молочных желез
При условии, что воронкообразная деформация груди не вызывает никаких жалоб, женщинам может быть показана коррекция с помощью имплантатов груди. При этом речь идет об индивидуально изготовленных и подобранных силиконовых имплантатах, которые очень точно выравнивают воронку и устанавливаются через опустившуюся грудную клетку без изменений костных структур. Для коррекции воронкообразной деформации груди применяются специальные имплантаты, изготовленные из силиконового каучука, который является значительно формоустойчивее, чем классические силиконовые имплантаты. Коррекция деформации таким способом имеет три основных преимущества в сравнении с традиционными хирургическими методами:
- меньшие риски осложнения;
- сокращенный период нетрудоспособности;
- позволяет корректировать даже очень сильную асимметрию.
Постановка диагноза «воронкообразная грудная клетка» и лечение данной патологии
В большинстве случаев для постановки этого диагноза бывает достаточно осмотра пациента квалифицированным специалистом. А вот для того, чтобы оценить, насколько далеко зашла болезнь, используются измерения параметров грудной клетки с применением специальных приборов, а также ее рентген-исследование. Выявить, повлияло ли наличие этой деформации на состояние внутренних органов, можно с помощью УЗИ, ЭКГ, спирометрии и некоторых других исследований.
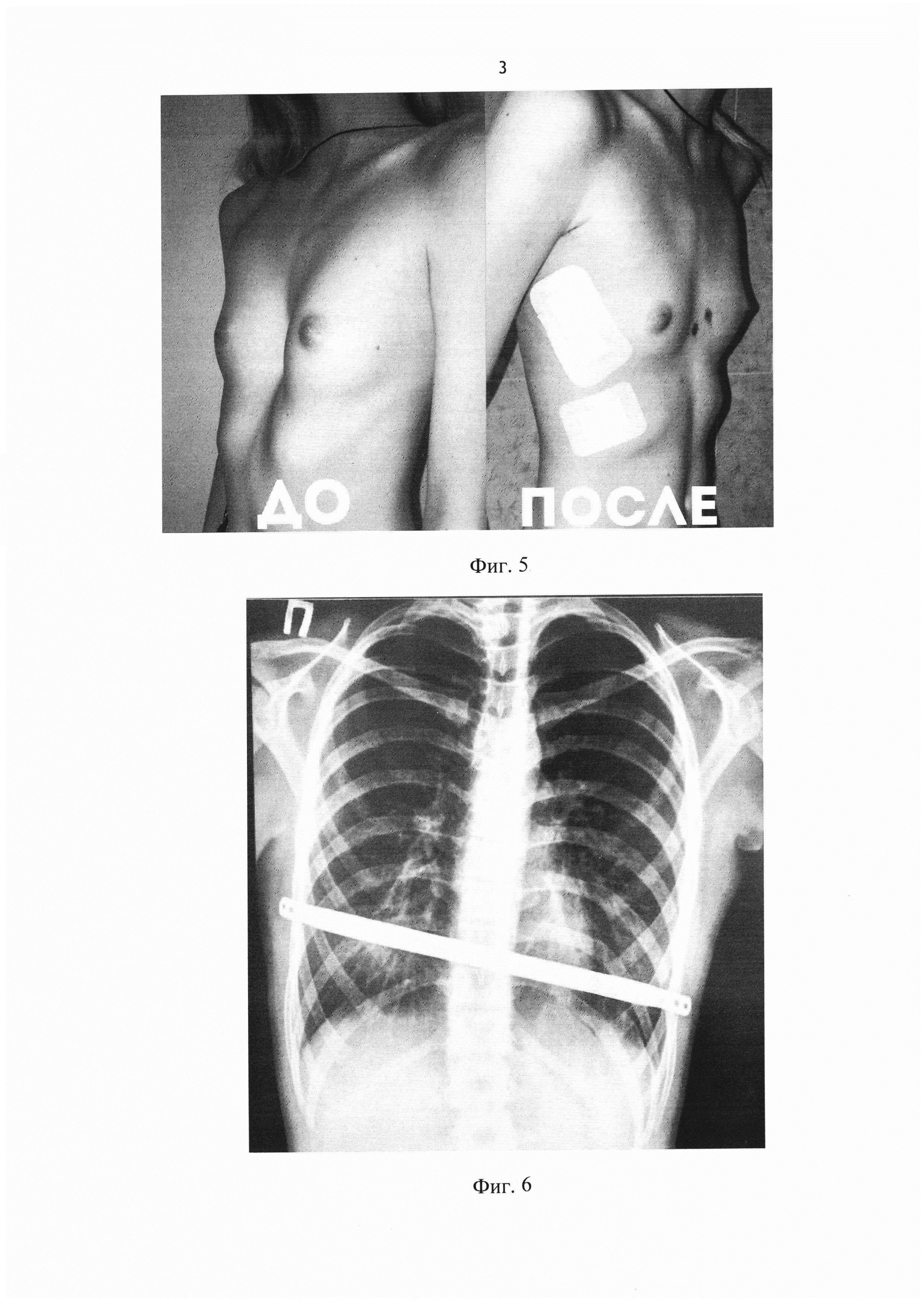
В зависимости от того, насколько выражена деформация, лечить ее могут врачи-ортопеды или торакальные хирурги. Медикаментозное лечение, ЛФК и другие «полумеры» не способны обеспечить должного эффекта для лечения воронкообразной деформации, поэтому прогрессирование заболевания является показанием для проведения операции.
Специалисты настоятельно рекомендуют проведение хирургического вмешательства в сравнительно раннем – 2-7 лет – возрасте. Это позволяет создать все условия для правильного развития грудной клетки в период стремительного роста костей в младшем школьном возрасте. Кроме того, хрящевые и костные ткани детей гораздо более эластичны, чем у взрослых пациентов, что позволяет им легче переносить операции и быстрее восстанавливаться после них.
Если деформация не опасна для осанки и внутренних органов пациента, то устранить эстетическое несовершенство можно с помощью паллиативного вмешательства. Оно представляет собой установку специальных протезов из силикона, маскирующих углубление на груди.
1.Что означает диагноз «воронкообразная грудная клетка»
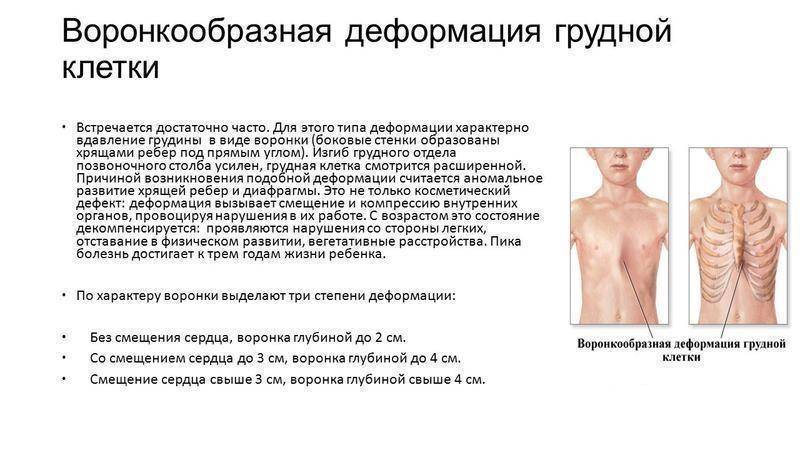
Диагноз «воронкообразная грудь» (pectus excavalus) ставится при аномалиях развития рёбер и грудины, возникающих из-за неравномерного роста костно-хрящевых тканей грудной клетки. Образующееся вследствие такой деформации западание этой части скелета не только создаёт дефект внешности, но и приводит к смещению органов грудной клетки, что влечёт функциональные нарушения сердечнососудистой и дыхательной систем.
Воронкообразная форма грудной клетки обуславливает уменьшение её общего объёма и, как следствие, вызывает гипертензию в малом круге кровообращения. Со временем развивается атрофия мышц, обеспечивающих дыхательную функцию, смещение средостения, уменьшение экскурсии грудной клетки, сдавление бронхов.
Воронкообразная деформация может быть односторонней или симметричной. Также различают обычную и плосковоронковую форму грудины.
Симптомы воронкообразной деформации грудной клетки
Интенсивность проявления патологии прямо пропорциональна возрасту пациента. Если это недавно появившийся на свет ребенок, то у него может быть едва заметное углубление по центру грудины, а также нехарактерная для здоровых людей особенность: опущение ребер на вдохе. Это так называемое «парадоксальное дыхание». Дети с воронкообразной деформацией гораздо чаще, чем их сверстники, болеют ОРЗ, бронхитом и другими простудными заболеваниями.
У подростков деформация грудной клетки выражена уже значительно сильнее. Это может сопровождаться более или менее явными нарушениями осанки. Кифоз у таких пациентов может быть одновременно со сколиозом. Кроме того, у пациентов школьного возраста наблюдаются и общие симптомы нездоровья, к числу которых относятся:
- быстрая утомляемость, зачастую несоразмерная перенесенной нагрузке;
- повышенное потоотделение;
- нервозность, раздражительность;
- плохой аппетит;
- сниженная масса тела, которая может граничить с истощением, и т.д.
Причины развития
Как упоминалось ранее, воронкообразная деформация грудной клетки является врожденной патологией, диагностируемой у детей сразу после рождения или в течение первых лет жизни. Еще до конца не изучено, что точно является причиной возникновения данного заболевания у детей, и насколько большую роль в этом играет генетическая предрасположенность. Около 1/3 всех пациентов имеют наследственное отягощение. Более того, у женщин воронкообразная грудная клетка развивается значительно реже нежели у мужчин. Однако есть некоторые заболевания, которые могут способствовать развитию этого нарушения:
- синдром Марфана (генетическое заболевание соединительной ткани);
- фетальный алкогольный синдром (комплекс симптомов у детей, родившихся у матерей, страдающих хроническим алкоголизмом);
- синдром Поланда (врожденный дефект развития молочных желез и грудных мускул).
На нижнем конце грудной клетки сходятся ребра с грудиной посредством реберных хрящей, в то время как на спине формируется подвижное суставное соединение между ребрами и позвоночником. Такое строение грудной клетки позволяет ей подниматься и опускаться при дыхании. У людей с воронкообразной грудной клеткой передние хрящевые соединения, а также передняя грудная стенка деформированы, из-за чего развивается затрудненное дыхание. Из-за того, что передняя стенка грудной клетки соединена со спиной ребрами, возможными причинами развития патологии могут стать постуральные нарушения и дефекты развития спины. Например, сколиоз может привести к неправильной нагрузке на стенку грудной клетки, тем самым способствуя развитию воронкообразной деформации.
Степени деформации
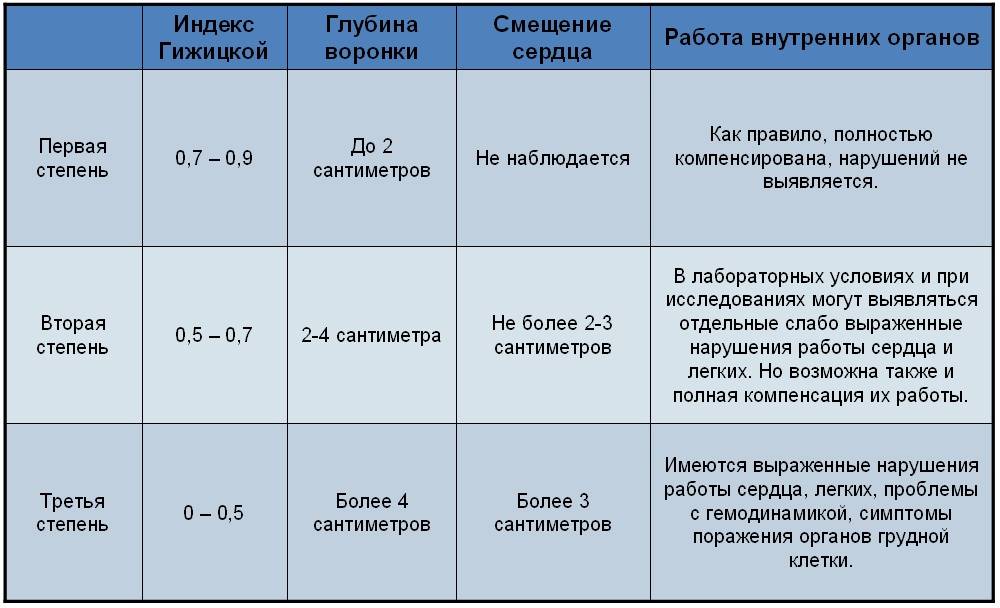
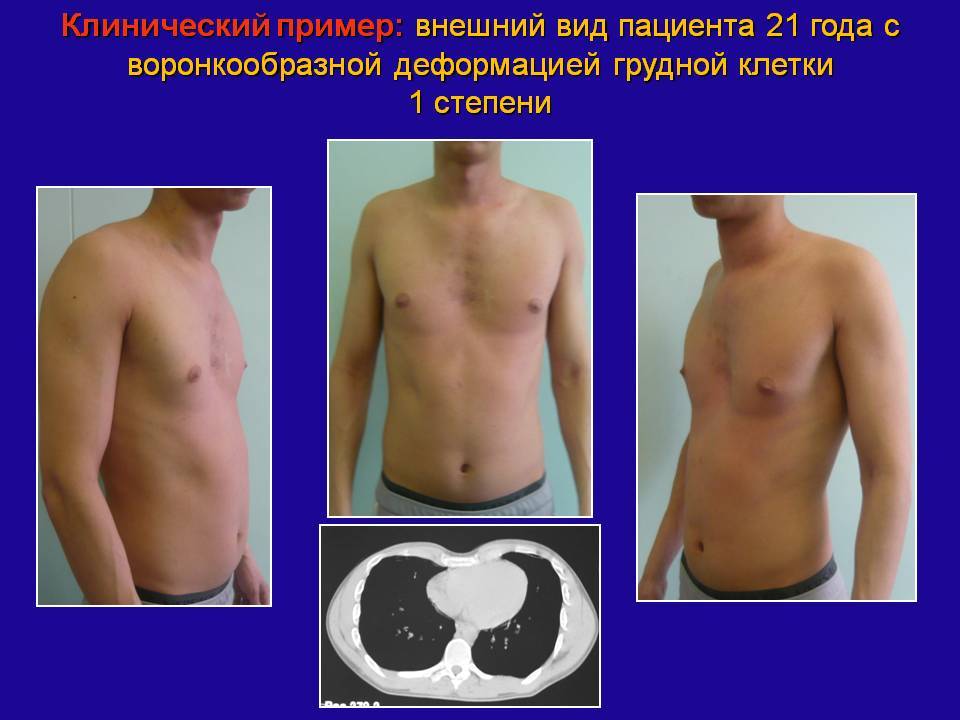
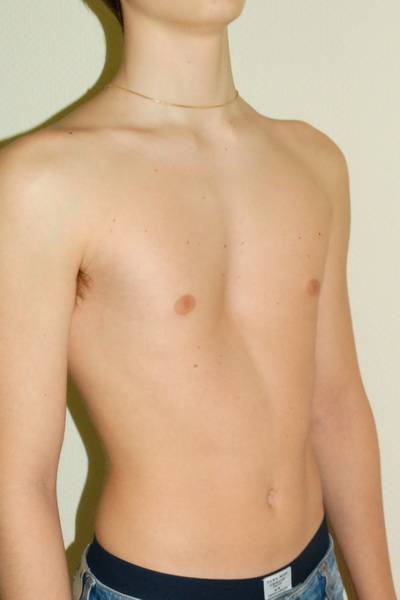
Степень сложности болезни зависит от глубины впадины и нарушений в положении сердца. По созданной Н. Кондратиным классификации различают 3 степени:
- I степень характеризуется глубиной менее 2 см, без изменения правильного положения сердца,
- II степень ставят при наличии впадины размером до 4 см, сердце при этом смещено на несколько сантиметров,
- III степень диагностируют при образовании впадины более 4 см со смещением сердца на 3 см и более.
На фото представлена ВДГК I степени.
Патология формы грудной клетки (ВДГК) классифицируется специалистами по характеру, форме, влиянию на прилегающие органы.
По форме ВДГК бывает:
- симметричным,
- ассиметричным,
- плоским или плоско-вороночным.
По характеру деформации делится на:
- типичный,
- седловидный,
- винтообразный.
По присутствию повреждений в прилегающих органах или системах:
- компенсированные,
- декомпенсированные,
- субкомпенсированные.
Для оценки проведенного лечения российские специалисты используют индекс Гижицкой. Получают его с помощью деления минимального расстояния между задней стороной позвоночника и задними контурами грудины на самый большой показатель такого отрезка.
В итоге получаем: показатель менее единицы соответствует первой степени заболевания, показатель от 0,5 до 0,7 – второй, а менее 0,5 – третьей степени заболевания. Возможно развитие и четвертой степени заболевания при наименьшем или отрицательном показателе.
Одна из самых распространенных и полных классификаций для определения масштаба проблемы и ее лечения:
- Тип 1А – типичное симметричное углубление.
- Тип 1Б – плоское симметричное с широким контуром.
- Тип 2А (1) – винтообразный тип с несимметричным углублением.
- Тип 2А (2) – несимметричный тип с широким контуром.
- Тип 2А (3) – патология несимметричного типа с широким и глубоким углублением с большой площадью, пролегающая от ключицы.
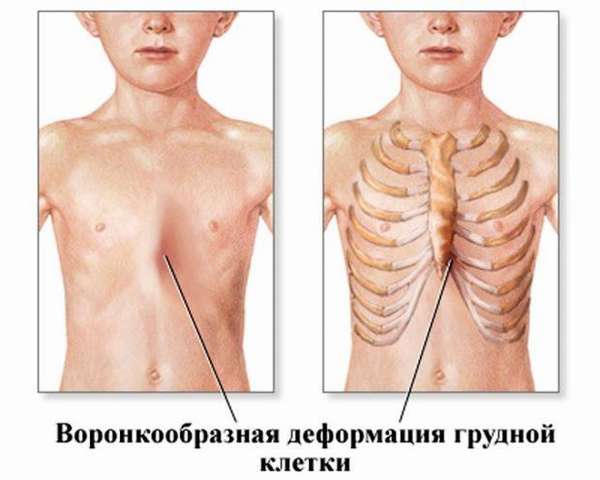
Клиническая картина
У детей с воронкообразной деформацией грудная клетка изменяет свою конфигурацию, объем и обычные размеры. Характерной особенностью является вдавление грудины и ребер в сагиттальной плоскости, что значительно уменьшает грудино-позвоночное расстояние, уплощает грудную клетку. Ребра заметно деформированы и имеют косое направление, вследствие чего изменяется положение мышц передней грудной стенки. По характеру воронкообразной деформации мы различаем симметричные и асимметричные формы с различной степенью вдавления. Асимметричные пороки встречаются более редко, и как показывают данные операций, они связаны с S-образным искривлением деформированной части грудины или с торсией этого участка. Вдавления могут быть плоскими (грудина и ребра западают равномерно почти па всем протяжении), щелевидными (узкое, глубокое вдавление, расположенное в сагиттальном направлении) и конусовидными (равномерное овальное или округлое западение грудины и прилегающих ребер). Воронкообразная деформация грудной клетки сопровождается рядом вторичных изменений осанки и функции внутренних органов.
Длительное наблюдение за течением заболевания у 290 детей различного возраста (от месяца до 14 лет) позволяет отметить некоторые особенности клинической картины, характерные для различных возрастных групп.
2.Причины воронкообразной груди
Наиболее чётко прослеживается связь развития воронкообразной груди с наследственным фактором. Большинство пациентов, имеющих врождённое нарушение костно-хрящевых тканей груди, обнаруживают в семейном анамнезе родственников с аналогичной патологией той или иной степени.
Более детальное изучение механизмов формирования воронкообразной грудной клетки позволяет выделить четыре основных этиопатогенетических концепции в классификации этого заболевания:
- воронкообразная грудь формируется из-за отставания в развитии грудины и хрящевых отделов рёбер от темпов роста других элементов скелета;
- развитие патологии обусловлено врождёнными аномалиями диафрагмы – воронкообразность грудины выступает как компенсаторный механизм подобных нарушений;
- формирование патологической формы грудной клетки происходит в эмбриональном периоде по причине дисплазии соединительной ткани и сопровождается аномалиями развития органов дыхания, неправильным расположением сердца и иными изменениями;
- эклектическая теория, связывающая воронкообразную деформацию с положением плода в период внутриутробного развития, особенно при маловодной беременности, либо с инфекциями матери в период вынашивания ребёнка.
Существенную роль наследственного фактора подтверждают не только наличие данной патологии у нескольких родственников в одной семье, но и сочетание сопутствующих достоверных диспластических признаков у больных: арахнодактилию, гиперэластичность кожи, пупочную грыжу, слабость сфинктеров, дисплазию ушных раковин, пролапс митрального клапана.