4.Врожденные пороки сердца у детей
Некоторые виды врожденных пороков сердца диагностируются и успешно лечатся еще на ранних стадиях, в младенчестве. Большинство из них касаются ненормальных связей между венами, а также другими сосудами сердца (аортальными и легочными). Эти неправильные соединения сосудов могут привести к тому, что по телу будет перемещаться кровь, не обогащенная кислородом, а к легким, наоборот, будет поступать кровь, уже содержащая кислород. Хотя все должно быть наоборот. Также проблемы с сосудами могут стать причиной сердечной недостаточности.
Вот некоторые заболевания, связанные с пороком сердца у детей:
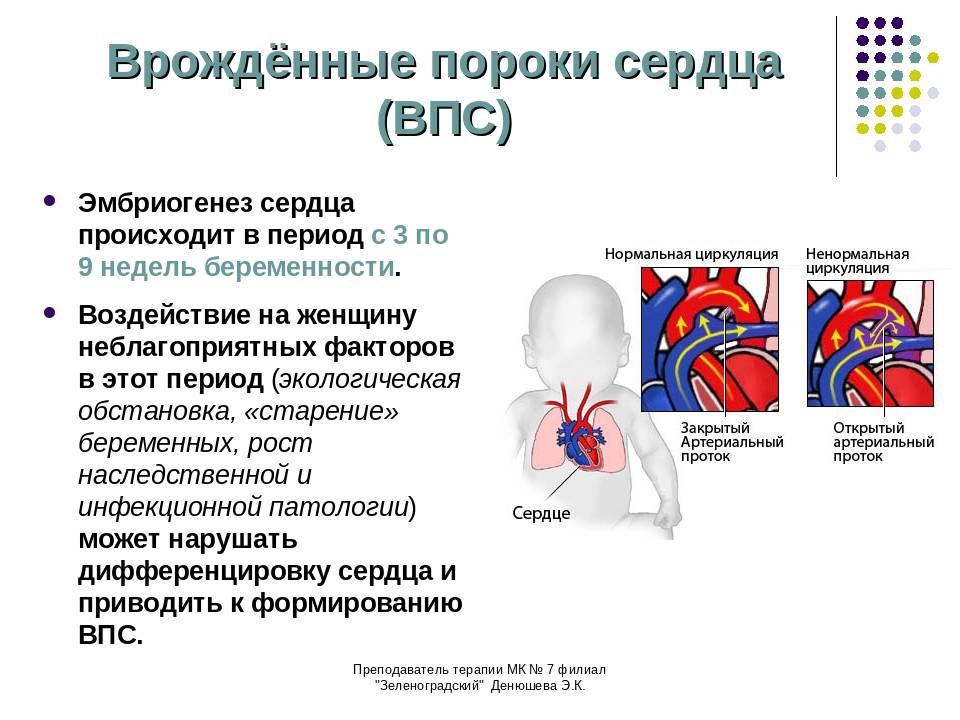
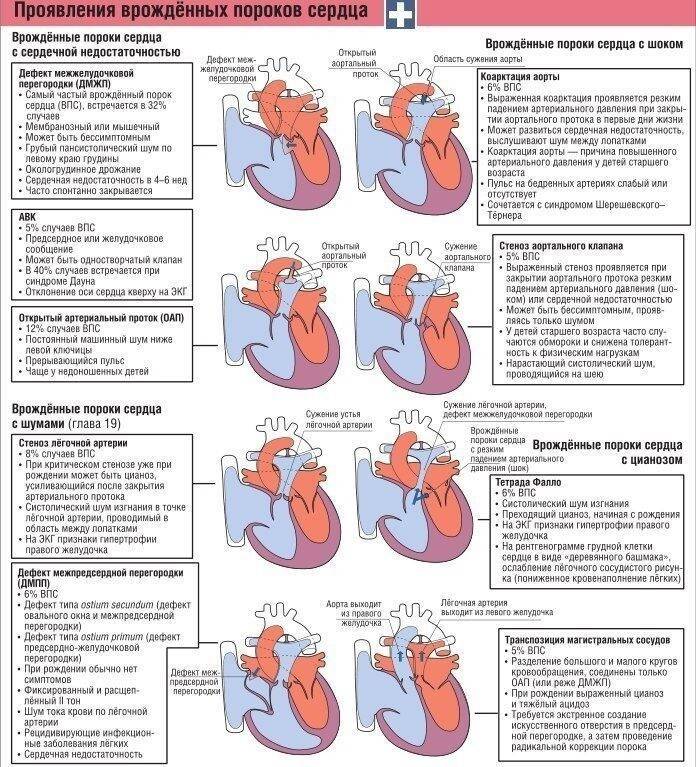
- Открытый артериальный проток (болезнь, при которой кровь обходит легкие, не позволяя ей обогащаться кислородом);
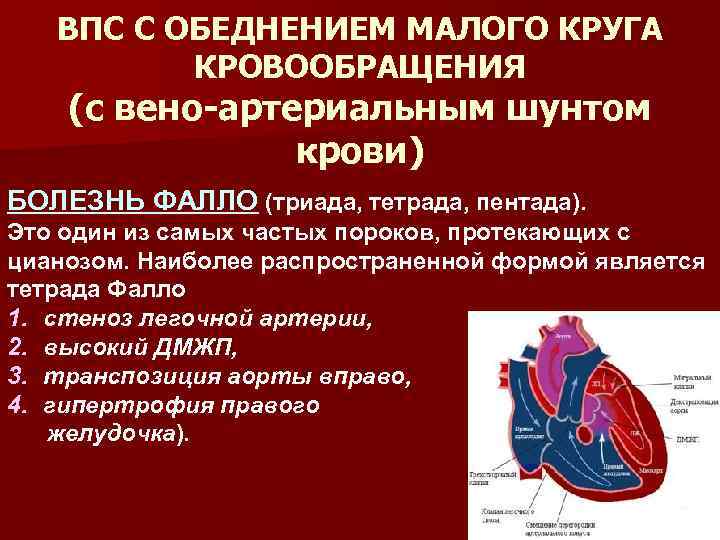
- Тетрада Фалло (четыре различных порока сердца, существующие одновременно);
- Транспозиция магистральных сосудов (порок сердца, при котором кровь из левой и правой частей сердца смешивается, потому что большие артерии соединены неправильно);
- Коарктация аорты (защемление аорты);
- Заболевания клапанов сердца.
На порок сердца у ребенка могут указывать следующие симптомы:
- Цианоз (синеватый оттенок кожи, ногтей и губ);
- Учащенное дыхание и плохой аппетит;
- Плохая прибавка в весе;
- Рецидивирующие инфекции легких
- Невозможность выполнять физические действия.
Лечение врожденного порока сердца у детей проводится различными методами – с помощью хирургического вмешательства или интервенционных процедур. Иногда лечение включает в себя прием лекарств, которые помогают улучшить работу сердца.
Причины, вызывающие врожденный порок сердца у новорожденных
Точных причин заболевания врожденный порок сердца ученые не могут назвать до сих пор.
Однако радует тот факт, что большинство из них поддаются хирургическому исправлению. Операция на врожденном пороке сердца дает ребенку возможность нормального развития и роста.
Благодаря серии исследований, ученые все же смогли вывести ряд факторов, которые увеличивают риск возникновения врожденного порока сердца у новорожденных:
- Вирусный (если ребенок был зачат или вынашивался первые три месяца беременности во время вирусной эпидемии; особенно опасны вирусы гриппа и краснухи).
- Экологический (проживание родителей в экологически неблагополучных районах).
- Воздействие на плод ионизирующей радиации.
- Генетический (наследственная предрасположенность).
- Вредные привычки родителей (особенно страшны алкоголизм и наркотическая зависимость матерей).
- Аутоиммунные или тяжелые хронические заболевания у родителей (наиболее частый негативный эффект дает системная красная волчанка или диабет у будущей матери).
- Прием некоторых лекарственных препаратов во время беременности (с этанолом в составе, талидомид, амфетамины, противосудорожные препараты, триметадион, литий, прогестагены).
- Возраст матери старше 35-37 лет.
Лечение ВПС
Нужно сразу понять, что полностью избавиться от врожденного порока сердца можно только в случае хирургического вмешательства. Так, в современной медицине выделяют 2 наиболее прогрессивных и результативных способа устранения ВПС:
- Открытое хирургическое вмешательство.
- Эндоваскулярное (внутрисосудистое) оперативное лечение.
Выбор того или иного метода зависит от общего состояния пациента, типа диагностированного врожденного порока сердца, возраста и прочих факторов. К примеру, если речь идет о каком-либо тяжелом случае ВПС, тогда может понадобится несколько хирургических операций. Если у ребенка открытый артериальный проток, тогда операция может быть показана в первые 2 года жизни (выбирается выжидательная тактика, ведь проток может закрыться самостоятельно).
Эндоваскулярное оперативное вмешательство проводится путем получения доступа к сердцу через сосуды (с применением специальных устройств), а открытая операция подразумевает полостное хирургическое вмешательство с целью выполнить:
- протезирование или пластику сердечных сосудов;
- пластику клапанов сердца;
- имплантацию искусственного клапана;
- ушивание малых дефектов перегородки;
- закрытие дефектов при помощи заплат.
В любом случае пациенту с врожденным пороком сердца придется жить «не так, как все» — строго соблюдать все рекомендации кардиолога, проходить систематические осмотры и сдавать определенные анализы. Также придется принимать специальные лекарственные препараты, направленные на улучшение работы сердечной мышцы, уменьшение риска развития сердечно-сосудистых заболеваний и т.д.
Среди препаратов, которые чаще всего назначаются при ВПС, можно выделить следующие (пить строго по назначению доктора):
- Индапамид;
- Атенолол;
- Вазапростан;
- Корвитол;
- Карведилол и др.
3.Диагностика и лечение болезни
Диагностика порока сердца
Если порок сердца не был диагностирован в детстве, у взрослых он чаще всего выявляется по время обследования у кардиолога или другого специалиста при прослушивании сердца. На порок сердца могут указывать нехарактерные шумы или стук. Для подтверждения диагноза могут назначаться дополнительные исследования, такие как:
- УЗИ;
- Эхокардиограмма или чреспищеводная эхокардиография;
- Катетеризация сердца;
- Рентгенограмма грудной клетки;
- ЭКГ;
- МРТ.
Лечение врожденного порока сердца
Схема лечения порока сердца зависит от степени тяжести заболевания. Некоторые пороки сердца легкой степени не требуют вообще никакого лечения. В более серьезных случаях используется лекарственная терапия, специальные процедуры или хирургическое лечение
Важно, что люди с пороком сердца любой степени должны регулярно проходить кардиологическое обследование, чтобы контролировать болезнь
Пороки сердца у детей
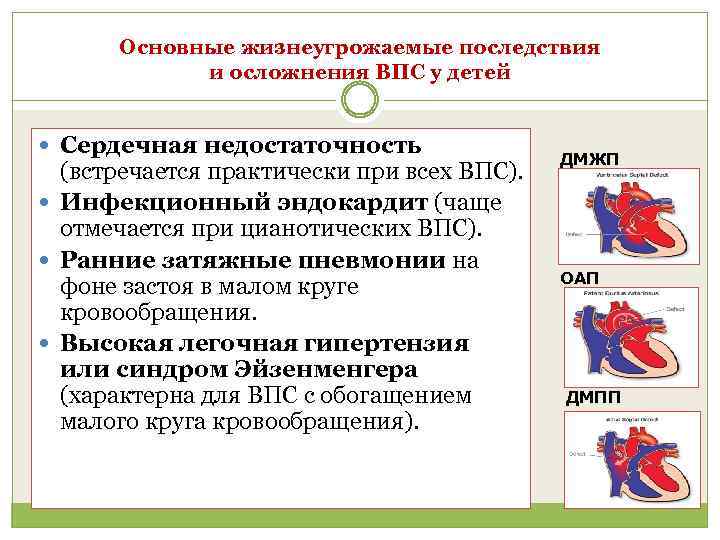
Пороки сердца у детей, как уже отмечалось, весьма разнообразны. Среди них имеются аномалии, не оказывающие существенного влияния на гемодинамику и, таким образом, не приводящие к развитию выраженной клинической симптоматики или клинических симптомов вообще. С другой стороны, в ряде случаев порок сердца у детей может быть столь значимым, а нарушения гемодинамики столь выраженными, что оказываются несовместимыми с жизнью, при этом пик смертности от них приходится на первый год жизни таких детей.
В связи с этим, в настоящее время широко используются различные методы внутриутробной диагностики пороков сердца, что позволяет при выявлении несовместимых с жизнью дефектов прервать беременность.
Признаки приобретенных пороков сердца оказываются неспецифичными. Кроме того, пороки зачастую сочетаются с другими заболеваниями сердца, в частности – ишемической болезнью, что затрудняет их клиническую дифференциацию.
Что провоцирует / Причины Врожденных пороков сердца (ВПС) у детей:
ВПС у ребенка – наследственное заболевание. Тяжесть зависит от того, насколько выражена генетическая склонность, и насколько повлияли на плод неблагоприятные факторы среды.
Неблагоприятные факторы среды:
- химические вещества (спирты, кислоты, циклические соединения, соли, тяжелые металлы и пр.)
- ионизирующая радиация
- загрязнение воды, почвы, воздуха
- действие лекарств (аминазин, акрихин, винкристин, антагонисты фолиевой кислоты, брунеомицин и пр.)
Врожденные пороки сердца у детей могут быть частью синдрома с множественным поражением органов и систем, который вызван аномалиями хромосом или мутацией каких-либо генов. Такая форма требует обследования ребенка и его родных людей в генетическом центре.
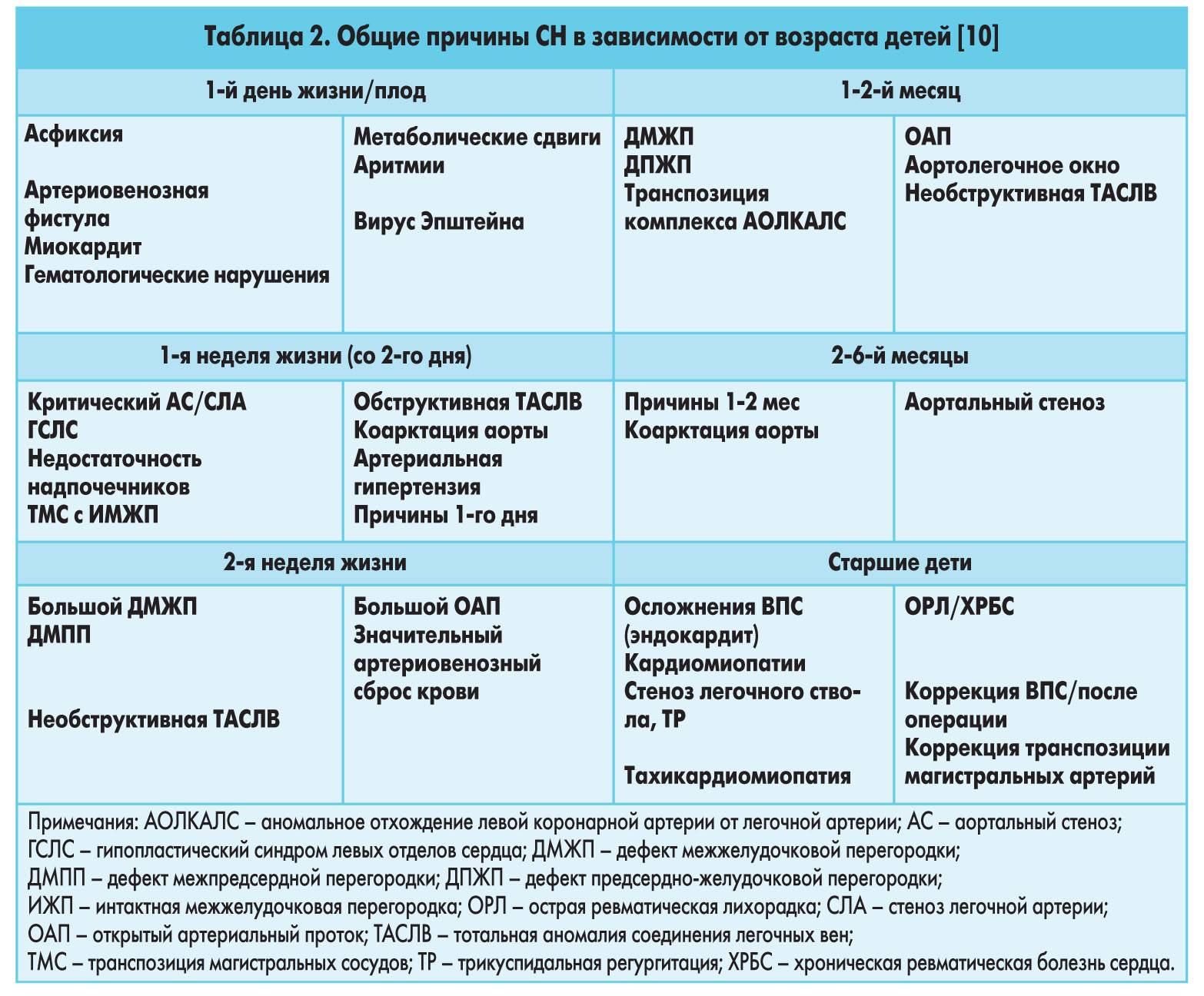
Структура врожденных пороков сердца у новорожденных детей
| ВПС | Частота % |
| Дефект межжелудочковой перегородки | 25-30 |
| Открытый аортальный проток | 12 |
| Дефект межпредсердной перегородки | 10 |
| Стеноз клапана легочной артерии | 10 |
| Тетрада Фалло | 5-10 |
| Стеноз аортального клапана | 5 |
| Коарктация аорты | 5 |
| Общий артериальный ствол | 5 |
| Транспозиция магистральных сосудов | 5 |
Факторы риска рождения ребенка с врожденными пороками сердца:
- возраст отца более 45 лет, возраст матери более 35 лет
- алкоголизм родителей
- профессиональные факторы, негативно отражающиеся на здоровье матери или отца
- прием антибиотиков (особенно в первом триместре беременности)
- тяжелый токсикоз
- прием гормональных, сульфаниламидных препаратов
- вирусные заболевания, перенесенные беременной (яркий пример – краснуха)
Симптомы пороков сердца у новорожденных и детей
Обычно патология обнаруживается еще неонатологом в первые дни жизни младенца:
- цианоз (посинение) или серость кожных покровов;
- тахипноэ – учащённое поверхностное дыхание;
- расширение ноздрей на вдохе;
- кряхтение на вдохе;
- отеки ног, живота, лица;
- нарушение дыхания при кормлении.
При менее тяжелой форме проявляется в подрастающем возрасте:
- утомляемость при нагрузке;
- одышка, боль в области сердца при занятии спортом;
- отек рук, лодыжек, стоп.
Чем раньше проявляется клиника, тем тяжелей процесс.
Важно! Родителям на заметку
Независимо от того есть ли у ребенка сердечная патология или нет, необходимо проходить регулярные медицинские обследования.
Особенно важно записаться на прием к детскому врачу-кардиологу перед началом спортивных занятий. Есть нарушения, при которых сердечно-сосудистая система может компенсаторной силой справиться с ними
Заболевания остаются годами незамеченными.
При занятии спортом нагрузки на сердечно-сосудистую систему многократно возрастают. Компенсаторных механизмов в таком режиме часто не хватает, что проявляется головокружением, потерей сознания, а может вызывать угрожающие жизни ребёнка состояние.
Это не означает, что категорически противопоказаны занятия спортом. Вид спорта и нагрузки должен определить врач.
Если же у ребенка диагностирован порок сердца – врачебный контроль при занятиях спортом обязателен. Необходим диспансерный осмотр врачом детским кардиологом, педиатром, кардиохирургом.
Главные признаки заболеваний сердца у детей:
Заболевания сердца могут проявляться по-разному в разном возрасте, поэтому целесообразно выделить 3 возрастные группы: груднички (от 0 до 1-2 лет), дети дошкольного и младшего школьного возраста (от 2 до 10 лет) и подростки.
В грудничковом возрасте ребенок не может пожаловаться, когда его что-то беспокоит, единственным средством общения является плач, поэтому на первое место выходят симптомы, на которые могут обратить внимание сами родители:
- Цианоз или бледность. В результате плохого кровоснабжения периферических сосудов и недостаточного обеспечения кожи кислородом, она приобретает характерный фиолетово-синюшный оттенок, особенно в области носогубного треугольника и под ногтями, однако при тяжелых поражениях цианоз может охватывать все тело.
- Ребенок плохо присасывается к груди, отвлекается во время кормления, часто дышит или потеет. Ему не хватает энергии для полноценного присасывания из-за недостаточного поступления кислорода.
- Потеря сознания, обмороки. Тревожный симптом, чаще возникающий когда ребенок активен (во время кормления, при активном передвижении). Это связано с недостаточным поступлением кислорода к головному мозгу.
- Медленный набор веса. В основном связан с тем, что ребенку тяжело сосать грудь или бутылочку, в связи с чем он недополучает питательных веществ.
- Быстрая утомляемость и одышка. Ребенок не хочет активно двигаться, выглядит вялым, уставшим, не проявляет интереса к играм. В более старшем возрасте может возникать характерный симптом: во время игры ребенок синеет и присаживается на корточки. Это позволяет сердцу более правильно распределять кровь при дефектах перегородки между правым и левым желудочком и аномальным расположением сосудов (Тетрада Фалло).
Все эти симптомы могут возникать вследствие многих причин и даже в норме, однако в любом случае они указывают на то, что стоит обратиться к врачу, чтобы на самой ранней стадии выявить возможные проблем и оперативно их устранить.
Дети дошкольного и младшего школьного возраста более активны, чем груднички, кроме того они могут описывать некоторые свои ощущения, в связи с чем могут проявляться менее выраженные поражения сердца, не выявленные в более раннем возрасте.
- Задержка физического развития. Дети с заболеваниями сердца выглядят младше своих сверстников, им тяжело играть в подвижные игры
- Одышка, повышенная потливость, цианоз. Возникают в связи с недостаточным поступлением кислорода к органам и тканям.
- Головокружения и обмороки. Головокружения могут возникать в результате многих причин, совсем не связанных с сердцем, однако частые приступы, особенно сопровождающиеся обмороками должны настораживать родителей в отношении заболеваний сердечнососудистой системы.
- Нарушения ритма. Хотя дети младшего дошкольного возраста не всегда способны правильно описать свои ощущения, однако они могут жаловаться, что сердце «замирает» или «стучит».
- Дискомфорт в области груди, боль, отдающая в левую руку, холодный липкий пот могут говорить о серьезных проблемах с сердцем.
Подростки в большинстве случаев могут описать свои ощущения, большая часть врожденных аномалий к этому возрасту уже выявлена, однако некоторые проблемы развиваются достаточно долго и проявляются в относительно взрослом возрасте
Должны обращать на себя внимание:
- Обмороки на фоне физической нагрузки указывают на необходимость углубленного обследования, особенно если в семье были случаи внезапной смерти.
- Повышенная утомляемость. Неспособность поддерживать одинаковый уровень активности со сверстниками может быть следствием сидячего образа жизни, однако при сочетании с одышкой, частыми головокружениями или обмороками может указывать на проблемы с сердечнососудистой системой.
- Одышка при физической нагрузке, возникающая раньше, чем у сверстников, должна настораживать родителей. Самой частой причиной является астма, однако при заболеваниях сердца тоже является частым симптомом.
- Боли в груди, отдающие в левую руку.
- Нарушения ритма сердца.
Симптомы Врожденных пороков сердца (ВПС) у детей:
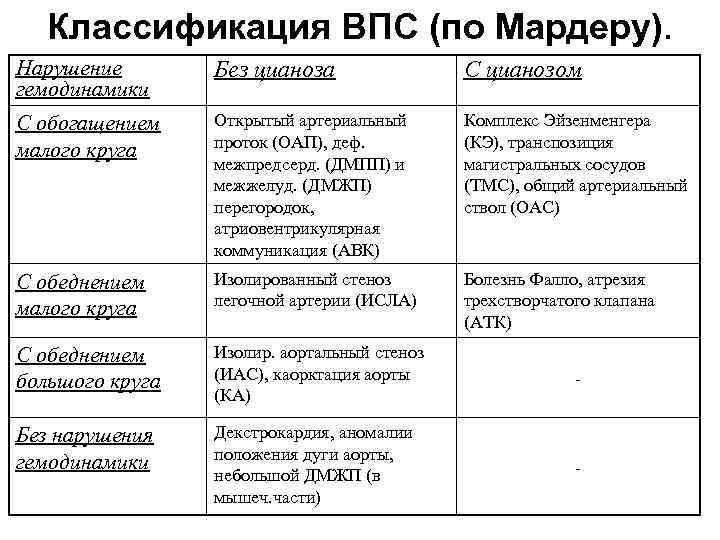
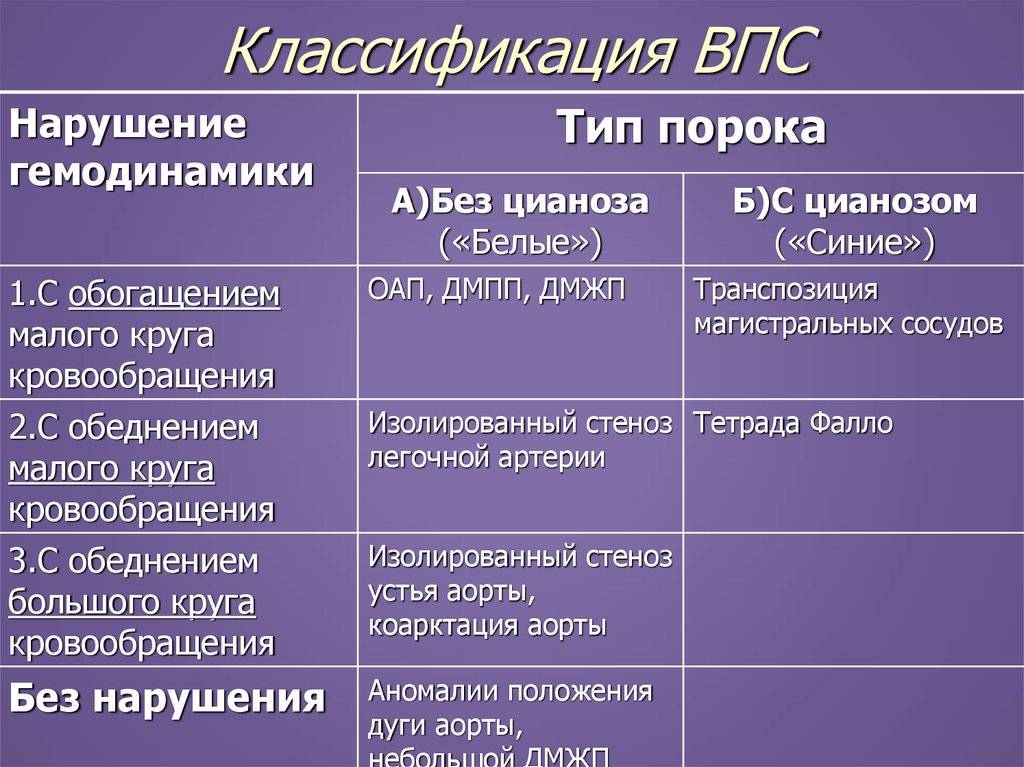
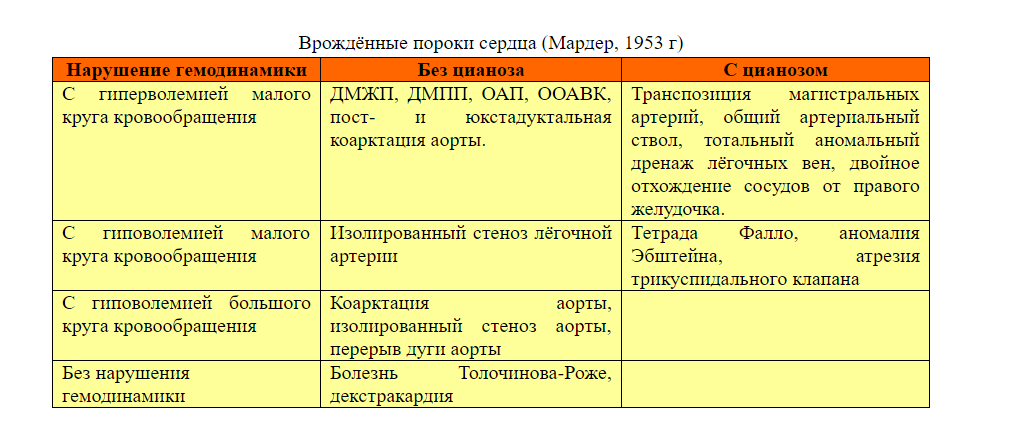
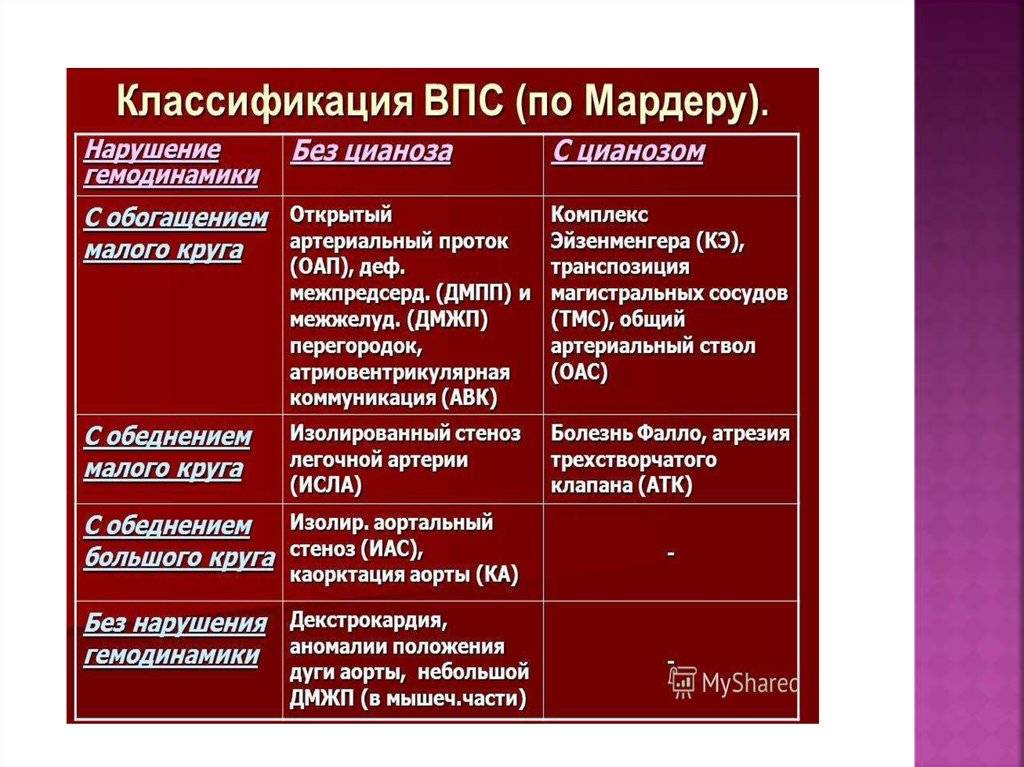
Классификация
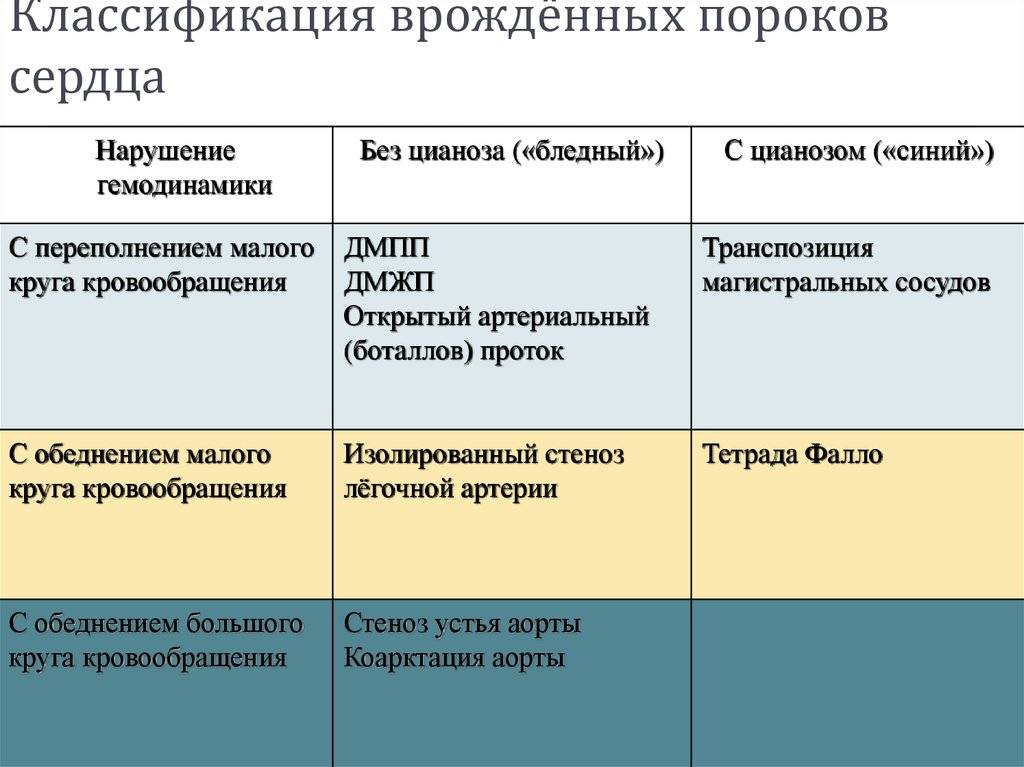
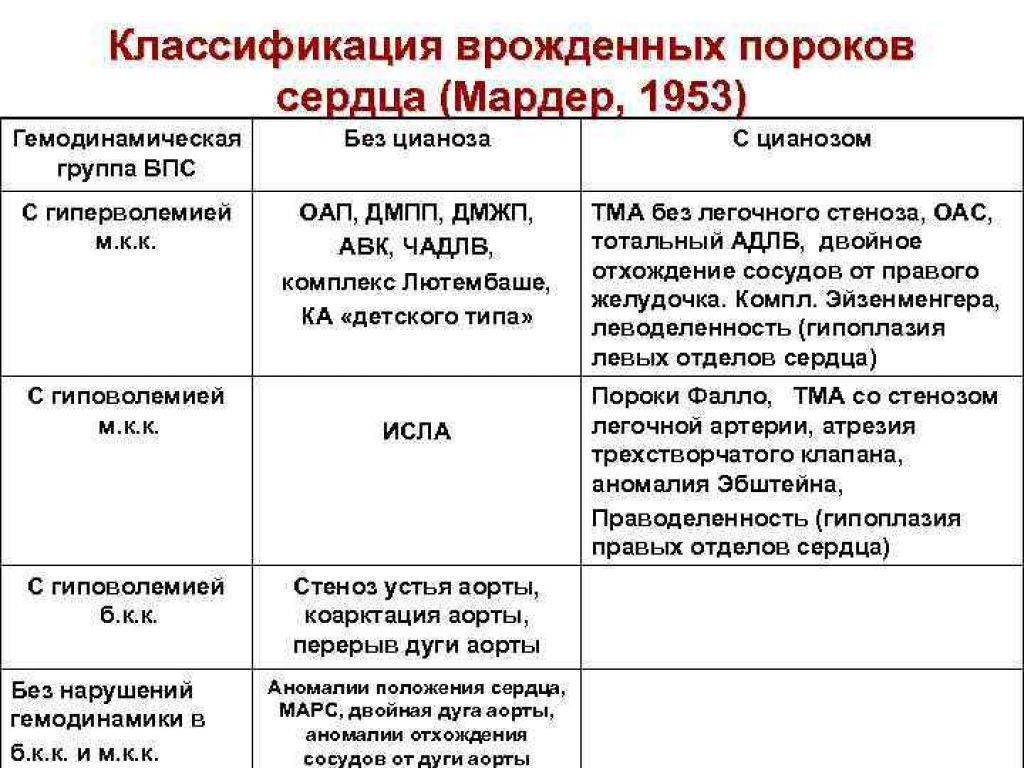
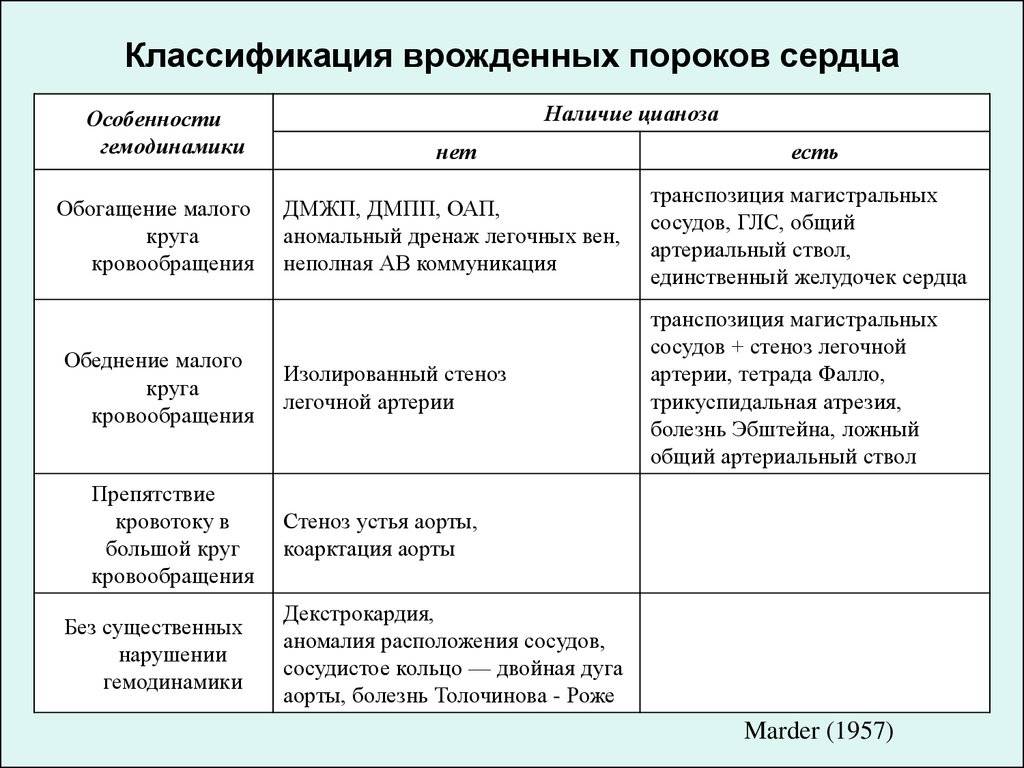
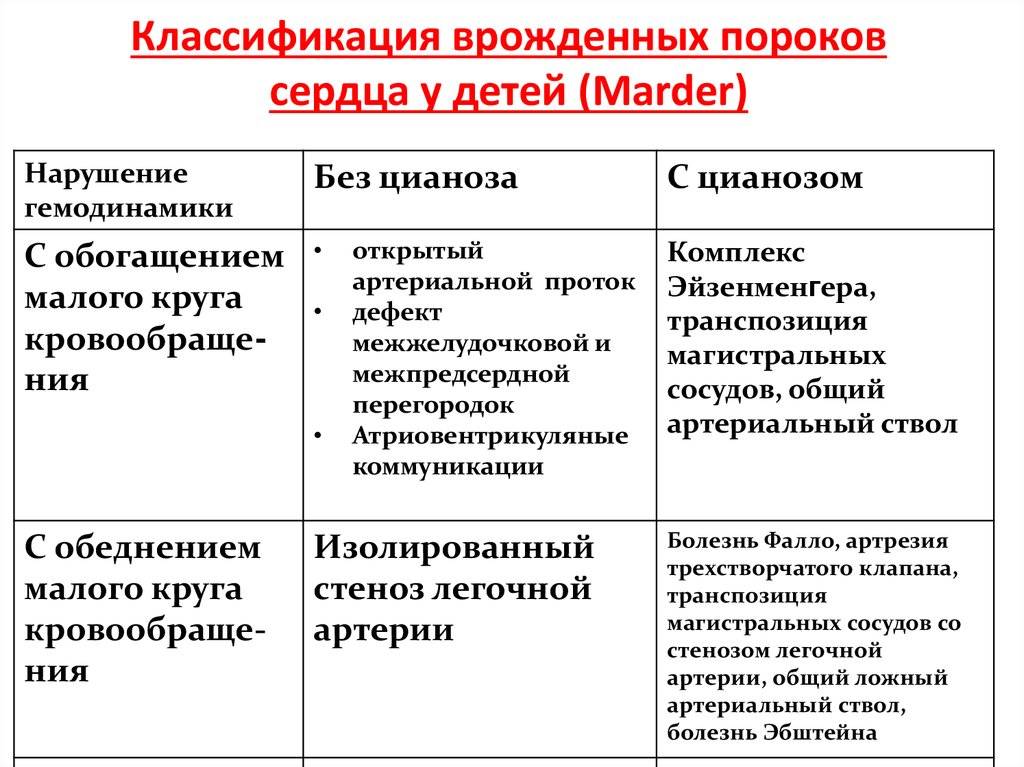
Различают больше 100 видов врожденных пороков сердца у детей. Существует также большое количество классификаций, в том числе МКБ-10. Часть исследователей делят ВПС на синие и белые. При синих у ребенка наблюдается синий оттенок кожи, а при белых кожа бледная. Пороки синего типа включают транспозицию магистральных сосудов, тетраду Фалло, атрезию легочной артерии и т.д. Пороки белого типа: дефект межжелудочковой перегородки, дефект межпредсердной перегородки и пр.
Рекомендуется как можно раньше выявлять пороки сердца, чтобы своевременно оказать помощь ребенку. Распознать ВПС у младенцев можно по таким признакам:
- после рождения у малыша оттенок кожи и губ бледный или синюшный
- синюшность может появляться при крике грудничка или при кормлении материнским молоком
- конечности могут быть прохладными
- шумы при прослушивании сердца (не во всех случаях)
- признаки сердечной недостаточности
При врожденных пороках сердца у детей наблюдаются изменения на электрокардиограмме, при эхокардиографическом исследовании, при рентгенографическом обследовании. На протяжении первых 10 лет жизни малыш с ВПС может выглядеть здоровым, даже кожа будет нормального оттенка. Но дальше ребенок начинает отставать в физическом развитии, у него появляется одышка при физических нагрузках, кожа синеет или бледнеет. Тогда рекомендуется срочно обратиться к врачу.
9.8. ВРОЖДЁННЫЙ СТЕНОЗ УСТЬЯ АОРТЫ
Врождённый стеноз устья аорты – сужение выносящего тракта левого желудочка в области аортального клапана. В зависимости от уровня расположения обструкции стеноз может быть клапанным, подклапанным, надклапанным.
Распространённость
Врождённый стеноз устья аорты составляет 6% от всех врождённых пороков сердца. Наиболее часто отмечают клапанный стеноз (80%), реже подклапанный и надклапанный. У мужчин стеноз устья аорты наблюдают в 4 раза чаще, чем у женщин.
ГЕМОДИНАМИКА
• Клапанный стеноз (см. рис. 9-7). Наиболее часто аортальный клапан двустворчатый, при этом отверстие расположено эксцентрично. Иногда клапан состоит из одной створки. Реже клапан состоит из трёх створок, сращённых между собой одной или двумя спайками.
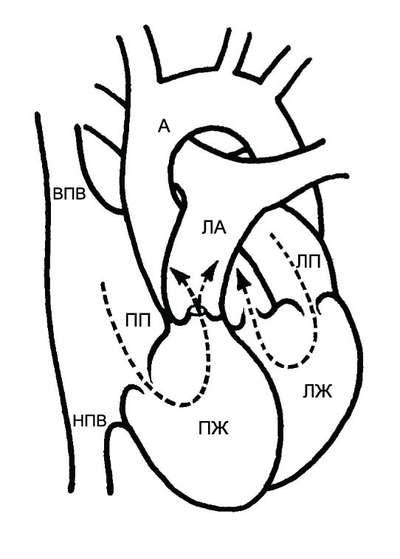 Рис. 9-7. Гемодинамика при стенозе устья лёгочной артерии. А – аорта; ЛА – лёгочная артерия; ЛП – левое предсердие; ЛЖ – левый желудочек; ПП – правое предсердие; ПЖ – правый желудочек; НПВ – нижняя полая вена; ВПВ – верхняя полая вена.
Рис. 9-7. Гемодинамика при стенозе устья лёгочной артерии. А – аорта; ЛА – лёгочная артерия; ЛП – левое предсердие; ЛЖ – левый желудочек; ПП – правое предсердие; ПЖ – правый желудочек; НПВ – нижняя полая вена; ВПВ – верхняя полая вена.
• При подклапанном стенозе отмечают три вида изменений: дискретную мембрану под аортальными створками, туннель, мышечное сужение (субаортальная гипертрофическая кардиомиопатия, см. главу 12 “Кардиомиопатии и миокардиты”).
• Надклапанный стеноз устья аорты может быть в виде мембраны или гипоплазии восходящей части аорты. Признаком гипоплазии восходящей аорты считают отношение диаметра дуги аорты к диаметру восходящей аорты менее 0,7. Нередко надклапанный стеноз устья аорты сочетается со стенозом ветвей лёгочной артерии.
Надклапанный стеноз устья аорты в сочетании с умственной отсталостью называется синдромом Уильямса.
Стеноз устья аорты часто сочетается с другими врождёнными пороками сердца – ДМЖП, ДМПП, открытым артериальным протоком, коарктацией аорты.
В любом случае создаётся препятствие кровотоку и развиваются изменения, приведённые в главе 8 “Приобретённые пороки сердца”. Со временем развивается кальцификация клапана. Характерно развитие постстенотического расширения аорты.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Жалобы
Большинство больных при незначительном стенозе жалоб не предъявляют. Появление жалоб свидетельствует о выраженном стенозе устья аорты. Возникают жалобы на одышку при физической нагрузке, быструю утомляемость (из-за сниженного сердечного выброса), обмороки (в результате гипоперфузии мозга), загрудинные боли при физической нагрузке (из-за гипоперфузии миокарда). Возможно возникновение внезапной сердечной смерти, но в большинстве случаев этому предшествуют жалобы или изменения на ЭКГ.
Осмотр, перкуссия
См. раздел “Стеноз устья аорты” в главе 8 “Приобретённые пороки сердца”.
Пальпация
Определяют систолическое дрожание вдоль правого края верхней части грудины и над сонными артериями. При пиковом систолическом градиенте давления менее 30 мм рт.ст. (по данным ЭхоКГ) дрожание не выявляется. Низкое пульсовое давление (менее 20 мм рт.ст.) свидетельствует о значительной выраженности стеноза устья аорты. При клапанном стенозе обнаруживают малый медленный пульс.
Аускультация сердца
Характерно ослабление II тона или его полное исчезновение вследствие ослабления (исчезновения) аортального компонента. При надклапанном стенозе устья аорты II тон сохранён. При клапанном стенозе устья аорты выслушивают ранний систолический клик на верхушке сердца, отсутствующий при над- и подклапанных стенозах. Он исчезает при выраженном клапанном стенозе устья аорты.
Диагностика заболевания врожденный порок сердца у новорожденных
Естественно, чем раньше обнаруживается врожденный порок сердца у новорожденных и начинается своевременное лечение, тем благоприятнее прогноз. Однако из-за отсутствия четко выраженных симптомов и, соответственно, не проведенного вовсе лечения есть случаи летального исхода среди детей до 1 года жизни (изредка – и старше).
Обычно во время профилактических осмотров врач в обязательном порядке прослушивает сердце малыша. Если там слышатся шумы – это повод для детального обследования сердца (хотя и не обязательно симптом ВПС).
Для этого родителей с ребенком направляют к специалистам более узкого профиля – кардиологу и кардиохирургу.
При подозрении на сердечный порок родителям малыша не нужно сразу обращаться к интернет-поисковикам с запросом «операция врожденный порок сердца». Не все пороки требуют радикального хирургического вмешательства. И главное – сначала установить правильный диагноз.
Изменения, характерные для врожденного порока сердца у новорожденного, обнаруживают следующие методы исследований:
- Рентгеновский снимок грудной клетки (а также вентрикулография – рентген с введением контраста).
- Эхокардиография (с помощью ультразвука исследуют состояние сердечной мышцы, клапанов, кровоток в сердечных полостях).
- Электрокардиограмма – ЭКГ (или методы на ее базе: стресс-ЭКГ (тредмил-тест, велоэргометрия), холтер-мониторинг ЭКГ).
Если указанные выше методы обследования обнаружили наличие серьезного заболевания – врожденный порок сердца, то дальнейшая диагностика проводится в кардиохирургическом отделении в стационарной форме. Хирурги при необходимости проводят обследование с помощью таких процедур, как ангиокардиография и зондирование сердечных камер.
Современное высокотехнологическое медицинское оборудование позволяет провести полное комплексное обследование сердца и сосудов, чтобы установить наиболее точный диагноз и выбрать необходимую лечебную тактику.
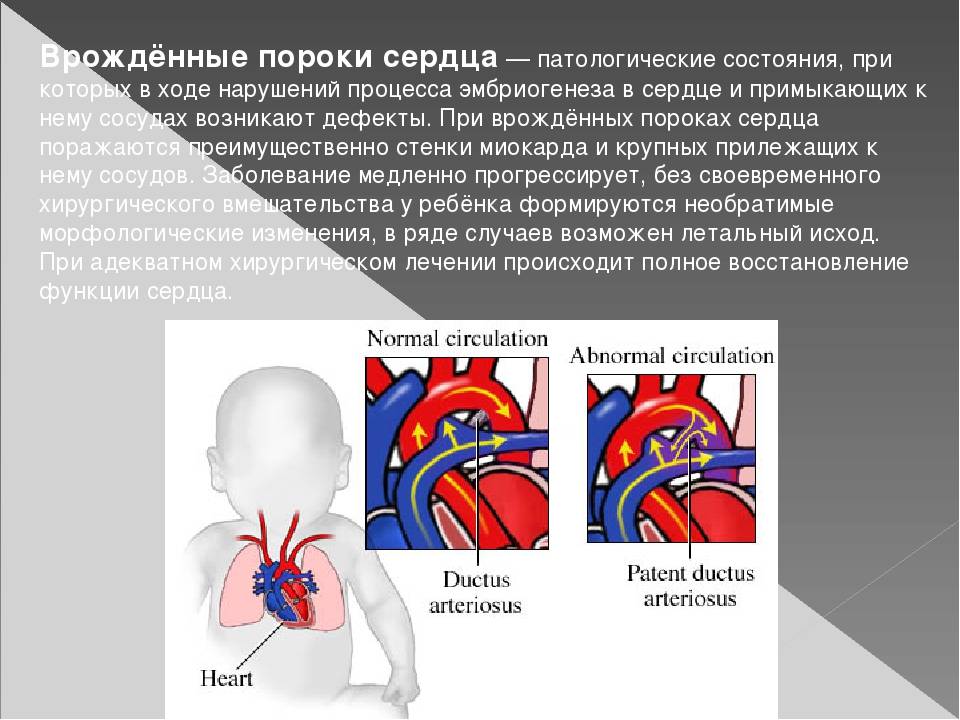
1.Что такое врожденный порок сердца, его причины и разновидности
Врожденный порок сердца – это сердечно-сосудистое заболевание, которое возникает еще до рождения, во время развития плода. При этом врожденный порок сердца может проявиться и сразу после рождения, и в старшем возрасте. А некоторые врожденные патологии сердца могут вообще не вызывать никаких симптомов.
Причины порока сердца
В большинстве случаев установить точную причину того, почему появился порок сердца, невозможно. Однако есть некоторые факторы, которые увеличивают шанс на рождение ребенка с пороком сердца. К их числу можно отнести:
- Генетические или хромосомные аномалии у ребенка, например, синдром Дауна;
- Прием наркотиков, алкоголя и некоторых лекарственных препаратов матерью во время беременности;
- Вирусная инфекция (например, краснуха, грипп), перенесенная матерью в первом триместре беременности;
Кроме того, риск рождения ребенка с пороком сердца увеличивается, если у родителей ребенка или у братьев и сестер есть это заболевание.
Стоит отметить, что помимо врожденного порока сердца существуют и приобретенные пороки сердца. Приобретенный порок сердца может развиться из-за некоторых заболеваний, например ревматизма, инфекционного эндокардита, атеросклероза, сифилиса, а также после травмы.
Виды врожденных патологий сердца
Наиболее распространены следующие врожденные проблемы с сердцем:
- Дефекты клапанов сердца. Дефекты клапанов сердца могут стать причиной сужения (или стеноза) клапанов, а также их полного закрытия, что препятствует нормальному кровотоку. Другие проблемы могут быть связаны с тем, что клапаны не закрываются так, как это необходимо, тем самым не позволяя крови течь в обратном направлении.
- Дефекты перегородок между предсердиями и желудочками. Отверстия между камерами сердца могут привести к смешиванию обогащенной и не обогащенной кислородом крови между правой и левой сторонами сердца, чего в норме быть не должно.
- Патологии сердечной мышцы, которые могут привести к сердечной недостаточности.
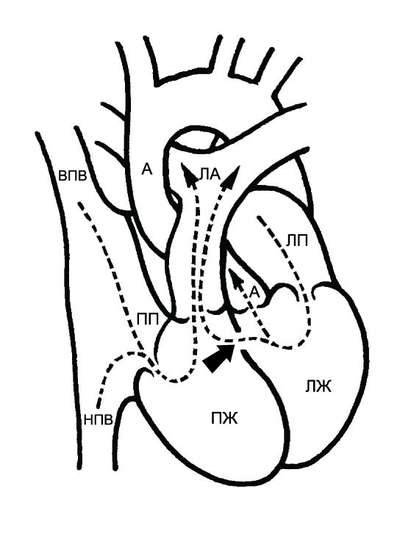
9.1. ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ
ДМЖП – наличие сообщения между левым и правым желудочками, приводящее к патологическому сбросу крови из одной камеры сердца в другую. Дефекты могут располагаться в мембранозной (верхней) части межжелудочковой перегородки (75-80% всех дефектов), в мышечной части (10%), в выносящем тракте правого желудочка (надгребневые – 5%), в приносящем тракте (дефекты предсердно-желудочковой перегородки – 15%). Для дефектов, расположенных в мышечной части межжелудочковой перегородки, используют термин “болезнь Толочинова-Роже”.
Распространённость
ДМЖП – наиболее частый врождённый порок сердца у детей и подростков; у взрослых он встречается менее часто. Это связано с тем, что в детском возрасте пациенты подвергаются оперативному вмешательству, у части детей ДМЖП закрываются самостоятельно (возможность самостоятельного закрытия сохраняется даже в зрелом возрасте при малых дефектах), а значительная часть детей с большими дефектами погибает. У взрослых обычно выявляют дефекты малого и среднего размера. ДМЖП может сочетаться с другими врождёнными пороками сердца (в порядке убывания частоты): коарктация аорты, ДМПП, открытый артериальный проток, подклапанный стеноз лёгочной артерии, подклапанный стеноз устья аорты, стеноз митрального отверстия.
ГЕМОДИНАМИКА
У взрослых ДМЖП сохраняются в связи с тем, что они либо не были выявлены в детском возрасте, либо не были своевременно прооперированы (рис. 9-1). Патологические изменения при ДМЖП зависят от размеров отверстия и сопротивления лёгочных сосудов.
Профилактика заболевания врожденный порок сердца у новорожденных
К профилактике сердечных пороков у ребенка, в первую очередь, стоит отнести заботу родителей о своем здоровье. Активный и здоровый образ жизни снижает риск любых заболеваний у будущего ребенка, чье здоровье целиком и полностью зависит от генов его родителей.
Также, если в семейном анамнезе хотя бы одного из родителей были случаи сердечной недостаточности или патологий, то семейной паре стоит пройти медико-генетическое консультирование, которое определит степень риска появления на свет ребенка с пороком сердца.
Во время беременности женщина, пребывающая в группе риска развития у ребенка порока сердца, должна предупредить об этом своего врача для более тщательного наблюдения и обследований (в частности, нельзя пренебрегать УЗИ, которое может диагностировать патологию плода еще в утробе матери).
Бесплатный прием репродуктолога
по 31 декабря 2021Осталось 18 дней
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Диагностика
Важно понимать, что чем раньше будет обнаружен врожденный порок сердца, тем больше шансов есть на то, чтобы оперативно устранить его причины и «поправить» здоровье ребенка. В качестве диагностики, при этом, используется УЗИ на ранних сроках (до 14 недель)
Но, есть и такие ВПС, которые проявляют себя гораздо позже — их можно увидеть на УЗИ в 20-24 недель.
В зависимости от того, какой именно тип врожденного порока сердца был диагностирован у плода, женщине могут рекомендовать прерывание беременности (если ВПС, к примеру, несовместим с жизнью малыша) или роды с систематическими исследованиями для определения изменений сердечной мышцы ребенка с дальнейшим принятием решения о проведении операции (сразу после родов или через некоторое время).
Обследование для выявления ВПС
Кроме УЗИ врачи обычно назначают дообследования при выявлении ВПС или подозрении на его развитие:
- МРТ;
- рентгенография;
- ангиография;
- допплерография.
Задача дообследования врожденного порока сердца — максимально точно определить тип дефекта (к примеру, разницу перепадов давления в предсердиях или желудочках, давление в сосудах и т.д.).
Лечение пороков сердца
Медикаментозное лечение пороков сердца, как правило, не считается эффективным. Поэтому терапия нацелена на антибактериальное лечение при остром ревматизме, устранение проявлений хронической ревматической болезни сердца, сердечной недостаточности и других тяжелых осложнений. Единственно верным способом лечения пороков сердца на сегодняшний день считается хирургическая операция.
Хирургические методы лечения пороков сердца:
- протезирование клапана – при тяжелой недостаточности и тяжелом стенозе клапана дефектный клапан заменяют искусственным (существуют механические и биологические протезы клапанов сердца);
- имплантирование нескольких протезов клапанов сердца – при сочетанных и комбинированных пороках;
- закрытие дефекта межпредсердной/межжелудочковой перегородки – наложение шва или заплаты из искусственного материала;
- перевязка открытого артериального протока;
- рентгенохирургические, транскатетерные операции на работающем сердце (закрытие дефекта перегородок амплацером, транскатетерная имплантация аортального клапана – TAVI, наложение клипсы на створки митрального клапана при тяжелой недостаточности митрального клапана, закрытие открытого артериального протока и др.).
В нашей клинике вы можете пройти диагностику и лечение пороков сердца. Также наши врачи-кардиологи сведущи в амбулаторном ведении больных с пороками сердца и в амбулаторном ведении больных с протезами клапанов сердца.
Online-консультации врачей
| Консультация ортопеда-травматолога |
| Консультация уролога |
| Консультация вертебролога |
| Консультация офтальмолога (окулиста) |
| Консультация проктолога |
| Консультация массажиста |
| Консультация эндокринолога |
| Консультация аллерголога |
| Консультация специалиста банка пуповинной крови |
| Консультация инфекциониста |
| Консультация сурдолога (аудиолога) |
| Консультация сосудистого хирурга |
| Консультация педиатра-аллерголога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация специалиста в области лечения стволовыми клетками |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Почему развивается ВПС и кто входит в зону риска?
Обычно ВПС развивается из-за генетической предрасположенности к заболеванию. Также причинами возникновения врожденного порока сердца считаются:
- вирусные заболевания в первом триместре беременности;
- злоупотребление будущей матерью алкоголем, никотином;
- прием определенных лекарств;
- облучение плода радиацией.
При этом серьезным фактором для развития ВПС считается состояние организма отца ребенка. Также риск развития заболевания увеличивается при:
- беременности на слишком поздних сроках;
- болезни эндокринной системы (у отца или матери);
- угрозы выкидыша на первом триместре беременности;
- мертворождение детей в анамнезе;
- дети с ВПС у близких родственников.
Грамотно оценить риск развития врожденного порока сердца у плода может только генетик, но предварительный прогноз может дать и акушер-гинеколог.