Лечение
Детский Церебральный паралич неизлечимое заболевание. Но разнообразные методы лечения помогают пациентам с ДЦП минимизировать двигательные и другие нарушения и, таким образом,улучшить качество жизни. Травма головного мозга или другие факторы, приведшие к ДЦП не прогрессируют, но новые симптомы могут появиться или прогрессировать по мере роста ребенка и развития.
Инициальное (начальное) лечение
ЛФК – важная часть лечения, которое начинается вскоре после того, как ребенку выставлен диагноз и часто продолжается в течение всей его жизни. Этот вид лечения также может быть назначен до постановки диагноза в зависимости от симптомов ребенка.
Лекарства могут помочь воздействовать на некоторые из симптомов ДЦП и предотвратить осложнения. Например, спазмолитические средства и миорелаксанты помогают расслабить спазмированные (спастичные) мышцы и увеличить диапазон движения. Антихолинергические средства помогают улучшить движения в конечностях или уменьшить слюнотечение. Другие лекарства могут использоваться как симптоматическое лечение (например, применение противосудорожных препаратов, при наличии эпиприступов)
Перманентное лечение
Перманентное лечение детского церебрального паралича (ДЦП) сосредоточено на том, чтобы продолжать и корректировать существующее лечение и добавлять новые методы лечения по мере необходимости.Перманентное лечение для ДЦП может включать:
- ЛФК, которая может помочь ребенку стать настолько мобильным, насколько возможно. Это может также помочь предотвратить необходимость в оперативном вмешательстве. Если же ребенку проводилось оперативное лечение, то интенсивные занятия ЛФК могут быть необходимы в течение 6 и более месяцев. Медикаментозное лечение должно быть под постоянным контролем для того, чтобы избежать возможных побочных действий лекарств.
- Ортопедическая хирургия (для мышц, сухожилий, и суставов) или дорсальная ризотомия (иссечение нервов поврежденных конечностей), при наличии выраженных проблем с костями и мышцами, связками, и сухожилиями.
- Специальные ортопедические приспособления (брекеты шины ортезы).
- Поведенческая терапия, в которой психолог помогает ребенку найти способы общения со сверстниками и это является тоже частью лечения.
- Массаж, мануальная терапия могут применяться также в лечении как основных симптомов ДЦП, так и осложнений, связанных с нарушенной биомеханикой движения.
- Социальная адаптация. Современные технологии (компьютеры) позволили трудоустроить многих пациентов с последствиями ДЦП.
Причины патологии в разном возрасте
Груднички
Почему у ребенка шумы в сердце? При разборе причин обращают внимание на возраст маленького пациента. В каждом возрасте есть свои первоисточники
Так, например, шумы в сердце у новорожденного ребенка появляются на фоне:
- врожденных патологий;
- незакрытого овального окошка;
- действующего артериального протока.
В норме овальное окно закрывается уже на 1-м или 2-м году жизни крохи. Но даже если его наблюдают у более старших деток, то считают не пороком развития, а индивидуальной особенностью работы организма.
Дети старше года
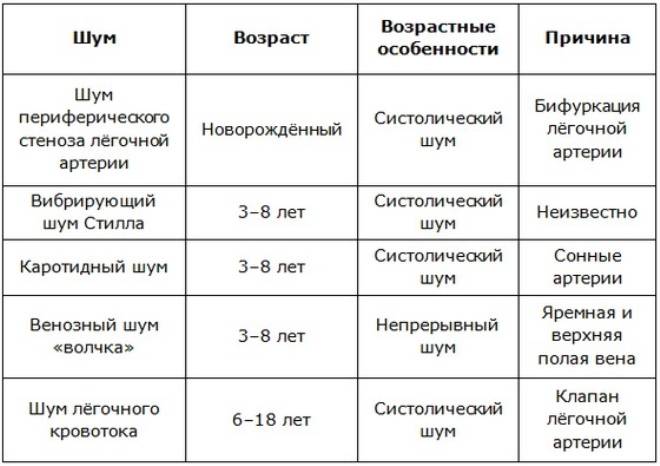
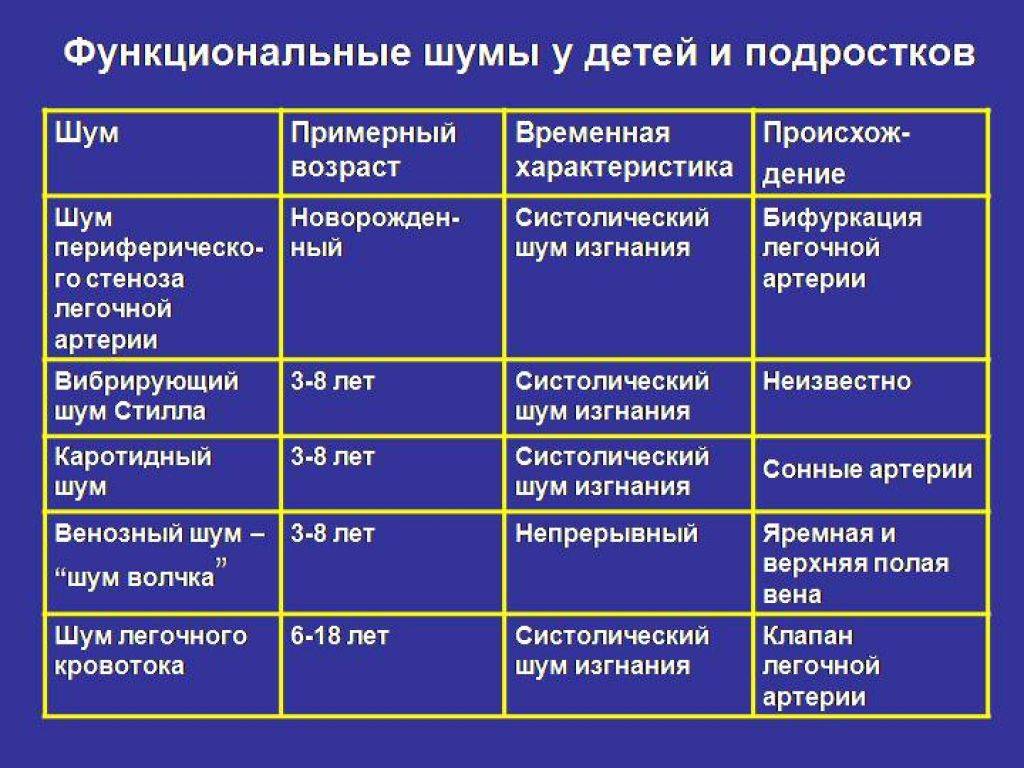
Шумы в сердце у ребенка в 4, 5, 6 или 7 лет могут быть обусловлены как нарушениями со стороны здоровья, так и неопасными предпосылками: худощавостью, легкими временными перегрузками или нестабильного психоэмоционального состояния (капризы на фоне очередного переходного периода из категории маленьких детей в категорию дошкольников).
Опасность представляют те шумы, которые возникают параллельно с острыми респираторными или вирусными заболеваниями (ангина, скарлатина). Дело в том, что во время болезни патогенная микрофлора оказывает вредное воздействие на сердце. По этой причине у деток нередко бывает такая болезнь, как ревматизм.
Школьники
Шумы в сердце у ребенка 8 лет или вообще в период начала обучения в школе связывают:
- с несбалансированным питанием;
- с повышенными физическими и умственными нагрузками;
- со стрессами.
Из-за этого миокард получает гораздо меньше кислорода и питательных веществ, чем ему необходимо. В этом же возрасте наблюдается несоответствие размеров сердечной сумки, которое тоже провоцирует прослушиваемые шумы.
Подростки
Отдельной категорией пациентов считаются подростки. Шумы в сердце у ребенка 10 лет и старше обычно возникает из-за дисбаланса влияния вегетативной или симпатической нервной системы. По мере взросления этот дисбаланс исчезает вместе с посторонними шумами главного нашего органа.
При этом нужно все равно контролировать ситуацию, так как у подростков могут быть выявлены разные заболевания миокардов и прочие патологии.
Диагностические меры
Диагностика начинается с осмотра и сбора анамнеза.
В качестве исследования инструментального применимы:
- Рентгенография грудной клетки – выявляет значительное повышение объема жидкости;
- Рентгенокимография – регистрирует пульсации сердечных отделов и магистральных сосудов;
- Эхокардиография – является методикой основной, применяемой с целью выявления патологии;
- Диагностическая пункция перикарда – позволяет установить тип скопившейся жидкости.
Для более глубокого исследования необходимы анализы крови и мочи, возможны ультразвуковые исследования малого таза, брюшной полости, иные исследования.
Диагностика заболевания врожденный порок сердца у новорожденных
Естественно, чем раньше обнаруживается врожденный порок сердца у новорожденных и начинается своевременное лечение, тем благоприятнее прогноз. Однако из-за отсутствия четко выраженных симптомов и, соответственно, не проведенного вовсе лечения есть случаи летального исхода среди детей до 1 года жизни (изредка – и старше).
Обычно во время профилактических осмотров врач в обязательном порядке прослушивает сердце малыша. Если там слышатся шумы – это повод для детального обследования сердца (хотя и не обязательно симптом ВПС).
Для этого родителей с ребенком направляют к специалистам более узкого профиля – кардиологу и кардиохирургу.
При подозрении на сердечный порок родителям малыша не нужно сразу обращаться к интернет-поисковикам с запросом «операция врожденный порок сердца». Не все пороки требуют радикального хирургического вмешательства. И главное – сначала установить правильный диагноз.
Изменения, характерные для врожденного порока сердца у новорожденного, обнаруживают следующие методы исследований:
- Рентгеновский снимок грудной клетки (а также вентрикулография – рентген с введением контраста).
- Эхокардиография (с помощью ультразвука исследуют состояние сердечной мышцы, клапанов, кровоток в сердечных полостях).
- Электрокардиограмма – ЭКГ (или методы на ее базе: стресс-ЭКГ (тредмил-тест, велоэргометрия), холтер-мониторинг ЭКГ).
Если указанные выше методы обследования обнаружили наличие серьезного заболевания – врожденный порок сердца, то дальнейшая диагностика проводится в кардиохирургическом отделении в стационарной форме. Хирурги при необходимости проводят обследование с помощью таких процедур, как ангиокардиография и зондирование сердечных камер.
Современное высокотехнологическое медицинское оборудование позволяет провести полное комплексное обследование сердца и сосудов, чтобы установить наиболее точный диагноз и выбрать необходимую лечебную тактику.
Особенности обследования детей при наличии у них сердечных шумов
При выявлении у ребенка функционального шума сердца необходимо:
- тщательно проанализировать анамнез па предмет возможности наличия кардиологического заболевания;
- провести первичное обследование, обязательно включающее электрокардиографию (ЭКГ);
- при подозрении на кардиологическое заболевание осуществить эхокардиографию (УЗИ сердца ребенку с доплерографией)
- направить ребенка на консультацию к детскому кардиологу.
Детей с функциональными шумами сердца целесообразно разделить на три категории:
- здоровые дети с функциональным шумом сердца;
- дети с шумами мышечного происхождения, требующие немедленного или планового углубленного обследования;
- дети с шумами, требующие динамического наблюдения.
Детей с органическими шумами (или при выявлении у ребенка патологических изменений в сердце и крупных сосудах) необходимо направить на консультацию к детскому кардиологу с целью немедленного или планового специализированного обследования и лечения.
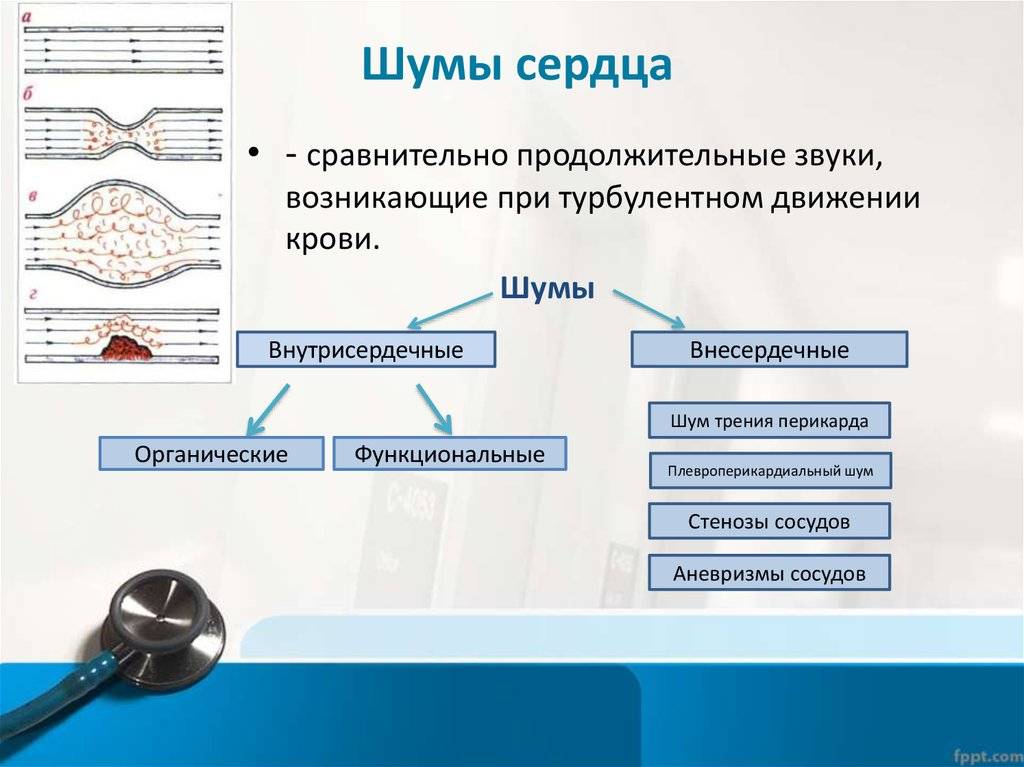
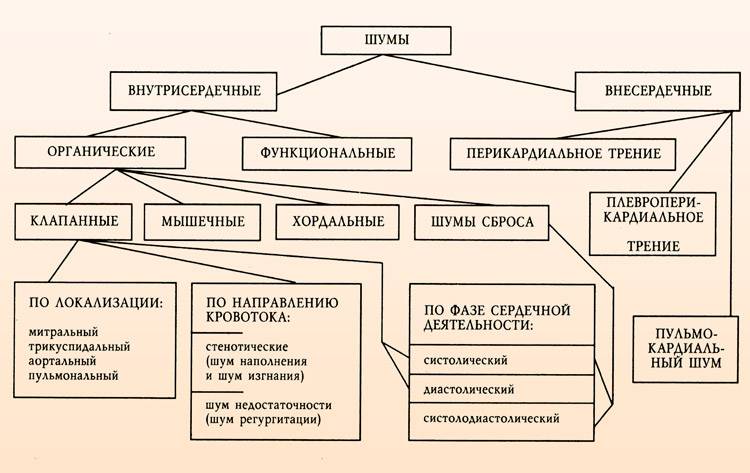
Основные характеристики шумов сердца, выслушиваемые аускальтативно:
Расположение шума: различают систолические, диастолические и систоло-диастолические (продолжительные).
Громкость (интенсивность): оценивают в месте, где она наибольшая. Разработана шкала градаций громкости шумов сердца.
I степень: очень слабый шум, который может быть услышан даже в тишине не сразу, а после упорной и тщательной аускультации.
II степень: слабый, но легко распознаваемый шум, который выслушивают в обычных условиях.
IIIстепень:умеренно выраженный без дрожания грудной клетки.
IV степень: ярко выраженный шум с умеренным дрожанием грудной клетки.
Vстепень: громкий, выслушиваемый сразу же после прикладывания стетоскопа к коже грудной клетки, с выраженным дрожанием грудной клетки.
- VI степень: исключительно громкий, который выслушивают даже при удалении стетоскопа от кожи грудной клетки, с выраженным дрожанием грудной клетки.
Особую тональность шума сердца и его индивидуальный тембр можно оцепить субъективно (ухом человека).. Характер его описывают следующими терминами: «дующий», «скребущий», «шум хруста снега», «рокочущий », «машинный», «грубый», «мягкий», «нежный», «музыкальный» и т. п.
Длительность и форма (конфигурация).
Длинный шум занимает почти всю систолу или диастолу или обе фазы, а короткий — лишь часть сердечного цикла. Форма определяется изменениями громкости длинного шума на его протяжении. Принято выделять различные варианты.
в форме «плато» – при громкости постоянной на всем протяжении.
в форме «крещендо-декрещендо» – когда громкость сначала дорастает до максимума (к середине цикла), а затем убывает.
в форме «декрещендо» – убывающий, громкость которого уменьшается и постепенно сходит на нет.
- в форме «крещендо» – нарастающий при прогрессирующем увеличении его громкости.
Причины
Что же становится причиной заболевания? Начнем с описания механизма нормального функционирования. Итак, жидкость вырабатывают клетки перикарда, они же ее и всасывают. То есть идет естественный контроль количества жидкости, а также ее обновления. При нарушении одного из названных процессов и возникает гидроперикард.
Причины заболевания самые разные:
- Перикардит;
- Недостаточность сердечная;
- Недостаточность почечная хронического характера;
- Пороки сердца;
- Постинфарктное состояние;
- Гипотиреоз;
- Артрит ревматоидный;
- Инфекции;
- Травмы груди;
- Аллергические реакции;
- Недостаточный уровень белка;
- Рак и иные новообразования;
- Интоксикация и т.д.
Боли в костях при онкологических заболеваниях
Как правило, заболевание относится к разряду вторичных патологий, что необходимо учесть при диагностике и назначении лечения
То есть очень важно найти истинную причину, повлекшую за собой развитие заболевания.
Лечение при диагнозе врожденный порок сердца у новорожденных
Методы лечения зависят от типа порока сердца:
- Малоинвазивные процедуры
- Радикальная хирургическая операция
- Трансплантация сердца
- Медикаментозная терапия
- Длительная терапия
Если сердечные пороки не имеют очень серьезной формы, можно обойтись малоинвазивными процедурами. Их суть в том, что тонкий катетер через бедренную вену вводится в сердце, а внутри катетера к дефекту доставляют необходимые инструменты.
Самый радикальный, но эффективный метод лечения заболевания врожденного порока сердца – операция. Это традиционное открытое вмешательство со вскрытием грудной клетки и самого сердца. Большинство подобных операций проводятся с применением аппарата искусственного кровообращения. После операции на сердце ребенка ждет длительный и тяжелый период восстановления, однако иногда она является единственно возможным способом излечения.
Пересадка (трансплантация) сердца применяется в самых тяжелых случаях, в которых традиционная хирургическая операция беспомощна при тяжелом врожденном пороке сердца.
Медикаментозная терапия применяется в основном во вспомогательных целях, улучшая работу сердца и кровотока.
Длительная терапия подразумевает несколько последовательных операций на врожденном пороке сердца.
Что собой представляет лечение шумов в сердце у детей
Если у детей выявляют шумы, то их лечение подбирают на основании причины возникновения такого симптома. Если никаких органических поражений сердца нет, ребенок весел, бодр и визуально здоров, то никакого лечения не назначают. Отсутствие жалоб свидетельствует о том, что орган вполне справляется со своей работой.
В подавляющем большинстве случаев кардиолог назначает лекарственные препараты. Специальные медикаменты помогут:
- улучшить питание миокарда;
- нормализовать обменные процессы в сердечной мышце;
- укрепить защитную систему организма ребенка.
В комплексе с лекарствами назначают также витамины и аминокислоты. В некоторых ситуациях при наличии предписаний врача к этой схеме также добавляют гормональные средства и диуретики.
Особое внимание уделяется пациентам, у которых в ходе диагностических исследований были выявлены врожденные или приобретенные патологии. Как правило, таких деток оперируют
Решить проблему без оперативного вмешательства в таких случаях нельзя.
Операция может быть направлена на:
- удаление лишней ткани;
- вставку стента;
- протезирование клапана.
В нашей клинике проводится оперативное лечение детей, после которого реабилитационный период не отнимает много времени. Дети быстро возвращаются к привычной активной жизни. При этом некоторое время они должны принимать препараты, разжижающие кровь, а также пить лекарства для ускоренного восстановления и предупреждения осложнений.
Диагностика
Симптомы ДЦП, возможно, не присутствуют или не обнаруживаются при рождении. Поэтому лечащему врачу, наблюдающему новорожденного необходимо внимательно наблюдать за ребенком, чтобы не пропустить симптомы. Тем не менее, не стоит проводить гипердиагностику ДЦП, так как многие моторные нарушения у детей такого возраста носят преходящий характер. Нередко диагноз удается поставить только через несколько лет после рождения ребенка, когда удается заметить двигательные нарушения. Диагностика ДЦП основана на наблюдении за физическим развитием ребенка наличием различных отклонений физического и интеллектуального развития, данных анализов и инструментальных методов исследования таких, как МРТ. Диагностика ДЦП включает в себя:
- Сбор информации об истории болезни ребенка, включая детали о беременности. Довольно часто о наличие задержки развития сообщают сами родители или это выявляется во время проф-осмотров в детских учреждениях.
- Физический осмотр необходим для выявления признаков ДЦП. Во время физического осмотра доктор оценивает насколько длительно сохраняются рефлексы новорожденных у ребенка по сравнению с нормальными сроками. Кроме того производится оценка функции мышц, осанки, функция слуха, зрение.
- Пробы для выявления скрытой формы заболевания. Анкетные опросы на развитие и другие анализы помогают определить степень задержек в развитии.
- Магнитно-резонансная томография (МРТ) головы, которая может быть проведена, чтобы идентифицировать нарушения в головном мозге.
Комплекс этих диагностических подходов позволяет поставить диагноз.
Если диагноз неясен, дополнительные анализы могут быть назначены для оценки состояния головного мозга и для исключения возможных других заболеваний. Анализы могут включать:
- Дополнительные анкетные опросы.
- Компьютерная томография (КТ) головы.
- Ультразвуковое исследование головного мозга.
Оценка и контроль церебрального паралича
После того, как ДЦП диагностировано, ребенка необходимо дообследовать и выявить другие заболевания, которые могут быть одновременно с ДЦП.
- Другие задержки в развитии в дополнение к тем, которые были уже идентифицированы. Развивающиеся способности необходимо периодически оценивать, чтобы узнать, появляются ли новые симптомы, такие как задержка речи так нервная система ребенка находится в непрерывном развитии.
- Интеллектуальная задержка может быть выявлена с помощью определенных тестов.
- Судорожные эпизоды. Электроэнцефалография (ЭЭГ) используется, чтобы выявить патологическую активность в мозге, если у ребенка есть история приступов.
- Проблемы с кормлением и глотанием.
- Зрение или проблемы со слухом.
- Проблемы поведения.
Чаще всего доктор может предсказать многие из долгосрочных физических аспектов ДЦП, когда ребенку уже 1 – 3 года. Но иногда такие прогнозы не возможны, пока ребенок не достигает школьного возраста, когда в ходе обучения и развития коммуникативных возможностей можно обнаружить отклонения.
Некоторые дети нуждаются в повторном тестировании, которое может включать:
- Рентгенография, чтобы обнаружить вывихи (подвывихи) бедра. Детям с ДЦП обычно проводят несколько рентгеновских исследований в возрасте от 2 до 5 лет. Кроме того рентгенография может быть назначена при наличии болей в бедрах или наличии признаков вывиха бедра. Возможно также назначение рентгенографии позвоночника для выявления деформаций в позвоночнике.
- Анализ походки, который помогает идентифицировать нарушения и корректировать тактику лечения.
Дополнительные методы обследования назначаются при необходимости и наличии показаний.
Как записаться к врачу
Причин шумов в сердце у ребенка может быть много. Чтобы исключить опасные патологии или своевременно получить комплексное лечение недуга, необходимо обратиться за помощью к специалисту. В клинике ведут прием опытные кардиологи, которые основательно изучают ситуацию, сопоставляют результаты диагностических исследований, ставят точный диагноз и предпринимают целый спектр мер для эффективной борьбы с ним.
Наши врачи находят подход к каждому малышу, учитывают все особенности развития, перенесенные заболевания, возврат. Все это необходимо для того, чтобы установить диагноз и назначить действительно подходящее лечение.
Чтобы получить консультацию кардиолога в АО «Медицина» (клиника академика Ройтберга), вы можете позвонить по круглосуточному телефону +7(495)995-00-33 или заполнить форму онлайн-записи на сайте.
Клиника расположена по адресу: м. Маяковская, 2-й Тверской-Ямской пер., 10.
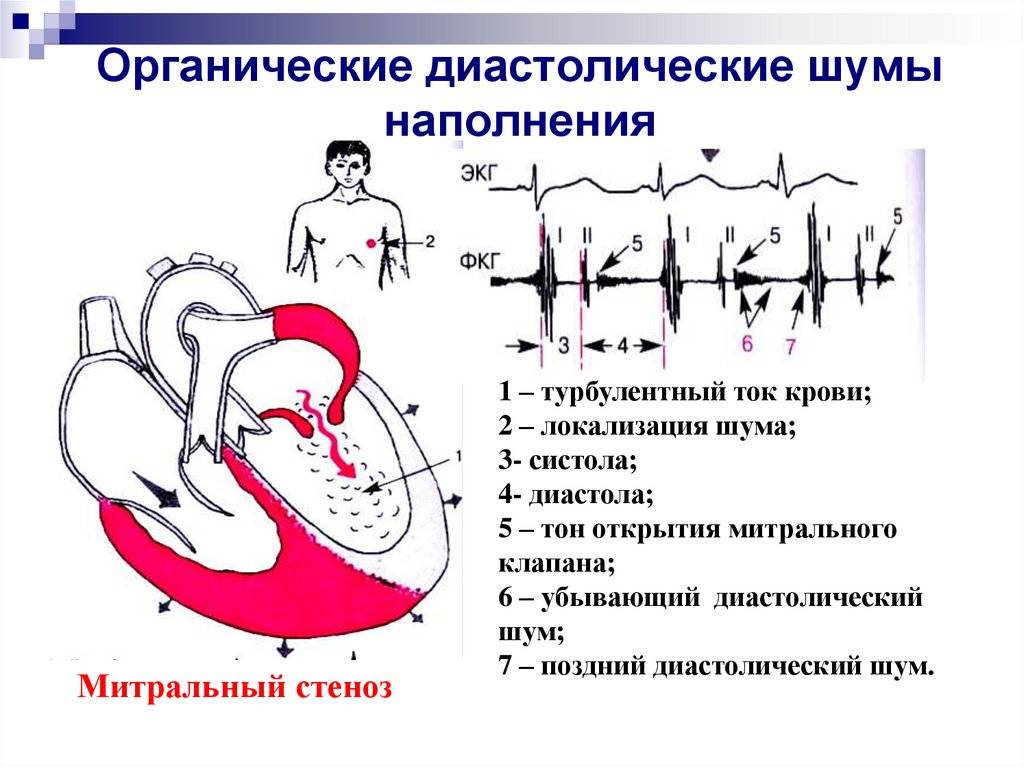
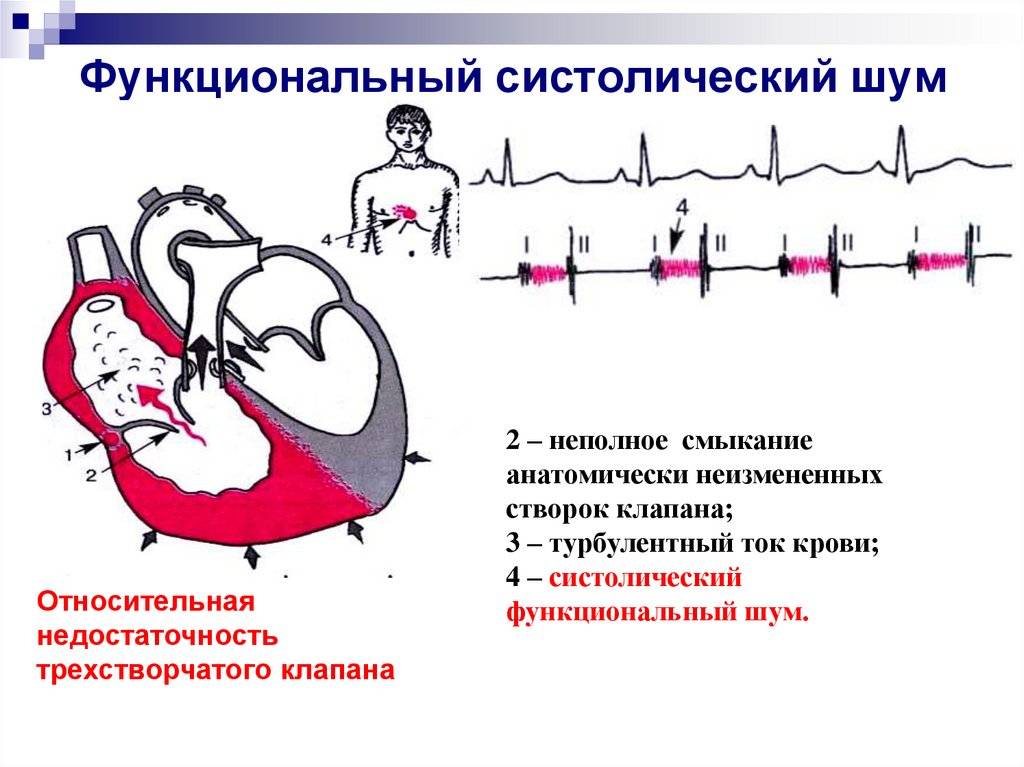
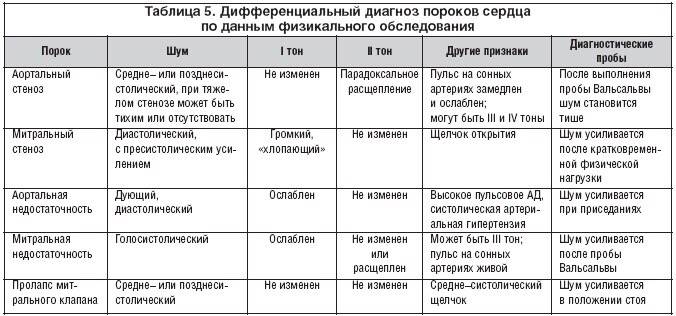
Диастолические шумы
Возникают в период диастолы, вслед за II тоном сердца.
Ранний (протодиастолический) – при недостаточности аортального клапана , инфекционном эндокардите. По характеру он обычно «мягкий», «дующий», а поэтому нередко пропускается врачами при невнимательной аускультации.
Средний (мезодиастолический) – при стенозе митрального клапана (тембр – «грохот», «раскат»); может также выслушиваться при увеличении притока крови в желудочки через нормальное или расширенное атриовентрикулярное отверстие.
- Поздний (пресистолический) – при стенозе трехстворчатого клапана (тембр – «писк»); может также являться составной частью шума сердца при митральном стенозе.
Диагностика
Если при прослушивании педиатром, неврологом или кардиологом выявляются шумы, то пациенту необходимо выполнить комплексную диагностику. Она включает в себя:
- проведение электрокардиограммы (показывает нарушения в работе сердца, например, нарушение ритмической деятельности или гипертрофию камер);
- выполнение рентгенографии (демонстрирует границы кроветворного органа и состояние обоих легких);
- проведение эхокардиоскопии (ультразвуковое исследование покажет состояние клапанов, сосудов и полости сердца, наросты, сужения и патологии).
Главная задача доктора сводится к безошибочной дифференциации типа эшумов. Нужно основательно разобраться с тем, что является истинной причиной их появления. Это поможет не упустить время и не дать развиться серьезной болезни.
Нужно запомнить, что даже при прослушивании шумов, но отсутствии у ребенка каких-либо жалоб, беспокоиться не о чем. Настораживать должны те шумы, которые сопровождаются бледностью кожных покровов, синевой носогубного треугольника, одышкой и повышенной температурой. Малыш может жаловаться на боль в области груди, капризничать и отказываться от пищи. В такой ситуации необходимы срочный осмотр и консультация специалиста.
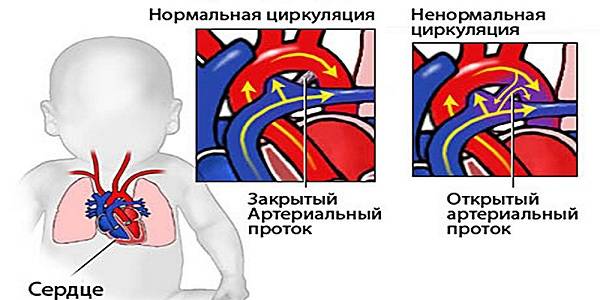
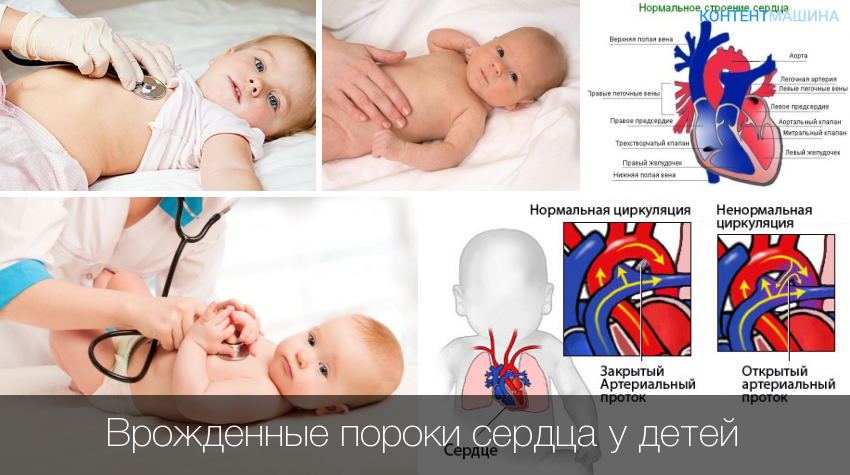
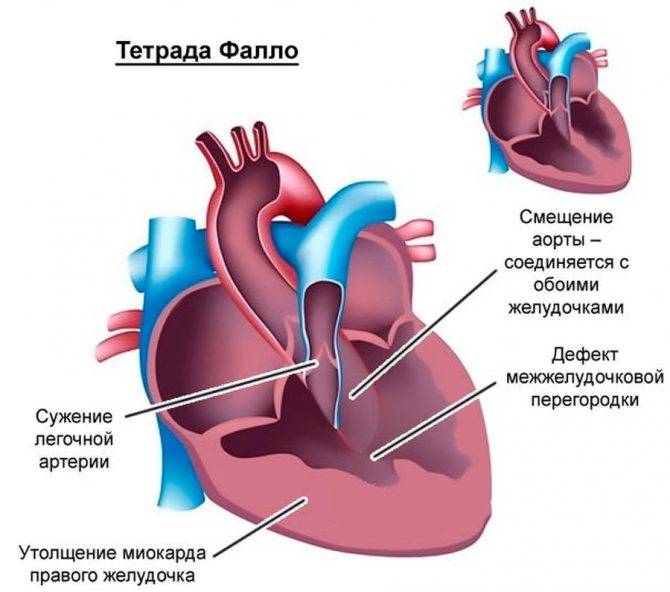
Врожденный порок сердца у новорожденных – что это такое?
Заболевание врожденный порок сердца подразумевает под собой анатомическую патологию или дефект (нарушение) развития сердца и/или крупных сосудов, а также клапанного аппарата, что приводит к сердечным перегрузкам, недостаточности миокарда сердечных камер и изменениям кровотока.
Врожденными пороки сердца у детей называют тогда, когда патологии сформировались еще до рождения ребенка, во время внутриутробного периода развития плода.
Чаще всего, врожденный порок сердца у будущих новорожденных формируется в промежутке между второй и восьмой неделями беременности.
Такое заболевание, как врожденный порок сердца встречается относительно не редко. Из каждой тысячи родившихся малышей подобный диагноз ставят шести-восьми детям.
Механизм возникновения шумов
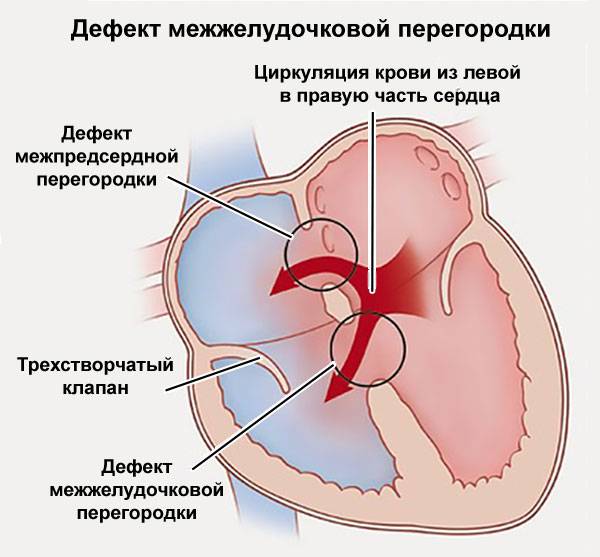
Для полного понимания необходимо иметь хотя бы минимальное представление о том, как работает сердце. Его строение подразумевает наличие четырех камер. Механизм кровообращения предполагает последовательное движение крови по ним. Полости сердца разделяются перегородками, в которых имеются клапаны. Если крови необходимо перейти из одной камеры в другую, клапан переходит в открытое состояние. После этого происходит его закрытие. Работа сердца предполагает циклический характер.
Когда происходит сокращение камеры, кровь из нее изливается. Когда же камера расслабляется, происходит ее заполнение кровью. Движение крови из желудочков сопровождается характерным стуком. В медицине он носит название сердечного тона. Между сокращениями имеются паузы. В этот момент и можно прослушать с помощью фонендоскопа сердечные шумы. Но в норме их быть не должно.
Шумы в сердце обнаруживаются тогда, когда имеют место нарушения в строении отдельных элементов сердца. Отдельные из них совершенно неопасны для жизни и здоровья. Но имеются среди них и такие, которые могут привести к инвалидности
В этом плане важной является актуальность раннего определения причины возникновения шумов в сердце
Сердце у ребенка начинает работать, когда он еще находится в утробе матери. Оно начинает качать кровь уже на 25-26 день от начала беременности.
Видео 1. Эхокардиография. Нормальная работа сердца.
Такой разный шум: основные виды
По своему характеру шумы в сердце у ребенка могут быть:
- диастолическими (возникающие при расслаблении сердца и его наполнении кровью; часто бывают патологическими);
- систолическими (возникающими на фоне выталкивания сосудами крови; в большинстве случаев являются безопасными).
Также шумы бывают функциональными и органическими. Первые возникают временно в период увеличения размеров сердца и сосудов вместе с человеческим ростом. Вторые напрямую связаны с повреждением клапанов, сосудов и перикардита.
Функциональные шумы
Функциональные шумы в сердце у ребенка не представляют собой опасности. Они не связаны с аномалиями развития органов маленького человека, не приносят ему боли или дискомфорта. Чаще всего такие шумы в сердце приходятся на 1-2 года. По мере взросления они самопроизвольно исчезают.
Таких деток ставят на контроль кардиолога. При этом никаких изменений или нарушений на рентген снимке или на распечатке ЭКГ не выявляется.
Причинами шумов в такой ситуации могут быть:
- тонкость грудной клетки младенца;
- сильный звук тока венозной крови;
- наличие добавочной хорды;
- нарушение обменных процессов в сердечной мышце;
- анемия.
Все эти нарушения не опасны, они легко поддаются коррекции.
Органические шумы
Органические шумы в сердце у ребенка в 2 или 3 года возникают на фоне врожденных или приобретенных сердечных заболеваний. Они появляются из-за образования в крупных сосудах неправильных токов крови. Как раз их завихрения прослушиваются врачом.
Такие шумы достаточно громкие и непрерывные. Причинами их появления могут быть:
- ревматизм;
- миокардит;
- пороки сердца.
Симптомы
Объем скопившейся жидкости транссудата на ранней стадии патологии < 100 мил. Если показатель увеличивается, то, скорее всего, речь идет о начале воспалительного процесса.
На ранней стадии практически не проявляются внешние симптомы, на последующих они могут быть такими:
- Обильная потливость;
- Болевой синдром в груди, усиливающийся при наклоне вперед;
- Общая слабость;
- Бледность кожи;
- Проявления тахикардии;
- Учащенное поверхностное дыхание;
- Отечность в ногах.
Дальнейшее развитие заболевания влечет за собой появление новых симптомов одновременно со снижением артериального давления.
Крайнее осложнение патологии – развитие сердечной тампонады. Она проявляется при сильном сдавливании сердца скоплениями жидкости, при котором нормальные сокращения органа невозможны.
Симптомы тампонады:
- Резкая слабость;
- Нарастающая одышка;
- Страх смерти.
Данное состояние требует немедленного похода к врачу.
Причины, вызывающие врожденный порок сердца у новорожденных
Точных причин заболевания врожденный порок сердца ученые не могут назвать до сих пор.
Однако радует тот факт, что большинство из них поддаются хирургическому исправлению. Операция на врожденном пороке сердца дает ребенку возможность нормального развития и роста.
Благодаря серии исследований, ученые все же смогли вывести ряд факторов, которые увеличивают риск возникновения врожденного порока сердца у новорожденных:
- Вирусный (если ребенок был зачат или вынашивался первые три месяца беременности во время вирусной эпидемии; особенно опасны вирусы гриппа и краснухи).
- Экологический (проживание родителей в экологически неблагополучных районах).
- Воздействие на плод ионизирующей радиации.
- Генетический (наследственная предрасположенность).
- Вредные привычки родителей (особенно страшны алкоголизм и наркотическая зависимость матерей).
- Аутоиммунные или тяжелые хронические заболевания у родителей (наиболее частый негативный эффект дает системная красная волчанка или диабет у будущей матери).
- Прием некоторых лекарственных препаратов во время беременности (с этанолом в составе, талидомид, амфетамины, противосудорожные препараты, триметадион, литий, прогестагены).
- Возраст матери старше 35-37 лет.
Симптомы врожденных пороков сердца у новорожденных
Клиническая картина проявлений болезни зависит от вида врожденного порока сердца у новорожденных, видами нарушений гемодинамики и кровообращения.
Чаще всего сразу после рождения ребенка (или вскоре после этого – в первые дни, недели, месяцы жизни) начинают проявляться «синие» пороки, которые невозможны без проявления главного симптома – цианоза (синюшной кожи). Однако похожими симптомами могут отличаться и «белые» пороки. И те, и другие относятся к серьезным врожденным порокам сердца у новорожденных, которые необходимо лечить (вплоть до применения операции на врожденном пороке сердца) во избежание дальнейших осложнений или даже летального исхода.
Симптомы врожденного порока сердца у новорожденного, которые нельзя игнорировать:
- Синюшный или голубоватый оттенок кожных покровов, губ, ушных раковин (цианоз), который может проявляться как в состоянии покоя, так и во время кормления, плача.
- Наоборот – возможны бледность, нездоровый белый цвет кожи, холодные конечности.
- Одышка.
- Отеки (вокруг глаз, на животе и ногах).
- Низкая прибавка в весе (вызвана одышкой малыша, которая не позволяет ему полноценно питаться во время грудного вскармливания).
- Тахикардия (учащенное сердцебиение).
- Шумы в сердце (этот симптом может выявить только врачи при прослушивании сердца ребенка).
Классификация
В основе классификации лежит основной аспект – количество и тип скопившейся жидкости.
Беря во внимание количество жидкости в сердечной сумке и расстояние между ее листками, говорят о трех стадиях болезни:
- Стадия ранняя. Количество скопившейся жидкости не превышает 100 мл, расстояние между листками – от 6 до 10 мм;
- Стадия умеренная. Скопившейся жидкости в пределах 100 – 500 мл, листы разошлись на 10-20 мм;
- Стадия выраженная. Масса водяная > 500 мл, листы разошлись более чем на 20 мм.
Как видим, повышение количества скопившейся жидкости повышает не только проявление симптомов, но риск для здоровья и жизни.
Немаловажным является и момент качества скопившейся жидкости
Ее может быть несколько типов, это важно знать для постановки диагноза:
- Скопившаяся естественная жидкость – диагноз «гидроперикард»;
- Скопление жидкости с кровью – «гемоперикард»;
- Скопление лимфатической жидкости – «хелоперикард»;
- Скопившийся гной и воспаление – «перикардит».
Виды мигрени и их симптомы
Наиболее часто выделяемые формы мигрени: мигрень с аурой и мигрень без ауры. Из них самая частая форма – мигрень без ауры, встречается в 75% случаев заболевания.
Типичная мигренозная атака развивается в 4 стадии:
первая стадия – продромальная, встречается у 77% страдающих мигренью, включает в себя ряд симптомов, возникающих за 24-48 ч непосредственно до начала ауры и головной боли, такие как: повышенная зевота, раздражительность, скованность в шейном отделе;
вторая стадия – мигренозная аура, встречается у 25%, включает в себя постепенное развитие полностью обратимой, как правило в течение часа, неврологической симптоматики (зрительные феномены, чувствительные и двигательные нарушения в конечностях и многое другое);
третья стадия – собственно головная боль. Чаще всего это односторонняя боль, давящего или пульсирующего характера, с тенденцией к усилению от обычной физической активности, такой как быстрая ходьба, подъем по лестнице. Часто сопровождается тошнотой или рвотой, свето- и звукобоязнью. Если пациент не принимает обезболивающее приступ головной боли длится не менее 4 часов;
четвертая стадия – постдромальный период: после окончания приступа головной боли пациенты могут отмечать общую слабость, а резкие движения головой могут вызывать временную боль в месте локализации предшествующей боли.
Зрительные аномалии при мигрени