Клинические рекомендации
В связи с тем, что точные причины возникновения заболевания не могут быть установлены, клинические рекомендации носят исключительно общий характер и прежде всего направлены на исключение вероятности повтора обострения болезни.
В целях сохранения достигнутых результатов лечения, важно совмещать терапию с наблюдением у специалиста-реабилитолога, который поможет разработать план действий по сохранению функциональных возможностей сустава.
Среди основных рекомендаций стоит выделить:
- повышение бдительности и усиление мер по обеспечению достаточно уровня тепла организму;
- исключение вероятности стрессовых ситуаций;
- систематическое посещение лечащего врача, даже при условии благоприятного лечения.
Соблюдение рекомендаций позволяет замедлить или вовсе остановить процессы рецидива патологических процессов.
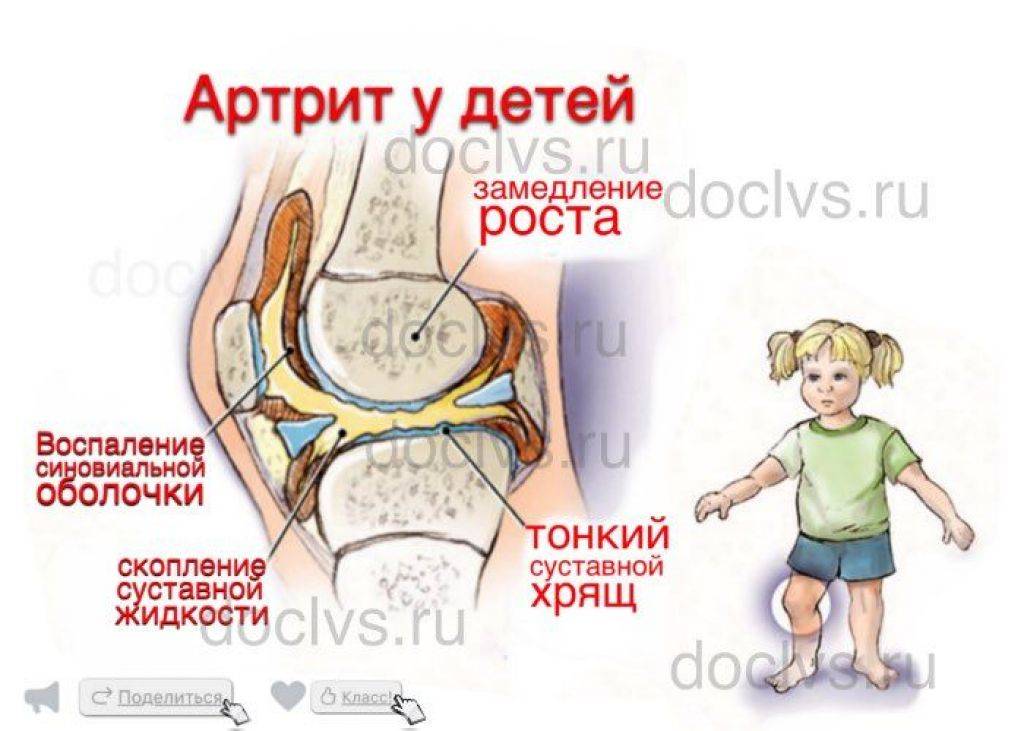
Виды и симптомы артрита
Инфекционный или гнойный артрит
Появление гнойного артрита развивается при инфекции, которая, попадая в организм, вызывает воспаление сустава. Причем заболевание может быть как первичным, так и вторичным. Причиной появления первичного артрита становится рана, а вторичного – проникновение инфекции из крови или тканей, расположенных рядом с суставом. К гнойному относится постстрептококковый, гонорейный, гонококковый, вирусный, туберкулезный, хламидийный и дизентерийный артрит.
Инфекционный артрит протекает очень стремительно. К его симптомам относится повышение температуры тела, а также появление озноба, болей мышц и головы. В некоторых случаях наблюдается тошнота и рвота, в особенности у детей. Сустав, пораженный артритом, отекает и меняет форму. При этом боль усиливается при движении и может передаваться в другие части тела, расположенные рядом с ним. Вокруг больного сустава нагревается кожа.
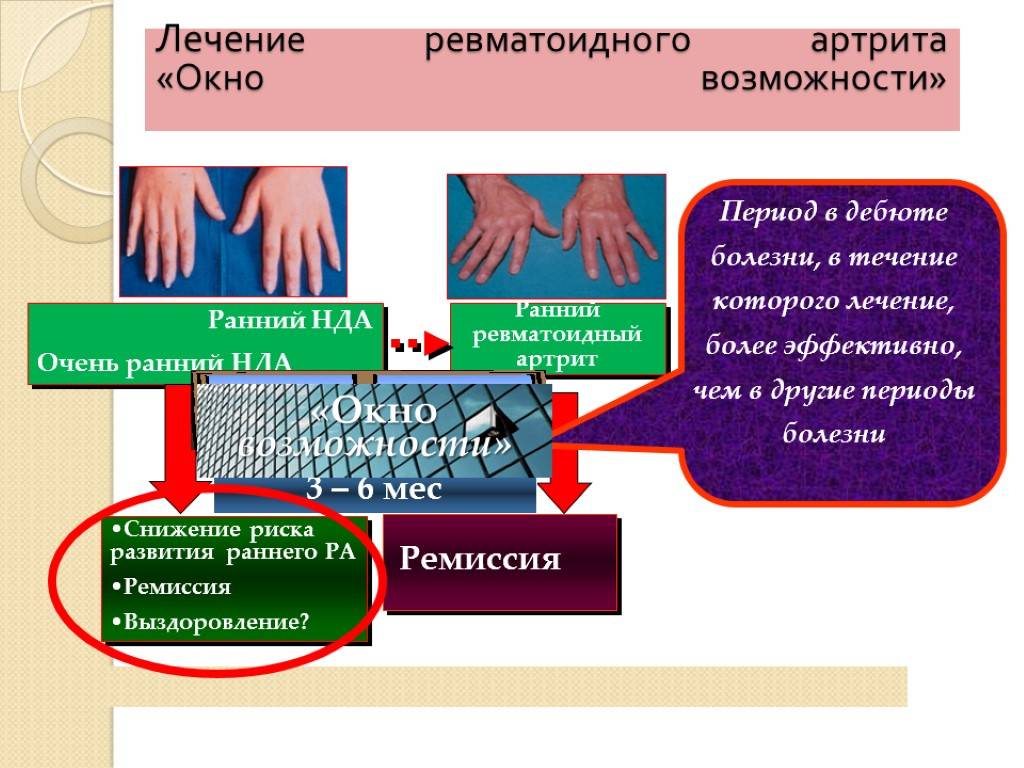
Ревматоидный артрит
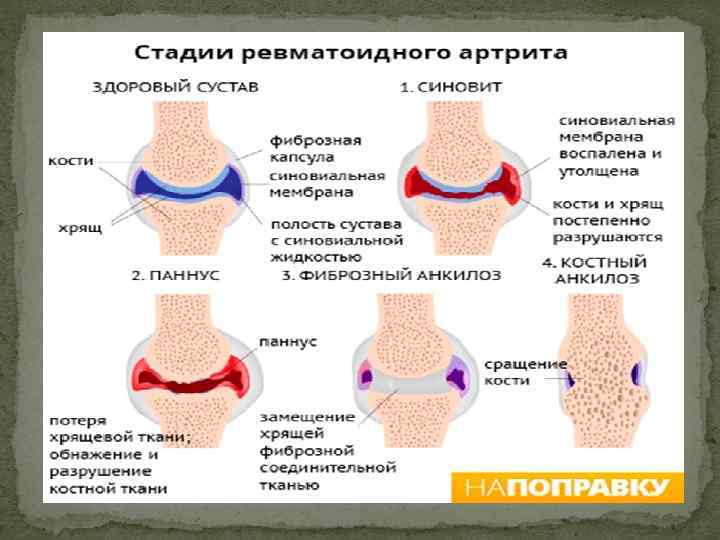
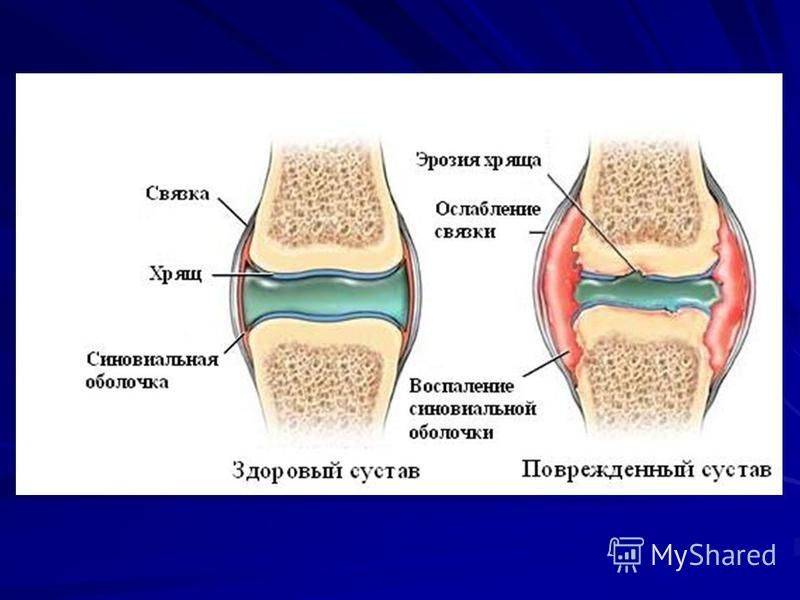
Ревматоидный артрит является системным аутоиммунным заболеванием. Он поражает суставы и соединительные ткани по эрозивно-деструктивному типу. Этот вид артрита может затрагивать даже внутренние органы. Большинство его случаев приводит к тому, что пациенты становятся инвалидами. Как правило, ревматоидный артрит появляется в 40-50 лет, причем чаще всего у женщин.
При ревматоидном артрите происходит симметричное поражение суставов, которые воспаляются и отекают. Боль исчезает во второй половине дня, но усиливается ночью. Сначала артрит поражает мелкие суставы, а затем уже и крупные. Кроме того, в месте сгиба суставов образуются небольшие плотные образования. В течение всего заболевания пациент испытывает общее недомогание, слабость и ухудшение аппетита. При обострении артрита повышается температура тела. Также могут наблюдаться следующие симптомы:
- резь в глазах;
- онемение нижних и верхних конечностей;
- светобоязнь;
- воспаление слюнных желез;
- боли в груди при дыхании.
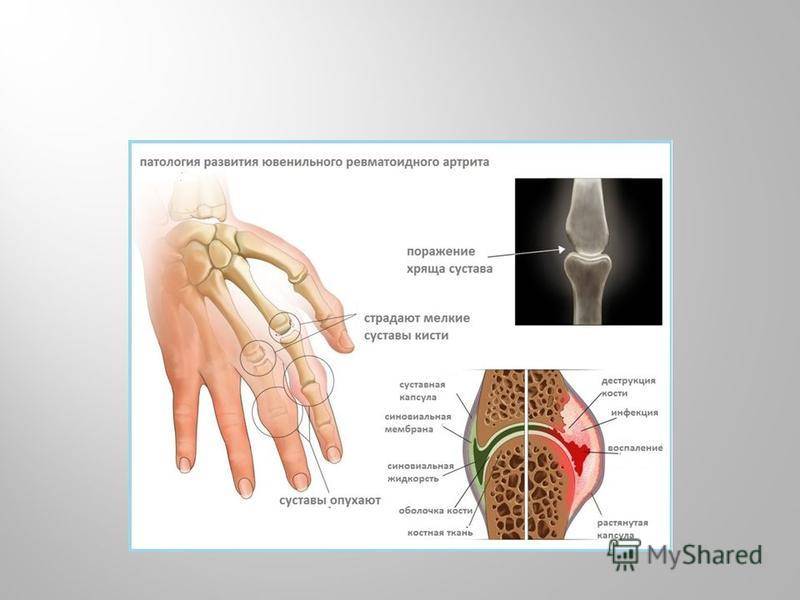
Также существует ювенильный ревматоидный артрит. Он еще называется болезнью Стилла. Это заболевание поражает детей в возрасте до 16 лет. Ее причины появления на данный момент неизвестны. Такой артрит носит хронический и постоянно прогрессирующий характер. В некоторых случаях заболевание затрагивает даже внутренние органы. Это часто может привести не только к тому, что ребенок или подросток станет в дальнейшем инвалидом, но и к летальному исходу.
Подагрический артрит
Подагрический артрит развивается в том случае, если в суставной полости накапливается мочевая кислота. Она не выводится из организма и не растворяется в крови, а наоборот, кристаллизуется и собирается возле суставов. Это приводит к их воспалению и появлению болей.
Проявляется подагрический артрит в виде приступов, которые чаще всего возникают ночью. Спровоцировать их может употребление алкоголя или чрезмерного количества мяса. В первую очередь поражаются суставы больших пальцев ног. Иногда заболевание затрагивает локоть или колено. Воспаленное место отекает, а кожа вокруг него краснеет, при этом возникают сильные боли. Приступ может длиться несколько дней.
Остеоартрит
При остеоартрите могут поражаться суставы конечностей и позвоночный столб. Болезнь протекает медленно. Сначала появляется хруст и отечность в месте, где началось воспаление. Постепенное разрушение хрящевой ткани приводит к усилению болей, деформации сустава и образованию костных наростов. Опасность остеоартрита в том, что хрящи и кости, которые подверглись деструкции, уже не могут восстановиться самостоятельно.
Травматический артрит
Травматический артрит проявляется на месте полученной травмы. Причем он может возникать не сразу, а спустя несколько лет после ушиба. Признаки у травматического артрита те же, что и у остеоартрита. При таком заболевании со временем происходит разрушение костной ткани.
Реактивный артрит
При реактивном артрите наблюдается общая слабость и недомогание. Иногда бывают головные боли, а также повышается температура тела. При реактивном артрите суставы ног поражаются несимметрично. Иногда параллельно появляется конъюнктивит и ощущение жжения при мочеиспускании.
Псориатический артрит
Псориатический артрит характеризуется воспалением суставов, которое появляется на фоне псориаза. В очаге поражения наблюдается отечность и повышение температуры. Голова и кожа покрывается красными пятнами, которые шелушатся и зудят. Также начинают расщепляться ногти. Чаще всего болезнь поражает пальцы рук. При этом они очень сильно утолщаются.
Причины
Ряд факторов может привести к развитию невропатии, в том числе:
- Алкоголизм. Скудная диета может привести к дефициту витаминов.
- Аутоиммунные заболевания. Они включают такие заболевания как синдром Шегрена, системная красная волчанка, ревматоидный артрит, синдром Гийена-Барре, хроническая воспалительная демиелинизирующая полинейропатия и некротический васкулит.
- Диабет. Более чем у половины пациентов с диабетом развиваются некоторые типы нейропатии.
- Воздействие ядов. Токсичные вещества включают в себя тяжелые металлы или химикаты.
- Лекарства. Некоторые лекарства, особенно те, что используются для лечения рака (химиотерапия), могут привести к развитию периферической невропатии.
- Инфекции. К ним относятся некоторые вирусные или бактериальные инфекции, в том числе болезнь Лайма, опоясывающий лишай, вирус Эпштейна-Барр, гепатит С, проказа, дифтерия и ВИЧ.
- Наследственные заболевания. Например такое заболевание как болезнь Шарко-Мари-является наследственным типом нейропатии.
- Травма или компрессия на нерв. Травмы, такие как дорожно-транспортные происшествия, падения или спортивные травмы, могут повредить или даже привести к разрыву периферических нервов. Компрессия нерва может возникать при постоянном воздействии на периферические нервы.
- Опухоли. Злокачественные и доброкачественные опухоли могут повреждать нервы или оказывать давление на них.
- Дефицит витаминов. Витамины группы В, в том числе B-1, B-6 и B-12, витамин Е и ниацин имеют большое значение для нервов.
- Заболевания костного мозга. Они включают в себя наличие аномального белка в крови (моноклональные гаммопатии), миеломная болезнь, лимфома и амилоидоз.
- Другие заболевания. К ним относятся заболевания почек, заболевания печени, заболевания соединительной ткани и щитовидной железы (гипотиреоз).
Осложнения полинейропатии могут включать
- Ожоги и травмы кожи. Если есть онемение частей тела пациент не может чувствовать изменения температуры или боль.
- Инфекции. Ноги и другие области тела со сниженной чувствительностью могут незаметно повреждаться. Необходимо следить за целостностью кожных покровов, особенно если есть сахарный диабет так как даже незначительные повреждения кожи могут приводить к инфицированию тканей.
Симптомы дерматомиозита
Дерматомиозит – болезнь коварная, проявляется постепенно, сопровождаясь слабостью и болью в мышцах. И человек, чувствуя эти симптомы, может подумать, что он просто переутомился. Но есть существенное различие: мышцы от усталости обычно болят после тяжелой физической нагрузки и в конце дня, а при дерматомиозите они начинают «ныть» уже с утра.
Иногда, хотя и редко, встречается стремительное развитие болезни с появлением кожной сыпи, синдромом Рейно (побеление пальцев и потеря их чувствительности) и полиартралгиями.
В обычных случаях на появление развернутой картины болезни уходит от 4 до 6 месяцев.
Характерные проявления дерматомиозита могут быть следующими:
- симметричное поражение и отек мышц плечевого пояса, таза и шеи, как и при полимиозите (мышцы предплечий, кистей, стоп и голеней, как правило, не затронуты, пациент с трудом поднимается с низкого стула, но легко встает «на цыпочки»);
- нарастающая мышечная болезненность;
- воспаление кожи с различными проявлениями (эриматозно-пятнистая сыпь над верхним веками, на скулах, крыльях носа, в области носогубной складки, на волосистой части головы, на груди и спине, в области коленных, локтевых и других суставов);
- появление шелушащихся пятен, трещин, красноты на ладонях («рука механика»), ломкость ногтей, фотодерматит, поражение околоногтевой кутикулы;
- воспаление кистевых, локтевых и коленных суставов (так же, как и при ревматоидном артрите);
- проявления синдрома Рейно с резким побелением кожи рук на холоде, потерей чувствительности кожи пальцев;
- дисфагия (затрудненное глотание), одышка, кашель;
- повышение температуры тела, снижение веса.
У детей чаще всего болезнь протекает в более острой форме, появляются следующие симптомы: лихорадка, покраснение кожи, кальциноз мягких тканей кожи в районе локтей, коленей и ягодиц.
1
Диагностика дерматомиозита
2
Рентгенография

3
Анализ крови на онкомаркеры
Диагностика
Врача при диагностике полинейропатии, в первую очередь, могут интересовать ответы на следующие вопросы
- Есть ли у пациента соматические заболевания, такие как диабет или заболевания почек?
- Когда появились симптомы?
- Были ли симптомы были постоянными или возникали эпизодически?
- Насколько выражены симптомы?
- Что приводит к увеличению или снижению симптомов?
- Были ли аналогичные симптомы у кого – то в семье пациента?
- Врачу необходима полная медицинская история болезни. Врач рассмотрит историю болезни, в том числе симптомы, образ жизни пациента, воздействие токсинов, наличие вредных привычек и семейную историю неврологических заболеваний.
- При неврологическом обследовании врач может проверить сухожильные рефлексы, силу и тонус мышц, способность чувствовать определенные ощущения, и координацию.
Врач может назначить обследование
- Методы визуализации КТ или МРТ могут выявить различные заболевания (в том числе опухоли).
- Нейрофизиология. Электромиография записывает электрическую активность в мышцах, что позволяет определить, вызваны ли симптомы, в том числе слабость, повреждением мышечной ткани или повреждением нерва. ЭНМГ проверяет проведения импульса по нервам и позволяет определить степень повреждения нервных волокон. Могут быть также проведены нейрофизиологические исследования вегетативной нервной системы – сенсорные тесты, которые регистрируют, как пациент чувствует касание, вибрацию, холод и тепло.
- Биопсия нерва. Врач может рекомендовать удаление небольшой части нерва, обычно чувствительного нерва, чтобы изучить морфологические изменения в нерве для того, чтобы определить причину повреждения нерва.
- Биопсия кожи. При этом исследовании удаляется небольшая часть кожи для исследования количества нервных окончаний. Снижение количества нервных окончаний свидетельствует о невропатии.
- Лабораторные методы исследования необходимы для исключения различных заболеваний, таких как сахарный диабет, аутоиммунные заболевания болезни почек и Т.Д.
Причины
Причины развития артрита голеностопного сустава разные. Очень часто суставное воспаление развивается после перенесенной травмы. Закрытая травма сопровождается асептическим воспалением, которое может пройти самостоятельно.
Причиной развития гнойного артрита голеностопа и стопы –последствия попадания в суставную полость кокковой инфекции после открытых травм, оперативных вмешательств или внутрисуставных инъекций. Иногда причиной патологического процесса является перенесенная некоторое время назад половая или кишечная инфекция. Такой артрит называют реактивным, и он имеет наследственную предрасположенность. Еще одно заболевание, имеющее генетическую основу – ревматоидный артрит, механизм развития которого связан с аутоиммунными процессами (аллергией на собственные ткани больного). Инфекционный артрит развивается на фоне специфических инфекций: бруцеллеза, сифилиса, гонореи, туберкулеза. Голеностоп при этом поражается относительно редко, обычно при гонорее.
Причиной артрита могут быть также псориаз, подагра, заболевания желудочно-кишечного тракта (ЖКТ), соединительной ткани и др.
Для наследственной патологии характерно наличие пусковых (триггерных) факторов, дающих толчок началу заболевания. Это перенесенные инфекции, переохлаждения, стрессы, наличие очагов инфекции и сопутствующих заболеваний, лишняя масса тела, малоподвижный образ жизни, тяжелые физические нагрузки, неблагоприятные условия жизни. Есть и профессиональные вредности. Риск развития артрита голеностопа повышается у лиц таких профессий, как танцоры, грузчики, спортсмены-тяжелоатлеты, военные некоторых родов войск и др.
Общие клинические рекомендации
Пациентам, страдающим артритом пальцев рук, рекомендуется:
- вести здоровый образ жизни, закаляться;
- вовремя лечиться, устранять все очаги инфекции, которые могут стать триггером в развитии обострений артрита;
- избавиться от вредных привычек;
- правильно питаться, отрегулировать режим сна и бодрствования;
- при обострении артрита не нагружать пальцы рук, не заниматься домашней работой, в том числе, мытьем посуды;
- во время ремиссии дома делать физические упражнения для рук; занятия должны проводиться ежедневно;
- полностью отказаться от самолечения и во всем придерживаться рекомендаций врача.
Профилактика артритов пальцев рук
Предупреждение артритов особенно важно для лиц, имеющих генетическую предрасположенность к данному заболеванию (близких родственников с такой патологией). Для того, чтобы сохранить здоровье, им необходимо придерживаться следующих рекомендаций:
- нельзя нагружать руки тяжелой физической или длительной кропотливой работой, в том числе, дома;
- нельзя переохлаждаться, нужно избегать переохлаждения рук;
- вести здоровый образ жизни, правильно питаться, закаляться;
- заниматься посильным спортом, ежедневно проводить тренировки;
- избегать затяжных стрессов.
Диета
Специальное питание требуется только при подагрическом артрите пальцев рук. В рационе таких больных не должно быть крепких бульонов, субпродуктов, мяса молодых животных, алкоголя, щавеля, салата, крепких чая, кофе, шоколада.
При подагрическом артрите следует соблюдать диету
В остальных случаях достаточно придерживаться принципов здорового питания: употреблять нежирное мясо и молочные продукты, рыбу (полезна жирная морская рыба), зерновые, злаки, овощи, фрукты. Избегать следует высококалорийной пищи, сладостей, сдобы, острых приправ, жареных, копченых блюд. Питание должно быть регулярным.
Причины дерматомиозита
Дерматомиозит, также как, и полимиозит, относится к аутоиммунным заболеваниям. И на сегодняшний день причины болезней, при которых наш иммунитет выходит из-под контроля и начинает расправляться с клетками собственного организма, не установлены. Есть вероятность, что имеется генетическая предрасположенность к этому заболеванию.
Кроме того, дерматомиозит могут спровоцировать вирусы гриппа, парагриппа, гепатита В, а также парвовирусы, пикорнавирусы и т.д.
Возможно появление заболевания после вакцинации от кори, краснухи.
Также вероятно негативное влияние длительного пребывания на солнце, переохлаждения организма, аллергии на некоторые виды лекарств.
Болезнь сопровождается нарушениями со стороны нашего иммунитета. Этому заболеванию подвержены женщины климактерического возраста, когда резко падает уровень женских гормонов.
Не полагайтесь на интуицию, советы из интернета и рекомендации «бывалых» знакомых. Диагностика ревматологических заболеваний, в частности, дерматомиозита – очень сложный процесс, требующий высочайшего профессионализма от врача и терпения от пациента. Хорошего прогноза можно добиться только при корректном лечении дерматомиозита на ранней стадии!
Диагностика дерматомиозита:
- исследование сыворотки крови на КФК (креатинфосфокиназа), так как этот фермент является одним из основных маркеров поражения мышц;
- биопсия из мышц бедра или плеча (может показать скопление иммунных клеток);
- игольчатая электромиография (позволяет определить характер поражения: мышечное или неврогенное);
- компьютерная томография грудной клетки (помогает определить степень поражения легких);
- компьютерная томография бедра (выявляет отек мышечной ткани);
- анализ крови на онкомаркеры (позволяет исключить опухолевые процессы).
Возможно, потребуется провести комплексное обследование органов ЖКТ с включением гастроскопии, колоноскопии и рентгенографии.

1
Диагностика дерматомиозита

2
Исследование сыворотки крови на КФК
3
Анализ крови на онкомаркеры
Признаки и симптомы инфекционного артрита
Ключевым симптомом инфекционного артрита принято считать острое проявление, сопровождающееся большим количеством симптомов.
Среди основных признаков и симптомов инфекционного артрита выделяют общую симптоматику, к которой относится лихорадочное состояние, озноб, чрезмерная потливость и постоянное чувство слабости. В качестве дополнительного симптома у детей могут встречаться тошнота и рвота.
Рассматривая местные признаки инфекционного артрита стоит выделить:
- резкие болевые ощущения при пальпации/выполнении движений;
- локальное покраснение кожных покровов, отечность, повышение температуры.
Также стоит отметить, что клиническая картина артрита инфекционного происхождения напрямую зависит от причин его возникновения. Так, септический артрит зачастую локализуется в крупных суставах, артрит гонококковой этиологии сопровождается множественными высыпаниями, а туберкулезному артриту соответствует хроническое течение.
Особое внимание стоит уделить симптоматике вирусного артрита: кратковременное течение, возможность восстановления суставных тканей, без негативных последствий.
Какой врач лечит подагру
По поводу лечения подагры следует обращаться к ревматологу. Может потребоваться помощь врача-ортопеда (например, .в случае необходимости хирургического вмешательства).
Лечение острого приступа
Прежде всего, больному нужен покой. Воспалённый сустав следует обездвижить. Рекомендуется приложить холод. Необходимо обильное щелочное питьё – до 3-х литров в день
Важно соблюдать диету: продукты с высоким содержанием пуриновых оснований должны быть исключены. По назначению врача применяются болеутоляющие препараты (НПВС), а также глюкокортикоиды
Проводится местное лечение с помощью мазей и гелей, обладающих противовоспалительным и обезболивающим действием.
Когда больному станет легче, в лечение включается физиотерапия. Используются электрофорез, УФО, УВЧ.
Лечение подагры в стадии ремиссии
Лечение в стадии ремиссии включает в себя:
изменение образа жизни (прежде всего, отказ от алкоголя);
соблюдение диеты (исключаются продукты, в которых много пуринов – рыба, грибы, бобовые). Диета должна быть установлена врачом;
медикаментозную терапию (противоподагрические препараты);
местное лечение – аппликации лекарственных препаратов, физиотерапия, массаж, лечебные ванны (в санаторных учреждениях);
хирургическое лечение: удаление тофусов, не поддающихся консервативному лечению, оперативное восстановление пострадавших суставов.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Часто задаваемые вопросы
1. Как лечить ларингит в домашних условиях?
При неосложненном течении острого ларингита и в первые дни заболевания рекомендовано:
- обеспечить голосовой покой, исключить шепотную речь, при которой голосовые складки напрягаются еще больше
- обильное теплое питье: можно пить теплое молоко с содой, теплую минеральную дегазированную воду, чаи и морсы
- если ларингит сопровождается воспалением в горле, рекомендовано полоскание раствором ромашки или календулы, а также применение спреев, растворов или таблеток для лечения горла
- ингаляции являются основным методом лечения ларингита. Самостоятельно ингаляции можно делать только с применением физиологического раствора. Остальные препараты для ингаляций назначаются исключительно врачом.
2. Можно ли быстро вылечить ларингит?
При остром катаральном ларингите, вызванном вирусами, выздоровление возможно в течение недели
Важно вовремя обратиться к врачу и не заниматься самолечением, чтобы не усугубить состояние
3. Какие сиропы и таблетки можно принимать при ларингите?
Применение местных препаратов для лечения горла в виде таблеток для рассасывания, спреев и растворов для полоскания допустимо, только если ларингит спровоцирован заболеваниями горла. Напрямую эти формы лекарств не попадают в просвет гортани.
4. Как лечить ложный круп у ребенка?
При появлении первых симптомов крупа необходимо вызвать скорую медицинскую помощь. Только врач сможет оценить степень тяжести состояния ребенка, а также определить дальнейшую тактику лечения и наблюдения. Амбулаторное наблюдение и лечение допустимо только при 1 степени стеноза.
Самолечение и применение народных средств в данном случае исключено!
5. Пропал голос, что делать?
Необходимо обратиться к врачу-оториноларингологу, который сможет тщательно опросить пациента, собрать анамнез, определить причину появления симптомов. Врач проведет осмотр гортани и голосовых складок. Причины дисфонии могут быть разными, соответственно лечение может сильно отличаться. Возможно привлечение гастроэнтеролога, невролога и других специалистов.
Диагностика
Для того, чтобы назначить адекватное лечение, необходимо установить правильный диагноз и по возможности выяснить причину развития аллергии. С этой целью назначают следующие исследования:
- Лабораторные:
- общеклинические – общий анализ крови выявляет признаки воспаления;
- биохимические – выявляются нарушения обменных процессов и признаки воспаления (высокий уровень С-реактивного белка);
- иммунологические – выявление антител к определенным аллергенам, в том числе инфекционного происхождения; определяют также наличие ревматоидного фактора – аутоантител к собственным тканям организма;
- микробиологические – посев биологических сред (крови, суставной жидкости) на питательные среды с целью выявления инфекции и ее чувствительности к антибиотикам.
- Инструментальные исследования суставов:
- УЗИ – выявляет признаки воспаления;
- рентгенография – возможные изменения в костных структурах;
- артроскопия – проводится по показаниям; это осмотр внутренней поверхности сустава с возможным взятием синовиальной жидкости на исследование; помогает отличить инфекционный процесс от токсико-аллергического.
Поставить диагноз и правильно пролечить аллергический артрит в домашних условиях невозможно. Это можно сделать только в условиях клиники, оборудованной современной аппаратурой.
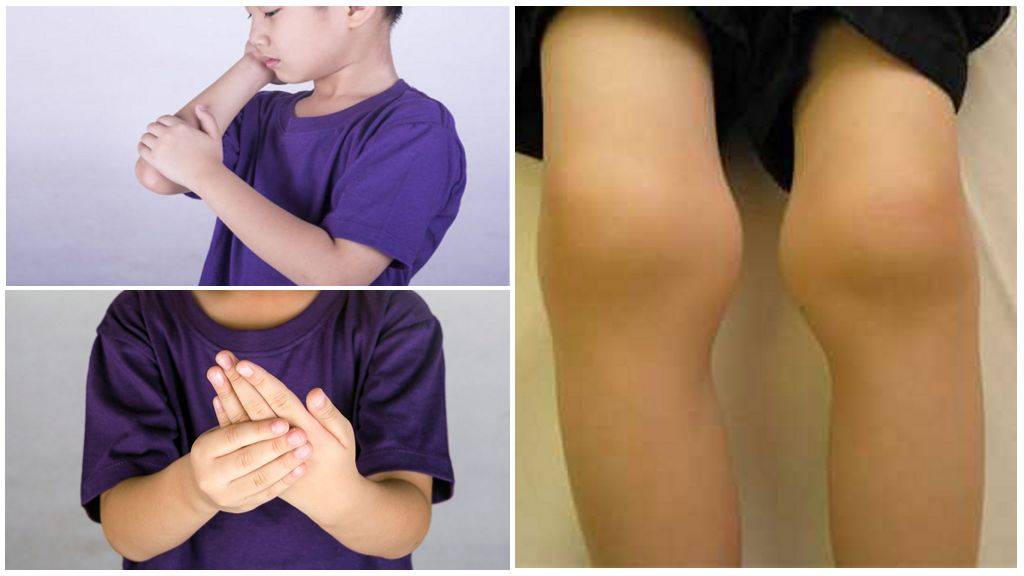
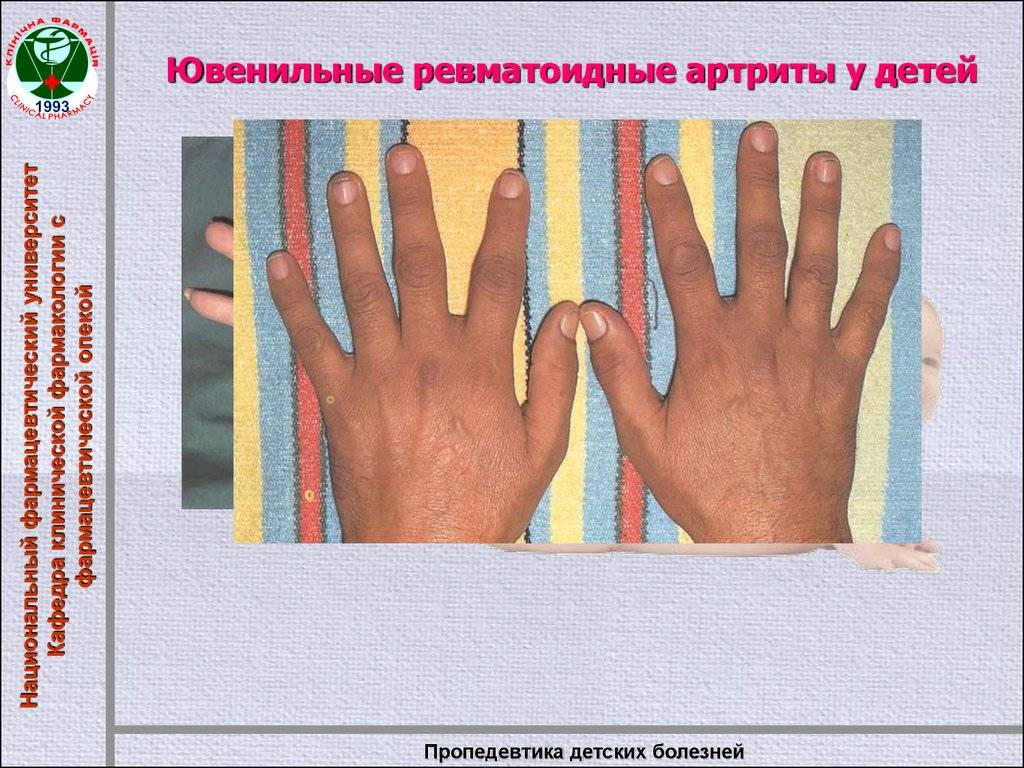
Симптомы Ревматоидного артрита у детей:
Ревматоидный артрит у детей проявляется сильной болезненностью и припухлостью крупных суставов, более других страдают коленные, потом в процесс вовлекаются локтевые и голеностопные. Болезнь сначала проявляется только на одном суставе, а потом процесс затрагивает и симметричный сустав. Если болезнь не лечить, то через 6 месяцев артрит может затронуть и мелкие суставы на ногах и руках.
Среди симптомов выделяют боль в руках и ногах, особенно утром. Более старшие дети могут самостоятельно описать жалобы родителям и врачу. Пораженные суставы плохо двигаются, при движении их появляется боль. Суставы деформируются. Отмечают также мышечную дистрофию при ревматоидном артрите у детей.
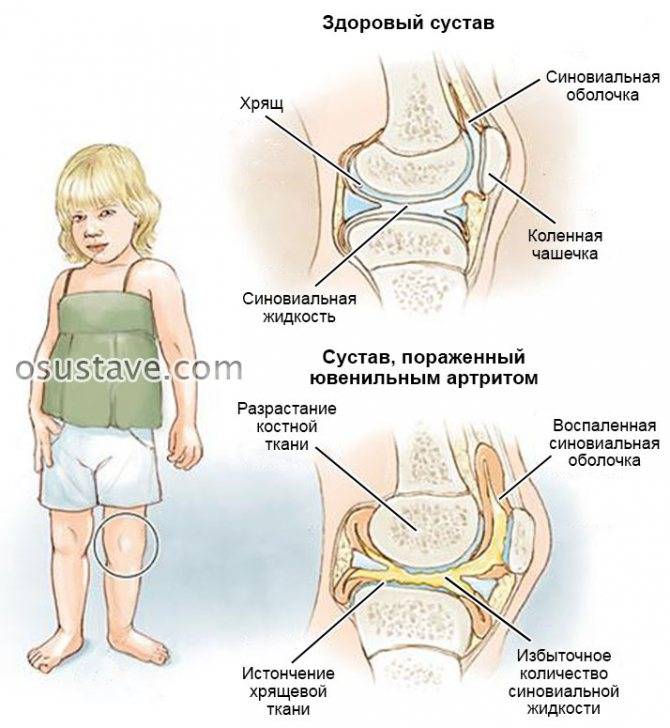
Симптомы ювенильного ревматоидного артрита
Диагноз ювенильный ревматоидный артрит устанавливается при наличии воспаления сустава, продолжающегося более 6-ти недель. Начало болезни может быть острым с яркими проявлениями или, наоборот, остаться незамеченным.
Ограничение подвижности сустава
Частыми проявлениями ювенильного ревматоидного артрита являются утренняя скованность сустава, тугоподвижность сустава после длительного нахождения в покое и боль в нем в течение дня. Ребенок щадит сустав и вынужден использовать его необычным образом. Болезнь заставляет пропускать занятия в школе и ограничивает возможность посещать занятия физкультурой.
Температура
При ювенильном ревматоидном артрите могут быть пиковые подъемы температуры тела, возникающие каждый день приблизительно в одно и тоже время.
Сыпь
Ещё одним симптомом ювенильного ревматоидного артрита является быстро исчезающая сыпь на коже туловища или конечностей. В некоторых случаях развивается псориаз или менее выраженные кожные проявления.
Online-консультации врачей
| Консультация неонатолога |
| Консультация генетика |
| Консультация сосудистого хирурга |
| Консультация пластического хирурга |
| Консультация дерматолога |
| Консультация андролога-уролога |
| Консультация пульмонолога |
| Консультация инфекциониста |
| Консультация эндоскописта |
| Консультация вертебролога |
| Консультация офтальмолога (окулиста) |
| Консультация оториноларинголога |
| Консультация педиатра-аллерголога |
| Консультация педиатра |
| Консультация специалиста банка пуповинной крови |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Лечение подагры
Существуют различные средства и методы лечения подагры: немедикаментозное, медикаментозное, хирургическое лечение, физиотерапевтические процедуры, специальная диета при подагре.
Медикаментозное лечение подагры
Для лечения острой формы заболевания могут быть использованы следующие препараты при подагре:
- нестероидные противовоспалительные препараты, такие как диклофенак (один из наиболее популярных препаратов в лечении подагры), ибупрофен, напроксен, нимесилуд, мелоксикам и др.;
- колхицин – очень эффективное средство для лечения подагры, которое следует использовать только в случае острого артрита;
- внутрисуставные инъекции кортикостероидов (при поражении одного сустава);
- средства, снижающие уровень мочевой кислоты в крови: аллопуринол, фебуксостат;
- средства, повышающие выведение мочевой кислоты с мочой (урикозурические препараты): бензобромарон, пробенецид и др.
Физиотерапевтические процедуры
В острой фазе подагры пациентам назначают аппликации димексида.
В хронической фазе используют фонофорез с гидрокортизоном, магнитолазеротерапию, различные виды аппликаций (из парафина, лечебной грязи, озокерита), а также разнообразные бальнеологические ванны (йодо-бромные, радоновые, хлоридно-натриевые, сероводородные). Это улучшает кровоснабжение в суставах, способствует рассасыванию кристаллов мочевой кислоты, снижению воспалительного процесса в суставах.
Хирургическое лечение при подагре
Хирургическое лечение подагры рекомендуется при:
- наличии крупных тофусов;
- появлении незаживающих свищей после вскрытия тофусов;
- изъязвлении тканей.
Диета при подагре
Диета при подагре подразумевает ограничение продуктов с высоким содержанием пуринов (мочевой кислоты), таких как:
- красное мясо (говядина, баранина, свинина);
- птица (курятина, индейка и др.)
- субпродукты (печень, почки);
- морепродукты;
- алкоголь;
- бобовые (горох, фасоль);
Рекомендуется включать в свой рацион фруктовые соки, молочные продукты, овощи (морковь, сельдерей, картофель), фрукты (апельсины, вишня, киви) и хлеб.
В ограниченном количестве можно употреблять кофе, некрепкий чай, сливочное масло, грибы, картофельные клецки, мороженое, рыбу, ветчину, вареные яйца.
Самолечение подагры может привести к опасным последствиям! Обратитесь к профессионалам!
Диагностика инфекционного артрита
До того, как определять, чем лечить инфекционный артрит, важно понимать, какова его этиология (причины возникновения) и прогнозы. Определить всю необходимую для этого информацию можно диагностическим путем.. Диагностикой инфекционного артрита занимаются специалисты области хирургии, травматологии и ревматологии
В случае необходимости за консультацией также можно обратиться к врачу-инфекционисту или венерологу.
Диагностикой инфекционного артрита занимаются специалисты области хирургии, травматологии и ревматологии. В случае необходимости за консультацией также можно обратиться к врачу-инфекционисту или венерологу.
Среди мероприятий, используемых в целях уточнения диагноза, стоит выделить:
- ультразвуковое исследование пораженного участка (УЗИ);
- рентгенологическое исследование;
- КТ/МРТ сустава.
Заболевание диагностируется у людей различного возраста: от младенческого, до преклонного.
Возможные причины
В самом простом случае припухлость в области колена является следствием травмы. Пациент может четко указать обстоятельства и время ее получения, но даже в этом случае врач назначает ультразвуковое исследование, которое поможет выявить характерные повреждения и спланировать последующее лечение. Среди других причин, которые не всегда оказываются очевидными, можно отметить:
- бурсит. Сопровождается острым или хроническим воспалением суставной сумки коленного сустава. Кроме припухлости, пациента беспокоят боль и покраснение кожи, в некоторых случаях объем движений в коленном суставе может уменьшаться. При хроническом течении симптомы бурсита могут исчезать, однако рано или поздно заболевание обострится снова.
- Тендинит. В этом случае воспаляется сухожилие четырехглавой мышцы бедра или собственная связка надколенника. Патология часто наблюдается у спортсменов, но при этом может возникать и у других категорий людей. Среди других проявлений тендинита – боль, которая сначала возникает во время физических нагрузок, а затем становится постоянной. Без должного лечения связки теряют свою прочность, что увеличивает риск их разрыва.
- Вывих надколенника. Развивается в результате чрезмерных физических нагрузок, травм, слабости мышц, нестабильности коленного сустава. Зачастую при вывихе надколенника повреждаются его связки, что приводит к развитию воспаления и болевого синдрома.
- Ревматоидный артрит. Характеризуется аутоиммунным повреждением хряща сустава. Заболевание развивается постепенно и на начальных этапах никак не проявляет себя. При разрушении хряща изменяется анатомия сустава, он деформируется и теряет свои функции. Среди других признаков ревматоидного артрита отмечаются боль, местное повышение температуры, образование кист Бейкера, которые локализуются в области поколенной ямки.
- Остеоартроз. Является хроническим заболеванием, для которого характерны дегенеративно-дистрофические изменения хрящевой ткани. Выделяют 4 степени артроза, для каждой из них характерны определенные изменения. На ранних стадиях заболевания пациента обычно беспокоят умеренные болезненные ощущения, которые отмечаются только после физических нагрузок. Постепенно боль становится более выраженной, присоединяются отечность, хруст, деформация суставов.
- Подагра. Еще одно хроническое заболевание, которое развивается из-за нарушения обмена веществ, в результате чего в суставах откладываются кристаллы (соли) мочевой кислоты. Чаще всего при подагре поражаются суставы пальцев ног, однако в процесс может быть вовлечен и коленный сустав. Кроме отечности, пациентов беспокоят покраснение и зуд кожи, боль при движении и в покое и другие внесуставные проявления.
Как можно заметить, описанные выше заболевания имеют много общих симптомов, поэтому на основании одного только осмотра даже опытному врачу бывает сложно поставить точный диагноз. УЗИ коленного сустава позволяет получить важную информацию, которая не просто поможет определить причину отечности мягких тканей, но и подобрать правильное лечение.
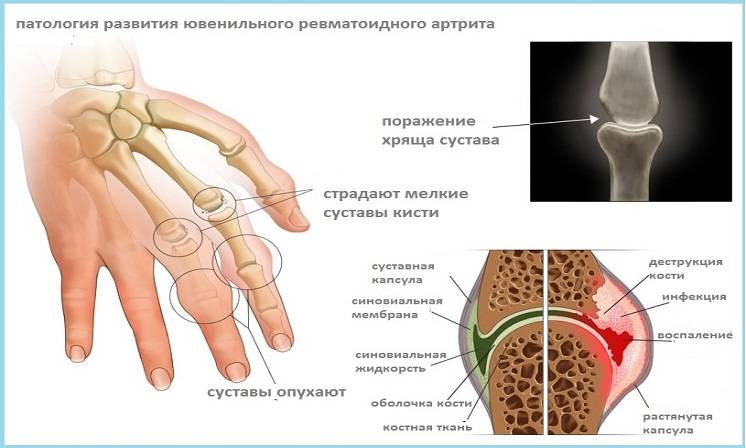
Причины воспалительного процесса в суставах пальцев рук
Причины заболевания могут быть разными. Чаще всего мелкие суставчики пальцев поражаются при ревматоидном артрите – аутоиммунном (с аллергией на собственные ткани больного) заболевании, в основе которого лежит наследственная предрасположенность. Пусковым моментом для начала заболевания обычно является какая-то перенесенная инфекция. После нее через некоторое время у генетически предрасположенных лиц развивается артрит пальцев рук. В дальнейшем могут поражаться и другие, более крупные суставы.
Еще одной частой причиной воспаления мелких суставов рук является псориатический артрит. Это также аутоиммунное наследственное заболевание, при котором поражаются в основном суставы кончиков пальцев (дистальные) с одновременным характерным поражением ногтей. Обычно это происходит на фоне уже имеющихся кожных проявлений псориаза, но иногда симптомы артрита суставов пальцев рук появляются первыми.
Достаточно часто артрит суставов пальцев развивается при подагре. Заболевание имеет метаболическое (обменное) происхождение – нарушается обмен солей мочевой кислоты, они откладываются в суставных и околосуставных тканях, вызывая воспалительный процесс.
Посттравматический артрит суставов пальцев рук иногда носит профессиональный характер. Он развивается при постоянном незначительном травмировании рук у ювелиров, швей, парикмахеров и др. Воспалительный процесс постоянно поддерживается дополнительным травмированием и приобретает хроническое течение. После острых (спортивных, бытовых) травм может развиваться острый артрит, который затем полностью проходит.
Другие виды артритов вызывают поражение мелких суставчиков редко. Провоцирующими факторами, способствующими развитию артрита мелких суставчиков рук являются гормональные сдвиги (подростковый возраст, беременность, климакс), стрессы, частые простудные и аллергические заболевания, вредные привычки, профессиональная деятельность.