Почему возникает диарея после приема антибиотиков
Развитие осложнения на фоне антибактериальной терапии в виде диареи связано с уменьшением полезной микрофлоры, которая участвует в комплексе пищеварительных процессов:
- расщепление и усвоение питательных веществ из пищи;
- эвакуация содержимого желудка и кишечника;
- остаточное переваривание пищи;
- выведение токсинов и продуктов обмена;
- выделение, всасывание воды в кишечнике;
- формирование каловых масс, регуляция их выведения.
Даже при стандартной антибактериальной терапии, приводящей к незначительному дисбалансу, могут возникать побочные явления в виде нарушения работы кишечника.
Кроме того, диарее могут способствовать и сами бактериальные инфекции, которые являются основанием для приема антибиотиков. Продукты жизнедеятельности патогенных бактерий оказывают токсическое действие, а разжижение стула может быть связано с повышением температуры тела. Антибиотики борются с основным агентом и первопричиной недуга, и во многих случаях они действительно необходимы. Однако эта группа лекарств может ухудшить состояние пищеварительной системы.
Как бороться с тошнотой при беременности?
Прежде всего следует запомнить: если тошнота при беременности слишком интенсивная или чувство тошноты не прекращается ни на минуту, рвотой заканчивается почти каждый приступ тошноты, а женщина чувствует себя истощенной, то следует немедленно сказать об этом наблюдающему беременность специалисту.
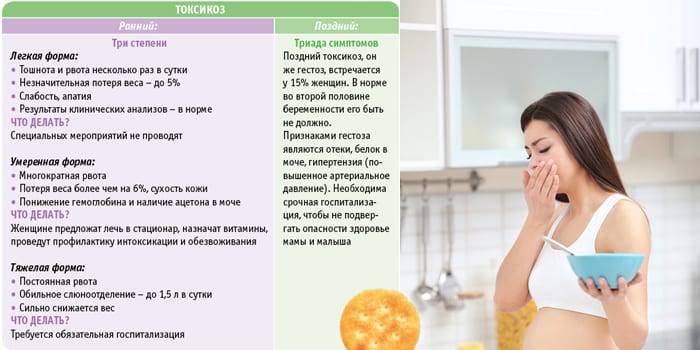
Также следует обязательно обратиться к гинекологу, если тошнота не проходит после 16 недели. После первого триместра тошнота с рвотой может указывать на развитие гестоза – быстро развивающегося заболевания, которое является основной причиной смертности среди беременных женщин.
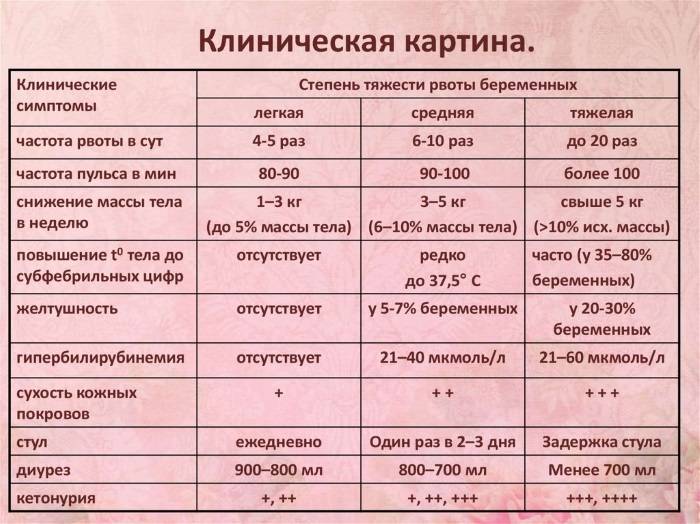
Токсикоз не так безобиден, как кажется. Рвота ведет к обезвоживанию организма и потере электролитов, а также важных витаминов. Чувство тошноты мешает будущей маме вести нормальную жизнь, пользоваться транспортом, работать, спать. Женщины, страдающие токсикозом, часто отказываются от еды или же едят какой-то один продукт, в результате чего могут возникнуть нарушения в развитии плода.
Но что помогает от тошноты при беременности, как уменьшить симптомы токсикоза?
- Не делать перерывы в еде. Лучше есть маленькими порциями, но регулярно, а только что проснувшись, тоже обязательно поесть. Пища должна быть здоровой, не жирной, не «тяжелой».
- Прием витамина В6 доказано помогает справиться с ощущением тошноты и предупреждает появление токсикоза. Так как при рвоте теряется часть важных витаминов и минералов, то лучше принимать не один витамин В6, а витаминно-минеральный комплекс для беременных, который содержит этот витамин, например, Прегнотон Мама.
- Помогут и долгие прогулки на природе. Лучше всего для прогулок выбрать парк, далекие от автострады места с зелеными насаждениями.
- По возможности следует исключить контакт с резкими запахами.
- Отдыхать и спать достаточное количество времени.
- Постараться не переживать о будущем и наслаждаться беременностью.
Несмотря на то, что ранний токсикоз является частью беременности, этот период можно и нужно прожить с максимальным комфортом, улучшив свое состояние, насколько это возможно.
Литература:
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
Головная боль, связанная с беременностью
Основная причина головных болей при беременности – гормональные перестройки в организме, оказывающие влияние на тонус кровеносных сосудов.
Частая проблема беременных женщин – мигрени. Так называют односторонние пульсирующие головные боли, усиливающиеся при движении. Одновременно с ними могут возникать и другие симптомы: тошнота, рвота, заложенность носа, слезотечение, светобоязнь. Перед началом головной боли часто появляется «аура» – вспышки и мерцание перед глазами, покалывание или онемение лица.
Наиболее выражена мигрень в первом семестре, а после родов обычно исчезает. В то же время у женщин, страдавших от мигрени до беременности, обычно после зачатия головные боли прекращаются.
На фоне мигрени может возникать головная боль напряжения (ГБН) – тупая боль тянущего или сжимающего характера в области затылка, лба и висков, нередко сопровождающаяся тошнотой. Обычно ГБН провоцируют физическое или умственное переутомление, эмоциональные переживания, бессонница. Чтобы избавиться от болевых ощущений, достаточно полноценно отдохнуть и выспаться.
Вызвать головную боль у беременной женщины способны и другие факторы:

- усиление объема кровотока вследствие образования маточно-плацентарного кровообращения;
- понижение (в первом триместре) или повышение (во втором-третьем триместрах) артериального давления;
- недостаток либо избыток сна;
- перенапряжение глаз при длительной работе за компьютером;
- частые стрессовые ситуации;
- анемия;
- пребывание в помещениях с плохой вентиляцией;
- постоянное вдыхание табачного дыма;
- склонность к развитию гипогликемии (понижению концентрации сахара в крови);
- зрительные нарушения;
- дефицит жидкости в организме;
- отказ от кофе.
Обзор
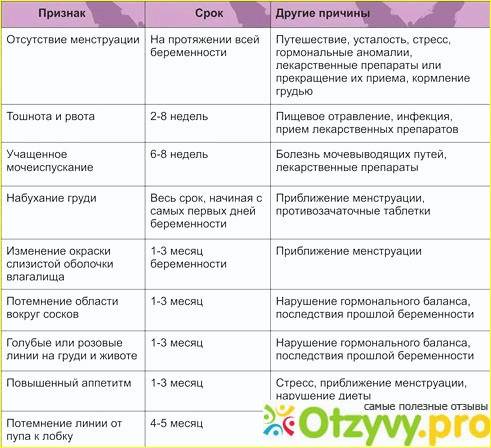
Тошнота и рвота на ранних сроках беременности возникает у многих женщин. Эти симптомы могут сопровождать нормальную беременность, но в некоторых случаях являются признаком токсикоза и требуют лечения.
Утреннее недомогание, тошнота и даже рвота обычно считаются одними из признаков наступившей беременности. Действительно, около половины всех женщин сталкиваются с этими симптомами на ранних сроках вынашивания ребенка: тошнота и рвота начинаются спустя 6 недель после последних месячных и постепенно проходят к 12-14 неделе беременности. В большинстве случаев тошнота и рвота выражены умеренно, и не угрожают здоровью будущей мамы и малыша.
В норме тошнота и рвота беременных возникает чаще утром, натощак, не более 2-3 раз в сутки. Это не нарушает общего состояния женщины, не снижает аппетит, не вызывает потери веса и других признаков болезни и не требует лечения.
Когда необходимо обратиться к врачу
Врач-терапевт расскажет, чем лечить отравление, вызванное приемом антибиотиков. В некоторых случаях может потребоваться комплексная диагностика состояния желудочно-кишечного тракта. Для диагностики врач проведет опрос, осмотр и пальпацию, после чего направит на обследование для выявления возможных сопутствующих причин и заболеваний.
Срочный визит к врачу нужен в следующих случаях:
- нестерпимая боль при опорожнении кишечника;
- примеси крови в стуле;
- высокая температура тела;
- тошнота, рвота;
- диарея трое суток подряд и более;
- обильный водянистый, пенистый, слизистый стул чаще 15 раз в сутки;
- нарушения сознания;
- симптомы обезвоживания или невозможность пополнить запас жидкости: сочетание диареи с неукротимой рвотой.
Не ограничивайтесь симптоматической помощью при диарее, полноценное лечение может назначить только врач. Откладывать визит к специалисту не стоит и в том случае, если перечисленные симптомы не связаны с настоящим или недавним курсом антибиотиков
Особенно важно получить срочную помощь людям старше 60 лет и лицам, страдающим хроническими заболеваниями желудочно-кишечного тракта, мочевыводящей системы, органов малого таза, системными и эндокринными заболеваниями.
Важно помнить, что у всех методов есть определенные ограничения, и только специалист может подсказать, как справиться с проблемой.
Статья имеет ознакомительный характер. Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Список литературы
- Машарова А. А., Еремина Е. Ю. Пути профилактики кишечного дисбиоза у больных после антихеликобактерной терапии // Экспериментальная и клиническая гастроэнтерология. — 2009. — №8. — С. 108–111.
- Плоскирева А. А., Голден Л. Б. Антибиотикоассоциированный синдром в клинической практике // Гастроэнтерология. — 2018. — №2. — С. 58–61.
- Яковенко Э. П. Дисбактериоз кишечника // Лечебное дело. — 2004. — №3. — С. 3–8.
- Щербаков П. Л. Применение энтеросорбентов в лечении дисбиоза кишечника // Экспериментальная и клиническая гастроэнтерология. — 2009. — №3. — С. 88–92.
- Косюра С. Д., Ильченко Л. Ю., Пожарицкая Е. И., Мерзликина Н. Н. Антибиотик-ассоциированная диарея // Лечебное дело. — 2015. — №1. — С. 131–134.
Симптомы острого трахеита
Острый трахеит проявляется прежде всего приступами кашля – сухого, болезненного, достаточно грубого и навязчивого. Он усиливается ночью и утром, что связано со скоплением в дыхательных путях мокроты. Приступ кашля при трахеите могут спровоцировать и другие факторы: смех, крик, глубокие вдохи, контрастная температура воздуха, резкие ароматы и дым.В первые дни мокрота почти не образуется либо остается такой вязкой, что отходит с большим трудом. Поэтому в начале заболевания кашель сухой, надсадный, не приносящий облегчения. По мере развития трахеита и при вовлечении в воспалительный процесс бронхов выделение мокроты увеличивается, она разжижается. При этом кашель становится влажным, более продуктивным и не таким изматывающим, его приступы повторяются реже. Самочувствие пациента существенно улучшается.
Помимо кашля, нередко наблюдаются и другие симптомы при остром трахеите:
- боль, чувство саднения и жжения за грудиной, особенно сильно выраженные после очередного приступа кашля;
- изменение частоты и глубины дыхания;
- повышенная температура тела (обычно до 38°С), что характерно в основном для инфекционного и осложненного трахеита;
- головные боли;
- общая слабость, быстрая утомляемость, разбитость и другие признаки общей интоксикации.
Важно знать!
Воспалительный процесс при трахеите нередко распространяется на соседние участки дыхательной системы, ведь между ними нет четкой границы, слизистая оболочка плавно переходит из одного отдела респираторного тракта в другой. Стекание мокроты или ее заброс вверх при кашле способствуют раздражению тканей и распространению возбудителя.При вовлечении в воспаление бронхов развивается трахеобронхит. Это сопровождается ухудшением состояния пациента: у него повышается температура тела, учащаются приступы кашля, боль в грудной клетке становится сильнее, может появиться одышка.Если же трахеиту сопутствует ларингит, нужно быть готовым к осиплости или даже временной потере голоса. А при сопровождающем отеке подскладочного пространства гортани (оно находится примерно под голосовыми связками) может развиться острая дыхательная недостаточность с затруднением вдоха и чувством страха.
Преждевременные роды
Преждевременные роды – это начало родовой деятельности на сроке до 37 недель. Преждевременные роды могут возникнуть внезапно или последовать за существующей угрозой прерывания беременности.
Процесс может начаться с гипертонуса матки, единичных схваток и умеренных болей в животе. Другой вариант развития событий – разрыв плодного пузыря и излитие околоплодных вод. Иногда преждевременные роды могут начаться с кровотечения. Это случается при предлежании плаценты или ее отслойке.
В любом случае необходима срочная госпитализация беременной женщины, в условиях которой будут приняты все необходимые меры по сохранению беременности.
При критической отслойке плаценты и разрыве околоплодного пузыря могут проводиться экстренные роды.
Запор на ранних сроках: в чем опасность?
Длительное нахождение каловых масс в просвете кишечника приносит беременной женщине определенный дискомфорт. Но это мелочи по сравнению с другими последствиями подобного состояния.
- Слизистая оболочка толстой кишки обладает всасывающей способностью: через нее в кровь проникает не только вода, но и токсичные продукты обмена. Поэтому задержка дефекации в период ожидания ребенка сопровождаются интоксикацией матери и плода, что может нарушить его развитие.
- Переполненный плотными испражнениями кишечник давит на матку, раздражая ее. Несмотря на то что чувствительность органа во время беременности снижается, существует риск, что регулярное раздражение приведет к повышению маточного тонуса. Это создает угрозу выкидыша.
- Кишечник при запоре давит не только на матку, но и на сосуды малого таза. Отток крови из них нарушается, что создает условия для возникновения геморроя.
- При рождении ребенка в его организм попадают микробы из родовых путей, в том числе те, которые проникли во влагалище матери из желудочно-кишечного тракта. Если микрофлора женщины нарушена в результате частых запоров, ребенку грозят дисбактериоз, колики и проблемы со стулом.
- Хронический запор при беременности может стать причиной кольпита. В послеродовом периоде он чреват развитием воспаления слизистой матки.
Таким образом, запор при беременности — это не только неприятные ощущения в кишечнике, но и гораздо более серьезные проблемы. Оставлять патологию без внимания нельзя. Правильная диета и прием безопасных слабительных средств помогут навсегда забыть о патологии.
Вопрос-Ответ
Как уменьшить токсикоз на ранних сроках беременности?
Ранний токсикоз редко переходит в опасную тяжелую форму. Причина токсикоза на ранних сроках беременности — это адаптация тела к вынашиванию ребенка, когда организм не успевает адекватно реагировать на изменения. Облегчить токсикоз может помочь свежий воздух, отсутствие резких запахов, исключение стресса. Рекомендуется носить с собой небольшой перекус (мятная конфета, яблоко) и полюбить мятный или имбирный чай. О любых изменениях следует рассказать на консультации гинеколога.
Почему у некоторых есть токсикоз, а у других нет?
Основными причинами токсикоза есть реакция иммунной системы, гормональная перестройка и нервно-рефлекторный фактор у беременной. Появление токсикоза во время беременности зависит также от общего и психологического состояния женщины. Беременность без токсикоза — это вариант нормы.
Может ли быть токсикоз до задержки месячных?
Классический признак беременности — это задержка месячных. Однако первые признаки могут возникнуть уже на второй неделе беременности. То есть токсикоз до задержки — это явление нередкое и нормальное.
Может ли начаться токсикоз на 8–9 неделе?
Чаще всего токсикоз проявляется до девятой недели и продолжается до 14-й. Симптомы токсикоза (гестоза) на поздних сроках могут быть как признаками патологии (проблемы со щитовидкой, язвенная болезнь, отравление), так и просто поздним токсикозом.
Препараты при вздутии живота
Помочь в борьбе со вздутием живота, вызванным недостатком пищеварительных ферментов, могут препараты, содержащие ферменты, сходные с теми, что вырабатывает наш организм.
Что должен «уметь» препарат для улучшения пищеварения?5
- преодолевать желудочный сок без потери эффективности;
- распределяться по пищевому комку;
- быстро попадать в кишечник и активизироваться;
- переваривать жиры, углеводы, белки.
Попадание таблетированных форм ферментов в кишечник затруднено, в отличие от малюсеньких частиц, в виде которых выпускается Креон. Делить, дробить или разжевывать таблетки нельзя, так как это приводит к снижению эффективности действующего вещества.
Как правило, для устранения тяжести после еды и неприятных других симптомов достаточно 1 капсулы Креон 100006. 10000 – это количество единиц липазы, фермента, который отвечает за расщепление жиров. Бояться этой цифры не стоит. Наш организм вырабатывает до 720 000 таких единиц во время каждого приема пищи7. Таким образом, доза Креон является лишь поддержкой собственного пищеварения. Креон не имеет аналогов в группе ферментов, так как ни один другой препарат не выпускается в виде минимикросфер8.
Преимущества Креон:
- дополняет собственное пищеварение;
- капсула быстро растворяется в желудке6;
- не разрушается в желудке (каждая минимикросфера имеет защитную оболочку);
- уникальные минимикросферы равномерно перемешиваются с пищей для ее лучшего переваривания;
- действует в кишечнике уже через 15 минут после попадания в него5.
Узнать подробнее, чем отличается Креон от других препаратов можно здесь.
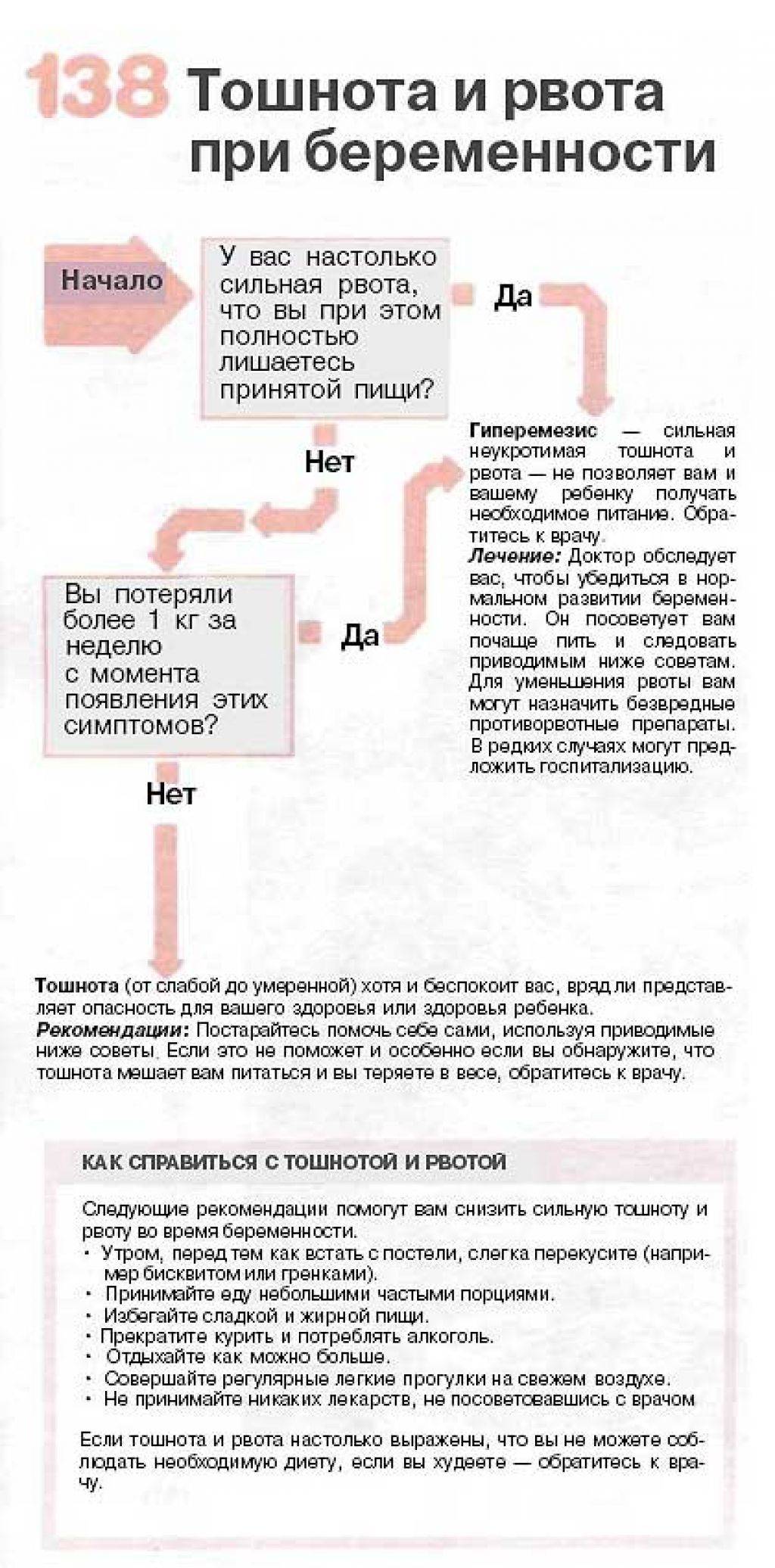
Что делать при рвоте
Предвестником рвоты является тошнота. Если вас тошнит, попробуйте открыть окно (увеличить приток кислорода), выпить немного подслащенной жидкости (это успокоит желудок), принять сидячее или лежачее положение (физическая активность усиливает тошноту и рвоту). Можно рассосать таблетку валидола. Если вас укачивает в дороге, возьмите с собой и рассасывайте в пути леденцы. Это поможет предотвратить рвоту.
Что делать во время приступа рвоты
Во время приступа важно исключить попадание рвотных масс в дыхательные пути. Больной во время рвоты ни в коем случае не должен лежать на спине
Не оставляйте без присмотра маленьких детей, если у них может быть рвота. Пожилому или ослабленному человеку необходимо помочь повернуться на бок, головой к краю кровати, поставить перед ним таз.
Что делать после приступа рвоты
После приступа надо промыть рот холодной водой. Если больной сам этого сделать не может, надо смочить кусок марли в содовом растворе и протереть ему рот.
Сразу после приступа можно выпить лишь несколько глотков воды, и то, если в рвотных массах не было крови. Попить как следует можно лишь через 2 часа, а есть – лишь через 6-8 часов после приступа. Пища должна быть диетической, щадящей; лучше всего – каша на воде, рис, нежирный суп.
При повторяющихся приступах рвоты возможно обезвоживание организма. Поэтому необходимо пить специальный раствор, восстанавливающий водно-электролитный и кислотно-щелочной баланс.
Тошнота и рвота при беременности: что делать?
В первую очередь для избавления от тошноты при беременности рекомендуется изменить рацион и образ жизни, а именно:
- больше отдыхайте, так как усталость может усиливать тошноту;
- если тошнота ощущается сразу после пробуждения, не нужно торопиться вставать, по возможности следует съесть кусочек хлеба или печенья в постели;
- употребляйте много жидкости, например, воды, пейте часто и понемногу, чтобы предотвратить рвоту;
- откажитесь от холодных, терпких или сладких напитков;
- употребляйте больше углеводов (хлеба, риса, макаронных изделий) и меньше жиров;
- большинство женщин лучше усваивают соленую пищу: тосты, крекеры и хлебцы, чем сладкую и перченую (пряную);
- лучше есть понемногу, но часто, чем несколько больших порций в день, но есть нужно обязательно;
- предпочтение отдавайте охлажденной пище, так как она пахнет меньше горячей, а запах еды может вызвать тошноту;
- избегайте продуктов или запахов, вызывающих тошноту;
- будет лучше, если готовить пищу будет кто-то другой, но если это приходится делать вам, то лучше готовить что-то пресное, не жирное, например, печеный картофель или спагетти, простые в приготовлении;
- старайтесь отвлечься: чем больше думаешь о тошноте, тем она сильнее;
- носите удобную одежду, не сдавливающую живот.
Снять тошноту и рвоту при беременности помогают и некоторые другие немедикаментозные средства. Имбирь или мелисса уменьшают выраженность симптомов токсикоза при беременности. Пока отрицательного воздействия этих фитосредств при беременности обнаружено не было. Можно добавлять их в напитки или другие блюда или делать отвар. Некоторым женщинам справиться с тошнотой помогают имбирное печенье или напитки. В каждом конкретном случае можно попробовать различные продукты, чтобы найти то, что поможет.
Акупрессура (давление на биологически активные точки) запястья также может помочь облегчить тошноту при беременности. Для этого на предплечьях можно носить специальные браслеты. Результаты некоторых исследований позволяют предположить, что давление на определенные точки на теле провоцирует выделение головным мозгом химических веществ, облегчающих тошноту и рвоту. Пока негативного воздействия акупрессуры во время беременности обнаружено не было, но некоторые женщины отмечали онемение, боль и припухлость кисти.
Медикаментозное лечение токсикоза при беременности
Если тошнота и рвота очень сильные, а изменение рациона и образа жизни не помогают, врач может назначить краткий курс противорвотного препарата, который можно принимать при беременности. Эти средства могут иметь побочные эффекты. Они встречаются редко, но могут включать в себя мышечные судороги.
Первый триместр
Многие беременные женщины чувствуют себя больными, их тошнит и рвет во время беременности на ранних сроках. В самом начале, в первый месяц женщина уже начинает чувствовать дискомфорт, сходный с ОРВИ. Проявляется все утомляемостью, сонливостью, небольшим насморком и тошнотой. Данные процессы объясняются гормональной перестройкой и общим снижением иммунитета. Это можно считать нормальной частью беременности. Часто это называют “утренним недомоганием”, но симптомы могут возникать в любое время – не только утром. Чувство тошноты возникает и проходит само, длится от одного до четырех часов. Обычно симптомы терпимые и не нарушают привычной жизни.
Когда при рвоте необходимо обратиться к врачу?
Рвота – во многих случаях признак того, что организм испытывает серьезные проблемы и нуждается в очищении, а значит, скорее всего, и в лечении. Если болезнь сопровождается рвотой, это обычно свидетельствует о том, что болезнь протекает достаточно тяжело.
Если приступ рвоты был разовым и есть основания считать, что он вызван перееданием, укачиванием, алкогольным отравлением или стрессом, прямой необходимости обращаться к врачу нет. Во всех остальных случаях консультация врача необходима. Особенно, если приступы повторяются на протяжении двух дней и более, а также при наличии сахарного диабета или других хронических заболеваний.
Иногда при рвоте требуется неотложная помощь. Надо вызывать «скорую», если:
- рвота сопровождается постоянной или сильной болью в животе;
- наблюдаются неоднократные приступы рвоты после травмы головы;
- вместе с рвотой наблюдается обезвоживание, сухость во рту, учащение мочеиспускания;
- при ухудшении умственной и функциональной активности у пожилых людей;
- в рвотных массах присутствует кровь (например, примеси в виде «кофейной гущи»).
ЧТО МОЖНО ПРЕДПРИНЯТЬ
Для беременных с АтД принципиально важно: строго соблюдать режим сна и отдыха, а также правильно питаться. Если женщина задумывается о том, как избавиться от дерматита, она должна обязательно пересмотреть свой рацион
При этом питание беременной должно быть сбалансированным, поэтому назначение строгой, ограничивающей диеты не считается целесообразным.
Но и полная свобода в питании не приведет ни к чему хорошему. Лучше всего исключить некоторые, потенциально аллергенные продукты, а также те, что агрессивно действуют на ЖКТ. Питаться беременная должна часто и дробно
Важно, чтобы в рационе присутствовали продукты, способствующие хорошему пищеварению.
Также беременная должна максимально бороться со стрессом. Для этого ей нужно чаще гулять на свежем воздухе, принимать теплые релаксирующие ванные, слушать приятную музыку.
Беременная должна минимально контактировать с бытовой химией, особенно с той, что имеет агрессивные составы.
Как бороться с сонливостью и усталостью во время беременности
Несмотря на то, что начало беременности большинство женщин проводят на работе в таком же режиме, что и обычно, специалисты настоятельно рекомендуют им слегка замедлить ритм жизни и чаще отдыхать.
В организме беременной происходят большие перемены, и неправильно было бы загружать себя работой так же, как всегда. И если какая-то женщина говорит, что у нее беременность проходила гораздо легко и отдых ей не требовался, можно только порадоваться за нее, но прислушиваться следует исключительно к своим ощущениям.
Как бороться с сонливостью во время беременности или хотя бы максимально снизить уровень усталости?
- Обязательно следует больше спать. Отсутствие сна делает человека издерганным, нервным. Что, в свою очередь, сильно влияет на уровень стресса. Стресс мешает нормальному сну – и круг замыкается. Можно приобрести специальные подушки под живот, которые помогают принять во сне удобную позу.
- Правильно и полноценно питайтесь! Это поможет обеспечить оба организма – и мамы, и будущего ребенка – всем необходимым, а также избежать проблем со здоровьем, не допустить набора лишнего веса, влияющего на ощущение усталости, особенно к последнему триместру. Обязательно включите в рацион витаминно-минеральные комплексы для беременных, например, Прегнотон Мама – с витаминами группы В, липосомным железом и другими важными для здоровья мамы и малыша микронутриентами.
- Прогулки на свежем воздухе (особенно в утренние часы, когда меньше всего загазованность) помогут придать мышцам тонус, обогатить кровь кислородом.
- Принимайте коэнзим Q10. Он участвует в выработке энергии на клеточном уровне. То есть работает не как энерготоник, а помогает организму естественным образом эффективно извлекать энергию из пищи. Кроме того, исследования показывают, что коэнзим Q10 снижает риск преэклампсии и других осложнений беременности.
- Также помогут оставаться энергичными и деятельными витамины С и Е. Витамин С тоже участвует в синтезе энергии, а витамин Е необходим для клеточного дыхания, без которого в организме развивается мышечная слабость.
- Коэнзим Q10, витамины С и Е содержатся в составе антиоксидантного комплекса Синергин, который подарит беременной женщине дополнительную энергию. Разумеется, Синергин разрешено принимать на протяжении всей беременности.
Как проявляется поздний токсикоз (гестоз) при беременности?
Российская медицина относит к гестозу, или «позднему токсикозу беременных», следующие состояния:
- Водянка. Характеризуется появлением отеков, причем не только рук и ног, но и всего тела. Водянка не обязательно указывает на гестоз, но очень часто является его первой стадией. Поэтому появление отеков стоит обсудить с врачом.
- Нефропатия. Начинается поражение почек, к отекам прибавляется повышенное давление. Поскольку легко переходит в другие формы, при первых признаках (боль в пояснице, мутная моча, тошнота) следует немедленно обратиться ко врачу.
- Преэклампсия. Повышается давление, в моче появляется белок, количество выделяемой мочи становится все меньше, отеков – все больше. Симптомы – головная боль, тошнота, рвота, нарушение зрения. Это указывает на ухудшение кровообращения коры головного мозга.
- Эклампсия. Самое серьезное состояние гестоза, характеризуется судорогами, которые могут привести к коме, инсульту или отеку мозга.
Эти состояния могут легко перетекать одно в другое, постепенно нарастая по степени тяжести. Именно поэтому в третьем триместре женщине необходимо так часто сдавать мочу – это поможет вовремя определить начало гестоза.