Симптомы второго триместра беременности
В этот период матка активно увеличивается в размерах. Если на 13-й неделе она только начинает выходить из полости малого таза, то к 27-й занимает до 70 % брюшной полости. Это и становится одной из самых частых причин дискомфорта будущей мамы: ее органы не привыкли к такому соседству.
Во многом самочувствие женщины во втором триместре зависит от образа жизни. Правильное сбалансированное питание позволяет избежать проблем с желудочно-кишечным трактом. И хотя органы ЖКТ начинают сдвигаться под воздействием увеличенной матки, ее размеры недостаточно велики для того, чтобы вызывать запоры, тошноту и диарею.
Постепенно уменьшается влияние прогестерона: проходит заложенность носа, становятся реже позывы к мочеиспусканию. Дело в том, что гормональный фон стабилизируется, плод и матка еще не достигли таких размеров, чтобы вызывать сдавление, а значит, количество мочеиспусканий должно прийти в норму. Если частые позывы в туалет сохраняются во втором триместре, следует пройти обследование и исключить воспаление мочевого пузыря – цистит.
С 13-й недели увеличивается объем циркулирующей крови в организме женщины. В этот период очень высок риск анемии, поэтому самое время поддержать уровень железа в организме, например, при помощи комплекса Прегнотон Мама.
Нарастающий объем жидкости провоцирует снижение артериального давления. К концу 27-й недели организм адаптируется, цифры на тонометре возвращаются к привычным значениям.
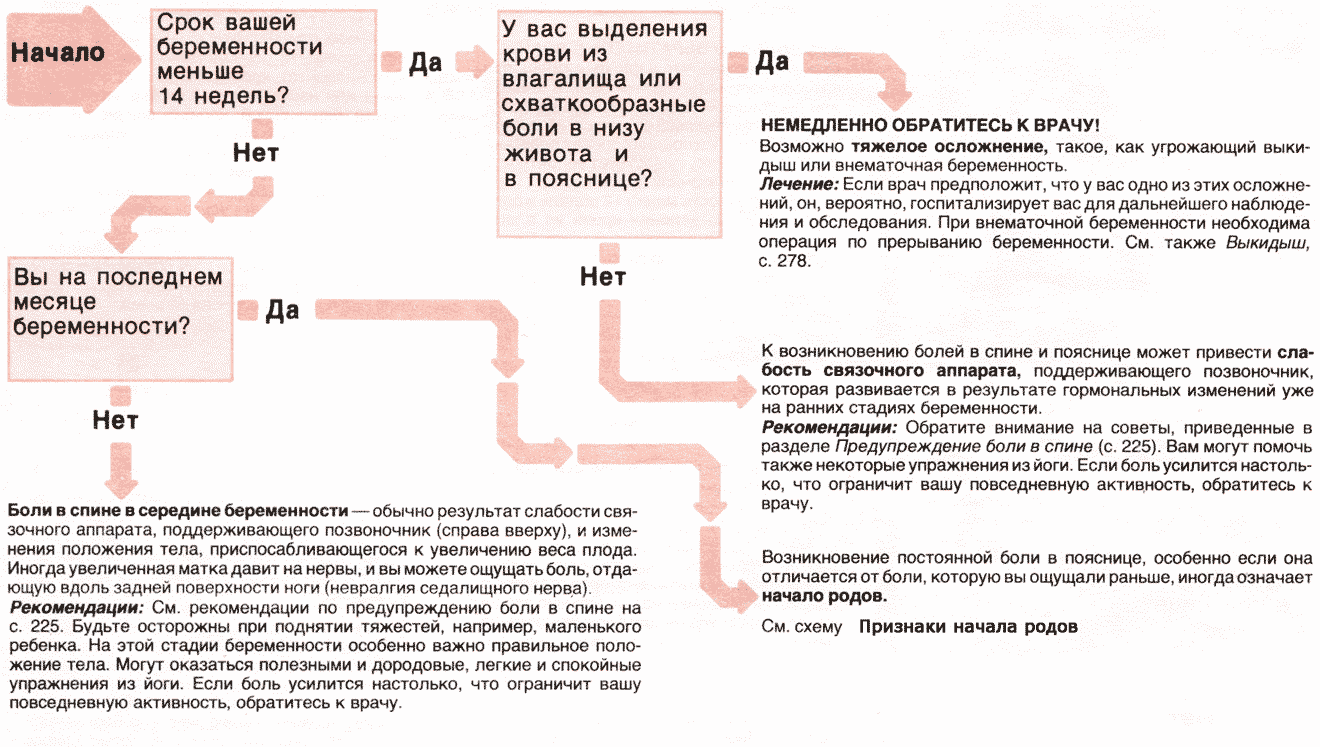
Рост матки может спровоцировать появление незначительных болевых ощущений в области поясницы и нижней части живота. Это связано с натяжением связок, которые поддерживают матку. Увеличение молочных желез может вызывать незначительный дискомфорт в грудном отделе позвоночника. Ближе к середине триместра у женщины смещается центр тяжести, поэтому может теряться координация в движениях, особенно при подъеме и спуске по лестнице, при наклонах.
Как правило, сон становится более беспокойным. Ведь теперь нужно спать на боку. Решить проблему помогают подушки для беременных.
Когда тянущие боли не опасны при беременности?
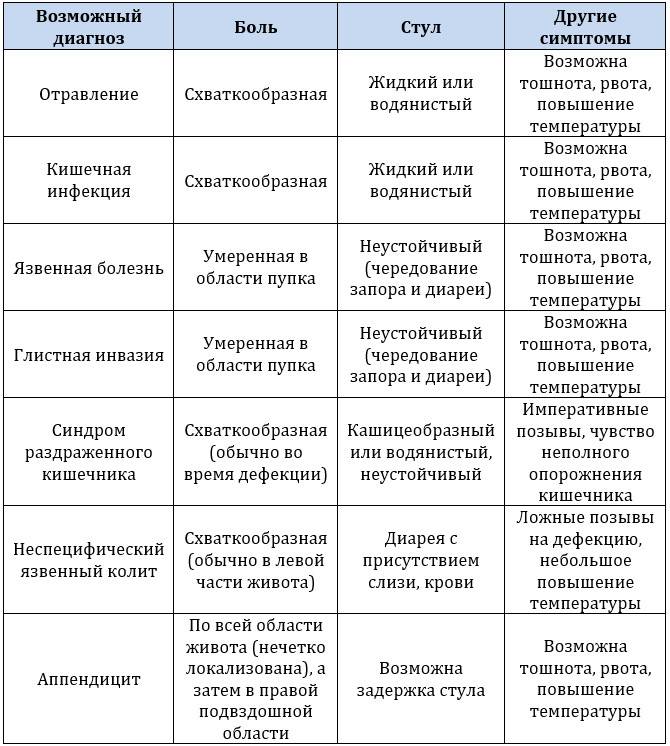
Тянущие боли в начале беременности бывают физиологические и патологические. Физиологические боли не несут угрозу для беременности. При таких болях низ живота тянет временно, а не постоянно (если отдохнуть, то боли прекратятся); боль имеет тянущий характер, отсутствуют резкие и схваткообразные боли. Кроме тянущего ощущения нет кровянистых выделений; после приема но-шпы, либо использования свечей с папаверином интенсивность болей проходит; боль можно легко терпеть, нет нарастания боли; отсутствует резкое снижение артериального давления; не наблюдается повышение частоты сердечных сокращений и позывов к рвоте.
Среди безопасных причин, вызывающих болезненные ощущения, выделяют следующие:
- В следствии сокращения и роста маточных мышц. Связки и мышцы, адаптируются под интересное положение, отсюда появляется ощущение тяжести и тянущие боли. Определенные упражнения, позы и релаксация, помогут решить проблему.
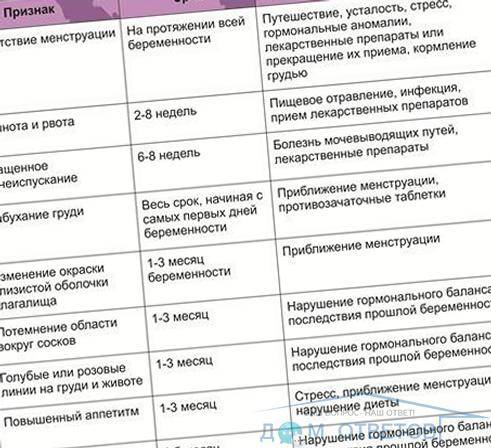
- Тянущая боль, возникшая после зачатия, может быть одним из первых симптомов наступившей беременности. Еще до задержки возникают ощущения, похожие на боли сопровождающие менструацию;
- Тянущие боли могут также появляться из-за прилива крови в область матки, поскольку в ней начинает усиливаться кровообращение.
- Расстройство кишечника. Гормон прогестерон способствует расслаблению не только мышц матки, но и остальных гладкомышечных органов, в том числе кишечника, пища не успевает вовремя перевариться, что создаёт застой, приводящий к тянущим болям и метеоризму, коликам, вздутию, запорам и т.д.
Однако, если даже такие тянущие боли вызывают у вас опасения и волнение, вы можете обратиться к специалисту!
Акушерские боли
Боли внизу живота при беременности естественного характера, возникающие на
фоне вынашивания ребенка, называют акушерскими. Они связаны с перестройкой,
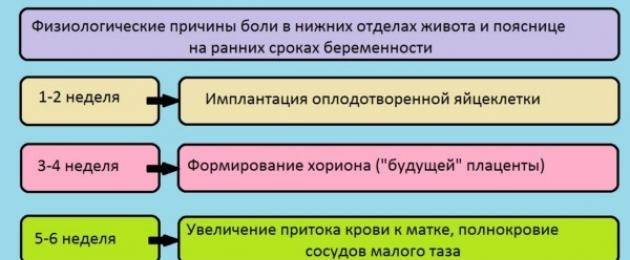
происходящей в матке. Так, например, в момент имплантации оплодотворенной
яйцеклетки к стенке органа женщина, как правило, ощущает дискомфорт (тянущая
или покалывающая боль) непродолжительного характера. При этом может
выделяться небольшое количество крови.
Ближе к «экватору» беременности, когда живот становится большим, связки и
мышцы, которые его поддерживают, испытывают сильное напряжение. Это может
выражаться в непродолжительных приступах боли.
Примерно с 35 недели (или даже раньше) у женщины начинаются тренировочные
схватки. Они выражаются в ощущениях тяжести и болей внизу живота. В легкой
степени тренировочные схватки не вызывают тревоги, однако если они сильно
выражены и происходят часто, необходимо сообщить об этом врачу, под
наблюдением которого находится беременная, поскольку они могут стать
предвестником преждевременных родов.
Ближе к концу беременности плод начинает давить на тазовые кости, что может
приводить к спазму мускулатуры тазового дна и выражаться в болевом синдроме. В
норме подобный дискомфорт носит умеренный характер, но если он усиливается, то
необходимо сообщить об этом врачу, не откладывая.
Таким образом, акушерские боли внизу живота при беременности не бывают
интенсивными и продолжительными.
Каковы безвредные причины абдоминальных болей могут встречаться во время беременности?
Растущая матка. Во время беременности ваша матка растет. Следовательно, она смещает ваш кишечник, что нередко может быть причиной тошноты или вздутия живота. Тем не менее, вы можете помочь себе. Все, что вам нужно сделать, это принимать пищу чаще, но в меньших количествах, а также практиковать специальные ежедневные упражнения. Боли в круглой связки. Увеличенная матка может растянуть круглые связки. Это может привести к болям внизу живота, которые распространяются в область промежности и половых органов. Это может быть интенсивные колющие ощущения, которые возникают при смене положения вашего тела. Боль в круглой связке обычно начинается во втором триместре беременности и обычно проходят самостоятельно.
Но если эти боли чрезвычайно сильные и долго не проходят, вам следует обратиться к своему врачу. Запор и метеоризм. К сожалению, эти неприятные состояние часто неотъемлемая часть беременности. Гестационные гормоны, такие как прогестерон, замедляют перистальтику вашего желудочно-кишечного тракта. Это делает прохождение по нем пищевых продуктов более медленным.
Что нужно сделать, чтобы ослабить запор? Ешьте богатые клетчаткой продукты и пейте больше воды. Если это не помогает, ваш акушер-гинеколог может назначить вам препараты на основе растительных волокон для смягчения стула. Схватки Брэкстона-Хикса. Это очень раздражительное состояние. Но на самом деле, это совершенно безвредно. Кроме того, нужно всегда дифференцировать эти схватки от истинных преждевременных родов. Реальные схватки имеют тенденцию учащаться и усиливаться с каждым разом. Если же вы можете смотреть телевизор или вести разговор во время схваток, то это, вероятно, и есть так называемые схватки Брэкстона-Хикса. Тем не менее, если схватки идут дальше и не проходят, или вы можете самостоятельно отличить их от истинных, нужно обязательно обратиться к врачу или акушерке.
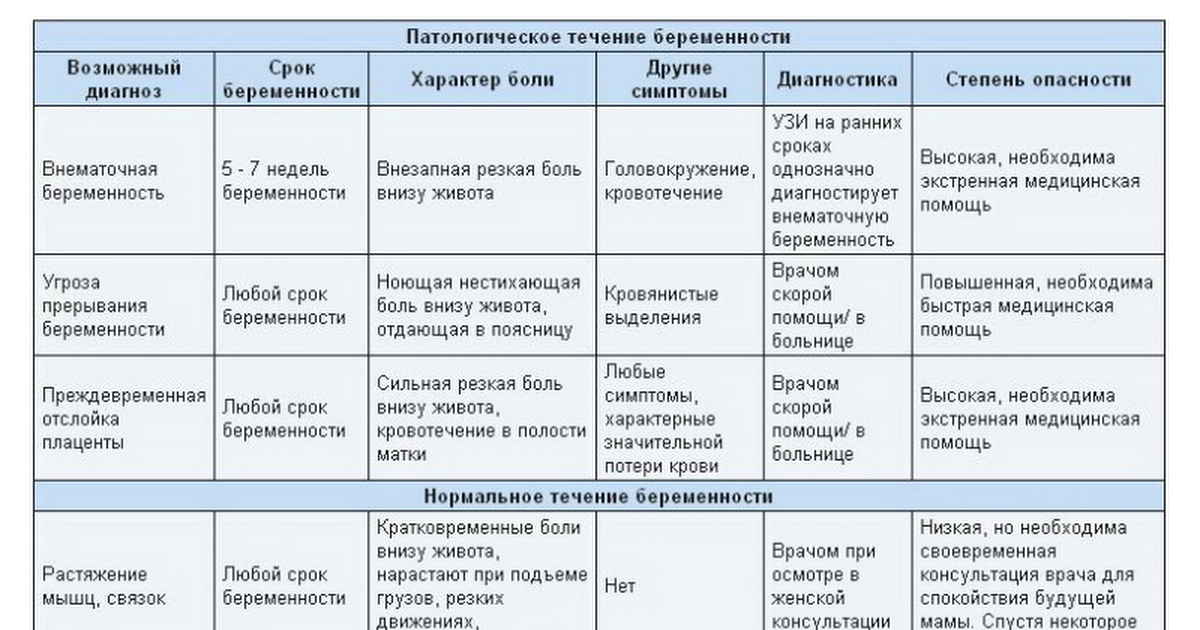
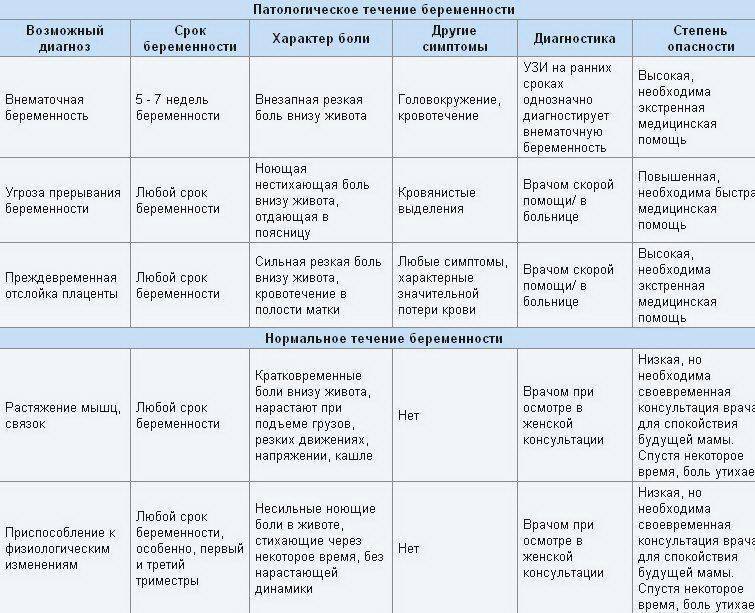
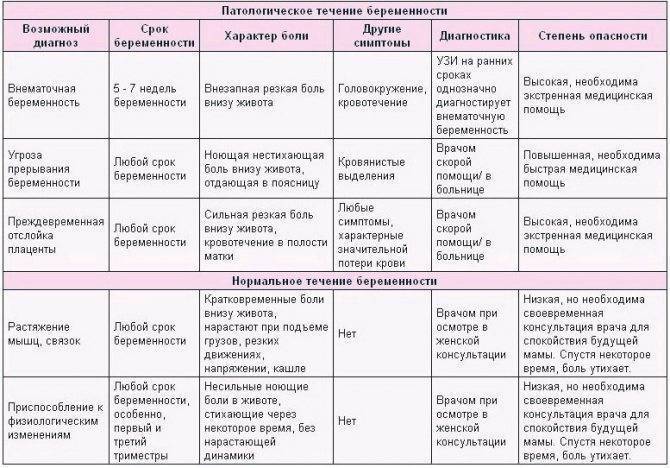
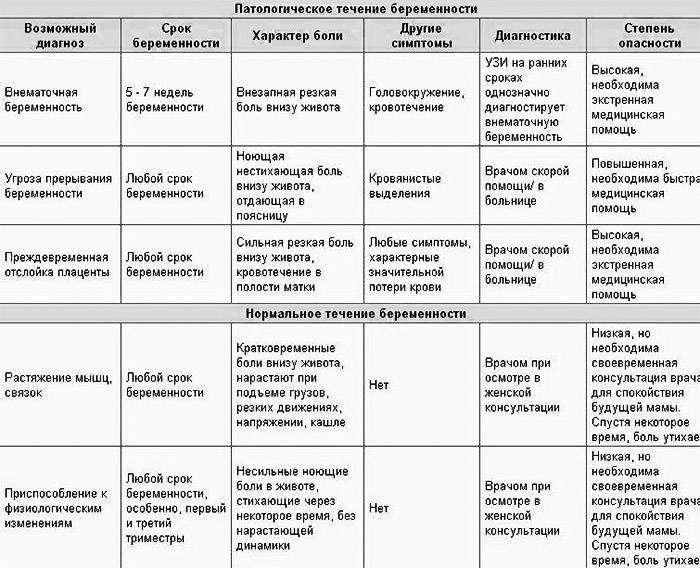
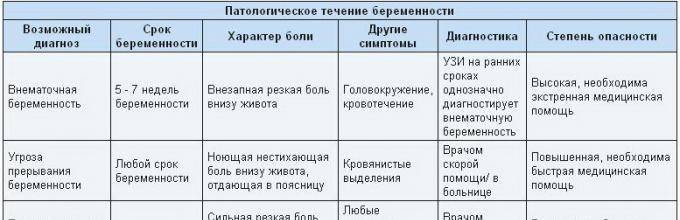
Патологический характер боли на первых неделях беременности
К сожалению, далеко не всем женщинам, вынашивающим малыша, удается избежать неприятных ощущений в животе, возникающих на ранних сроках
При появлении боли важно своевременно оценить возможные риски наличия следующих патологий:
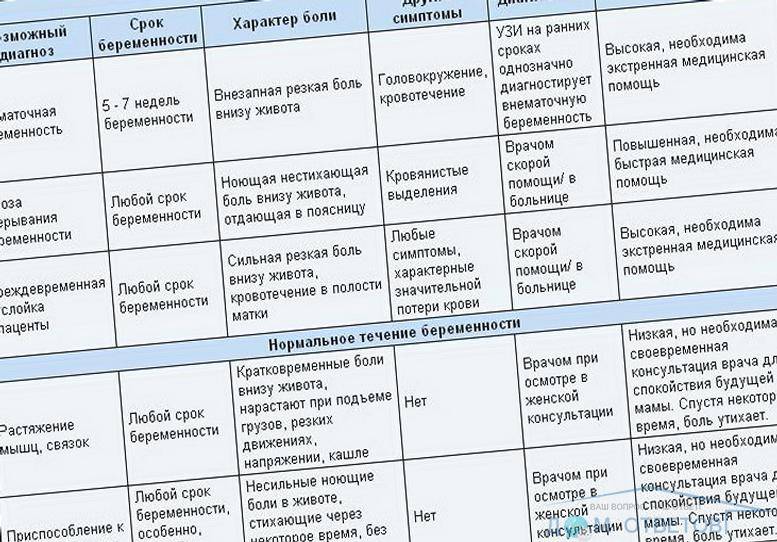
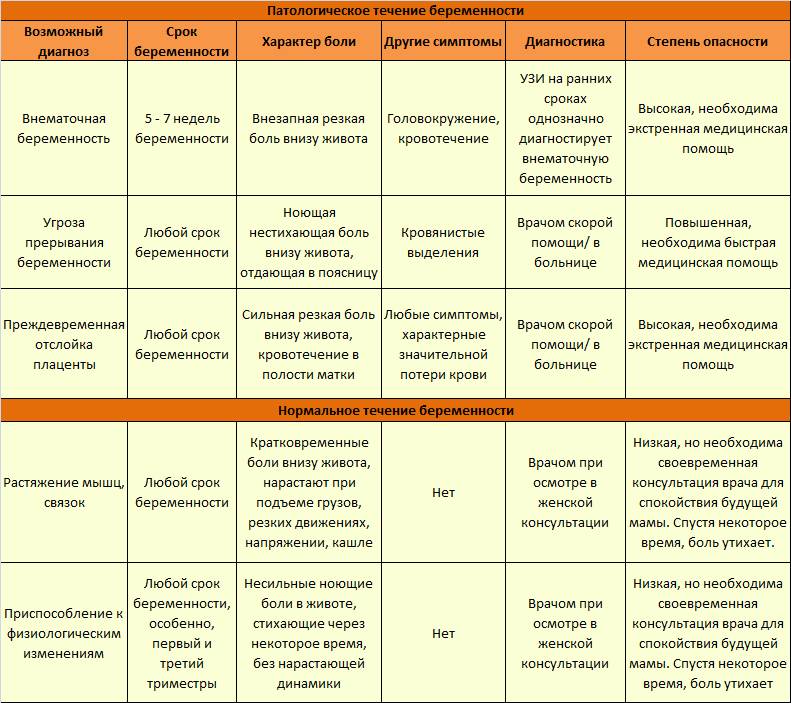
- Гипертонус матки. Такое состояние является наиболее распространенной причиной боли внизу живота на ранних сроках беременности. При гипертонусе матка становится «каменной», деформируется и мешает правильному расположению эмбриона в утробе. Это в свою очередь может привести к выкидышу. Гипертонус матки требует лечения и постоянного контроля со стороны врачей.
- Анэмбриония. С этой проблемой сталкиваются примерно пятнадцать женщин из ста. При анэмбрионии малыш становится нежизнеспособным на первых неделях беременности. Женщина кроме болевых ощущений может чувствовать недомогание, тошноту, рвоту, а вот такие симптомы, как токсикоз, набухание молочные желез, исчезают.
- Внематочная беременность. При несвоевременной диагностике это состояние может иметь негативные последствия для организма женщины и поставить под вопрос дальнейшие попытки забеременеть.
Когда делать первое УЗИ при беременности?
УЗИ – это плановая, обязательная диагностическая процедура, назначаемая каждой беременной женщине. В среднем УЗИ проводится три раза за весь период вынашивания ребёнка, хотя в ряде случаев (при наличии показаний) число таких обследований может быть и увеличено. Первое УЗИ при беременности (во сколько недель делается, что показывает, будет описано ниже) проводится в 1-м триместре и играет очень важную роль в диагностике ранних пороков развития плода, оценке рисков невынашивания беременности.
Для чего необходимо первое УЗИ?
УЗИ скрининг 1 триместра имеет следующие цели:
установление/опровержение факта беременности;
установление/исключение многоплодной беременности;
определение вида беременности – маточная/внематочная;
определение биометрических размеров плода, сравнение их с нормативными значениями;
оценка прошедшего процесса закладки основных внутренних органов (большее внимание уделяют сердцу);
оценка структуры сформировавшихся внутренних органов. Кроме этого, УЗИ скрининг 1-го триместра позволяет выявить первые маркеры наличия у плода генетической или хромосомной патологии. Для дальнейшего подтверждения (либо исключения) пороков развития наблюдающий врач назначает беременной женщине дополнительные обследования
Для дальнейшего подтверждения (либо исключения) пороков развития наблюдающий врач назначает беременной женщине дополнительные обследования
Кроме этого, УЗИ скрининг 1-го триместра позволяет выявить первые маркеры наличия у плода генетической или хромосомной патологии. Для дальнейшего подтверждения (либо исключения) пороков развития наблюдающий врач назначает беременной женщине дополнительные обследования.
Время первого УЗИ
При нормально протекающей беременности рекомендовано проходить первый УЗИ скрининг на 11-13-й неделе 1-го триместра. Но при возникновении потребности в получении дополнительной информации о развитии эмбриона, его прикреплении первичное ультразвуковое исследование может быть перенесено на более раннее время. К примеру, беременной женщине, перенёсшей ранее кесарево сечение, рекомендуют пройти первый УЗИ скрининг на 4-5-й неделе гестации. Это необходимо для того, чтобы точно определить место прикрепления хориона (будущая плацента), понять, насколько близко он прикрепился к рубцу на матке. Такая информация поможет понять, возможно ли сохранение беременности, есть ли риски невынашивания или в сложившейся ситуации лучше будет прервать беременность.
Обследования
Первый очевидный признак беременности — отсутствие месячных, но это уже четвертая или пятая акушерская неделя. Окончательно установить факт беременности и определить ее срок может врач на основании обследования. Врач-гинеколог наблюдает беременность все девять месяцев, следит за здоровьем будущей мамы и развитием ребенка. Своевременная диагностика развития плода и лабораторные исследования помогают вовремя заметить патологии и угрозы здоровью. На третьей неделе обследование может понадобиться, если женщина заранее готовилась к беременности и ее что-то беспокоит.
УЗИ плода. УЗИ на третьей неделе беременности по акушерским расчетам еще не информативное, его обычно назначают при специфических симптомах, чтобы исключить внематочную беременность. Врач может увидеть плодное яйцо и определить место его крепления, но провести диагностику развития эмбриона или определить его пол еще нет возможности. Ребенок на третьей неделе беременности размером всего 0,1–0,2 мм. Исследование позволит оценить состояние мышечной ткани матки и органов малого таза, а также спрогнозировать течение беременности. Увидеть, какой ребенок на третьей неделе, не получится, на фото видны только органы мамы.
Лабораторная диагностика. На третьей неделе происходит только оплодотворение зрелой яйцеклетки и большинство женщин не знает о наступившей беременности, поэтому обычно еще рано говорить об анализах и обследовании. Как только будущая мама заметит признаки «интересного положения», можно сделать тест в домашних условиях и записаться на прием к врачу-гинекологу в женской консультации. В поликлинике назначат первые медицинские исследования:
- общий анализ мочи;
- общий анализ крови;
- анализ кала;
- анализ крови на ВИЧ;
- анализ крови на ХГЧ.
Причины жалоб при воспалении в гинекологии
Мочеполовая система женщины достаточно уязвима. Без соблюдения правил гигиены и без предохранения от различных повреждений и инфекций, эти органы часто страдают от разных заболеваний. Подразделяются такие патологические процессы на такие типы:
Специфические инфекции женских половых органов — чаще всего они возникают из-за поражения возбудителями в результате передачи половым путём. Чаще всего это воспаления, связанные с венерическими болезнями:
- Хламидиоз
- Уреаплазмоз
- Микоплазмоз
- Гарднереллез
- Сифилис
- Гонорея
- Трихомониаз
- Генитальный герпес
- ВПЧ (вирус папилломатомы)
- ВИЧ (возбудитель: вирус иммунодефицита человека)
- Гепатиты (возбудитель: чаще вирус гепатита С)
Читать о заболеваниях, передающихся половым путем (ЗППП)
Профилактика болевого синдрома при беременности
Следующие советы помогут облегчить состояние женщины при дискомфорте в нижней части живота и пояснице:
- не переедать;
- проводить на свежем воздухе минимум четыре часа в день;
- включить в рацион продукты, облегчающие нагрузку на органы пищеварения, печень и почки;
- не принимать медицинские препараты, БАДы и даже витамины без назначения врача.
Стоит отметить, что все указанные выше рекомендации могут применяться только в том случае, когда причина боли на ранних сроках беременности выявлена и исключены всевозможные патологии и хронические заболевания.
 Новости на Блoкнoт-Волжский
Новости на Блoкнoт-Волжский
Лечение болей в животе при беременности
Если после осмотра и ультразвукового исследования будет выявлено, что неприятные ощущения имеют физиологическую природу, врач может порекомендовать женщине дополнительный отдых, прогулки на свежем воздухе, полноценное питание. Медикаментозная терапия в этом случае не требуется. Если же причина болей заключается в патологических процессах в организме, в обострении хронических заболеваний, беременной будет назначено необходимое лечение:
- при гипертонусе матки – препараты спазмолитического действия;
- при внематочной беременности – хирургическое вмешательство с последующей гормональной терапией;
- при воспалительных и инфекционных заболеваниях – лекарственные препараты, не влияющие на нормальное внутриутробное развитие плода.
Есть дополнительные неприятные симптомы
На протяжении всего срока, когда тянет низ живота при беременности(даже в период покоя), и появляются дополнительные тревожные симптомы (жжение, боль, гнойные и кровянистые выделения, зуд, сыпи, отеки, увеличение лимфоузлов, проблемы со стулом и мочеиспусканием) обязательно нужно поставить в известность своего врача.
- Инфекции
Все вышеуказанные симптомы могут быть предвестниками половых инфекций, инфекций выделительной системы, ведь женский организм переживает перестройку, при которой он становится уязвим. Различного рода микроорганизмы и грибки способны разрушить нормальную микрофлору. Чтобы все системы работали эффективно и сбои никаким образом не сказались на развитии плода, нужно, чтобы лечение было назначено вовремя. Врач проводит дополнительную диагностику, проводит корректировку диеты, назначает щадящее (для плода) лечение.
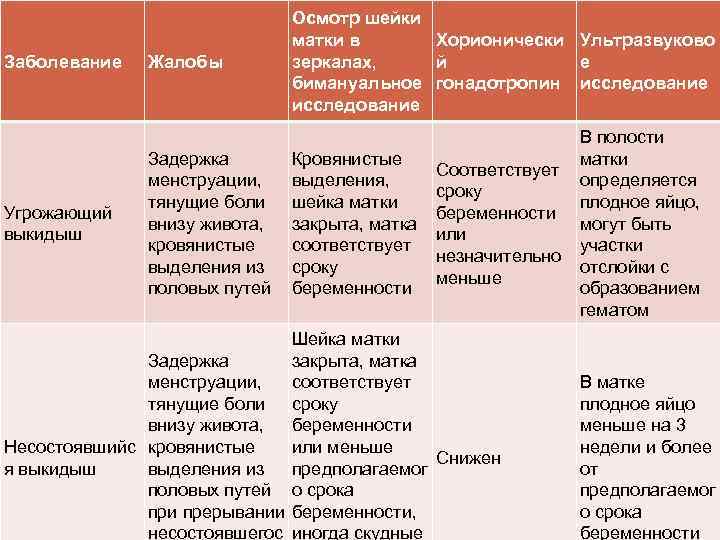
Внематочная и замершая беременность
Если оплодотворенная яйцеклетка не достигает тела матки, чтобы дальнейшее развитие плода происходило по всем биологическим канонам, то имеет место быть внематочной беременности. Такая беременность самопроизвольно прерывается через определенное время. Примерно то же самое происходит и при замершей беременности. Гибель плода может быть спровоцирована инфекциями или же являться следствием генетических или эндокринных отклонений.
Отслоение плаценты
Кровянистые выделения или даже открывшееся кровотечение может быть вызвано отслоением плаценты, и способно привести к потере плода.
Стрессы, скачки артериального давления, травмы, патологии и еще множество факторов, вызывающих отслоение плаценты.
Своевременное обращение к врачу и последующая госпитализация способны вовремя предотвратить тяжелые последствия. Все патологии беременности диагностируются путем проведения анализов и ультразвуковой диагностики.
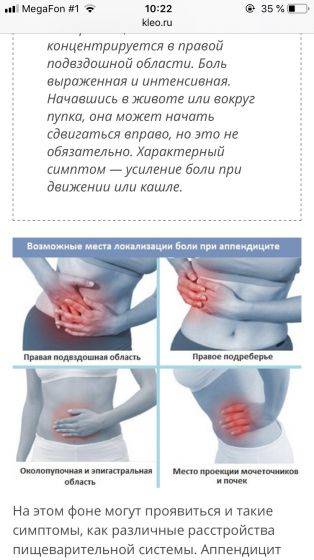
Аппендицит
Даже банальный аппендицит на начальном этапе способен вызывать тянущие ощущения, но если появляется тошнота или рвота — нужно обращаться к врачу.
Когда обращаться к врачу?
Незамедлительная помощь специалиста может понадобиться в том случае, если на ранних сроках беременности живот болит очень сильно или же дискомфорт сопряжен со следующей симптоматикой:
- боль острая, носит нарастающий характер и не проходит после принятия лежачего положения;
- болевой синдром сопровождается схватками различной интенсивности;
- наблюдается тошнота, рвота, нарушения в функционировании желудочно-кишечного тракта, снижение аппетита;
- появились кровянистые выделения из половых путей;
- болевые ощущения усиливаются при пальпации.
Указанные выше симптомы нельзя отнести к физиологической норме. Они свидетельствуют о патологических процессах, происходящих внутри организма.
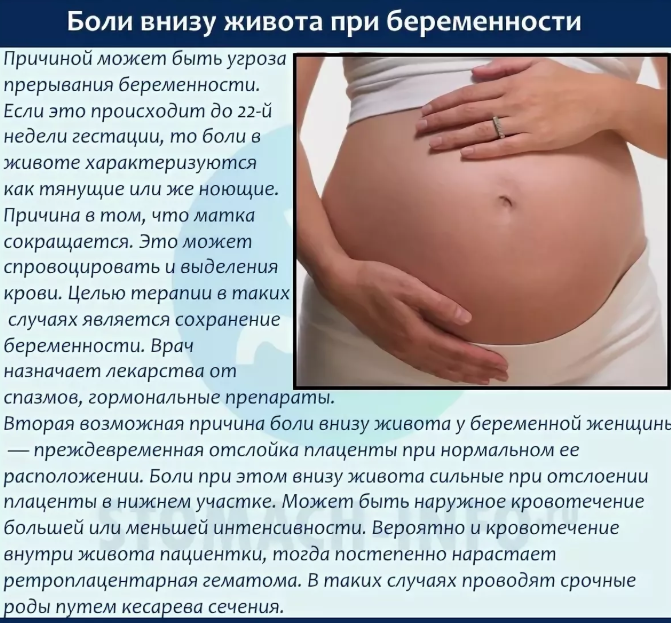
Опасные тянущие боли при беременности
Патологические боли, при отсутствии своевременной медицинской помощи, зачастую угрожают беременности. Далее рассмотрим признаки опасных тянущих болей:
- Тянущие боли внизу живота сопровождаются болевыми ощущениями в области поясницы;
- Вместе болью возникают схваткообразные ощущения в животе и дискомфорт. Тянущая боль может сопровождаться кровянистыми выделениями (это уже явный симптом начавшегося выкидыша);
- Появляется слабость, общее недомогание, кружится голова;
- Тянет низ живота, появляется боль и давление в заднем проходе, либо затрудненное мочеиспускание.
Иногда постоянно тянущие боли возникают по причине тонуса и гипертонуса матки
Игнорировать их нельзя ни в коем случае, так как они тоже могут стать причиной выкидыша, чтобы этого не произошло, важно незамедлительное обращение к врачу должно. Скорее всего, за этим последует госпитализация и курс сохраняющей терапии
Ни в коем случае не отказывайтесь от госпитализации! Ведь доктор должен регулярно наблюдать за вами, за состоянием ребёнка!
Тревожные симптомы
В первые недели зарождения новой жизни существует опасность внематочной беременности или выкидыша. Также ослабление иммунитета мамы в период имплантации эмбриона может привести к обострению хронических заболеваний и снизить сопротивляемость инфекциям.
Боль внизу живота. При условии нормального протекания беременности боль внизу живота на этом сроке может быть связана с процессом крепления бластоцисты к стенке матки. Такая боль чаще остается вообще не замеченной и ничем не угрожает. Боль, которую можно отнести к тревожным симптомам, сопровождается резкими спазмами с нарастающей интенсивностью. Если остро болит живот, необходимо сразу обратиться к врачу, сильная боль может быть симптомом внематочной беременности.
Боль в груди. Болевые ощущения в груди — один из первых признаков состоявшейся беременности. Особенно чувствительными становятся соски. Повышенная чувствительность молочных желез связана с гормональными изменениями организма, а болезненные ощущения – с набуханием груди. Такая боль приносит дискомфорт, который можно компенсировать правильным бельем, и не является причиной для беспокойства.
Выделения. На третьей неделе беременности допустимы незначительные кровянистые разводы на нижнем белье. Такие выделения сопровождают имплантацию эмбриона в эндометрий. Процесс длится около двух суток, после чего выделения полностью прекращаются. Следует более внимательно отнестись к выделениям ярко-красного или алого цвета. Такой цвет может указывать на кровотечение, в том числе в случае отторжения плодного яйца в матке.

Повышение температуры. У беременной женщины естественным образом снижается иммунитет, чтобы материнский организм не отторгал плодное яйцо как чужеродный элемент. При этом снижается защита от инфекций и вирусов. Но значительное повышение температуры — тревожный симптом.
- Повышение температуры до значений 37,0–37,2 °C на первых неделях беременности рассматривается как вариант нормы. Небольшое повышение температуры тела на раннем сроке связано с усиленной выработкой прогестерона во время овуляции, которая продолжается и после оплодотворения яйцеклетки.
- Повышение температуры до значений 37,5 °C и выше может свидетельствовать об инфекции или простуде. В этом случае необходима консультация врача. Специалист правильно подберет терапию и даст рекомендации по профилактике заболеваний.