КАКИЕ КОЖНЫЕ ПРОБЛЕМЫ НАБДАЮТСЯ ВО ВРЕМЯ БЕРЕМЕННОСТИ
Во время вынашивания ребенка будущая мама может столкнуться с такими кожными проблемами, как:
- повышенная сухость;
- ощущение стянутости, особенно после мытья рук, умывания и принятия душа;
- повышенная чувствительность кожи, склонность к раздражению;
- шелушение;
- высыпания (акне, крапивница и др.);
- зуд;
- образование темных растяжек (стрий);
- гиперпигментация;
- покраснение, образование пятен различного размера и формы;
- в тяжелых случаях – растрескивание кожи, присоединение гнойной инфекции.
Ксероз и дерматит в большинстве случаев проявляются в первой половине беременности. Лишь у 25% пациенток первые симптомы развиваются после 26-ой недели гестации.
При диагностике врач обращает внимание на локализацию, окраску и форму сухих участков, сопутствующие признаки.
Сопутствующие симптомы
Естественный процесс сопровождается характерными симптомами, такими как:
- образование растяжек;
- возникновение зуда;
- изменение цвета.
В третьем триместре пупок начинает темнеть, кроме того, по центру живота формируется полоса темного оттенка. Такие процессы вызваны гормональной перестройкой организма беременной женщины. Избавляться от потемнений кожи не имеет смысла, так как кожа самостоятельно восстанавливает свой цвет по прошествии нескольких недель после рождения ребенка.
Однако если кожа в области пупка приобрела синюшный оттенок — это повод для беспокойства и обращения к врачу. Такое изменение оттенка бывает свидетельством развития грыжи. Также синий окрас кожи — симптом таких патологий, как цистит, замершая беременность, аппендицит, обвитие плода. Если это сопровождается дискомфортом, необходимо срочно посетить лечащего врача и пройти дополнительное обследование.
ЭФФЕКТИВНОЕ ЛЕЧЕНИЕ
Основной задачей при лечении ксероза является восстановление водно-липидного барьера. Для этой цели применяются эмоллиенты, или эмоленты. Компоненты, которые входят в их состав, можно разделить на несколько групп:
- гидрофильная или липофильная основа (натуральные масла, жиры, гели) – восстанавливают защитный слой, препятствуют потере воды и растрескиванию эпидермиса;
- увлажняющие ингредиенты (мочевина, глицерин, молочная кислота и др.) – удерживают влагу и доставляют ее в глубокие слои кожи;
- физиологические липиды (триглицериды, церамиды) – восстанавливают роговой слой и жировой барьер;
- противовоспалительные и вспомогательные вещества (аминокислоты, витамины и провитамины, антиоксиданты);
- технологические компоненты (эмульгаторы, натуральные консерванты и др.).
При псориазе, контактном и атопическом дерматите дополнительно назначаются другие средства:
- мази и системные препараты на основе глюкокортикоидов;
- антигистаминные средства;
- цитостатики;
- иммунодепрессанты;
- витаминные добавки;
- транквилизаторы, успокоительные препараты;
- антибиотики (при вторичной инфекции).
Во время беременности применяются только наиболее щадящие медикаментозные препараты. Системная гормональная терапия, цитостатики и некоторые антибиотики находятся под строгим запретом.
Безопасным и эффективным средством для лечения сухой и атопичной кожи является «Эмолиум». Эмоленты этой серии содержат натуральные растительные масла, триглицериды, витамины, аминокислоты и другие полезные компоненты, которые купируют воспаление и восстанавливают водно-жировой слой.
Увлажняющий комплекс состоит из мочевины и гиалуроновой кислоты. Первое вещество обеспечивает глубокое проникновение воды в кожу, а второе – удерживает ее на поверхности, препятствуя испарению.
Что делать, если во время беременности развился геморрой
Болезнь не сразу сопровождается выраженной клинической симптоматикой, начальные ее проявления часто остаются незамеченными. Такие признаки геморроя, как дискомфорт и жжение в области прямой кишки, женщина может списывать на беременность и не обращаться за медицинской помощью. В результате заболевание прогрессирует и приводит к другим серьезным осложнениям, которые могут существенно усложнить процесс родов. Поэтому беременная женщина должна внимательно следить за своим здоровьем и при любых изменениях обращаться к специалисту. Геморрой уже давно перестал быть деликатной проблемой, которую нужно скрывать и стесняться рассказать о ней врачу, куда более опасны последствия, которые могут повлиять и на состояние здоровья матери и на развивающийся организм ребенка.
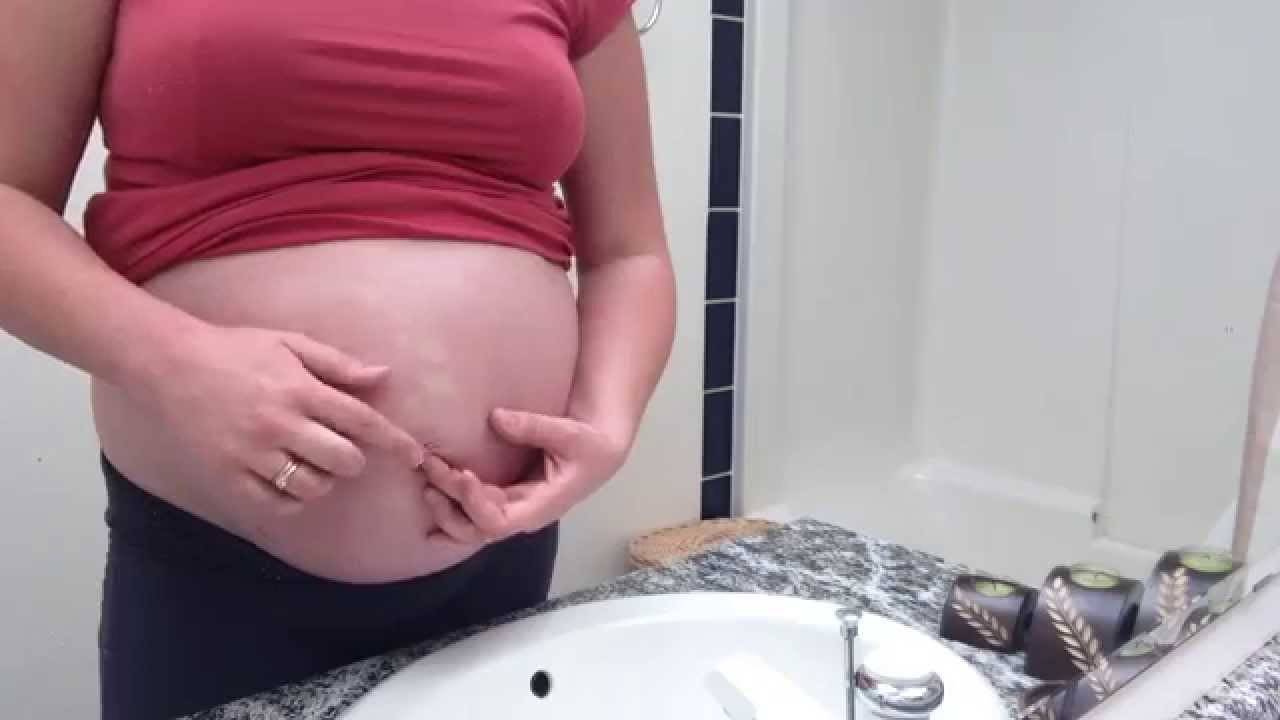
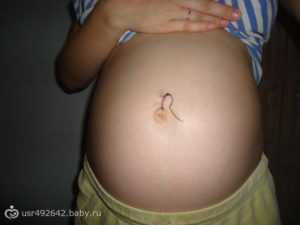
Почему у беременной чешется пупок
Растяжки
Обычно это связано с растяжением кожи, что, в свою очередь, ведет к появлению розоватых полос в области пупка, которые и становятся причиной зуда. Чтобы снять зуд, рекомендуется пользоваться детским маслом, а для сокращения количества растяжек использовать специальный крем.
Аллергия
Причина, по которой чешется пупок при беременности, может быть связана с аллергией на продукты питания, медикаменты, косметику, бытовую химию, волокно и прочее. При этом кроме зуда вокруг пупка у беременной появляется сыпь и покраснение.
Инфекция
При контакте с пораженной поверхностью и в случае несоблюдения правил гигиены беременную может беспокоить грибковая инфекция, которая также характеризуется появлением красных пятен, ороговевших чешуек и зудом в области мокнущего пупка. Хотя такое явление встречается не часто, игнорировать его нельзя, и при наличии характерных признаков необходимо посетить дерматолога.
Другие заболевания
Опасными для здоровья беременной считаются холестаз или гепатоз – болезненные состояния, возникающие вследствие застоя желчи в организме, что ведет к сбою в работе печени. Как ни странно, но признаком этих заболеваний является сильно зудящий, особенно по ночам, пупок при беременности, в совокупности с тошнотой, головокружением, рвотой, дестабилизацией давления и прочим.
Факторы риска варикоза при беременности
Варикозное расширение вен считается заболеванием с наследственной предрасположенностью . Если мать или бабушка страдали во время беременности варикозом, у женщины резко возрастает риск возникновения данной болезни.
Частота варикозного расширения вен увеличивается с возрастом, прибавкой веса и каждой последующей беременностью. Если женщина носит близнецов или тройняшек, риск заболеть варикозом у беременных на ногах возрастает вдвое.
Образ жизни и особенности работы (долгие часы стояния на ногах или неподвижного сидения) могут также провоцировать варикозное расширение вен.
Особенности профилактики
Обычно профилактика подразумевает ряд мероприятий, которые исключают или минимизируют воздействие предрасполагающих факторов. Понятно, что остановить рост плода и избежать повышения внутрибрюшного давления во время родов невозможно, однако некоторые действия могут внести свой вклад в предупреждение геморроя. К базовым рекомендациям можно отнести:
- Двигательная активность. Для того, чтобы избежать застоя крови в малом тазу, необходимо ежедневно совершать пешие прогулки, в зависимости от срока беременности выполнять физические нагрузки (гимнастика, бассейн), заниматься йогой и др.
- Правильное питание. Присутствие в рационе достаточного количества клетчатки, белков, жиров и углеводов, а также употребление необходимого количества обычной воды позволит нормализовать перистальтику кишечника и предотвратить развитие запоров.
- Необходимо исключить ситуации, которые могут быть связаны с увеличением внутрибрюшного давления. Например, рекомендуется избегать подъема тяжестей, а при походе в туалет стараться сильно не тужиться.
На этапе планирования беременности необходимо пройти максимально полное медицинское обследование и проконсультироваться с врачами, среди которых должен быть проктолог. Показаться специалисту нужно в обязательном порядке, если у ближайших родственников уже был выявлен геморрой. Может оказаться так, что болезнь уже начала развиваться и тогда можно будет устранить ее проявления просто и быстро.
Опасные симптомы и болезни
К опасным нарушениям, которые можно выявить, если осмотреть пупок при беременности, относятся аппендицит, грыжа пупка, кишечная непроходимость. Именно при данных заболеваниях боль локализуется сначала в области пупка, а потом переходит на другие зоны.
Грыжу можно узнать по следующим признакам:
- образование шишки прямо на пупке или рядом;
- ощущение пустоты, если надавить на центр живота;
- тошнота вместе с запорами;
- выпячивание пупка при кашле или натуживании.
Аппендицит можно распознать по острой боли, которую невозможно остановить и терпеть. Сопутствующими симптомами являются: тахикардия, холодный пот, высокая температура. Боль начинается в центре и уходит вправо.
Смещение органов при беременности
Кишечные инфекции развиваются очень быстро, резко нарастает боль в животе и появляется рвота. Возможно повышение температуры, которая усиливает тонус гладкой мускулатуры, что опасно выкидышем или ранними родами.
Обострение заболеваний органов ЖКТ – гастрит, гастродуоденит. Наступает нарушение пищеварения, тошнота, запор и жжение в грудине. Гастрит и холецистит преимущественно обостряются на среднем и позднем сроке вынашивания.
ХАРАКТЕРНЫЕ СИМПТОМЫ
- В зависимости от вида дерматита симптомы будут разными:
- Для контактного характерно появление сыпи на определенном участке, который контактировал с раздражителем. Также развивается общая слабость, возникают небольшие волдыри.
- При аллергическом возникают покраснения кожных покровов, образуются пузырьки, появляется зуд. Подобные симптомы развиваются в месте контакта с аллергеном.
- При себорейном появляются чешуйчатые пятна там, где локализовано большое количество сальных желез. Кожа шелушится, краснеет, появляется перхоть.
- При атопическом дерматите появляется зуд разной степени интенсивности. В двух третях экзематозные высыпания локализуются на характерных для АтД участках кожного покрова — на шее, лбу, на руках и ногах (сгибательные складки). В остальных случаях папулезные высыпания могут появляться на коже живота или других частях тела.
Зуд при перечисленных патологических состояниях иногда бывает настолько сильным, что нарушает сон беременной и сильно сказывается на ее общем самочувствии.
Профилактика короткой пуповины
Так как эффективного лечения этой патологии на данный момент нет, врачи рекомендуют снизить риск ее развития еще при планировании беременности. Если с наследственными физиологическими особенностями собственного организма женщина поделать ничего не может, то ей вполне под силу следующие действия:
- Исключить курение, употребление алкоголя и наркотических веществ, которые могут вызвать нарушение развитие плацентарного аппарата;
- Предотвратить гиперактивность плода, уменьшив потребление таких стимулирующих продуктов, как кофе, какао, шоколад и т. д.;
- Чаще бывать на свежем воздухе, чтобы максимально насыщать собственную кровь свежим кислородом, что позволит хотя бы частично компенсировать возможную гипоксию плода;
- Не контактировать с токсичными химическими веществами (лаками, красками, промышленными газами и т. д.) в период подготовки к беременности и вынашивания плода;
- Исключить или максимально сократить стрессовые ситуации – например, сменить работу, уехать на время из опасного городского района и т. д.;
- Сделать свой рацион более разнообразным, богатым на витамины и другие полезные вещества – особенно на соединения железа и магния, которые улучшат насыщаемость крови кислородом;
- Исключить большие физические нагрузки и травмы, так как они могут привести к гипердинамии плода и обвитию вокруг него пуповины.
Регулярное прохождение плановых медицинских осмотров во время беременности позволяет на ранних сроках диагностировать возможную патологию. Если у будущей мамы есть родственники, родившиеся с короткой пуповиной, или у нее самой была эта аномалия, рекомендуется пройти обследование у генетика.
При подозрении на короткую пуповину у плода важно воспользоваться качественной медицинской помощью. Предоставить ее могут только в лицензированных клиниках, где работают квалифицированные врачи
Также от самой матери требуется полностью довериться лечащему доктору и тщательно исполнять его рекомендации. Не стоит бояться таких радикальных шагов как кесарево сечение – это давно отработанная и простая операция, которая существенно снижает вероятность осложнений.
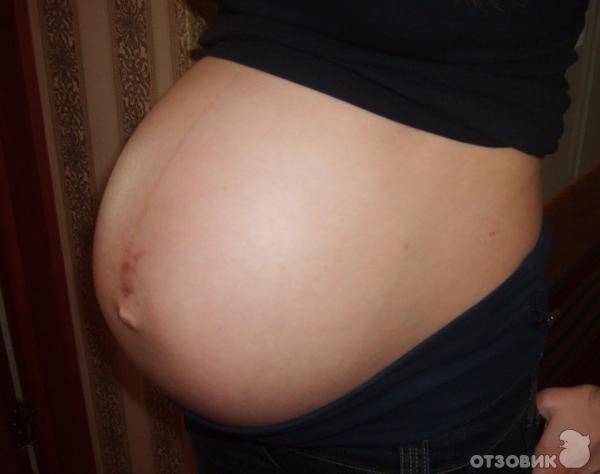
Вылез пупок при беременности — выясняем причины и последствия.

Беременность меняет не только женский организм изнутри, но и сказывается на внешности будущей мамы. И не всегда такие изменения желаемы и прекрасны. Одним из наиболее заметных внешних изменений женщины считается момент, когда вылез пупок при беременности. Всегда ли так бывает и на каком сроке происходит, расскажет наша статья.
День «Х» Большая часть будущих мам, наверное, и не вспомнит тот день, когда вылезает пупок во время беременности. Однако происходит это на определённом сроке. Примерно после 25 недель беременности живот начинает активно увеличиваться в размерах и пупочек начинает выпирать вместе с ним. Данное изменение всегда индивидуально и по–разному проявляется у женщин разной комплекции, возраста и даже расы. К примеру, у стройных мамочек, пупочек практически не выпирает слишком сильно, и после родов он сражу же, становится прежним. А вот у тех, кто набрал лишние килограммы, всегда вылезает пупок при беременности. В любом случае, это нормально, когда вылезает пупок у беременных. Почему вылезает пупок при беременности? Одной из причин, почему вылезает пупок при беременности, является растяжение живота. По мере увеличения плода и роста живота растягивается и кожа вокруг пупка. При этом женщина может чувствовать небольшую боль. Живот в этой области может чесаться, и нередко появляются растяжки. Если очень сильно вылез пупок при беременности, то это может свидетельствовать о развитии пупочной грыжи. В этом случае необходимо пользоваться специальными кремами от растяжек и носить дородовой бандаж, свести к минимуму проблемы с кишечником и побывать на консультации у хирурга. Если вы заметили, что пупок стал вылезать и это сопровождается не только болью, но и повышением температуры, необходимо обратиться к врачу, чтобы исключить возникновение инфекционных заболеваний. Пирсинг и беременность Пирсинг во время беременности прямо не противопоказан, но каждая разумная женщина непременно вынет сережку из пупка, едва заподозрив беременность. О необходимости вынуть сережку и не делать пирсинг во время беременности говорят и врачи, видя в этом опасность для плода. Из–за потенциальной возможности нагноения ранки женщина ставит под опасность жизнь и здоровье своего ребенка. Кроме того, женщина с пирсингом, сделанным во время беременности, рискует получить нарастающую и постоянно гноящуюся ранку. А та мамочка, которая не вынула сережку из пупочка, может столкнуться к родам с воспалением или разрывом. Однако все здесь сугубо индивидуально и закономерностей не выявлено. Всегда ли вылезает пупок при беременности? Как уже было сказано, пупок не всегда вылезает наружу во время беременности. Это зависит от многих факторов: количество беременностей и плодов, возраст и комплекция матери, размер плода, особенности строения внутренних органов женщины и многое другое. Если у вас вылез пупок наружу при беременности, то не пугайтесь, а наслаждайтесь этой смешной «пуговкой» на животе. После родов ваш животик постепенно станет прежним и пупочек спрячется обратно. Если он не вылез, то ничего страшного нет и в этом. Значит, вы стройны и не набрали много веса.

Арбузы при беременности Можно ли беременным есть арбуз? Таким вопросом задается каждая будущая мама, чья беременность выпала на сезон этих дивных плодов.

Выделения при внематочной беременности Внематочная беременность, наступающая в 2 случаях из 100, имеет место, когда оплодотворенная яйцеклетка не может попасть в полость матки.

Депиляция при беременности Современные женщины без пощады избавляются от нежелательных волос на теле в привычной жизни и не готовы отказаться от депиляции при беременности.
янв 02 2015 01:07 | Катеринка в Беременность
Диагностика короткой пуповины
Как уже упоминалось, эта патология в период беременности никак не сказывается на состоянии самой женщины, что существенно усложняет ее диагностику. Зачастую узнают о ней только непосредственно при родах, когда начинаются осложнения. Однако, короткая пуповина непосредственно сказывается на состоянии плода, и его изменения можно зафиксировать современными средствами диагностики:
- УЗИ. Ультразвуковое исследование позволяет получить визуальную картину пуповины, по которой можно судить о наличии на ней узлов и обвитий вокруг плода. К сожалению, этот метод не позволяет точно измерить длину пуповинного канатика и, следовательно, точно диагностировать патологию.
- УЗДГ. Ультразвуковая допплерография – это разновидность УЗИ, но фиксирующая параметры динамичных (движущихся) объектов, в то время как обычное УЗИ используется для изучения в основном статичных. Этот метод основан на том, что звуковые волны отражаются от движущихся объектов с изменением частоты. УЗДГ, в частности, позволяет определить скорость и направление кровотока в пуповинных сосудах. Однако, как и в предыдущем случае, это лишь косвенные признаки, которые не позволяют поставить точный диагноз.
- КТГ. Одним из проявлений короткой пуповины у ребенка является гипоксия, которая сопровождается сокращением его сердечных сокращений. Для измерения ЧСС эмбриона используется кардиотокография – разновидность ультразвуковой допплерографии, с помощью которой фиксируется сердцебиение. Помимо него, этот метод также позволяет измерить частоту маточных сокращений. Синхронизируя эти два показателя, врач может судить о состоянии хронической гипоксии плода и, следовательно, о возможном наличии короткой пуповины.
- Гинекологический осмотр. Стандарт этой процедуры включает визуальное изучение шейки матки, по которой можно судить о положении плода, а также УЗДГ, с помощью которого отслеживается его сердцебиение. Практика показывает, что на гинекологическом осмотре довольно часто выявляются косвенные признаки короткой пуповины.
Недостаток всех указанных способов диагностики короткой пуповины в том, что они не дают точного результата. Однако, сочетая их друг с другом, врач может с достаточно высокой долей вероятности поставить верный диагноз короткой пуповины.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
ПРИЧИНЫ РАЗВИТИЯ
Происхождение специфических поражений кожи, проявляющихся при беременности, продолжают представлять интерес для исследователей. Большинство акушеров-гинекологов склоняются к тому, что такие кожные заболевания возникают из-за естественной гормональной и иммунной перестройкой во время беременности.
К основным причинам дерматозов относят:
- Повышение активности Th2. Коррекция защитных сил у беременных необходимы для того, чтобы организм женщины не отторгал плод. В результате сложных механизмов иммунного ответа образуются аллерген-специфические Ig-антитела, а также увеличивается число эозинофилов. Это хорошая основа для обострения или первичного формирования атопического дерматита.
- Нарушение целостности соединительной ткани. По мере роста живота ткани растягиваются, а соединительнотканные волокна повреждаются. Иммунные клетки воспринимают фрагменты эластина и коллагена как аллергены. В результате развивается аутоиммунная реакция с появлением сыпи на коже.
- Наследственная предрасположенность. Часто атопические кожные заболевания наследуются от родителей и уже на генетическом уровне заложена возможная аллергическая реакция на ряд антигенов.
Также на беременных распространяются такие общие причины развития дерматитов: пребывание в стрессовом состоянии, механические травмы кожных покровов, попадание аллергена в системный кровоток, контактирование с внешними раздражителями.
КОГДА БЫВАЮТ ОБОСТРЕНИЯ
Атопический дерматит при беременности диагностируется в 50% или более случаев поражения кожных покровов во время гестации. На его течение или обострение могут влиять многие факторы. Как будет протекать атопический дерматит (АтД) во время беременности спрогнозировать достаточно сложно.
На фоне беременности атопия ухудшается в более половине случаев у будущих мам, страдающих такой формой дерматита. У 24% патология остается в стабильном состоянии. А у 24-25% счастливец состояние кожных покровов при хроническом АтД наоборот улучшается. Особенно часто обострение происходит на сроке до 20 недель беременности.
Обострение заболевания при беременности вызывает следующее:
- угнетается клеточный иммунитет, а гуморальный нарастает;
- усиливается циркуляция крови в коже, что способствует появлению зуда и/или отеков;
- повышается сывороточный прогестерон, а также другие гормоны, усиливающие кожную чувствительность;
- нерегулярный стул, запоры провоцируют хроническую эндогенную интоксикацию.
На фоне гестоза в I триместре беременности обычно обостряется АтД. Во II триместре чаще возникает аллергический ирритантный, токсико аллергический дерматит. А для III триместра характерно появление специфических дерматозов.
В отдельных случаях, на фоне угнетения иммунитета, при беременности возможно улучшение состояния АтД, но чаще всего патология усугубляется.
Симптомы варикозного расширения вен у беременных
У некоторых женщин слегка опухшие, извитые, разноцветные вены на ногах – просто косметическая проблема. У других варикоз при беременности провоцирует неприятные симптомы – отечность, боль или выраженный дискомфорт в ногах. У всех женщин, имеющих варикозное расширение вен на ногах, это ключевой признак варикозной болезни. Если ее не лечить, поражение вен может привести к серьезным осложнениям, включая тромбы, флебиты и трофические язвы. Кроме того, повышается риск смертельного осложнения – ТЭЛА (тромбоэмболия легочной артерии).
На протяжении всей беременности нужно следить за появлением признаков варикоза:
- отеки в области голеней и лодыжек, ступней;
- спазмы или болезненность в области бедра или голени;
- усталость, возникновение тяжести в ногах;
- беспокойство, особенно ночью, желание постоянно двигать ногами;
- зудящая, сухая или бледная кожа на ногах, ощущение жжения;
- извитые, проступающие «звездочки», более крупные извитые вены;
- язвочки на голенях или лодыжках, которые долго заживают или вообще не заживают;
- боль в ногах, которая проходит, когда женщина ходит или поднимает ноги.