Лечение острого трахеита
Лечить острый трахеит необходимо под контролем специалиста. В некоторых случаях требуется дополнительное обследование для уточнения причины и характера заболевания.
Основными задачами являются:
воздействие на причину заболевания. Сюда включают купирование аллергической реакции, ликвидацию инфекции, удаление инородного тела, избегание действия провоцирующих факторов;
облегчение откашливания, перевод сухого кашля во влажный;
уменьшение выраженности воспаления;
устранение фоновых и отягчающих течение трахеита состояний: недостатка витаминов, истощения, ослабленного иммунитета;
уменьшение выраженности интоксикации и (при необходимости) снижение температуры тела
Важно помнить, что лихорадка является естественным механизмом борьбы с инфекцией. Поэтому не стоит злоупотреблять жаропонижающими средствами
Они могут улучшить самочувствие, но не влияют на течение болезни.
Неосложненные формы трахеита допустимо лечить в амбулаторных условиях. А вот тяжелые случаи заболевания могут потребовать госпитализации
Особое внимание уделяется лечению ослабленных и пожилых пациентов, особенно если они по состоянию здоровья не способны к самостоятельному передвижению, ведь трахеит у них достаточно легко переходит в трахеобронхит и даже пневмонию.Лечение проводится комплексно, с использованием лекарственных препаратов и немедикаментозных методов. Не стоит прерывать терапию после улучшения состояния, необходимо соблюдать рекомендованные врачом сроки приема лекарств
Виды пороков сердца
В большинстве случаев, пороки сердца поражают клапанный аппарат. Появившиеся в результате этой патологии осложнения могут стать причиной ранней потери трудоспособности и даже смерти.
Основная роль клапанного аппарата – свободно пропускать кровь через себя при сокращении сердца и задерживать обратное движение крови через клапан при расслаблении, сохраняя ритмичный и непрерывный поток крови. Дефектные клапаны перестают полноценно выполнять эту работу и функции, из-за чего кровь с трудом поступает через суженный клапан в полость сердца и в полной мере не покидает камеры или поступает обратно через закрытый клапан.
Приобретенные пороки сердца:
- недостаточность клапана (неполное смыкание створок или повреждение створок) – вызывает обратный ток крови;
- стеноз клапана (сужение просвета между открытыми створками) – затрудняет кровообращение;
- пролабирование (выпячивание) клапана, в результате чего его створки выбухают в сердечную полость, и часто происходит обратный ток крови вследствие недозакрытия клапана.
В кардиологической практике часто встречаются комбинированные и сочетанные пороки, при которых поражены сразу несколько клапанов.
Чаще всего от аномальных изменений страдают митральный (митральный порок сердца) и аортальный (аортальный порок сердца) клапаны сердца.
Врожденные пороки сердца:
- дефект межпредсердной перегородки;
- дефект межжелудочковой перегородки;
- открытый артериальный проток;
- транспозиция (нарушение положения) крупных магистральных сосудов;
- коарктация аорты;
- стеноз легочной артерии и др.
Врожденные пороки сердца могут встречаться как по отдельности, так и в комбинациях друг с другом. Так, сочетание гипертрофии правого желудочка, транспозиции аорты, дефекта межжелудочковой перегородки и стеноза выходного тракта правого желудочка носит название тетрады Фалло (или синего порока сердца).
1
Рентгенография при пороках сердца
2
Диагностика пороков сердца с помощью рентгена
3
УЗИ при пороках сердца
Лечение тахикардии у детей и подростков
Если приступ учащённого сердцебиения сопровождается выраженной симптоматикой, перед приездом скорой помощи необходимо предпринять меры, которые позволят облегчить состояние ребёнка:
- произвести лёгкий массаж в области брюшины;
- вызвать у больного рвотный эффект;
- попробовать оказать небольшое давление на глазные яблоки.
Такая первая неотложная домашняя помощь обычно купирует у детей приступ синусовой или пароксизмальной тахикардии. Если же симптомы учащённого сердцебиения наблюдаются у новорождённого, необходимо обеспечить доступ к малышу свежего воздуха, а на область лба положить охлаждённое полотенце. До приезда врача такие несложные процедуры позволяют уменьшить симптоматику аритмии.
Детям старшего возраста допускается дать несколько капель «Корвалола» или «Валокардина».
Медикаментозное лечение при детской тахикардии назначает только кардиолог на основании проведения диагностических процедур, позволяющих определить степень патологии и причину её возникновения.
При тахикардии II степени терапия приступов заключается в приёме успокоительных медпрепаратов, лекарств, содержащих валериану, БАДов и витаминных комплексов.
Наличие сердечно-сосудистых проблем – основание для назначения сердечных гликозидов, при диагностировании анемии в схему лечения включают железистые препараты.
Обычно патологическая аритмия исчезает после курсового лечения заболевания, вызвавшего сбои в сердечном ритме. В частности, высокая температура при простудных заболеваниях является причиной длительного учащённого сердцебиения, и спад температуры автоматически приводит в норму и ЧСС.
Детям старше семи лет при диагностировании синусовой тахикардии, спровоцированной неврогенными факторами, назначают седативные медпрепараты («Седуксен», «Люминал»). Для меньшей возрастной группы наиболее подходящими будут гомеопатические препараты.
Симптомы тахикардии у детей
Если короткие и легкие приступы нарушения сердечного ритма возникают у годовалых детей и продолжаются первые 4 года жизни — волноваться не стоит, растущему организму просто не хватает кислорода. Но если учащенное сердцебиение у ребенка повторяется и в 10 лет — родители должны показать его кардиологу
Важно отметить также, что если приступ тахикардии у ребенка независимо от его возраста длится более 10 минут, это может стать причиной нарушения функций сердца. Симптомы учащенного сердечного ритма у детей таковы:
- учащенный пульс;
- кашель;
- одышка;
- боль в груди;
- вялость;
- побледнение кожных покровов;
- головокружение;
- тошнота;
- потеря сознания.
https://youtube.com/watch?v=0RuMF3iIvLM
Что это такое
Тахикардией называют состояние, при котором увеличивается частота сердечных сокращений. При синусовой форме показатель увеличивается на 10–60% выше возрастной нормы.
Этот тип тахикардии развивается, если происходит неправильная генерация импульсов синусового узла, который контролирует сердечный ритм, или нарушается проведение импульсов от узла к желудочкам.
Различают три степени синусовой тахикардии у ребенка — легкая (умеренная), средняя и выраженная.
| Степень | Отклонение от нормы (%) |
| І, или умеренная | 10–20 |
| ІІ, или средняя | 21–40 |
| ІІІ, выраженная | 41–60 |
Для каждой возрастной группы существует своя норма сердечных сокращений, или ЧСС.
| Возраст, лет | Норма ЧСС (ударов в минуту) |
| новорожденные | 140–160 |
| 6 месяцев | 130–135 |
| 1 | 120–125 |
| 2 | 110–115 |
| 3 | 105–110 |
| 5 | 100–105 |
| 8 | 90–100 |
| 10 | 80–85 |
| после 12 | 70–75 |
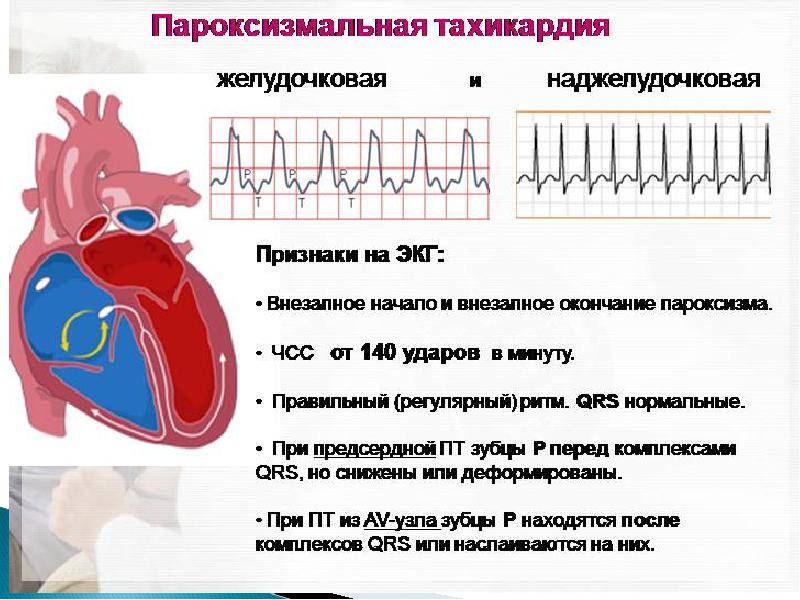
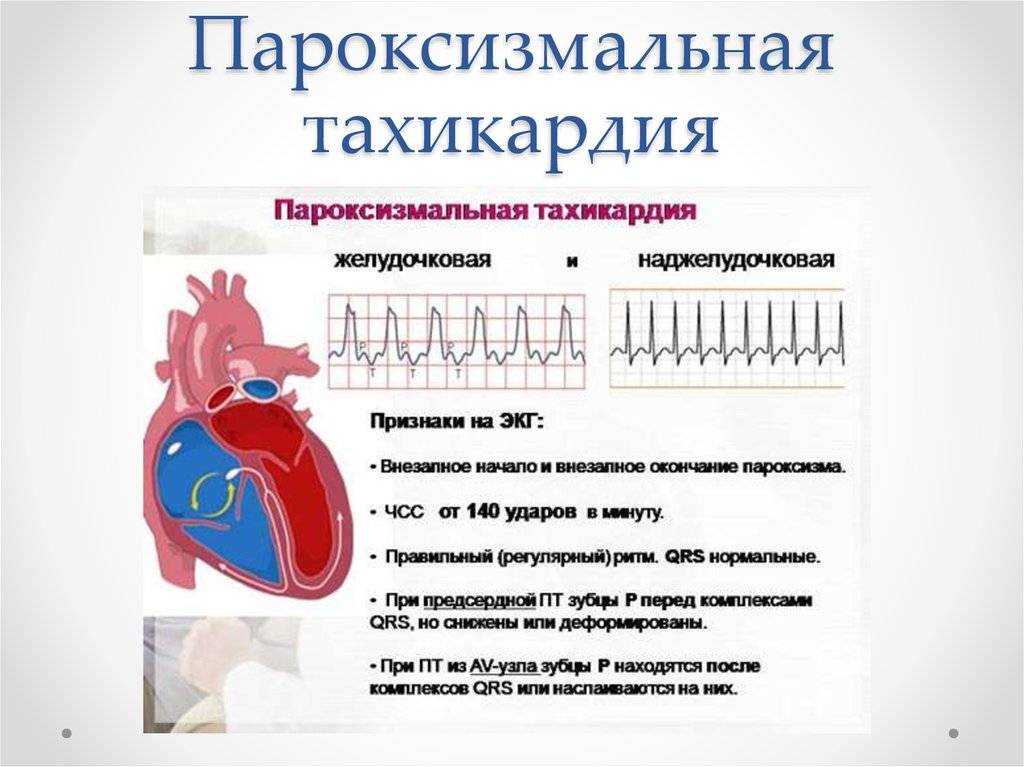
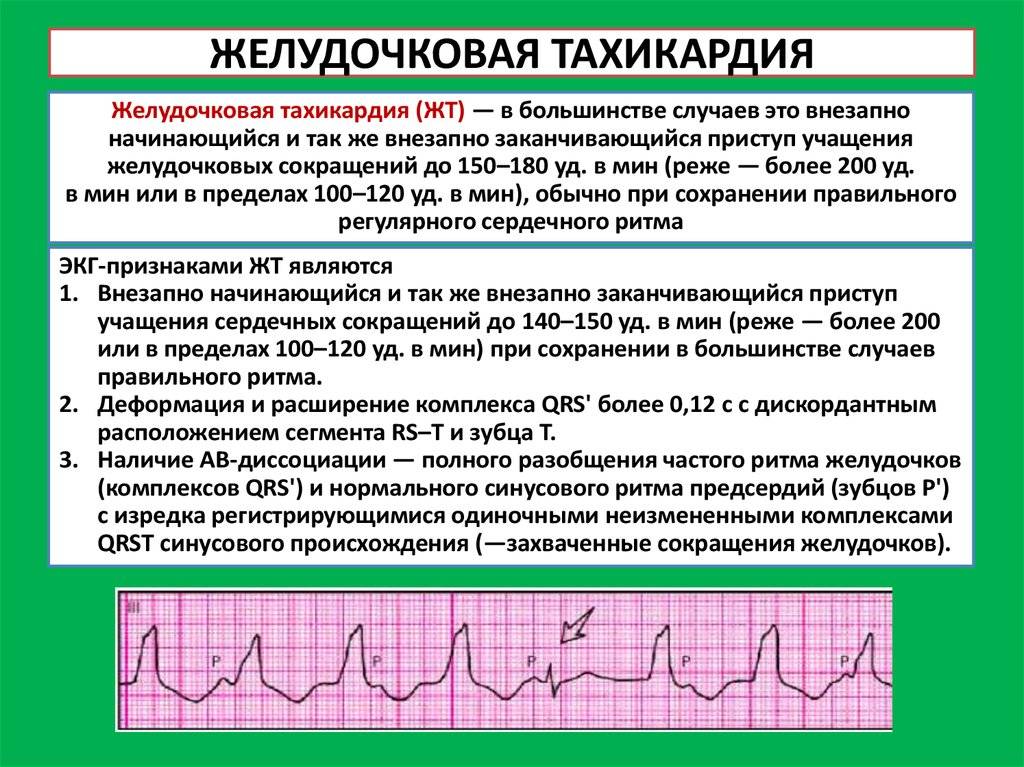
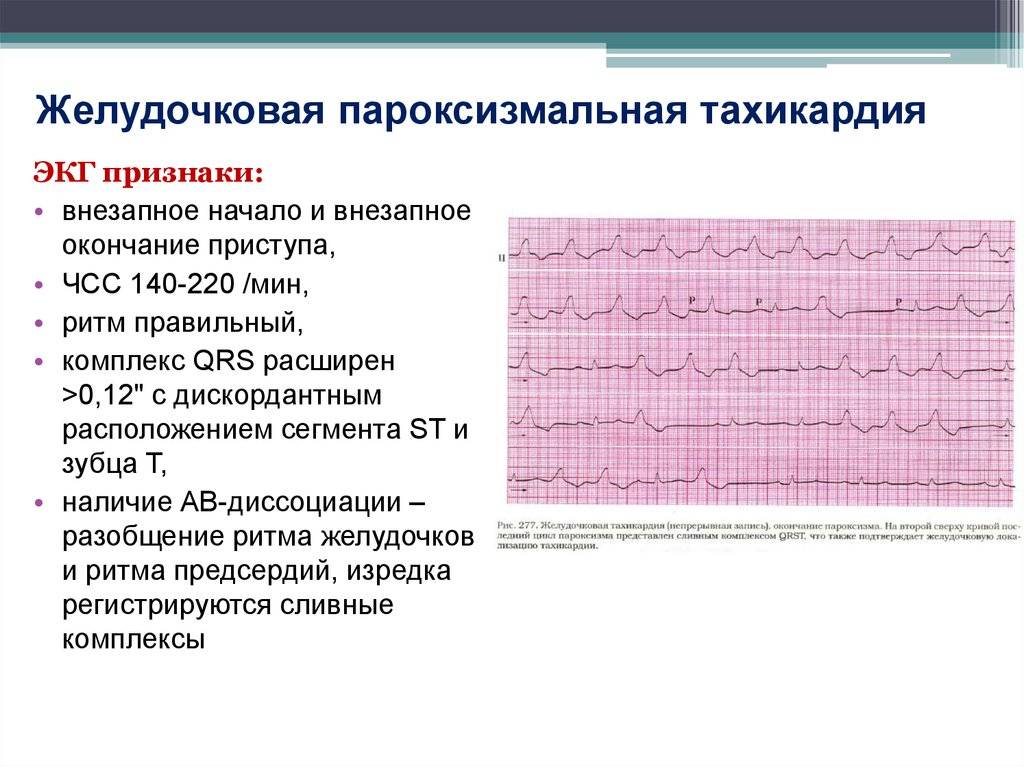
Признаки и лечение желудочковой тахикардии
Желудочковая разновидность характеризуется сердцебиением до 220 ударов за 60 секунд и работой сердца в опасном режиме, который часто приводит к недостаточности. Она провоцирует желудочковую фибрилляцию, которая угрожает остановкой кровообращения, вплоть до летального исхода.
Такая тахикардия проявляется внезапно, и чаще всего как симптом основного заболевания. Состояние может быть гемодинамическим стабильным или нестабильным. При стабильности сердцебиение учащается, больной ощущает тяжесть, сжатие в области груди, у него кружится голова. При нестабильном состоянии через несколько секунд после возникновения симптома пациент теряет сознание.
Лечение, направленное на уменьшение частоты приступов, включает катетерную абляцию, в особых случаях — имплантацию кардиовертера-дефибриллятора. Он отслеживает сердцебиение и, если нужно, генерирует слабый электроразряд. Медикаментозно выраженных результатов пока добиться нельзя.
Чтобы снять внезапный приступ, больной должен:
- глубоко вздохнуть;
- задержать на некоторое время дыхание;
- затем медленно выдохнуть.
Повторять последовательность нужно не менее пяти минут, контролируя равномерность вдохов и выдохов. Нужно также закрыть глаза, надавить на глазные яблоки и удерживать давление около 10 секунд. Уменьшить пароксизмы помогает умывание холодной водой. При серьезных приступах необходимо обеспечить больному полный покой и незамедлительно вызвать скорую помощь.
Почему возникает острый трахеит?
Инфекция
К развитию заболевания чаще всего приводят вирусные инфекции – грипп и другие вирусы, поражающие респираторный тракт и дыхательную систему. Возбудителями могут выступать и бактерии: пневмо-, стрепто-, стафилококки и прочие. Нередко встречается так называемая микст-инфекция, когда воспаление обусловлено несколькими различными возбудителями сразу. При этом чаще всего бактериальная инфекция является вторичной, она осложняет течение ОРВИ.
Неинфекционные факторы
Острый трахеит у взрослого может иметь и неинфекционную природу, хотя это встречается реже.
- Механические травмы. Травматический трахеит возможен при попадании в дыхательные пути инородных тел, например в результате недостаточно аккуратного проведения эндоскопического исследования бронхиальной системы и интубации трахеи во время операционного наркоза.
- Термические воздействия – вдыхание холодного или (реже) очень сухого раскаленного воздуха. При этом ключевым моментом в развитии воспаления является не раздражение стенок трахеи, а возникающий в них спазм сосудов. Это приводит к нарушению функционирования желез в стенках трахеи и снижению защитной функции ее слизистой оболочки.
- Химические ожоги, которые возникают при вдыхании испарений от щелочных или кислотных средств. Это могут быть агрессивная бытовая химия, промышленные отходы, лакокрасочные изделия, продукты нефтепереработки, химические реактивы. Такой трахеит протекает особенно тяжело.
- Раздражение слизистой оболочки дыхательных путей загрязненным, запыленным или чрезмерно сухим воздухом. Особое значение имеет табачный дым, в том числе при пассивном курении.
- Аллергическая реакция в ответ на попадание в дыхательные пути индивидуально значимых аллергенов. При этом трахеит обычно сочетается с ларингитом, обструктивным бронхитом (полным нарушением проходимости бронхов) или даже с отеком легких.
Иногда трахеит становится профессиональным заболеванием, то есть его появление связывается с вредными факторами на производстве. Поэтому в группе риска находятся работники горячих цехов, ферм, химических и нефтеперерабатывающих производств, а также шахтеры и камнетесы.
Особенности кашля при трахеите
Кашель является ключевым симптомом трахеита у ребенка. Он навязчивый, нередко надсадный, мучительный, с грубым глубоким звуковым оттенком. Кашель при трахеите у ребенка может быть непродуктивным (сухим) или сопровождаться отделением вязкой необильной мокроты. Ее цвет зависит от характера и причины воспалительного процесса. При бактериальном трахеите отходящая при кашле мокрота обычно зеленоватая, а при вирусном – бело-серая, скудная.Приступы кашля при трахеите нередко появляются в предутренние часы и сразу после пробуждения. Это объясняется физиологическим застоем крови у ребенка и ослаблением дренирования (освобождения от мокроты) дыхательных путей при продолжительном положении лежа. Отек и скапливающаяся мокрота провоцируют приступ кашля.
Как выявить тахикардию у малыша?
Симптомы тахикардии и их выраженность довольно сильно варьируют в зависимости от её вида и продолжительности. У ребенка может наблюдаться:
- ощущение сердцебиения, просто неопределенные неприятные ощущения в районе сердечка;
- одышка, ощущение нехватки воздуха;
- бледность, а в тяжелых случаях и посинение кожного покрова;
- слабость, ребенок начинает быстро уставать, у новорожденных может наблюдаться вялое сосание;
- головокружение, тошнота;
- эмоциональное возбуждение, беспокойство, плач;
- потливость;
- обморочные состояния, потеря сознания.
Умеренная тахикардия у ребенка вполне может не проявлять себя никаким образом, малыш просто не будет ощущать своего быстро бьющегося сердца.
Также важно помнить, что симптомы тахикардии могут сочетаться с другими проявлениями основного заболевания, которое и является причиной тахикардии. К примеру, при поражении миокарда вследствие миокардита появлению тахикардии будет предшествовать период лихорадки, а сама тахикардия будет сопровождаться проявлениями сердечной недостаточности: отеками ног, посинением губ и кончиков пальцев, выраженной одышкой и так далее
Тахикардия у беременных женщин
Очень часто тахикардию диагностируют у женщин, ожидающих ребенка. Беременность сопровождается изменениями в сердечно-сосудистой системе, а также другими обстоятельствами, провоцирующими патологию:
- анемией, отклонениями в работе щитовидной железы;
- увеличением массы тела, обезвоживанием;
- передозировкой витаминов, лекарств и т.д.
Нередко приступы появляются при отслойке плаценты, внематочной беременности и легочных инфекциях, легко поражающим ослабленный организм. Тахикардические пароксизмы вызывает стресс, постоянное чувство тревоги, сопровождающее многих беременных, имеющиеся вредные привычки: курение, пристрастие к энергетическим напиткам.
Учащение ЧСС у женщин, ожидающих ребенка, считают физиологической нормой. Однако необходимо обратиться к врачу при настораживающих симптомах: тошноте или рвоте, необоснованной утомляемости, тревожности, болях в груди, головокружениях.
Крупнейшая клиника Московской области Здоровье окажет помощь при любых проявлениях тахикардии. Специалисты выявят ее первопричины, проведут диагностические процедуры, найдут лучшую тактику лечения и определят, не «сигнализирует» ли симптом о серьезных сердечно-сосудистых патологиях.
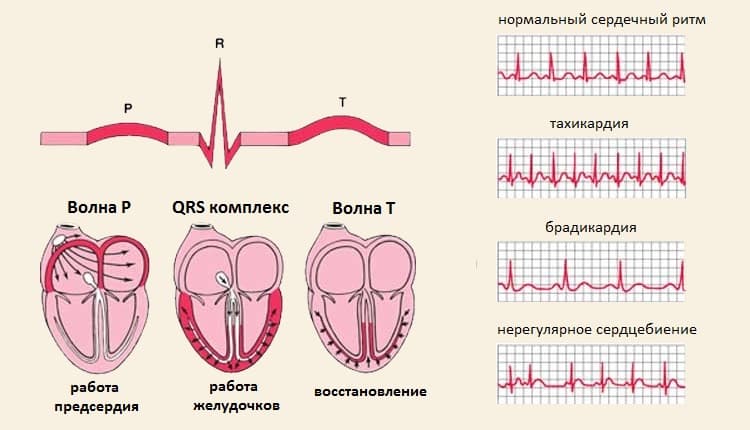
Коротко о ритме сердца
Сердце – орган, который, сокращаясь, перекачивает кровь по организму. Чтобы оно выполняло свою функцию эффективно, все его камеры должны сокращаться в определенном порядке и с определенной частотой. Такая синхронность работы сердца обеспечивается специальными клетками, генерирующими и распространяющими возбуждающие импульсы по сердечной мышце, их называют проводящей системой сердца.
Импульс зарождается в синусовом узле, который располагается в правом предсердии, затем он распространяется на предсердия, заставляя их сократиться, ненадолго задерживается в атриовентрикулярном узле, который находится между предсердиями и желудочками, после чего через систему волокон он передается на желудочки, вызывая и их сокращение.
Синусовый узел способен самостоятельно создавать внутри себя импульсы, и делает он это с определенной частотой. Это и называется синусовым ритмом — ритмом в здоровом сердце человека.
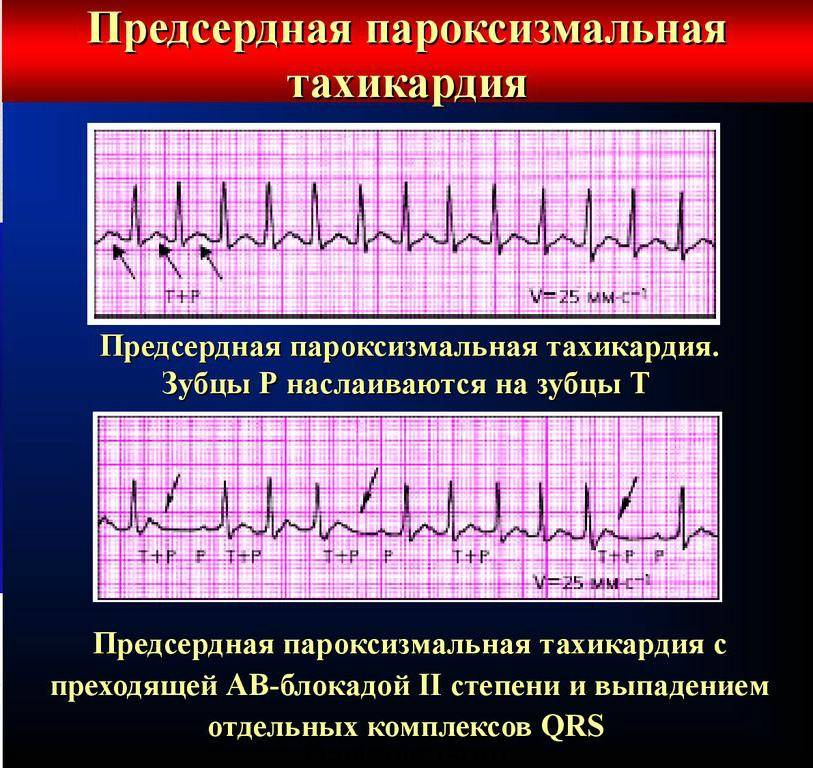
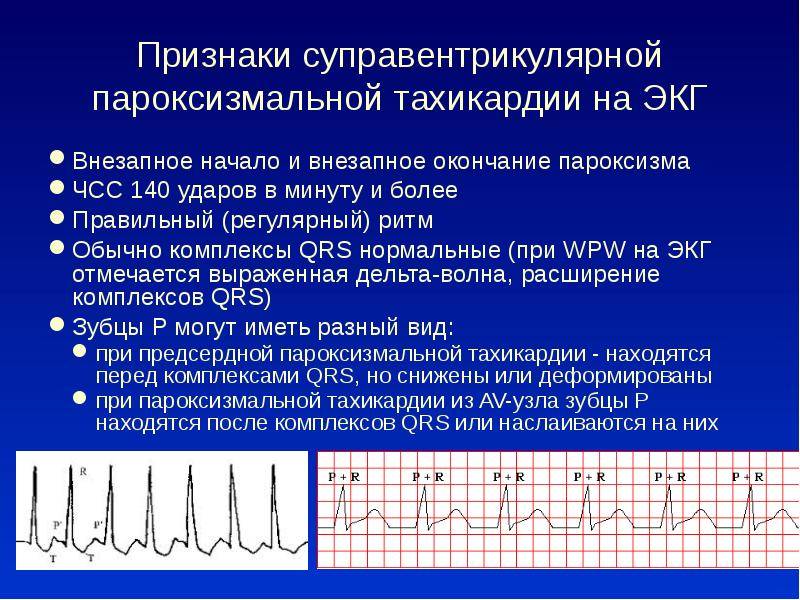
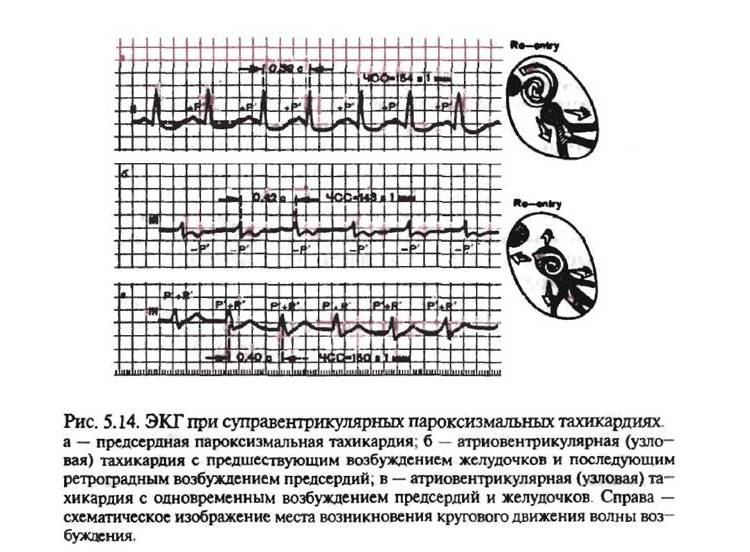
Предсердная и атриовентрикулярная разновидности
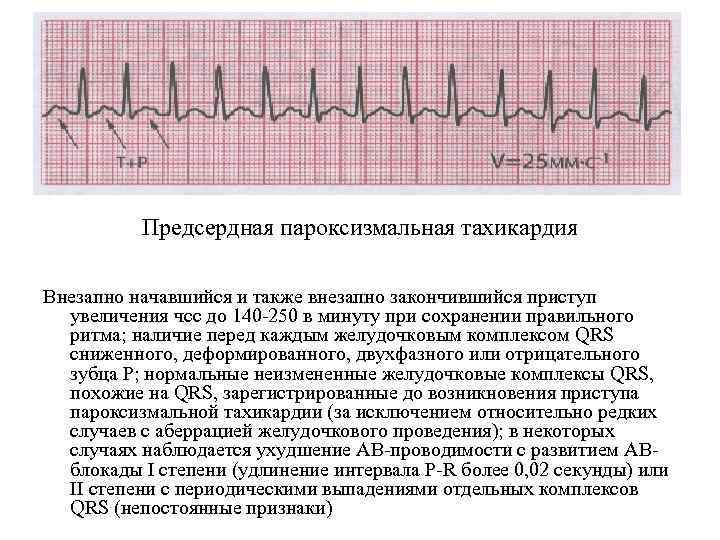
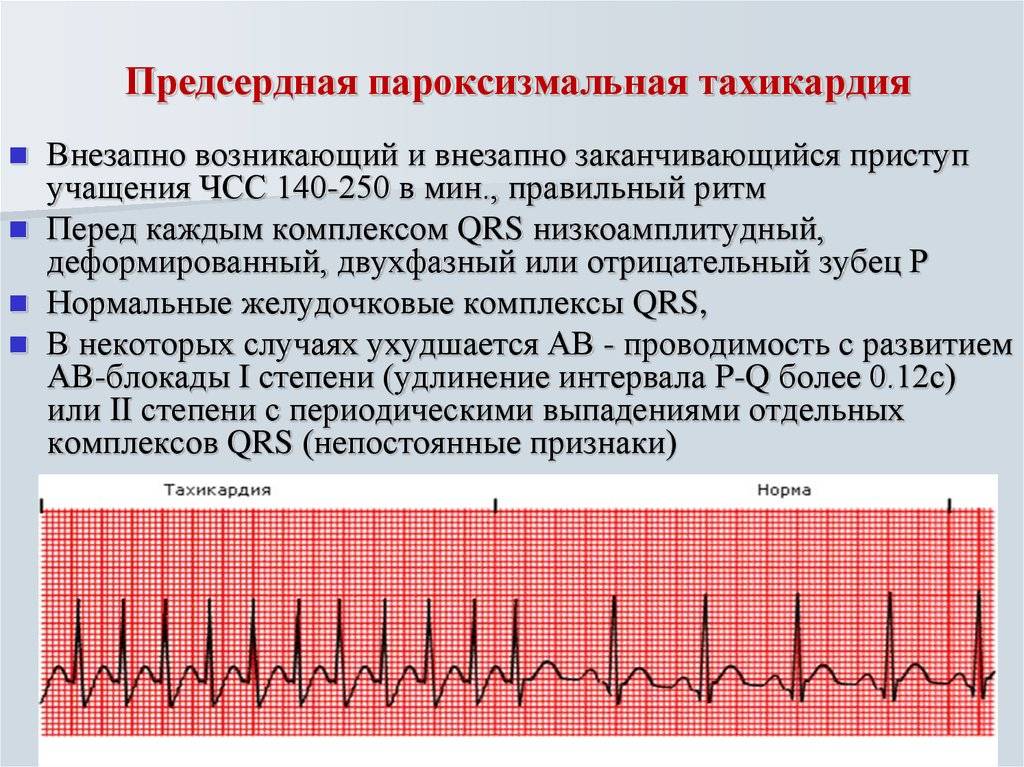
Предсердная разновидность тахикардии выявляется редко. Она возникает в небольшой зоне, проявляется нерегулярно, но может длиться несколько суток и даже месяцев. У пациентов с тяжелой сердечной недостаточностью, пожилых людей может быть несколько очагов, но чаще всего состояние неопасно, протекает бессимптомно или со слабовыраженными проявлениями. Это могут быть головокружения, одышка, боли в области груди. Лечат такое состояние стандартными медикаментами: хинидином и другими депрессантами, антиаритмическими препаратами, анестетиками. В сложных случаях проводят хирургическую катетерную абляцию.
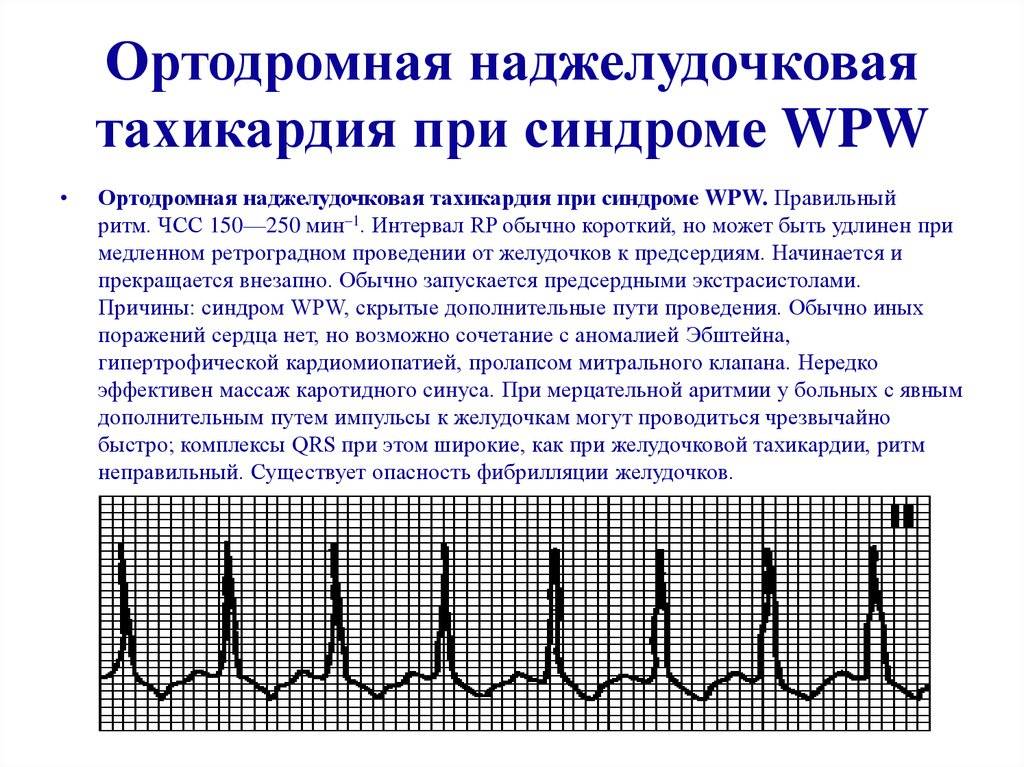
Атриовентрикулярный тип делится на две разновидности: узловую и с дополнительными путями проведения. Тахикардия достаточно распространена (в особенности у женщин), приступы редкие, начинаются внезапно, длятся от нескольких минут до суток и более. Среди симптомов:
- характерная для тахикардического приступа пульсация в шейной зоне;
- снижение АД;
- ангинозные боли;
- удушье и потеря сознания.
Частоту и силу пароксизмов успешно снижают медикаментозной и физиотерапией. Кардиолог определяет методику лечения, ориентируясь на происхождение патологии, имеющиеся осложнения, течение пароксизмов.
Бактериальные стоматиты у детей
Язвенно-некротический стоматит чаще встречается у ослабленных детей, вызывается фузобактериями и спирохетами. Может быть признаком пародонтоза (прогрессирующее разрушение пародонта). Характеризуется появлением болезненных язв, слабостью, гингивитом (воспаление дёсен), увеличением и болезненностью лимфатических узлов, затруднением при приёме пищи, разговоре, неприятным запахом изо рта.
Часто эрозии при травматическом стоматите может инфицироваться через грязные руки, игрушки и другие предметы, тогда развивается бактериальный стоматит, поэтому важно уделять внимание антисептической обработке
Обследование
Диагностика включает следующие мероприятия:
- общий анализ крови — определяет состав крови и позволяет выявить лейкемию, анемию, другие опасные патологии;
- анализ крови на тиреотропные гормоны — показывает отклонения в работе щитовидной железы;
- анализ мочи на адреналин — исключает или подтверждает гормональную природу симптома;
- ЭКГ, или электрокардиограмма — по частоте и ритмичности сердечных сокращений находят изменения, характерные для разных сердечны недугов;
- ЭКГ по Холтеру (круглосуточное наблюдение) — показывает, как работает сердце при разных нагрузках (в покое, движении, во сне);
- велоэргометрия — исследование работы сердца при физической нагрузке;
- ЭхоКГ сердца или ультразвуковое исследование — выявляет патологии синусового узла;
- электрофизиологическое исследование — выявляет нарушения проводимости;
- электроэнцефалография (ЭЭГ) головного мозга — обнаруживает недуги центральной нервной системы.
Вот как выглядит синусовая тахикардия у детей на ЭКГ:
Также при осмотре проводится опрос ребенка. Поскольку груднички и дети ясельного возраста не способны точно описать свои ощущения, диагностика в этом возрасте затруднена.
Опасно ли это
Синусовая тахикардия у детей и подростков — не самостоятельное заболевание, а симптом. Повышенная ЧСС часто указывает на заболевания — сердечную недостаточность, дисфункции левого желудочка, а также на анемию, гипогликемию, опухоли, недуги центральной нервной системы и др.
Такое нарушение иногда приводит к вегетососудистой дистонии гипертонического типа, сердечным патологиям. Поэтому дети с синусовой тахикардией нуждаются в наблюдении.
Тахикардия не является признаком заболевания, если приступ возник после физической нагрузки, стресса, пребывания в душном помещении.
Симптомы тахикардии
Тахикардия устанавливается с помощью измерения частоты пульса. Больные с тахикардией также могут жаловаться на:
Учащенное сердцебиение
Пациенты с тахикардией, как правило, жалуются на ощущение сердцебиения. Однако подобное ощущение субъективно. Оно может наблюдаться без объективного учащения ритма.
Одышка
При тахикардии возможны одышка и ощущение нехватки воздуха.
Слабость
Тахикардия может сопровождаться такими симптомами, как общая слабость, головокружение, повышенная утомляемость. ухудшение настроения, потеря аппетита.
Нарушения сна
Учащенное сердцебиение может мешать заснуть и часто становится причиной бессонницы.
Лечение
При учащенном сердцебиении ребенку оказывают первую помощь:
- Освобождают от одежды шею и грудь — расстегивают воротник, снимают свитер, шарф и др.
- Присутствующих в помещении просят выйти, обеспечивают приток свежего воздуха, выносят ребенка на улицу.
- Дают быстро выпить газированную воду.
- Если ребенок старше двух лет, прикладывают холодный компресс на лоб, шею. Новорожденным эта мера противопоказана!
Эффективный метод восстановления ЧСС — попросить больного вдохнуть воздух, напрячь мышцы живота и не дышать, сколько сможет (проба Valsalva).
Другой способ — надавить на оба глазных яблока (глаза закрыты) подушками больших пальцев.
При повторном приступе вызывают медицинскую бригаду. Возможно, для стабилизации состояния потребуется ввести лекарственные средства.
Лечение детской тахикардии состоит, главным образом, в назначении успокоительных препаратов, БАД, на основе валерианы, витаминных препаратов, которые подбирает врач.
Если причиной стали изменения в работе сердца, показаны сердечные гликозиды. При железодефицитной анемии назначают препараты с железом.
Если тахикардию вызывало заболевание, то симптом исчезает после устранения первопричины. Например, при повышении ЧСС вследствие лихорадки состояние нормализуется после спада температуры.
В некоторых случаях возникает потребность в оперативном вмешательстве. Причиной тому является тиреотоксикоз и феохромоцитома. Тогда удаляют часть железы, которая вырабатывает избыток гормонов. Операции проводят и при некоторых сердечных патологиях.
Тахикардия у детей
Для детей нормальной считают частоту пульса от 123 ударов за 60 секунд у новорожденных до 115-119 ударов у подростков около 13-15 лет. Пациенты дошкольного и школьного возрастов, в особенности астеники с узкой грудной клеткой, чаще всего страдают наджелудочковой разновидностью. Она не требует врачебного вмешательства и проходит по мере взросления. Желудочковая тахикардия встречается реже, но без лечения может угрожать жизни ребенка.
Дети с нарушениями частоты пульса, как правило, капризны, беспокойны, у новорожденных наблюдается повышенная сонливость. При тяжелых пароксизмах наблюдается пульсация вен, посинение и бледность кожи, слизистой. Ребенок может потеть, задыхаться, жаловаться на боль за грудиной, головокружение и тошноту. Другие симптомы — одышка, слабость, сильное сердцебиение и даже обмороки.
Если ребенок маленький, не может рассказать об ощущениях, патологию диагностируют с помощью лабораторных и инструментальных исследований: анализов крови, мочи, ЭКГ, суточного мониторинга по Холтеру и т.д. Характер лечения зависит от возраста, как правило, оно проводится медикаментозно. Хирургические вмешательства, радиочастотная абляция применяются редко.
Симптомы пороков сердца
Проявления болезни полностью зависят от тяжести поражения.
Так, легкие врожденные и приобретенные пороки на ранних стадиях развития могут протекать незаметно и никак не влиять на самочувствие. Однако следует помнить, что тяжелые врожденные пороки сердца часто влияют на внешний вид, физическое развитие и сопротивляемость организма. Поэтому синюшность или бледность кожи, низкий рост и вес, а также склонность к частым простудным заболеваниям могут сами по себе быть симптомами недуга.
При приобретенных и врожденных пороках средней тяжести появляются явные симптомы сердечной недостаточности (одышка при физической нагрузке, отеки ног), головокружения, тахикардия, слабость, быстрая утомляемость.
Тяжелые врожденные (например, синий порок сердца) и приобретенные (недостаточность клапана в комбинации со стенозом аорты) пороки сердца могут сопровождаться симптомами острой сердечной недостаточности (приступы удушья, отек легких).
Общие симптомы порока сердца:
- одышка;
- аритмия (чаще тахикардия);
- цианоз кожных покровов (синюшность) или бледность;
- головокружения, слабость;
- набухание вен шеи и головы;
- понижение АД;
- обмороки.
1
2
Диагностика пороков сердца
3
Стресс-тест при пороках сердца
Диагностика синусовой тахикардии
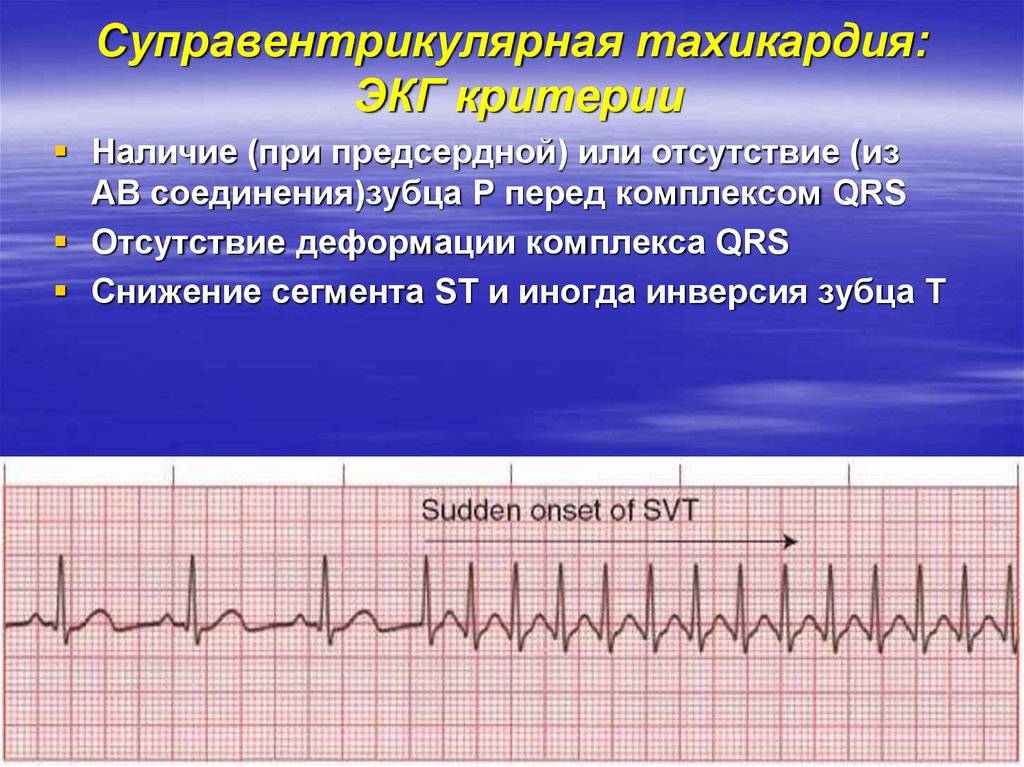
Заболевание диагностируется по результатам ЭКГ, являющимся основным диагностическим критерием, по которому можно определить вид тахикардии.
В последнее время все большее распространение получило использование портативных кардиографов, дающее преимущество в диагностике патологии во время приступа.
Суточное мониторирование по Холтеру используется для выявления приступов тахикардии в течение суток.
УЗИ сердца (эхокардиография) может быть назначена для уточнения состояния сердечной мышцы и клапанов, выявления пороков сердца, которые могут вызывать тахикардию и другие нарушения ритма.
Клинический и биохимический анализ крови покажут наличие анемии, уровень глюкозы и электролитов, что в свою очередь влияет на ЧСС.
Назначается также анализ крови на гормоны щитовидки, т.к. их повышенный уровень нередко является причиной тахикардии.
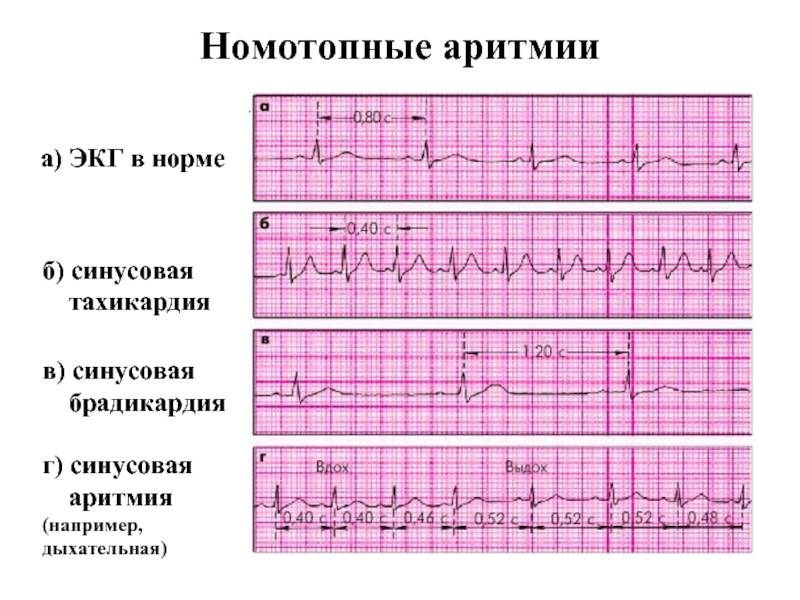
Синусовая тахикардия на ЭКГ
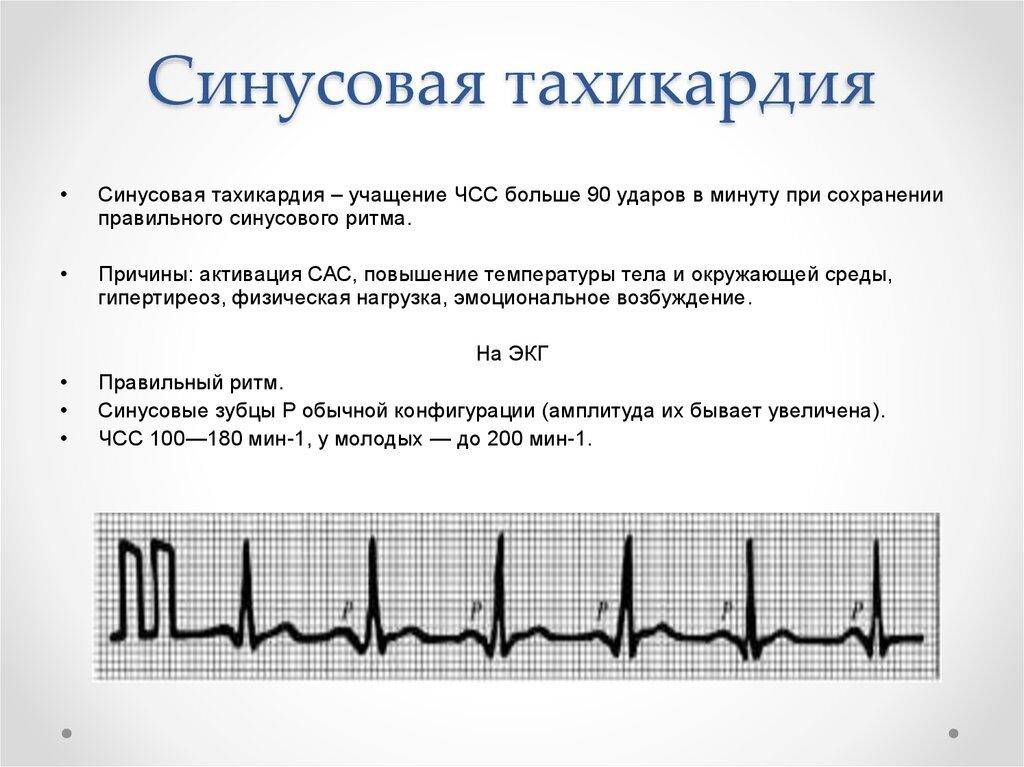
Выделяют следующие ЭКГ признаки синусовой тахикардии:
- ЧСС более 85 (90) ударов в минуту;
- синусовый ритм;
- форма комплексов QRS не изменена.
Если приступы случаются редко и длятся непродолжительное время, для диагностики используется суточное мониторирование ЭКГ (Холтер)
Важно зафиксировать ЭКГ во время приступа для установления точного диагноза.
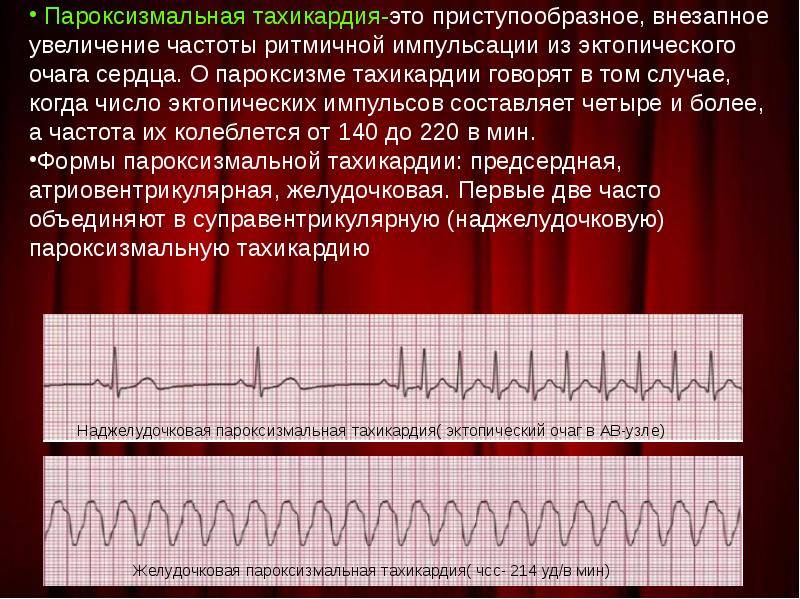
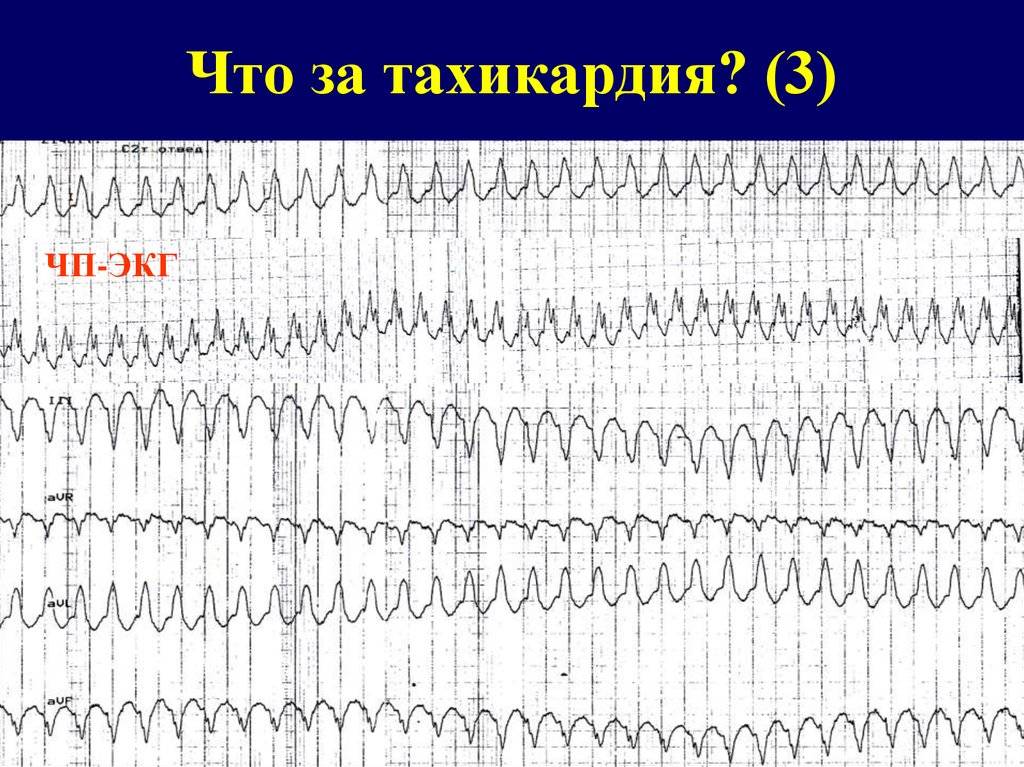
Виды тахикардии
эпизодическаяСоответственно локализации тахикардии различают два основных ее вида:
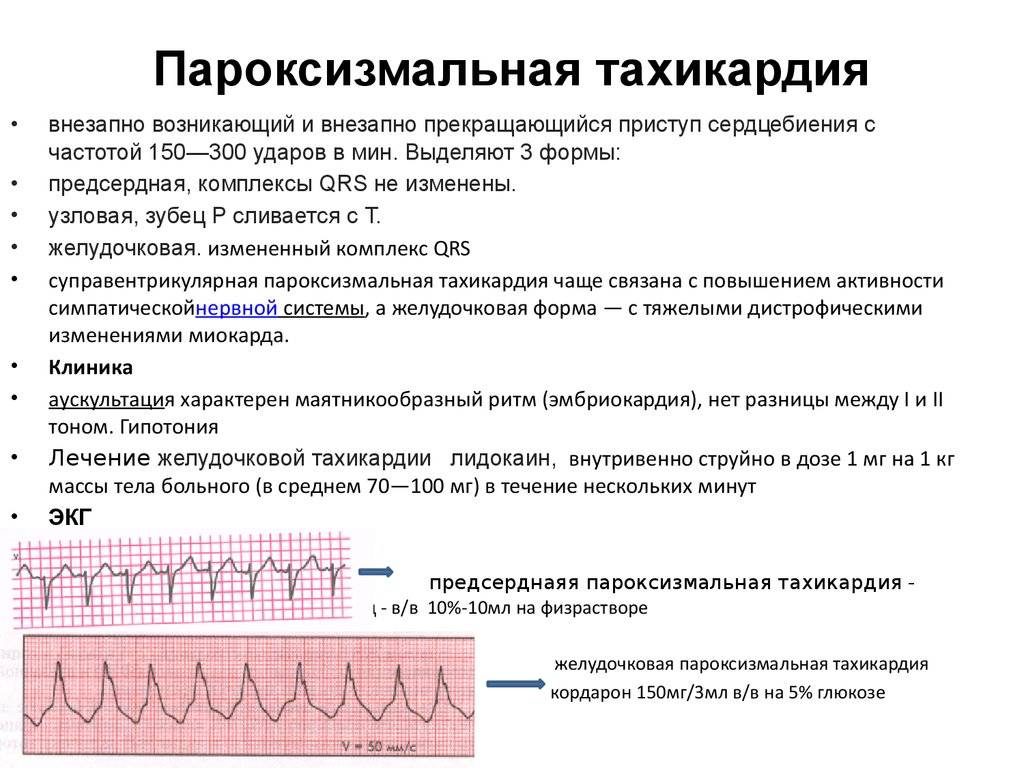
- Предсердная тахикардия. Предсердная тахикардия называется еще наджелудочковой. При этой форме учащается ритм сокращения предсердий, в то время как желудочки могут работать в нормальном режиме. Механизмов возникновения этого феномена может быть несколько. Чаще всего имеет место возникновение дополнительного очага автоматизма в стенке предсердия. Импульсы от этого очага подавляют нормальный синусовый ритм. На желудочки такая тахикардия может не распространяться из-за физиологической неспособности атриовентрикулярного узла проводить такое большое количество импульсов за секунду. Обнаруживают предсердную тахикардию в основном с помощью ЭКГ (электрокардиографии), где видны периоды сокращения отдельных камер сердца. В некоторых случаях наджелудочковая тахикардия развивается из-за того, что импульс не затихает, как положено, после сокращения предсердия, а продолжает циркулировать по кругу между кардиомиоцитами, вызывая хаотичное сокращение отдельных участков сердца.
- Желудочковая тахикардия. Механизм развития желудочковой тахикардии схож с наджелудочковой. При нем происходит увеличение частоты сокращений миокарда желудочков, которое может также сопровождаться тахикардией предсердий. В данном случае будут иметь место выраженные клинические проявления заболевания, так как страдает большой и малый круг кровообращения. Иногда желудочковая тахикардия развивается из-за чрезмерного количества экстрасистолий. Этот термин обозначает дополнительное сокращение миокарда желудочков, не вызванное импульсом, идущим от центра автоматизма.
По регулярности сердечного ритма различают следующие виды тахикардии:
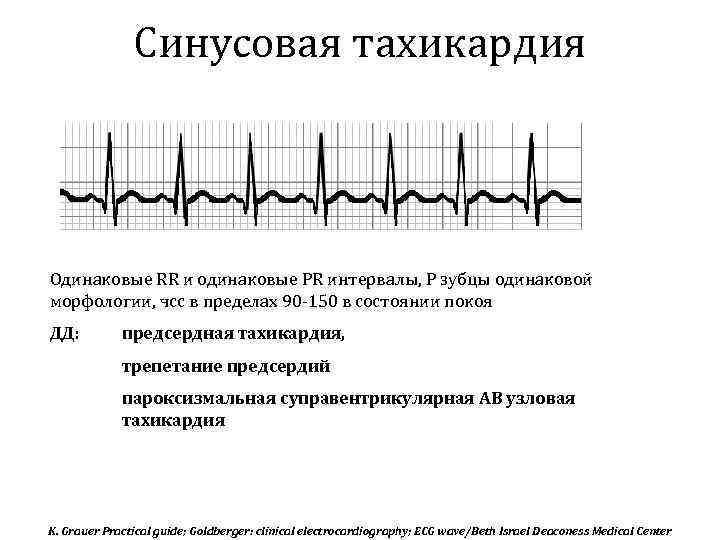
- Синусовая тахикардия. В данном случае импульс образуется в синоатриальном узле через одинаковые промежутки времени. Помимо увеличения ЧСС других симптомов может и не быть, так как сердечный цикл происходит в правильной последовательности, кровь перекачивается и организм получает кислород.
- Аритмичная тахикардия. В этом случае имеет место нарушение правильного ритма. Сердечные сокращения происходят не только учащенно, но и без определенной последовательности. Нередко наблюдается дисгармония между систолой желудочков и предсердий. Все это ведет к неправильной работе клапанов сердца и невозможности нормального наполнения его камер кровью. Прогноз такой аритмической тахикардии хуже, так как сердце при ней не выполняет насосной функции и плохо перекачивает кровь.
Выделяют следующие клинические варианты тахикардии:
- фибрилляция предсердий;
- трепетание предсердий;
- трепетание и фибрилляция желудочков.
Фибрилляция предсердий
Основными причинами фибрилляции предсердий являются:
- инфаркт миокарда;
- острый миокардит;
- электротравма (удар током);
- тяжелая пневмония;
- операции на сердце и органах грудной полости;
- пороки клапанов;
- алкоголизм;
- тиреотоксикоз.
Фибрилляция и трепетание желудочков
ритмичная или нетОсновными причинами фибрилляции и трепетания желудочков являются:
- инфаркт миокарда;
- нарушения электролитного баланса в крови;
- электротравма;
- передозировка некоторыми лекарственными препаратами (мочегонные препараты, глюкокортикоиды, симпатомиметики и др.);
- переохлаждение.
синдром Вольфа-Паркинсона-Уайта, желудочковая тахикардия типа «пируэт» и др.,
Что делать, если подозреваете тугоухость у ребенка
Проблемами слуха занимается сурдолог. Но в российских реалиях родителям стоит начать с визита к педиатру. Сообщите врачу о подозрениях и попросите дать направление к сурдологу. С направлением от педиатра за консультацию узкого специалиста не придется платить, если у ребенка есть полис ОМС.
Обратите внимание, нужна консультация именно сурдолога, а не отоларинголога (ЛОРа). Сурдолог – это дополнительно обученный оториноларинголог
Он знает о диагностике и лечение слуха все, в отличие от обычного «ухо-горло-носа». Традиционные методы ЛОР-лечения при тугоухости не эффективны.
Причины
Разделяют физиологическую и патологическую (кардиальную, экстракардиальную) синусовую тахикардию.
Физиологическая и патологическая экстракардиальная тахикардия возникает как реакция сердца на внесердечные раздражители.
Причины физиологической тахикардии:
- физические, психоэмоциональные нагрузки;
- страх;
- повышение температуры среды, в которой пребывает человек;
- обильный прием пищи, питья;
- нехватка кислорода в помещении;
- высотная гипоксия, вызываемая кислородным голоданием по причине низкого парциального давления кислорода в воздухе.
Экстракардиальную патологическую тахикардию провоцируют внутренние факторы — повышение температуры тела, падение уровня глюкозы, кислорода в крови при анемии, болезнях легких, тиреотоксикоз, феохромоцитома (опухолевое заболевание), прием и передозировка некоторых лекарственных средств.
Такая тахикардия протекает по умеренному типу в покое и характеризуется сильным учащением сердцебиения при обычных физических и психоэмоциональных нагрузках. Расстройством обычно страдают девочки в возрасте 7–12 лет.
Кардиальная синусовая тахикардия связана с заболеваниями сердца — воспалительными (перикардит сердца, миокардит у детей, эндокардит), ишемически-некротическими (инфаркт миокарда, ишемическая болезнь), дегенеративными, дистрофическо-склеротическими процессами в органе. Также возникает при недостатке или переизбытке калия, пониженном содержании магния.
Обычными причинами тахикардии в школьном возрасте являются:
- переживания;
- физические нагрузки;
- половое созревание и связанные с этим изменения в организме;
- железодефицитная анемия.
Вызвать учащенное сердцебиение у грудничка может пеленание, перегрев, сильный плач.
Узнайте больше о детской тахикардии из видео:
Причины СТ
Учащение пульса может быть естественной реакцией здорового организма на физические или эмоциональные перегрузки. Также часто синусовая тахикардия возникает, когда организм переносит болезнь или находится в шоковом состоянии из-за кровопотери или психического потрясения. Может появляться после курения, употребления кофе. Клиническое значение имеет СТ, сохраняющаяся в покое.
Причинами тахикардии могут быть как заболевания сердца, так и других органов. Спровоцировать синусовую тахикардию могут:
- повышение уровня гормонов щитовидной железы,
- попадание в организм ядовитых веществ,
- алкоголь,
- курение,
- действие некоторых групп лекарственных препаратов,
- заболевания органов дыхания и крови,
- неврозы,
- депрессии,
- панические атаки.