Гепатит В
Вирусный гепатит В – острое или хроническое заболевание печени. Источником инфекции является больной или вирусоноситель. По оценкам специалистов, в мире их насчитывается 300-350 млн., и каждый представляет реальную эпидемиологическую опасность.
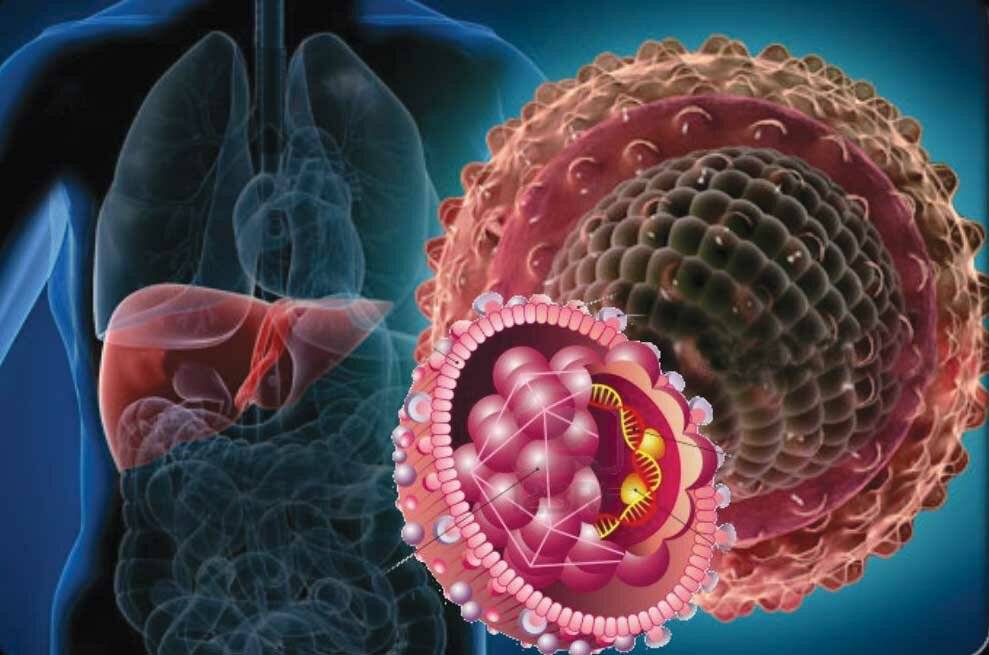
Заразиться может любой человек, в крови которого отсутствуют антитела к поверхностному антигену вируса (НВsАg). Основные пути передачи вируса гепатита В – инъекционный, гемотрансфузионный (через кровь) и половой. Заражение может произойти при рождении, если в крови матери имеется вирус. Подавляющее большинство (90%) новорожденных заражается при родах и лишь по 5% – при последующем тесном общении с матерью или внутриутробно. Это положение лежит в основе наиболее ранней вакцинации новорожденных детей. Источник инфекции – больной или вирусоноситель. Заболевание начинается с появления слабости, быстрой утомляемости, снижения аппетита.
Выделяют 4 периода течения гепатита В
- Инкубационный период острого гепатита В продолжается обычно от 2 до 4 месяцев. Его длительность зависит от пути проникновения вируса, инфицирующей дозы и возраста заболевшего. Чем младше ребенок, тем короче инкубационный период. Клинические проявления в этом периоде отсутствуют, но в крови больного обнаруживают высокую активность печеночных ферментов и маркеры текущей инфекции.
- Преджелтушный период продолжается от нескольких часов до 2-3 недель. Симптомы начального (преджелтушного) периода могут быть слабо выражены и остаются незамеченными. В таких случаях основным диагностическим критерием является появление темной мочи и обесцвеченного кала. Иногда симптомы начального периода бывают выраженными; отмечается тошнота, повторная рвота, головокружение, сонливость, отвращение к пище, боли в животе, субфебрильная температура тела.
- Желтушный период (период разгара) колеблется от 7-10 дней до 1,5-2 мес. В отличие от гепатита А, появление желтухи не сопровождается улучшением общего состояния, наоборот, симптомы интоксикации усиливаются. Для гепатита В характерно нарастание желтушного окрашивания кожных покровов и видимых слизистых оболочек в течение 7 дней и более и сохранение ее еще 1-2 недели. Параллельно увеличивается размер печени, а иногда и селезенки.
- Период реконвалесценции продолжается до 4-5 мес. от начала болезни.
В комплексе профилактических мероприятий, направленных на борьбу с гепатитом В, остаются значимыми соблюдение санитарно-гигиенических правил и вакцинация. Только вакцинация способна защитить новорожденных от инфекции, предотвратить развитие и снизить уровень носительства вируса в популяции.
Вирусный гепатит В – острое или хроническое заболевание печени. Возбудитель, ДНК-содержащий вирус – представитель рода Orthohepadnavirus (семейство Hepadnaviridae). Основными антигенами являются поверхностный – НВsАg, коровый – НВсАg и антиген НВеАg. Чрезвычайно устойчив в окружающей среде, высоко инфекционен – крайне малое количество вируса может вызвать инфекцию. В сыворотке крови сохраняется при 30°С-32°С в течение 6 мес., при 20°С – 15 лет, после прогревания при 60°С – в течение часа; исчезает после 20-минутного кипячения.
Лечение сепсиса у детей
ВАЖНО! Лечение проводится только в условиях стационара!
Лечение сепсиса комплексное, включает массивную антибактериальную или противогрибковую терапию, дезинтоксикационную терапию. Должно проводиться в условиях отделения интенсивной терапии. В некоторых случаях может потребоваться переливание компонентов крови.
Прогноз при любой форме данного заболевания всегда серьезен. Чем раньше начато лечение, тем выше вероятность полного выздоровления. Сложность диагностики и лечения инфекции заключается в наличии большого количества стертых форм, когда клиническая картина не столь яркая.
Поэтому при лечении применяются антибактериальные препараты широкого спектра действия. Кроме того, в состав комплексной терапии могут быть включены и противовирусные и иммуномодулирующие препараты. Препарат ВИФЕРОН Свечи разрешен для применения у детей с первых дней жизни, в том числе недоношенным малышам. При комплексной терапии сепсиса рекомендуемая доза для новорожденных детей, в том числе недоношенных с гестационным возрастом более 34 недель ВИФЕРОН 150000 МЕ ежедневно по 1 суппозиторию 2 раза в сутки через 12 ч. Курс лечения – 5 суток.
Недоношенным новорожденным детям с гестационным возрастом менее 34 недель рекомендовано применение препарата ВИФЕРОН 150000 МЕ ежедневно по 1 суппозиторию 3 раза в сутки через 8 ч. Курс лечения – 5 суток.
Рекомендуемое количество курсов при сепсисе – 2-3 курса.
Благодаря своему уникальному составу, препарат Виферон помогает не только поддержать иммунную систему пациента и блокировать размножение вирусов, но и снизить дозу антибактериальных препаратов и уменьшить интоксикацию организма.
Лечение
Заболевших детей, в срочном порядке, госпитализируют в отделение патологии или в хирургическое для новорожденных. Основными направлениями в лечении сепсиса являются: укрепление иммунитета больного, подавление жизнедеятельности патогенных микробов, лечение очага инфекции.
Больного малыша нужно кормить грудным молоком.
Препараты
Лечение происходит с помощью мероприятий, стимулирующих иммунные механизмы. Благодаря использованию антител создаётся искусственный иммунитет. Синтетические препараты усиливают влияние на иммунные клетки, и улучшается обмен веществ.
Для борьбы с инфекцией используют антибиотики. Для лечения применяют более сильные средства борьбы с характеристиками инфекционного процесса.
Антибиотики применяют внутривенно или внутримышечно. Длительность терапии длится до наступления стойкого лечебного эффекта и обычно составляет от 7 до 14 дней.
При инфекционных заболеваниях часто возникают аллергические реакции. Для борьбы с ними, применяются средства подавляющие аллергию и гормональные препараты. К лечению гормонами обязывают только крайние случаи:
- Бурные реакции на инфекционные заболевания;
- Недостаточная естественная выработка гормонов;
- Применение гормональной терапии до заболевания;
- Лечение антибиотиками или антибактериальными препаратами в больших дозах;
- Сильная аллергическая реакция на вредоносные микроорганизмы;
- Крайне тяжёлое течение заболевание.
Для нормализации обмена веществ и поражённых органов, ребёнку назначаются дополнительные витамины группы B. Для нормализации циркуляции крови в головном мозге применяются успокоительные препараты.
Физиотерапия
Происходит лечение дыхательной и сердечно-сосудистой систем. Больному вводят энергетические смеси, подключают к искусственной вентиляции лёгких, очищают кровь и применяют . В период реабилитации рекомендовано проходить физиопроцедуры, массаж, применять лечебно-физические упражнения и пропить курс гомеопатических препаратов.
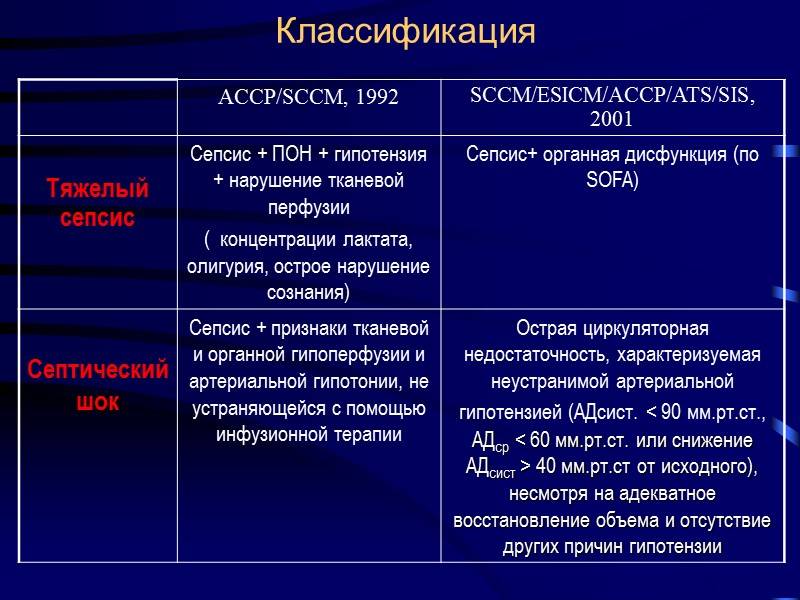
Клинические формы сепсиса новорождённых
Данная форма более характерна для раннего неонатального сепсиса и проявляется наличием возбудителя в крови ребёнка, тяжёлым состоянием крохи, выраженными явлениями интоксикации. Особенность септицемии заключается в поражении внутренних органов без образования гнойных очагов;
септикопиемия.
При развитии септикопиемии возбудитель проникает в различные органы и образует в них гнойные очаги. Данная форма болезни чаще встречается при позднем сепсисе, возникшем не ранее 7 дня жизни крохи.
Отличается сепсис и в зависимости от течения болезни:
- при молниеносной форме заболевание может протекать быстро, состояние малыша в таком случае ухудшается на глазах. Длительность болезни не превышает недели, в течение которой микроорганизм успевает проникнуть во все органы и системы;
- острый сепсис длится от 1 до 2 месяцев, подострый – до 3 месяцев, а затяжной протекает более 3 месяцев. Возможно развитие хронического течения болезни, длящейся до года и рецидивирующего варианта с чередованием периодов улучшения и ухудшения состояния малыша.
Хотя проявления сепсиса отличаются в зависимости от формы и течения болезни, при любом варианте существуют общие клинические проявления, характерные симптомы сепсиса.
Профилактика гепатита А
Основные методы профилактики – это прежде всего гигиеническое воспитание и обучение в дошкольных и образовательных учреждениях, соблюдение требований, предъявляемых к качеству пищевых продуктов, организации питания, водоснабжения, обеспечивающих безопасность в эпидемическом отношении. В качестве специфической профилактики при наличии показаний рекомендуется вакцинопрофилактика гепатита А. Массовая вакцинация проводится в ряде стран (Испания, Италия, Израиль). С 2000 г. она была включена в национальный календарь прививок США. В позволяет быстро прекратить вспышку, защитить детей и лиц, не болевших в детстве. В России зарегистрированы и рекомендованы к применению противогепатитные вакцины Авак-сим фирмы Авентис Пастер (Франция), Вакта 25 ед и Вакта 50 ед фирмы Мерк Шарп и Доум (США), Хаврикс 1440 и Хаврикс 720 фирмы ГлаксоСмитКляйн (Англия).
Что вызывает сепсис?
Наиболее частая причина развития сепсиса – внедрение бактериальной микрофлоры в организм малыша. Возбудителями сепсиса являются различные патогенные микроорганизмы, условно-патогенные бактерии, стафилококки, стрептококки. Но не исключено развитие болезни при инфицировании синегнойной и кишечной палочками, клебсиеллой, пневмококками. В некоторых случаях выделяется более одного возбудителя, возникает микст-инфекция, сопряженная с грибковой.
Входными воротами, через которые микроорганизмы попадают в кровь, чаще всего являются кожный покров, пупочная ранка, дыхательная система ребёнка, желудочно-кишечный тракт. Проникновение возбудителя возможно через ротовую и носовую полость, слизистую оболочку глаз, мочеполовые пути.
Возникновение сепсиса объясняется не только болезнетворностью микроорганизма, но и состоянием иммунитета ребёнка. Слабость иммунной системы заключается в неспособности справиться с бактерией или локализовать, ограничить воспалительный очаг. В итоге микроорганизмы попадают в кровеносное русло и распространяются по всему организму ребёнка.
Получается, что к развитию распространенных инфекционных процессов предрасполагают некоторые факторы, зная которые можно вовремя заподозрить и предупредить развитие болезни.
Факторы, предрасполагающие к развитию сепсиса у новорождённых
инфекции у матери.
Урогенитальные болезни у женщины в течение беременности и во время родов, вагиниты, эндометриты, хориоамниониты – могут вызывать бактериальный сепсис новорождённых. Неблагоприятный фактор – обнаружение стрептококка группы В в родовых путях роженицы. Безводный период длительностью более 12 часов опасен для здоровья крохи;
неблагоприятный анамнез.
Женщины со множественными абортами и выкидышами, патологией беременности, гестозом, длительностью более 4 недель, относятся к группе риска по развитию патологий у малыша. Много внимания уделяется женщине, предыдущая беременность которой закончилась смертью ребёнка. Дети, рожденные от таких матерей, требуют дополнительного обследования и тщательного наблюдения;
заболевания новорождённого.
Среди новорождённых особого внимания требуют недоношенные дети, особенно с низкой и очень низкой массой при рождении. Заболеваемость сепсисом в данной группе достигает 1%, в сравнении с 0,1% у доношенных новорождённых.
Дети, рожденные в асфиксии, которые не смогли совершить первых вдох сразу после рождения, а потребовали реанимационных мероприятий, также относятся к группе риска. Особенно опасна энтеральная пауза, когда из-за тяжести состояния малышу было противопоказано кормление.
Дети с врождёнными пороками развития, дефектами иммунной системы, болезнями лёгких, внутриутробными инфекциями требуют пристального наблюдения и правильного ухода;
вмешательства.
Любые хирургические вмешательства, искусственная вентиляция лёгких, катетеризация пупочной и центральных вен снижают защитную функцию естественных барьеров и травмируют ткани. Неблагоприятно сказываются и массивные курсы антибактериальной терапии у новорождённых, без учета чувствительности бактерий.
Симптомы
Ранние симптомы сепсиса у новорожденных можно определить по крайне тяжёлому состоянию:
- Повышение температуры тела;
- Кожный покров со значительными дерматитами и бледно-серой окраской;
- Обезвоживание организма;
- Отёчность;
- Геморрагическая сыпь;
- (заболевание типично для большинства недоношенных детей, но при сепсисе кожа обладает зеленоватым или восковидным оттенком);
- Срыгивание;
- Пониженное артериальное давление;
- Рвота;
- Большая первичная потеря массы тела;
- Околоплодные воды с зеленоватой окраской;
- Увеличение печени и селезёнки.
Поздние симптомы сепсиса новорожденных развиваются поэтапно, ухудшение состояния происходит на первой либо второй неделе после рождения малыша:
- на протяжении продолжительного времени;
- Бледность кожных покровов с градационным приобретением серого или зеленоватого оттенков;
- Беспокойство, плохой сон;
- Вялость,слабая подвижность;
- Заостренные черты лица;
- Зеленоватый кал со слизью;
- Отказ от питания, угасание сосательного рефлекса;
- Покраснение в области пупка (кровоточивость), плохое заживление пупочной ранки;
- Рвотой (обильным срыгиванием);
- Судороги;
- Снижение массы тела;
- Одышка;
- Усиленная выраженность и длительная продолжительность желтухи;
- Гнойничковые высыпания на слизистых оболочках;
- Поверхностное отрывистое дыхание;
- Отёчность конечностей и стенки живота;
- Гнойное воспаление кожи.

Симптомы сепсиса новорожденных могут быть нечётко выражены, а проявляться только в срыгивании, низким сосательном рефлексе и небольшой прибавкой в массе тела.
Направления терапии сепсиса
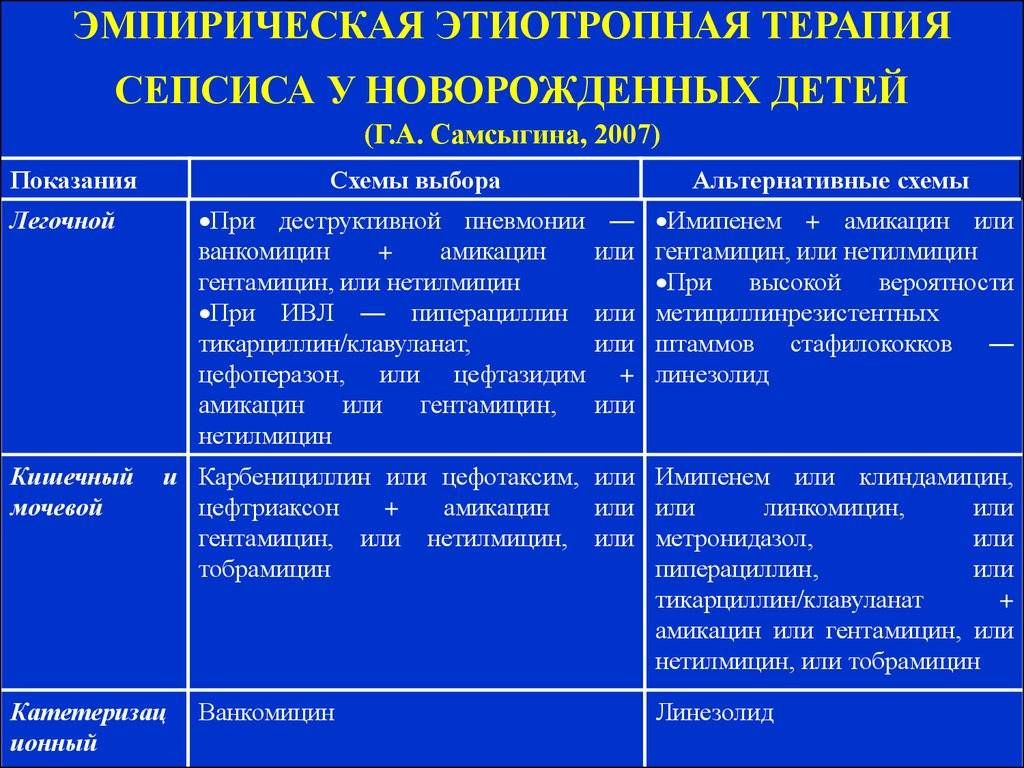
- Антибиотикотерапия.
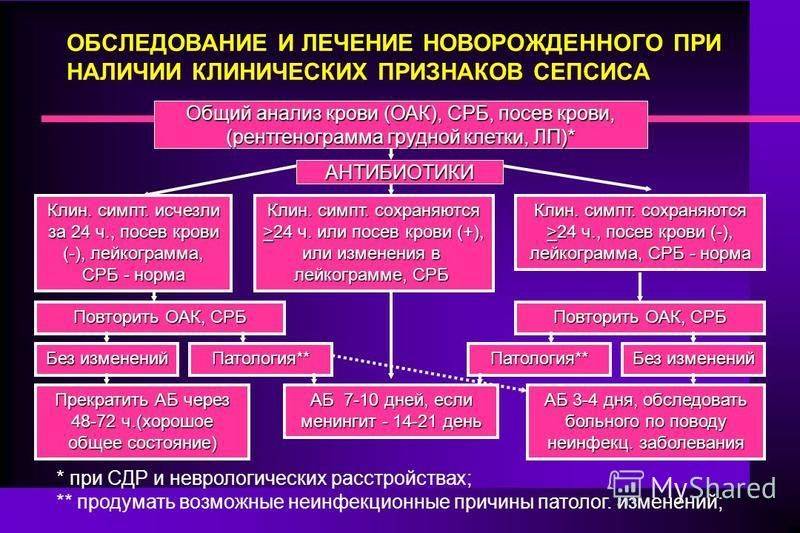
Даже до получения результатов посевов и точного определения возбудителя назначается, как правило, 2 сильных антибиотика. Лекарственные препараты вводят внутривенно, чтобы добиться максимальной эффективности. Коррекцию антибиотикотерапии проводят после получения результатов анализов, выделения возбудителя.
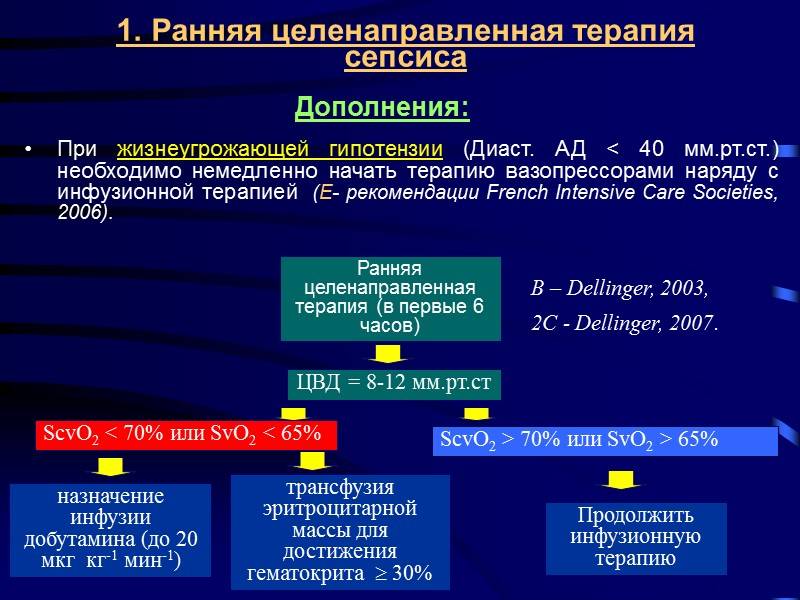
- Интенсивная терапия.
В зависимости от тяжести состояния крохи, малышу может потребоваться дыхательная поддержка, коррекция артериального давления, инфузионная терапия, внутривенное введение лекарств. В тяжёлых случаях не исключено применение гормональных препаратов, переливание крови и свежезамороженной плазмы.
- Коррекция иммунитета.
Для повышения защитных сил организма, создания иммунитета против бактерий, используют иммуноглобулины, например, пентаглобин, интерфероны. Лекарства усиливают противоинфекционную защиту, активируют иммунитет, снижают явления интоксикации.
- Устранение очага инфекции.
Чаще всего первичным очагом инфекции является пупочная ранка, неправильный уход за которой приводит к инфицированию и распространению инфекции. При пупочном сепсисе проводят лечение омфалита (воспаления пупочной ранки), удаляют выделения и нагноения из пупочной ранки. Медсестра проводит ежедневный гигиенический уход и круглосуточное наблюдение за пациентом.
- Симптоматическая терапия.
Симптоматическое лечение включает в себя коррекцию анемии, восстановление нормальной микрофлоры кишечника, противогрибковую и другие виды терапии.
- Восстановительные мероприятия.
Младенца, перенёсшего сепсис, ждёт длительный реабилитационный период. Нередко малышам показан массаж, гимнастические упражнения, физиотерапевтические процедуры. Зачастую кроха остается на диспансерном учёте у нескольких специалистов до 3-летнего возраста.
Краснуха
Краснуха острая инфекционная болезнь, вызываемая РНК-вирусом рода Rubivirus, характеризуется лихорадкой, розовой мелкопятнистой сыпью, катаральными явлениями, затылочным лимфаденитом.
Болезнь может быть приобретённой и врождённой. Большую опасность представляет врождённая краснуха, приводящая к формированию врождённых пороков развития. Классическими проявлениями врождённой краснухи считают катаракту, врождённый порок сердца и глухоту. Источником инфекции является больной человек или носитель. Передача вируса происходит воздушно- капельным путём, восприимчивость составляет 80%. Основным способом профилактики считается вакцинация детей в возрасте 1 года и 6 лет краснушной вакциной (Индия), рудивакс (Франция) или комбинированной вакциной (Приорикс, ММR).
Источник инфекции краснухи – больной человек в течение 5 дней от начала высыпаний, а больные с бессимптомными формами – длительно. Путь передачи инфекции: воздушно-капельный, трансплацентарный. Болеют дети всех возрастов и взрослые. Иммунитет стойкий, пожизненный. Опасна краснуха у беременных, особенно на ранних сроках до 12 недель, из-за риска развития у эмбриона и плода врожденной болезни.
Что такое сепсис новорождённых?
Неонатальный сепсис – заражение крови, возникшее в период новорожденности, которое приводит к повреждению всех органов и систем организма. В основе болезни лежит системный ответ всего организма на внедрение бактериальной микрофлоры. Происходит генерализованное повреждение кровеносных сосудов, повышение их проницаемости, нарушение микроциркуляции и расстройство гемостаза.
Сепсис новорождённых – крайне опасное заболевание и без надлежащего лечения приводит к смерти ребёнка. До появления антибиотиков у младенцев с неонатальным сепсисом не было шансов выжить. В настоящее время летальность составляет 30 – 40%.
Факторы риска сепсиса у новорожденных детей

Когда речь идет о новорожденных, то тут нужно сказать о возможности заражения ребенка еще во внутриутробном состоянии или при родах. Также это может быть и больничный сепсис.
Фактором, сопутствующим развитию недуга у новорожденных может быть осложнения беременности: лихорадка у матери во время родов, инфекции половых органов, а также ВИЧ-инфицирование матери.
Заболевание может возникнуть, если у ребенка есть такие неблагоприятные показатели как:
- врожденный порок сердца, эндокардит;
- преждевременные роды (до 37 недель);
- инфекции уха, дыхательных путей;
- большая поверхность ожогов;
- возраст менее 3-х месяцев;
- множественные травмы;
- мочеполовые аномалии;
- дисфункции селезенки
У новорожденных риск развития сепсиса очень велик, так как этому может способствовать теоретически любой воспалительный процесс. Дело в том, что у маленьких детей инфекционный процесс имеет склонность к генерализации. То есть, если у взрослого, например, возникает очаг инфекции на коже, то организм будет стараться сдерживать его в месте появления. Дети же реагируют иначе: инфекция может быстро распространиться по всему организму.
К такому диагнозу приводят бактериальные пневмонии и пиелонефриты, менингококковая инфекция. Чаще всего недуг развивается у детей, которые родились раньше срока или с экстремально низкой массой тела. У новорожденного ребенка иммунная система находится в процессе формирования, поэтому она еще не способна, в полной мере, обезопасить малыша. В первые несколько месяцев жизни малыш получает защитные антитела с молоком матери.
Таким образом, раннее искусственное вскармливание тоже можно отнести к предрасполагающим факторам развития недуга. Большому риску заражения инфекцией подвергаются грудные дети, которые проходят лечение в условиях стационара, так как именно там чаще всего встречаются бактерии невосприимчивые к антибиотикам.
Отдельно следует сказать о присущем только новорожденным – пупочном сепсисе. Как правило, он развивается при неправильных манипуляциях с пуповиной младенца при родах, особенно при популярных в последнее время домашних родах, вне стационара. В антисептических условиях в пупочную область ребенка может попасть любая инфекция и привести к летальному исходу.
Стрептококк профилактика
Скарлатина — болезнь, пока не поддающаяся профилактике методами вакцинации. Поэтому, чтобы избежать заболевания скарлатиной, проводятся меры неспецифической профилактики, препятствующие распространению инфекции в детских коллективах.
Поэтому при диагностике скарлатины у ребенка, посещающего дошкольное или школьное образовательное учреждение в классе или группе детского сада, устанавливается недельный карантин. При наличии контакта с заболевшим скарлатиной ребенком других детей допускают в коллектив только через 17 дней при отсутствии симптомов начала болезни.
Тем, кто перенес скарлатину дома, разрешается посещение детского учреждения спустя 22 дня от первого дня болезни, а выписанным из стационара — через 12 дней с момента выписки.
Такие карантинные меры помогают снизить процент заболеваемости и предотвратить эпидемии в детских садах, школах и иных формах детских коллективов.
Соблюдение личной гигиены также является одним из методов профилактики заболевания скарлатиной.
1. Обязательное мытье рук с мылом в течение 30 секунд, тщательная их обработка, особенно по возвращении из мест скопления людей, регулярная санитарная обработка игрушек, предметов, поверхностей, мытье продуктов питания позволяют эффективно уничтожать большинство болезнетворных микроорганизмов.
2. В доме, где находится больной скарлатиной, проводят особые гигиенические мероприятия, включающие регулярную обработку поверхностей хлорамином, кипячение постельного, нательного белья и посуды, антисептическую обработку игрушек.
3. При контакте с больным скарлатиной рекомендуется регулярное полоскание горла антисептиком, особенно при наличии хронических заболеваний носоглотки (фарингит, тонзиллит, гайморит и т. п.), промывание носовых ходов солевым раствором.
Факты о стрептококковой инфекции
Обзор составлен на основе обзора Федеральных клинических рекомендации от апреля 2015 года.
По данным ВОЗ стрептококковая инфекция признается самой опасной из всех предупреждаемых вакцинопрофилактикой болезней.
Стрептококки — это бактерии, которые вызывают отиты, бронхиты, пневмонию, менингиты, сепсис.
В России из 500 тысяч случаев пневмоний в год пневмококковую этиологию имеют 76% у взрослых и до 90% у детей в возрасте до 5-ти лет!
При обследовании детей в возрасте до 5-ти лет, госпитализированных в стационары по поводу острой бактериальной инфекции (сепсис, бактериемия, менингит, пневмония, острый отит, синусит), при посевах образцов в 47% случаев был выявлен S.pneumoniae («стрептококк пневмония»), что подтверждает его лидирующую роль в структуре инфекционных заболеваний.
Носительство стрептококка в носоглотке в большинстве случаев протекает бессимптомно, однако у детей первых лет жизни может сопровождаться насморком.
К сожалению, в настоящее время формируется большое количество антибиотикоустойчивых форм стрептококка.
Согласно позиции ВОЗ — единственный способ существенно повлиять на заболеваемость и смертность от стрептококковой инфекции, снижение уровня антибиотикорезистентности.
В настоящее время в России вакцинация против стрептококк пневмония проводится 3-мя препаратами — Превенар, Пневмовакс 23, Синфлорикс. Какой препарат наиболее подходящий для конкретного случая — подробнее подскажет врач-педиатр на приеме.
В настоящее время вакцинация проводится, начиная с 2-х месячного возраста и до глубокой старости.
Наиболее актуальна вакцинация для:
- детей и взрослых;
- частоболеющих;
- ослабленных;
- при планировании госпитализаций (не менее, чем за 2 недели);
- имеющих сопутствующую патологию: бронхиальная астма, пороки сердца и другие заболевания.
Заключение
Неонатальный сепсис – тяжёлое и опасное заболевание новорождённых. При лечении этого недуга требуется много сил и терпения. К сожалению, болезнь в 40 % случаев приводит к летальному исходу, поскольку быстро поражает многие органы. Но при своевременно оказанной помощи и тщательном уходе возможно полное излечение.
Родителям важно знать простые правила профилактики инфекционных заболеваний, вовремя посещать врача и следить за своим здоровьем и самочувствием крохи. Заботиться о здоровье чада нужно с момента планирования беременности, необходимо внимательно относиться к врачебным рекомендациям
Таким образом будущая мать сможет обезопасить кроху от серьёзных проблем.