Распространенность и пути заражения
Чаще всего аденовирусы проникают в организм воздушно-капельным путем, то есть привычным способом для любого вируса из группы ОРВИ. Гораздо реже заражение происходит контактным способом. Ребенок играл с игрушкой больного друга, а потом потер себе глаза – стандартный сценарий заражения.
По факту, человеческий организм должен защититься от инфекционного заболевания сам, на помощь приходит иммунитет. Но на деле, ослабленный холодным временем года, местный иммунитет ребенка не в состоянии противостоять вирусу в главных воротах проникновения. Общий иммунитет, в связи с возрастом, также недостаточно противостоит вирусному заражению. Отсюда и появляется статистика, по которой дети болеют гораздо чаще, чем взрослые люди.
На долю аденовирусов приходится около 17% всех случаев острых респираторных заболеваний. Учитывая, что вирусных возбудителей насчитывается более 100, а еще существуют бактериальные возбудители, то цифра в общем масштабе впечатляет2.
Практически всегда аденовирусная инфекция наблюдается в форме эпидемической вспышки, то есть поражается группа детей, контактирующих друг с другом. Вирус может распространяться по организму, усердно размножаясь, в течение 1-3 недель.
Тантум® Верде для лечения стоматита
При лечении стоматита необходим комплексный подход. Главный симптом стоматита – боль, поэтому средство должно иметь выраженный обезболивающий эффект.При бактериальных стоматитах и при стоматитах с присоединением вторичной микрофлоры требуется антибактериальное действие, а при кандидозном стоматите – противогрибковое. Всеми этими свойствами обладает бензидамин.При лечении острых и хронических стоматитов стоматологи используют раствор Тантум Верде. Бензидамин, входящий в его состав хорошо всасывается и проникает в слизистую. Уже через минуту наступает обезболивающий эффект
При приёме таблеток для рассасывая эффект продлится 9 минут, в отличие от короткого действия раствора антисептика.При невозможности рассасывания и полоскания следует обратить внимание на Тантум Верде в форме спрея
Спрей ТантумВерде Форте
Специально для взрослых
подробнее
Спрей ТантумВерде
подробнее
Таблетки ТантумВерде
подробнее
Диагностика аденовирусной инфекции
Диагностировать аденовирусную инфекцию в большинстве случаев не составляет особого труда. Врач собирает анамнез, проводит обследование, определяет характерные симптомы и на их основании ставит диагноз. Подобный способ называют клиническим. Особенно он точен, когда болезнь носит распространенный характер, в зимний или весенний период.
В редких случаях требуется более точное диагностирование аденовирусов из-за сходства симптомов с проявлениями гриппа или других, более редких респираторных инфекций. В таком случае применяют лабораторные методы исследования, на анализ берется кровь4.
Существует точная методика выявления аденовирусной инфекции посредством исследования крови.
В качестве дополнительных диагностических мероприятий могут быть проведены микроскопические исследования содержимого носа и ротоглотки, для исключения бактериальной инфекции.
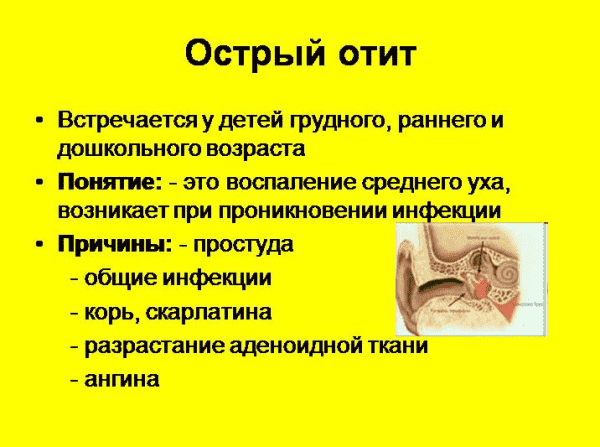
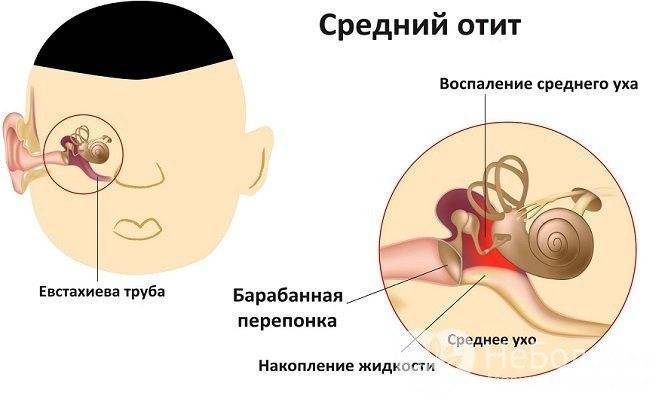
Клиника
В большинстве случаев отит
развивается как осложнение воспаления в полости носа (насморка). Основные симптомы острого
среднего отита общеизвестны. Помимо нарушения общего состояния, это сильнейшая
боль в ухе и снижение слуха. В детском, а особенно в грудном возрасте диагноз
труден, поскольку ребёнок плохо локализует источник боли. Дети грудного
возраста хватаются за ушки, беспокойно спять, резко просыпаются с плачем ночью,
отказываются от еды, а иногда единственным симптомом заболевания может быть
повышение температуры тела до фебрильных (высоких) цифр. Исследование слуховой
функции провести непросто, а отоскопическая картина (изменение барабанной
перепонки при осмотре) имеет ряд особенностей, связанных с возрастными
анатомическими отличиями.
В
зависимости от характера течения заболевания и данных осмотра отит может быть
катаральным (самая ранняя стадия), при скоплении жидкости в полости среднего
уха (за барабанной перепонкой) — серозным, а при позднем обращении воспаление в
ухе становится настолько выраженным, что происходит разрыв барабанной перепонки
(перфорация) и из уха отделяется гнойный секрет.
Если
гноетечение продолжается дольше, следует говорить о затянувшемся или подостром
среднем отите. В ряде случаев гноетечение из уха у ребёнка прекращается,
перфорация барабанной перепонки рубцуется, однако через какое-то время, чаще
2-3 раза в год, выделения из уха появляются снова. В этих случаях речь идёт о
рецидивирующих острых средних отитах. К неблагоприятным исходам острого
гнойного среднего отита относят переход заболевания в хроническую форму.
Главным признаком хронизации процесса является формирование стойкой перфорации
барабанной перепонки.
Причины ларингита
Причиной крупа чаще всего становится вирусная инфекция:
| ПРИЧИНЫ | КОММЕНТАРИЙ | ||
| причины: | Инфекции | комментарий: | Причиной возникновения острого ларингита может стать инфекция, которая проникает в слизистую глотки и гортани и легко активизируется на фоне снижения общего и местного иммунитета.К основным возбудителям острого и хронического ларингита относятся преимущественно стрептококки и стафилококки, которые могут активизироваться под влиянием неблагоприятных факторов. |
| причины: | Неинфекционные причины | комментарий: | – курение и алкоголь- химический и термический ожог гортани- аллергия- сильные голосовые нагрузки |
Факторы риска развития острого ларингита:
- снижение иммунитета
- общее и местное переохлаждение
- заболевания глотки и околоносовых пазух
- влияние вредных привычек
Острое воспаление слизистой оболочки гортани может являться следствием катарального воспаления слизистой оболочки носа, околоносовых пазух (синусит) или глотки (тонзиллит, фарингит).
Среди бактерий частыми возбудителями острого ларингита являются:
- гемофильная палочка (H. Influenzae)
- хламидии пневмония (Chlamydia pneumoniae)
- моракселла (Moraxella catarrhalis)
- пневмококк (S. pneumoniae)
Первая помощь при появлении крови из уха у ребенка
Прежде всего, необходимо очистить все возможные загрязнения ушной раковины теплой кипяченой водой. Если ранка на коже поверхностная, после обработки антисептическим препаратом (раствором хлоргексидина, перекисью водорода) ее можно также помазать йодом и закрыть пластырем так, чтобы тканевый отрезок закрывал рану. Если кровотечение сильное и место его возникновения не видно, нужно закрыть наружный слуховой проход тампоном из стерильной ваты или бинта, потом наложить повязку. После этого нужно доставить ребенка в больницу.
При подозрении на черепно-мозговую травму не надо трогать ухо и промывать его. Ребенка нужно уложить на ровную поверхность и вызвать скорую помощь.

Симптомы синусита
Выделяют острую и хроническую формы синусита, которые отличаются своими симптомами.
Острый синусит. Симптомы:
- Насморк, длящийся более 7-10 дней, без признаков улучшения состояния;
- заложенность носа, слизистое или гнойное отделяемое из носа;
- стекание слизи по задней стенке глотки, обильное выделение гнойной мокроты по утрам;
- головная боль, тяжесть и боль в области воспаленной пазухи. Иногда боль в области зубов, глаза, скулы, щеки;
- повышенная чувствительность кожи лица в проекции пораженной пазухи;
- повышение температуры тела (до 38°С и выше). Как правило, этот симптом наблюдается в остром случае. При хроническом процессе температура тела повышается редко или держится на субфебрильных отметках (37-37,50°С);
- слабость, быстрая утомляемость, раздражительность. Светобоязнь, слезоточивость, ухудшение аппетита, нарушение сна;
- ослабленное обоняние или его отсутствие;
- отечность щек и век.
Хронический синусит. Симптомы:
Симптоматика при хроническом синусите зависит от формы заболевания. Вне обострения симптомы могут быть очень скудными или отсутствовать. Чаще всего беспокоят следующие проявления:
- заложенность носа, затруднение носового дыхания;
- скудное слизистое или гнойное отделяемое из носа, может быть в виде насыхающих корок;
- постоянное подтекание из носа, провоцирующее возникновение трещин и ссадин у входа в нос;
- стекание слизи по задней стенке глотки;
- сухость в глотке;
- головная боль;
- неприятный запах изо рта.
При обострении заболевания могут появляться симптомы, характерные для острого синусита.
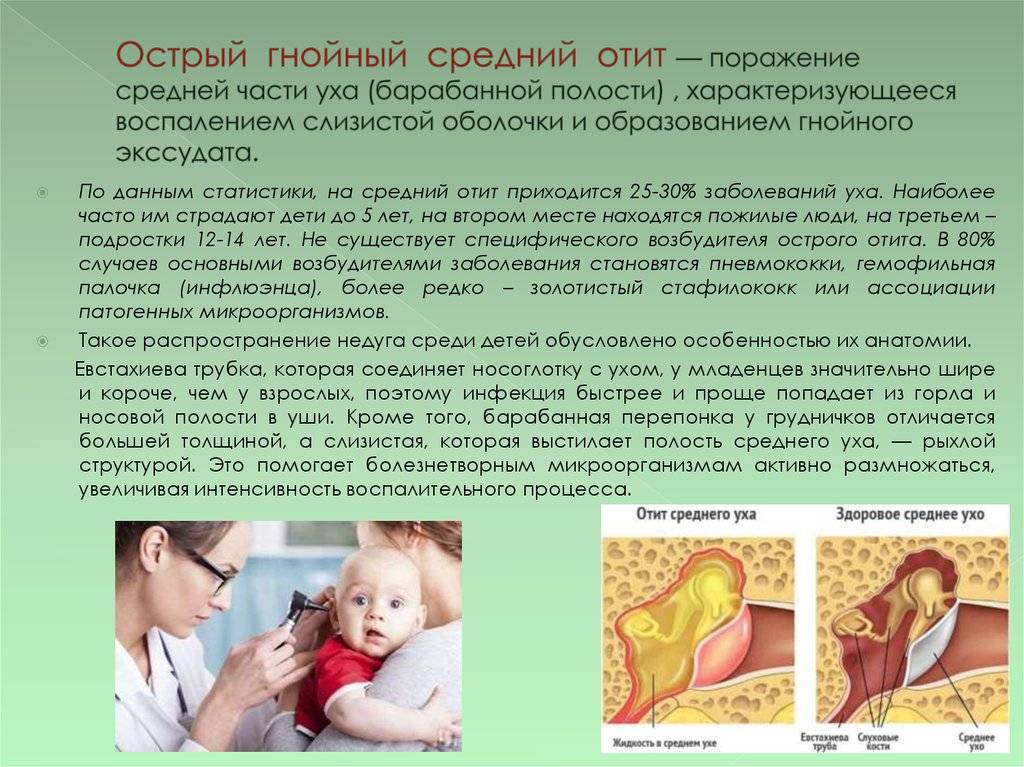
Методы лечения среднего отита
Сильная, «стреляющая» боль в ухе, характерная для острого среднего отита, не оставляет другой возможности, как сразу же приступить к лечению заболевания. Однако крайне желательно, чтобы лечение отита происходило под руководством врача.
Оставленный без надлежащего лечения, средний отит может стать хроническим. В этом случае боль в ухе перестаёт быть мучительной. Долгое время больной вообще может не чувствовать боли. Это объясняется тем, что при хроническом отите барабанная перепонка остаётся перфорированной, и через это отверстие гной может вытекать в слуховой канал, не создавая избыточного давления в барабанной полости. Постоянный очаг воспаления и нарушенная целостность барабанной перепонки способствуют развитию тугоухости.
Ещё одна опасность: неправильное лечение может привести к образованию спаек и рубцов в барабанной полости, нарушающих работу слуховых косточек и перекрывающих слуховой канал. Это так называемый адгезивный отит, который приводит к стойкому снижению слуха и появлению шума в ушах.
Возможны и другие осложнения. Своевременное обращение к врачу позволит избежать осложнений и сохранить остроту слуха. Обычный курс лечения отита продолжается десять дней.
Консультация специалиста
Если прошло два дня, а ухо по-прежнему Вас беспокоит, необходимо обязательно показаться ЛОРу. Есть вероятность, что заболевание может перейти в следующую стадию, при которой в среднем ухе начинают скапливаться гнойные выделения. Накопившийся гной может прорвать барабанную перепонку. Этого желательно избежать. Если всё же гной необходимо удалить из барабанной полости, то лучше, чтобы это осуществил врач, сделав аккуратный прокол барабанной перепонки, так называемый парацентез.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Как предотвратить появление серной пробки?
Некоторые люди могут жить с постоянной или хронической потерей слуха. И каждый из них даже не замечает этого, пока не появляются крайне серьезные последствия такого недуга. И самая распространенная причина — серная пробка, которая может привести к распространению и возникновению воспалительного процесса, отека и среднего отита. Когда появляется резкая боль в ухе, стоит незамедлительно обращаться за консультацией к отоларингологу. Он поможет предотвратить нежелательные последствия.
Ведь образование маленьких шариков в ушах происходит на постоянном уровне. Они выполняют значительные и важные процессы слухового органа. Сера защищает уши от различных микробов и пыли, он обладает антибактериальным свойством, противовирусным.
Шарики серы собирают с собой омертвевшие частички микроорганизмов, кожи и после засыхания отваливаются, выкатываясь из уха. Этому процессу помогают шевеления нижней челюсти при разговоре, жевании или зевании.
Когда сам натуральный процесс по выведению серы не происходит, то начинают образовываться большие серные пробки. Это может говорить о неправильной гигиене ушного прохода.
Можно точно определить, что сама по-себе серная пробка состоит из высушенной ушной серы, а также шелушащейся кожи.
Помочь с осмотром и последующим лечением сможет отоларинголог.
Причины возникновения серных пробок
Присутствие серных шариков очень частое явление среди людей. И к этому есть множество причин:
- плохая гигиена ушного прохода, заключающая в чистке ватными палочками, которые пропихивают всю серу глубже в проход;
- высокая секреция ушной серы при очень частом ее удалении;
- различные нарушения в организме, что повышает выработку ушной серы;
- работа связанная с сильным запылением;
- очень высокая влажность и попадание воды в уши, что приводит к пробке;
- очень сухой воздух наоборот высушивает серу и затрудняет ее выходу. Таким образом происходит накопление серы и образование пробки в ухе.
- когда образуется застой серы в слуховом отверстии, можно понимать, что нарушен значительно весь процесс по нормальному выведению серы, из-за всевозможных проблем с суставами височного и челюстного. А также сильное уменьшение внешнего отверстия или искривление прохода.
- присутствие воспаления в ухе, при котором образуется отек и нарушается самовыведения серы;
- при генетической особенности строения уха, слишком узкие проходы или посредством травмы резкое сужение;
- заболевания кожи полости уха — происходит отслоение наружного слоя кожи (эпидермиса), частицы которого смешиваются с серой и закупоривают слуховой проход;
- сильное образование серы, которая не успевает выйти наружу;
- постоянное нахождение в пыльной атмосфере;
- пожилой возраст;
- при попадании инородного тела в орган слуха.
Симптомы наличия серной пробки
Пробки в ушах появляются постепенно. С самого начала особых признаков не наблюдается, и только после закупорки прохода, появляются явные проблемы со слухом. И чем больше пробка нарастает, тем сильнее выражены симптомы.
Обычно излишек серной пробки протекает бессимптомно. Показывает себя только когда появляется проблема со сухом. Но можно следить за такими симптомами:
- частичная потеря слуха, возможный шум и заложенность;
- боли в голове и головокружение;
- появление тошноты и рвоты;
- боли в ушных проходах и висках;
- сухой кашель;
- в тяжелых случаях возможны проблемы с сердцем и эпилептические припадки.
Когда серная пробка находится слишком долго в ушном проходе, то увеличивается вероятность различных воспалительных процессов. Может образоваться средний отит или хронический.
Диагностика и лечение серного образования
Вся диагностика серного образования очень проста. Осмотр проводит ЛОР, который определяет степень пробки методом отоскопии. Для этого нужно обратиться к отоларингологу, который определит патологию с помощью простой отоскопии.
При излишке пробок необходимо удалить у опытного отоларинголога. При мягких образованиях промывают или ополаскивают ухо теплой водой под небольшим давлением.
А суховатые и твердые пробки потребуют предварительного смягчения. Применяют перекись водорода и далее промывают.
Серные пробки которые невозможно размягчить, снимают специальным медицинским инструментом.
Как правильно ухаживать за ушами
Нужно постоянно промывать уши с мылом на небольшую глубину, это очень важно.
Стоит ограничить время пребывания в пыльной зоне, очень высокой влаг и сухости.
Оперативное лечение суставных заболеваний и многих других, которые значительно ухудшают самопроизвольное удаление серы.
Соблюдение этих несложных правил поможет вам предотвратить образование серных пробок и сохранит здоровье ушей..
ПРОСМОТРОВ:
2 822
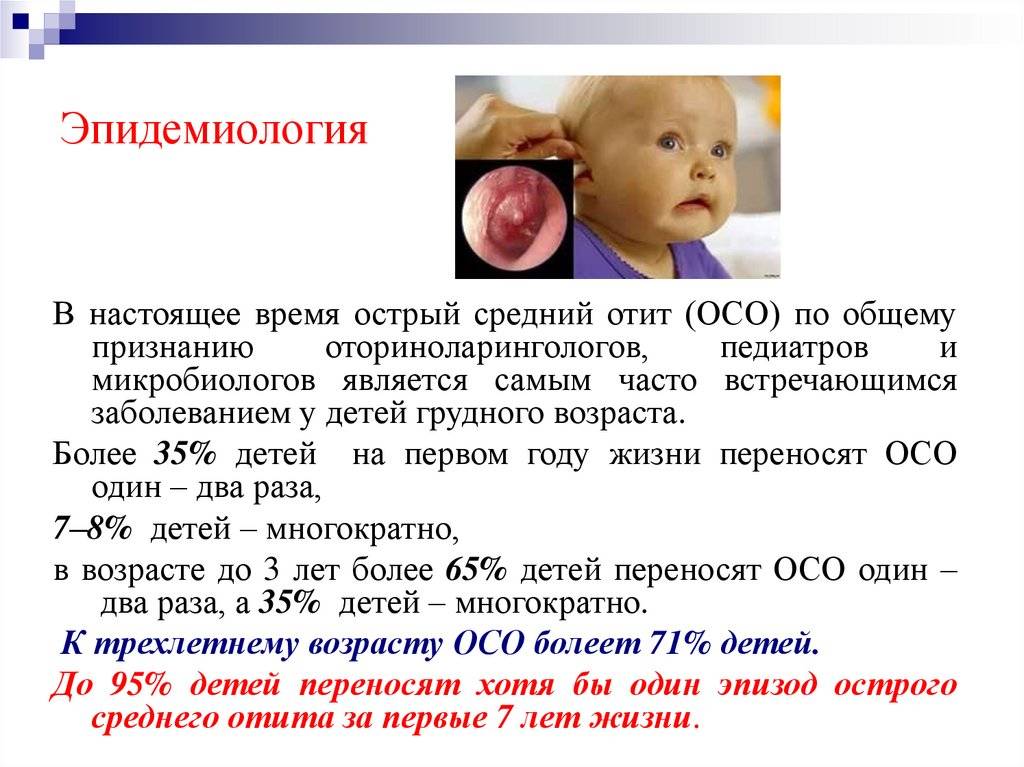
Лечение кондуктивной тугоухости
«Если у вас возникли подозрения, что у ребенка снижается слух, не откладывая, записывайтесь на прием к врачу», – советует Евгений Буданов. «Лучше, как говорится, перебдеть. Если узкий специалист недоступен, начинайте с участкового педиатра. У него есть отоскоп (такая специальная воронка) для осмотра, он же может направить к оториноларингологу».
Дальнейшее лечение зависит от выявленных причин:
- Если это отит – лечим отит.
- Инородное тело в слуховом проходе? Удаляем его.
- Постоянные простуды, насморки, рост аденоидов? Укрепляем иммунитет, проводим профилактику, держим рост аденоидов под контролем.
- Если обнаруживаются какие-то врожденные аномалии, скорее всего, ребенок некоторое время будет под наблюдением, затем принимается решение о возможности операции.
Главное – не ждать, не доводить до хроники. На начальном этапе любые проблемы в разы легче поддаются коррекции.
Лечение экссудативного среднего отита
Лечение пациентов с диагнозом ЭСО направлено на устранение причин, повлекших нарушение функции слуховой трубы, с последующим восстановление слуха и предотвращение развития морфологических изменений слизистой оболочки среднего уха.
Тактика лечения напрямую зависит от стадии заболевания. На начальных стадиях назначают консервативные методы лечения:
– продувание слуховых труб по Полицеру;
– катетеризация слуховых труб;
– физиотерапия (эндоурально электрофорез с протеолитическими ферментами),
– медикаментозное лечение (антигистаминные препараты, сосудосуживающие средства, муколитические препараты).
При неэффективности консервативных методов терапии пациенту показано проведение хирургического лечения, направленного на устранение причин, приводящих к блоку устья слуховой трубы и нарушению её функций (аденотомия, операции на околоносовых пазухах для санации хронических очагов инфекции).
В случае, если через два-три месяца после оперативного лечения сохраняется патологическое содержимое в полости среднего уха и отсутствует аэрация, то проводят отохирургическое вмешательство ( миринготомия, тимпанотомия с введением вентиляционной трубки).
Аудиологический контроль проводят через 2-3 месяца после хирургического вмешательства. При нормализации слуха у ребенка вентиляционную трубку удаляют.
В отделе детской ЛОР-патологии ФГБУ НМИЦО ФМБА России под руководством д.м.н., проф. Юнусова А.С. с успехом проводят весь спектр лечения экссудативного среднего отита как в амбулаторных, так и в стационарных условиях.
Запись на приём в поликлинике к врачу-оториноларингологу, к.м.н. Лариной Л.А. по тел. 8(499)968-69-12, 8(499)968-69-26, 8(499)190-97-96 или на официальном сайте ФГБУ НМИЦО ФМБА России.
Насморк, ринит и конъюнктивит у ребенка: эффективное лечение
В первую очередь, необходимо установить, какова причина возникновения конъюнктивита, заложенности носа и насморка. Для этого стоит обратиться к врачу, который поможет определить возбудителя и назначит эффективное лечение.

Как правило, терапия сводится к устранению конъюнктивита, температуры и насморка по отдельности. Хотя все меры находятся в прямой зависимости от заболевания, которое их спровоцировало.
Вылечить насморк при рините поможет повышение влажности воздуха. Аллергический насморк требует устранения аллергенов и приема антигистаминных средств; также может проводиться чистка крови. Простудный ринит лечится антисептическими и антибиотическими спреями, сосудосуживающими каплями, иммуномодуляторами. Полезными будут ингаляции.
Лечение конъюнктивита должно иметь комплексный характер. В зависимости от причин, спровоцировавших заболевание, оно включает антибактериальные, противовирусные, противогрибковые, антипаразитарные препараты, иммуномодуляторы и антигистаминные средства.
Наиболее сложной является терапия конъюнктивита у маленьких детей, так как они часто прикасаются к глазам. Поэтому их нужно как можно чаще промывать физраствором или настоем ромашки аптечной. Воспаление конъюнктивы во время ОРВИ лечится антибактериальными средствами местного действия, компрессами и сосудосуживающими каплями.

Во время простуды конъюнктивит особенно опасен своими осложнениями. Он может привести даже к потере зрения, поэтому затягивать с лечением не стоит.
Виды и причины заболевания
При гайморите воспалительный процесс захватывает главным образом слой эпителиальных клеток и лежащую под ним рыхлую ткань и кровеносные сосуды. Стадии протекания процесса воспаления позволяют выделить следующие виды гайморита.
Острый гайморит у детей проявляется следующими симптомами:
- нарушение носового дыхания;
- выделения из носа;
- неприятные ощущения в области носа и околоносовой области;
- чувство давления и напряжения в пораженной пазухе;
- боли в области лба, скул, виска (при одностороннем гайморите боль может захватывать всю половину лица, а при двустороннем – всю лицевую поверхность);
- зубная боль, усиливающаяся при жевании;
- головная боль, вызванная накоплением гноя в воспаленной пазухе.
Хронический гайморит у детей развивается вследствие игнорирования тревожных симптомов острого гайморита: воспалительный процесс переходит в более тяжелую стадию, указанные выше симптомы становятся менее выраженными. При этом заболевание может беспокоить ребенка в течение долгого времени: стадии ремиссии (затишья) будут чередоваться со стадиями обострения. В слизистой оболочке запускается процесс необратимых изменений, вследствие чего она начнет терять свою защитную функцию.
В зависимости от типа воспалительного процесса гаймориты можно подразделить на следующие виды:
- катаральный гайморит у детей – острая стадия процесса, которая может охватить даже надкостницу или кость, но при этом не будет гнойных выделений.
- гнойный гайморит у детей характеризуется глубокой степенью воспаления слизистой с гнойным отделяемым.
По месту распространения воспаления гайморит бывает односторонним – с поражением пазухи носа с одной стороны. Или же может развиться двусторонний гайморит у ребенка – с поражением двух пазух носа соответственно. От этого фактора зависит степень затруднения носового дыхания.
Как упоминается во многих источниках, причины гайморита у детей – острые и хронические инфекционные заболевания верхних дыхательных путей. Болезнь может также стать следствием воспалительных заболеваний зубов (это так называемый одонтогенный гайморит).
Самые распространенные причины развития кондуктивной тугоухости
Отиты
«Очень часто кондуктивная тугоухость у детей развивается после отитов», – говорит кандидат медицинских наук, врач сурдолог-оториноларинголог клиники «МастерСлух» в Сочи Евгений Буданов. «По статистике чаще всего отиты встречаются у малышей в возрасте 3-5 лет, соответственно, тогда же больше обращений к лору, сурдологу.
Отиты бывают гнойные и негнойные, на слух может повлиять любой вариант. Зачастую взрослые несерьезно относятся к таким, как им кажется, легким состояниям – ну подумаешь, ушко заболело, если ребенок простудился. Надо закапать лекарство, и все пройдет. В большинстве случаев – действительно проходит (и то, если препарат назначил врач, проконтролировал ситуацию), но иногда отит может привести к снижению слуха, причем, заметно это будет не сразу. Конечно, каждая простуда не должна вызывать в семье панику, надо просто быть внимательными к любым ее проявлениям.
Аденоиды
В печальном топе причин, могущих привести к кондуктивной тугоухости, находятся и аденоиды. Ими страдают очень многие дети: в силу анатомических особенностей, частых простудных заболеваний. Это не значит, что аденоиды нужно срочно удалять, доказано, они – часть иммунной системы. Но и просто ждать, что ребенок их перерастет тоже не стоит. Нужно проконсультироваться со специалистом, держать ситуацию на контроле, подобрать консервативное лечение.
Травмы
Ну и, конечно, всегда актуальны травмы уха. Дети могут засунуть туда: шарики, части игрушек, батарейки (особенно «коварны» маленькие, круглые и плоские), камешки. Не можете извлечь эту мелочь самостоятельно? Срочно к врачу!
Самое неприятное, когда ребенок еще не может говорить, а взрослые момент травмирования упустили, или малыш боится рассказывать родителям, что что-то сам запихал к себе в ухо и не может достать. Тогда «сюрприз» обнаружится неожиданно.
Вообще самое, наверное, безопасное в этом списке причин развития нарушения слуха – серные пробки. Хоть и неприятная штука, но легко удаляется у специалиста, и тогда страдалец «волшебным образом» начинает лучше слышать.
Врожденные дефекты
Если кондуктивная тугоухость связана с аномалиями развития, обусловлена генетически, это в большинстве случаев выясняется на приеме у специалиста (профильном, или если возникли какие-то подозрения у родителей), и очень важно вовремя провести хирургическое вмешательство, чтобы освободить слуховой проход. Не надо путать эту операцию с операцией по установке кохлеарного импланта, последний нужен при совсем других диагнозах
Как вовремя понять, что у малыша развивается тугоухость
Каждый родитель знает своего ребенка как никто другой и способен подметить нюансы в поведении, по которым окружающие просто не поймут, что что-то не так. Главное – не убеждать себя, что показалось.
- Малыш часто дергает свои уши, закрывает их, ковыряет, расчесывает.
- Постоянно переспрашивает обращенную к нему речь (взрослые могут возмущаться, что ребенок невнимательный), делает телевизор погромче, сам начинает громче говорить, старается повернуть голову к источнику звука, инстинктивно прикладывает к ушам сложенную ладонь, как усилитель звука.
- Страдает длительными насморками, аденоидами, частыми отитами, постоянно простужается.
Осложнения
Барабанная перепонка имеет две основные функции:
- Слуховая. Когда звуковые волны ударяют, барабанная перепонка вибрирует – первый шаг, по которому структуры среднего и внутреннего уха переводят звуковые волны в нервные импульсы.
- Защитная. Барабанная перепонка также имеет барьерную функцию, защищая среднее ухо от воды, бактерий, других посторонних веществ.
Осложнения могут возникать, когда мембрана заживает, или если она не может зажить.
Возможные осложнения:
- Потеря слуха. Обычно потеря слуха является временной, длится только до тех пор, пока разрыв или отверстие не заживет. Размер и расположение разрыва могут влиять на степень потери слуха.
- Воспаление среднего уха (средний отит). Перфорация барабанной перепонки дает возможность бактериям проникнуть в ухо. Если перфорированная барабанная перепонка не заживает или не восстанавливается, вы можете быть уязвимы к текущим (хроническим) инфекциям, которые могут вызвать постоянную потерю слуха.
- Образования среднего уха (холестеатома). Холестеатома – это образование в среднем ухе, состоящее из клеток кожи и других веществ. Все накопленные загрязнения, отмершие клетки кожи в ушных каналах обычно выходят наружу с ушной серой. Если мембрана разорвана, клетки кожи могут пройти в среднее ухо и сформировать холестеатому. Холестеатома дает благоприятную среду для бактерий и содержит белки, которые могут повредить косточки среднего уха.
Особенности анатомии гортани у детей
У детей раннего возраста дыхательная система развита не полностью. Гортань имеет небольшие размеры, узкий просвет с возрастом меняется в размерах неравномерно. С ростом гортани меняется голос. Например, у новорожденных голос звучит однообразно.В детском возрасте гортань расположена выше, чем у взрослого, на два шейных позвонка, поэтому голосовая щель и надгортанник у детей находятся ближе к полости рта. Из-за этого защитный механизм гортани несовершенен, что облегчает попадание инородных тел, пищи и жидкости в просвет гортани. Наверняка многие мамы замечали, когда маленькие дети пытаются самостоятельно пить или есть, они часто начинают кашлять.Если у взрослого хрящи гортани плотные, то у детей они наоборот более мягкие и эластичные. Надгортанник удлинен, и его часто можно увидеть при осмотре глотки, а осмотр гортани наоборот может быть затруднен.
К 7 годам строение гортани ребенка все больше становится похожим на строение гортани взрослого. Окостенение хрящей гортани происходит к 16-18 годам. В период полового созревания в гортани происходят значительные изменения, за счет чего меняется голос и тембр. Такие изменения могут сопровождаться охриплостью, голос часто срывается, появляется кашель.
Лечение острого ларингита 9
Лечение острого ларингита требует комплексного подхода.
Антибактериальная терапия
Применение антибактериальной терапии больным нетяжелой формой ларингита не требуется. При выраженных воспалительных явлениях, при осложненных формах острого ларингита, при развитии абсцесса, а также при обострениях хронического ларингита назначаются антибактериальные препараты широкого спектра действия (амоксициллин/клавулановая кислота, цефалоспорины III–IV поколений) или респираторные фторхинолоны.
Ингаляционная терапия
Показана больным любой формой ларингита, в том числе абсцедирующей.Ингаляции могут применяться в качестве монотерапии при неосложненных формах ларингита в качестве симптоматического лечения для увлажнения слизистой оболочки гортани, а также в комплексе с другими методами лечения при воспалительных заболеваниях гортани.В ингаляционной форме применяются лекарственные средства, обладающие антибактериальным, противогрибковым, противоотечным, муколитическим, противовоспалительным действием, а также способностью увлажнять слизистую оболочку.Основным преимуществом ингаляций является возможность достижения быстрого и эффективного лечебного действия с применением небольшой дозы лекарственного препарата при значительном снижении отрицательного системного эффекта. Во время ингаляции происходит быстрое всасывание лекарственных препаратов. Создается высокая концентрация лекарственного средства непосредственно в очаге воспаления.
Муколитические препараты
Прочие рекомендации по лечению:
- голосовой покой – рекомендуется разговаривать как можно меньше, избегать крика, громкой речи и шепота
- щадящая диета – не рекомендуется есть острую, соленую, слишком горячую или холодную пищу
- отказ от курения и алкоголя
При неэффективности лечения или проявлении осложнений показана госпитализация. При необходимости выполняется оперативное вмешательство.Показаниями к экстренной госпитализации являются осложнения острого ларинготрахеита:
- отёчный ларингит
- эпиглотит
- абсцессы надгортанника, осложнённые формы заболевания (инфильтративной и абсцедирующей)
- угроза развития стеноза гортани
После перенесенного заболевания восстановительный период длится 2 недели. При проведении хирургического вмешательства рекомендуется наблюдение у оториноларинголога в течение нескольких месяцев.