Острая боль, сопровождающаяся покраснением тканей
Причина такого состояния – воспаление тканей железы. При этом заболевании женщина, кроме боли, ощущает жжение и распирание в пораженной области. Может подниматься температура, вероятно увеличение лимфоузлов, появление гнойных выделений из соска. Причина этой болезни – попадание инфекции в железистую ткань.
Существует неверное мнение, что мастит появляется только при беременности и кормлении. На самом деле он может возникнуть у любой женщины, даже в пожилом возрасте. Причина заболевания – попадание микробов из других органов с током крови. При травмах микроорганизмы могут проникнуть в ткани снаружи.
Мастит провоцирует переохлаждение, поэтому количество заболевших увеличивается весной и осенью. Больным назначаются антибиотики и противовоспалительные препараты.
Режим кормлений
Распорядок дня ребенка в 2 месяца, получающего грудное молоко, и ребенка, получающего смесь соответствует схеме: кормление – бодрствование – сон.
ГВ предусматривает менее строгий график кормлений. Если в первый месяц жизни ребенок получал грудь по требованию, то в течение второго месяца постепенно устанавливается более-менее отлаженная схема чередования сна, бодрствования и питания. Промежутки между кормлениями должны постепенно удлиняться. В среднем, двухмесячный ребенок ест через каждые 3 – 3,5 часа.
Если с лактацией всё в порядке, малыш хорошо прибавляет в весе, то старайтесь хотя бы примерно придерживаться этого времени и не давать грудь, пока не убедитесь, что источник плача – именно голод. Если же вы подозреваете, что кроха не наедается, и ваши опасения подтверждаются недостаточными прибавками массы тела ребенка, то прикладывайте его к груди чаще в том числе ночью и используйте другие способы поддержания и восстановления лактации. Не вводите докорм смесью без консультации с педиатром.
Для малыша на искусственном вскармливании режим кормлений, по-прежнему, остаётся строгим, по расписанию. Суточный объем смеси, рассчитанный с учетом веса и возраста ребенка, делится на 6-7 кормлений. Так определяется разовая порция. Если ребенок в 2 месяца просыпается ночью и плачем дает понять, что голоден, сохраняйте ночное кормление. Если же спокойно спит – не будите, значит в дополнительном ночном питании он не нуждается.
Примерный режим кормлений ребенка в 2 месяца
06:00 – 1-ое кормление;
09:30 – 2-ое кормление;
13:00 – 3-е кормление;
16:30 – 4-ое кормление;
20:00 – 5-ое кормление;
23:30 – 6-ое кормление;
03:00 – 7-ое, ночное, кормление – при необходимости.
Разрешенные и запрещенные виды
Антицеллюлитный массаж
Конечно, каждая женщина после родов начинает активно восстанавливать прежние формы. Беременность — это сложный процесс для женского организма. У большинства женщин появляется целлюлит преимущественно на животе и бедрах. Это объясняется тем, что происходит резкое увеличение выработки эстрогена, гормона, способствующего отложению жировых клеток. Наиболее эффективным методом борьбы с целлюлитом является специальный сеанс.
Во время лактации категорически не рекомендуется аппаратный антицеллюлитный массаж. Нагрузка, оказываемая на тело при этих процедурах, может привести к остановке выработки молока. В период грудного вскармливания отдайте предпочтение мягким манипуляциям. Это может быть обертывание или легкий медовый массаж. Помимо борьбы с жировыми отложениями, такие процедуры обогащают клетки кожи полезными микроэлементами. Такой сеанс кормящим мамам можно проводить в домашних условиях:
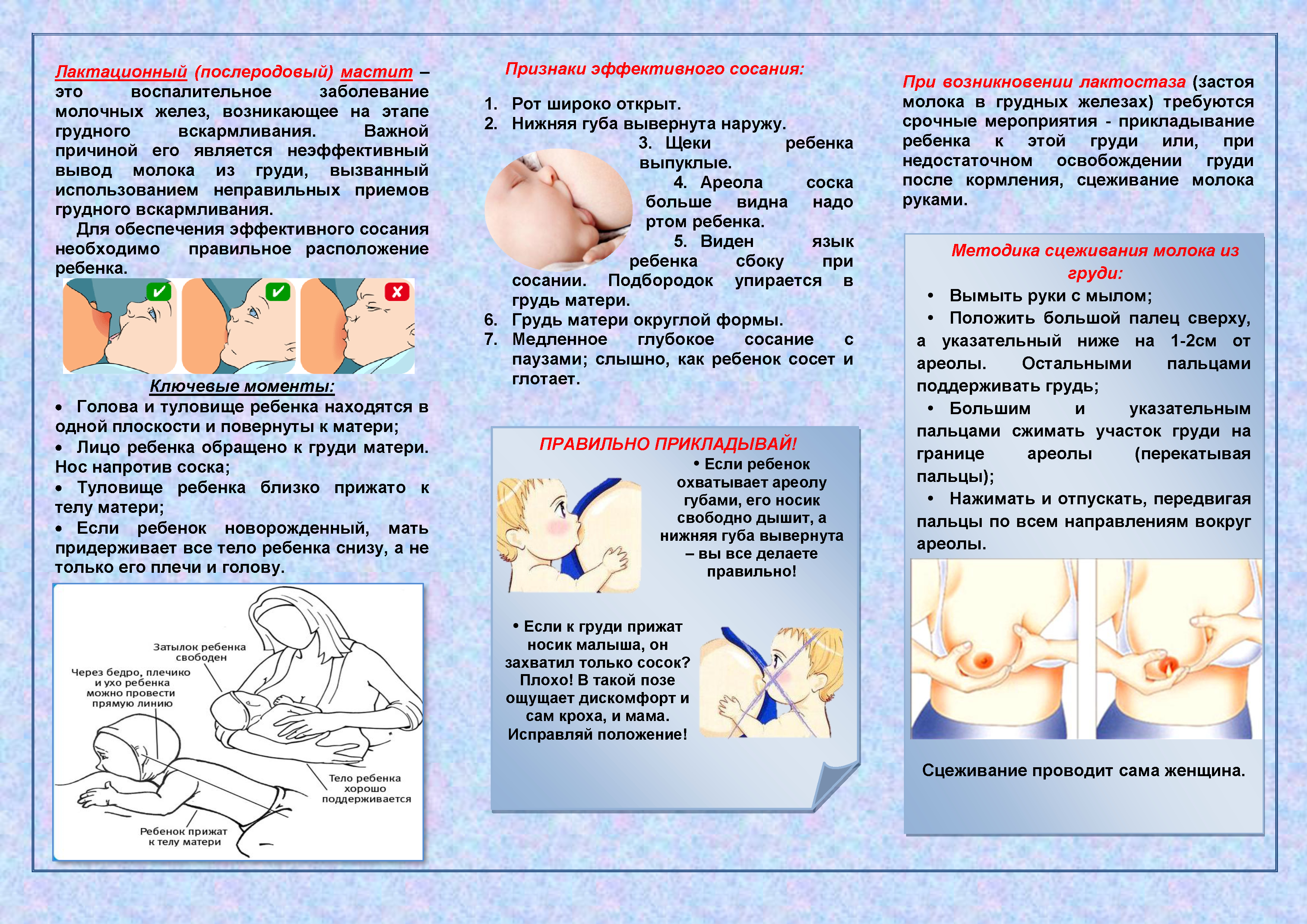
- Распарьте кожу теплым душем.
- Нанесите на кожу специальный скраб, который не вызовет аллергии у ребенка. Идеально применение скраба из морской соли. Такие продаются в аптеках. Применение любых химических пилингов запрещено.
- Делаем обертывание водорослями.
Не стоит ждать от массажа ошеломительного эффекта. Избавиться от целлюлита можно только при комплексном подходе. При этом не все процедуры можно использовать при ГВ. Например, мезотерапия, представляющая собой особый сеанс, в процессе которой под кожу вводятся специальные активные вещества. Результатом данной процедуры становится подтянутая кожа. Нередко ингредиенты расщепляют жировые ткани, избавляя от целлюлита.
Во время грудного вскармливания такие процедуры категорически противопоказаны. Если вы до беременности часто применяли подобные сеансы, то следует дождаться полного окончания периода кормления, и лишь потом возобновлять инъекционный уход.
Вакуумный массаж банками
Полюбившийся многим женщинам массаж банками можно начинать делать по истечении 3 месяцев после родов. Главное преимущество этой процедуры — отсутствие специальной массажной косметики или добавок. Это обезопасит вашего ребенка от появления аллергических реакций.
Вакуумный массаж оказывает удивительное воздействие на состояние кожи, способствует избавлению от лишних килограммов. Однако, эта процедура достаточно болезненна. Если у вас слишком чувствительная кожа или низкий болевой порог, от сеанса лучше отказаться.
Массаж лица и шеи
Массаж лица и шеи самый безопасный. Его разрешается делать без согласования с терапевтом. Если второй родитель может аккуратно и нежно массировать шейную зону, не стоит отказываться. Такой сеанс кормящей маме позволит снять напряжение и расслабиться. Массируя шею можно уменьшить головные боли и наполнить тело легкостью.
Лечение спины
Процедуры по лечению спины в период грудного вскармливания назначаются врачом. Он подберет оптимальный комплекс упражнений с учетом индивидуальных особенностей организма молодой мамы. Проводить массаж спины должен только квалифицированный специалист.
Не следует проводить процедуры каждый день, давайте телу отдых. Обязательно консультируйтесь с врачом о своих ощущениях. Если у вас возникают боли или дискомфорт, следует немедленно прекратить сеанс.
Миостимуляция
Пожалуй, единственная аппаратная процедура, которая не противопоказана при грудном вскармливании — это миостимуляция. Данный сеанс основан на локальном воздействии электрических импульсов на проблемные участки тела. Эффект разжижения жировой ткани достигается за счет частого сокращения мышц.
Как правило, миостимуляторы изготавливают в виде поясов или накладок. В профессиональной косметологии миостимуляцию производят с помощью специальных электродов. Специалист крепит электроды на проблемные участки и подключает ток. Одно из преимуществ данной манипуляции для кормящей мамы заключается в отсутствии косметических препаратов: кремов и масел, которые могут вызвать аллергию у ребенка.
Возможность применения миостимуляторов в период лактации оценивается индивидуально. Поэтому перед тем, как решиться на эту процедуру необходимо обязательно проконсультироваться с врачом.
Период грудного кормления не повод отказывать себе в лечении, расслаблении и уходе. Массаж при соблюдении правил абсолютно не вреден для лактации. При правильном подходе, каждая молодая мать может полноценно ухаживать за собой без вреда здоровью младенца.
Диагностика травм груди
Некоторые женщины после получения казалось бы незначительной травмы груди не обращаются к маммологу. Кроме того, не все повреждения становятся заметными, что оттягивает визит к врачу. Но в результате любой травмы развивается патологический процесс, который затрагивает кожу, жировую или железистую ткань (все зависит от степени повреждения). Определить характер патологии, ее последствия, способен только маммолог, используя прежде всего визуализирующие методы диагностики.
Вначале проводится осмотр молочных желез, пальпация (стоя и лежа) и выяснение жалоб. Последовательно обследуется каждая грудь, подмышечные впадины и лимфоузлы
В первую очередь необходимо обратить внимание на:
- изменение цвета кожных покровов (есть ли синяки, кровоподтеки, пятна);
- наличие втянутости кожи, соска;
- наличие уплотнений, бугорков, болезненности.
После этого назначается УЗИ. УЗИ молочных желез относится к базовому необходимому методу диагностики травм груди у женщин любого возраста. Картина УЗИ зависит от давности травмы груди. В остром периоде (свежая травма, до 5 дней) структура тканей поврежденного участка нарушена, микрокровоизлияния выглядят как включения гипоэхогенной структуры. В промежуточном (от 5 до 14 дней) периоде гематома выглядит как овальной неправильной формы образование, в котором могут быть гиперэхогенные включения (сгустки крови), стенки образования утолщены.
Затем гематома в норме рассасывается. Если отсутствует лечение могут развиться посттравматические кисты, если была поражена жировая ткань – очаги ее некроза (стеатонекроз или жировой некроз груди).
Такие изменения видны при УЗИ исследовании, поэтому рекомендуется его повтор примерно через 3 недели после травмы. При старых травмах очаги поражения могут выглядеть как участки микрокальцинатов, либо фиброза (если образуется шрам).
Маммография назначается при подозрении на злокачественный процесс, при неоднозначных результатах УЗИ и женщинам после 40-45 лет. Маммограмма не всегда дает точные результаты в отношении ушибов и гематом:
- свежий ушиб может быть не виден;
- он может быть скрыт плотной тканью груди;
- может выглядеть как нормальная железистая ткань груди.
Маммография
Но она позволяет дифференцировать посттравматические изменения от злокачественных. Большую пользу принесет сравнение ранее сделанных снимков (если они есть).
Радиотермометрия (измерение температуры как на поверхности, так и в тканях молочной железы) назначается, чтобы определить наличие воспаления тканей.
Клинический анализ крови назначается, чтобы узнать СОЭ и содержание лейкоцитов (при воспалительном процессе они повышены).
Редко, если не удается установить характер образования перечисленными выше методами, назначается МРТ молочных желез.
Подготовительный этап
Любой массаж при кормлении грудью требует определенной подготовки. Если вы заказали услугу у профессионала, следует обязательно поставить в известность специалиста о том, что вы кормите грудью. Специалист не только даст вам полезные советы, но и подберет специальную программу процедур, совместимых с грудным вскармливанием.
Кроме того, существует ряд правил, которые требуют неукоснительного соблюдения. Отдельного внимания заслуживает массаж и упражнения для груди после кормления. Этому разделу посвящено множество трудов ведущих медицинских специалистов.
Особое внимание следует уделить выбору крема для сеанса. Оптимально использовать детское молочко или масло, которое вы применяете для ухода за малышом
Такие средства не вызовут аллергию или других негативных реакций.
Ребенок плачет — не хватает молока?
В первые 1–2 месяца многие молодые мамы сталкиваются с ситуацией, когда ребенок буквально «висит» на груди. Кроха не отпускает маму ни на минуту: если положить его в кроватку или дать покачать мужу, он сразу начинает плакать. И сразу же заботливые окружающие начинают волноваться сами и тревожить недавно родившую женщину: «Он не может наесться! Тебе не хватает молока!» Как понять, что малыш голодный и пора покупать смесь?
Первое, о чем хочется напомнить (а для кого-то эта информация окажется совершенно новой): сосание груди для ребенка — не только еда. Да, первая функция грудного вскармливания — накормить ребенка. Но далеко не самая главная! Находясь у груди, совсем недавно появившийся на свет ребенок чувствует себя максимально комфортно, поскольку таким способом осуществляется самый тесный физический контакт с мамой. А если мама рядом, значит, удовлетворяется еще одна базовая потребность малыша — в безопасности.
В дальнейшем ребенок будет просить грудь не только, когда голоден: когда ему будет плохо (во время болезни), когда будут прорезываться зубки (в грудном молоке есть специальные вещества, которые уменьшают боль), когда ему будет холодно или жарко. Именно поэтому кормление по требованию помогает как правильно накормить малыша, так и успокоить его.
Второй совет: если существуют опасения, что молока не хватает, это можно проверить, проанализировав прибавки веса. После того, как ребенок начнет «возвращать» вес (т.е. пик физиологической убыли массы тела пройдет, и малыш начнет прибавлять граммы), в норме на грудном вскармливании в неделю он прибавляет от 125 граммов (от 500 граммов за месяц)
Но важно отметить: не нужно взвешивать малыша каждый день! В какой-то из дней он прибавит 20 граммов, а в какой-то — 50. Максимум — 1 раз в неделю
Кроме того, можно провести «тест с мокрыми пеленками». В течение суток необходимо считать количество мочеиспусканий (проще всего — не одевать подгузник, а держать малыша в пеленке). Для новорожденного минимальное количество «пописов» — 12–15 раз в течение суток. В этом случае с уверенностью можно сказать — молока хватает! А причин для слез у малышей достаточно (младенческая дисхезия, колики и прочее). Запомните, физиология женщины устроена таким образом, чтобы продуцировать ровно то количество молока, которое необходимо именно ее ребенку и в конкретный момент времени.
Поэтому всем, чьи детки особо нуждаются в тактильном контакте с мамой и ее грудью, нужно запомнить такой лайфхак: запасайтесь полезными перекусами и маленьким термосом с чаем, обустраивайте себе комфортное место для кормления (чем больше подушек, чем меньше напряжено ваше тело при кормлении — тем лучше), скачивайте побольше интересных книг и фильмов и наслаждайтесь первыми месяцами общения со своими крохами! Для них это жизненно необходимо, а для вас — это еще немного времени, чтобы отдохнуть. Потом, когда они начнут ползать, ходить, а вы — догонять их по квартире, вы будете с теплотой вспоминать эти деньки.
Правила массажа при лактации
Лечебные или профилактические процедуры, в том числе и обычный массаж спины, кормящей маме может назначить только врач. Специалист подберет комплекс безопасных упражнений, который поможет восстановиться после родов и подойдет на время кормления грудью. Кроме того, делать подобный массаж кормящей маме должен только профессиональный медик.
Процедура стандартного массажа не должна длиться более 30 минут с промежутком один-два дня, чтобы кожа успела отдохнуть. Перед процедурой примите теплый душ. Если это лечебный или профилактический массаж, который назначил специалист, курс не должен превышать десяти дней.
Массируя кожу самостоятельно, помните, что движения должны быть плавными, мягкими и безболезненными. Процедура не должна приносить болезненные ощущения и дискомфорт. Поэтому эксперты рекомендуют отказаться от целлюлитного или специального лечебного массажа, который часто проходит болезненно и иногда даже оставляет синяки. Такие процедуры категорически противопоказаны кормящей маме!
Не используйте лосьоны, масла и крема, средства с химическими составами. При соприкосновении с грудничком они могут вызвать аллергическую реакцию у малыша. Кроме того, состав может случайно попасть в кровоток, а затем и в грудное молоко. Подойдут гипоаллергенные крем или детское масло.
Из-за чего появляется целлюлит после родов?
Появление «апельсиновой корки» происходит под действием женского гормона эстрогена. Ухудшение рельефа кожи провоцируется сразу несколькими факторами:
- резко возрастает содержание эстрогена в крови;
- повышается вес;
- незначительно отекают ткани;
- изменяется работает сердечно-сосудистой и выделительной систем.
Количество жировых отложений во время беременности также увеличивается, в том числе и на животе. В этой зоне запас служит для передачи энергии плоду.
После рождения ребенка часть лишнего веса уходит, однако жировые отложения нередко остаются на животе, бедрах, ягодицах. Самостоятельно они уходят лишь у единиц, большинству женщин необходимо приложить усилия для того, чтобы устранить лишнее. Бороться с дряблостью кожи и жиром лучше всего комплексно. Одной из мер в этом комплексе становится антицеллюлитный массаж, который может назначаться даже при грудном вскармливании.
Причины чрезмерного производства молока
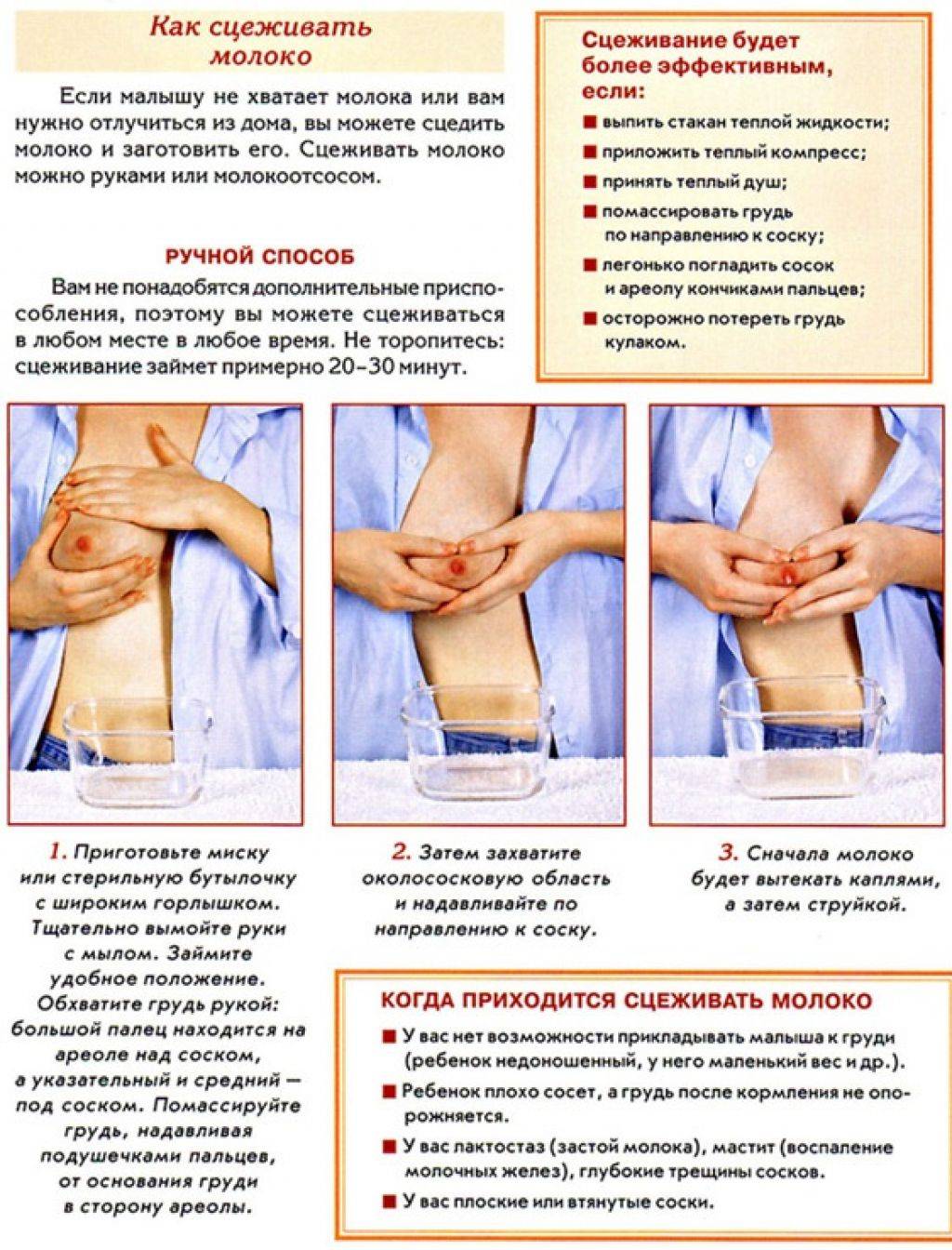
Иногда может образовываться слишком много грудного молока. Это называется гиперлактацией. Обычно количество грудного молока зависит от потребности. Часто молока вырабатывается слишком много, если обе груди не опорожняются должным образом. Слишком много молока может вырабатываться:
- если новорожденный находится только на грудном вскармливании;
- если ребенок чрезмерно сосет грудь;
- при повышенном уровне пролактина — этот гормон отвечает за выработку молока; если ребенок отказывается от грудного вскармливания;
- если у матери есть грудные имплантаты, блокирующие поток молока – грудное вскармливание продолжает стимулировать выработку молока, но оно не доходит до ребенка.
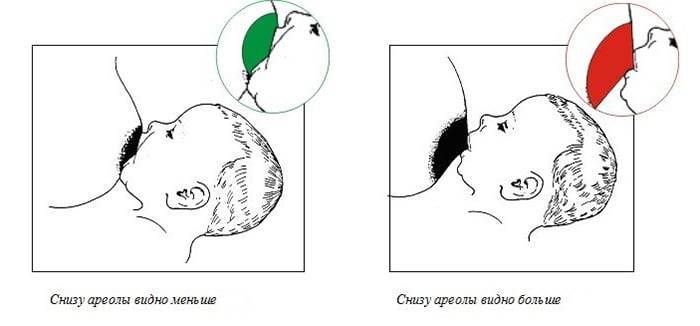
Наиболее частые случаи застоя молока:
- в первые дни после рождения ребенка;
- резкое прекращение грудного вскармливания;
- если ребенок вдруг начинает меньше сосать грудь, чем обычно – он переходит к употреблению твердой пищи, болеет или у него плохой аппетит.
Чем можно занять ребенка в бодрствование в 2 месяца
В 2 месяца малыш может бодрствовать до полутора часов. Конечно, просто лежать в своей кроватке столько времени ему будет скучно. Периоды бодрствования можно использовать для двигательной активности, игры и занятий по возрасту.
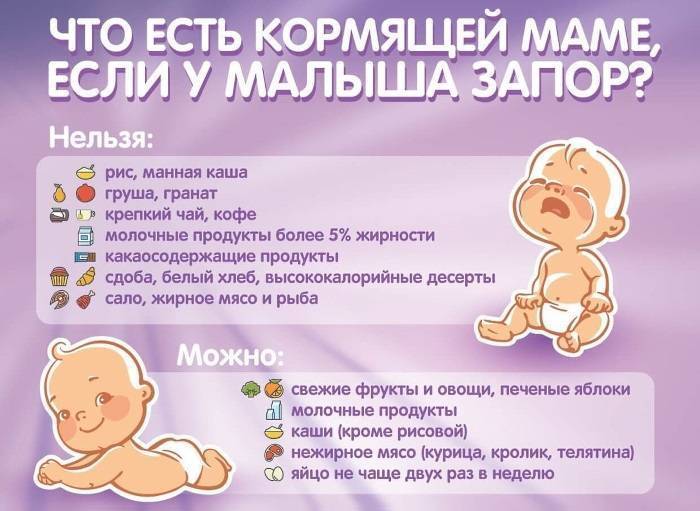
На втором месяце жизни ребенок начинает предпринимать попытки поднять и удерживать голову. Обязательно выкладывайте его на животик за полчаса-час до еды или спустя два часа после. Это упражнение не только поможет укрепить мышцы малыша, но и послужит профилактикой срыгиваний, колик и запоров.
В этом возрасте малыш уже способен фокусировать взгляд на предметах и лицах, с интересом прислушивается к звукам. Закрепите на кроватке музыкальный мобиль или подвесьте погремушку на уровне груди малыша на расстоянии 30-40 см.
Еще один вариант тренировки внимания крохи – черно-белые картинки. Закрепите контрастные изображения на бортике кровати или стене – там, где ребенок будет их хорошо видеть. На картинках могут быть животные, растения или просто четкие узоры – большой разницы нет. Малыш не будет по этим образам изучать окружающий мир, пока достаточно того, что он будет фокусировать взгляд и рассматривать линии.
Главной потребностью младенца в 2 месяца остается присутствие мамы
Используйте время бодрствования для общения с малышом: разговаривайте, пойте песенки и потешки, рассказывайте стихи и сказки: неважно, что их содержание ребенку пока недоступно. Гуляйте с крохой на руках по комнатам, рассказывайте о предметах и событиях вокруг
Ваш голос успокоит малыша, он будет прислушиваться к ритму речи и формировать пассивный словарный запас.
Список
- В 2 месяца ребенок спит 15-17 часов в сутки, днем 5-6 раз.
- На ГВ строго графика кормлений нет, хотя примерный режим начинает складываться. На ИВ продолжается кормление по часам.
- В холодное время с малышом гуляют дважды в день по 2,5-3 часа. Летом – чем больше, тем лучше.
- В бодрствование можно позаниматься с малышом гимнастикой, сделать ему массаж, выложить на животик. Повесьте в кроватку музыкальный мобиль или погремушки, закрепите черно-белые картинки. Много разговаривайте с ребенком.
(
оценок; рейтинг статьи )
Осложнения
Без лечения тригеминальная невралгия постепенно прогрессирует. Со временем в одном из отделов мозга формируется патологический болевой очаг. В результате боль захватывает все лицо, провоцируется любым незначительным раздражителем и даже воспоминанием о приступе, а впоследствии приобретает постоянный характер. Вегетативно-трофические расстройства прогрессируют:
- формируется необратимая атрофия лицевой мускулатуры;
- зубы расшатываются и начинают выпадать на фоне запущенного пародонтоза;
- облысение увеличивается.
Ввиду постоянных болей у пациента нарушается сон и развивается выраженная депрессия. В тяжелых случаях больные могут покончить жизнь самоубийством.
Причины
Спазмы в мышцах ног могут быть спровоцированы повышенной активностью коры головного мозга. Также такое случается, если ухудшается нервная проводимость волокон, если уменьшается уровень АТФ в крови. Такие процессы развиваются после интенсивных физических нагрузок, после перенесенной черепно-мозговой травмы, под влиянием стрессовой ситуации, при ношении неудобной обуви. Причины появления судорог могут быть различными. Самой частой из них является варикозное расширение вен. Определить провоцирующий фактор такого симптома может флеболог после предварительной диагностики.
Среди самых частых причин появления дневных или ночных судорог в ногах можно выделить:
- Дефицит минеральных веществ и витаминов. Может возникать при обезвоживании организма, после интенсивных физических нагрузок, при отсутствии полноценного питания. Спровоцировать такой симптом может нехватка витаминов группы В, магния.
- При сахарном диабете может развиваться гипогликемия. Эта патология появляется при введении инсулина. Выполнять лечение должен только специалист, он составляет схему терапии, выбирает оптимальные дозировки инсулина в каждом конкретном случае.
- Чрезмерные физические нагрузки. Такое часто наблюдается у людей, которые занимаются спортом. В группе риска футболисты, баскетболисты и тяжелоатлеты.
- Судороги могут появляться при тромбофлебите, варикозном расширении вен, независимо от стадии развития этих заболеваний.
- Атеросклеротическая болезнь сопровождается высокой нагрузкой на всю кровеносную систему. Особенно страдает сердце, сосуды. Причинами развития патологии являются наследственная предрасположенность, вредные привычки, нездоровое питания, высокий уровень холестерина.
- Заболевания сердца и сосудов негативно влияют на кровоток. Это сопровождается отечностью, болевыми ощущениями и судорогами в ногах по ночам и днем.
- Изменения гормонального фона могут спровоцировать судороги ног у женщин в период вынашивания ребенка. Такая проблема может появляться на фоне приема оральных контрацептивов, при менопаузе, в пубертатном периоде при кардинальных изменениях в гормональном фоне.
- При повышенной нагрузке на центральную нервную систему, при частых сильных стрессах, нарушениях сна также могут возникать спазмы в мышцах. Такой симптом проходит самостоятельно, если удается справиться со стрессом и восстановить свой режим.
Судороги могут возникать не только как симптом болезни. Есть и другие причины такой проблемы, не связанные с заболеваниями:
- Многие женщины выбирают красивую, но не удобную обувь на каблуках. При регулярном ношении неудобных туфель может развиваться варикозное расширение вен. Ноги отекают, болят, появляются болезненные спазмы в мышцах.
- Несбалансированное питание. При отсутствии полноценного питания развиваются хронические заболевания пищеварительной системы, возникает авитаминоз. Организм реагирует на это по-разному, в том числе и болезненными спазмами.
- Неконтролируемый прием антибиотиков, противовоспалительных препаратов, обезболивающих средств.
Ночные судороги в ногах
Спазмы мышц ног в ночное время возникают чаще всего. Дискомфорт во время сна бывает кратковременным либо длительным. Спустя какое-то время после приступа человек чувствует слабость в мышцах. Такое состояние часто является симптомом хронической венозной недостаточности. В группу риска входят люди преклонного возраста, беременные.
При перегрузке мышц, дегидратации либо длительном пребывании в одном положении могут возникать судороги ночью. В большинстве случаев такое состояние является идиопатическим, то есть, возникает без причин. Чаще такие приступы не являются опасными для здоровья. Но иногда они могут свидетельствовать о таких состояниях:
- венозная недостаточность;
- артериальная дисфункция.
Чаще ночные приступы спазмов возникают в икроножных мышцах. Непроизвольные сокращения сопровождаются внезапной резкой болью, затвердением тканей, дискомфортом, покраснением и отечностью, мышечной слабостью. Не стоит заниматься самолечением и принимать какие-то лекарства от судорог в ногах. Нужно вовремя обращаться к флебологу, чтобы выяснить причину такого симптома.