Лечение гастрита у детей
На первом этапе необходимо пойти к педиатру, пройти обследование, на втором этапе – к гастроэнтерологу.
В острый период гастрита детям показан:
- постельный режим,
- воздержание от пищи на 8-12 часов,
- при необходимости – промывание желудка, очистительная клизма,
- обильное частое питье малыми порциями.
Комплекс лечебных мероприятий для детей, страдающих хроническим гастритом, включает в себя:
- строгое соблюдение лечебно-охранительного режима и диеты,
- медикаментозную терапию,
- физиотерапевтическое и санаторно-курортное лечение.
В любом случае, особенно если нет возможности быстрого обследования, следует помнить, что при желудочно-кишечных заболеваниях самое главное – это ритм и уровень жизни, диетическое домашнее питание, отказ от бесконтрольного приема лекарственных средств, тесное взаимодействие усилий педиатра и гастроэнтеролога.

Здоровье вашего ребенка в надежных руках наших врачей. Записывайтесь к педиатрам Медицинского центра “Север” в г. Александров по телефону 8 (49244) 9-32-49.
Питание детей при заболевании хроническим гастритом
Ребенок обязательно должен позавтракать перед тем, как он пойдет в школу. И лучше не бутербродом, а кашей, желательно овсяной. Чай и кофе надо пить некрепкие, чтобы не раздражали слизистую.
Нельзя делать больших перерывов между приемами пищи. Недопустимо, когда ребенок уходит в школу без завтрака, а обедает только в 17 часов. При таком режиме у него обязательно будут болезни желудочно-кишечного тракта. Лучше избегать жирных и жареных блюд, острых приправ – или хотя бы есть их изредка, в меру. Вредны газированные напитки: они приводят к повышению кислотности, повышению внутрибрюшного давления, к отрыжке, изжоге, забросу кислого содержимого из желудка в пищевод. Ребенку требуется щадящая диета — отвары, полу¬жидкие каши, кисели. Когда минует острый период, давайте ребенку только вареную пищу (либо готовь¬те ее на пару). К столу блюда лучше подавать в про¬тертом, кашицеобразном виде, еда должна быть теплой.
Исключите из меню жареные и острые блюда, крепкие бульоны, уху, копчености. Огра¬ничьте употребление белокочанной капусты, лука, щавеля, редьки и редиса, репы, а также грибов. Кислые соки и фрукты могут навредить ребенку. Отрегулируйте для ребенка режим питания: пусть ваш ребенок ест меньше, но чаще — 5—6 раз в день. Перед сном давайте ему стакан теплого молока.
Разновидности гастрита
Острый гастрит
Острый гастрит возникает внезапно. Причиной может быть любой фактор, вызвавший повреждение слизистой – некачественная, чересчур обильная или тяжелая пища, инфекция, контакт с аллергеном (при пищевой аллергии), прием алкоголя или раздражающих слизистую лекарственных препаратов.
Проявлениями острого гастрита являются интенсивная тупая боль в подложечной области (если причина – пища, боль возникает обычно через 20-30 минут после еды). Как правило, боль сопровождается вздутием живота, изжогой, отрыжкой, приступами тошноты.
При правильном лечении острый гастрит проходит в течение нескольких дней (до 5-7 дней), однако полное восстановление слизистой длится гораздо больше.
Кроме обыкновенного (катарального) острого гастрита возможны:
- эрозивный острый гастрит (страдают не только поверхностные, но и глубинные слои слизистой. Как правило, причина – химический ожог слизистой желудка);
- флегмонозный острый гастрит – гнойное воспаление, развившееся в результате попадание в стенку желудка инородного предмета (например, рыбьей косточки);
- некоторые другие разновидности заболевания.
Хронический гастрит
Хронический гастрит развивается при неправильном лечении острого гастрита или как самостоятельное заболевание. Какое-то время может протекать бессимптомно. Приступы боли при хроническом гастрите обычно чередуются с длительными периодами ремиссии. Боль и остальные симптомы при хроническом гастрите, как правило, менее выражены, чем при остром. Однако поражения слизистой при хроническом гастрите более значительны.
Могут быть выделены следующие формы хронического гастрита:
- поверхностный хронический гастрит – наиболее легкая и довольно часто встречающаяся форма;
- атрофический гастрит. Характеризуется истончением слизистой, уменьшением количества функционирующих клеток. Проявляется, в основном, как ощущение тяжести в желудке после еды. Боль, как правило, отсутствует. Прием пищи неизменно вызывает отрыжку, а потом и изжогу. Поскольку при атрофическом гастрите пища усваивается плохо, больной может похудеть. Могут наблюдаться потливость после еды, головокружение. При длительном течении болезни развиваются признаки авитаминоза;
- гипертрофический гастрит. Характеризуется патологическим разрастанием слизистой, образованием кист и полипов. Чаще всего эта формой гастрита болеют люди в возрасте от 30 лет и, прежде всего, мужчины. Считается опасной, так как новообразования в желудке могут перерождаться в раковые опухоли.
Различают также гастриты с повышенной и пониженной кислотностью.
Методы лечения гастрита

Большое значение имеет лечебное питание. Могут быть назначены физиотерапевтические процедуры, лечение минеральными водами.
Изменение образа жизни
Для успешного лечения гастрита необходима самодисциплина больного. Следует соблюдать следующие ограничения:
прием алкоголя и кофеина должен быть исключен или существенно сокращен;
необходимо бросить курить;
следует исключить употребление острой пищи, ограничить употребление жирного и жаренного.
Консультация специалиста
Врачи-гастроэнтерологи «Семейного доктора» произведут диагностику, определят разновидность гастрита и назначат наиболее эффективный именно в Вашем случае курс лечения.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Симптомы гастрита у детей
Существует ряд признаков заболевания, общих для всех его форм. Самые распространенные из них:
- Болевой синдром. Она возникает в верхней части живота, под ребрами, то есть в области желудка.
- Дискомфорт, тяжесть в желудке
- Отрыжка и изжога
- Потеря или снижение аппетита, неприятный запах изо рта
- В некоторых случаях возможна тошнота и рвота
- Анемия, общая слабость и пассивность
- Нарушения стула ребенка
- Потеря массы тела
- Сильное потоотделение, возможна даже лихорадка
- Пониженное артериальное давление
- Бледность кожных покровов, белый или сероватый налет на языке.
Эти симптомы могут как встречаться отдельно друг от друга, так и возникать одновременно.
Прежде всего, стоит разобраться, что такое гастрит?
Внутренняя поверхность желудка человека покрыта слизистой оболочкой, которая под влиянием негативных факторов может воспаляться и приводить к сбоям полноценной работы пищеварительной системы. Именно этот воспалительный процесс называется гастритом.
В детском возрасте организм очень активно растет, и в нем постоянно происходят изменения, это влияет на изменение состава желудочного сока.
В чем причина детского гастрита?
- Аллергические реакции и инфекционные заболевания, перенесенные в детстве
- Пищевые отравления испорченными или некачественными продуктами
- Наследственная предрасположенность
- Частое употребление «неправильных» продуктов питания, таких как фаст-фуд, газированные напитки
- Сильные эмоциональные переживания и стресс, связанный с конфликтами внутри семьи или коллективе, излишними физическими и психическими нагрузками
- Применение некоторых медикаментозных средств в течение долгого времени
- Заражение желудка ребенка бактериями группы helicobacter pylori, которые хорошо развиваются в условиях кислой среды желудка и негативно влияют на его состояние здоровья.
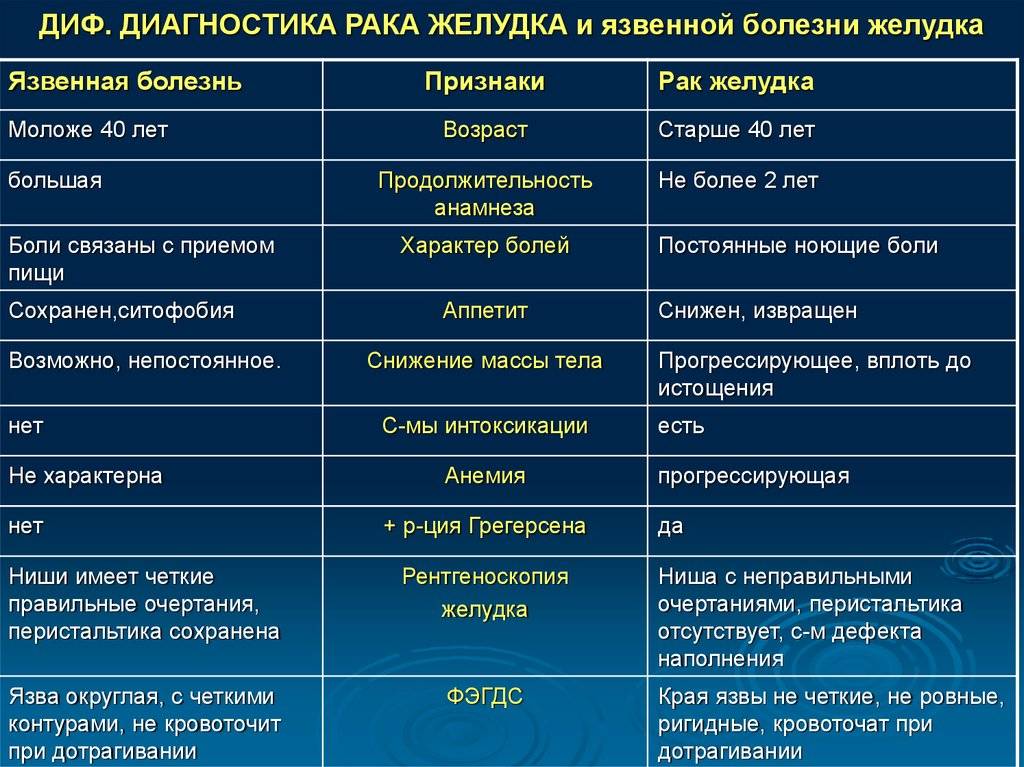
Как классифицируется это неприятное заболевание у детей?
Существует несколько различных способов классификации гастрита – в зависимости от стадии и типа болезни, от его протекания и симптомов.
Для каждого из типов заболевания признаки и принципы лечения могут существенно отличаться, поэтому очень важно правильно установить причину патологии и классифицировать ее. Это может сделать только опытный врач, опираясь на результаты проведенных исследований
В зависимости от формы течения болезни, гастрит делится на:
Острый. Этот тип заболевания имеет ярко выраженные симптомы, и вызывается употреблением некачественной пищи, медикаментов или же становится результатом механического воздействия на внутренние стенки желудка
В большинстве случаев, именно с этой формы начинается развитие болезни, поэтому крайне важно на данной стадии заметить признаки отклонения и обратиться к врачу. При неправильном, несвоевременном лечении или же при его отсутствии гастрит может приобрести хроническую форму.
Хронический
Форма болезни, которая может протекать совершенно бессимптомно, нанося непоправимый вред организму ребенка. Хронический гастрит влияет на структуру слизистой желудка.
Хронический гастрит, который оставили без внимания и не вылечили вовремя, может перетечь в атрофический. При такой форме заболевания стенки желудка утолщаются и теряют способность усваивать многие полезные вещества. Изменившаяся структура желудка более не может вернуться к прежнему состоянию. В крайне запущенных стадиях организм и вовсе перестает усваивать пищу. Такая разновидность болезни у детей встречается редко.
Симптомы и течение заболевания
При гастрите нарушается строение слизистой оболочки кишечника и сократительная функция желудочно-кишечного тракта, прекращается нормальное выделение желудочного сока. У ребенка начинаются проблемы с аппетитом, стулом. После еды часто болит живот, иногда возникает сильная отрыжка, изжога, появляется метеоризм.
Больной желудок перестает защищать организм от проникновения болезнетворных микробов и паразитов, поэтому на фоне гастрита рано или поздно в кишечнике и желчевыводящих путях начинаются различные воспалительные процессы. А так как любые проблемы с пищеварением угнетающе действуют на нервную систему, ребенок становится раздражительным, у него часто бывает подавленное настроение, развиваются неврозы.
Кислотность желудочного сока при гастрите бывает нормальной, повышенной, пониженной или нулевой, в начале болезни кислотность обычно нормальная. Но по мере течения заболевания вследствие постепенной атрофии слизистой оболочки желудка и разрушения содержащихся в ней желез, вырабатывающих необходимую для нормального пищеварения соляную кислоту, кислотность желудочного сока понижается или вообще становится нулевой.
Причины гастрита
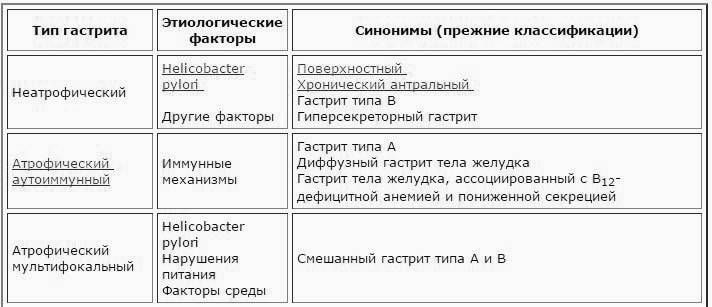
В большинстве случаев воспаление слизистой желудка вызвано деятельностью бактерии хелиобактер пилори (Helicobacter pylori). Среда в желудке очень агрессивная, ведь железы в желудке вырабатывают соляную кислоту, которая необходима для расщепления пищи. Раньше считалось, что в этих условиях не может выжить ни один микроорганизм. Однако в конце XX-го века было доказано присутствие Helicobacter pylori в желудке человека и роль этих бактерий в развитии воспаления слизистой. Факторы, которые ранее считались самостоятельной причиной гастрита, такие как стрессы и погрешности питания, выполняют лишь функцию спускового механизма
Helicobacter pylori – очень распространенная бактерия. По оценкам медиков, ею заражено две трети человечества. Предполагается, что она передается орально-оральным путем: через посуду, зубные щетки, поцелуи и т.д. Однако её присутствие в организме не всегда приводит к развитию гастрита. А вот провоцирующий фактор на фоне присутствия Helicobacter pylori в желудке человека делает гастрит весьма вероятным.
С Helicobacter pylori связывают свыше 80% случаев гастрита. Другие причины заболевания:
- травмирование слизистой (физическое или химическое). Работа на вредных производствах может привести к попаданию в желудок агрессивных или токсичных химических веществ. Раздражение слизистой желудка могут вызывать некоторые медицинские препараты, в первую очередь относящиеся к группе нестероидных противовоспалительных средств, самым известным из которых является ацетилсалициловая кислота (аспирин);
- злоупотребление алкоголем. Алкоголь имеет щелочной водородный показатель (pH). Употребление больших доз алкоголя приводит к нарушению кислотности в желудке, и это на фоне общего негативного влияния этилового спирта на организм;
- аллергическая реакция;
- аутоиммунный процесс – когда против слизистой действуют клетки иммунной защиты;
- заброс желчи из двенадцатиперстной кишки.
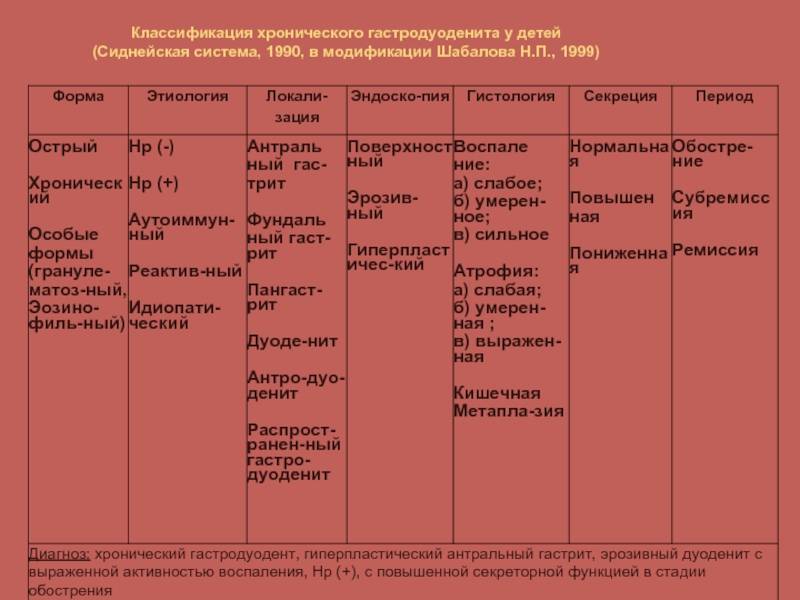
Диагностика Хронического гастрита и гастродуоденит у детей:
Проводят ФЭГДС – фиброэзофагогастродуоденоскопию, чтобы обнаружить изменения в слизистой желудка (гиперемию, отек, эрозированность, ранимость, геморрагии, полипы, гиперплазию, очаги атрофии). Этим методом также узнают про распространенность процесса, наличие рефлюкса и пр. С помощью ФЭГС в некоторых случаях берут материал для морфологического исследования, что необходимо для проверки диагноза.
Точный диагноз ставят, если в организме обнаружен возбудитель болезни Helicobacter pylori. Также при помощи метода ИФА изучают в кале или крови больного ребенка титр специфических антихеликобактерных антител классов А и G.
Используются дыхательные тесты, что позволяют зафиксировать концентрацию продуктов жизнедеятельности Helicobacter pylori. Врачи могут назначить также ПЦР с пробами слюны, кала, налета с зубов.
«Золотым стандартом» диагностики гастрита и гастродуоденита у детей считается морфологический метод. Его проведение заключается в окраске бактерий в гистологических препаратах слизистой оболочки желудка по Гимзе, Вартину-Старри и Генте. Могут применить и цитологический метод.
Диагностика проводится в том числе уреазным тестом, что определяет уреазную активность в биоптате слизистой оболочки желудка. Для этого препарат нужно поместить в жидкую или желеобразную среду, которая содержит субстрат, буфер и индикатор.
Кислотность желудочного сока определяют при помощи РН-метрии. РН-метрия бывает получасовая и суточная. С помощью рентгенологического метода определяют состояние слизистой оболочки желудка и двенадцатиперстной кишки, исследуют моторно-эвакуаторную функцию желудка.
Диагностика гастрита у детей
Правильно диагностировать заболевание может только лечащий врач, предварительно проведя ряд исследований и собрав необходимую информацию.
Максимально информативный инструмент исследования в данном случае – это эндоскопия желудка, при котором можно рассмотреть стенки желудка изнутри. Сама по себе, данная процедура достаточно неприятна, особенно в детском возрасте, но ее значимость сложно переоценить.
Для того, чтобы точно установить стадию болезни и выяснить, не произошли ли негативные изменения, связанные с ней в организме ребенка, иногда назначаются ультразвуковое исследование желудка и анализы крови.
Online-консультации врачей
| Консультация генетика |
| Консультация косметолога |
| Консультация гастроэнтеролога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация эндоскописта |
| Консультация гинеколога |
| Консультация психоневролога |
| Консультация семейного доктора |
| Консультация инфекциониста |
| Консультация нефролога |
| Консультация гомеопата |
| Консультация диетолога-нутрициониста |
| Консультация массажиста |
| Консультация кардиолога |
| Консультация педиатра-аллерголога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Причины возникновения заболеваний кишечника
Заболевания кишечника могут иметь разную природу: инфекционную, двигательную, иммунную, опухолевую, аллергическую.
Основные причины:
Наследственность. Склонность к заболеваниям кишечника может передаваться на генетическом уровне.
Инфекции. Кишечными инфекциями называют целую группу заболеваний, самое безобидное из которых – пищевое отравление. Из особенно опасных можно выделить холеру, брюшной тиф, сальмонеллез. Кишечная инфекция бывает бактериальной и вирусной. Изо рта микробы попадают в желудок, а затем в кишечник, где начинают усиленно размножаться. После попадания микробов в организм начинается бессимптомный инкубационный период, который может продолжаться до двух суток. Затем появляются симптомы кишечной инфекции, вызываемые как самими микробами, так и выделяемыми ими токсинами. Чаще всего возбудителями инфекционных заболеваний становятся немытые руки, грязная посуда, сырая вода, плохо вымытые овощи и фрукты, продукты с истекшим сроком годности. Протекают они остро, вызывая воспаление слизистой и влияя на общее состояние человека.
Паразиты. Самые известные их «представители» – глисты. Они попадают в организм через ротовую полость, как правило, через плохо обработанную пищу. Например, суши, которые изготавливаются из сырой рыбы.
Аллергия на разные продукты питания. Чаще проявляется у детей. Например, на молочные продукты или цитрусовые.
Несбалансированный рацион. Острая, сырая еда вызывает энтериты, колиты. Частое употребление молочных продуктов, углеводов (макароны, белый хлеб) может стать причиной запоров.
Курение и алкоголь. Они ограничивают поступление кислорода в нужном количестве к кишечным стенкам.
Гиперактивность иммунной системы. Иногда во время борьбы с вирусами и бактериями антитела иммунитета уничтожают не только их, но и стенки кишечника.
Медикаменты. Антибиотики негативно влияют на кишечную микрофлору, нарушая процесс всасывания полезных веществ.
Отсутствие физической нагрузки. Если человек ведет малоподвижный образ жизни, то перистальтика кишечника (сокращение его стенок, помогающее продвигать пищу) становится менее активной. Также отсутствие физической нагрузки может способствовать появлению геморроя.
Стресс.Так как мозг и кишечник постоянно взаимодействуют, то стресс способен отрицательно влиять на усвоение питательных веществ, а также он снижает метаболизм и уменьшает выработку полезных ферментов.
Лишний вес. Он повышает риск колоректального рака (опухоли толстого кишечника) в 1,5 раза.
Хронические заболевания(язвенный колит, болезнь Крона).
Дефицит жидкости. Может привести к запорам.
Поражение соседних органов. Например, если человек хронически болеет гастритом, патология может перейти в кишечник, став причиной гастроэнтерита.
Ядовитые вещества.Работу слизистой, в частности, нарушают мышьяк, фосфор, свинец.
Методы диагностики гастрита
Комплекс диагностических мероприятий при подозрениях на гастрит включает в себя эндоскопические и лабораторные исследования.
Гастроскопия
Фиброгастроскопия позволяет врачу увидеть состояние слизистой желудка. В ходе исследования может быть проведены биопсия и pH-метрия – исследование кислотности желудка. В «Семейном докторе» Вы можете пройти гастроскопию в состоянии медикаментозного сна.
Общий анализ крови
В случае подозрений на гастрит при анализе результатов ОАК обращается внимание на такие показатели как уровень гемоглобина, эритроцитов, СОЭ. Биохимический анализ крови
Биохимический анализ крови
Биохимический анализ крови используется в диагностике хронического аутоиммунного гастрита.
Анализ крови на антитела к Helicobacter pylori
Для диагностики гастрита, вызванного бактериями Helicobacter pylori, проводится иммунологический анализ на выявление антител к данному виду бактерий.
Анализ кала
Наряду с иммунологическим анализом крови для выявления Helicobacter pylori может быть использован также анализ кала.
Дыхательныйтест на Helicobacter pylori
Присутствие в организме Helicobacter pylori может быть обнаружено с помощью дыхательного уреазного теста прямо на амбулаторном приёме врача-гастроэнтеролога.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Диагностика заболеваний кишечника
Для диагностики кишечника проводят специальные исследования, чтобы оценить его состояние и строение:
Консультация врача-гастроэнтеролога. На приеме специалист проведет анамнез пациента: выслушает жалобы, спросит про образ жизни, питание, назначит необходимые анализы и исследования.
Анализ крови. Увеличение некоторых показателей может соответствовать определённым недугам кишечника. Например, увеличение эозинофилов наблюдается при заражении глистами.
Анализ мочи и кала. Например, анализ на фекальный кальпротектин поможет диагностировать болезнь Крона.
Инструментальные методы:
Колоноскопия. Многие опасаются этой процедуры, но на сегодняшний день она может проводится под наркозом без малейших болевых ощущений. Помимо этого, колоноскопия является самым эффективным способом исследования толстой кишки.
Эндоскопия. При помощи эндоскопа врач имеет возможность оценить состояние тонкой кишки.
Ректоскопия. Безболезненный метод исследования, позволяющий увидеть патологии на глубине 25-30 см от анального отверстия.
Гастроскопия (ФГДС). Проводится с помощью гибкого эндоскопа, что позволяет осмотреть изнутри желудок, пищевод и двенадцатиперстную кишку. Считается одним из самых эффективных методов исследования ЖКТ.
Ирригоскопия с использование контрастного вещества. Во время процедуры в прямую кишку вводят контрастное вещество, после чего проводят рентгенографию. Эта процедура позволяет исключить наличие опухолей, перфорации и стеноза стенок кишечника.
Ректально-пальцевое обследование. В процессе такого осмотра врач может исключить или подтвердить такие недуги, как геморрой, проктит, анальные трещины.
Компьютерная томография (КТ) и магнитно- резонансная томография (МРТ). Эти виды исследования применяются по строгим показаниям.
Капсульная эндоскопия. Это самый новейший метод исследования желудочно-кишечного тракта. Считается неинвазивным и безболезненным. Суть состоит в том, что пациент проглатывает очень маленькую капсулу с камерой, а потом направляется в дневной стационар для наблюдения в течение 8-12 часов.