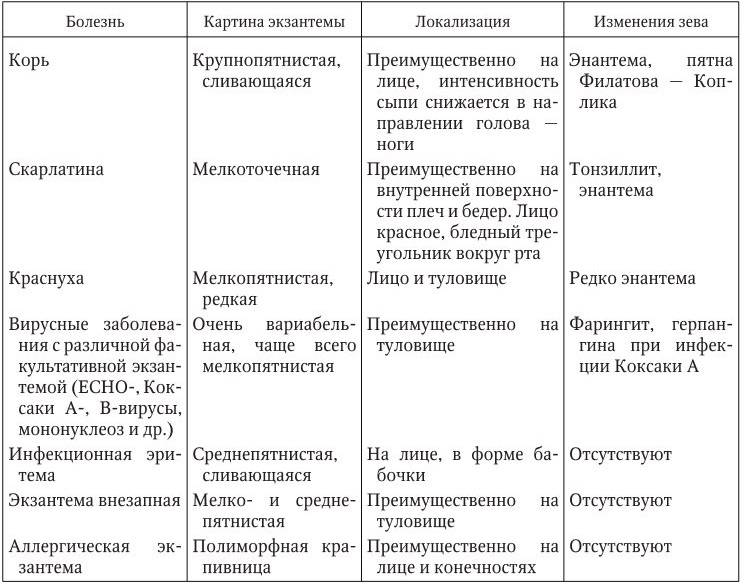
Какие бывают разновидности синдромов ППЦНС?
ППЦНС условно делится на несколько периодов, в зависимости от того, на какой стадии было выявлено нарушение и как оно проявилось.
– Острый период длится от 7 до 10 дней, крайне редко, но он может растянуться и до месяца.
– Период, в которым происходит восстановление (восстановительный период), может длиться до 6 мес. Если организм ребенка восстанавливается медленно, то данный период может занять до 2 лет.
Детские неврологи выделяют следующие разновидности перинатальных поражений ЦНС в зависимости от сопутствующих симптомов и синдромом:
– Нарушение мышечного тонуса. Этот синдром диагностируется согласно отклонениям от нормы в зависимости от возраста грудного ребенка. В начальный период времени жизни ребенка, достаточно сложно диагностировать данный синдром, так как помимо этого встречается физиологический гипертонус (физиологическая скованность мышц новорожденного).
– Синдром нервно-рефлекторной возбудимости – синдром, связанный с нарушением сна, дрожанием подбородка, вздрагиваниями ребенка на любой шорох или прикосновение. Данный синдром можно диагностировать только в том случае, когда будет исключены соматические заболевания новорожденного (например, кишечные колики). При осмотре такого ребенка невролог определяет повышение сухожильных рефлексов, а также усиление (оживление) автоматизмов новорожденного (рефлекс Моро).
– Синдром угнетения нервной системы. Такой синдром по своим характеристикам противоположен предыдущему. Его диагностируют у детей, которые в первые месяцы своей жизни не активны, они много спят, у них понижен тонус, они не могут удерживать голову, плохо цепляются своими ручками.
– Неблагоприятный прогноз для ребенка, если развился синдром внутричерепной гипертензии. Основными его признаками являются повышенная возбудимость и нервозность, при этом начинает набухать и уплотняться родничок. Появляются частые срыгивания. При осмотре невролог замечает избыточный рост окружности головы, возможно расхождение швов черепа, симптом Грефе (симптом «заходящего солнца»).
– Одним из наиболее опасных и тяжелых состояний при ППЦНС является судорожный синдром, именно он является одним из наиболее серьезных проявлений при перинатальном поражении ЦНС.
Кроме того, любая внимательная мама может заметить отклонения в состоянии здоровья у своего ребенка намного быстрее, чем врач невролог, хотя бы потому, что она наблюдает за ним круглосуточно и не один день.
В любом случае, малыш, живя первый год с любыми (даже минимальными, но не проходящими) отклонениями в состоянии здоровья требует неоднократных консультаций у специалистов медицинского центра, включение его в программу диспансеризации (т.е. пристального наблюдения неврологом и при необходимости — дополнительного обследования, такого как УЗИ головного мозга, электроэнцефалография, исследование крови для определения компенсаторного потенциала нервной системы и т.д.). На основании полученных заключений специалистами центра разрабатывается план развития такого ребенка, подбирается индивидуальная схема профилактических прививок, введения прикормов в рацион питания, а также проведения лечебных мероприятий при необходимости.
Какие симптомы и диагностические критерии у ППЦНС?
– Не каждая мама, которая не имеет медицинского образования, сможет на первый взгляд отличить и определить, что у ее ребенка перинатальное поражение ЦНС. Но, неврологи с точностью определяют заболевание по появлению симптомов, которые не свойственны другим нарушениям.
– при осмотре малыша может быть обнаружен гипертонус или гипотонус мышц;
– ребенок чрезмерно беспокоен, тревожен и возбужден;
– возникновение дрожания в области подбородка и конечностей (тремор);
– появление судорог;
– при осмотре с молоточком заметно нарушение рефлекторной сферы;
– появление неустойчивого стула;
– меняется частота сердечных сокращений; появление неровностей на коже ребенка.
Как правило, после года данные симптомы пропадают, но затем появляются с новой силой, поэтому запускать данную ситуацию просто нельзя. Одним из наиболее опасных проявлений и последствий ППЦНС при отсутствии реакции на симптоматику является приостановка развития психики ребенка. Не развивается речевой аппарат, наблюдается задержка развития моторики. Также одним из проявлений заболевания может стать церебрастенический синдром.
Конкретные особенности кожи новорождённых
Кожа ребёнка имеет ту же структуру, что и у взрослых, но у неё ещё нет всех своих функций. Хрупкая и ещё не полностью развитая, ей требуется три года для укрепления, чтобы она смогла должным образом выполнять свою роль защитного барьера. Эти особенности объясняются несколькими факторами:
При рождении рН кожи близок к нейтральному. Постепенно рН уменьшается, становясь более кислотным. Это различие означает, что кожа ребёнка более чувствительна к инфекциям и раздражениям.

Гидролипидная плёнка у младенцев тоньше, чем у взрослых. Поэтому она менее эффективна для защиты эпидермиса от высыхания и обезвоживания. Вследствие этого кожа ребёнка гораздо более уязвима.
Роговой слой также более хрупкий. Корнеоциты не соединяются так хорошо, это означает, что слой более проницаем для внешних факторов и инфекций. Дерма в три раза тоньше.
По отношению к массе тела площадь поверхности кожи ребёнка в 3 и 5 раз больше, чем у взрослого. Это означает, что вещество, которому удаётся проникнуть через кожу, становится значительно более концентрированным в организме, что увеличивает риск токсичности.
Новое исследование привело к ещё одному серьёзному открытию в отношении кожи детей. Богатый фонд клеток также отличает её от кожи взрослого человека: кожный покров содержит множество особенных клеток, в которых находится их максимальная сила при рождении, но чрезвычайно уязвимая в первые несколько лет жизни — период, в течение которого формируется кожный барьер. Это богатство хрупких клеток, являются ценным ресурсом для кожи ребёнка.
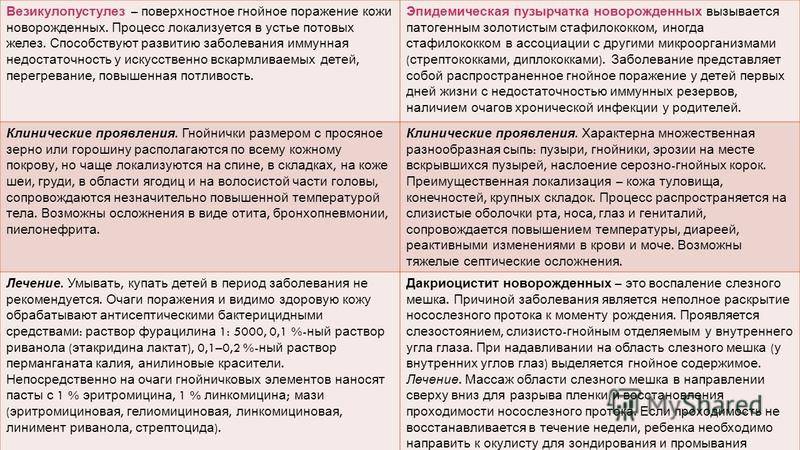
Незащищённый организм младенца после появления на свет сильно подвержен воздействию патогенов, провоцирующих возникновение гнойно-воспалительных кожных болезней. Везикулопустлёз у новорождённых – одно из таких расстройств.
Везикулопустулёз (везикулёз) – инфекционное расстройство кожи у новорождённых. Оно характеризуется появлением на теле пустулёзного высыпания и слабо выраженного синдрома интоксикации.
Если лечение начато во время, болезнь быстро проходит без каких-либо осложнений.
Профилактика
Принимая в расчёт то, что у новорождённых везикулопустулёз появляется из-за передачи патогена от матери, нарушения гигиены при уходе, разных манипуляций, подразумевающих контакт с младенческой кожей, профилактические мероприятия необходимо направить не предупреждение заражения детской кожи болезнетворными микроорганизмами.

Основные меры профилактики:
- у женщины детородного возраста выявляются очаги хронических инфекций (зубной кариес, тонзиллит, отит, гайморит, пиелонефрит, цистит и т.д.), до наступления беременности проводится их санация;
- при беременности очаги инфекции также должны быть выявлены и пролечены, проводится профилактика рецидивов;
- ребёнку после рождения обеспечить надлежащий уход с качественным соблюдением гигиены;
- регулярное посещение педиатра;
- исключение любого контакта с инфицированными людьми.
Симптомы и клиническая картина при везикулопустулезе у новорожденных
Наиболее характерные проявления везикулопустулеза — это формирование небольших пузырьков, заполненных прозрачной жидкостью, распространяющихся по телу и волосистой части головы. Спустя несколько дней пузырьки преобразуются в пустулу с гнойным содержимым, после чего начинают образовываться корочки.
Симптомы везикулопустулеза:
- образование пузырьков с серозным содержимым и покраснением вокруг;
- повышение температурных показателей до 38-39 градусов;
- постоянное беспокойство и плаксивость;
- отказ от кормления;
- сухость губ и слизистых оболочек полости рта.
При назначении адекватной терапии признаки везикулопустулеза полностью исчезают.
Симптомы муковисцидоза
Специалисты выделяют несколько форм заболевания: кишечную, легочную и смешанную.
К основным симптомам заболевания обычно относят:
- отсутствие аппетита, крики и громкий плач у грудничков и новорожденных;
- вздутие живота;
- ощущение сухости во рту.
Симптомы муковисцидоза зависят от формы болезни. Муковисцидоз легких сильно снижает иммунитет, а поскольку слизистые пробки легко поражаются бактериями стафилококка или синегнойной палочки, люди постоянно страдают от повторяющихся бронхитов и пневмоний.
Основные признаки муковисцидоза легких1:
- частые респираторно-вирусные заболевания;
- постоянный приступообразный кашель с густой и плохо отделяемой мокротой;
- склонность к воспалению легких и бронхитам на фоне ОРВИ*;
- жесткое дыхание, появления свистящих хрипов при простудах и вирусных заболеваниях;
- появление одышки, признаков гипоксии;
- снижение веса, авитаминозы;
- изменение формы грудной клетки, которая приобретает вид лодочного киля, может становиться бочкообразной;
- ногтевые пластины, кончики пальцев приобретают вид барабанных палочек.
Кишечная форма муковисцидоза характеризуется ферментной недостаточностью, нарушением всасывания полезных веществ в кишечнике. В результате нехватки ферментов стул становится “жирным”, могут активно размножаться бактерии, в результате чего накапливаются газы, что приводит к выраженному метеоризму. Стул учащается, а объем каловых масс может в несколько раз превышать возрастную норму.
У детей кишечная форма муковисцидоза протекает с повышенной вязкостью слюны и сильной жаждой. Аппетит может быть снижен из-за нарушения пищеварения, постоянных болей в животе и метеоризма. С первых дней жизни ребенок может страдать кишечной непроходимостью, которая обусловлена нехваткой фермента трипсина, отвечающего за расщепление белков. В результате в тонком кишечнике происходит накопление мекония – плотной, густой массы темно-коричневого цвета. У ребенка появляются запоры и частые срыгивания, возможно возникновение рвоты. Помимо симптомов со стороны желудочно-кишечного тракта (ЖКТ) заболевание может сказываться на общем состоянии организма, поскольку качественное питание оказывает прямое влияние на развитие ребенка. Из-за нехватки полезных веществ могут появляться слабость, ломкость костей, ухудшаться состояние кожи, ногтей, волос1.
Смешанная форма заболевания характеризуется сочетанием поражения кишечника и бронхолегочной системы. Это проявляется и в симптомах: люди со смешанной формой муковисцидоза страдают от частых вирусных заболеваний, затяжного кашля и одновременно от нарушения пищеварения, метеоризма1.
Независимо от формы болезни одним из частых симптомов муковисцидоза является соленый вкус кожи больного. Это объясняется повышенным содержанием хлоридов в поте и на протяжении долгого времени являлось ключевым признаком для постановки диагноза1.
Лечение
При лёгком течении болезни можно проводить лечение в домашних условиях. Когда обнаруживаются признаки осложнений (например, лихорадка), рекомендуется осуществлять лечения в стационарных условиях.
Рекомендации по лечению следующие:
- ванны с отварами трав, к примеру, ромашки, череды, чистотела, дают положительный эффект. Указанные травы отличаются противовоспалительными свойствами. Однако ребёнка рекомендуется купать реже, чтобы болезнь не распространилась на здоровые участки кожи. После купания мазать её детским гипоаллергенным кремом для детей;
- два раза в сутки обрабатывать повреждённые области зелёнкой или слабым раствором перманганата калия. Это не допустит распространение инфекции;
- крупные волдыри прокалывают иглой, предварительно обработанной спиртом, выдавливается гной, ранка прижигается спиртовым раствором, затем наносится антибактериальная мазь;
- рекомендуемые антисептические мази для обработкаи повреждённых кожных покровов: Линкомициновая и Гелиомициновая;
- по рекомендации и под наблюдением специалиста можно выполнить ультрафиолетовое облучение. Ультрафиолетовые лучи обладают обеззараживающим действием;
- одежда и пелёнка младенца должны содержаться в чистоте, их необходимо стирать мягкими гипоаллергенными моющими средствами. Бельё проглаживают с двух сторон, чтобы не присоединились другие инфекции.
В случае тяжёлого протекания болезни, младенца госпитализируют, назначается особая терапия с использованием антибиотиков. Выполняются анализы с целью выявления возбудителя болезни.
Обычно назначаются антибиотики цефалоспоринового ряда. Если появляется необходимость, применяются иммуномодуляторы. Доза подбирается индивидуально в соответствии с возрастом младенца.
Типы заболевания
| Тип | Время возникновения | Причины/источник инфицирования | Примечания |
| Врождённый | 1 – 3 день жизни | Заражение происходит через материнский организм при наличии хронических инфекций у беременной или, если она носитель вредоносных микроорганизмов | Ребёнок инфицируется, находясь в утробе, но также может заразиться во время прохождения через родовые пути |
| Приобретённый | Через неделю после рождения | Возникает в результате, нарушения правил гигиены в уходе | Группу риска составляют преждевременно рождённые дети, так как у них иммунитет недоразвит, и они находятся на искусственном кормлении, вследствие чего в организм малыша не поступают необходимые антитела позволяющие бороться с бактериальной атакой |
Рецепты народной медицины
Поскольку предвестницей болезни является потница, для предотвращения осложнений и образования пустул, везикул, можно использовать снадобья, изготовленные по рецептам народной медицины. Для этого могут браться различные ингредиенты, преимущественно травы.

- По 1 чайной ложке берутся следующие виды сырья – цветки арники и тысячелистника. Вся эти смесь заливается одним стаканом кипятка и оставляется на 2 часа для настаивания. С помощью полученного настоя необходимо обмывать ребенка дважды или трижды в сутки.
- Эффектом обладает еще один состав на растительной основе. Необходимо взять ингредиенты: ½ чайной ложки травы боярышника, хвоща и мяты и 1 чайной ложки чистотела. Эта смесь заливается 1 стаканом кипятка и используется для обмывания тельца младенца дважды или трижды в день.
- Используется для обмывания крохи и отвар на основе ромашки, который просто добавляется в ванночку для купания.
В чем причины везикулопустулеза у новорожденных детей?
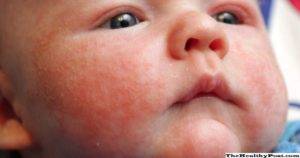
Новорожденные дети имеют очень нежную и уязвимую кожу, которая подвержена различным заболеваниям в первые недели жизни.
Одним из них является везикулопустулез, имеющий инфекционное происхождение и чаще других болезней кожи диагностируемый у младенцев.
Лечение везикулопустулеза у новорожденных следует начинать незамедлительно, так как в будущем возможны тяжелые осложнения, способные сказаться на всей будущей жизни ребенка.
Как проявляется аллергия на смесь у грудничка? Узнайте об этом из нашей статьи.
Описание и характеристика
Везикулопустулез у новорожденных — фото:
Это локальное инфекционное заболевание кожи у новорожденных детей, которое характеризуется воспалительными процессами в эккринных потовых желез. Болезнь обычно диагностируется в первые дни после рождения ребенка, так как кожа младенцев имеет ряд своих особенностей.
Везикулопустулез протекает в острой форме, однако современная медицина позволяет снизить выраженность симптомов и предотвратить развитие болезни на ранних этапах, если вовремя принять все необходимые меры.
Виды болезни
Существует 2 вида везикулопустулеза:
- Приобретенный – заражение малыша происходит через родителей или медицинский персонал уже в после родовой период. Симптомы возникают на второй неделе.
- Врожденный – инфицирование происходит еще в утробе матери или непосредственно во время родов. Симптомы проявляются уже с первых дней после рождения, в первую очередь в виде сыпи.
Как выглядит аллергия на подгузник у ребенка? Смотрите фото.
Диагностика
Сперва проводится визуальный осмотр детского дерматолога.
Затем малышу делают общий анализ крови и мочи, которые показывают повышенный уровень лейкоцитов.
Для определения вида возбудителя проводится посев жидкости из пузырьков.
Также возможны и другие виды исследований по решению врача, чтобы исключить сопутствующие заболевания или возможные осложнения.
Методы лечения
Терапия заболевания проводится в клинических условиях под наблюдением врачей. Она направлена на уничтожение инфекции, снятие симптомов и укрепление иммунитета.
При легкой форме везикулопустулеза лечение ограничивается местными средствами (мази): Эритромициновая или Линкомициновая мазь.
Данными средствами обрабатывают пораженные места в течение нескольких дней, после чего болезнь отступает. В более тяжелых случаях назначаются антибиотики внутривенно: Цефтриаксон или Цефикс.
Для облегчения состояния ребенка и снятия признаков интоксикации инфекцией делаются капельницы из раствора глюкозы и хлорида натрия.
При этом новорожденному вводят витамины для укрепления иммунитета.
В некоторых случаях возможно вскрытие содержимого пузырьков для ускорения выздоровления. После чего их обрабатывают нитратом серебра, зеленкой или Фукорцином. Общий курс лечения составляет 1-2 недели.
Лечение средствами народной медицины или самолечение категорически запрещено, так как есть риск угрозы здоровью ребенка.
Прогноз
В абсолютном большинстве случаев прогноз благоприятный, если вовремя начать лечение.
При развитии сепсиса болезнь может стать причиной летального исхода, поэтому ни в коем случае нельзя медлить или стараться вылечить болезнь самостоятельно.
Болезнь протекает быстро и в острой форме, что требует немедленной терапии антибиотиками, чтобы подавить инфекцию, так как у новорожденных практически отсутствует иммунитет.
Профилактика
Конкретных мер профилактики не существует, так как болезнь появляется у новорожденных в первые дни жизни.
Необходимо лишь следовать некоторым полезным советам:
- соблюдать гигиену;
- следить за температурой и влажностью воздуха в помещении;
- исключить использование детской косметики;
- умывать ребенка только в кипяченой, но не горячей воде;
- снизить контакты ребенка с другими людьми к минимуму;
- после родов нужно обследоваться и матери, и новорожденному на наличие инфекций;
- стараться кормить ребенка только грудью.
Самой часто причиной везикулопустулеза у новорожденных является пренебрежение гигиеной.
Необходимо оградить малыша от агрессивных условий внешней среды в первые дни его жизни.
Если же болезнь все-таки появилась, то следует немедленно обратиться за врачебной помощью и в краткие сроки начать лечение, чтобы избежать возможных осложнений.
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!
Симптомы
Начальные признаки везикулопустулёза, красно-розовую точечную сыпь, легко принять за потницу.
Если на данной стадии ничего не предпринимать, то возникнут следующие симптомы:
- волдыри величиной не больше горошины с покраснением вокруг них. Пузыри заполнены бесцветной жидкостью, и они расположены в районе устьев потовых желёз;
- несколько дней спустя жидкость в пузырьках мутнеет, формируются гнойнички;
- волдыри разрываются на 2 – 4 сутки, образуются язвы, а потом корочки.
Высыпания чаще локализуются в подмышечных впадинах, на затылке, в волосах, паховых и ягодичных складках. Волдыри имеют склонность сливаться и быстро распространяться.
У младенцев с ослабленной защитной системой характерна осложнённая форма расстройства.
В этой ситуации проявления следующие:
- лихорадка до 39 °C;
- из-за выраженной интоксикации организма пересыхает область вокруг рта;
- у ребёнка возрастает беспокойство, он трудно поддаётся успокоению;
- аппетит отсутствует.
Факторы риска
Существуют определённые условия, при которых увеличивается вероятность присоединения инфекционного патогена и возникновения везикулопустулёза:
- стафилококковая инфекция острой или хронической формы у беременной женщины;
- в больнице в отделениях для оказания помощи новорождённым неблагополучная эпидемиологическая обстановка;
- неудовлетворительное соблюдение гигиены рук медицинских работников, ухаживающих и оказывающих помощь младенцам;
- сниженная защитная система у ослабленных малышей (преждевременное рождение, родовая травма, наличие врождённых или приобретённых патологий);
- неграмотный уход за кожей (переохлаждение или перегрев, температурный режим не соблюдается, на кожном покрове имеются опрелости, трещины, микротравмы и пр.);
- искусственное вскармливание.
Конкретные особенности кожи новорождённых
Кожа ребёнка имеет ту же структуру, что и у взрослых, но у неё ещё нет всех своих функций. Хрупкая и ещё не полностью развитая, ей требуется три года для укрепления, чтобы она смогла должным образом выполнять свою роль защитного барьера. Эти особенности объясняются несколькими факторами:
При рождении рН кожи близок к нейтральному. Постепенно рН уменьшается, становясь более кислотным. Это различие означает, что кожа ребёнка более чувствительна к инфекциям и раздражениям.

Гидролипидная плёнка у младенцев тоньше, чем у взрослых. Поэтому она менее эффективна для защиты эпидермиса от высыхания и обезвоживания. Вследствие этого кожа ребёнка гораздо более уязвима.
Роговой слой также более хрупкий. Корнеоциты не соединяются так хорошо, это означает, что слой более проницаем для внешних факторов и инфекций. Дерма в три раза тоньше.
По отношению к массе тела площадь поверхности кожи ребёнка в 3 и 5 раз больше, чем у взрослого. Это означает, что вещество, которому удаётся проникнуть через кожу, становится значительно более концентрированным в организме, что увеличивает риск токсичности.
Новое исследование привело к ещё одному серьёзному открытию в отношении кожи детей. Богатый фонд клеток также отличает её от кожи взрослого человека: кожный покров содержит множество особенных клеток, в которых находится их максимальная сила при рождении, но чрезвычайно уязвимая в первые несколько лет жизни — период, в течение которого формируется кожный барьер. Это богатство хрупких клеток, являются ценным ресурсом для кожи ребёнка.
Незащищённый организм младенца после появления на свет сильно подвержен воздействию патогенов, провоцирующих возникновение гнойно-воспалительных кожных болезней. Везикулопустлёз у новорождённых – одно из таких расстройств.
Везикулопустулёз (везикулёз) – инфекционное расстройство кожи у новорождённых. Оно характеризуется появлением на теле пустулёзного высыпания и слабо выраженного синдрома интоксикации.
Если лечение начато во время, болезнь быстро проходит без каких-либо осложнений.
Лечебный процесс
У детей устранением недуга занимается квалифицированный педиатр. Если наблюдается риск развития осложнений, происходит госпитализация малыша в бокс отделения инфекционного плана, где ответственность в свои руки принимает инфекционист. Если осложнений в заболевании не имеется, лечебный комплекс проводится в амбулаторных условиях. Чтобы инфекционный процесс не распространялся на здоровые части тела, нельзя купать малыша, достаточно обработки антисептическими составами. Проводится также прижигание язв посредством анилиновых красителей и смазка мазями.
Недуг распространившегося типа предполагает использование антибиотиков-пенициллинов в определенных дозировках. Весь период лечебного процесса растягивания на 1-2 недели. Если везикулопустулёз, фото которого представлены в статье, не поддается приведенным методикам лечения, предполагается применение специфических групп средств – анатоксина, глобулина, плазмы. Неоспоримый эффект имеет физиотерапия – УФ облучение и УВЧ.
Источники
- https://kozhniebolezni.com/vezikulez-u-novorozhdennyih-detey.html
- https://medist.info/vezikulopustulez-novorozhdennyh-simptomy-lechenie-i-vozmozhnye-oslozhneniya/
- https://mykpoxa.ru/novorozhdennyj/vezikulez-u-novorozhdennyh.html
- https://www.diagnos.ru/diseases/cutis/vezikulopustulez
- https://SkinCover.ru/zabolevaniya/chto-takoe-vezikulopustulez-i-chem-on-opasen-dlya-novorozhdennyh.html
- https://www.krasotaimedicina.ru/diseases/children/vesicopustulosis
- https://syp-foto.ru/vezikulopustulez/
Диагностика муковисцидоза
Для диагностики муковисцидоза могут понадобиться как лабораторные, так и генетические обследования. Генетические исследования обладают высокой информативностью и позволяют заподозрить развитие болезни почти сразу после рождения. На данный момент обнаружить заболевание можно еще до рождения ребенка при неонатальном скрининге.
Для того, чтобы с уверенностью говорить о наличии у человека муковисцидоза, врач должен диагностировать следующие показатели1:
- наличие пороков бронхов или присутствие в бронхах густой и вязкой мокроты;
- положительные результаты потового теста;
- наличие ферментной недостаточности поджелудочной железы;
- случаи муковисцидоза в семье.
Везикулопустулез у новорожденных: возбудители, симптомы и лечение
Заболевания периода новорожденности всегда требуют особого внимания. Особенно это касается инфекционных поражений. В связи с тем, что организм малыша еще плохо адаптирован к новой среде, и работа иммунной системы еще несовершенна, воспалительные патологии могут привести к опасным осложнениям. Особенно это касается недоношенных новорожденных, а также детей, находящихся на искусственном вскармливании. Эти малыши относятся к группе риска и требуют повышенного внимания медицинского персонала.
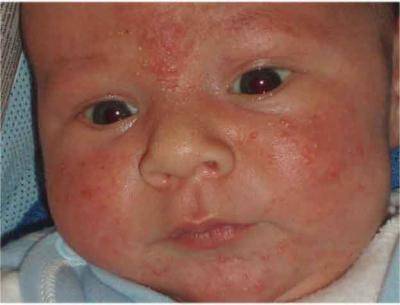
Примером инфекционного поражения являются: везикулопустулез у новорожденных, пузырчатка, омфалит и т. д. Эти заболевания требуют госпитализации малыша в детскую больницу, так как без своевременного лечения могут привести к развитию сепсиса.
Хирургическая операция и госпитализация
Имплантация шунтирующей системы проводится нейрохирургом в стерильных условиях операционной. При подготовке к операции волосы сбривают для достижения максимальных условий чистоты. Операция проходит под общим наркозом, как правило, не очень длительное время. Нейрохирург высверливает небольшое отверстие в кости черепа, затем производит небольшой разрез в твердой оболочке головного мозга, защищающей мозг, и вводит вентрикулярный катетер в боковой желудочек. Для имплантации остальной части шунтирующей системы делаются еще один разрез и подкожно проводится тоннель для имплантации перитонеального или кардиального катетера. Конец катетера аккуратно вводят либо в брюшную полость, либо в шейную вену, идущую к желудочку сердца. Катетеры соединяются с клапаном с помощью коннекторов на самом клапане. Все детали шунта, таким образом, соединены в единую дренирующую систему. По окончании операции небольшие стерильные повязки накладываются на каждый надрез.
Сразу после операции больного отвозят в послеоперационное отделение. Пациент здесь находится от 1 часа до 1 суток под внимательным наблюдением, затем его переводят в палату. Большинство пациентов выписывают через 7-10 суток после клинической реабилитации.
Методы лечения заболевания
Среди основных видов терапии при везикулопустулезе у новорожденного применяются различные методы лечения. При этом используются такие мероприятия:
- Обработка высыпаний антисептическими средствами.
- Применение жаропонижающих средств. Чаще всего используется Парацетамол.
- Налаживание температуры воздуха в комнате и соблюдение влажности воздуха.
- Прием антибактериальных препаратов.
- Лечение корочек и язв проводится с помощью травяных ванночек.
- Применение физиотерапии.
Во время терапии ни в коем случае нельзя самостоятельно пытаться вскрыть пузырьки.

Отзывы специалистов свидетельствуют о том, что это может привести к тому, что инфекция распространится на соседние участки кожи и ход заболевания сильно осложнится.
Особенности общей терапии у детей
В связи с тем, что везикулопустулез у новорожденных детей является следствием размножения стафилококковой инфекции, лечение заболевания, как правило, проводится с помощью антибактериальных препаратов. Чаще всего назначаются цефалоспорины второго поколения. Кроме этого, назначаются лекарства следующих групп:
- Жаропонижающие медикаменты. Среди малышей первых месяцев жизни применяется Парацетамол, Панадол, Нурофен. При этом используются такие формы, как ректальные суппозитории и сироп.
- При неэффективности антибиотиков пациенту назначается лечение с помощью антистафилококковой плазмы и гамма-глобулина.
- Повысить защитные силы организма удается благодаря витаминотерапии.
- Если развиваются такие осложнения, как абсцесс или флегмона, проводится оперативное вмешательство.
Везикулопустулез у детей раннего возраста и у взрослых, как правило, протекает в легкой форме, за исключением случаев, когда заболевание носит запущенную или осложненную форму. Кроме системных препаратов, хороший результат в лечении также дает местная терапия.
Использование местных средств
Везикулопустулез имеет такой характерный клинический признак, как поражение кожных покровов. В связи с этим терапия проводится с применением местных обеззараживающих и ранозаживляющих средств.
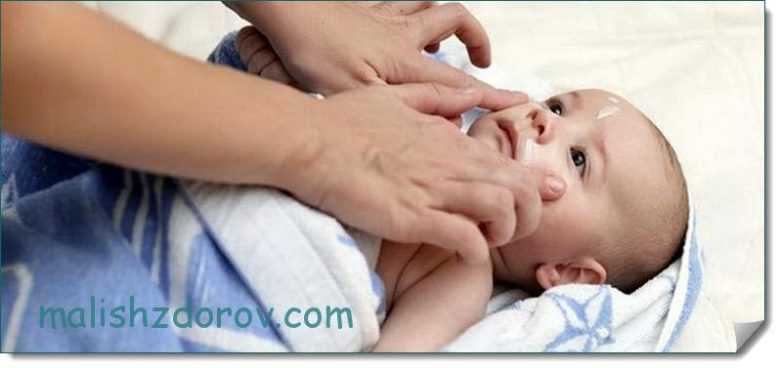
При этом используются такие методы лечения:
- Обработка больных участков антисептиками (бриллиантовый зеленый, Фукорцин).
- Смазывание пузырьков мазями с антибактериальным эффектом. Хорошо работают такие препараты, как Эритромициновая или Цинковая мазь.
- Купание ребенка в отварах из лечебных трав. Для этого подойдут такие растения, как ромашка, календула, череда, крапива.
- Если на теле есть крупные везикулы, их можно удалить с помощью ватного тампона, обильно смоченного в спиртовом растворе.
- При тяжелой форме патологии врач может назначить терапию с помощью ультрафиолетового лечения.
Важно во время болезни правильно ухаживать за малышом, регулярно менять памперсы, гладить пеленки и одежду, чаще проветривать помещение и не кутать новорожденного
Симптомы
Начальные признаки везикулопустулёза, красно-розовую точечную сыпь, легко принять за потницу.

Если на данной стадии ничего не предпринимать, то возникнут следующие симптомы:
- волдыри величиной не больше горошины с покраснением вокруг них. Пузыри заполнены бесцветной жидкостью, и они расположены в районе устьев потовых желёз;
- несколько дней спустя жидкость в пузырьках мутнеет, формируются гнойнички;
- волдыри разрываются на 2 – 4 сутки, образуются язвы, а потом корочки.
Высыпания чаще локализуются в подмышечных впадинах, на затылке, в волосах, паховых и ягодичных складках. Волдыри имеют склонность сливаться и быстро распространяться.
Самочувствие ребёнка в целом не меняется. Повышение температуры 37 – 37,5 °C случается редко.
У младенцев с ослабленной защитной системой характерна осложнённая форма расстройства.
В этой ситуации проявления следующие:
- лихорадка до 39 °C;
- из-за выраженной интоксикации организма пересыхает область вокруг рта;
- у ребёнка возрастает беспокойство, он трудно поддаётся успокоению;
- аппетит отсутствует.
Количество волдырей определяется степенью запущенности расстройства.
Диагностика и методы лечения
Для постановки диагноза и уточнения источника заражения проводят лабораторные исследования жидкостей: молока матери, содержимого гнойных фолликул, мочи и кала младенца. Реже рекомендуют серологическое исследование ПЦР.
Если терапия своевременна, назначения доктора таковы:
- вместо купания рекомендованы обтирания;
- антисептическая обработка кожных покровов 5%-ым раствором перманганата калия;
- обеззараживание язв зеленкой или метиленовым синим;
- слизистую рта смазывают Линкомициновой или Гелиомициновой мазью;
- при необходимости – антибиотики пенициллиновой группы, жаропонижающие.