Клинические проявления типичной формы приобретённой краснухи
В течении заболевания следует выделить четыре основных периода:
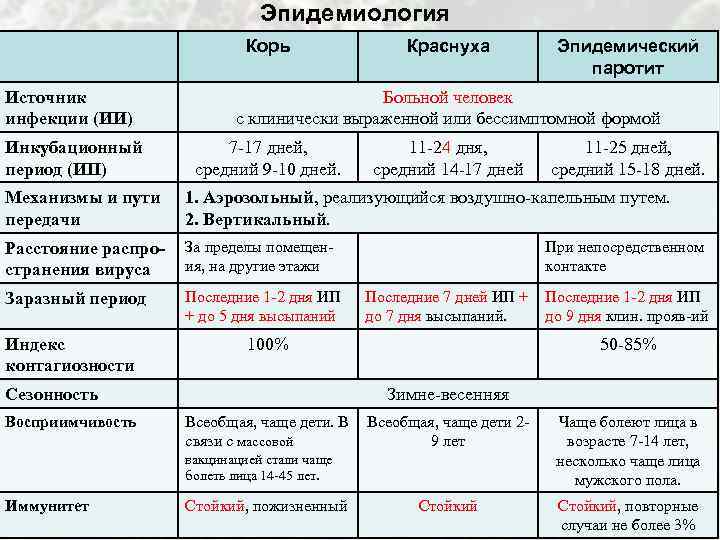
- Инкубационный период (от 11 до 24 дней).
- Начальный (продромальный, катаральный) период — длительностью от нескольких часов до 3 суток.
- Разгар болезни (период экзантемы) — длительностью от 3 до 5-7 дней.
- Период реконвалесценции (с момента исчезновения сыпи).
Узнать больше Краснуха: причины, патогенез, симптомы |
Сыпь при краснухе
Начальный (продромальный) период, как правило, короткий, чаще встречается у взрослых; явления продромы выражены слабо, могут вообще отсутствовать. Отмечаются:
- субфебрилитет,
- головная боль,
- миалгии,
- артралгии,
- иногда лёгкий насморк,
- ощущение “першения” в горле,
- сухой кашель,
- конъюнктивит,
- склерит (проявляются слезотечением, светобоязнью).
Состояние больных в подавляющем большинстве случаев расценивается как удовлетворительное. Уже в этом периоде возможно появление лимфаденопатии.
Разгар заболевания характеризуется появлением сыпи.
Катаральные явления, лихорадка и другие симптомы интоксикации продромального периода не имеют склонности дальнейшему усилению в периоде разгара заболевания. Могут впервые появиться одновременно с сыпью.
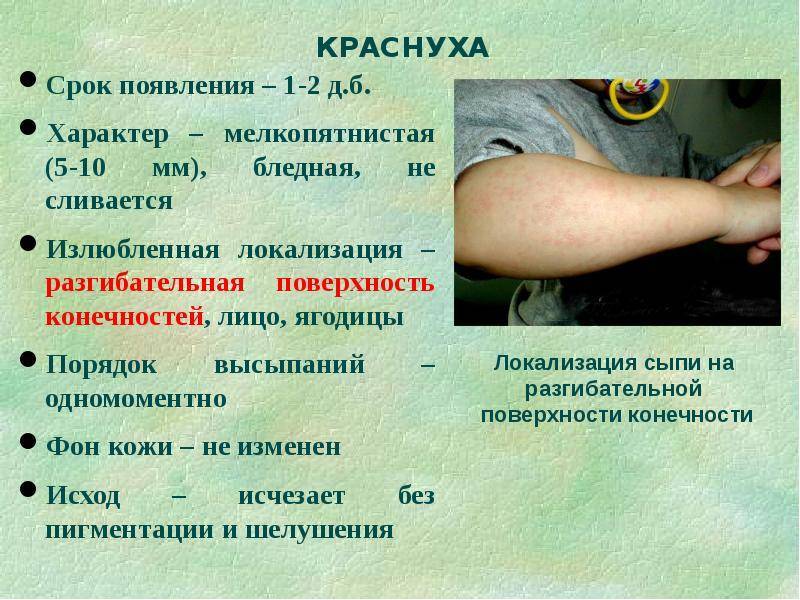
Экзантема первоначально появляется на лице, шее и в течение нескольких часов распространяется по всему телу так быстро, что создается впечатление одномоментности высыпания. Локализуется преимущественно на разгибательных поверхностях конечностей, на спине и ягодицах. На коже передней поверхности живота, груди и особенно на лице высыпания бывают более скудными. На подошвах и ладонях экзантема отсутствует. Элементами сыпи служат круглые или овальной формы пятна розового цвета величиной от булавочной головки до чечевицы, иногда слегка приподнимающиеся над уровнем не изменённой кожи. Сыпь не имеет склонности к слиянию, держится от нескольких часов до 4 дней и исчезает, не оставляя пигментации.
Однако у взрослых больных сыпь нередко бывает обильной, может сливаться с образованием эритематозных полей, что затрудняет дифференциальную диагностику краснухи с корью и скарлатиной. У взрослых иногда появляются единичные геморрагии, в основном, в естественных складках кожи. У 20-30% больных сыпь может вообще отсутствовать.
Одновременно с экзантемой или опережая её у части больных на слизистой оболочке зева появляется энантема в виде мелких красных пятнышек (пятна Форхгеймера).
Лимфаденопатия появляется за 1-3 дня до появления сыпи или одновременно с ней, исчезает после угасания сыпи, но может сохраняться в течение последующих 2-3 недель. Характеризуется увеличением прежде всего заушных, затылочных, заднешейных, подчелюстных, реже других групп лимфатических узлов. Лимфаденопатия не всегда является постоянным симптомом краснухи.
Со стороны внутренних органов, как правило, отклонений не отмечается. В отдельных случаях, возможно увеличение печени и селезёнки. Могут появляться симптомы полиартрита (чаще встречаются у женщин), сохраняющиеся около 2-х недель.
При атипичном течении краснухи (20-30%) особенностью клинической картина заболевания является отсутствие сыпи.
Инаппарантные — бессимптомные формы болезни — диагностируются только на основании выявления специфических антител.
Клиническая картина синдрома врождённой краснухи (СВК) складывается из классической триады: катаракта, глухота, пороки сердца.
Формирование пороков развития плода зависит от сроков гестации. В случаях инфицирования женщины на 1-й неделе беременности поражение плода возникает в 75-80% случаев, на 2-4 неделе — в 61% случаев, на 5-8 неделе — 26-30% случаев, на 9-13 неделе — в 8% случаев. При инфицировании на 4-м месяце беременности врожденные пороки формируются в 1,4-5,7% случаев, на 5-м месяце и позже в 0,4-1,7%.
Частота мертворождений составляет около 10% при заболевании в I триместре беременности, 5% — во II и 2% — в III триместре беременности.
Также в разделе
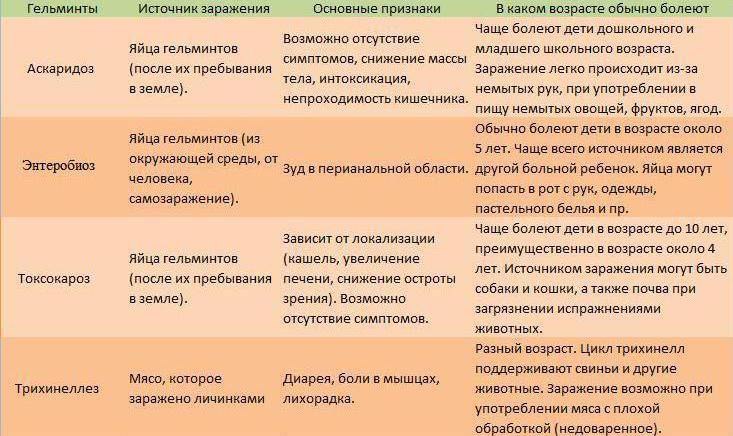
Милиарный туберкулез Милиарный туберкулез — это гематогенная, почти всегда генерализованная форма туберкулеза, характеризуется равномерной густой сыпью мелких, с просяное зерно,…
Проба Манту Проба Манту (туберкулиновая проба, туберкулинодиагностика) – метод выявления чувствительности иммунной системы к возбудителю туберкулеза посредством…
Иммунитет при туберкулезе Иммунитет — специфическая реактивность, способ защиты организма от живых тел и веществ, несущих признаки генетической чужеродности; способность высших…
Государственный санитарно-эпидемиологический надзор Деятельность санитарно-эпидемиологических станций по профилактике распространения туберкулеза и улучшению эпидемиологической обстановки осуществляется в…
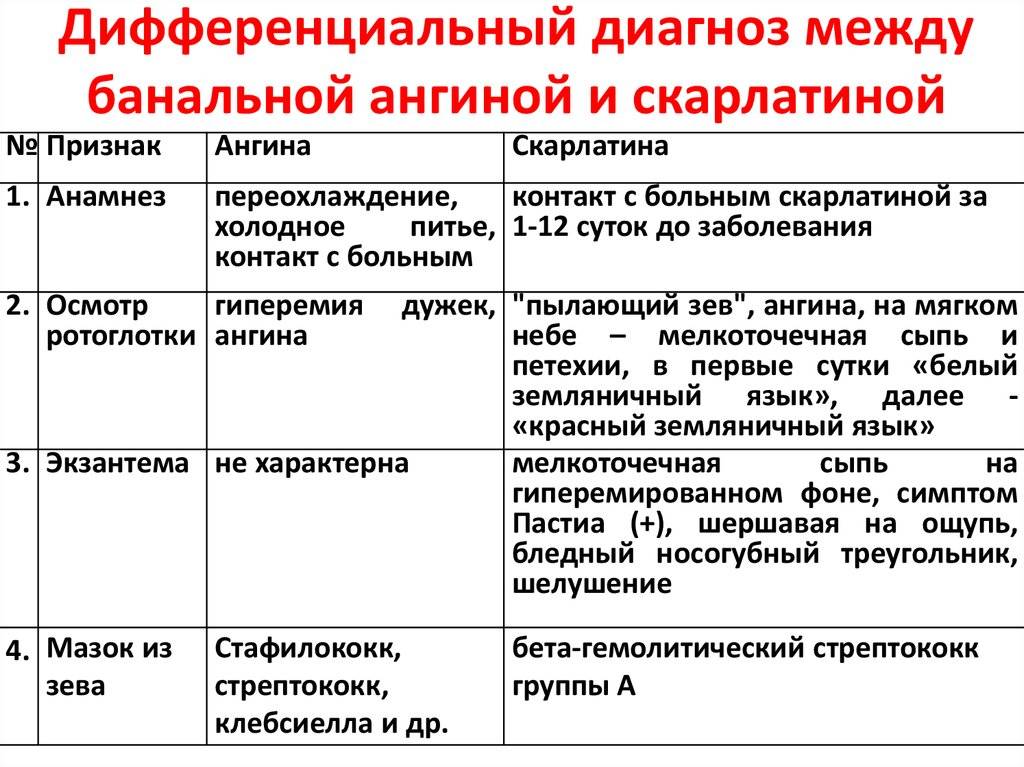
Дифтерия: симптомы, осложнения, диагностика, лечение При дифтерии, как и при любом другом заболевании, при несвоевременном лечении или отсутствии терапии возникают определенные осложнения.
Специфические…
Системный клещевой боррелиоз (лаймская болезнь, лаймоборрелиоз, лаймский артрит) Системный клещевой боррелиоз (лаймская болезнь, лаймоборрелиоз, лаймский артрит) – природно-очаговые, трансмиссивные, передающиеся клещами заболевания с…
Брюшной тиф (typhus abdominalis). Этиология. Эпидемиология. Клиническая картина. Диагностика. Лечение. Профилактика.
Брюшной тиф – антропонозное острое инфекционное заболевание с фекально-оральным механизмом передачи. Характеризуется поражением лимфатического…
Лихорадка, жёлтая лихорадка Жёлтая лихорадка – острое облигатно-трансмиссивное заболевание с природной очаговостью из группы вирусных геморрагических лихорадок. Относится к особо…
Септический шок Показатели летальности при септическом шоке (СШ), по данным разных авторов, сильно разнятся, но в любом случае, остаются очень высокими – 30-80%
Методы…
Диагностика туберкулеза: инструментальные методы Инструментальные методы исследования имеют важное значение в диагностике туберкулеза. Среди них самые распространенные эндоскопическое исследование бронхов….
Вирус в конверте
Рисунок 4. Вирус краснухи — это вирус в конверте. Его внешняя оболочка, представляющая собой фрагмент мембраны клетки хозяина, позволяет вирусу ускользать от иммунной системы. С помощью гликопротеиновых шипов на поверхности мембраны-конверта вирус прикрепляется к клетке-мишени и втягивается внутрь нее. Клетка, получившая такое «письмо», оказывается зараженной и начинает нарабатывать новые частицы рубивируса.
рисунок Ирины Ефремовой
Рисунок 5а. Схематичное изображение вируса краснухи
рисунок Ирины Ефремовой
Различия в аминокислотных последовательностях белков Е1 позволили выделить две генетические группы вируса краснухи . Эти группы, различающиеся по Е1 на 8–10%, в свою очередь, подразделяются на 13 генотипов, каждому из которых присвоены арабское число и латинская буква. Каждый генотип имеет уникальные хронологические и географические характеристики. Например, генотип 1а был распространен по всему миру в 1960–70-х годах и почти исчез после 1980 года; в период с 1995 по 2005 год генотип 1E «гулял» по Канаде, а 2с — по России (рис. 6).
Рисунок 6. Распределение генотипов вируса краснухи по странам в 1995–2005 годы
Распределение генотипов дает почву для размышлений: один и тот же генотип может распространяться на удаленных друг от друга территориях. Так, 1E можно было найти в Африке, двух Америках, Азии и Европе, а 1G — в Кот-д’Ивуар, Белоруссии и Уганде (кто бы мог подумать, что у этих трех стран есть что-то эпидемиологически общее?!).
Паротит (свинка)
Паротит или свинка – острое инфекционное вирусное заболевание, протекающее с поражением железистых органов (слюнных, околоушных желёз, поджелудочной железы, половых, молочных желёз), а также нервной системы в виде менингита или менингоэнцефалита.
Инкубационный период паротита продолжается 11-21 день, затем резко повышается температура до 38- 39 градусов, недомогание, боли в околоушной области, отёчность лица. Опасен для мальчиков, т.к. может вызывать орхит (воспаление яичек).
Лечение свинки проводится на дому симптоматическими средствами. Специфическую профилактику паротита проводят детям в возрасте 12 мес. и 6 лет культуральной вакциной или комбинированной вакциной (приорикс или ММR).
В РФ не поступают инактивированные вакцины от полиомиелита, такие как Полиорикс, Имовакс полио. Ожидаемое поступление – конец 2018 года. В связи со сложившейся ситуацией вакцинация детей от полиомиелита (первые 2 прививки) проводится вакциной Пентаксим, в состав которой входит инактивированный полиомиелит. Третья прививка от полиомиелита и последующая ревакцинация могут быть проведены живой отечественной вакциной БиВак полио.
- Проведение вакцинации
Что такое вирусные гепатиты?
Эта группа заболеваний, вызываемых вирусами различных типов. Объединяет их одно — основным органом, который они поражают, является печень.
В последние годы эти заболевания выявляются все чаще. В основном это связано с широким распространением в нашей стране современных методов лабораторной диагностики.
Наиболее распространенными вирусными гепатитами являются гепатиты A, B, C, D и E. Из них гепатиты A и E передаются через зараженную воду, немытые продукты, грязные руки и в подавляющем большинстве случаев заканчиваются полным выздоровлением. Гепатиты B, D и С передаются через кровь (уколы и др.) и половым путем. Иногда они могут протекать очень тяжело (вплоть до летального исхода уже на стадии острого гепатита) и часто приводят к формированию у больного хронического гепатита (В, D или С), который в свою очередь с течением времени может приводить очень серьезным «осложнениям», таким как цирроз и рак печени. При этом риск гибели пациента является очень высоким. Например, при развитии цирроза печени до 50% больных погибает в течение 5 лет.
При инфицировании гепатитом B вероятность перехода в хроническую форму составляет до 10%, а гепатитом D — до 20%. Следует также знать, что в настоящее время существуют высокоэффективные вакцины (прививки), способные защитить человека от гепатитов В и D. Значительно хуже в этом плане дело обстоит в отношении гепатита С — не менее 70% случаев инфицирования вирусом гепатита С заканчиваются хронизацией. Причем эта цифра представляется крайне оптимистичной. По некоторым данным, вероятность формирования у больного хронического гепатита С при выявлении у него вируса на острой стадии без проведения специфической терапии достигает 99%. Вакцины (прививки) от гепатита С до настоящего времени, к сожалению, не существует. Протекает гепатит С практически бессимптомно, за что его еще называют «ласковым убийцей».
Определение ОРВИ и ОРЗ и их различие
ОРЗ – острое респираторное заболевание, которое, как и ОРВИ, может протекать с поражением верхних и нижних дыхательных путей, но может быть вызвано не только вирусами, но и любыми другими возбудителями. Это могут быть бактерии, грибы, простейшие и т.д.
Также такое состояние может развиться при переохлаждении, чрезмерном стрессе, сильных физических нагрузках, при разных хронических заболеваниях – иными словами, при любых состояниях, когда у нашего иммунитета снижается защитная функция. При сниженном иммунитете активируются болезнетворные бактерии и вирусы.
ОРВИ и ОРЗ объединяет воспалительный процесс, который развивается в верхних дыхательных путях (тонзиллит, фарингит, ринит, синусит, ларингит) и может распространяться в нижние дыхательные пути (трахеит, бронхит, пневмония).
ОРВИ и ОРЗ заболевают как взрослые, так и дети, независимо от социальных и бытовых условий.
Лечение
Лечение краснухи у ребенка заключается в соблюдении строгого домашнего режима, приеме обильного витаминизированного питья, жаропонижающих средств при лихорадке, антигистаминных препаратов в первые 2–3 дня при обильных высыпаниях. Антибиотики назначаются при подозрении на развитие осложнений после обязательного осмотра специалистом. Осложнений, как правило, не возникает, но у маленьких детей могут наблюдаться энцефалиты, менингиты, пневмония при присоединении бактериальных инфекций. В данных случаях требуется госпитализация ребенка в соответствующее отделение лечебного учреждения для лечения осложнений.
Очень опасен контакт с больным краснухой для беременной женщины, так как на малом сроке вирус вызывает тяжелые, несовместимые с жизнью пороки развития плода. А перенесенная женщиной инфекция в более поздние сроки вызывает развитие у младенца врожденной формы краснухи, которая протекает тяжело и длительно, и, зачастую, с развитием осложнений.
Будьте внимательны к любому пятнышку, появившемуся на теле Вашего малыша, и подумайте, может быть вместо похода в поликлинику стоит вызвать педиатра на дом!
Кому необходима специальная диагностика на краснуху?
Опасность не в самом заболевании, оно протекает довольно легко, но у беременных приводит к выкидышам, формирует уродства у плода, передается по общему кровотоку будущему ребенку с формированием синдрома врожденной краснухи.
Всем молодым женщинам необходимо проведение диагностики – скрининга, когда выявляют в крови наличие антител к краснушному вирусу. Диагностика возможна несколькими способами. Если антитела обнаружены, значит, иммунитет есть. Если антител не находят, то показана профилактическая прививка.
Самое современное диагностическое оборудование международной клиники Медика24 позволяет за короткое время провести углублённое обследование и выяснить причину заболевания, и на основе безошибочной информации составить индивидуальную терапевтическую стратегию.
Риск развития осложнений после вакцинацией и риск после соответствующих инфекций
| Вакцина | Поствакцинальные осложнениячисло случаев/число вакцинированных | Вероятность осложнений в случае заболевания непривитых |
| Корь-паротит-краснуха | Тромбоцитопения 1/40000 | до 1/300 |
| Асептический (паротитный) менингит (штамм Jeryl Lynn)меньше 1/100000 | до 1/300 | |
| Корь | Тромбоцитопения 1/40000 | до 1/300 |
| Энцефалопатия 1/100000 | до 1/300 | |
| смертельный исход до 1/500 | ||
| Коклюш-дифтерия-столбняк | Энцефалопатия до 1/300000 | до 1/1200 |
| Коклюш смертельный исход 1/800 | ||
| Дифтерия смертельный исход 1/20 | ||
| Столбняк смертельный исход 1/5 | ||
| Вирус папилломы | Тяжёлая аллергическая реакция 1/500000 | Рак шейки матки до 1/4000 |
| Гепатит В | Тяжёлая аллергическая реакция1/600000 | Риск заражения до 1/700 |
| Туберкулёз | Диссеминированная БЦЖ-инфекция до 1/300000 | Риск заболеть до 1/500 |
| БЦЖ-остеит до 1/100 000 | ||
| Полиомиелит | Вакциноассоциированный вялый паралич до 1/160000 | Паралич до 1/100 |
Какие проявления краснухи возникают у беременных?
У беременных нет никаких особенностей в симптомах краснухи, и лечение им требуется ровно настолько, насколько оно помогает всем остальным взрослым. Также может протекать легко и даже незаметно, но вирус по общему кровотоку проникает в беременную матку, где повреждает внутреннюю оболочку сосудов, нарушая кровоснабжение плода. Вирус внедряется в ДНК и изменяет деление клеток плода, в результате чего он развивается с дефектами. Наибольший урон наносится развивающимся в период вирусемии органам и системам, особенно в первые недели беременности. Вероятность врожденной патологии приближается к 100%.
Какие признаки характерны для начала краснухи у взрослых?
Инкубационный период от проникновения вируса до появления первых симптомов инфекции в среднем продолжается около трех недель, но может быть и 10 дней и четыре недели. Первые признаки краснухи у взрослых довольно выражены, это повышение температуры тела и катаральные симптомы, как при простуде.
У ослабленных хроническими болезнями взрослых или при сниженном иммунитете температура может быть высокой, ломит мышцы и болит голова. У большинства же взрослых болит и першит в горле, слезятся глаза, сильно раздражает яркий свет.
Отличие от простуды – увеличение лимфатических узлов, преимущественно на затылке и задней поверхности шеи, вне зависимости от лечения этот симптом краснухи задерживается почти на 3 недели, тогда как весь катаральный период продолжается не более трех суток.
Специалисту с большим опытом клинической работы необходимо современное оборудование и возможность выполнения сложных анализов, только в таких условиях безошибочно ставится диагноз. Всё это есть в международной клинике Медика24, в этом можно убедиться лично, мы работаем без выходных и праздников. Запишитесь на прием по телефону: +7 (495) 230-00-01.
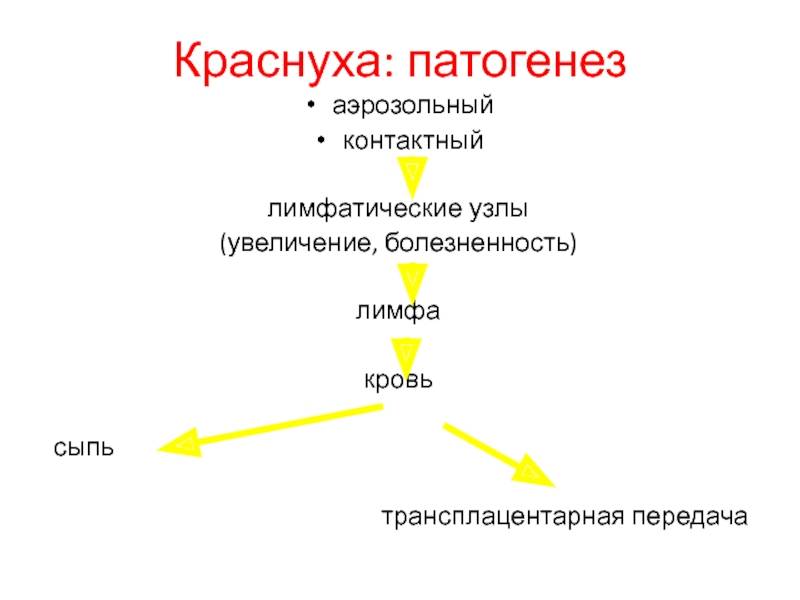
Краснуха
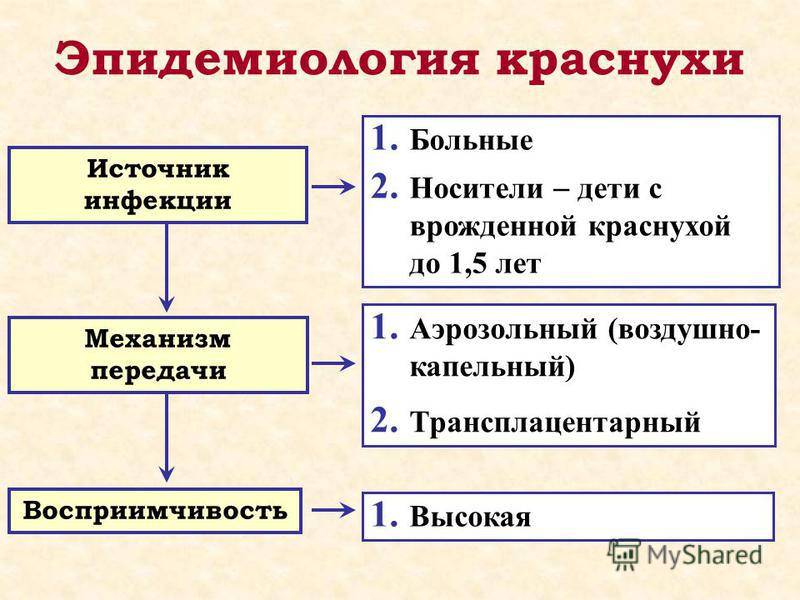
Краснуха острая инфекционная болезнь, вызываемая РНК-вирусом рода Rubivirus, характеризуется лихорадкой, розовой мелкопятнистой сыпью, катаральными явлениями, затылочным лимфаденитом.
Болезнь может быть приобретённой и врождённой. Большую опасность представляет врождённая краснуха, приводящая к формированию врождённых пороков развития. Классическими проявлениями врождённой краснухи считают катаракту, врождённый порок сердца и глухоту. Источником инфекции является больной человек или носитель. Передача вируса происходит воздушно- капельным путём, восприимчивость составляет 80%. Основным способом профилактики считается вакцинация детей в возрасте 1 года и 6 лет краснушной вакциной (Индия), рудивакс (Франция) или комбинированной вакциной (Приорикс, ММR).
Источник инфекции краснухи – больной человек в течение 5 дней от начала высыпаний, а больные с бессимптомными формами – длительно. Путь передачи инфекции: воздушно-капельный, трансплацентарный. Болеют дети всех возрастов и взрослые. Иммунитет стойкий, пожизненный. Опасна краснуха у беременных, особенно на ранних сроках до 12 недель, из-за риска развития у эмбриона и плода врожденной болезни.
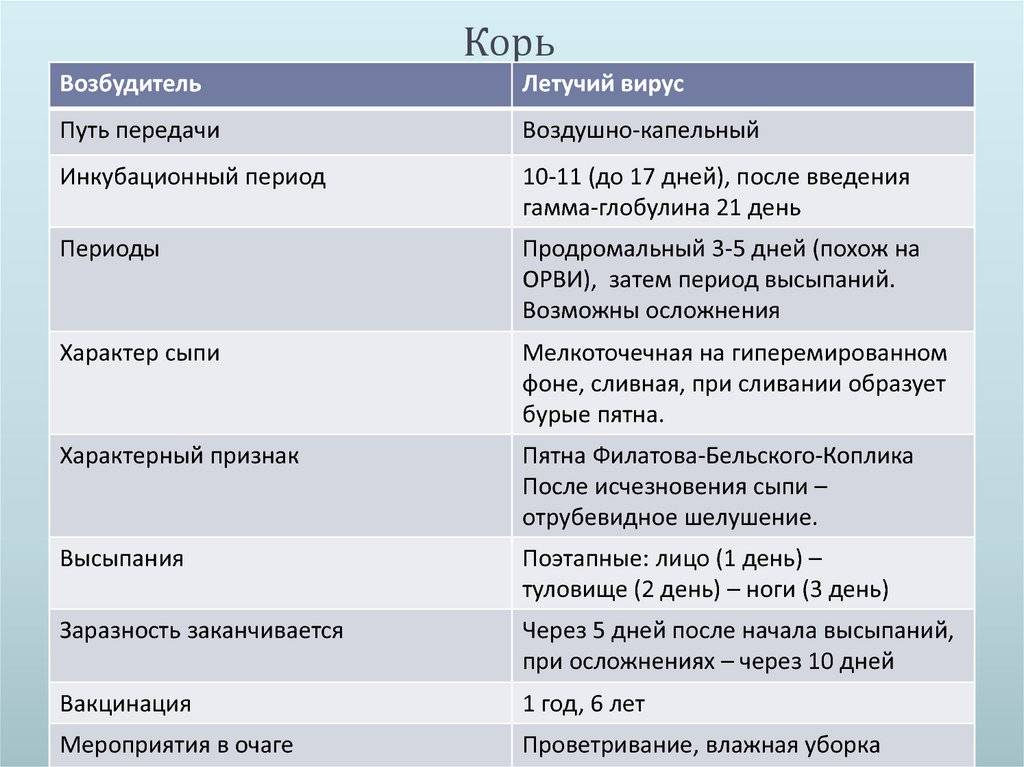
Корь
Корь острая инфекционная болезнь, вызываемая РНК-вирусом рода Morbillivirus, характеризуется лихорадкой, интоксикацией, фотофобией, воспалением слизистых оболочек дыхательных путей, этапной пятнисто-папулезной сыпью.
Корь протекает с осложнениями со стороны бронхо-лёгочной системы, редко возникают коревые энцефалиты и менингоэнцефалиты с тяжёлыми резидуальными последствиями. Источником инфнекции является больной человек. Восприимчивость заболевания считается 100 %. После введения вакцинации заболеваемость резко упала и составляет 5 на 100 000 детского населения.
- Проведение вакцинации
- Анализы на вирус Краснухи
Глобальная вакцинация
Вакцину Стэнли Плоткина применяют во всём мире уже более 40 лет. К концу 2013 года обязательная вакцинация против краснухи была введена в 137 странах мира, к концу 2016 — в 152 из 192 стран. Уровень вакцинации варьирует от 13 до 99%. Количество установленных случаев заболевания краснухой за последние 15 лет уменьшилось на 97%: с 670 894 в 102 странах в 2000 году до 22 361 в 165 странах в 2016 году. Больше всего детей с СВК рождается в Африке и Юго-Восточной Азии, так как уровень вакцинации там самый низкий.
Рисунок 11. Статистика случаев краснухи в России с 1999 по 2017 год. В 2017 году было зарегистрировано всего 5 случаев краснухи и не было выявлено ни одного случая СВК.
Как определить, есть ли гепатит?
Симптомы заболевания (желтуха, температура, отсутствие аппетита, тошнота, рвота, слабость, увеличение размеров живота, энцефалопатия и др.) бывают заметны либо на стадии острого гепатита, либо на самых поздних стадиях в исходе хронического гепатита при формировании его «осложнений», когда последствия его уже практически необратимы.
На ранних стадиях выявить хронический вирусный гепатит можно лишь используя современные методы лабораторной диагностики, такие как иммуноферментный анализ (маркеры вирусных гепатитов) и полимеразная цепная реакция (ПЦР). Следует иметь в виду, что и эти высокоинформативные исследования в некоторых случаях могут давать как ложно-положительные, так и ложно-отрицательные результаты. В ряде случаев их приходится делать повторно. Бывает, что клиническая ситуация требует исследования в динамике.
Иногда некоторую информацию могут дать и более простые методы исследования, такие как биохимический анализ крови (печеночные пробы), УЗИ и др.
Какой анализ наиболее современный?
Наиболее современный анализ — «генетический». С его помощью определяют наличие генетического материала (ДНК или РНК) вируса в крови методом ПЦР. Точность метода такова, что позволяет найти даже одну молекулу ДНК или РНК вируса, что актуально при бессимптомном течении. Современные методы «генодиагностики» позволяют не только обнаружить вирус, но и определить его количество в крови и разновидность (генотип), что имеет огромное значение при проведении лечения. Как любой высокотехнологичный метод диагностики, ПЦР немного дороже традиционных.
Если вам необходимо сдать анализы на гепатит, вы можете сделать это в наших клиниках.
Виды побочных реакций
- Различают местные и общие реакции. Местные реакции возникают обычно на месте введения препарата и варьируют от легкого покраснения, лимфаденитов до тяжелого гнойного абсцесса. Общие реакции чаще всего проявляются в виде аллергических, а также незначительного или сильного повышения температуры с вовлечением в процесс различных систем и органов, наиболее тяжелым из которых является поражение центральной нервной системы.
- Часто встречающиеся побочные реакции
- У разных вакцин побочные эффекты могут различаться. Однако существует ряд реакций, которые могут встречаться во многих случаях:
- Аллергические реакции на компоненты вакцины.
- Эффекты болезни в мягкой форме.
- Живые вакцины могут быть опасны для людей с ослабленной иммунной системой (иммунодефицитами).
- Местные реакции в месте инъекции.
- Повышенная температура.
- При применении вакцин существует также другая опасность – с течением времени эффект прививки снижается, и пациент может заболеть. Тем не менее, болезнь будет проходить легче и давать меньше осложнений, чем у непривитых.
Частота поствакцинальных осложнений
- Первое место в структуре поствакцинальных осложнений занимают осложнения после АКДС-вакцинации (до 60% всех осложнений). Можно надеяться, что в перспективе широкое использование бесклеточного коклюшного компонента приведет к значительному снижению этих осложнений.
Наиболее частые причины осложнений
Неправильная дозировка вакцины
Неправильно выбрана техника иммунизации
Нарушение техники стерилизации приборов
Вакцина приготовлена с использованием неправильного растворителя
Неправильное разведение вакцины
Неправильно приготовление вакцины (например, вакцина не была перемешана перед употреблением)
Загрязнение вакцины
Неправильное хранение вакцины
Не были приняты во внимание противопоказания
Когда делать прививку?
Всех подростков до 18 лет (не привитых ранее или привитых однократно) и девушек от 18 до 25 лет прививают однократно: прививка от краснухи обеспечивает иммунитет в 95% случаев на срок около 10–20 лет. Поэтому если вы делали прививку давно, единственный способ проверить, защищены ли вы от краснухи — измерить уровень соответствующих антител в крови. Это рекомендуется делать женщинам, планирующим беременность. Если антител нет, нужно сделать прививку, а зачатие ребенка тогда отложить хотя бы на два месяца. Такое ожидание связано с тем, что вакцина представляет собой хоть и неполноценный, но живой вирус и теоретически может навредить плоду (подробнее — в разделе «Противопоказания и побочные действия»).