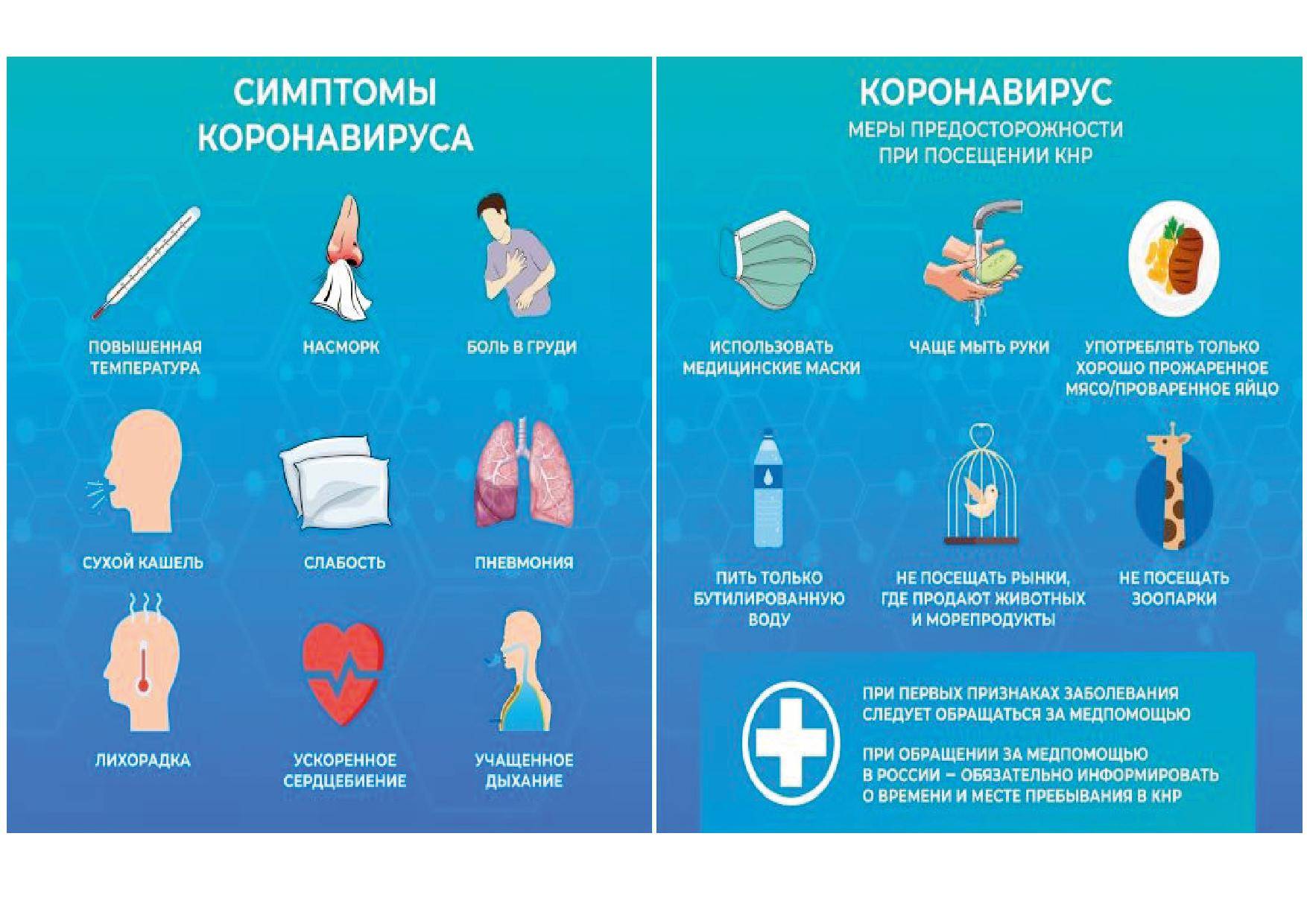
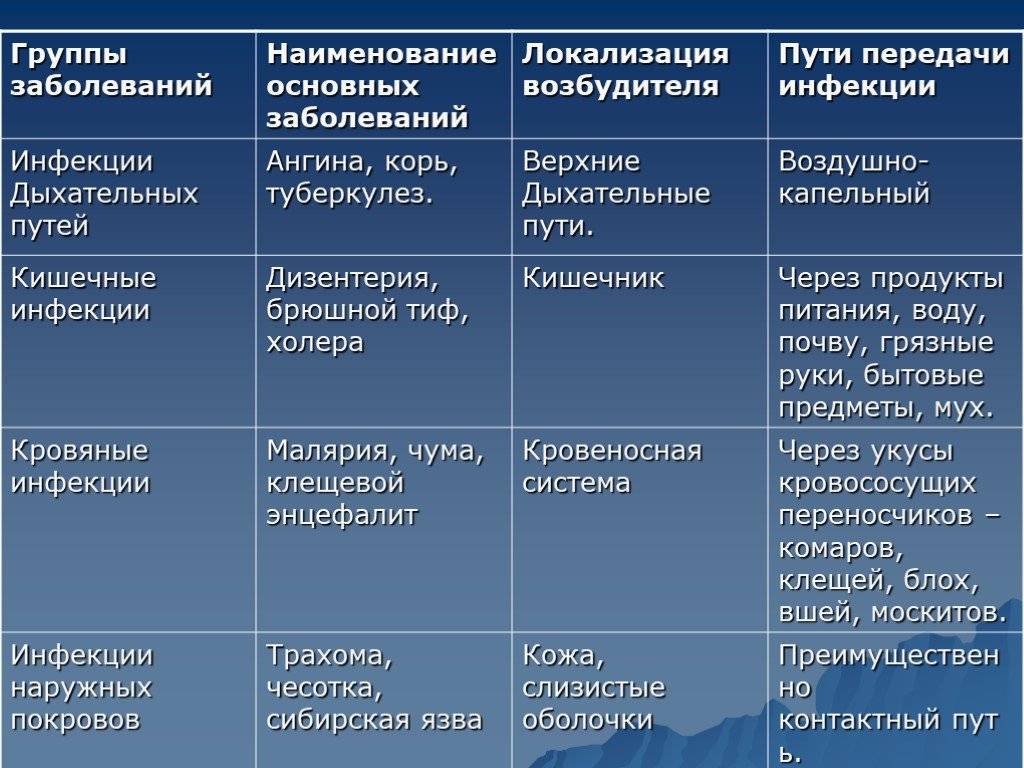
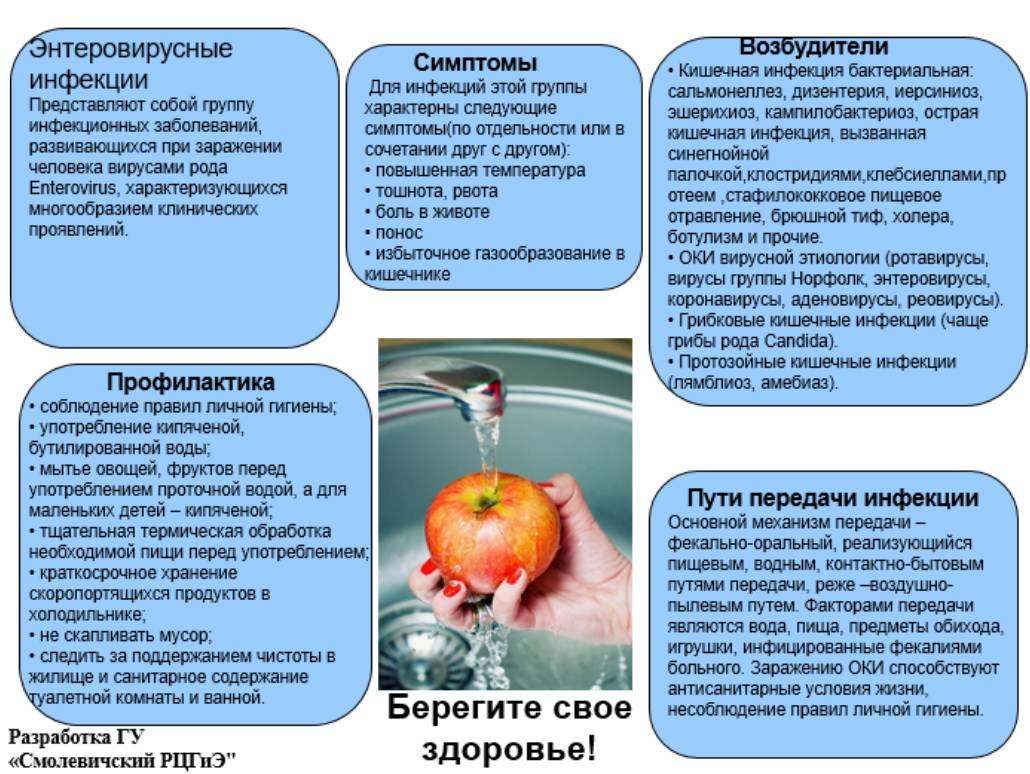
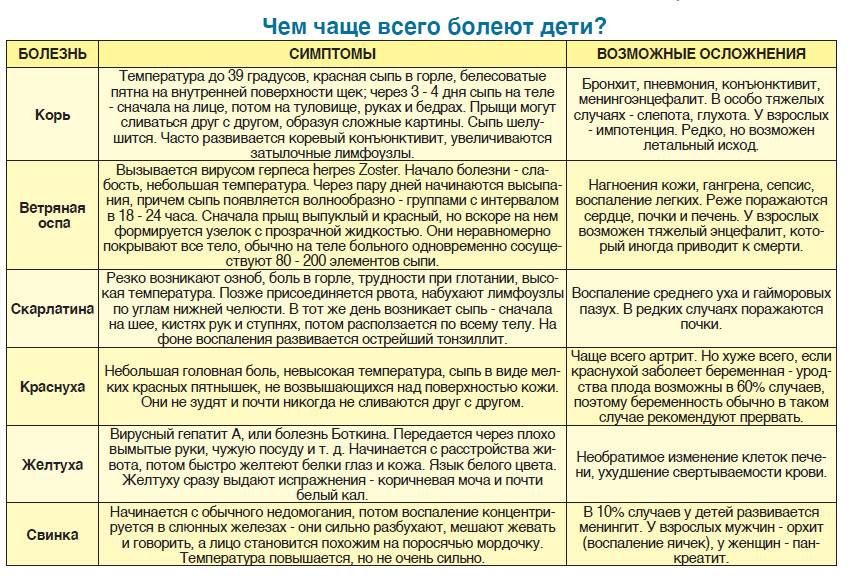
Когда обращаться к врачу?
Как упоминалось выше, большинство детей с диареей путешественника имеют относительно мягкие симптомы, и родители могут самостоятельно контролировать их, убедившись, что ребёнок пьёт много жидкости.
Но вы должны обратиться за врачебной помощью в любом из следующих случаев или если возникнут другие симптомы, беспокоящие вас:
- если у ребёнка высокая температура;
- если появилась кровь в детском стуле;
- если ребёнку трудно употреблять достаточное количество жидкости из-за серьёзных симптомов — частый или очень водянистый стул или неоднократная рвота;
- если диарея длится более 3 — 4 дней;
- если вы начали антибиотикотерапию самостоятельно, а диарея не исчезает в течение трёх дней после начала лечения;
- если у ребёнка есть другие серьёзные проблемы со здоровьем, такие как диабет, воспалительное заболевание кишечника, заболевания почек;
- если у ребёнка ослабленная иммунная система, например, при лечении химиотерапией, длительном лечении стероидами, ВИЧ-инфекции;
- если пострадавший ребёнок младше 6 месяцев.
Сколько разрешат ухаживать за заболевшими родителями и другими родственниками
В медицинских учреждениях оформляют больничный по уходу за больными родителями и другими родственниками. Получить пособие по временной нетрудоспособности удастся, если нездоровится лицам, которые, согласно Семейному кодексу РФ, относятся к членам семьи:
- супругам;
- родителям;
- детям;
- усыновителям и усыновленным;
- лицам, связанным правами и обязанностями, вытекающими из брака, родства и усыновления, в том числе бабушки, дедушки, внуки, братья и сестры, отчимы, мачехи, падчерицы и пасынки.
Когда оформляют больничный по уходу за пожилым человеком, указывают степень родства:
- 38 — мать;
- 39 — отец;
- 40 — опекун;
- 41 — попечитель;
- 42 — иной родственник, осуществляющий уход за больным родственником.
Лечащий врач вправе выдать больничный, чтобы работающий гражданин смог остаться дома и ухаживать за больным, на срок от 3 до 7 дней. Остальные дни при необходимости придется взять за собственный счет или в счет ежегодного отпуска.
В законе указано, на какой срок в 2021 году выдается больничный по уходу за больными родителями старше 80 л., — по одному листку об уходе за взрослым больным оплатят максимум 7 дней. Максимальная продолжительность оплачиваемого периода в год — 30 дней. И помните: оставаться дома и ухаживать за хроническим больным в период ремиссии не запрещено.
Симптоматика
Распознать возникновение кишечного расстройства – диарею путешественников, не составляет труда. Внезапно – после употребленной незнакомой ранее воды или еды, появляются частые позывы на дефекацию. Человек, в буквальном смысле этого слова, не может отойти от унитаза.
Помимо непреодолимого желания опорожнить кишечник, люди испытывают:
- болевые спазмы в животе – локального или распространенного характера;
- диспепсические проявления – позывы на тошноту, рвоту;
- выраженный метеоризм – ощущение распирания в животе, чрезмерное газообразование;
- болезненность и дискомфорт в крупных суставах, голове, крестце;
- повышенная потливость и слабость;
- нарастание утомления, желания поспать;
- отсутствие аппетита;
- повышение температуры, но незначительное – субфебрильные цифры.
Как правильно принимать жаропонижающее?
Жаропонижающие лекарственные средства, преимущественно парацетамол (эффералган, парацет, панадол, цефекон, тайленол) и ибуфен (ибупрофен, нурофен, МИГ 400), обладают также и противовоспалительным, и обезболивающим действием, однако имеют ряд побочных эффектов (в том числе токсических). Об этом следует помнить и применять их правильно: не более 4-х раз в сутки, через 6 часов, по возможности после еды, при этом запивая достаточно количеством воды. Жаропонижающие средства лучше всего чередовать (если в данном месяце Вы применяли парацетамол, то в следующем лучше использовать ибуфен, либо менять лекарственные средства через день). Многие считают, что парацетамол не помогает. Это в первую очередь связано с дозировкой, которую необходимо уточнять у врача. Кроме того, жаропонижающее необходимо принимать только при температуре выше 38,5-39 в первые три дня заболевания ОРИ, так как приём этих средств при более низкой температуре приостанавливает выработку собственного интерферона, лизоцима и выключает другие механизмы иммунитета, что иногда способствует развитию осложнений. Детям до года, которые находятся под наблюдением у невролога и у которых в анамнезе были судороги или недавние черепно-мозговые травмы, жаропонижающее следует давать при температуре 37,5. Кроме этого, жаропонижающее можно принять и при невысокой температуре, если ребёнок плохо ее переносит (выраженная вялость, головная боль), то в данном случае дозу лучше уменьшить.
Что делать при повышении температуры?
Самое главное — это постельный и питьевой режимы
При высокой температуре (выше 38,5) важно ограничить активность ребенка, так как бег, катание на велосипеде и другая физическая деятельность приводит к повышению температуры. Первым делом малыша следует раздеть до майки и трусов, при этом желательно использовать одежду из хлопчатобумажной ткани, укрыть лёгкой простынёй, а в случае озноба — тёплым одеялом вплоть до прекращения озноба, покраснения кожи или согревания
Чтобы малыш находился в постели, с ним надо интересно провести время, например, рассказать сказку или включить музыку. Следует помнить, что при высокой температуре ребенку нежелательна зрительная нагрузка (просмотр телевизора, игра на приставке или компьютере, рисование и др.).
Как правило, строгий постельный режим, при котором можно посещать только кухню и в туалет, назначают детям крайне редко и на короткий срок, например, при ангине, скарлатине, тяжёлой пневмонии.
С момента нормализации температуры или при субфебрильной (37,5-38) постельный режим можно отменить, но желательно, чтобы днём ребёнок отдохнул или поспал.
При высокой температуре необходим питьевой режим
В сутки ребёнку необходимо давать 1–1,5-2 литра жидкости (в зависимости от возраста), преимущественно воды или чая (не важно, чёрный, зелёный или травяной, с сахаром или лимоном). Сок лучше исключить в первые дни болезни, так как при температуре пропадает аппетит, а сок стимулирует продукцию пищеварительных ферментов, тем самым раздражая слизистую пищеварительного тракта, что может вызывать изжогу и дискомфорт
Кроме того, соки могут стимулировать моторику и вызывать диарею, некоторые из них (цитрусовые, мультифруктовый, гранатовый, морковный) могут провоцировать аллергию, которая проявляется в виде различных высыпаний. Если же ребёнок просит сок, то следует ограничиться одним стаканом в сутки после еды. Компот из сухофруктов (яблок, груш, вишен, кураги, изюма), моно или смесь, будет полезен при высокой температуре, но следует учитывать, что чернослив и курага вызывают послабление стула, а груша закрепляет этот процесс. В период болезни некоторые готовят морсы из клюквы и (или) брусники. Помните, что при их употреблении следует ограничиться 1-2 стаканами в день, чтобы не потерять много жидкости, т. к. морс обладает мочегонным эффектом, что в свою очередь может привести к интенсивному выведению антибиотиков или других важных лекарственных средств, а также снизить их концентрацию в крови и, как следствие, уменьшить эффект от лечения. Кроме того, морс может способствовать повышенному образованию солей в моче.
Обильное питьё способствует снижению температуры. При нем усиливается потоотделение, учащается мочеиспускание (с мочой выделяются вирусы, микробы, токсины и шлаки). Кстати, жаропонижающие «плохо работают», так как вследствие их применения температура не снижается (либо удается достигнуть лишь кратковременного эффекта) чаще всего из-за того, что ребёнок отказывается пить воду во время болезни
Это крайне важно, поскольку организм не отдаёт воду, которая необходима ему при высокой температуре
Положен ли больничный лист для ухода за ребенком
С 01.01.2021 пособия по временной нетрудоспособности по уходу за ребенком перечисляют за счет средств ФСС с первого дня болезни.
С 01.09.2021 изменился порядок, как оплачивается больничный по уходу за ребенком до 7 лет включительно (до достижения 8 лет) — из расчета 100% среднего заработка родителя или иного лица, которое находилось с больным несовершеннолетним и получило освобождение от работы. Лимит на максимальный размер и ограничение по оплачиваемым дням сохранился.
В остальных случаях при уходе за ребенком старше 7 лет прежние правила сохранились — сумма пособия по временной нетрудоспособности рассчитывается из средней заработной платы за последние 2 года родителя (опекуна, родственника), в зависимости от его общего трудового стажа:
- работникам со стажем менее 5 лет выплачивают пособие в размере 60% от заработка;
- 80% заплатят тем, у кого стаж от 5 до 8 лет;
- если стаж больше 8 лет, оплатят в размере 100% среднего заработка.
Такие выплаты оформляют на весь период лечения в стационаре. Если ребенка лечат в амбулаторных условиях, то пособие за первые 10 дней выплачивают с учетом стажа (от 60 до 100 процентов среднего заработка), а за последующие дни — половину от рассчитанной суммы. Но эти правила с 01.09.2021 не относятся к родителям и опекунам детей младше 8 лет. Для них весь период болезни при амбулаторном лечении тоже оплачивается в размере 100% среднего заработка.
Документы для оформления перевода
Какие документы нужны для оформления перевода:
- справка из медучреждения, о переходе на надомное обучение.
- заявление на имя директора школы.
- паспорт родителя и свидетельство о рождении ребенка (или его паспорт).
Кто даёт справку о показаниях
Для того, чтобы получить справку из поликлиники о переводе на домашнее обучение, в первую очередь, необходимо обратиться к участковому педиатру. Онобязан выдать направления к профильным врачам для установления диагноза. После этого специалист, занимающийся лечением ребенка, делает заключение и дает рекомендацию для домашнего обучения.
С результатами исследований и анализов, а также заключением от лечащего врача необходимо обратиться к заместителю главврача в поликлинике, который отвечает за клинико-экспертную работу и получить решение врачебной комиссии.
На основании решения справку дает участковый терапевт. Она должна соответствовать форме и содержать круглую печать поликлиники и подписи трех врачей: главврача, лечащего врача, а также врача, выдавшего справку. При необходимости должны быть прописаны сроки, в течение которых ребенок может находиться на надомном обучении. Справка будет действительна в течение года.
Истоки заболевания
В масштабном формате о расстройстве заговорили в 1983 году благодаря шведскому ученому Бенгту Хагбергу. В это время он со своей группой изучал 35 подобных между собой случаев в 3 разных странах: в Португалии, Франции и Швеции.
Однако Хагберт не является первооткрывателем синдрома. Впервые его обнаружил педиатр Андреас Ретт, имя которого носит заболевание. Он наблюдал за двумя девочками, имеющими одинаковые симптомы. Их он заметил в очереди на прием. Они сидели на коленях у матерей, а те держали их за руки. Девочки раскачивались как маятники, а затем внезапно обе начали совершать стереотипные движения руками. Дети застыли в одном положении, отстраненные от окружающего мира. Взгляд был направлен в одну точку. Поражала их синхронность в движениях и поведении.
В своих письменных архивах врач отыскал подобные истории болезни, а затем отправился в Европу, чтобы разыскать и там таких же пациентов. В 1966 он сделал первые публикации своих исследований, которые, однако, не вызвали особого интереса.
Зафиксированную им болезнь Ретт назвал синдромом атрофии мозга. Сначала ее считали проявлением аутизма или шизофрении, и только лишь в 1983 году вывели в отдельную нозологическую единицу.
В настоящее время синдром относят к категории довольно редких генетических заболеваний. Он встречается с частотой случаев 1 на 15000. Причиной его называют мутацию гена МЕСР2. Этот ген отвечает за синтез определенного белка, влияющего на развитие мозга. В норме этот белок, спустя некоторое время после рождения, должен подавляться другими генами, чтобы обеспечить нормальное развитие мозга.
Если же ген МЕСР2 мутирован, то белок инактивируется не полностью, что вызывает аномальное мозговое созревание, и провоцирует развитие синдрома Ретта.
Обычно мутирующий ген располагается в Х хромосоме, потому заболеванием страдают преимущественно девочки.
Каким должен быть ваш врач?
Быть педиатром невероятно сложно, ведь многие его маленькие пациенты еще не умеют разговаривать, а современные родители нередко спорят с врачами. Прежде всего доктору необходимо правильно понять причины недомогания малыша, увидеть признаки начинающегося заболевания, назначить правильное лечение и уход
Важно убедить в своем профессионализме родителей, завоевать их доверие и уважение
Но и про общение с маленьким пациентом забывать нельзя, поэтому визит к талантливому педиатру иногда может напоминать настоящее театральное представление
Не равнодушный к своей обязательно проявит чуткость и доброжелательность, привлечет внимание ребенка артистизмом и креативным подходом

Итак, каким должен быть хороший педиатр?
- Иметь соответствующее образование и право работать с детьми, постоянно повышать свою квалификацию и знать о современных методах диагностики и лечения.
- Ориентироваться в вопросах ухода за ребенком.
- Уметь вести себя с родителями твердо и уверенно, но не свысока.
- Находить общий язык с детьми, располагать их к себе.
Молодым родителям необходимо знать, кто такой педиатр и какими качествами он должен обладать. Ведь только тогда они смогут в полной мере доверять своему врачу и следовать его советам.
Современную медицину невозможно представить без такого врача, как педиатр. В его компетенцию входит оценка всестороннего развития детей (нервного, психического, физического), школьной зрелости. Врач, на основании имеющихся сведений о здоровье пациента, присваивает ему группу здоровья, даёт рекомендации родителям относительно вскармливания ребенка, его воспитания, развития и профилактики различных заболеваний.
Врач имеет знания относительно множество болезней, которые являются актуальными для периода детства. Знает причины возникновения различных инфекций, этиологию заболеваний органов и их систем. Кроме того, врач должен следить за современными тенденциями в педиатрии и за выпуском новых лекарственных препаратов, используемых для лечения детей. Конечно, трудно перечислить все знания, которыми обладает педиатр. Все, что было перечислено – это лишь базовый минимум, которым обладает каждый доктор и который является наиболее значимым для пациентов.
Условия предоставления больничного
По общему правилу в случаях ухода за больным членом семьи больничный предоставляется при лечении в амбулаторных условиях не более чем на 7 календарных дней по каждому случаю заболевания и не более чем за 30 календарных дней в календарном году по всем случаям ухода за этим членом семьи.
Установлены и специальные правила, согласно которым выплата пособия по временной нетрудоспособности по уходу за ребенком зависит от трех условий:
1. Возраста.
2. Вида заболевания.
3. Способа лечения.
Возраст ребенка | Заболевание | Способ лечения | Период разовой нетрудоспособности | Общий период нетрудоспособности за год |
До 7 лет | По всем заболеваниям | Амбулаторное или совместное стационарное | Не установлен | Не более 60 дней |
Включенное в перечень, утвержденный Приказом Минздравсоцразвития РФ от 20.02.2008 № 84н | Не установлен | Не более 90 дней | ||
От 7 до 15 лет | По всем заболеваниям | Амбулаторное или совместное стационарное | До 15 дней по каждому случаю | Не более 45 дней |
До 18 лет | По всем заболеваниям при наличии инвалидности | Амбулаторное или совместное стационарное | Не установлен | Не более 120 дней |
До 18 лет | ВИЧ | Совместное стационарное | Не установлен | Не установлен |
До 18 лет | Поствакцинальное осложнение, злокачественные новообразования | Амбулаторное или совместное стационарное | Не установлен | Не установлен |
Предусмотрена выплата пособия и в случае карантина. Так, работнику, который контактировал с инфекционным больным или у которого выявлено бактерионосительство, выплачивается пособие за все время его отстранения от работы в связи с карантином. Если карантину подлежат дети в возрасте до 7 лет, посещающие дошкольные образовательные организации, или другие члены семьи, признанные в установленном порядке недееспособными, пособие по временной нетрудоспособности выплачивается одному из родителей, иному законному представителю или иному члену семьи за весь период карантина.
Что такое болезнь путешественника?
Диарея является наиболее распространённой медицинской жалобой у путешественников.
Диарея путешественника – патологическое состояние, которое развивается во время или вскоре после отдыха. Диарея проявляется в виде рыхлого или водянистого стула, как правило, по меньшей мере, три раза за 24 часа. Во многих случаях он вызывает лёгкую болезнь и симптомы на 3 — 4 дня
Конкретное лечение обычно не требуется, но важно пить много воды, чтобы избежать недостатка жидкости в организме (обезвоживание)
Необходимо отметить, что при диарее путешественника не беспокоит кровавый стул, сильная боль в животе или высокая температура. Эти симптомы наводят на мысль о более серьезных состояниях и требуют врачебной помощи.
Диарея путешественника возникает по причине употребления пищи или питьевой воды, содержащей определенные микробы или их яды (токсины).
Как узнать, что ребёнок обезвожен?
Признаки дегидратации у детей:
- скудное мочеиспускание;
- сухость во рту;
- сухой язык и губы;
- мало слёз, когда плачет;
- запавшие глаза;
- раздражительность;
- отсутствие энергии (вялость).
Симптомы тяжёлого обезвоживания у детей:
- сонливость;
- бледная кожа;
- холодные руки или ноги;
- отсутствие мочеиспускания;
- быстрое (но часто неглубокое) дыхание.
Тяжёлая дегидратация — это критическое состояние, и необходима немедленная медицинская помощь.
Обезвоживание чаще встречается:
- у младенцев до года (и особенно если дети младше 6 месяцев). Связано с тем, что младенцам не нужно терять много жидкости для того, чтобы войти в критическое состояние;
- у младенцев первого года жизни, которые были с низким весом при рождении и не набрали свой долженствующий вес;
- у ребёнка на грудном вскармливании, который прекратил употреблять грудное молоко во время болезни;
- у любого ребёнка, который мало пьёт, когда у него есть инфекция кишечника (гастроэнтерит);
- у любого ребёнка с сильной диареей и рвотой.
Почему мальчики не болеют
Учитывая, что мутирующий ген несет в себе Х-хромосома, то девочки в плане заболевания находятся в более «выигрышной» позиции. У них присутствует две Х-хромосомы. Поэтому если одна из них «бракованная», то вторая функционирует нормально. Это дает девочке хоть малый шанс на нормальное существование.
У мальчика Х-хромосома одна. Если она имеет мутационный ген, значит, выпадает из работы полностью, и ее нечем заменить. Такие малыши мужского пола, как правило, погибают еще внутриутробно, так и не родившись. Поэтому синдром Ретта у мальчиков встречается крайне редко.
Но, несмотря на такую особенность заболевания, очень редко, но все-таки мальчики с подобным синдромом выживают. Это может быть связано с тем, что не все гены в Х-хромосоме подвергаются мутации. Из-за этого заболевание развивается не столь остро.
Другая причина – наличие у мальчика синдрома Клайнфельтера. При этом наблюдается полисомия половых хромосом, то есть их набор составляет ХХУ. И, если одна Х-хромосома имеет патологический ген, то вторая может регулировать синтез белка и дарить мальчику возможность жизни. Получается такая же картина, как и у девочки.