Что такое корь?
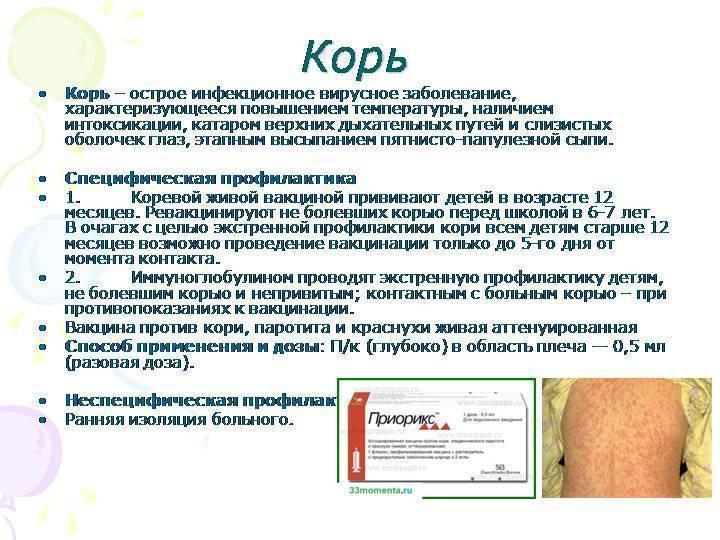
Корь — это инфекционное заболевание, вызываемое очень заразным вирусом, который живет в слизистой оболочке носа и горла инфицированного человека. Вирус распространяется воздушно-капельным путем через кашель и чихание и контактным при рукопожатиях или других контактах, в том числе через поверхности, к которым прикасался инфицированный человек – такие как посуда, столовые приборы, игрушки, дверные ручки, клавиатуры. Вирус кори может жить до двух часов в воздушном пространстве, где зараженный человек кашлял или чихал, или на поверхностях, которых он касался загрязненными слизью руками. Поэтому, если другие люди вдыхают загрязненный вирусами воздух или касаются зараженной поверхности, а затем касаются глаз, носа или рта, они могут заразиться. Корь настолько заразна, что, если она появилась у одного человека, то 90% близких ему людей, которые не имеют иммунитета, также заразятся. Зараженные люди могут распространять корь среди других в период от четырех дней до появления сыпи, до четырех дней после ее появления. Некоторые люди считают, что корь — это лишь небольшая сыпь и лихорадка, которая проходит через несколько дней, но корь может вызвать серьезные осложнения со здоровьем. Невозможно заранее определить степень тяжести симптомов, с которыми столкнется ваш ребенок. Каждый четвертый заболевший корью – госпитализируется. Корь может привести к серьезным осложнениям, особенно у детей в возрасте до 5 лет и у взрослых старше 20 лет, таким как пневмония, отит, энцефалит, менингит или даже летальный исход.
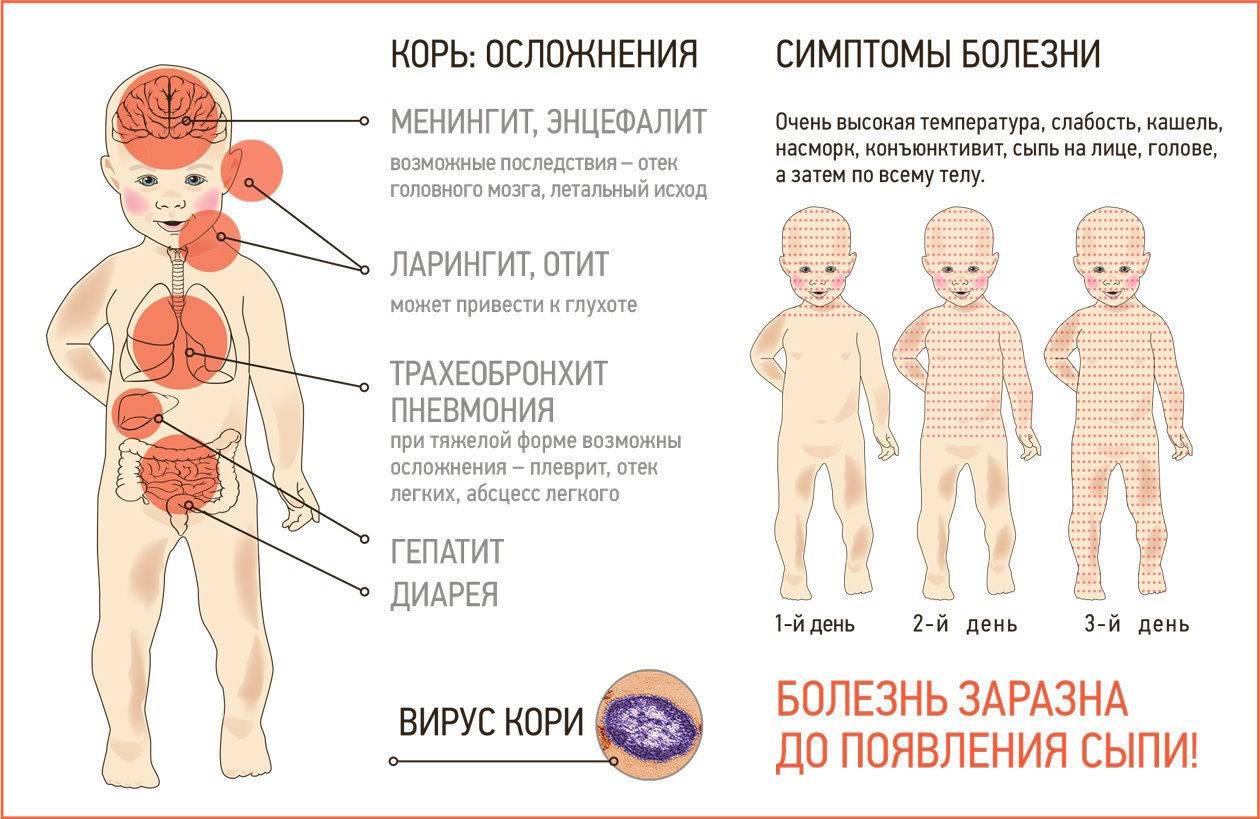
Симптомы кори
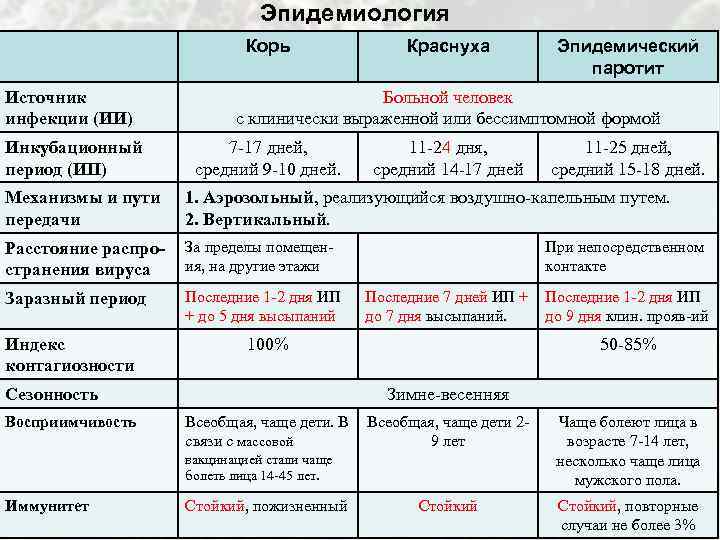
Инкубационный период, т.е. время от заражения до появления первых симптомов, длится от 7 до 14 дней
Важно помнить, что болезнь начинается не с появления сыпи, а с симптомов простуды:
- температура 38-40 градусов,
- резкая слабость,
- отсутствие аппетита,
- сухой кашель,
- насморк.
- позже появляется конъюнктивит (воспаление слизистой оболочки глаза).
- примерно через 2-4 дня после первых симптомов болезни на слизистой оболочке щек (напротив коренных зубов) возникают мелкие беловатые высыпания.
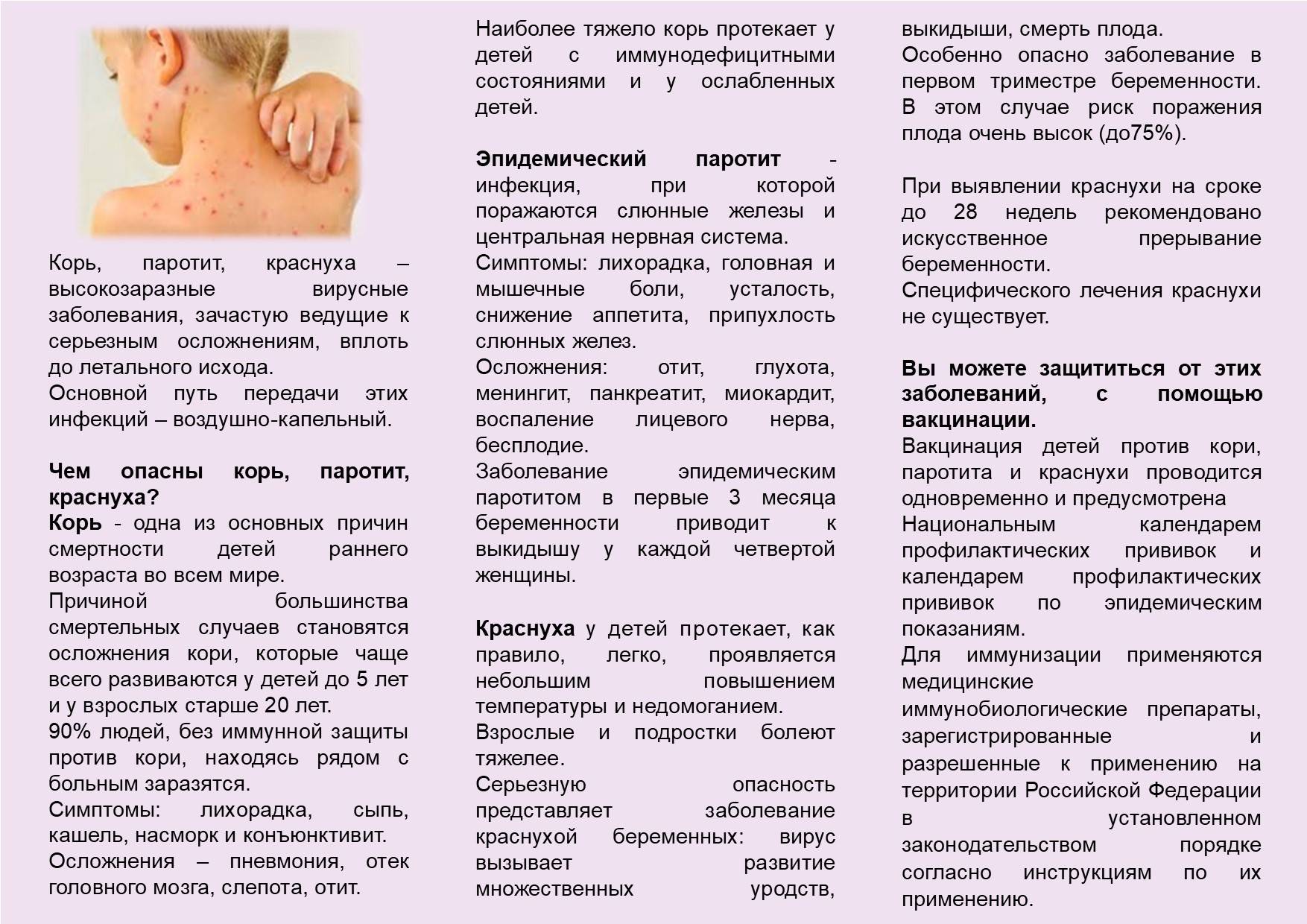
- на 3-5 день болезни появляется сыпь в виде ярких пятен, которые имеют тенденцию сливаться между собой.
Мелкие розовые пятна сыпи быстро увеличиваются в размерах, приобретают неправильную форму, иногда сливаются.
в период максимального высыпания, через 2-3 дня после появления сыпи, температура снова может подниматься до 40.5°.
Сыпь держится 4-7 дней. На месте пятен остаются очаги коричневой пигментации, через 2 недели кожа становится чистой.

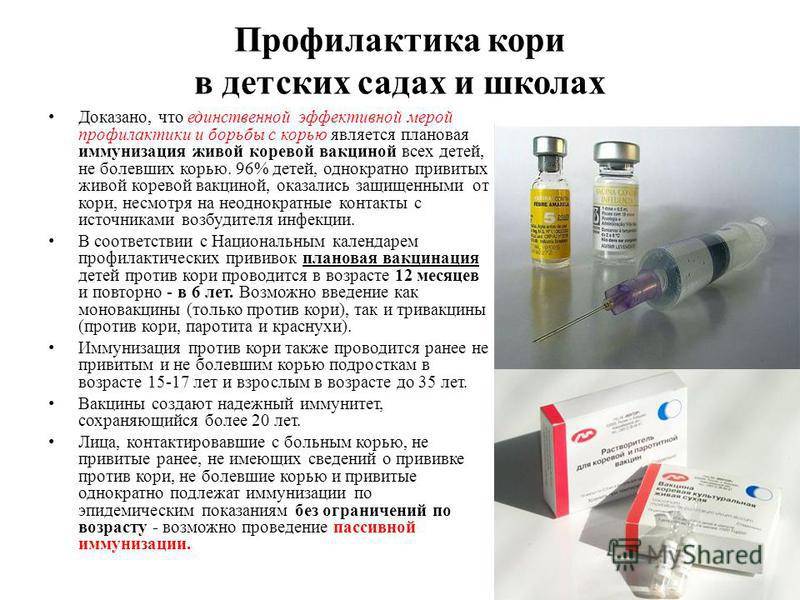
Варианты вакцин
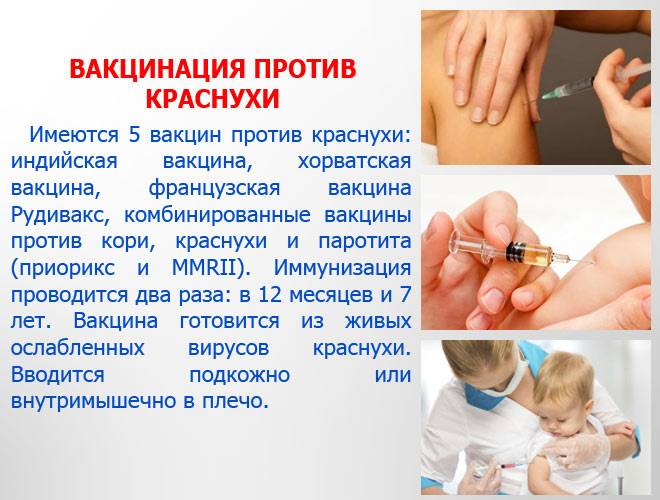
Противокоревую вакцину часто объединяют с вакцинами против краснухи и/или свинки в странах, где эти болезни представляют проблемы. Она одинаково эффективна как в виде моновакцины, так и в виде комбинированного препарата. Соединение вакцин против кори и краснухи лишь незначительно повышает ее окончательную стоимость и позволяет совмещать расходы на доставку вакцин и проведение вакцинации. В России используются вакцина коревая культуральная живая, вакцина паротитно-коревая культуральная живая (Дивакцина), трехвалентная вакцина “Приорикс” (живая), трехвалентная вакцина “М-М-Р II MMR-II (живая)”. Коревая вакцина – слабо реактогенна. Привитый не заразен для окружающих. После двукратной иммунизации защитный титр антител определяется у 95-98% вакцинированных, иммунитет сохраняется до 25 лет.
Основное отличие импортных вакцин от отечественных – наличие следовых концентраций белка куриных яиц, поскольку именно в культуре клеток куриного эмбриона культивируется вирус кори для изготовления вакцины. Российская коревая вакцина готовится методом культивирования аттенуированного штамма вируса кори на первичной культуре клеток эмбрионов перепелов. Отечественная вакцина соответствует требованиям ВОЗ, превосходит бельгийскую и американскую по меньшему проценту вакцинальных реакций, отсутствию сыпи и повышению температуры выше 38,5 С.
Лечение кори
Лечение включает постельный режим при выраженной интоксикации, а также диету при развитии диареи. Этиотропное (противовирусное) лечение не разработано. Проводят уход за конъюнктивами, слизистыми рта. При выраженной интоксикации применяют большое количество жидкости.
В первые дни целесообразно внутривенное введение солевых и глюкозных растворов. Также необходимы антигистаминные, откашливающие средства. При высокой лихорадке – нестероидные противовоспалительные препараты.
В ранний период заболевания имеет смысл назначить препараты интерферона. Антибактериальная терапия проводится только после присоединения вторичной бактериальной микрофлоры и возникновении неспецифических осложнений.
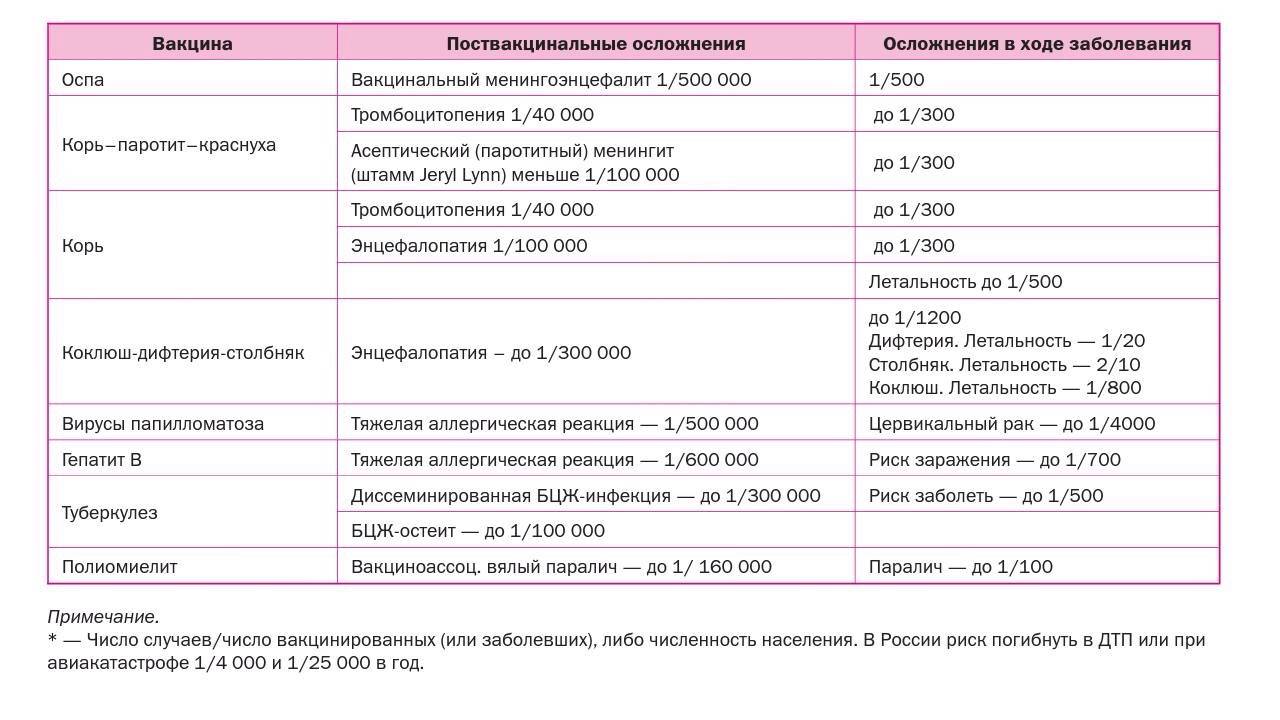
Доказательства поствакцинальных осложнений.
- Появление клинических симптомов после введения вакцины вовсе не означает, что именно вакцина вызвала эти симптомы. Последние могут быть связаны с присоединением какой-либо интеркуррентной инфекции, которая может изменить и утяжелить реакцию организма на прививку, а в ряде случаев способствовать развитию поствакцинальных осложнений.
- В таких случаях для доказательства причинной связи между вакцинацией и патологическим синдромом должно быть проведено тщательное расследование. Так, после введения живых вирусных вакцин наиболее доказанной эта связь является при выделении и идентификации вакцинного штамма от больного. Вместе с тем, после прививки живой полиомиелитной вакциной вакцинный штамм может выделяться из стула вакцинированного в течение нескольких недель, и поэтому появление в этом периоде клинических симптомов энцефалита вовсе не означает, что они обусловлены вирусом полиомиелита. Более надежным доказательством причинной связи в таких случаях может быть выделение вируса из естественно стерильной ткани или жидкости организма, таких как мозг или ликвор.
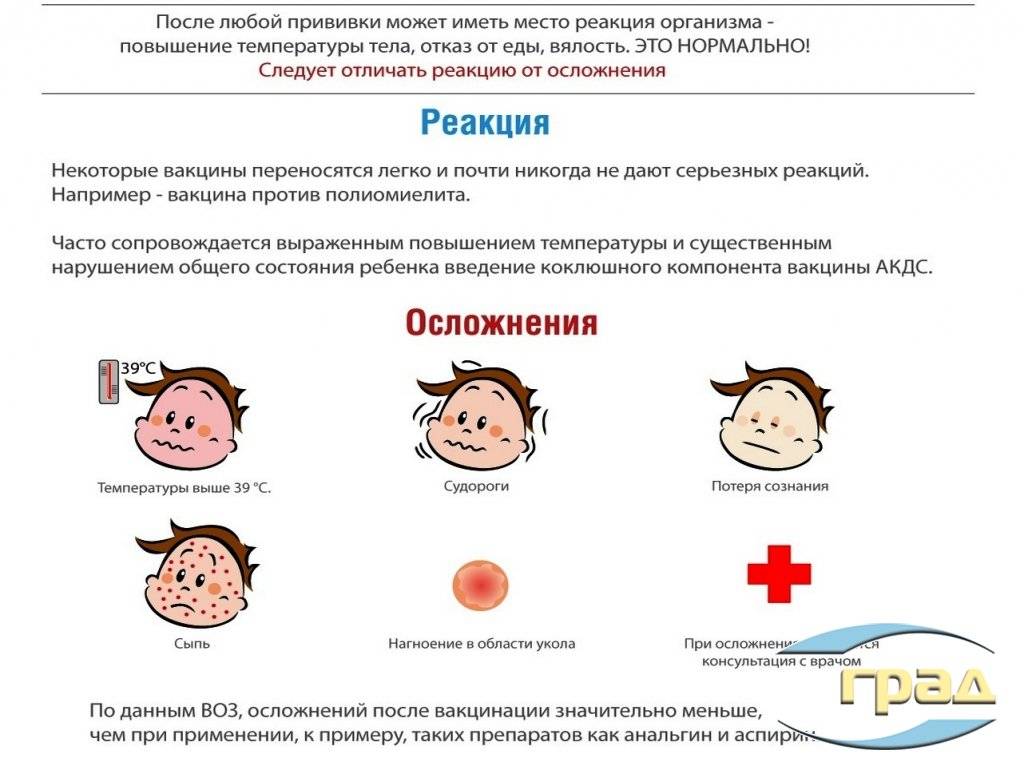
Поcтвакцинальные реакции
Все коревые вакцины содержат живые ослабленные (аттенуированные) вирусы кори. Коревая вакцина слабо реактогенна. Вакцинация против кори, как правило, не сопровождается никакими клиническими проявлениями. У большинства детей никаких поствакцинальных реакций не наступает. Из числа нежелательных поствакцинальных явлений может отмечаться повышение температуры тела (как правило, не выше 37-38С), легкое недомогание в течение 2-3 дней. У детей, склонных к аллергическим реакциям, может появляться кореподобная сыпь (с 4 по 15 день после вакцинации). Серьезные осложнения – крайне редки.
Лечение кори у детей и взрослых
Специальных препаратов, направленных на борьбу именно с парамиксовирусом, пока не существует. Лечение базируется на снижении выраженности симптомов, предотвращении или купировании осложнений. Первоочередное значение имеет соблюдение постельного щадящего режима в течение 7-10 дней от начала заболевания и молочно-растительной диеты. Из рациона исключается острая, жирная, жареная пища, блюда, раздражающие слизистую желудочно-кишечного тракта
Важное значение при лечении больного корью имеет соблюдение питьевого режима в виду возможной дегидратации организма из-за лихорадки, учащенного стула, диареи. При необходимости прибегают к использованию электролитных растворов. Назначение витаминов носит специфический характер: известно, что заболевание переносится значительно тяжелее у пациентов с недостатком витамина А
Таким образом, назначение монопрепарата или поливитаминов – часть терапии при коревой инфекции.
Симптомы и лечение медикаментами
Симптоматическая терапия зависит от того, какими симптомами сопровождается заболевание: симптомы определяют выбор лекарственных препаратов. При проявлениях коревого конъюнктивита используют промывания конъюнктивы физиологическим раствором, отваром ромашки, теплой кипяченой водой, 2% раствором гидрокарбоната натрия (пищевой соды). Если конъюнктивит носит бактериальных характер и наблюдается гнойное отделимое, назначают антибактериальные капли для глаз. Для облегчения состояния при выраженном рините прибегают к сосудосуживающим препаратам местного действия и промываниям носовых ходов. Сухой, частый, изматывающий кашель требует назначения противокашлевых медикаментов. При высоких показателях температуры тела или склонности к судорожным реакциям на фоне гипертермии прибегают к жаропонижающим средствам. В некоторых случаях показана терапия, направленная на усиление защитных сил организма. Так, корь у детей, симптомы которой указывают на выраженную интоксикацию, или у ослабленных взрослых пациентов – показание для лечения в стационаре с использованием человеческого иммуноглобулина для увеличения эффективности общего иммунитета пациента.При выраженной аллергической реакции, интоксикации, отечности возможно использование антигистаминных препаратов (Супрастин, Фенистил, Зиртек и т. п.). При отсутствии осложнений и присоединившейся инфекции антибиотикотерапия не показана. При наличии симптомов бактериальной инфекции назначают антибиотики из группы пенициллинов, цефалоспоринов, макролидов. Терапия осложнений у детей проводится в стационарных условиях. Лекарственные препараты подбираются в зависимости от того, какой орган вовлечен в патологический процесс. Возможно пребывание в различных отделениях, в том числе в отделении реанимации и интенсивной терапии, если необходимо лечить такие осложнения, как менингит, энцефалит и пневмония.
Симптомы кори
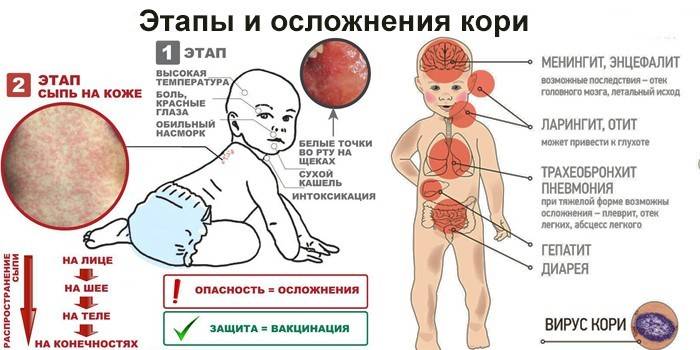
Заболевание, если оно развивается в соответствии с типичной картиной, проходит три стадии: катаральную, период высыпаний и период пигментации.
У детей в возрасте до года корь может протекать в стертой форме, так как в этот период у ребёнка есть пассивный иммунитет, полученный от организма матери.
Катаральная стадия
Начало болезни внезапно, по симптомам напоминает простуду.
Повышается температура – до 38-39°C. Появляется головная боль, насморк, конънктивит, сухой и навязчивый кашель. Наблюдается покраснение горла, на твердом и мягком нёбе появляются красные пятна. Голос становится сиплым. Через 1-2 дня после начала болезни во рту, на слизистой щек у коренных зубов возникают мелкие белесые пятнышки, окруженные узкой красной каймой, слегка возвышающиеся над уровнем слизистой оболочки. По внешнему виду они напоминают манную крупу или отруби.
К концу первой стадии температура снижается.
Период высыпаний
На второй стадии (обычно 4-й или 5-й день болезни) снова повышается температура – до 39-40 °C и появляется сыпь: сначала на лице, шее, за ушами. На следующий день – на туловище. На 3-й день высыпания сыпь покрывает разгибательные поверхности рук и ног, включая пальцы. Сыпь имеет темно-красный (багровый) цвет, элементы сыпи сливаются. Пораженная кожа становится шероховатой. Период высыпаний – самый тяжелый этап болезни.
На четвертый день после появления, сыпь начинает угасать – в том же порядке, что и возникала. Сыпь темнеет, буреет, пигментируется, шелушится, температура нормализуется.
Период пигментации
Бурые шелушащиеся пятна на месте сыпи сохраняются ещё 1,5 недели. Это третья стадия болезни – период пигментации.
Осложнения кори
I. Специфические, обусловленные непосредственно вирусом кори, диагносцируются в начале заболевания и в периоде разгара.
Осложнения со стороны дыхательных путей являются по существу симптомами болезни, но выраженные в интенсивной форме: ларингиты, трахеиты, трахеобронхиты, бронхиты, пневмонии). Стоматиты: катаральные и афтозные; некротические и язвенные встречаются только у ослабленных лиц; гангренозный (нома) в настоящее время практически не встречается. Осложнения со стороны ЦНС развиваются в периоде разгара и пигментации: энцефалит, менингоэнцефалит.
II. Неспецифические — вызываемые присоединением вторичной бактериальной флоры, развиваются в любом периоде болезни.
Со стороны дыхательных путей: ринит, ларингит, трахеит, ларинготрахеит, бронхит, бронхиолит, плеврит, пневмония (возможно абсцедирование с вовлечением плевры и развитием пневмоторакса). Со стороны желудочно-кишечного тракта: стоматиты, энтероколиты, колиты.
Диагностические мероприятия
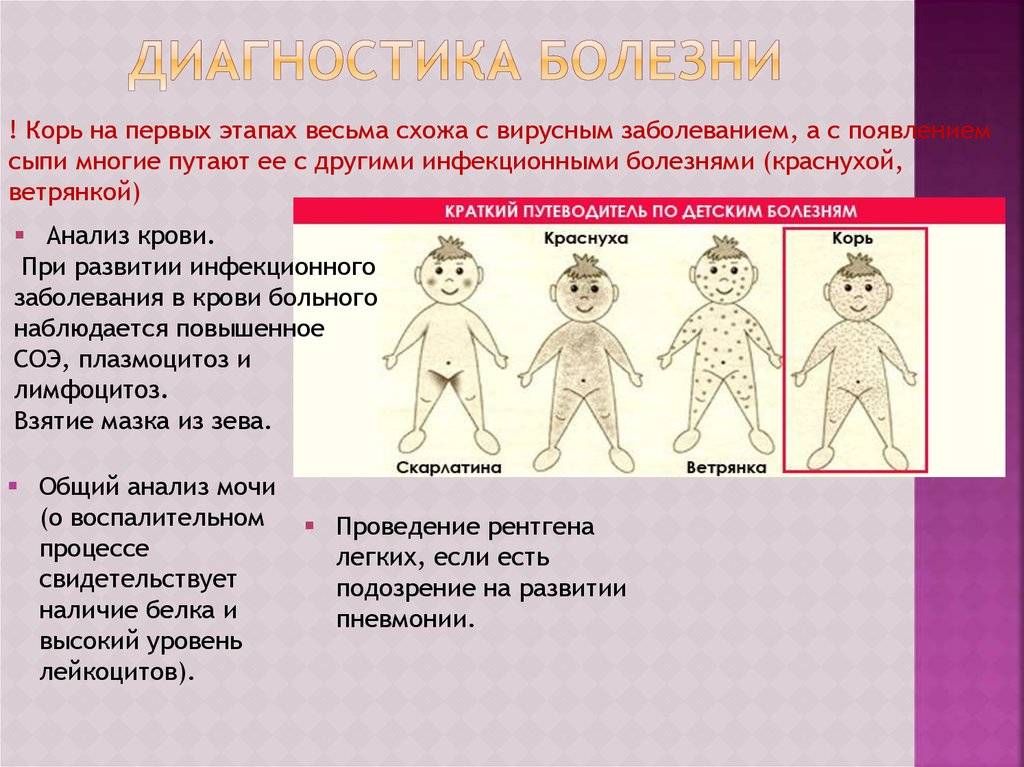
Выраженная клиническая картина коревой инфекции в большинстве случаев позволяет установить диагноз после визуального осмотра пациента. Однако в начале заболевания, при легком или нетипичном течении, а также присоединении иной инфекции необходима дифференциация с такими болезнями, как скарлатина, краснуха, инфекционная эритема, также сопровождающимися высыпаниями схожего характера и вида. При лабораторной диагностике применяют вирусологический и серологический методы исследования. При вирусологическом методе материалом изучения становятся носоглоточные смывы, отделяемое из глаз, моча больного корью. Проводится определение наличия парамиксовируса в биологических материалах при помощи иммунофлюоресценции, фазово-контрастной и флюоресцентной микроскопии. При серологическом методе прибегают к исследованиям реакции агглютинации, связывания комплемента и др. Анализ проводится дважды: в начале болезни и спустя две недели. Нарастание титра антител в 4 раза и более служат диагностическим критерием болезни.
При помощи современных методов обследования (в частности, иммуноферментного анализа) можно выделять наличие специфических антител в крови, позволяющих судить об острой форме заболевания или более раннем контакте с возбудителем. Для такой диагностики проводят анализ крови на содержание иммуноглобулинов. О наличии выраженного инфекционного процесса свидетельствует наличие иммуноглобулинов М (IgM) в количестве >0,18 МЕ/мл. Анализ проводится с 3 суток после начала заболевания. Дополнительные исследования не нацелены на диагностику, однако позволяют уточнить характер развития процесса и вероятность развития осложнений. Чаще всего для контроля и коррекции терапии назначается анализ мочи. При подозрении на воспаление легких как осложнение заболевания проводят диагностику при помощи рентгенологического исследования органов грудной клетки.
Профилактика кори
Для общей профилактики контактным устанавливают карантин с 9 по 21 день от начала контакта.
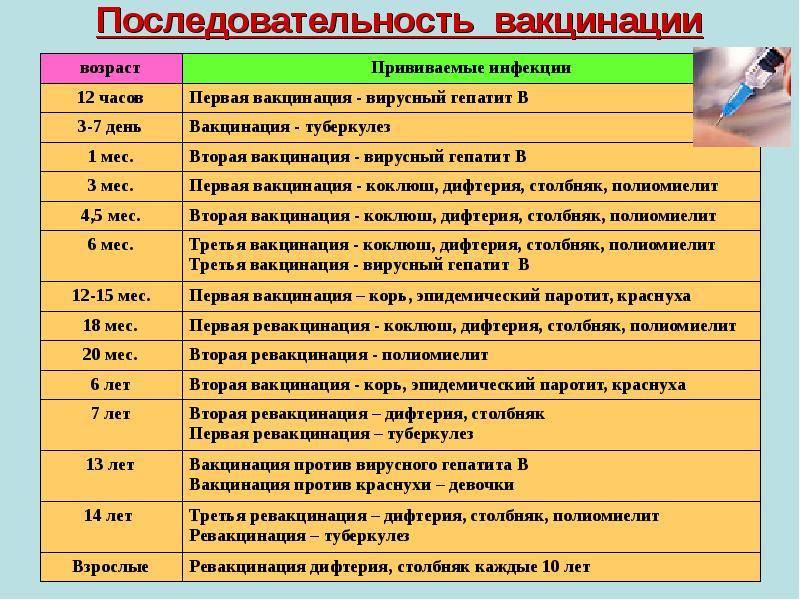
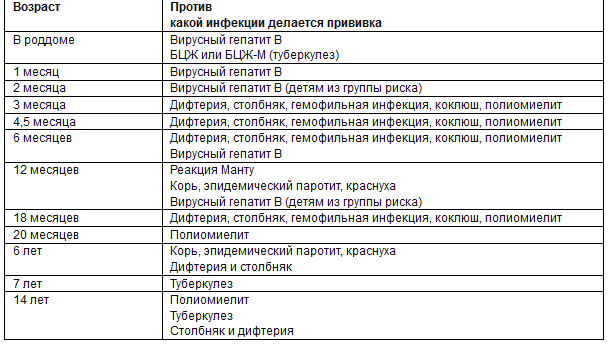
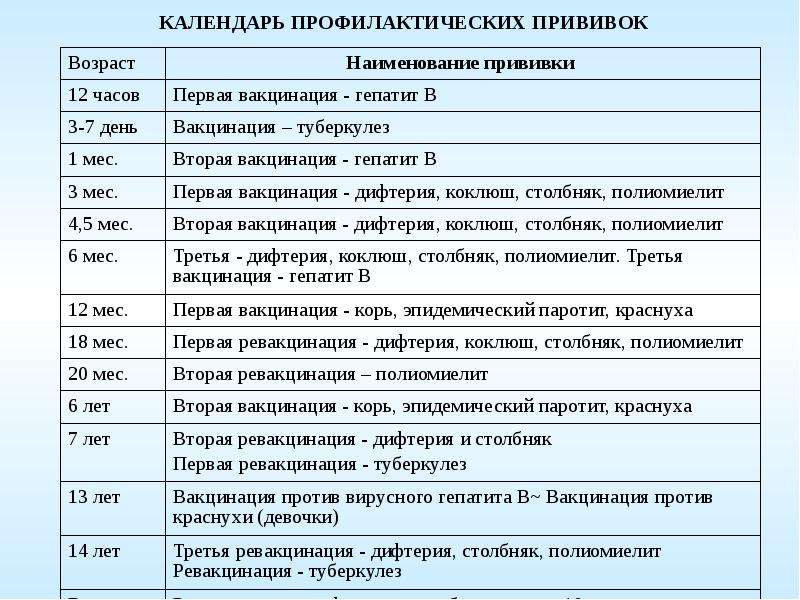
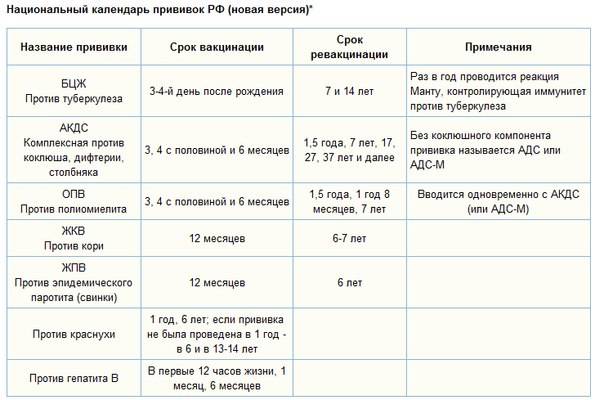
В данный момент используются коревая культуральная живая вакцина (моновакцина) или комбинированные (против кори, краснухи, паротита – «Приорикс», паротитно-коревая вакцина). Прививку делают детям, которые не болели корью по календарю вакцинации. Также проводят ревакцинацию. Её цель – защитить детей, у которых по той или иной причине не сформировался специфический противокоревой иммунитет.
Если же ребенок по каким-либо причинам не был вакцинирован до 2-х лет, ему проводят экстренную профилактику живой ослабленой вакциной не позже 3-4 дня после контакта с больным человеком. Убитая вакцина во всем мире не используется из-за побочных эффектов и частого атипичного течения кори после использования.
* * *
Для устранения кори в Соединенных Штатах страна сосредоточена на обеспечении высокого охвата вакцинацией детей дошкольного и школьного возраста. В 1990-х годах страны Южной и Центральной Америки начали проводить кампании, вакцинируя всех молодых людей в возрасте от 9 месяцев до 15 лет, чтобы быстро прервать распространение вируса кори. Этот подход был важным фактором в деле ликвидации кори в Западном полушарии (2002 год) и ликвидации коренной краснухи в 2016 году.
Использованные материалы
- 1.https://measlesrubellainitiative.org/ – профилактика кори; особенности заболеваемости в современном мире; методы, которые направлены на борьбу с заболеванием.
- 2.http://apps.who.int/iris/bitstream/10665/259533/1/WER9248.pdf?ua=1 – эпидемиологические особенности кори в разных странах, пути борьбы.
- 3. http://www.who.int/immunization/diseases/measles/en/ – иммунизация при кори.
- 4. http://apps.who.int/iris/bitstream/10665/44855/1/9789241503396_eng.pdf?ua=1 – глобальный стратегический план борьбы с корью 2012-2020 года.
- 5. http://www.who.int/mediacentre/factsheets/fs286/en/ – клинические особенности, цели глобального стратегического плана.
- 6.http://www.who.int/immunization/monitoring_surveillance/burden/vpd/surveillance_type/active/measles_monthlydata/en/ – подтвержденные случаи кори за последние шесть месяцев.
- 7. Крамарев С. О. Инфекционные болезни у детей (Клинические лекции). – К.: МОРИОН, 2003. – 480с.
- 8. Голубовская О. А. Инфекционные болезни. – М .: ВСВ «Медицина», 2012. – 728 с. + 12 с. цвет. вкл.
Вакцинные реакции
| Местные реакции на вакцинацию (в месте введения) | Общие реакции на вакцинацию |
|
|
Особенности лечения
Тяжелых осложнений кори можно избежать при поддерживающем лечении, которое обеспечивает хорошее питание, надлежащее поступление жидкости и лечение дегидратации с помощью рекомендуемых ВОЗ регидратационных растворов. Эти растворы возмещают жидкость и другие важные микроэлементы, которые теряются при диарее и рвоте.
Специфических противовирусных препаратов для лечения кори не существует!
Для лечения глазных и ушных инфекций и пневмонии следует назначать антибиотики. Все дети в развивающихся странах, которым поставлен диагноз кори, должны получить 2 дозы добавки витамина А с интервалом в 24 часа. Это лечение позволяет восстановить низкие уровни содержания витамина А, наблюдаемые во время кори даже среди детей, получающих надлежащее питание, и может помочь предотвратить поражения глаз и слепоту. Как показывает опыт, добавки витамина А способствуют уменьшению числа случаев смерти от кори на 50%.
Симптоматическое лечение включает отхаркивающие средства, муколитики, противовоспалительные аэрозоли для облегчения воспалительных процессов дыхательных путей. В случае развития пневмонии или других бактериальных осложнений при кори показаны антибиотики, в тяжёлых случаях крупа используются кортикостероиды.
Детям, болеющим корью, не рекомендуется принимать аспирин, аспирин может привести к развитию синдрома Рея (печеночная энцефалопатия вплоть до развития глубокой комы вследствие приема ацетилсалициловой кислоты на фоне вирусной инфекции). Для борьбы с лихорадкой и болью можно использовать ибупрофен и парацетамол.

Как проявляется заболевание?
Симптомы кори обычно появляются примерно через 7–14 дней после заражения человека. Корь обычно начинается с высокой температуры, кашля, насморка и красных, слезящихся глаз. Через два или три дня после появления симптомов во рту, на слизистой оболочке щёк, могут появиться крошечные белые пятна (пятна Коплика). Через три-пять дней после появления первых симптомов, на коже появляется характерная сыпь. Для сыпи характерна этапность. Сыпь вначале проявляется как плоские красные пятна, которые вначале появляются на лице по линии роста волос и за ушами и в течение 2- дней распространяются вниз к шее, туловищу, рукам, ногам и ступням. Маленькие выпуклости могут также появляться сверху плоских красных пятен. Пятна могут сливаться вместе, распространяются от головы к остальной части тела. Когда появляется сыпь, температура вновь может подняться более чем до 40 °С. Через несколько дней температура спадает, а высыпания исчезают в том же порядке, что и появились, оставляя за собой шелушение и потемнение кожи (пигментацию). Диагноз кори устанавливается на основании клинической картины. Для подтверждения диагноза проводится серологичкое исследование крови (определение антител к кори).
Лечение кори
Больные неосложнённой корью обычно лечатся дома. Госпитализации подлежат: по эпидемиологическим показаниям лица из закрытых учреждений (казармы, детские лагери отдыха, детские дома, дома престарелых); по социальным в случае невозможности осуществления ухода за заболевшими. Клиническими показаниями для госпитализации являются тяжелое течение заболевания, сопутствующие острые и хронические заболевания, развившиеся осложнения. Эти пациенты госпитализируются либо в специализированные отделения или в боксированные палаты.
Режим постельный на весь лихорадочный период и первые 2-3 дня нормальной температуры. Диета молочно-растительная с обильным дробным питьем (чай, фруктовые соки, компоты, кисели).
Лечение патогенетическое или симптоматическое. Рекомендуется частое полоскание рта отварами трав (ромашки) или просто кипяченой водой. Глаза промывают несколько раз в день теплой кипяченой водой, при наличие гнойных корок — 2% раствором гидрокарбоната натрия, закапывают в глаза 20% раствор сульфацил-натрия. В носовые ходы закапывают галазолин, нафтизин; сухие губы смазывают вазелином.
В качестве дезинтоксикационной терапии назначают обильное дробное питьё под контролем диуреза. При высокой температуре (свыше 38,5°С) возможно назначение жаропонижающих средств. Показано назначение антигистаминных препаратов. Поливитамины назначают в средних терапевтических дозах. Горло рекомендуют полоскать растворами антисептиков. При необходимости (в случае развития ложного крупа) назначают муко- и бронхолитические препараты в том числе в ингаляционном виде.
В случае развития бактериальных осложнений и тяжёлом течении кори сразу назначаются антибактериальные препараты: макролиды (рокситромицин, азитромицин и др.), полусинтетические пенициллины (амоксиклав, аугментин), цефалоспорины 1-11 поколений. Дезинтоксикационная терапия проводится парентерально с использованием глюкозо-солевых растворов с аскорбиновой кислотой. Парентерально назначаются глюкокортикостероиды (преднизолон) коротким курсом. При тяжёлом течении кори обсуждается возможность использования этиотропной терапии (виферон, реаферон).
При развитии коревого энцефалита проводится интенсивная терапия, направленная на борьбу с отёком мозга (детоксикация, дегидратация, коррекция метаболических расстройств, допускается назначение глюкокортикостероидов), а также противосудорожных и седативных средств.
Выписка реконвалесцентов производится не ранее 10-го дня болезни при клиническом выздоровлении и отсутствии осложнений.
Общие сведения
Корь является крайне заразной тяжелой болезнью вирусного происхождения (индекс контагиозности приближается к 100 %).
Корь – одна из основных причин смерти среди детей раннего возраста, даже несмотря на наличие безопасной вакцины, почему в довакцинальную эру корь называли «детской чумой».
Вирус передается воздушно капельным путем при кашле и чихании и при тесных личных контактах. Вирус остается активным в воздухе или на инфицированных поверхностях в течение 2 часов. Он может быть передан инфицированным человеком приблизительно за 4 дня до появления у него сыпи и в течение 4 дней после ее появления. С 5-го дня высыпаний больной считается незаразным.
Вспышки кори могут принимать форму эпидемий, которые приводят к смертельным исходам, особенно среди детей раннего возраста, страдающих от недостаточности питания.