Исследование
В 2012 году белорусский психолог и консультант по грудному вскармливанию Ольга Бабаян провела работу по изучению эмоционального состояния кормящей женщины и степенью благополучия ее грудного вскармливания. Обнаружилась тесная связь. Чем выше субъективная оценка женщиной своего эмоционального состояния (настроения), тем ближе она к благополучию грудного вскармливания и наоборот, чем благополучнее грудное вскармливание, тем выше субъективная оценка женщиной своего эмоционального состояния.
Исходя из предположения о том, что благополучное грудное вскармливание и эмоциональное состояние женщины тесно взаимосвязаны, если помочь матери наладить лактацию, она сможет получать удовольствие от естественного вскармливания и ее эмоциональное состояние, ее настроение будут преимущественно положительными. А это, в свою очередь, будет способствовать гармоничному становлению и развитию полноценной личности ребенка.
Поскольку мы знаем, что кормить грудью естественно, при возникновении проблем и закономерного снижения настроения, может возникнуть еще и чувство вины. На помощь придут консультанты по ГВ, способные помочь с налаживанием кормлений. Есть альтернативные кормлению из груди способы – кормление сцеженным молоком, кормление донорским молоком. Вероятно, это будет решением текущего момента, а через какое-то время ситуация наладится.
Немедикаментозное лечение психологических проблем, рекомендуемое зарубежными специалистами по грудному вскармливания, состоит в следующем:
- Омега-3 жирные кислоты;
- Регулярные физические упражнения;
- Физиотерапия;
- Травы отдельно и в сборах (неоднозначный способ, так как не все лекарственные травы приемлемо употреблять при кормлении грудью).
Проблема
Способ решения
Мама ограничена в перемещениях
Использование слинга/эргономичного рюкзака
Частые кормления
Оптимизация режима и поз, позволяющая читать/смотреть фильмы и т.п.
Сложности со сном у мамы
Сон днем, подбор удобной позы для кормления
Невозможность концентрироваться на делах, не касающихся ребенка
Записки, напоминания
Важно помнить, что это временное состояние
Социализация, работа
Занятие новыми видами деятельности, связанными с детьми – магазины. Организация занятий и праздников и т.п
Полина ЛыковаВрач, консультант по лактации, член АКЕВПреподаватель курса ВОЗ/ЮНИСЕФ по грудному вскармливанию
Какие обследования необходимы после родов?
Для исключения развития послеродовой анемии, воспалительных процессов в матке и придатках, мастита и прочих осложнений, необходимо пройти ряд диагностических исследований:
· Сдать кровь на общий клинический анализ крови. Около 70% рожениц страдают от снижения гемоглобина и эритроцитов в крови, это может приводить к возникновению железо – дефицитной анемии.
· Мазок на микрофлору влагалища. Позволяет определить воспалительный очаг и патогенную микрофлору в половых путях женщины.
· УЗИ – диагностика матки и придатков. Определяет структурные изменения органов.
При наличии у роженицы сопутствующих заболеваний во время беременности, необходимо обратиться к профильному специалисту и установить степень выраженности хронической болезни. При необходимости, внести лечебные коррективы.
Так, если имеются проблемы с щитовидной железой, необходимо наладить её деятельность, иначе могут быть сбои в лактационный период.
При наличии нарушения свёртывания крови – сдать анализы на тромбоциты и время длительности кровотечения.
В послеродовый период высока вероятность рецидива хронических заболеваний, поэтому ваш гинеколог может перенаправить вас на консультацию к узкому специалисту, занимающихся лечением определённого органа или системы.
Если беременность или роды протекали с осложнениями, например, отёки, повышенное давление, наличие белка в моче, необходимо посетить нефролога, невропатолога и семейного терапевта в течение не менее года после родоразрешения.
Как лечить гормональный сбой
Большинство гормональных отклонений в женском организме лечится с помощью гормонотерапии. Если подозрения о дисбалансе гормонов подтверждаются результатами анализов, врач назначает терапию, которая направлена на устранение симптомов заболевания, восстановление регулярности менструального цикла, предотвращение рецидивов.
Возникают так же ситуации, когда гормонотерапия является не достаточно эффективной. В таких случаях для устранения гормональных отклонений применяется оперативное вмешательство, то естьдиагностическое выскабливание, биопсия, лапароскопия
Важной составляющей лечения гормональных нарушений так же является профилактика, которая позволит выявить заболевание на ранней стадии, что существенно упростит процесс лечения
Что происходит при старении яичников
Яичники – это парные половые железы, которые выполняют двойную функцию в женском организме. Во-первых, это репродуктивный орган, в котором созревают яйцеклетки. Во-вторых, это орган эндокринной системы, и в нем вырабатываются гормоны (тестостерон, прогестерон), которые «отвечают» за возможности деторождения и контролируют менструальный цикл. При преждевременном старении яичников нарушаются обе эти функции.
Овариальный резерв – это совокупность всех яйцеклеток женщины. Они созревают в каждом менструальном цикле в яичниках. К моменту рождения женщины количество яйцеклеток составляет около 1 миллиона. В процессе взросления их число снижается. К половому созреванию их остается уже около 300 тысяч.
В каждом менструальном цикле начинают развиваться сразу несколько фолликулов с яйцеклетками. Достигает же зрелости только один, доминантный. Именно в нем и происходит овуляция, остальные – погибают. Уменьшение количества яйцеклеток (снижение овариального резерва) происходит на протяжении всей жизни. Но иногда случается и раньше.
В норме старение яичников должно происходить после 50 лет. Это тот возраст, когда репродуктивная функция женщины, как правило, подходит к концу. Но ранний климакс (а за ним и преждевременное старение яичников) может начаться даже у 30-летних, что считается патологией, которую нужно лечить.
Медицинская диагностика
При появлении вышеописанных или любых других подозрительных признаков необходимо пройти обследование у терапевта, эндокринолога, кардиолога, трихолога, психиатра, дерматолога или других специалистов в зависимости от специфики наблюдаемых симптомов.
Диагностика послеродового гормонального сбоя может включать следующие исследования:
- общие клинические анализы мочи и крови;
- биохимия крови;
- проба крови на сахар;
- анализы на уровень гормонов щитовидной железы (Т3, Т4), тиреотропного гормона, эстрадиола, прогестерона, дигидротестостерона, инсулина, кортизола и др.;
- УЗИ щитовидной железы, органов малого таза, яичников, надпочечников и др.;
- гинекологический осмотр и мазок из влагалища и шейки матки;
- гистероскопия, лапароскопия.
Отдых и сон
Большинство женщин после родов отмечают физическое недомогание, апатию, страх ответственности, недосып и беспричинную тревогу. Такие симптомы характерны для послеродовой депрессии. Но это вполне нормально и излечимо.
Отдых и полноценный сон — лучшие лекарства для молодой мамы. Да, малыш требует постоянного внимания: его нужно покормить, переодеть, искупать, уложить спать
При этом домашние дела никто не отменял! Здесь важно расставить приоритеты: сделать уборку и приготовить ужин можно поручить бабушке или няне, твоя задача — отдохнуть и позаботиться о себе. Пока малыш спит, сделай маску для лица, понежься в ванной, выпей чаю и послушай любимую музыку
Если удалось оставить ребенка на пару часов, сходи с мужем в театр или кино; встречи с подругами тоже помогут расслабиться и подарят хорошее настроение!
Малыш плохо спит ночью: ты часто встаешь, чтобы покормить и укачать его? Используй любую возможность восполнить недостаток сна днем. Ребенок заснул — ложись рядом и не мучайся угрызениями совести, что на кухне осталась грязная посуда. Здоровый сон необходим маме для снятия стресса, а также он помогает восстановить иммунитет, наладить лактацию. Во сне у человека вырабатывается гормон роста, который способствует восстановлению обмена веществ.
И помни: если мама физически измотана и истощена психологически, ребенок это чувствует и тоже начинает беспокоиться.
Внутриматочные спирали: преимущества и недостатки
Внутриматочные спирали бывают:
- гормональные
- негормональные
Гормональные спирали обладают всеми преимуществами и недостатками негормональных спиралей и, кроме того, включают преимущества и недостатки гормональных средств контрацепции.
Гормональная внутриматочная спираль заслуживает отдельного рассмотрения.
В этой статье подробно рассмотрим принципы работы, преимущества и недостатки лишь негормональных спиралей.
Негормональные внутриматочные спирали: механизмы действия
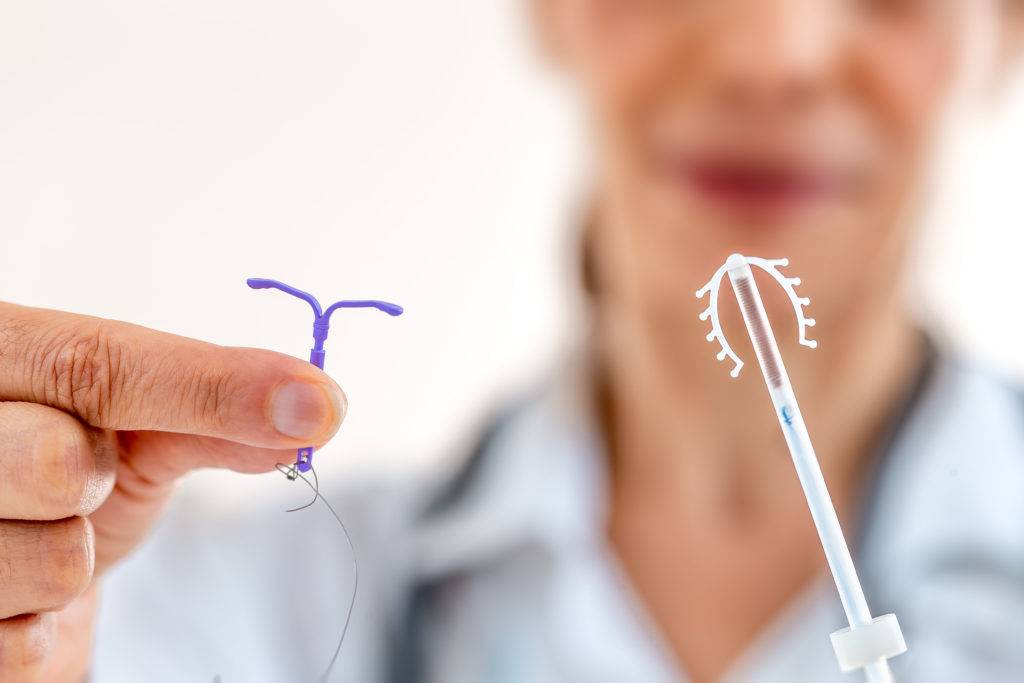
Механизмы действия спирали:
- спираль влияет на состав цервикальной слизи, делаю ее более густой, что затрудняет продвижение сперматозоидов внутрь матки
- воздействует на сами сперматозоиды, уменьшая их подвижность
- усиливает перистальтику маточных труб (т.е. ускоряет продвижение яйцеклетки по трубам), и при ускоренном продвижении яйцеклетка выходит в матку, не успевая созреть. Несозревшая яйцеклетка не способна имплантироваться (встроиться) в матку.
- если оплодотворение все же произошло, то препятствует оплодотворенной яйцеклетке прикрепиться к стенкам матки
Последнее свойство позволяет использовать внутриматочную спираль, как средство экстренной контрацепции, что намного безопаснее для организма, чем применение специальных таблеток экстренной контрацепции, содержащих большие дозы гормонов.
Преимущества внутриматочных негормональных спиралей
- Высокая степень защиты – выше 95%
- Могут служить средством экстренной контрацепции (однако необходимо установить ее е позднее 120 часов (5 дней) после незащищенного полового акта)
- Долгий срок службы от 3 до 10 лет в зависимости от состава спирали
- Наступление беременности возможно сразу после удаления спирали
- Не влияет на гормональный фон женщины (отсутствуют такие проблемы, как снижение либидо, нарушение менструального цикла, аменорея, болезненность молочных желез, перемена настроения, депрессии, головная боль, тошнота, присущие гормональным препаратам)
- Подходит в период лактации (кормящим матерям)
- Мгновенная эффективность (начинает работать сразу после введения)
- Подходит женщинам при некоторых заболеваниях, когда противопоказаны гормональные контрацептивы
Недостатки внутриматочных негормональных спиралей
- Введение и извлечение возможно только гинекологом
- Необходимо проверять наличие нитей спирали во влагалище после каждой менструации, чтобы вовремя заметить самопроизвольное выпадение спирали (случается довольно редко)
- Более обильные и продолжительные месячные в первые несколько месяцев после установки спирали
- Возможно развитие эндометриоза органов малого таза (редко)
- Увеличение риска развития воспалительных заболеваний матки и придатков
- Установка спирали не рекомендуется нерожавшим женщинам
Противопоказания для установки спирали
- беременность
- воспалительные заболевания органов малого таза
- злокачественные образования в шейке матки или теле матки
- кровотечения неустановленной этиологии (не установлена причина возникновения)
- деформация полости матки по разным причинам
Симптомы нарушений
Гормоны в организме женщине находятся на пике своей концентрации в возрасте 30-45 лет. Однако если произошли сбои в эндокринной, мочеполовой системе или ЖКТ, могут появиться различные неприятные симптомы.
Например, такие:
– Постоянная усталость. Избыток прогестерона вызывает сонливость, а избыток ТТГ истощает силы.
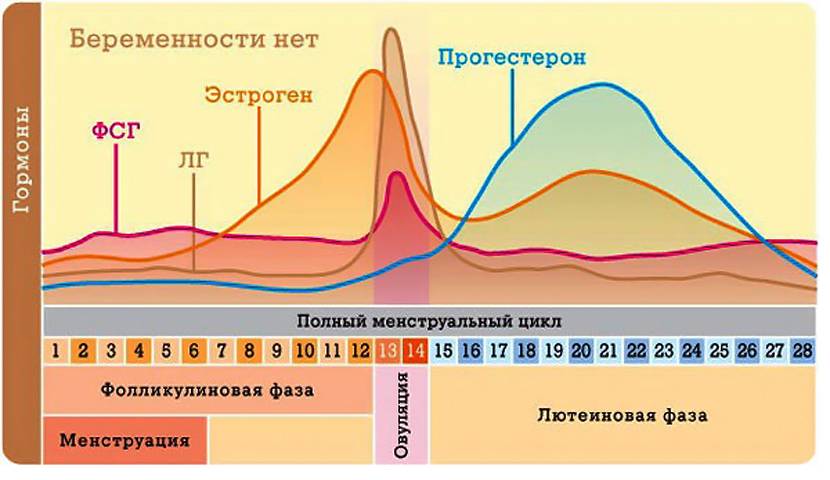
– Нерегулярные менструации. Норма, при которой менструальный цикл должен варьироваться, составляет от 21 до 35 дней. Цикл считается нерегулярным, если его длительность колеблется более, чем 7 дней. Если возраст женщины составляет от 40 до 50 лет, то непостоянство менструаций может быть признаком наступления менопаузы. В иных случаях это может говорить о наличии серьезных проблем со здоровьем половой системы, например, о поликистозе яичников.
– Проблемы со сном. Сложно быстро заснуть, сон становится кратковременным и некачественным.
– Изменения формы и объема груди. Снижение эстрогена может сделать ткань молочной железы менее плотной, а увеличение этого гормона, напротив – делает грудь более набухшей. В ней могут появиться уплотнения и даже кисты.
– Проблемы с пищеварением. Недостаток или переизбыток гормонов щитовидной железы могут негативно сказываться на переваривании пищи, вызывать поносы, запоры. Исследование Техасского университета показало, что на микрофлору кишечника сильно влияет высокий уровень эстрогена.
– Выпадение волос. Находящиеся не в норме гормоны щитовидной железы, эстрадиол, прогестерон, пролактин напрямую влияют на чрезмерную потерю волос. Например, гормон дигидротестостерон при определённых условиях пытается уничтожить волосяные фолликулы.
– Прибавка в весе. Высокие уровни инсулина, кортизола, серотонина и, наоборот, низкие уровни тестостерона и гормонов щитовидной железы замедляют обмен веществ, приводят к накоплению жира на животе и усиливают тягу к сладкому и мучным продуктам.
– Головные боли. Они, как и мигрени, тесно связаны с выработкой гормона эстрогена, который смягчает или обостряет болевые ощущения. Поэтому в период менструации, когда эстроген на спаде, могут возникать головные боли.
– Вагинальная сухость. Этому также способствует снижение эстрогена.
– Появление высыпаний на лице, груди и спине. Избыток андрогенов заставляет сальные железы усиленно работать, что приводит к закупорке пор и появлению высыпаний.
– Избыточное потоотделение. Повышенная потливость может свидетельствовать о проблемах с эндокринной системой, вызванной пере- или недопроизводством серотонина.
– Нарушения памяти и концентрации, рассеянность говорят о гормональном дисбалансе и проблемах с щитовидной железой.
– Перепады настроения. За это ответственны дофамин, норадреналин, серотонин.
– Проблемы с зачатием. Не зря прогестерон называют «гормоном материнства». Из-за его нехватки женщина либо не сможет забеременеть, либо оплодотворенная клетка удержится в матке не более, чем на 2-3 дня.
Гормональные изменения и процессы старения в эндокринной системе

Гормоны контролируют скорость нашего старения. Уменьшение их выработки с возрастом вызывает потерю костной массы, депрессию, значительное снижение полового влечения.
Так, со временем снижаются гормоны DHEA, мелатонин и соматотропин (гормон роста). У женщин наступает менопауза с потерей секреции прогестерона и эстрадиола яичниками. В определенных областях мозга наблюдается возрастное снижение уровня нейромедиаторов дофамина, ацетилхолина, норадреналина, ГАМК и серотонина, который является предшественником мелатонина в головном мозге.
Люди и другие приматы – единственные виды, которые производят и секретируют гормон ДГЭА в количествах, превышающих количество любого другого стероида. Пик уровня ДГЭА приходится на 20 лет и снижается до 10% от пика к 80 годам. Этот гормон может защищать от вредного воздействия кортизола, одновременно способствуя синтезу андрогенов и эстрогенов в периферических тканях, способствуя безжировой массе тела, уменьшая депрессию и улучшая иммунную функцию.
Гормон роста (соматотропин) также снижается с возрастом (примерно на 14% за десятилетие после 25 лет), что объясняется повышенным отложением жира, потерей мышечной массы и деминерализацией костей. Имеются данные о том, что замещение гормона роста может улучшить здоровье сердечно-сосудистой системы, повысить иммунную функцию и улучшить когнитивные функции у пожилых людей, но также существует опасность того, что это может повысить инсулинорезистентность и риск развития рака.
Однако уровень некоторых гормонов с возрастом только растет, нанося ущерб нашему телу. Именно это, согласно одной из теорий, происходит с глюкокортикоидными стероидными гормонами.
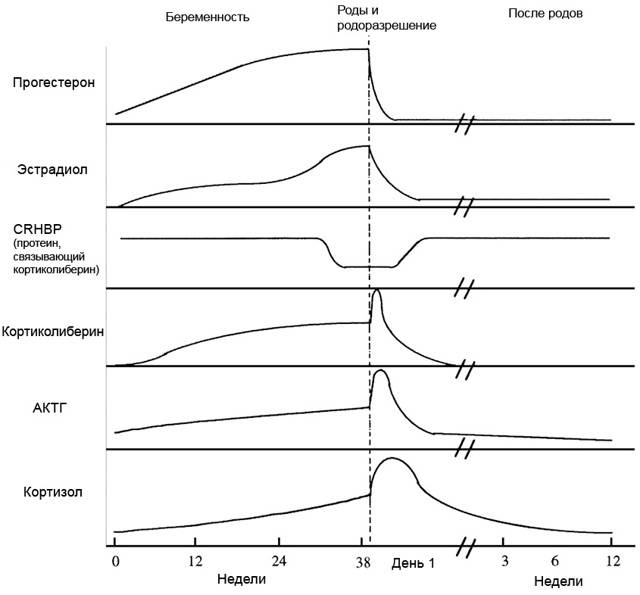
Глюкокортикоидный гормон (кортизол у человека) – нормальная реакция на стресс. Кортизол, помимо прочего, мобилизует глюкозу в крови и подавляет иммунный, воспалительный ответ. Несмотря на то, что краткосрочный стресс полезен в чрезвычайных ситуациях, он может быть разрушительным. Физический и психологический стресс заставляет мозг выделять фактор высвобождения кортикотропина и вазопрессин, которые стимулируют высвобождение гипофизом адренокортикотропного гормона. А он заставляет кору надпочечников выделять глюкокортикоиды.
Высокий уровень глюкокортикоидов в крови ощущается нейронами гиппокампа, которые сигнализируют мозгу о необходимости выделения меньшего количества вазопрессина. Вовлечение нейронов гиппокампа имеет смысл, потому что стрессовые ситуации часто связаны с яркими и подробными воспоминаниями. Пациенты с депрессией могут потерять 20% объема гиппокампа. Кортизол может снижать поглощение глюкозы нейронами на 15-25%, что может способствовать их гибели. Более того, глюкокортикоиды снижают активность клеточной SOD и глутатионпероксидазы во всех областях мозга.
Гипотеза глюкокортикоидного каскада считается теорией старения мозга – в частности, снижения способности к запоминанию. Примерно у половины пациентов с болезнью Альцгеймера наблюдается значительно повышенный уровень кортизола. Кроме того, устойчивый высокий уровень гормона стресса может привести к деменции, не связанной с болезнью Альцгеймера. При этом эстроген может предотвратить или даже обратить вспять повреждение мозга, вызванное кортизолом.
Это лишь некоторые гормональные механизмы, которые с возрастом начинают работать против нас.
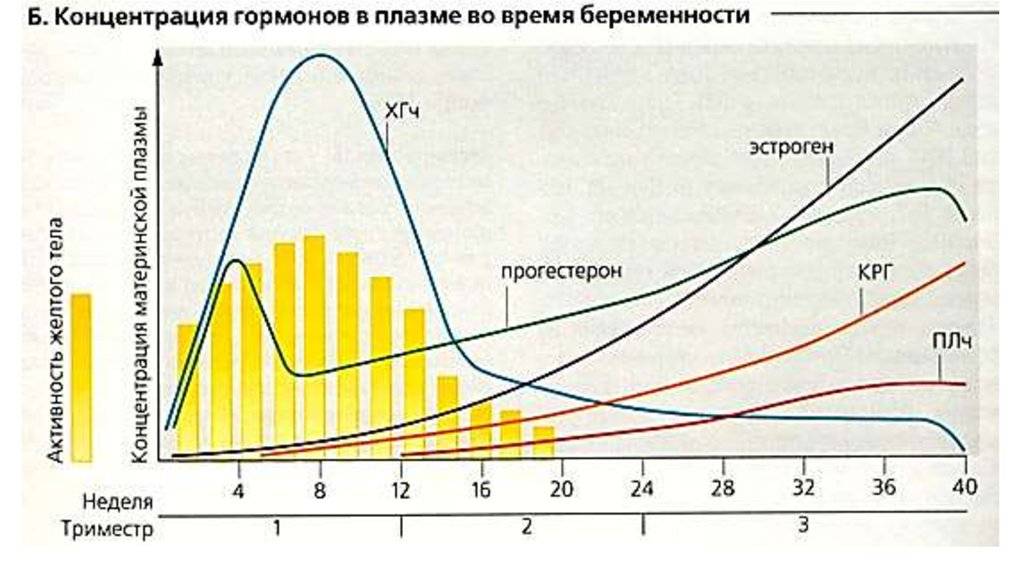
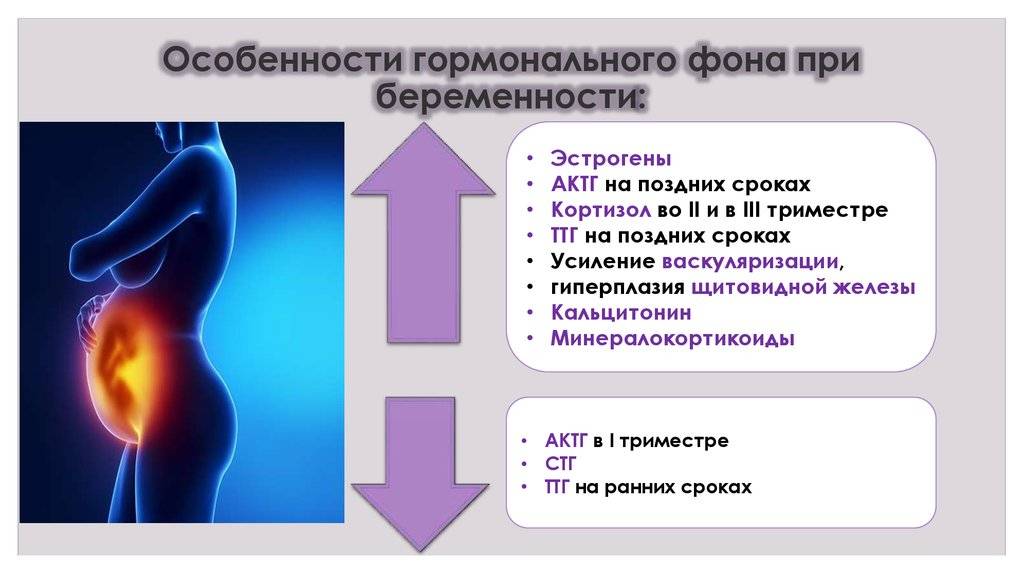
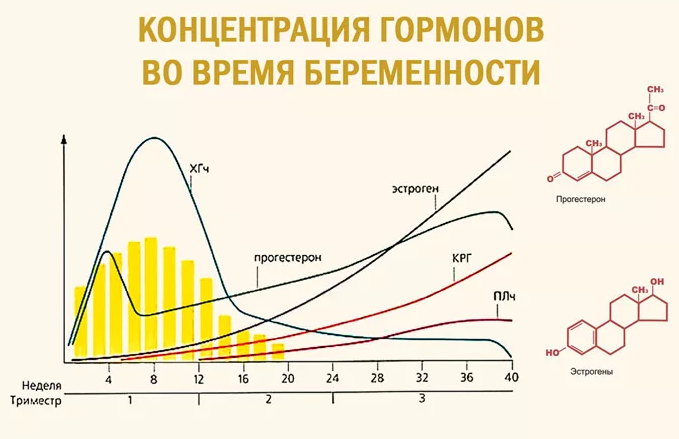
Беременность и нарушение выработки гормонов
Во время беременности в организме женщины с точки зрения гормонов происходят колоссальные изменения.
В частности, в этот период вырабатываются:
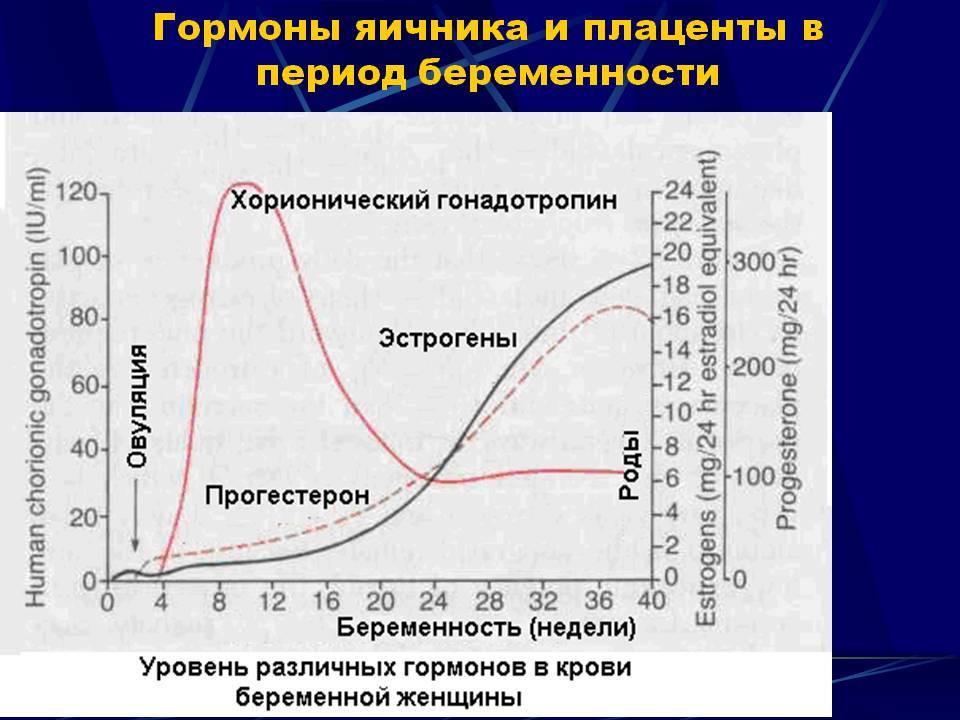
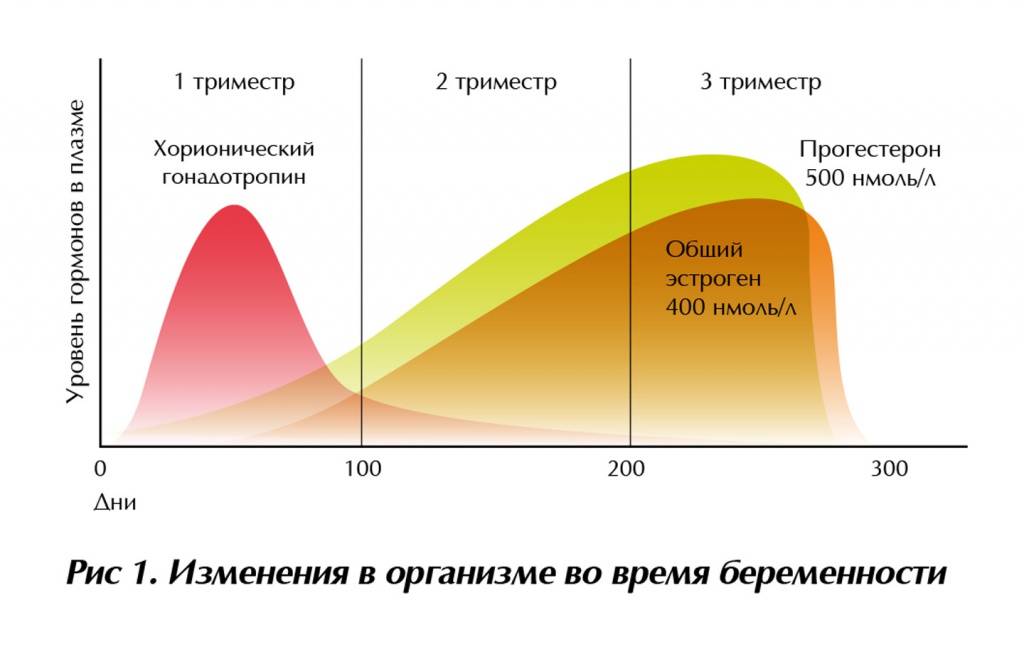
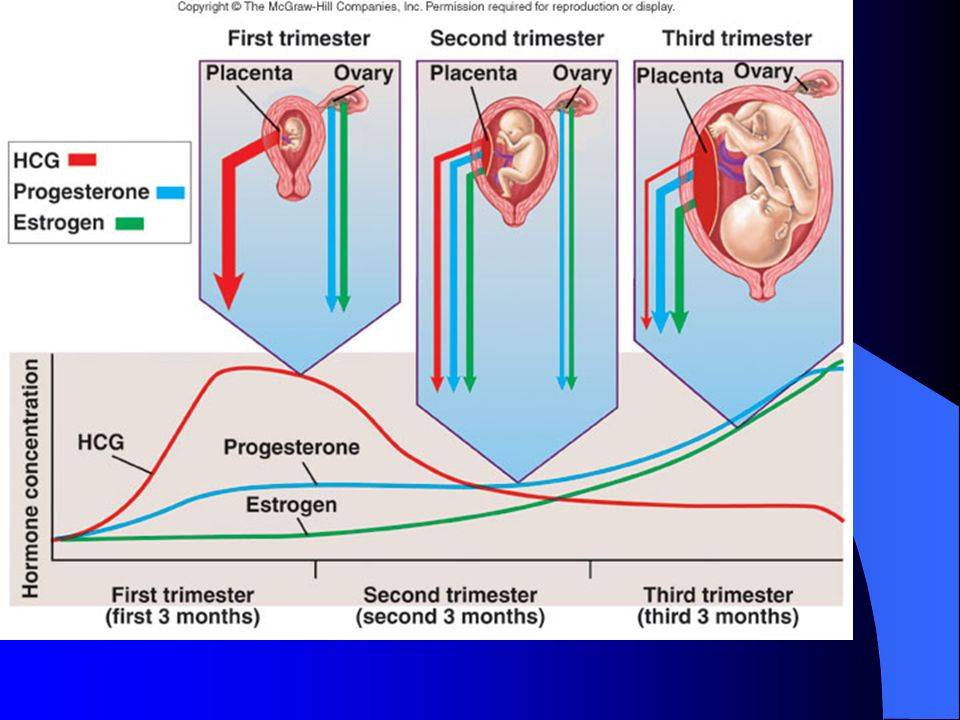
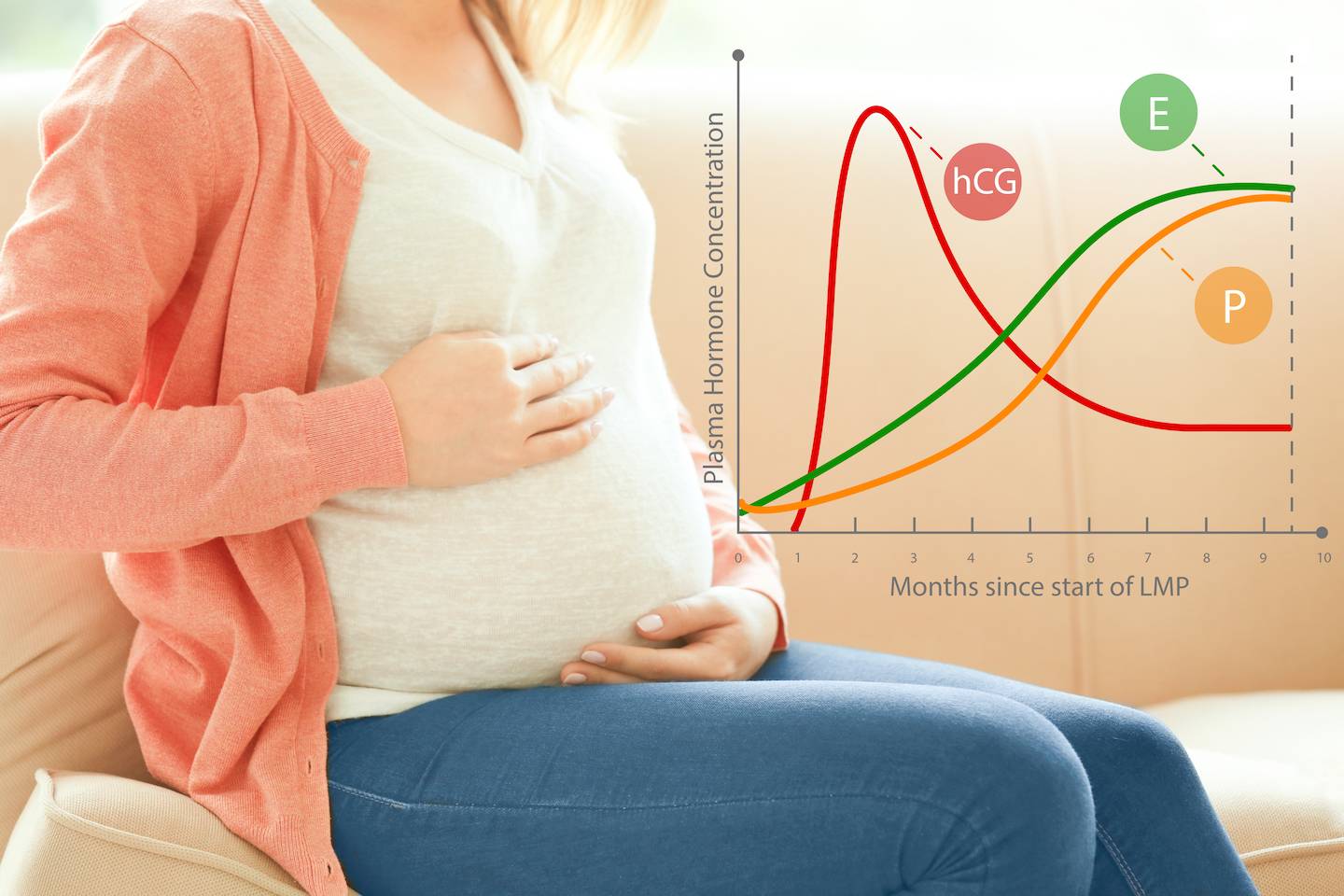
– ХГЧ. Появление этого гормона в крови является сигналом организма о том, что наступила беременность, и требуется перестройка всего обмена веществ. Уровень ХГЧ увеличивается в 2 раза каждые 2 дня, достигая своего пика на 8-10 неделе. Во второй половине беременности остается примерно на одном уровне. По темпу роста ХГЧ можно судить о том, нормально ли развивается беременность. Он поддерживает желтое тело в яичниках, блокируя наступление следующей менструации.
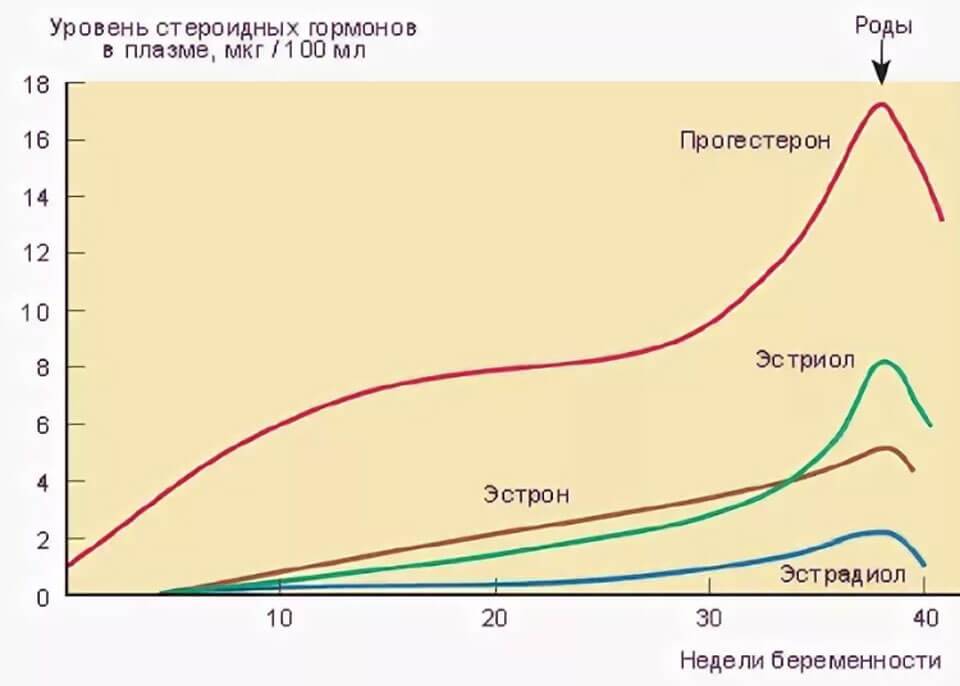
– Эстроген. Его уровень повышается в 30 раз. Эстрогены влияют на скорость клеточного деления плода. Под их влиянием грудь мамы готовится к появлению малыша. Высокой уровень эстрогена может вызвать пигментацию, головные боли, выпадение волос.
– Прогестерон является гормоном, сохраняющим беременность. Он защищает плод от иммунной реакции мамы на него как на чужеродный объект, расслабляет мышцы матки.
При гормональном сбое женщины в этот период можно заметить патологию созревания фолликулов, изменение толщины эндометрия, появление миомы, недостаток прогестерона, эстрогена или избыток тестостерона.
Несмотря на защитные силы гормонов, беременные женщины также находятся в зоне риска развития различных патологий. Например, существует высокая вероятность появления железодефицита и йододефицита. Также часто встречается нарушение эндокринной системы – гипотиреоз (снижение функций щитовидной железы) и гипертиреоз (увеличение функций щитовидной железы).
Сколько времени нужно на восстановление иммунитета
Срок реабилитации будет зависеть от различных факторов: возраст пациента, общее состояние здоровья, соблюдение предписаний врача, наличие сопутствующих заболеваний, степень тяжести, в которой он переносил ковид.
При легкой форме
Если даже болезнь протекала легко, в любом случае потребуется время на восстановление. Обычно на это уходит от 2 недель до 2 месяцев.
При средней степени тяжести
В этом случае уже чаще всего бывает необходима госпитализация. Однако пациент не находится долго в больнице. После выписки могут наблюдаться проблемы со здоровьем еще некоторое время. Как правило, на восстановление сил уходит около 3 недель.
При тяжелой форме заболевания
В этом случае пациенты в большинстве случаев находятся на ИВЛ. Даже когда их снимают с аппарата искусственной вентиляции легких, они еще долгое время пребывают под присмотром врачей. Опасность Covid-19 кроется в том, что не столько страшно само заболевание, сколько его последствия. Осложнения могут затронуть различные органы.
Ни в коем случае нельзя игнорировать препараты для иммунитета и поднятия сил после ковида, которые назначит врач и другие способы повышения защитной энергии. На восстановление придется потратить много времени, около полугода. В этот период нужно особенно тщательно следить за своим здоровьем, потому что очень высок риск заразиться какой-нибудь инфекцией, так как организм слабый.
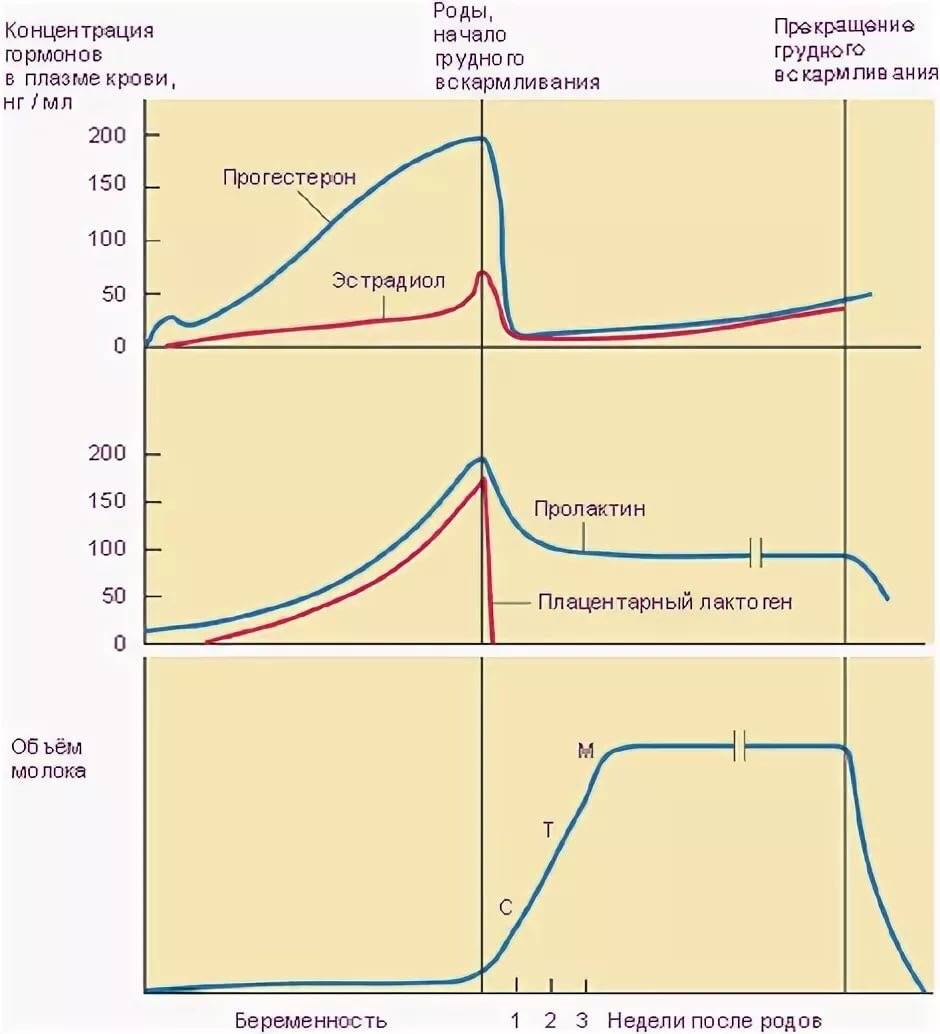
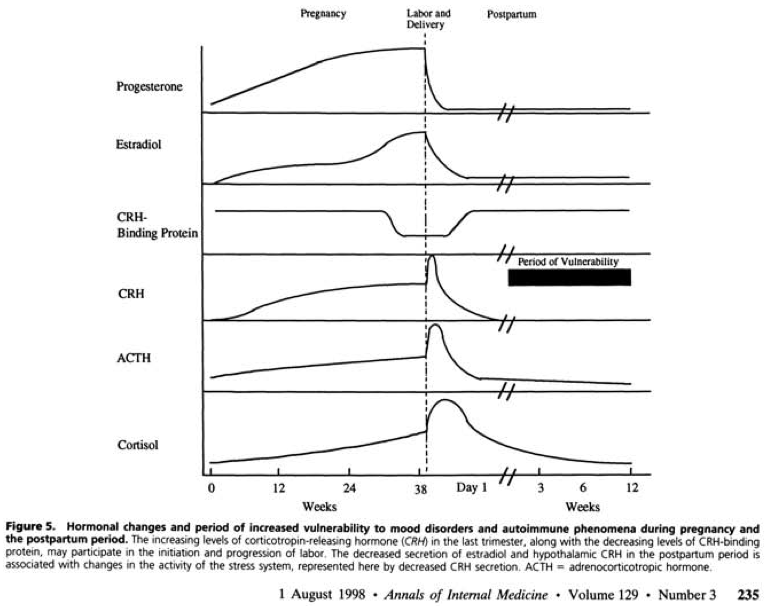
Почему после родов нарушается гормональный фон
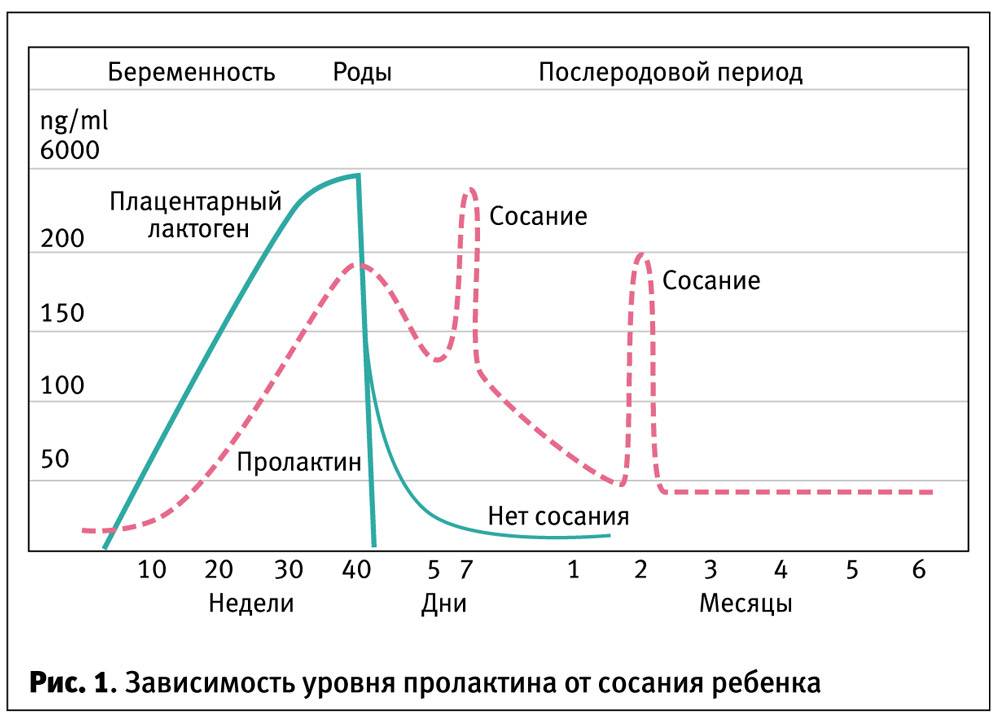
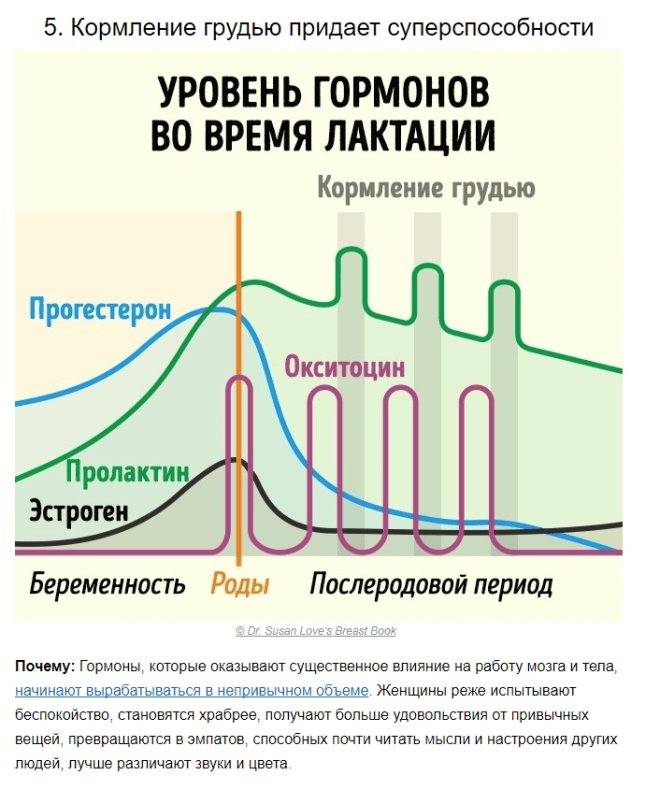
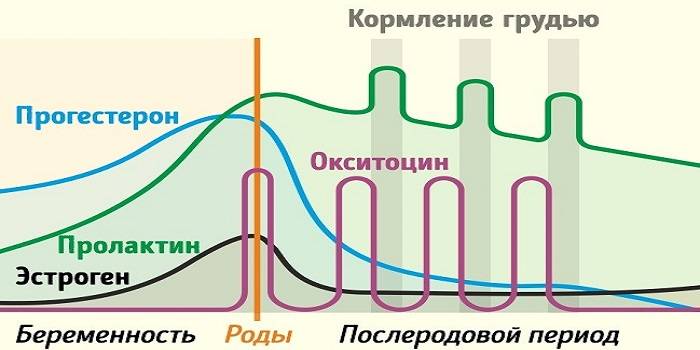
Изменения гормонального фона и менструального цикла на фоне беременности и родов не являются патологическими. В течение нескольких месяцев после рождения ребенка происходит постепенное изменение баланса женских половых гормонов (эстрогенов, прогестерона), андрогенов и пролактина, которые регулируют работу яичников, выработку грудного молока и другие физиологические процессы. Важную роль играет и производство окситоцина: при его недостаточном синтезе возникает нарушение привязанности к новорожденному и ухудшение психологического состояния матери.
Причинами послеродового гормонального сбоя могут стать:
- высокий риск самопроизвольного аборта во время беременности;
- преждевременные, стремительные и осложненные роды;
- кесарево сечение;
- послеродовой стресс;
- тяжелые инфекционные заболевания в постродовой период;
- прием некоторых медикаментозных (в частности, гормональных) препаратов;
- нарушение выработки грудного молока;
- наследственная предрасположенность к гормональному дисбалансу;
- манифестация имеющихся эндокринных нарушений (заболеваний щитовидной и поджелудочной железы, надпочечников и др.) на фоне беременности.
Неправильное питание в послеродовом периоде, наличие вредных привычек, неблагоприятная психологическая обстановка, плохая экология и недостаток сна, связанный с заботой о новорожденном, усугубляют проблему и влияют на клиническую картину эндокринного нарушения.
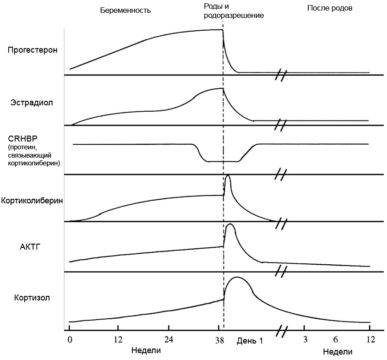
Гормоны и беременность
Омоложение яичников в Expert Clinics
Диагностика начинается со сбора анамнеза и осмотра на гинекологическом кресле. Далее пациентке нужно сдать анализ крови, чтобы исключить воспалительные реакции, а также анализы, определяющие уровень различных гормонов.
Показательным в этом смысле будет, например, анализ на определение уровня ФСГ (фолликулостимулирующего гормона). Делать его стоит по назначению врача, в определенные дни цикла.
Кроме того, доктор назначит ультразвуковое исследование органов малого таза, чтобы оценить состояние матки и яичников, а также количество и размер фолликулов.
Лечение при синдроме истощенных яичников, как правило, включает восстановление баланса гормонов. Для этого может быть назначена заместительная гормональная терапия – в минимальных, но эффективных дозировках.
В клинике Expert Clinics в Москве также применяются такие действенные современные методы как плазмотерапия и омоложение яичников с помощью пептидов.
Управление гормонами

Когда речь идет о производстве и контроле гормонов, в центре внимания – важнейшая железа, гипофиз. Он расположен в головном мозге и щитовидной железе.
Помимо гипофиза, различные гормоны выделяют паращитовидная железа, надпочечники и поджелудочная железа. От их слаженной работы зависит то, как функционируют различные органы, а также то, как регулируется обмен веществ и эффективно ли наше тело использует энергию. Гормональный дисбаланс может вызвать что угодно, от вирусных до аутоиммунных и онкологических заболеваний.
Эти железы вырабатывают важные гормоны, связанные с процессами старения, включая мелатонин, эндорфины, эстроген и тестостерон.