Профилактика цистита беременных
Для профилактики цистита при беременности независимо от того, ранний или поздний срок, следует взять на вооружение следующие рекомендации:
Носить удобное несинтетическое нижнее белье, которое не стесняет движений.
Постоянно укреплять иммунитет всеми доступными в интересном положении способами. Помимо классических способов, подойдут активные прогулки и умеренное закаливание.
Следить не только за собственной гигиеной, но и за гигиеной партнера. Мужские гениталии содержат ничуть не меньше вредоносной микрофлоры.
И главное — не стесняться показаться врачу при подозрительных симптомах. Вынашивая малыша, лучше подстраховаться, чем упустить болезнь.
Гонорея – как понять, что имеется заражение этим заболеванием
Признаки заражения этой ИППП отличаются у мужчин и женщин. Если у сильного пола симптомы ярко выражены, то у слабого они могут отсутствовать или быть стертыми. Отсутствие проявлений болезни не снижает риска заражения партнера:
- Гонорея у мужчин. Первый признак – выделение гноя из мочеиспускательного канала. Иногда гной вытекает каплями. Этой особенности болезнь обязана другому своему названию – триппер, происходящему от немецкого слова “триппен” – капать. Гнойные и кровянистые примеси обнаруживаются в семенной жидкости, а также в моче, которая становится мутной, иногда с неприятным запахом.
- Гонорея у женщин часто протекает практически бессимптомно. Могут наблюдаться небольшая болезненность при мочеиспускании, зуд и дискомфорт в половых путях, неприятные ощущения при интимных контактах.
Болезнь поражает не только мочеполовую систему. Её возбудитель вызывает гнойное заболевание глаз – гонобленнорею. Возникает ярко выраженный конъюнктивит, сопровождающийся слезотечением и выделением большого количества гноя. При отсутствии лечения наблюдается снижение остроты зрения.
Заражение гонококком также может сопровождаться болью в горле, вызванной поражением слизистой.
Возбудители гонореи, попадая в прямую кишку, вызывают поражение ее слизистой – гонорейный проктит. Больные жалуются на болезненность при дефекации, выделение с калом гноя и крови, зуд, жжение и боль в области ануса.
Поэтому, если проктолог, окулист или ЛОР направили сдавать анализы на ЗППП, удивляться не стоит – гонорея может поражать самые разные органы. Заражение определяют с помощью мазков на флору, обнаружения антител, ПЦР-диагностики.
Гонорея
Виды и формы цистита
Как и другие заболевания, цистит может быть в острой и хронической форме.
Острый цистит
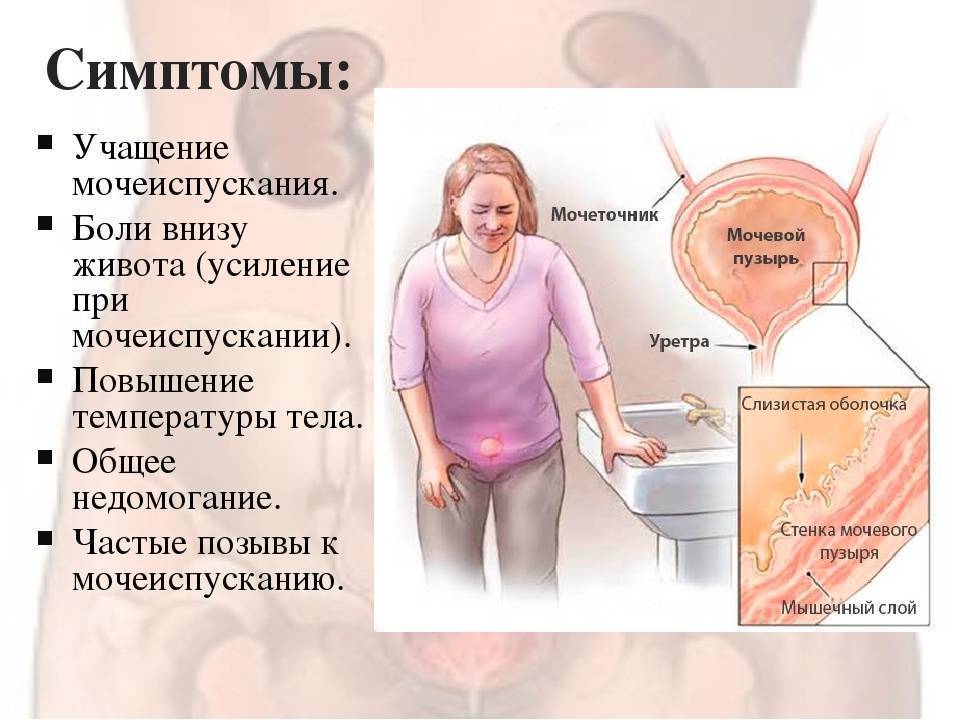
Острый цистит у всех людей проявляется по-разному, он может длиться от 2-х до 10 дней и протекать с чередованием периодов обострения и ремиссии.
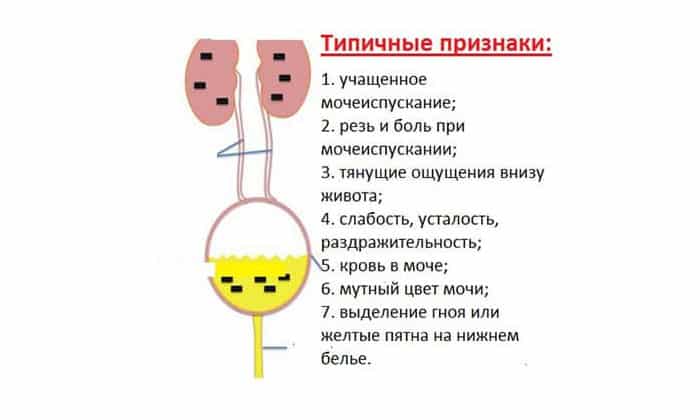
Острая форма цистита характеризуется повышением температуры, ознобом, общей слабостью, затрудненным и болезненным мочеиспусканием. Моча отходит маленькими порциями, для ее отхождения иногда требуется предпринимать усилие. Во время мочеиспускания больной чувствует жжение в уретре, а после него – рези в низу живота. При остром цистите может наблюдаться картина общего отравления организма (температура тела 38-40 градусов, слабость, потливость, сухость во рту, жажда). Это может говорить о том, что инфекция распространилась на ткани почек и почечных лоханок, что привело к развитию пиелонефрита. В этом случае необходима экстренная медицинская помощь.
Хронический цистит
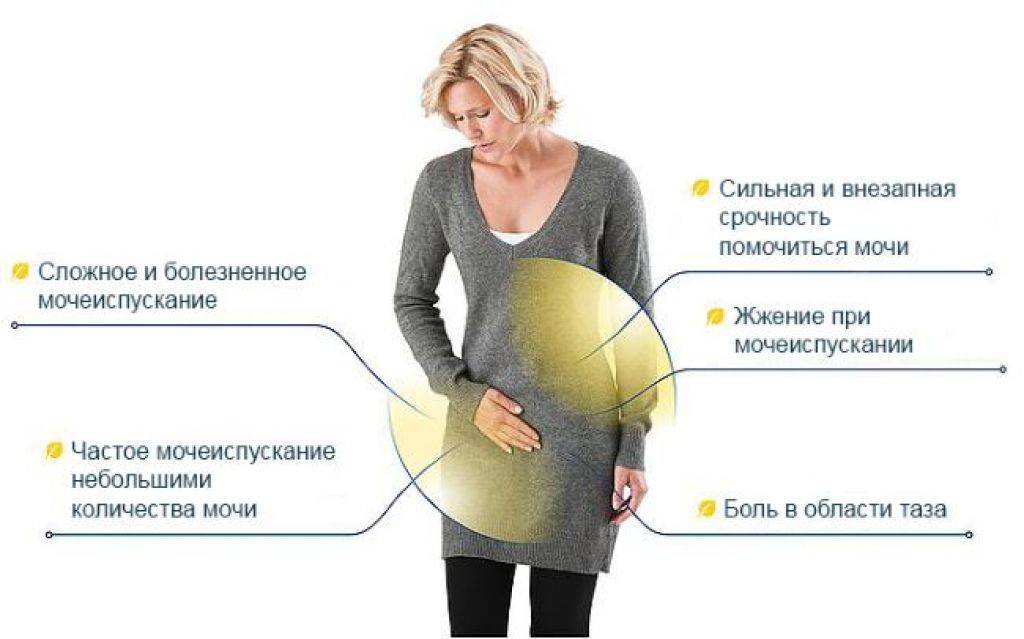
Цистит в хронической форме характеризуется волнами обострения и спада заболевания. Имеются частые позывы к мочеиспусканию и боли во время отхождения мочи. При хроническом цистите симптомы носят постоянный характер, меняется лишь их интенсивность в ходе лечения. Микроорганизмы в моче при этой форме заболевания при лабораторном обследовании не выявляются. Особую опасность предоставляет туберкулезный цистит.
Формы цистита в хронической форме:
- латентный цистит (имеет скрытые, неявные симптомы, характеризуется отсутствием явных обострений);
- персистирующий цистит (обострения появляются чаще 3-х раз в год);
- интерстициальный цистит (постоянная, иногда необъяснимая боль в мочевом пузыре, частые обострения, деформация стенок мочевого пузыря).
Встречаются и другие формы заболевания – например, посткоитальный цистит (цистит после секса), а также «цистит медового месяца» (возникает у женщин после дефлорации). Механизм посткоитального цистита заключается в анатомической особенности женского мочеиспускательного канала. Во время сексуального контакта происходит заброс влагалищной слизи в мочеиспускательный канал, что вызывает его раздражение и воспаление. Заболевание может быть спровоцировано частой сменой половых партнеров.
«Цистит медового месяца» возникает на фоне уже имеющихся к моменту начала половой жизни нарушений микрофлоры влагалища. Та же «молочница» может вызвать у женщины острый цистит. Половой акт сопровождается обильным забросом микрофлоры влагалища в мочеиспускательный канал и мочевой пузырь, которые до сих пор не были подвержены такому «тесному» контакту с инфекцией.

1
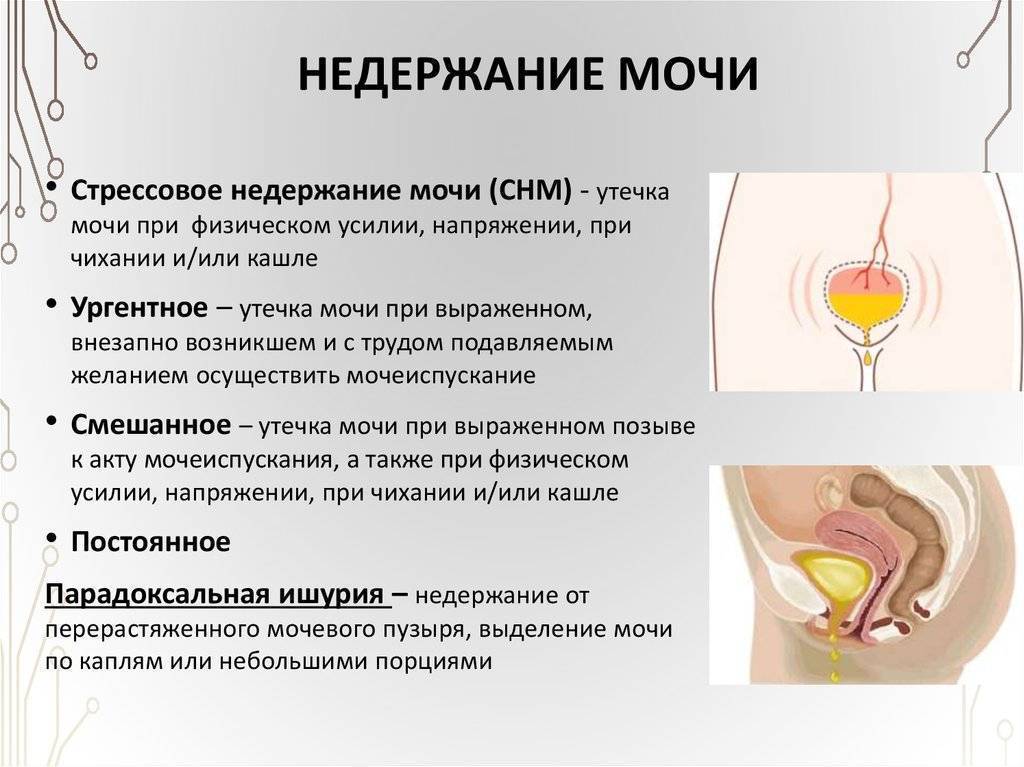
Гинекологический осмотр при цистите
2
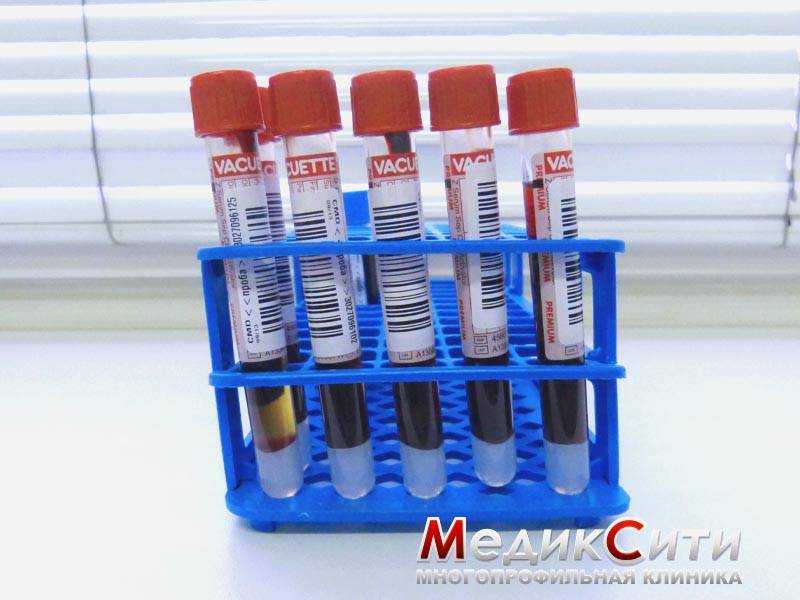
Лабораторная диагностика при цистите
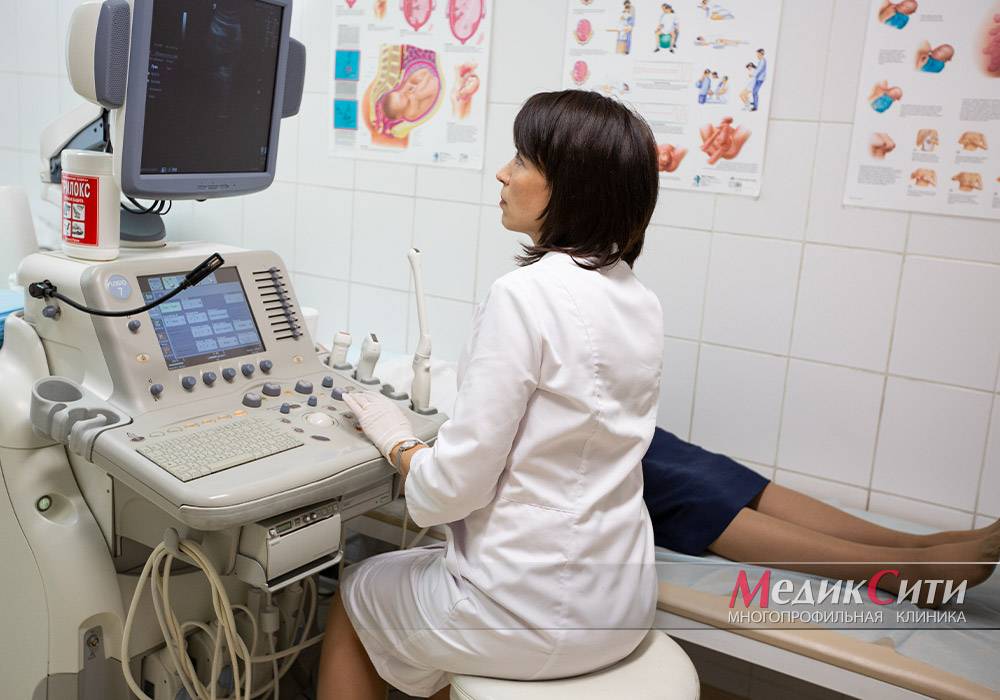
3
УЗИ мочеполовых путей
Признаки заболевания
В отличие от венерических заболеваний, уреаплазмоз не обладает характерными именно для этого заболевания симптомами. Не наблюдается ни выделений, ни зуда, ни болей. Но это благополучие обманчиво: возбудители провоцируют опасные патологические состояния. Именно осложнения уреаплазмоза дают симптомы, из-за чего человек и обращается за профессиональной помощью.
- У мужчин уреаплазмоз чаще всего проявляется в виде воспаления в мочеиспускательном канале (уретрит), воспаления придатков яичек (эпидидимит), и простатита.
- Женщины страдают от воспаления шейки матки (эндоцервицита), цистита, которые провоцируют бактерии. А при беременности уреаплазма становится причиной заражения амниотической жидкости (околоплодных вод), преждевременных родов и раннего разрыва плодного пузыря.
- Инфицирование новорожденных во время родов может стать причиной тяжелых заболеваний дыхательной системы.
Уреаплазмы часто выявляются при таких заболеваниях, как:
- мочекаменная болезнь;
- эндометрит;
- артрит (инфекционный);
- хориоамнионит;
- бактериемия;
- пневмония;
- менингит.
Полиурия при несахарном диабете
При несахарном диабете полиурия вызывается недостаточной выработкой или полным подавлением секреции вазопрессина. Это также может быть связано с нечувствительностью собирательных канальцев к этому гормону . В этой ситуации реабсорбция воды в собирательных канальцах почек снижается, что приводит к увеличению объема мочи и полиурии.
Чаще всего это генетически обусловленное заболевание, а это значит, что оно может передаваться по наследству в следующих поколениях. Более того, несахарный диабет может быть результатом различных травм или хирургических вмешательств, а также следствием других заболеваний.
Диагностика
Любая диагностика начинается с опроса пациента. Чем тщательнее врач составит картину заболевания (соберет анамнез, как говорят медики), тем точнее и быстрее будет поставлен диагноз.
Подготовьтесь к тому, что в процессе опроса врач может уточнить:
Сколько раз в сутки вы посещаете туалет?
Какой объем мочи выделяется за один раз и за сутки?
Какого моча цвета и запаха, есть ли примеси?
Приходится ли вставать в туалет ночью, сколько раз?
Присутствуют ли подтекания мочи вне посещений туалета?
Сопровождается ли опорожнение мочевого пузыря болью, резью и другими неприятными ощущениями?
Есть ли боли, не связанные с мочеиспусканием? Где они локализованы?
Принимаете ли вы лекарства? При положительном ответе нужно перечислить их названия и дозировку.
Если женщина страдает хроническими болезнями, врач попросит рассказать о них подробно. Исходя из результатов опроса, принимается решение о дальнейшей диагностике. Это могут быть инструментальные методы, а также лабораторные анализы.
Основные анализы при жалобах на частое мочеиспускание:
общий анализ мочи;
исследование мочи по Нечипоренко;
посев мочи на микрофлору;
мазок на заболевания, передающиеся половым путем (ЗППП);
общий анализ крови.
При сахарном диабете может потребоваться анализ крови на уровень сахара. Также врач может назначить другие анализы в зависимости от выявленных заболеваний.
В качестве инструментальных методов диагностики для обнаружения патологий почек и мочевого пузыря используются:
УЗИ;
КТ или МРТ;
цистоскопия;
урография.
Необходимость в более глубоком обследовании определяет врач. Обычно перечисленных процедур достаточно, чтобы поставить диагноз и назначить лечение.

Лабораторная диагностика при частом и болезненном мочеиспускании
- Общий анализ крови. Подтверждает воспалительный процесс наличие лейкоцитоза, увеличение СОЭ. Значительное увеличение СОЭ и выраженная анемия указывают на развитие злокачественных опухолей. Высокий уровень глюкозы – признак сахарного диабета.
- Исследование на ПСА (простатический специфический антиген). Назначается мужчинам в возрасте старше 45 лет для исключения рака предстательной железы.
- Анализ мочи. Признак венерических инфекций – наличие бактерий и гноя. Протеинурия (белок в моче) характерна для пиелонефрита. Кристаллы в моче указывают на мочекаменную болезнь. Посев мочи проводится для подтверждения бактериального происхождения инфекции мочевыводящих путей, определения возбудителя и его чувствительности к противомикробным препаратам.
- УЗИ. УЗИ органов малого таза проводится для оценки состояния мочевого пузыря и почек, наличия или исключения камней в почках. Женщинам обязательно назначается дополнительное исследование состояния матки и яичников.
- Анализ мазка из уретры. При подозрении на ИППП, исследуют мазок из уретры и влагалища у женщин. Наличие Neisseria gonorrhoeae подтверждает гонококковый уретрит, Chlamydia trachomatis – хламидиоз, Ureaplasma urealyticum – уреаплазмоз, Mycoplasma genitalium – микоплазмоз.
- Цистоскопия. Заключается в осмотре внутренних поверхностей мочевого пузыря при помощи эндоскопа, который вводят через уретру. Обследование позволяет четко установить локализацию воспалительного процесса, наличие/отсутствие опухолей, оценить проходимость мочевыводящих путей. Особенно цистоскопия показана при хронических рецидивирующих заболеваниях МВП.
Конечно, это не все методы диагностики состояния органов мочевыделительной системы. Объем основных и дополнительных исследований определяется урологом. Для женщин необходима консультация гинеколога. При необходимости – венеролога у обоих полов.
Цистоскопия
Лечение заболеваний мочеполовой системы направлено на устранение причины и облегчения симптомов, этим занимаются только врачи. Методы лечения определяются после получения результатов всех анализов.
Диагностика заболевания
При учащенном мочеиспускании можно обратиться к врачу-терапевту или урологу. В дальнейшем специалист назначит дополнительные исследования и консультацию других врачей (например, гинеколога, невролога или эндокринолога).
На первичной консультации проводится тщательный сбор анамнеза пациентки. В частности, врач уточняет следующие факторы:
- Сколько раз в день женщина ходить в туалет?
- Как давно наблюдается учащенное мочеиспускание?
- Есть ли позывы к мочеиспусканию в ночное время?
- Какой объем мочи выделяется за сутки?
- Наблюдается ли недержание (или подтекание) мочи?
- Присутствуют ли другие симптомы (боль, рези, жжение)?
- Ощущается ли дискомфорт внизу живота?
- Усиливается ли поллакиурия при активных движениях или физических нагрузках?
- Принимает ли пациентка какие-либо препараты?
- Сколько воды выпивается в течение дня?
- Присутствуют ли хронические заболевания?
- Как выглядит моча, есть ли какие-то изменения в ее цвете, прозрачности?
- Присутствует ли в моче кровь или гной?
Именно ответы на эти вопросы помогут специалисту определиться с тактикой дальнейшей диагностики и сузить количество возможных диагнозов. В ходе опроса специалист также уточняет особенности питания и распорядка дня, оценивает общее состояние организма и т. д.
Примерно за 2–3 дня до визита к врачу рекомендуется фиксировать количество выпитой и выведенной жидкости, а также число походов в туалет по малой нужде в течение суток. Это поможет врачу детальнее разобраться в проблеме.
Для уточнения диагноза пациентке назначаются следующие диагностические процедуры:
- Лабораторные анализы. Основу диагностики составляет общий анализ мочи и анализ по Нечипоренко. Также назначается посев мочи на микрофлору и определение чувствительности к различным антимикробным препаратам. Для диагностики инфекций, передающихся половым путем, проводятся исследования крови методом ПЦР. При подозрении на сахарный диабет потребуется определение уровня глюкозы, инсулина и С-пептида.
- Ультрасонография (УЗИ) мочевого пузыря и почек. Во время исследования можно обнаружить изменения стенок органов, подтвердить наличие воспаления или образований. Также удается обнаружить конкременты (камни).
- Обзорная или экскреторная урография. Методики рентгендиагностики, которые позволяют выявить увеличение или деформацию почек, наличие камней и опухолей. В редких случаях возможно проведение такой диагностики с применением контрастного вещества.
- Эндоскопические исследования. В рамках такой диагностики нередко проводится цистоскопия. Она позволяет выявить характер воспалительного процесса и исключить опухоли. Другой популярной процедурой является уретроскопия, которая позволяет выявить любые патологии мочеиспускательного канала. При подозрении на наличие гинекологических болезней могут назначаться гистеросальпингоскопия и другие диагностические процедуры.
Важно!
Информацию из данной статьи нельзя использовать для самодиагностики и самолечения. Для постановки правильного диагноза и назначения лечения следует всегда обращаться к врачу.
Как снизить мочевую кислоту?
Основа лечения гиперурикемии — излечение основного заболевания, так как избыток моч. к-ты может быть результатом врожденных генетических состояний, результатом ожирения, неправильного питания, диабета или обезвоживания.
Чтобы очистить организм от избытка кристаллов мочевой кислоты, нужно увеличить физическую активность и следовать принципам рационального питания.
Диета больных с высоким уровнем мочевой кислоты основывается в первую очередь на употреблении негазированной воды и отказе от крепкого кофе, чая и пива. Также повышают мочевую кислоту в крови напитки, содержащие фруктозу и фруктовые соки. Второй принцип — ограничение пуринов. Это диета, бедная рыбой, красным мясом, бобовыми, грибами.
Количество соли в блюдах следует ограничить, так как избыток натрия тормозит выведение мочевой кислоты с мочой.
Нужно есть больше постного мяса птицы, фруктов и зерновых. Очень хороший эффект дают настои, приготовленные из листьев березы, одуванчика и крапивы.
Назначается фармакотерапия, понижающая мочевую кислоту в крови. Наиболее распространенные лекарства: фебуксостат и аллопуринол. Помимо приема лекарств нужно бросить курить.
Точные рекомендации всегда должны быть согласованы с лечащим врачом (например, урологом, ревматологом), который также принимает решение о необходимости возможной фармакотерапии.
Показания к госпитализации при цистите
Больного нужно отправить в больницу в следующих случаях:
- неудачное, неэффективное амбулаторное лечение;
- непреодолимая тошнота и рвота;
- сильная боль;
- осложнения: сепсис, шок, острая почечная недостаточность, абсцедирование, эмфизематозные изменения;
- неспособность заботиться о себе (энцефалопатия, слабость);
- беременность.
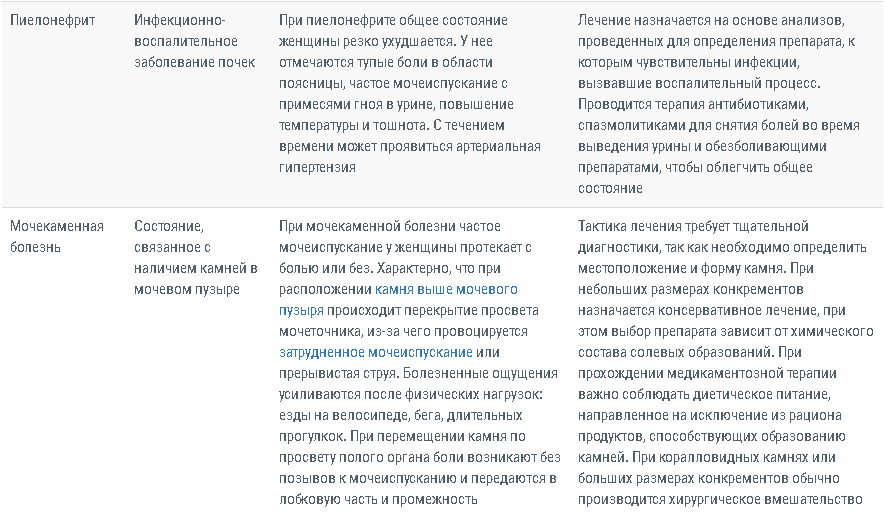
Таблица 1. Схема лечения различных типов цистита
| Тип цистита | Особенности | Препараты |
| Неосложненный цистит | Нитрофурантоин (фирменный препарат Макробид, др. название Фурадонин) 100 мг внутрь 2 раза в день в течение 5 дней. Триметоприм-сульфаметоксазол (Бисептол) две таблетки (т.е.160 мг/800 мг) 2 раза в день в течение 3 дней (если местная резистентность <20%). Фосфомицин 3 г перорально однократно (Монурал). Альтернатива – фторхинолоны* Ципрофлоксацин 250 мг 2 раза в день или левофлоксацин 250 мг 2 раза в день в течение 3 дней (фторхинолоны не рекомендуются при неосложненном цистите из-за повышения резистентности, за исключением случаев, когда другие методы не подходят). Альтернатива – бета-лактамы* Амоксициллин-клавуланат по 500/125 мг два раза в день в течение семи дней или цефалексин по 250 мг четыре раза в день в течение 3-7 дней. | |
| Осложненный цистит | Абсолютных рекомендаций по лечению не существует, но терапия обычно требует большей продолжительности (около семи дней). | Рекомендуемые методы лечения перечислены ниже. |
| Осложненный у небеременных женщин | Нитрофурантоин 100 мг внутрь два раза в день в течение 7 дней. Ко-тримоксазол, Бисептол перорально 2 табл 2 раза в день в течение 7-10 дней. Ципрофлоксацин 500 мг внутрь 2 раза в день в течение 7-10 дней. | |
| Осложненный у беременных | У беременных предпочтительнее более короткий курс антибактериальной терапии. Фторхинолоны противопоказаны. Нитрофурантоин противопоказан при лактации, во время родов и родоразрешения | Амоксициллин-клавуланат (Аугментин, Амоксиклав) 500 мг/125 мг внутрь 2 раза в день в течение 7 дней. Кефлекс 500 мг внутрь 4 раза в день в течение 3-5 дней. Цефподоксим по 100 мг 2 раза в сутки в течение 5–7 дней. |
| Острый цистит у мужчин | Обычно всегда признают осложненным. Мужчин с циститом, можно лечить по предложенным схемам, если нет признаков или симптомов простатита | Ципрофлоксацин 500 мг внутрь 2 раза в день в течение 7 дней. Левофлоксацин 750 мг внутрь 4 раза в день в течение 7 дней. Триметоприм-сульфаметоксазол (Бисептол) перорально 2 раза в день по 2 табл в течение 7–10 дней. Фурадонин по 100 мг внутрь 2 раза в сутки в течение 7 дней. |
*Терапия первой линии острого неосложненного цистита не должна включать бета-лактамные антибиотики. Это связано с тем, что широко распространенные показатели резистентности E. Coli превышают 20%. Устойчивость к фторхинолонам в Северной Америке и Европе составляет менее 10%. Лечение должно назначаться индивидуально на основе местной резистентности.
Предвестники родов у повторнородящих
Повторнородящая женщина уже опытна. Она помнит и знает на каком сроке беременности должны произойти те или иные изменения. Однако надо понимать, что каждая беременность неповторима не только рождением нового человека, но и течением. Полагаться, что в те же сроки отойдёт слизистая пробка, снизится вес, уйдёт одышка – не стоит. Каждая беременность индивидуально и в этом плане. И если вы не заметите то, что было с первым малышом или появится новый предвестник родов, которого не было в предыдущей беременности – это норма. Нормой является и то, что сроки появления предвестников родов у повторнородящих могут не совпадать со временем появления в предыдущих беременностях. Однако прослеживается тенденция к сокращению времени между появлением предвестников родов и развитием регулярной родовой деятельности.
Диагностика и лечение
Несмотря на широкое распространение цистита и временами встречающееся у женщин отношение к нему как к простуде, которая пройдет в любом случае — с лечением или без него, заболевание отличается коварством и непредсказуемостью.
Не лечить цистит опасно и чревато осложнениями как для мамы, так и для малыша. Самые серьезные из них:
пиелонефрит, то есть воспаление почек: почки беременной и так работают за двоих, испытывая повышенную нагрузку, а при воспалительном процессе в них ситуация становится тяжелой;
недоношенность;
интоксикация плода;
преждевременные роды;
выкидыш.
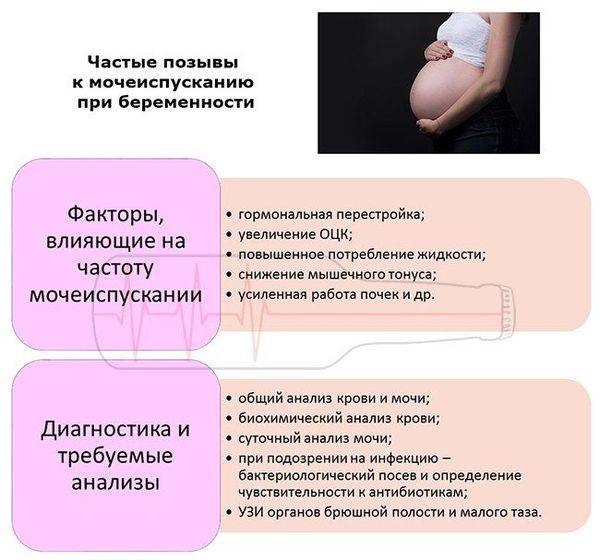
Для диагностики заболевания врач спросит беременную о симптомах, наследственности и образе жизни, а затем отправит на анализы. Цистит выявляется на основании характерных жалоб, а также по результатам общего анализа мочи и бакпосева. Если потребуется, заболевшей проведут ультразвуковое исследование.
Лечат цистит при беременности примерно так же, как и другие его виды. Многих будущих мам беспокоит, чем можно лечить цистит при беременности на ранних сроках, когда плод только формируется и многие лекарства запрещены.
Переживать не стоит — разработан целый арсенал современных лекарств, не приносящих вреда матери и ребенку. Врач, уведомленный о положении пациентки, при беременности в 1-м и 2-м триместрах будет более осторожен в выборе тактики лечения цистита.
С большой вероятностью потребуются антибиотики, чтобы искоренить бактерию и избежать осложнений. Также могут понадобиться мочегонные средства, а при сильных болях — обезболивающие.
Иногда назначаются физиотерапевтические процедуры. В комплексе с антибиотиками гинекологи часто назначают растительный препарат Канефрон Н. Он усиливает их действие и способствует профилактике повторного обострения.

Заболевшей женщине придется много пить, поскольку чем чаще моча проходит через мочеиспускательный канал, тем быстрее выводятся бактерии. Выпивать нужно 1,5–2 л жидкости при условии отсутствия отеков и повышенного давления. В этот объем можно включать воду, чай, неконцентрированные соки и некислые морсы.
Также нужно следить, чтобы мочи выделялось достаточно. Если жидкости с мочой выходит значительно меньше, чем выпивается воды, следует поставить в известность лечащего врача.
Лечение цистита при беременности на поздних сроках упрощается тем, что важнейшие органы плода уже сформированы и возможный вред от приема антибиотиков будет минимальным. Таким образом, в 3-м триместре у врача больше вариантов терапии, безопасной для мамы и малыша. Однако нужно помнить, что любые лекарства назначает только врач. Самолечение недопустимо!
Объяснимой популярностью у мам в ожидании ребенка пользуется растительный лекарственный препарат Канефрон Н. Он имеет доказанную эффективность и за счет комплексного действия уменьшает боль, снимает воспаление и уничтожает бактерии.
Канефрон Н можно принимать беременным по назначению врача, а также детям уже от 1 года. Специально для малышей препарат производится в каплях для приема внутрь. Также Канефрон Н есть в таблетках для тех, кто предпочитает такую лекарственную форму.
При длительном приеме препарата достигается максимальный накопительный эффект, и вероятность рецидивов цистита существенно снижается. Одновременно с лечением «Канефроном Н» можно принимать другие лекарства по назначению врача, так как препарат совместим с любыми лекарственными средствами. Кроме того, он не вызывает привыкания, поэтому можно не прекращать прием для достижения более стойкого результата.
Диагностика при гематурии
С пациентом, идущим к урологу из-за появления крови в моче, сначала проводится подробная беседа. Врач собирает анамнез, описывая состояния здоровья, наследственность. В диагностике причин гематурии, анамнезе важна оценка обстоятельств гематурии и сопутствующих симптомов.
Также важно оценивать осадок мочи не только в контексте количества эритроцитов, но и их морфологии, наличия других компонентов, таких как эритроцитарные индексы и др. Определяются и другие лабораторные показатели: анализ периферической крови, показатели свертываемой системы, почечная эффективность, воспаление. . Могут быть назначены следующие тесты:
Могут быть назначены следующие тесты:
- общее исследование мочи и ее осадка;
- анализ крови, например, на креатинин, полный анализ крови, СРБ, натрий, калий, кальций;
- УЗИ брюшной полости;
- классическая урография или урография с использованием метода спиральной КТ;
- цистоскопия — эндоскопическое исследование мочевыводящих путей;
- цитологическое исследование мочи;
- гинекологический осмотр у женщин;
- при подозрении на клубочковое заболевание – биопсия почки.
Мокрота – что это?
Мокрота — это вещество с неоднородной консистенцией, выделяющееся при откашливании. Это первая линия защиты организма от вредных для организма частиц, представляющая собой ловушку для вирусов и бактерий. Также мокрота нейтрализует смоляные вещества, содержащиеся в сигаретах. Состояние становится проблематичным при чрезмерном выделении слизи, скапливающейся на задней стенке горла.
Мокрота — диагностический фактор при заболеваниях верхних и нижних дыхательных путей. Патологическая мокрота в горле включает: слюну, остатки пищи, пыль, клетки отслоившегося эпителия, кровь, гной и патогенные микроорганизмы. Особенно опасна мокрота с кровью.
В нормальных условиях избыток остаточной мокроты удаляется из дыхательных путей во время кашля путем отхаркивания мокроты. Отхаркивание мокроты — естественная и необходимая реакция, облегчающая дыхание. При этом попадание в организм выделений не проблема — желудочная кислота нейтрализует все, что в ней содержится.
Список литературы и библиографических ссылок:
- Айламазян Э.К., Кулаков В.И., Радзинский В.Е., Савельева Г.М. – Акушерство. Национальное руководство
- Сидорова И.С., Кулаков В.И., Макаров И.О. – Руководство по акушерству
- Кан Д.В. – Руководство по акушерской и гинекологической урологии
Опубликовано: 26.1.2019
Дополнено: 11.11.2020
Просмотров: 57464
Поделиться
Вопросы по теме
30814
Тест на беременность. Как он работает? Когда и как делается? Виды теста на беременность
56789
Выделения на ранних сроках беременности
72094
Признаки беременности – достоверные и ложные, ранние и поздние. Критерии определения мальчика и девочки. Внематочная, замершая и ложная беременности
33299
Энурез и энкопрез. Недержание мочи или кала – виды, причины, признаки, методы лечения – психотерапия, лекарственная терапия, методы самопомощи.
49633
Отекают ноги. Причины отеков ног. Отеки ног при беременности и после родов. Что делать при отеках ног?
98399
УЗИ мочевого пузыря. Что такое УЗИ, показания, какие болезни выявляет
РЕКОМЕНДАЦИИ
Продолжайте придерживаться правильного питания, когда истекает 11 – 12-я неделя беременности. Ешьте часто, но понемногу, по возможности исключите сладости, жирную, копченую и жареную пищу, продукты лучше отваривать или готовить на пару́. Во время беременности не стоит увлекаться вегетарианством, потому что плоду жизненно необходимы животные белки, фосфор и аминокислоты, которых нет в растительной пище. 12 недель беременности — хорошее время для того, чтобы включить в рацион мясо, морепродукты, крупы, молоко и кисломолочную продукцию, свежие овощи, фрукты и зелень. Обязательно пейте много жидкости. Откажитесь от алкоголя: на этом этапе продолжается развитие мозга вашего малыша, и спиртное может нанести непоправимый вред его нервным клеткам, вплоть до полного уничтожения некоторых из них.
Поддерживайте чистоту своего тела на 11 – 12-й неделе беременности. Если вы страдаете от повышенной потливости, по возможности чаще принимайте душ (использовать мыло каждый раз не обязательно). А в связи с усилением влагалищных выделений особенно внимательно отнеситесь к гигиене половых органов. Рекомендуется отказаться от обычного туалетного мыла в пользу детского и перейти на специальные гели для интимных мест.
Не забывайте тщательно следить за полостью рта. Костная система ребенка строится из кальция, который берется из вашего организма. Из-за этого сильно страдают зубы. Чтобы сохранить их здоровыми, регулярно посещайте стоматолога.
12-я неделя беременности — самое время проинформировать работодателя о вашем положении: это поможет в дальнейшем избежать недоразумений. Готовясь к разговору, продумайте все нюансы, чтобы между вами и начальством не возникло недопонимания.
Беременность и роды
Польза витаминов и минералов
Наводим порядок в наших знаниях о том, какие витамины и минералы и в каком количестве необходимы для здоровья ребенка, и в каких продуктах они содержатся.
Беременность и роды
Чем полезен спорт в период ожидания малыша и какой спорт выбрать?
Беременность и роды
Как работать во время беременности? Какие льготы и гарантии имеет будущая мама?
Беременность и роды
Питаемся правильно во время беременности
Как создать здоровый рацион для беременной женщины, какие витамины должны присутствовать в диете, сколько жидкости следует выпивать, каким напиткам отдать предпочтение, а каких лучше избегать, какие продукты считаются вредными для беременных и как держать вес под контролем, оставаясь в хорошем настроении.