Симптомы запора у пожилых
Запор у пожилого человека может быть эпизодической реакцией на изменения в образе жизни или рационе. Например, постельный режим нередко вызывает задержку стула, но по мере выздоровления и возвращения полного объема движений проблема проходит.
Однако зачастую после 60 лет наблюдаются хронические запоры, развивающиеся в силу естественных возрастных причин, а не изменений обстановки. Есть несколько симптомов, а именно — критериев определения проблемы:
натуживание более чем в ¼ всех случаев дефекации;
плотный, комковатый стул в ¼ эпизодов дефекации;
чувство неполного опорожнения кишечника или ощущение препятствия для прохождения каловых масс;
менее 3 эпизодов естественного опорожнения кишечника в неделю.
Стул может быть не только фрагментированным, иногда наблюдается колбасовидный комковатый кал, что тоже свидетельствует о запоре. Если такие симптомы наблюдаются в последние 3 месяца, речь идет о хроническом запоре.
Задержка стула может сопровождаться другими симптомами: болью в животе, чувством тяжести и распирания, вздутием. При длительном нарушении функции кишечника наблюдаются симптомы общей интоксикации: ухудшение состояния кожи, головокружение, потливость, тахикардия, тошнота, недомогание.
Важно отметить, что спутниками сильных запоров у пожилых часто являются раздражительность и подавленность. Так, исследователь Голованова в своей работе отмечает, что «у пожилых больных с запором существенно снижено качество жизни» (Голованова Е
В., 2018, с. 57). Это связано с общим ухудшением самочувствия человека и вынужденным снижением социальной активности.
Пожилые люди, страдающие от этой проблемы, зачастую не придают ей значения на приемах у врача и пытаются справиться с недугом собственными силами. Самолечение в виде самостоятельного выбора и приема слабительных средств может обернуться осложнениями и развитием нежелательных побочных эффектов, что усугубляет самочувствие человека
Поэтому при появлении симптомов важно обратиться к врачу для комплексного обследования и назначения эффективной терапии.
Симптомы
Если кормящая мама что-то и ощущает при вазоспазме, то это боль. Выраженность болевого синдрома индивидуальна для каждой женщины.
К второстепенным симптомам вазоспазма относят:
- чувство жжения и покалывания в области сосков и окружающих ореолов;
- после кормления малыша наблюдается побледнение кожных покровов в области молочных желез;
- спустя 2-3 минуты боль приобретает пульсирующий характер, а цвет кожи приходит в норму.
Отличить вазоспазм от трещин сосков можно по характеру боли. При вазоспазме болевой синдром возникает после кормления, а боль при трещинах носит постоянный характер.
Лечение
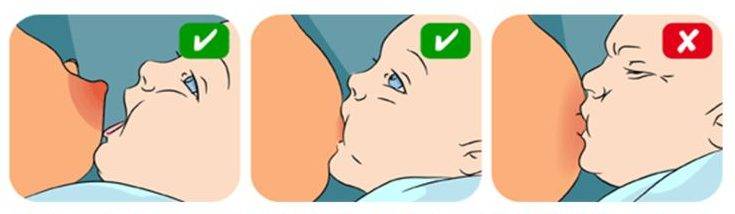
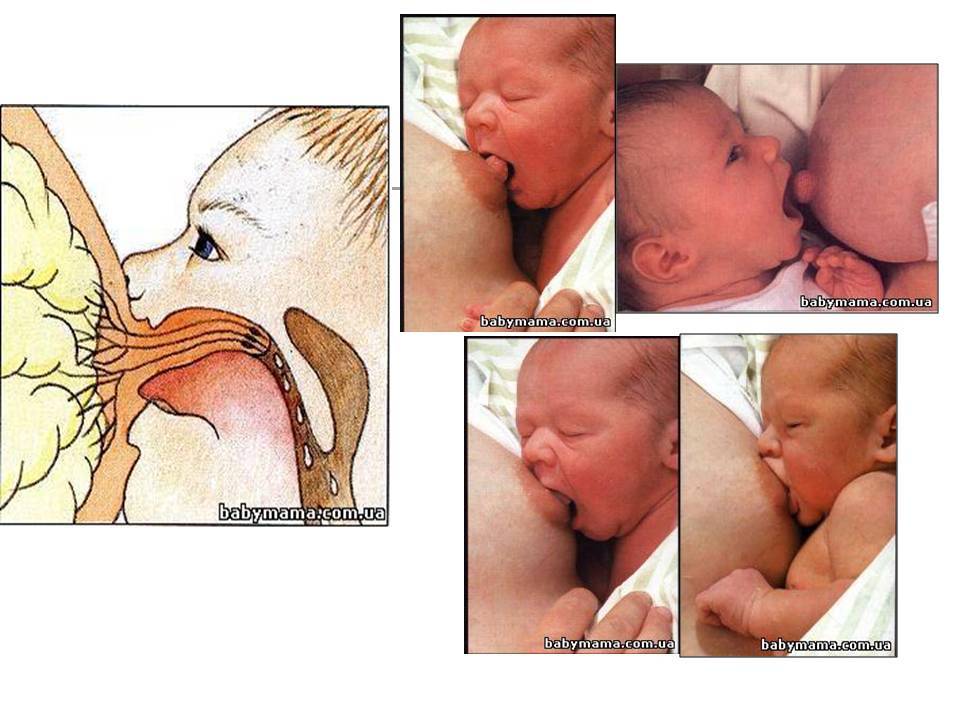
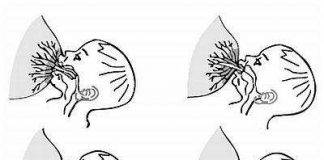
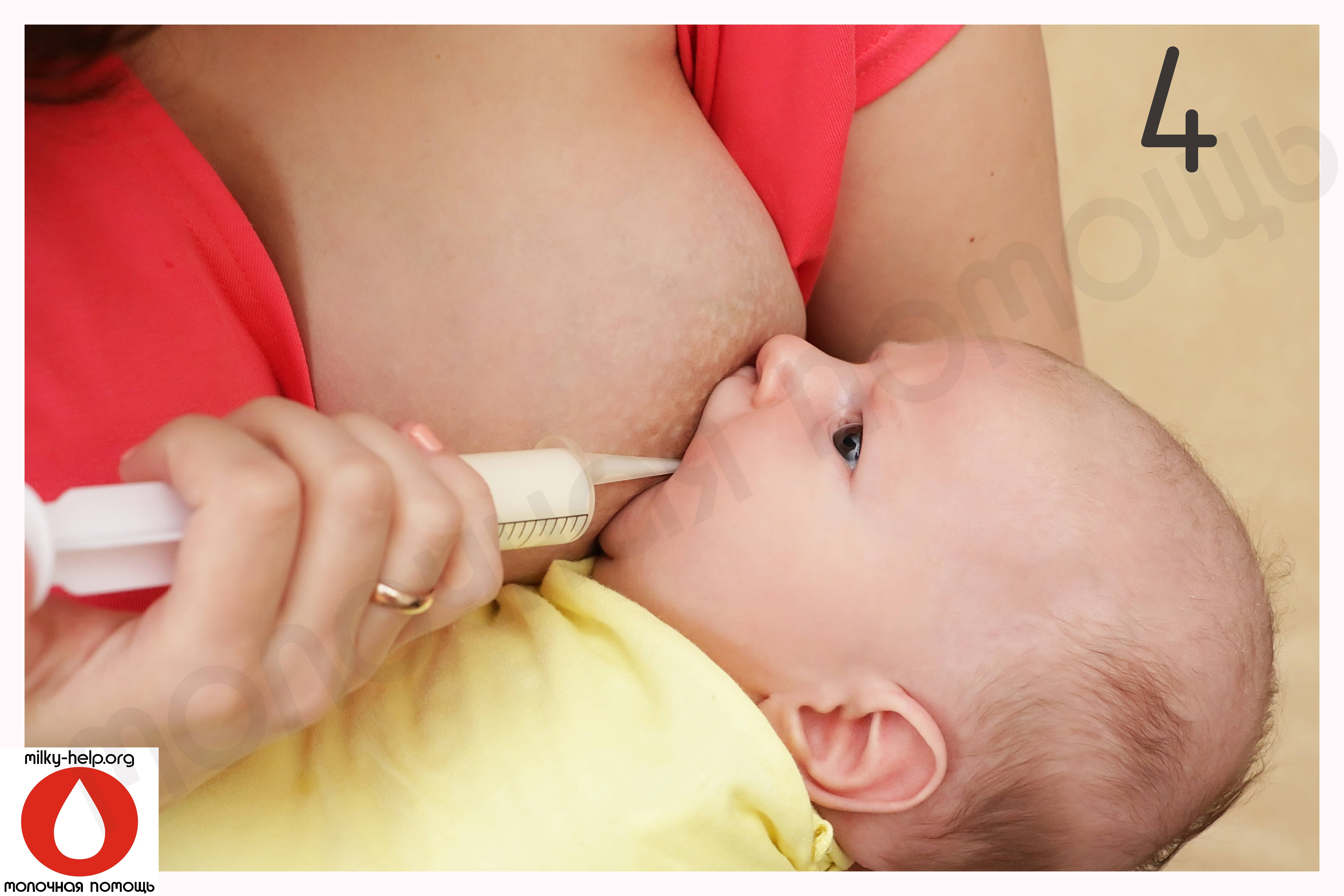
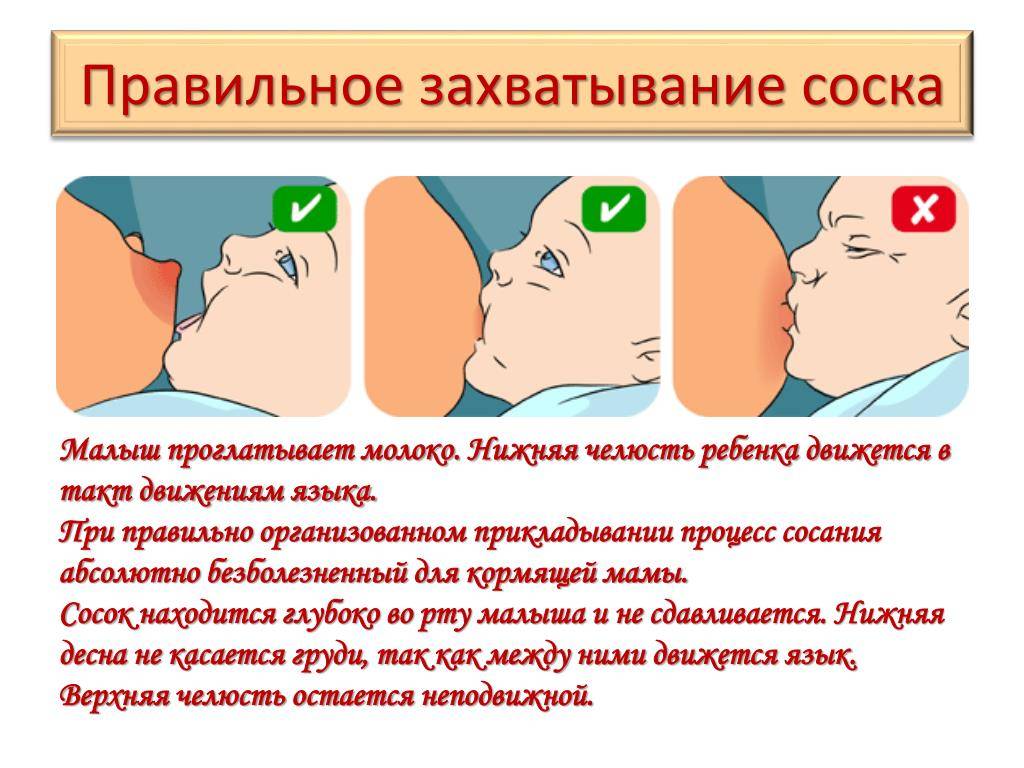
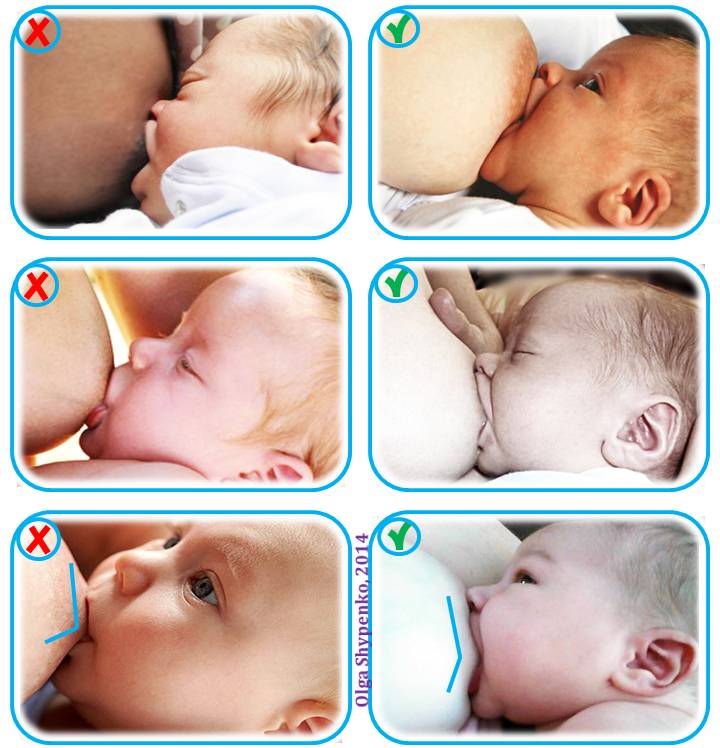
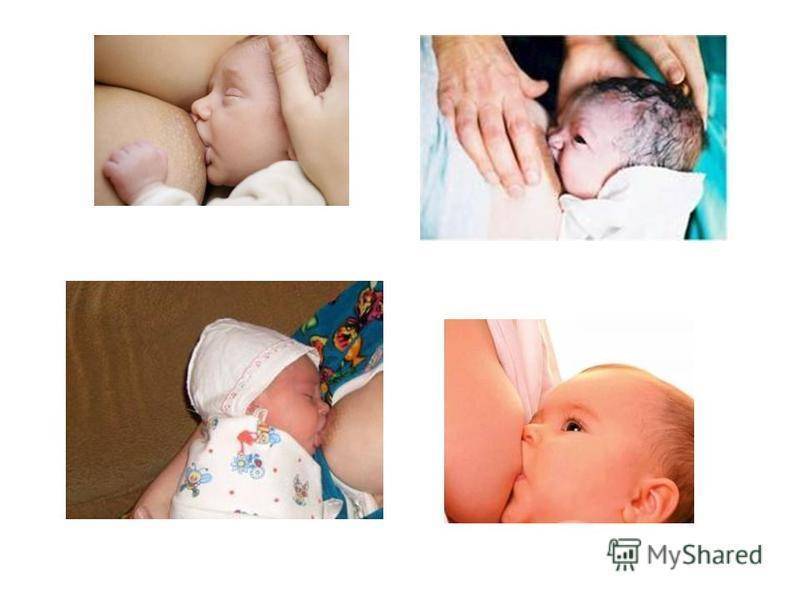
Чтобы лекарственная терапия привела к ожидаемому результату, молодой маме следует научиться соблюдать технику прикладывания новорожденного к груди. Помочь в этом вопросе ей могут специалисты по грудному вскармливанию.
Лекарственная терапия вазоспазма включает в себя комплекс таких мер:
Применение сухого тепла. Прикладывание тёплой грелки к груди способствует расслаблению кровеносных сосудов данной области. Прикладывать сухое тепло рекомендовано сразу после кормления малыша. Длительность процедуры составляет 5-7 минут.
Витаминотерапия
Особое внимание уделяется витамину В6, который оказывает расслабляющее влияние на стенки сосудов, устраняя их спазм. Курс лечения витамином В6 составляет 18-21 день.
Приём кальция и магния
Эти вещества рекомендовано использовать в комплексе. Дозировку и длительность лечения подбирает врач.
Лечебный массаж. Кормящая женщина может выполнять такой массаж самостоятельно. Для улучшения кровообращения в области молочных желез рекомендовано выполнять поглаживание и растирание мышц, находящихся около груди.
Причины вазоспазма
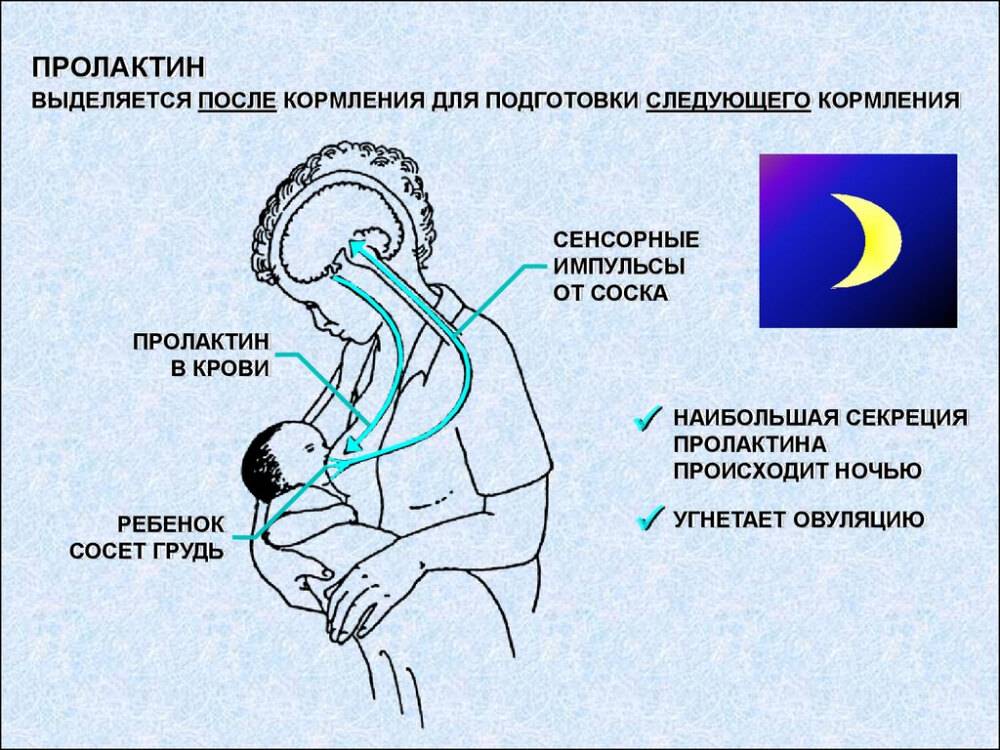
Единой причины сужения кровеносных сосудов не существует, однако в данном вопросе немалую роль играет температурный фактор. Всему виной разность температуры между окружающей средой и ротовой полостью грудничка. Когда малыш выпускает изо рта материнский сосок, происходит смена температуры, ведущая к сосудистому спазму замедлению кровотока.
Спровоцировать вазоспазм молочных желез могут такие факторы:
- Чрезмерное механическое воздействие дёсен новорожденного во время кормления. Повышенная нагрузка на область сосков приводит не только к вазоспазму, но и к развитию трещин в этой области.
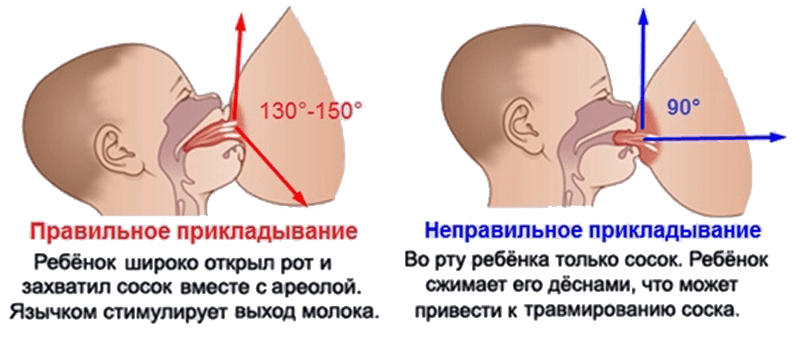
- Нарушение правил прикладывания малыша к груди. Молодая мама должна следить за тем, чтобы ротик малыша захватывал не только сосок, но и часть ореола.
- Сухость кожных покровов в области груди. Молодой маме не рекомендовано злоупотреблять косметическими средствами. Молочные железы необходимо обмывать кипячёной водой без использования мыла.

Предрасполагающими факторами являются курение и приём гормональных оральных контрацептивов.
Привести к развитию вазоспазма может одна из причин либо их совокупность.
Терапия лекарственными препаратами
Список медикаментов, используемых для лечения вазоспазма, ограничен одним лекарственным препаратом. Сосудорасширяющий лекарственный препарат Нифедипин способствует снятию спазма периферических сосудов, улучшая кровоснабжение в данной области
Важно помнить, что Нифедипин способен снижать артериальное давление. В целях безопасности дозировку и кратность приёма вещества подбирает лечащий врач в индивидуальном порядке
Лекарственный препарат Нифедипин отпускается только по рецепту врача. В качестве побочных эффектов лекарственного вещества отмечают падение артериального давления и головную боль.
Лечение вазоспазма народными средствами является малоизученной практикой, поэтому прибегать к её реализации необходимо после консультации врача маммолога.

Причины запора при грудном вскармливании (лактации)
У кормящей мамы. Основная причина запоров при кормлении грудью та же, что и в период беременности: из-за увеличения матки органы малого таза (и прежде всего кишечник) смещаются, что сказывается на их работе. После родов нормальное расположение восстанавливается, но далеко не сразу. Кроме того, в этот период продолжает вырабатываться гормон прогестерон, который действует расслабляюще на кишечник. Это способствует ухудшению его перистальтики (сокращаемости), что может спровоцировать запор у кормящей матери. Кроме этих причин к возникновению недомогания предрасполагают:
- нехватка физической активности;
- недостаток пищевых волокон в рационе (многие кормящие женщины отказывают себе в овощах и фруктах);
- появившиеся после родов геморроидальные узелки, которые вызывают неприятные ощущения при дефекации и сдерживание позывов;
- наличие различных заболеваний (воспалительных процессов, нарушений метаболизма, эндокринных расстройств и др.);
- прием некоторых лекарств (например, железосодержащих препаратов).
У малыша. Запоры у детей на естественном вскармливании чаще всего провоцируются следующими факторами:
- неправильное питание кормящей мамы (избыток в рационе хлебобулочных изделий, мяса, риса, черного чая, кофе, орехов и других продуктов с закрепляющим действием);
- резкие перемены в питании ребенка (нарушения стула могут быть вызваны быстрым переходом с грудного молока на искусственную смесь или ранним введением прикорма – твердой пищи до 6 месяцев);
- недостаток жидкости (нехватка материнского молока может вызвать так называемый «голодный запор», а воды – ухудшение перистальтики и отверждение каловых масс).
Профилактика
Ранний послеродовой период очень сложен для молодой мамы. В это время происходит адаптация женского организма к новым условиям, функциям и потребностям. Для того чтобы предупредить развитие вазоспазма, рекомендовано придерживаться таких правил:
- После того как малыш накормлен, женщине рекомендовано накрыть молочные железы махровым полотенцем или льняной тканью. Это позволит избежать резкой смены температуры.
- Чтобы кожные покровы в области груди не пересыхали, рекомендуется использовать средства гигиены, имеющие нейтральную кислотно-щелочную среду. В течение всего периода лактации следует избегать агрессивной косметики для тела и антиперспирантов.
- Первые недели после родов противопоказан контрастный душ, который провоцирует сужение кровеносных сосудов.
- Ускорить адаптацию груди к лактации поможет самомассаж сосков. Выполнять его рекомендовано при помощи указательного и большого пальцев. Разминать необходимо бережно, избегая сильных нажатий.
- С момента появления малыша на свет молодой маме рекомендовано носить специальное нижнее бельё. Бюстгальтер не должен содержать грубых косточек, не должен давить и натирать.
Если кормящую маму длительное время беспокоит боль при вазоспазме, то ей рекомендовано принять обезболивающий лекарственный препарат, который не противопоказан при лактации (Ибупрофен, Парацетамол).
Подписывайтесь на нашу группу Вконтакте
Слабительное средство при грудном вскармливании (лактации)
Как бы то ни было, если мама обнаружила у себя признаки запора или заметила их у своего новорожденного ребенка, рекомендуется обратиться к врачу. Только он сможет достоверно установить причины расстройства и разработать тактику лечения запора при грудном вскармливании. Но это вовсе не означает, что неприятные ощущения нужно терпеть! К счастью, существуют современные средства, помогающие быстро избавиться от симтптомов запора. Представляем вам слабительное средство в формате микроклизмы – МИКРОЛАКС.
- Быстрое слабительное МИКРОЛАКС способно избавить от симптомов запора через 5–20 минут*, потому что действует местно (средство не проходит через желудочно-кишечный тракт);
- воздействует непосредственно на каловые массы, не влияя на расположенные выше органы пищеварения;
- МИКРОЛАКС можно использовать как слабительное при лактации, а также принимать детям с рождения и беременным женщинам.
Перед приемом слабительного ознакомьтесь с инструкцией по применению препарата МИКРОЛАКС.
* Согласно инструкции по применению лекарственного средства Микролакс благодаря действию средства акт дефекации имеет место в течение нескольких минут, обычно от 5 до 20 минут.
Реклама лекарственного средства. Перед применением необходимо ознакомиться с инструкцией и проконсультироваться с врачом. РУ № UA/15636/01/01 от 01.12.2016, приказ МЗО №1299
Лечение запора при грудном вскармливании
Лечение запора у кормящей мамы должно быть комплексным, поэтому пристальное внимание следует уделить изменению образа жизни и питания женщины. Среди общих рекомендаций – больше двигаться и заниматься физическими упражнениями, включить в меню значительное количество свежих овощей, фруктов и употреблять меньше белковой и жирной пищи
В таком случае высока вероятность, что запор и у кормящей матери, и у малыша пройдет быстрее. В первом полугодии подобные недомогания у ребенка могут быть связаны с пищевой аллергией, поэтому лучше убрать из рациона молоко, рыбу и орехи. Кроме того, следует исключить продукты:
- содержащие танин (натуральный кофе, крепкий черный и зеленый чай, гранатовый сок, зимние груши, айва);
- снижающие работу толстой кишки (рис, кисель, какао);
- вызывающие раздражение кишечника (редька, лук, редис, чеснок);
- повышающие газообразование (капуста, фасоль, горох, черный хлеб);
- содержащие большое количество животных жиров;
- способствующие запорам (выпечка, белый хлеб, макароны, сухари).
В рационе кормящей женщины должны присутствовать:
- кисломолочные продукты (простокваша, натуральный кефир);
- пища с большим содержанием клетчатки (овощи, фрукты, крупы, хлеб из муки грубого помола);
- жидкие супы;
- нежирное мясо;
- растительные масла.
При запоре кормящая мама должна соблюдать питьевой режим. Потреблять можно воду, чай, компоты, отвар из шиповника, разбавленные соки, цикорий. Необходимо больше времени проводить на свежем воздухе и маме, и ребенку. И, конечно же, следует по возможности избегать стрессов и меньше нервничать. Таким образом лечение запора у кормящей мамы и малыша быстрее принесет положительный результат.
Причины запора у людей пожилого возраста
Основные причины:
недостаточное содержание в рационе продуктов, богатых клетчаткой (пищевыми волокнами);
малое потребление жидкости;
снижение двигательной активности;
прием различных медикаментов.
Однако повлечь за собой нарушение дефекации могут и различные заболевания:
сахарный диабет;
атеросклероз;
недостаток гормонов щитовидной железы;
паркинсонизм;
депрессия.
Помимо перечисленных выше, существует еще масса причин: гормональные, возрастные, лекарственные, психологические.
Исследователи называют основной причиной старческих запоров так называемую полиморбидность — множество сердечно-сосудистых, неврологических, эндокринных заболеваний и патологий пищеварительной системы, которые в сочетании друг с другом приводят к стойким нарушениям эвакуаторной функции кишечника. Так, врачи Дасько и Петров отмечают, что эти заболевания «способствуют развитию вторичных (симптоматических) нарушений опорожнения кишечника» (Дасько Т. Г., Петров В. Н., 2012, с. 2).
Способствуют усугублению недуга и алиментарные, связанные с питанием факторы. Распространенная проблема в пожилом возрасте — отсутствие нескольких зубов и в результате этого невозможность тщательно пережевывать пищу, снижение аппетита, употребление в основном протертых, мягких продуктов.
С возрастом нарастает ослабление мышц брюшины, тазового дна и диафрагмы. В связи с этим развивается венозный застой, атония кишечника
Расслабленная мускулатура живота не может поддерживать необходимое внутрибрюшное давление, которое очень важно для корректной работы пищеварительной системы.
Наличие хронических заболеваний требует регулярной лекарственной поддержки и терапии, а многие лекарства имеют побочное действие в виде запора. Так, к задержке стула приводит прием антидепрессантов, препаратов для нормализации сердечного ритма и артериального давления, антибиотиков и пр.
При появлении любых нарушений, связанных с пищеварением, следует обратиться к врачу. Он назначит лечение, необходимое в пожилом возрасте.
Признаки отторжения имплантата молочной железы
Отек
Первый признак возможного отторжения импланта – отек, который не проходит дольше 3 недель после маммопластики. Состояние свидетельствует о плохом заживлении тканей.
Серома
Острое отторжение имплантата может проявлятьсяв раннем послеоперационном периоде в виде серомы: между тканями молочной железы скапливается жидкость. Грудь при этом увеличивается, молочные железы выглядят несимметричными. При пальпации может ощущаться перекатывающаяся жидкость.
При своевременном обращении врач удаляет серозную жидкость под контролем УЗИ с помощью шприца.
Гематома
Еще один симптом возможного отторжения грудного импланта – гематома. Ее развитие возможно из-за кровоточивости сосуда. Сосуд может кровоточить из-за того, что в ходе операции хирург некачественно выполнил коагуляцию.
Другая причина – сосудистое кровотечение открылось после операции и наложения швов из-за травмирования сосудистой стенки (поэтому плохая свертываемость – противопоказание к маммопластике, обязанность хирурга его выявить, а задача пациентки – не скрывать).
Для устранения проблемы необходимо сделать прокол и очистить молочную железу от клеток гематомы.
Гнойная инфекция
Возникает из-за врачебных ошибок, несоблюдения пациенткой рекомендаций врача либо как непредсказуемая индивидуальная реакция организма.
Лечение – хирургическое: нагноение удаляют, ткани промывают, дренируют, назначают антибиотики. При неэффективности этих мер имплантат удаляют.
Некроз
Омертвение тканей округ имплантата может развиться из-за несоблюдения пациенткой врачебных рекомендаций – курения, раннего приема антикоагулянтов и т. п.
Лечение – только хирургическое.
Рубцевание тканей
Инфекционные заболевания в раннем послеоперационном периоде могут замедлить заживление тканей и спровоцировать формирование рубцов. Поэтому склонность к образованию келоидов – противопоказание к маммопластике; обязанность хирурга ее выявить, а задача пациентки – не скрывать.
Требует системного лечения. Результат не гарантирован.
Разрыв имплантата
Разрыв имплантата вызывает его отторжение из-за вытекания жидкости. Возможен при использовании дешевых несертифицированных имплантатов сомнительных производителей. Представляет угрозу для жизни пациентки и требует немедленного удаления.
Миграция имплантата
Чаще вызвана неправильно подобранным размером, низким качеством и гладкостью имплантата либо его неверной постановкой. Иногда возникает из-за раннего отказа от компрессионного белья, сна на спине и занятий спортом.
Решение проблемы – повторная операция.
Развитие системных заболеваний
Развитие в отсроченном послеоперационном периоде сахарного диабета, болезней щитовидной железы, крови и онкологических патологий теоретически может стать причиной отторжения имплантата.