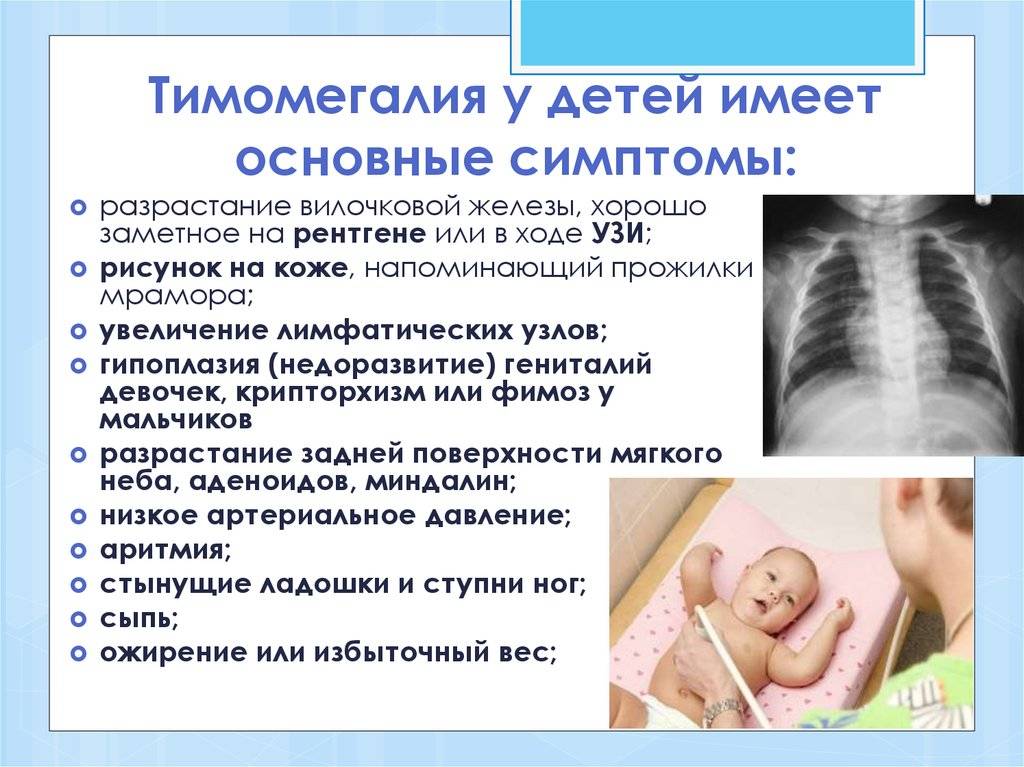
Диагностика заболевания
Последующая компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) позволяет врачу определить, где именно расположена опухоль. Врач может увидеть на этих изображениях, насколько она велика. Также обследования помогают выявить вторичные опухоли – метастазы.
Гистологическое исследование образца ткани может определить доброкачественность или злокачественность новообразования. Если есть подозрение на злокачественную тимому, гистологическое исследование подтверждает диагноз. Однако из-за расположения тимуса иногда бывает трудно получить образец ткани. Обычно это происходит только в контексте терапии, при которой врач удаляет опухоль при операции.

Новые диагностические методы, такие как позитронно-эмиссионная томография (ПЭТ), могут помочь в выявлении специфических новообразований. ПЭТ продемонстрировала в исследованиях способность дифференцировать доброкачественные тимомегалии от злокачественных тимом.
Диагностика заболевания проводится специалистом – детским иммунологом, эндокринологом, а также включает несколько этапов:
- Анамнестический;
- Инструментальный;
- Лабораторный.
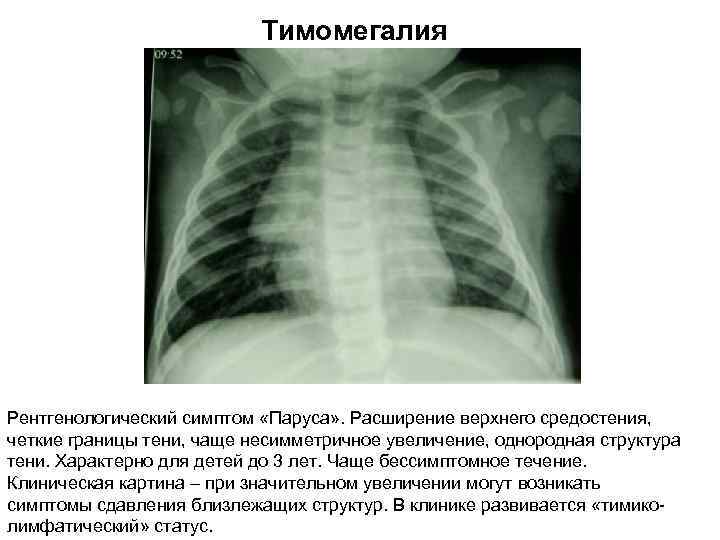
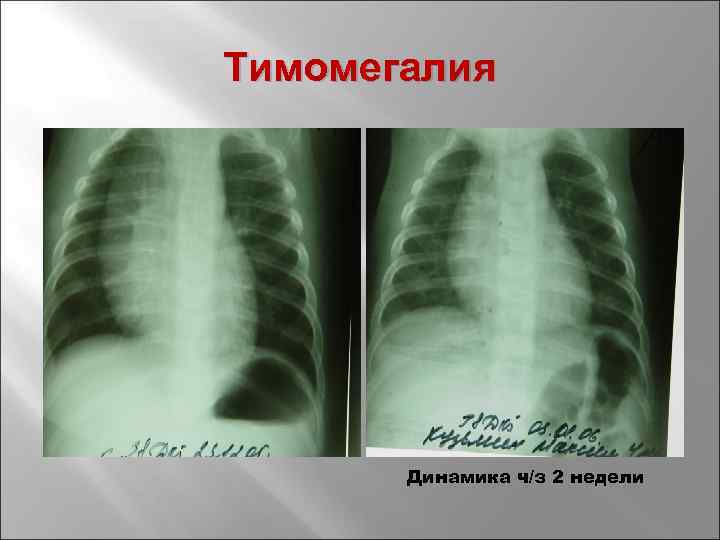
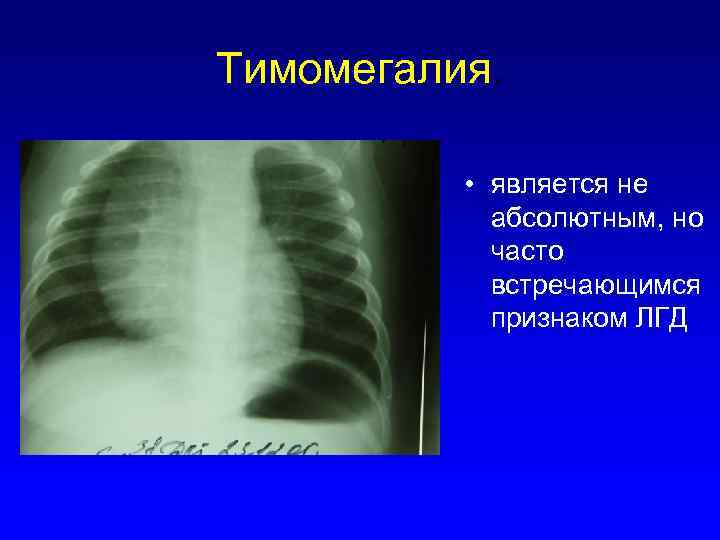
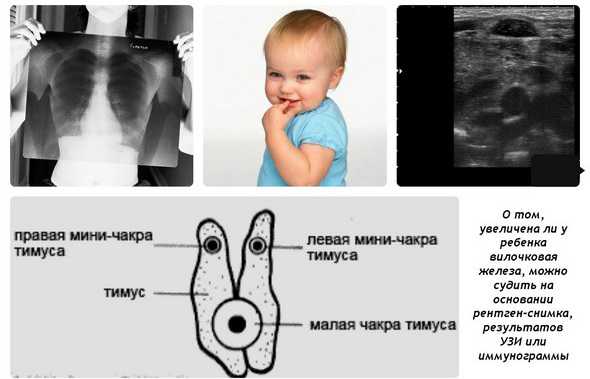
При оценке и анализе заболевания необходимо обращаться внимание на перенесенные ранее болезни, данные конституции, анамнез. Проводится инструментальное обследование – рентген грудной клетки, УЗИ органов, надпочечников. Если заболевание носит первую форму (степень), то тень тимуса занимает половину грудной клетки, при второй степени – от половины до ¾, а в случае третьей степени – более ¾
Благодаря проведению УЗИ тимуса, можно определить массу органа и его объем, а также составить более четкое представление о степени заболевания
Если заболевание носит первую форму (степень), то тень тимуса занимает половину грудной клетки, при второй степени – от половины до ¾, а в случае третьей степени – более ¾. Благодаря проведению УЗИ тимуса, можно определить массу органа и его объем, а также составить более четкое представление о степени заболевания.
При наличии заболевания есть определенные показатели, которые характеризуются снижением субпопуляции Т-лимфоцитов, а также резким уменьшением количества клеток.
Одними из самых объективных методов распознавания тимомегалии считаются исследования с помощью рентгенодиагностики и УЗИ. Осмотр, пальпация и перкуссия применяются на первоначальном этапе постановки диагноза. Немаловажным фактором при этом является опыт врача.
Исследования, проведенные учеными, выявили предельные нормы веса и объема тимуса, выход за пределы которых, является проявлением тимомегалии. Наиболее точно данные показания устанавливаются с помощью УЗИ, во время которого предметом исследования является вилочная железа, органы брюшной полости и надпочечники. Проведенное УЗИ тимуса определяет степень заболевания.
При этом проводятся лабораторные исследования крови на превышение нормы Т-лимфоцитов, гормонов, назначается кардиограмма.
Тимомегалию чаще диагностируют у детей до года – до 34% случаев. Еще 12% приходятся на детей от года до 6 лет. К 7 годам тимус у детей значительно уменьшается в размерах, в связи с чем, тимомегалию ставят лишь у 2% маленьких пациентов.
Если родители заметили хоть один из симптомов болезни, необходимо обратиться за консультацией к педиатру. Он, в свою очередь, даст направление к эндокринологу и рентгенологу. Поставить точный диагноз можно только полного медицинского обследования, которое включает в себя следующие этапы:
- Визуальный осмотр пациента. Врач делает первичные выводы на основе данных о размерах шеи и грудной клетки. Также в этот этап входит пальпация вилочковой железы и осмотр кожных покровов.
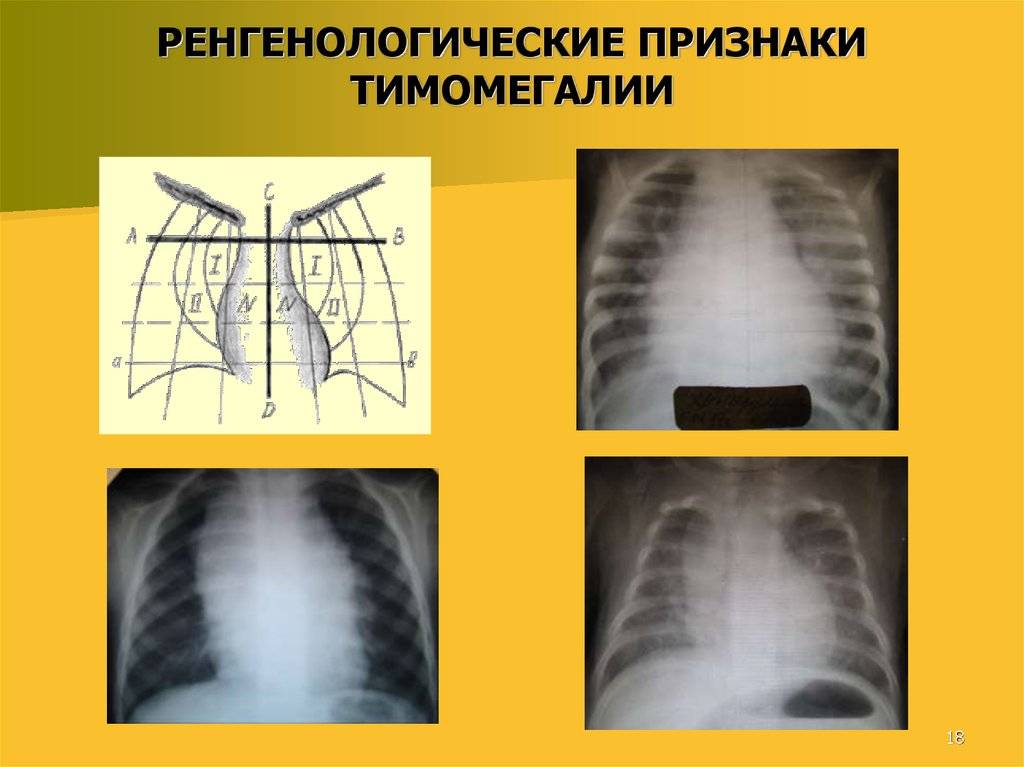
- Рентгенограмма. Данное исследование позволяет получить информацию о размерах и массе тимуса, а также рассчитать ККТИ. На базе этих параметров специалист выявляет степень тимомегалии.
- Ультразвуковое обследование. Медик проводит УЗИ вилочковой железы, брюшной полости и надпочечников.
- Иммунограмма, лабораторные исследования крови и мочи. Проводится для определения уровня главных клеток иммунитета и количества гормонов, которые вырабатывает тимус.
На основе полученных в ходе обследования данных, врач ставит диагноз и выявляет стадию увеличения вилочковой железы. После этого назначают действенную терапию, опираясь на особенности детского организма и хронические или врожденные патологии.
Диагностика тимомы
Заподозрить наличие опухоли можно по характерным клиническим симптомам, после чего пациент направляется на диагностические исследования. Рентген грудной клетки является неспецифическим методом диагностики и позволяет только увидеть расширение тени средостения.
 Компьютерная томография с контрастированием — более информативный метод. Он позволяет получить информацию о наличии новообразования, определить его злокачественность, и даже дифференцировать его природу — отличить тимому от лимфомы и др. МРТ не является рутинным методом диагностики тимом, но может использоваться по показаниям, например, при наличии у пациента аллергии на йодсодержащий контраст, применяемый при КТ.
Компьютерная томография с контрастированием — более информативный метод. Он позволяет получить информацию о наличии новообразования, определить его злокачественность, и даже дифференцировать его природу — отличить тимому от лимфомы и др. МРТ не является рутинным методом диагностики тимом, но может использоваться по показаниям, например, при наличии у пациента аллергии на йодсодержащий контраст, применяемый при КТ.
Окончательный диагноз выставляется после морфологического изучения опухолевой ткани. Как правило, ее получают после радикальной операции. Если это невозможно, рассматривают вариант проведения биопсии. Для этого может использоваться толстоигольная или хирургическая биопсия, которая проводится во время лапароскопических операций. Морфологическая верификация необходима для подбора оптимального метода лечения.
Прогноз и осложнения
В 90% случаев заболевание исчезает по мере взросления пациента. После 6-летнего возраста тимус начинает постепенно исчезать и заменяться жировой тканью. Тем не менее, если проблеме не уделять должного внимания, есть риск таких осложнений:
- хронические воспалительные болезни дыхательной и пищеварительной систем;
- аллергия;
- недостаточная работа коры надпочечников (это грозит целым рядом нарушений, вплоть до почечной недостаточности и смерти);
- задержка в развитии;
- проблемы с дыханием (вследствие того, что увеличенная вилочковая железа сдавливает легкие и трахею).
По этим причинам больные дети должны постоянно посещать иммунолога и педиатра, а также проходить обследование
Во избежание осложнений очень важно оградить грудничка от простуд, переохлаждений, контакта с вирусами и бактериями, ведь у таких деток сопротивляемость организма значительно снижена
Тимомегалия у детей
Детская тимомегалия – это увеличение вилочковой железы у детей. Такое состояние довольно нередко диагностируют у детей в раннем возрасте, особенно часто встречается тимомегалия у детей до года. Вилочковая железа находится в переднем верхнем отделе грудины. В детстве она состоит из двух отделов – грудного и шейного, и достигает края языка. Другое название вилочковой железы – «железа детства». Причинами ее увеличения могут быть как эндогенные или экзогенные факторы, так и их комбинация. На сегодняшний день медики признают как влияние наследственности (это подтверждается наличием определенных генов), так и влияние патологий беременности, инфекционных заболеваний матери, поздних беременностей, нефропатии.
Тимомегалия у детей: симптомы
Основные симптомы тимомегалии у детей таковы:
- увеличение размера лимфатических узлов;
- увеличение аденоидов, миндалин, ткани задней поверхности ротоглотки;
- увеличение тимуса хорошо видно на рентгеновском снимке;
- гипотония;
- аритмия;
- появление «мраморного» рисунка на коже;
- холодные руки и ноги, гипергидроз;
- лишний вес, ожирение;
- у девочек гипоплазия половых органов, у мальчиков фимоз или крипторхизм;
Симптомы тимомегалии у детей до года:
- при рождении ребенок имеет большой вес;
- резкие смены веса (легко набирает и сбрасывает вес);
- на груди просматривается венозная сеточка;
- бледность;
- при напряжении (к примеру, плаче) цианоз;
- кашель (без простудных заболеваний), усиливающийся в положении лежа;
- повышение температуры до субфебрильной, потливость (без простудных заболеваний);
- аритмия;
- частые срыгивания.
У детей с тимомегалией чаще наблюдаются респираторные вирусные и инфекционные заболевания, пониженные иммунитет.
Тимомегалия у детей: лечение
Лечение определяется индивидуально, в зависимости от выраженности заболевания и общего состояния иммунитета и здоровья ребенка.
Прежде всего, необходимо соблюдать гипоаллергенную диету. Детям с тимомегалией 3-й степени обычно отменяют на полгода вакцинацию (кроме прививок полиомиелита).
Медикаментозное лечение тимомегалии у детей назначается во время приступов либо же в случае серьезных нарушений здоровья. В пиковый период болезни применяют 5-дневный курс глюкокортикоидов.
При подготовке к оперативному вмешательству детям до 3-х лет назначают преднизолон или гидрокортизон (по индивидуальной схеме). В период подготовки к операции и во время реабилитации после нее обязательным является контроль артериального давления у ребенка.
В рационе детей с этим расстройством должно быть достаточно продуктов с высоким содержанием витамина С (отвары шиповника, болгарский перец, облепиха, лимон, смородина, петрушка и т.д.).
Для стимулирования коры надпочечников детям с тимомегалией назначают глицирам. Также часто применяются иммуномодуляторы и адаптогены, к примеру, элеутерококк, лимонник китайский или женьшень (как правило, курс повторяют каждые 3-4 месяца).
Для лечения тимомегалии у детей категорически запрещено использовать аспирин – он может спровоцировать развитие аспириновой астмы
Раз в полгода проводят курс лечения этимизолом, глицерамом. Обычно диспансеризация и лечение проводятся после достижения ребенком 6-летнего возраста.
Родители должны обратить особое внимание на профилактику респираторных вирусных и инфекционных заболеваний, так как при тимомегалии риск их возникновения значительно повышается. Полезно также применение физиотерапевтических процедур и натуральных стимулирующих средств (отваров и настоев лекарственных растений по отдельности или в сборах). Полезно также применение физиотерапевтических процедур и натуральных стимулирующих средств (отваров и настоев лекарственных растений по отдельности или в сборах)
Полезно также применение физиотерапевтических процедур и натуральных стимулирующих средств (отваров и настоев лекарственных растений по отдельности или в сборах).
Обычно симптомы тимомегалии у детей наблюдаются до 3-6 лет. После этого они или исчезают, или же перерождаются в другие заболевания
Именно для предупреждения развития новых болезней так важно своевременно и правильно назначить лечение и тщательно выполнять все указания педиатра
Как вылечить тимомегалию у детей
Тимомегалия у детей – это патологическое состояние, характеризующееся разрастанием вилочковой железы (тимуса) – важного органа иммунной системы. Диагностируется преимущественно в грудничковом возрасте, у детей старше 6 лет выявляется в редких случаях. Болезнь встречается у представителей обоих полов, но чаще подвержены патологии мальчики
Болезнь встречается у представителей обоих полов, но чаще подвержены патологии мальчики.

Что провоцирует развитие тимомегалии у детей и какие методы лечения применяются?
Причины тимомегалии у детей
Спровоцировать развитие патологии могут различные факторы: наследственная предрасположенность, патологии внутриутробного развития или инфекционное поражение женщины во время беременности. Повышает риск возникновения заболевания зрелый возраст беременной, сильный токсикоз, нефропатия, наличие резус-конфликта матери и ребенка.
Тимомегалия диагностируется у детей, которые подвергались воздействию алкоголя, лекарственных препаратов и рентгеновскому облучению, находясь в утробе женщины. К провоцирующим факторам относятся патологии родов: гипоксия, недошенность, родовые травмы.
Признаки тимомегалии у детей
Заподозрить тимомегалию у новорожденных малышей позволяют следующие симптомы: большой вес ребенка, бледность кожных покровов и ярко выраженный венозный рисунок в области груди. У детей до года наблюдаются резкие изменения веса, посинение кожных покровов во время плача, нарушение сердечного ритма, повышенная потливость и частые срыгивания. Достаточно часто родители отмечают кашель без других признаков простуды, а также субфебрильную температуру.
У детей постарше сохраняются основные признаки и появляются новые. В области груди на коже четко проступает венозные рисунок, увеличиваются лимфатические узлы, проявляется дефицит или избыток веса. У девочек может диагностироваться недоразвитость половых органов, а у мальчиков выявляется фимоз или крипторхизм.
Больные тимомегалией чаще подвержены вирусным, бактериальным и простудным заболеваниям. Это обусловлено нарушением работы иммунной системы. У детей с тимомегалией чаще диагностируются аллергические реакции, проявляются эндокринные болезни. Кроме того, они склонны к развитию онкологических заболеваний.
Дети с тимомегалией подвержены нарушениям сердечного ритма, высокому артериальному давлению и появлению сыпи. После достижения шестилетнего возраста симптомы становятся смазанными, зачастую болезнь проходит или переходит в другие, более серьезные патологии.
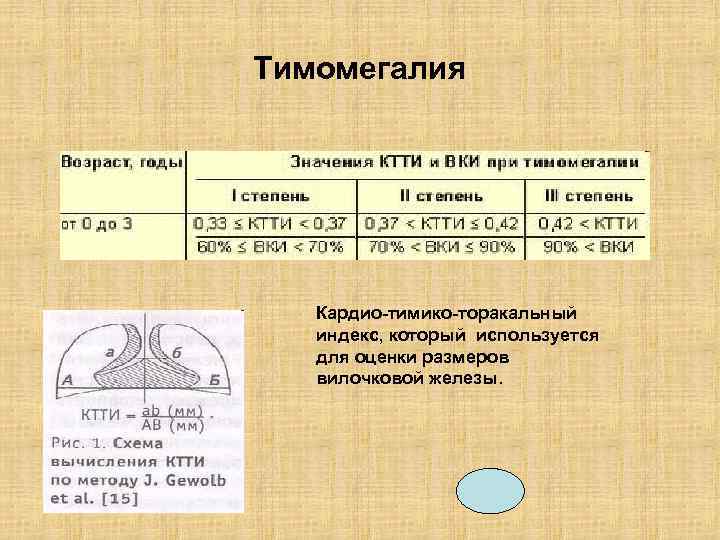
Выделяют 3 степени заболевания согласно кардиотимикоторакальному индексу:
- I степень – КТТИ 0,33-037.
- II степень – КТТИ 0,98-0,42.
- III степень – КТТИ свыше 0,43.
Лечение тимомегалии у детей
Для диагностики тимомегалии проводятся лабораторные тесты, УЗИ и рентгенологическое исследование. Обязательно требуется консультация педиатра, эндокринолога и иммунолога.
После проведения диагностики специалист назначает лечение, которое в каждом конкретном случае подбирается индивидуально
Новорожденным малышам важно обеспечить должный уход и грудное вскармливание, а также ограничить контакт с больными людьми
Детям от года рекомендуется правильное питание, обогащенное витаминами и минералами. Дополнительно назначается лекарственная симптоматическая терапия, а также биостимуляторы (экстракт женьшеня, глицирам, лимонник и электроукокк). Прием стимуляторов иммунной системы проводится курсами, которые повторяются спустя 2-3 месяца.
При заболевании первой и второй степени особые лечебные процедуры не назначаются
Ребенку важно обеспечить здоровое полноценное питание, грамотный распорядок дня и поддержание здоровья. Малыш ставится на учет у иммунолога и его состояние постоянно контролируется специалистом

Детям с тимомегалией 3 степени противопоказано проводить вакцинацию. Также запрещено давать аспирин из-за повышенного риска развития негативных последствий. В случае развития тимусо-надпочечниковой недостаточности назначается преднизолон, калий, сердечные гликозиды и инфузионные растворы.
Особое внимание следует уделять профилактике ОРВИ, ОРЗ, других патологий
Важно проводить регулярный профилактический осмотр врачом до достижения ребенком 6 лет
Тимомегалия – патология детей младшего возраста, которая проявляется снижением иммунитета и в более взрослом возрасте может привести к серьезным заболеваниям. Диагностикой и лечением занимается иммунолог. Чтобы ускорить выздоровление малыша и обеспечить ему полноценную жизнь соблюдайте все рекомендации врача.
Лечение тимомегалии у детей
Для диагностики тимомегалии проводятся лабораторные тесты, УЗИ и рентгенологическое исследование. Обязательно требуется консультация педиатра, эндокринолога и иммунолога.
После проведения диагностики специалист назначает лечение, которое в каждом конкретном случае подбирается индивидуально
Новорожденным малышам важно обеспечить должный уход и грудное вскармливание, а также ограничить контакт с больными людьми
Детям от года рекомендуется правильное питание, обогащенное витаминами и минералами. Дополнительно назначается лекарственная симптоматическая терапия, а также биостимуляторы (экстракт женьшеня, глицирам, лимонник и электроукокк). Прием стимуляторов иммунной системы проводится курсами, которые повторяются спустя 2-3 месяца.
При заболевании первой и второй степени особые лечебные процедуры не назначаются
Ребенку важно обеспечить здоровое полноценное питание, грамотный распорядок дня и поддержание здоровья. Малыш ставится на учет у иммунолога и его состояние постоянно контролируется специалистом. Детям с тимомегалией 3 степени противопоказано проводить вакцинацию
Также запрещено давать аспирин из-за повышенного риска развития негативных последствий. В случае развития тимусо-надпочечниковой недостаточности назначается преднизолон, калий, сердечные гликозиды и инфузионные растворы
Детям с тимомегалией 3 степени противопоказано проводить вакцинацию. Также запрещено давать аспирин из-за повышенного риска развития негативных последствий. В случае развития тимусо-надпочечниковой недостаточности назначается преднизолон, калий, сердечные гликозиды и инфузионные растворы.
Особое внимание следует уделять профилактике ОРВИ, ОРЗ, других патологий
Важно проводить регулярный профилактический осмотр врачом до достижения ребенком 6 лет
Тимомегалия – патология детей младшего возраста, которая проявляется снижением иммунитета и в более взрослом возрасте может привести к серьезным заболеваниям. Диагностикой и лечением занимается иммунолог. Чтобы ускорить выздоровление малыша и обеспечить ему полноценную жизнь соблюдайте все рекомендации врача.
Лечение тимомы
Лечение доброкачественной тимомы и злокачественной тимомы 1-2 стадии подразумевает хирургическое удаление вилочковой железы. Операция может быть выполнена в следующем объеме:
- Тотальное удаление тимуса вместе с окружающей жировой клетчаткой и лимфатическими узлами.
- Расширенное удаление тимуса — помимо вышеперечисленного объема, проводится еще резекция плевры и полное удаление переднестернальной жировой клетчатки.
При местно-распространенных злокачественных тимомах есть вероятность невозможности проведения радикального вмешательства, поэтому лечение рекомендуют начинать с адъювантной терапии. Обычно используется индукционная химиолучевая терапия с препаратами: циклофосфамидом, доксорубицином и цисплатином.
Объем операции будет зависеть от того, какие органы вовлечены в процесс. Может потребоваться резекция легочной ткани, перикарда, протезирование крупных кровеносных сосудов. Такие операции проводятся только на базе специализированных центров, в которых созданы условия для обширных вмешательств на органах грудной клетки. Для уменьшения развития рецидивов проводят послеоперационную лучевую терапию. При неоперабельных опухолях, ключевым методом лечения является химиолучевая терапия.
Диагностика
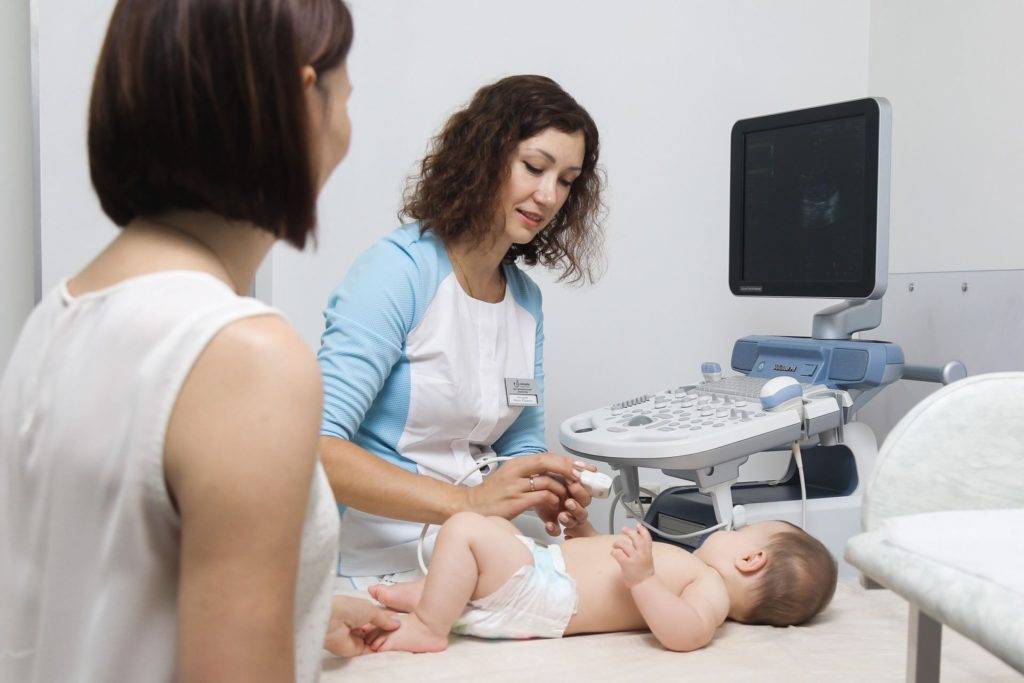
Ультразвуковое исследование у детей проводится с целью оценки массы и объема тимуса для выявления патологии
При подозрении на развитие тимомегалии ребенок направляется на комплексное обследование с прохождением консультации следующих специалистов:
Обследование включает в себя три этапа:
Клинико-анамнестический, в ходе которого специалист собирает у матери ребенка анамнез, принимая во внимание данные о беременности и родах, о перенесенных малышом заболеваниях. Врач оценивает конституциональные данные ребенка
Инструментальный метод
Является основой современной диагностики. Лабораторные исследования. Позволяют оценить степень развития патологии.
Инструментальные исследования предполагают проведение целого ряда процедур:
- Рентгенография. Выполняется рентген грудной клетки в прямой проекции, позволяющий определить расположение тени вилочковой железы. В норме она должна находиться за тенью сосудистого пучка и сердца.
- УЗИ. Данная методика проводится для оценки массы и объема органа. Таким образом специалистам удается оценить степень выраженности патологии.
- Отдельно выполняется УЗИ органов брюшной полости. Необходимо при подозрении на развитие сопутствующих патологий надпочечников.
Лабораторные исследования предполагают сдачу общего анализа крови. Опираясь на результаты обследования, врач получает развернутую картину заболевания и может проследить процесс влияния патологии на организм пациента.
Причины развития тимомегалии
Причины разнообразны и во многом относятся ещё к периоду беременности матери. Врачи делят все причины развития тимомегалии на две группы, которые также могут комбинироваться между собой.
Эндогенные (возникающие внутри самого организма)
- Недоношенность и незрелость ребёнка при рождении.
- Долгий безводный период родов или длительный период прохождения ребёнка по родовым путям, в связи с чем у новорождённого возникает длительный недостаток кислорода.
- Травмы ребёнка в процессе рождения (родовые травмы).
- Нарушения дыхательной системы у малыша (врождённые и приобретенные заболевания дыхательной системы, а также длительное нахождение ребёнка на искусственной вентиляции легких).
- Наличие у грудного ребёнка длительно (более 3 недель) не проходящей и интенсивной желтухи.
- Перенесённые ребёнком ранее тяжёлые бактериальные инфекции.
- Врождённые нарушения лимфатической и эндокринной системы (лимфатико-гипопластический диатез).
- Нарушения предыдущих беременностей матери (выкидыши, аборты).
- Поздняя беременность матери (после 40-45 лет).
- Токсикозы во время беременности (преэклампсия, эклампсия).
- Наличие резус-конфликта (положительный резус-фактор крови у ребёнка и отрицательный у матери).
- Наличие инфекций у мамы до или во время беременности.
Экзогенные (возникающие вне организма)
Неблагоприятное воздействие внешней среды на мать во время беременности или ребёнка после рождения (длительное воздействие высокой или низкой температуры, повышенного или пониженного барометрического давления, ионизирующее излучение, попадание в организм едких и токсичных веществ, в том числе курение и употребление алкоголя матерью). По результатам многих научных исследований подтверждён факт генетической обусловленности тимомегалии. Данная патология тимуса связана с HLA-антигенами В15; 18; 27, которые выявляли при генетическом исследовании у лиц с тимомегалией.
Роль тимуса в жизни ребёнка
До рождения и в детстве тимус ответственен за производство плюс созревание Т-лимфоцитов, защищающих организм от определенных угроз, включая вирусы, бактерии. Тимус является крупнейшим лимфоидным органом у новорожденных, так как активнее других тканей продуцирует лимфоциты. Железа выступает «первой скрипкой» в развитии и улучшении иммунной системы ребенка.
Тимус производит и секретирует тимозин – гормон, необходимый для выработки Т-клеток. После «созревания» в железе они поступают в кровь и мигрируют в лимфоузлы и селезенку, где помогают иммунной системе бороться с болезнью.
В некоторых случаях функции вилочковой железы снижены, что ослабляет иммунную систему, увеличивая склонность к инфекциям и аллергии. Ребенок страдает затяжными ОРВИ, патология легко переходит в хроническую. Недостаток Т-лимфоцитов в организме может привести к иммунодефицитным заболеваниям, характеризующимися сильной потливостью, отечностью и/или болезненностью горла, припухлостью лимфатических узлов, депрессией.
Недоедание и дефицит белка в раннем возрасте обусловливает медленный или ограниченный рост тимуса, «подрывая» тем самым нормальное функционирование лимфоцитов
Вот почему важно сбалансированное питание с достаточным количеством белка
Патология тимуса
Основные виды патологии тимуса:
- Аплазия – отсутствие или недоразвитие вилочковой железы
- Гипо- и дисплазия – недоразвитие тимуса
- Акцидентальная инволюция – уменьшение вилочковой железы, под влиянием гормонального дисбаланса, стресса, инфекции
- Атрофия – уменьшение, замещение железистой ткани соединительной, прекращение функционирования
- Тимомегалия – увеличение массы и объема паренхимы вилочковой железы выше возрастной нормы при сохранении ее нормального строения
- Гиперплазия – увеличение железистой ткани, с нарушением выработки иммунных клеток и функционирования тимуса.
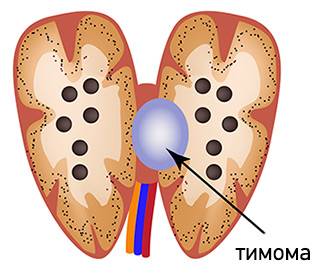
- Тимома – опухоль вилочковой железы.
- Киста тимуса – жидкостное образование вилочковой железы.
- Патология тимуса (вилочковой железы) может вызывать: развитие ряда иммунодефицитных синдромов, аутоиммунных заболеваний и некоторых эндокринных нарушений.
Виды тимомы
Единой классификации тимом на сегодняшний день нет, ввиду большого разнообразия опухолей, развивающихся в вилочковой железе. В 1999 году ВОЗ предложила морфологическую классификацию, в основе которой лежит соотношение лимфоцитарных и эпителиальных клеток. По этой классификации выделяют 6 видов опухоли:
- Тимома типа А — опухолевая ткань представлена дифференцированными клетками без признаков атипии, практически всегда отграничена от окружающих тканей капсулой. Клетки веретенообразные или овальные. Это благоприятный, доброкачественный вариант тимомы, 15-летняя выживаемость при которой составляет 100%.
- Тимома типа АВ морфологически схожа с типом А, но имеются единичные очаги патологических лимфоцитов.
- Тимома типа В — в опухолевой ткани преобладают дендритные и эпителиоидные клетки. Тип В будет разделяться в зависимости от соотношения эпителиальных и лимфоидных клеток, а также от выраженности их атипизма.
- Тимома типа В1 (преимущественно кортикальный тип). По структуре напоминает кортикальный слой вилочковой железы, очаговыми вкраплениями медуллярных клеток.
- Тимома типа В2 (кортикальный тип). В ткани опухоли имеются эпителиальные клетки с признаками атипии и везикулами в ядре.
- Тимома типа В 3 (эпителиальный тип). Опухоль представлена атипичными эпителиальными клетками. Некоторые авторы расценивают ее как высокодифференцированный рак вилочковой железы.
- Тимома типа С — рак тимуса. Представлен разнообразными гистологическими типами рака — светлоклеточный, плоскоклеточный, веретеноклеточный и др. Склонен к агрессивному течению, прорастает в соседние органы, дает метастазы в печень, кости и лимфатические узлы.
Тимомы типа А, АВ и В1 относят к доброкачественным новообразованиям тимуса, тип В2 и В3 — это злокачественные тимомы с относительно благоприятным течением, когда при своевременном обращении возможно полное излечение и 20-летняя продолжительность жизни составляет 40-60%. Тип С называют карциномой тимуса 2-го типа. Как мы уже говорили, это агрессивная опухоль, склонная к быстрому росту и метастазированию.