Кожные болезни
- Экзема – кожное заболевание, имеющее аллергическую природу, проявляющееся сыпью и корками. Пораженные участки чешутся, болят и шелушатся. Болезнь провоцируется травмами, аллергией, стрессом, авитаминозом, иммунными нарушениями, гормональными сбоями.
- Гранулы Фордайса – светлые прыщики, образующиеся при закупорке сальных желез. Они не вызывают осложнений, не заразны и не причиняют вреда, являясь чисто косметической проблемой. В редких случаях может возникать зуд, который легко снимается противозудными препаратами.
- Кератома – доброкачественная опухоль кожи, часто встречающаяся у женщин старшего возраста. Выглядит как возвышение или пятно коричневого, сероватого или желтоватого цвета с неровными краями. Новообразование не вызывает боли и не опасно.
- Папилломавирусная инфекция. В околососковой зоне могут обнаруживаться папилломы – кожные образования, которые часто называют «висячими родинками». Эти наросты травмируются нижним бельем и болят. Во время беременности папилломы часто увеличиваются в размерах и занимают здоровые участки кожи. В период лактации они повреждаются, кровоточат, болят, травмируются и инфицируются. Поэтому от папиллом в области соска нужно избавляться — их удаляют.
Диагностика и лечение
Врач на основании истории заболевания, изучения симптомов и физикального обследования назначает план обследования, который включает как инструментальные, так и лабораторные методы обследования.
Для лечения онемения, прежде всего, необходимо выяснить причину этого симптома. Если онемение связано с нарушением кровообращения, диабетом или рассеянным склерозом проводится лечение основного заболевания, как с помощью консервативных методов лечения, так и оперативным методом (например, при сосудистых заболеваниях). При ортопедических проблемах, например грыжи диска, остеохондроз лечение также может быть также как консервативным, так и оперативным (например, когда необходимо провести декомпрессию нервного корешка).
Симптомы постхолецистэктомического синдрома
По своей сути ПХЭС является следствием операции по резекции (удалению) желчного пузыря. Это значит, что после
резекции у пациента могут проявиться неприятные симптомы, такие, как:
- диспепсия или нарушение нормальной деятельности желудка, проявляющееся в виде горечи во рту, тошноты, вздутия
живота и расстройства кишечника; - боль в правом подреберье с переходом в правую ключицу или плечо. Интенсивность боли может быть разной, от
невыраженной ноющей до острой жгучей; - общая слабость, бледность кожи (появляется на фоне плохого всасывания пищи и развивающегося витаминного
дефицита).
При ПХЭС возможны и другие симптомы, обусловленные обострившимися болезнями:
- обострение холангита – воспаления желчных протоков – выражается в длительно сохраняющейся температуре в пределах
37,1—38,0 °C; - Холестаз (застой желчи в ткани печени) может давать выраженную желтуху2.
Заразность болезни
Теоретически можно говорить о том, что воспаление легких – заразное заболевание, так как оно вызывается бактериями и вирусами. Однако практически невозможно заболеть им просто находясь рядом с человеком, которому уже поставлен этот диагноз.
Во-первых, заболевание вызывается микроорганизмами, постоянно находящимися во внешней среде, и с которыми люди так или иначе контактируют в повседневной жизни. Для того чтобы при этом человек заболел, должны присутствовать и другие факторы – ослабленный иммунитет, нахождение в закрытых непроветриваемых помещениях, вредные привычки, плохое питание.
Во-вторых, микробы, вызвавшие воспаление легких у одного человека, не обязательно спровоцируют его же у другого. При контакте с больным можно заболеть другим респираторным заболеванием, например бронхитом или ОРВИ.
В-третьих, заразность микробов наиболее высока, когда они находятся в верхних дыхательных путях и выделяются при незначительном кашле, чихании. Воспалительный процесс в легких развивается при преодолении возбудителями первичной защиты и наличии сопутствующих факторов, вирулентность бактерий и вирусов при этом снижается.
Таким образом, больные с воспалением легких не представляют большей опасности для окружающих, чем пациенты с обычным респираторным заболеванием. Их не помещают в инфекционные стационары или отдельные боксы, за некоторыми исключениями, например, в случае с ковидной пневмонией. Однако во всех ситуациях не стоит пренебрегать соблюдением разумных мер безопасности и ограничением контактов здоровых людей с больным.
Симптомы воспаления легких
Основные признаки типичной пневмонии, вызванной бактериями, – резкое повышение температуры, продуктивный кашель с обильным выделением мокроты, в которой часто появляется примесь гноя. Боль в грудной клетке присутствует при вовлечении в процесс одной или нескольких долей легких, при очаговом поражении болевого синдрома нет или он возникает очень редко. При массивной площади поражения присоединяется одышка.
Атипичный вариант заболевания характеризуется постепенным началом, кашель может быть сухим, без отделения мокроты. Присутствуют симптомы со стороны других органов: головная боль, боли в мышцах, боль и першение в горле, общая слабость. Начало атипичной пневмонии может протекать без температуры (часто такие случаи отмечаются при воспалении легких, вызванном covid-19), однако она, как правило, поднимается при развитии заболевания.
Обращаться к врачу следует при первых признаках заболевания – повышении температуры, кашле, ухудшении общего состояния. При обращении за медицинской помощью на первой стадии развития воспаления и правильном подборе терапии течение болезни будет легче, а риск развития осложнений – ниже.
Лечением пневмонии, если оно проходит в стационаре, занимается врач-пульмонолог. В поликлинике больные, как правило, обращаются к терапевту, который при необходимости направляет их к узким специалистам.
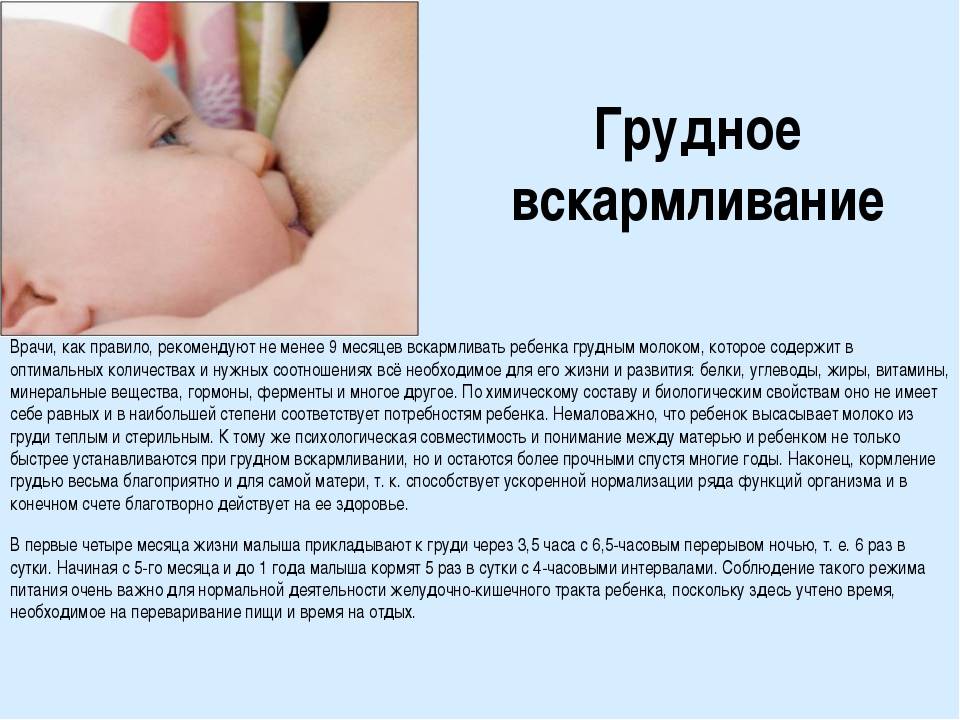
Как устроена околососковая область
Эта часть отличается от всей остальной женской груди более тонкой, чувствительной кожей, имеющей множество нервных окончаний. По степени чувствительности ее можно сравнить с половыми органами.
На ореоле имеется несколько возвышений, похожих на небольшие прыщики. Это железы Монтгомери, выделяющие специальную жидкость, не дающую пересыхать нежной коже. На соске открываются отверстия, называемые млечными порами. Через них выделяются молозиво и молоко.
Ореола может иметь разный цвет, зависящий от количества гормонов и пигмента в коже. Поэтому у некоторых женщин она достаточно светлая, а у других – темная. Цвет этой зоны может меняться в течение жизни – в молодости он более светлый, а к старости темнеет. Потемнение ареолы также наблюдается во время беременности.
Поэтому равномерное изменение оттенка этой области, а также наличие беловатых возвышений считается нормой. Но на соске и возле него могут появляться патологические очаги, имеющие различные причины.
Причины
Онемение может быть признаком широкого спектра заболеваний или состояний, при которых есть ограничение притока крови или повреждение нервов.
Временное онемение может быть связано с любой деятельностью, которая вызывает длительное давление на нерв (нервы), например, сидение со скрещенными ногами или езда на велосипеде на большие расстояния. Онемение может также возникать вследствие умеренной или серьезной ортопедической или сосудистой патологии, а также состояний и заболеваний, которые приводят к повреждению нервной системы. В некоторых случаях, онемение является симптомом опасного для жизни состояния, которое требует экстренной медицинской помощи.
Сердечно-сосудистые причины онемения
Онемение может быть вызвано нарушением (отсутствием) притока крови к определенной области из-за таких состояний, как:
- Артериовенозные мальформации
- Болезнь Бюргера
- Тромбоз глубоких вен (тромб в ногах может оторваться, что может приводить к легочной эмболии в легких, инфаркту, инсульту)
- Отморожения
- Заболевания периферических артерий (атеросклероз сосудов, при котором происходит сужение артериального русла).
- Синдром Рейно, при котором происходит стойкий спазм периферических сосудов и нарушается кровообращение в дистальных отделах конечностей. Спазм сосудов, как правило, провоцируется холодом или иногда стрессом.
Ортопедические причины онемения
Онемение может также возникать из-за наличия незначительных или серьезных ортопедических заболеваний, которые приводят к повреждению нервов:
- Хлыстовая травма шеи
- Переломы костей
- Синдром запястного канала
- Дегенеративные заболевания межпозвонкового диска
- Грыжа межпозвоночного диска
- Компрессия ущемление нерва
- Остеопороз
Неврологические причины онемения
Онемение в результате компрессии нерва или повреждение нервов может быть связано с такими заболеваниями, как:
- Алкоголизм
- Опухоли головного мозга
- Диабетическая нейропатия
- Энцефалит
- Отравление тяжелыми металлами, такими как отравление свинцом
- Гипотиреоз
- Рассеянный склероз
- Периферическая нейропатия
- Травма спинного мозга или опухоли
- Инсульт
- Системная красная волчанка
- Миелит
- Миелопатия
- Недостаток витамин В12
Онемения во время беременности
Беременные женщины сталкиваются со многими изменениями в организме, и онемение является одним из них. У некоторых беременных женщин развивается запястный туннельный синдром и, как полагают, это связано с задержкой воды в теле при беременности.
По мере развития плода происходит накопление жидкости в организме, ткани набухают, в том числе и в области запястья, возникает компрессия срединного нерва и развивается синдром запястного канала. Симптомы запястного туннельного синдрома более выражены в утренние часы, так как происходит накопление жидкости в организме в ночные часы. Как правило, синдром запястного канала беременных излечивается самостоятельно после родоразрешения.
Онемение у детей
Существует много причин, из-за которых дети могут испытывать онемение в различных частях тела. Нарушения питания, нехватка витаминов и минералов могут быть причиной онемения в нижних конечностях, это особенно характерно для нехватки для витаминов группы B. Спортивные травмы также могут быть причиной онемения
Поэтому, в детском возрасте необходимо внимание родителей к жалобам детей на онемение, которое длится более нескольких минут и может быть признаком повреждения связок, сухожилий или костных переломов. Нередко тревога в детском возрасте может быть источником онемения губ и лица
Как подготовиться к поездке
Профилактическое лечение остеоартроза в санатории требует подготовки. Накануне необходимо пройти обследование и получить заключение специалиста о состоянии суставов, опорно-двигательного аппарата, а также о наличии хронических болезней. При гипертонии, ишемической болезни сердца или сосудов головного мозга подбирайте санаторий из местных, чтобы избежать резкой смены климата.
Некоторые физиотерапевтические методы противопоказаны при доброкачественных новообразованиях – фибромах и миомах, поэтому о них тоже необходимо иметь информацию
Важно знать и о состоянии крови, ведь при некоторых патологиях кроветворных органов массаж, к примеру, противопоказан
В течение 2-3 недель до отъезда желательно подготовить организм морально и физически к новому режиму. Постарайтесь избегать в этот период авралов, стрессов, неотложных дел. По возможности откажитесь от вредных привычек, настройтесь на «новую волну» и ожидайте приятного времяпрепровождения.
Без результатов комплексного обследования отправляться на санаторно-курортное лечение не имеет смысла
Как правильно выбрать курорт для лечения заболеваний опорно-двигательного аппарата? Советы эксперта-курортолога:
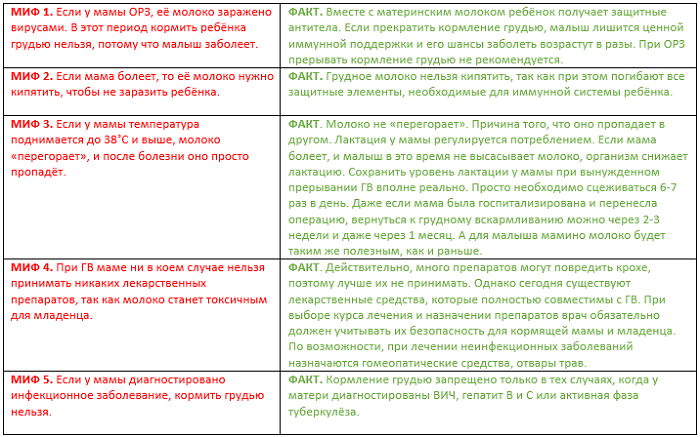
Инфекция
Инфицирование тканей околососковой зоны чаще всего вызывается микробами стафилококками и стрептококками. Микроорганизмы проникают внутрь железы несколькими способами:
- Через повреждения кожи и трещины сосков, возникающие в период грудного вскармливания.
- Через молочные поры и железы Монтгомери.
- С током крови. В этом случае микробы могут проникнуть в молочную железу из полости рта, носоглотки, дыхательных путей.
- Попавшие микроорганизмы вызывают воспалительный процесс, сопровождающийся болью и нагноением. Наблюдаются повышение температуры, увеличение лимфоузлов, отек железы, гнойные или кровянистые выделения.
Выделения, похожие на молоко или молозиво, – признак гормонального сбоя
Такое нарушение называется галактореей. При его возникновении появляется лактация у женщины давно, бросившей кормить, а иногда и у нерожавшей. Причины такого состояния:
- Нарушения функции органов, вырабатывающих гормоны (эндокринных). Такое состояние возникает при болезнях или опухолях гипофиза, щитовидной железы и надпочечников. Гормональный сбой приводит к выработке пролактина и молока.
- Синдром поликистозных яичников – гинекологическая патология, имеющая гормональную природу. Характеризуется образованием внутри яичника многочисленных кист, нарушающих работу органа и ведущих к гормональному дисбалансу.
- Заболевания внутренних половых органов. Поскольку вся репродуктивная система связана воедино, нарушение работы одних органов обязательно повлияет на другие. В результате могут возникать разнообразные нарушения, в том числе галакторея.
- Тяжёлые патологии печени и почек. В этом случае причиной гормонального сбоя становится нарушение основных функций организма.
- Прием некоторых препаратов – гормонов, лекарств, применяемых для лечения язвенной болезни, сердца, гипертонии.
- Синдром галактореи-аменореи. При этом нарушении выработка молока сопровождается отсутствием месячных, бесплодием, повышенным оволосением (гирсутизмом). Наблюдаются ухудшение зрения, появление мушек перед глазами, повышенная тревожность, быстрая утомляемость, боли в сердце, отечность.
Синдром встречается в основном у молодых девушек 20-35 лет. У заболевших пролактин начинает усиленно синтезироваться не только гипофизом, но и другими органами – почками, кожей, кишечником, тканями лёгких, слизистыми органов. Параллельно меняется концентрация других гормонов, что и вызывает многочисленные жалобы.