На какой срок стоит отложить введение продукта-аллергена?
Если вы убедились, что какой-то конкретный продукт вызывает у малыша сыпь, покраснения на коже, проблемы со стороны пищеварения или дыхания – нужно на время исключить его из рациона. Срок будет зависеть от тяжести проявлений. При легких проявлениях можно попробовать вернуть продукт-аллерген через пару месяцев. Если реакции не возникнет – значит все в порядке. Если же проявления были тяжелыми или на повторное введение продукта реакция повторилась – отложите знакомство с аллергенным продуктом как минимум на полгода, иногда по рекомендации врача требуется продление этой диеты до 12-18 месяцев. Возможно, этого времени будет достаточно, чтобы организм малыша достаточно окреп для принятия нового продукта, но иногда пищевая аллергия может остаться на всю жизнь.
Причины и виды
Запор у ребенка может быть одним из проявлений заболеваний, не связанных непосредственно с патологией желудочно-кишечного тракта (таких как рахит, гипотиреоз).
Однако в подавляющем большинстве случаев запор обусловлен проблемами с самим кишечником.
В процессе пищеварения стенки кишечника волнообразно сокращаются, проталкивая содержимое к выходному отверстию, — это явление называют перистальтикой или моторикой кишечника.
Возможны два основных варианта нарушения моторики кишечника:
Если стул ребенка очень редкий, сопровождается вздутием живота, при опорожнении кишечника объем каловых масс большой (как у взрослого) — можно предположить, что у него так называемый атонический запор. Атоническими называются запоры, связанные с недостаточной сократительной активностью кишечника. При этом у ребенка может долго отсутствовать позыв на дефекацию. Принудительные меры (длительное высаживание на горшок) обычно лишь усугубляют ситуацию и закрепляют негативное отношение ребенка к происходящему.
Плотный стул, состоящий из твердых гладких катышков (так называемый «овечий кал»), боли в животе, а порой и боли при дефекации свидетельствуют, как правило, о спастическом запоре. Спастические запоры у детей возникают вследствие спазмов (повышенной сократительной активности) кишечника.
В некоторых случаях стул выделяется в виде ленты или тонкой струйкой. В подобной ситуации ребенка следует проконсультировать у хирурга для исключения органической патологии прямой кишки (сужения, новообразования).
Лактазная недостаточность
Если у ребенка частый водянистый пенистый стул с кислым запахом, у него можно заподозрить непереносимость лактозы. Лактоза — это молочный сахар, составляющий около 99% всех углеводов любого молока, в том числе и женского. За расщепление лактозы отвечает специальный фермент — лактаза. Если по каким-то причинам активность этого фермента снижена (так называемая лактазная недостаточность), избыток непереваренной лактозы ведет к появлению поноса.
Самым простым и доступным исследованием при подозрении на непереносимость лактозы является определение количества углеводов в стуле.
Для правильного лечения необходим выяснить причину непереносимости, обязательно посоветовавшись с детским гастроэнтерологом и, возможно, аллергологом. Если ребенок получал грудное молоко, его не лишают этого полезного продукта. Как правило, рекомендуется сцедить около 1/4-1/3 объема одного кормления и в сцеженное молоко добавить препарат лактазу (фермент, расщепляющий лактозу). В начале кормления ребенку следует дать сцеженное молоко с лактазой, а затем докормить из груди. Дозировка фермента подбирается врачом индивидуально.
Если же ребенок находится на искусственном или смешанном вскармливании, то адаптированная молочная смесь либо заменяется низколактозной или безлактозной (о подборе лечебной смеси также лучше проконсультироваться с врачом), либо препарат лактазы добавляется в обычную молочную смесь и инкубируется некоторое время перед кормлением.
По мере взросления, у большинства детей активность фермента лактазы увеличивается, и симптомы непереносимости лактозы полностью исчезают.
Как узнать, что у малыша запор?
В норме у новорождённого малыша, находящегося на грудном вскармливании, кишечник очищается после каждого кормления (8–9 раз в сутки). Но у такого же младенца, питающегося искусственной смесью, стул бывает 1–4 раза в сутки. По мере взросления малыша частота его стула сокращается, а объём кала увеличивается4.
Но стоит помнить, что каждый малыш имеет свой собственный ритм очищения кишечника. Важнее всего общее состояние ребёнка. Если новорождённый спокоен, у него нормальная температура, он не страдает от повышенного газообразования, дефекация безболезненная, а консистенция стула мягкая, то даже нерегулярный стул не является причиной для волнений. В этом случае речь не идёт о запоре у ребёнка при искусственном вскармливании1.
Лучшее лечение – профилактика!
Такой неприятности, как запор у малыша, вполне можно избежать. Для этого нужно просто вовремя принять необходимые меры.
Для профилактики запоров прежде всего, следует обратить внимание на рацион вашего чада. Питание ребенка при запорах должно включать в себя только качественные, свежие и хорошо обработанные продукты
Выбирайте для прикорма детское питание исключительно от хорошо зарекомендовавших себя производителей, обращая внимание на сроки годности и правила хранения.
Однако диета при запорах у детей – это лишь верхушка айсберга. Заботясь о питании своего малыша, не забывайте и об обеспечении чистоты посуды, а также гигиене своей груди.
Позаботьтесь о комфорте крохи, обеспечьте ему регулярное расслабление: теплые ванны, массаж животика, убаюкивание на руках, колыбельные на ночь и, конечно же, физический контакт с любящими родителями. Делайте с малышом ежедневную зарядку, в которую включите упражнения для улучшения перистальтики. До года жизни ребенку нужно регулярно прижимать ножки к животику и делать упражнение «велосипед».
Как нельзя держать ребенка
Пока малыш не научится держать голову самостоятельно, родители не должны допускать следующих ошибок:
- Брать ребенка с горизонтальной поверхности, не поддерживая его голову. Чтобы поднять малыша, нельзя просто взять его под мышки или потянуть за ручки. Первым делом вы заводите ладонь под голову крохи, другой рукой поддерживаете спинку, поднимаете в воздух и только тогда укладываете его так, как вам нужно.
- Долго носить в одном положении. Пока малыш не способен самостоятельно принять удобную позу, ее должны обеспечить вы. Даже в уютной “колыбельке” нужно обязательно чередовать руки, чтобы предотвратить у малыша проблемы с позвоночником и кривошею.
- Агрессивно укачивать. Трясти ребенка не полезно ни в каком возрасте. Это не успокаивает, а пугает малыша. Но на первом году жизни такое укачивание может быть просто опасно для его здоровья и даже жизни. Мышцы шеи у маленького ребенка слишком слабые, чтобы удержать голову, а у младенцев она еще и непропорционально велика по отношению к телу. Ушибы, гематомы мозга, внутричерепные кровоизлияния, разрывы сосудов могут стать причиной инвалидности и даже смерти ребенка. Как бы вы не устали и не разозлились, не позволяйте себе подобные резкие движения. Минутной тряски может хватить, чтобы необратимо навредить здоровью вашей крохи.
- Выполнять опасную работу с ребенком на руках. Не подходите к горячим кастрюлям, когда держите малыша. Не работайте острыми инструментами. Не переносите вместе с ребенком тяжелые или громоздкие предметы. Если выполнение каких-то действий может быть потенциально опасно для ребенка, отложите свои дела до тех пор, пока ваши руки будут свободны.
Итак, каждый ребенок уникален и развивается в собственном темпе. Но есть и общие моменты для всех младенцев:
Первые попытки приподнять голову малыши делают после двух-трехнедельного возраста. С полутора до трех месяцев учатся удерживать голову на весу все увереннее, а к четырем-пяти свободно держат ее и крутят из стороны в сторону.
Если ребенок совсем не держит голову до трех месяцев – нужно обратиться к педиатру и неврологу.
До пятимесячного возраста, беря малыша на руки, всегда придерживайте его голову. Даже однократное резкое запрокидывание может привести к серьезным нарушениям здоровья младенца.
На руках малыша можно держать горизонтально или вертикально, укладывать его животиком на руку или спинкой к себе на колени, когда вы сидите
Главное, чтобы его голова и тело были бережно зафиксированы и не было возможности упасть и травмироваться при неосторожном движении.
Всегда помните о безопасности ребенка. Не трясите его при укачивании, не носите часами в одном положении
Не работайте с горячими, острыми, тяжелыми предметами, пока малыш у вас на руках.
(36
оценок; рейтинг статьи 4.5)
Когда нужно посещать педиатра
Традиционно до года педиатра следует посещать каждый месяц. В 6 месяцев малыша осматривают такие врачи:
- Педиатр,
- Невролог,
- Детский хирург.
Кроме того, как правило, делается общий анализ крови, мочи, кала. Часто ребенка смотрят еще офтальмолог и отоларинголог, чтобы исключить проблемы со слухом.
В годик эта диспансеризация повторяется, и малыша осматривают также детский стоматолог и другие специалисты.
Когда и какие прививки делать
- В 6 месяцев малышу повторяют прививки против коклюша, столбняка и дифтерии (вакцина АКДС), а также полиомиелита и гепатита B.
- В год ребенку впервые проводят пробу Манту, которая позволяет выявить уровень иммунитета к туберкулезу, и вакцинируют против кори, краснухи и эпидемического паротита.
Посещение врача полезно не только для контроля над здоровьем ребенка — это возможность для мамы забыть о тревогах и довериться специалисту. Конечно, собственный опыт и знания подруг важны, но лучше со всеми вопросами обращаться к врачу.
Причины жидкого стула у детей
Консистенция каловых масс и количество актов дефекации у ребёнка и взрослого человека отличается, жидкий стул у малыша не всегда признак патологии, особенно это актуально для грудничков. О диарее свидетельствуют характерные дополнительные признаки, которые могут подсказать причину возникновения патологии.
Жидкий стул у грудничка – норма и отклонения
Новорождённый начинает часто ходить в туалет по большому с четвёртого дня жизни, регулярное опорожнение кишечника формируется к двум месяцам. В норме каловые массы у месячного ребёнка на грудном вскармливании светло-жёлтые, имеют кашеобразную или консистенцию, неприятный запах отсутствует, у искусственников неоформленный стул в виде небольших колбасок.
При каких заболеваниях может появиться неустойчивый стул у грудничка:
- Инфекционные патологии – организм ребёнка может среагировать на микробы, которые безопасны для взрослых. Заболевание сопровождается повышением температуры тела, частым опорожнением кишечника, испражнения имеют зелёный цвет, рвотой, из-за болей и резей в животе ребёнок становится капризным и раздражительным.
- Обильный водянистый стул – признак дисбактериоза, развивается на фоне приёма антибактериальных препаратов мамой или малышом, переедания.
- Неправильное питание мамы – все продукты, которые употребляет мама во время лактации, проникают в грудное молоко, что может стать причиной жидкого стула, но не поноса у ребёнка. Во время естественного вскармливания следует отказаться от свёклы, свежих яблок и груш, огурцов.
- Реакция на прикорм – понос может быть следствием пищевой аллергии.
- Мальабсорбция – отсутствие в организме ферментов, которые отвечают за переваривание определённых продуктов. Чаще всего у детей возникает непереносимость лактозы, злаковых культур. Стул может быть зелёным с примесью пены, или жидким блестящим пенистым.
- Прорезывание зубов часто сопровождается расстройством стула.
Жидкий стул – причины
Когда дети начинают питаться с общего стола, консистенция каловых масс может меняться, опорожнение кишечника происходит 1–2 раза в сутки, но стул мягкий, имеет нормальный цвет и запах – это не понос, а нормальное явление. Но при определённых заболеваниях испражнения приобретают несвойственный окрас, чтобы выяснить точную причину, следует посетить врача.
Причины жидкого стула у детей после года:
- Зелёные каловые массы – признак избыточного потребления углеводов, которые просто не усваиваются, подобные испражнения могут возникать на фоне инфекционных заболеваний, ротавируса, сальмонеллеза, энтеровируса, заражения кишечной палочкой, после приёма антибиотиков.
- Жёлтый водянистый стул – признак патологий кишечника или печени, у детей с диабетом может выделяться много пены без кала, при стрептодермии тело ребёнка покрывается красными пятнами.
- Белый стул чаще всего возникает при переводе ребёнка на смеси и каши. Подобные испражнения могут свидетельствовать о чрезмерном количестве кальция и углеводов. Бесцветные каловые массы могут быть признаком гепатита, непроходимости желчевыводящих путей, ротавирусной инфекции.
- Чёрные каловые массы – появляются после употребления тёмных ягод или овощей, продуктов с высоким содержанием железа, активированного угля. Но если в испражнениях присутствует кровь, наблюдается резкое ухудшение самочувствия ребёнка, кода становится бледной, необходимо вызывать скорую помощь, поскольку подобные признаки могут свидетельствовать о наличии внутренних кровотечений.
- Жидкий стул со слизью может быть признаком инфекции, аллергии, часто появляется при затяжном насморке или кашле.
- Частые позывы к дефекации, каловые массы с резким запахом, рвота после еды – признак отравления.
- Длительный неоднородный, пробкообразный стул, сильная боль в животе, высыпания на коже, снижение веса – подобные симптомы практически всегда возникают при глистных инвазиях.
Скажем запору твердое «нет»!
Самое главное в ситуации подозрения на возникновение запора при прикорме – избегать паники. Если проблема окажется надуманной, самостоятельные попытки родителей вызвать стул могут больше навредить малышу, чем помочь от запоров.
Следует помнить, что грудное молоко почти полностью усваивается ребенком и отсутствие у него стула в течение двух-трех дней – нормальное явление. Некоторые здоровые малыши освобождают кишечник всего 1 раз в неделю. Но все меняется с началом прикорма: теперь кишечник ребенка должен опорожняться не менее 1–2 раз в сутки.
Если же дело обстоит иначе, и вы подозреваете у малыша запор, то насторожить должны следующие вещи:
- раздражительность, капризность, плохой сон, отсутствие аппетита;
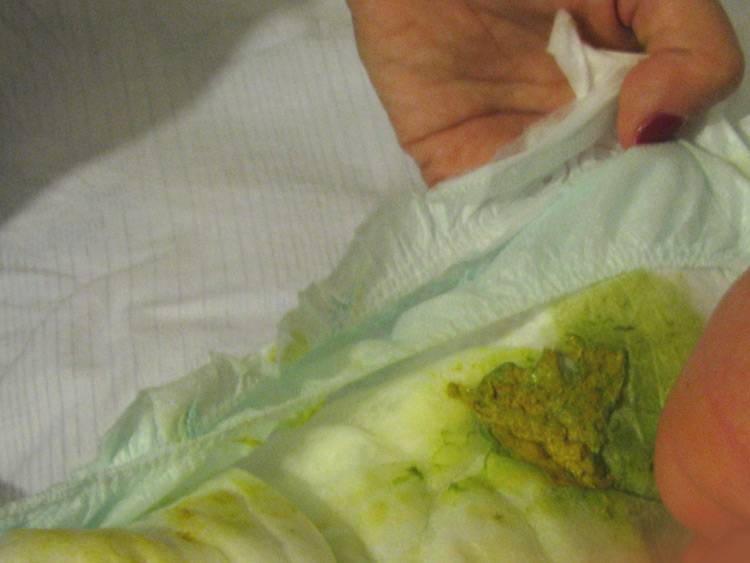
- твердый на ощупь животик (проблема легко обнаруживается в процессе легкого массажа при смене подгузника);
- появление сыпи на коже ребенка (может свидетельствовать о накоплении токсинов в кишечнике).
Часто возникновению запоров способствует недостаток жидкости в организме малыша, что может быть следствием жары, повышенной потливости или просто ограниченного количества выпиваемой воды
В этом случае необходимо обратить внимание на частоту мочеиспускания: в норме до полугода ребенок мочится около 20–25 раз в сутки, после 6 месяцев – около 15 раз
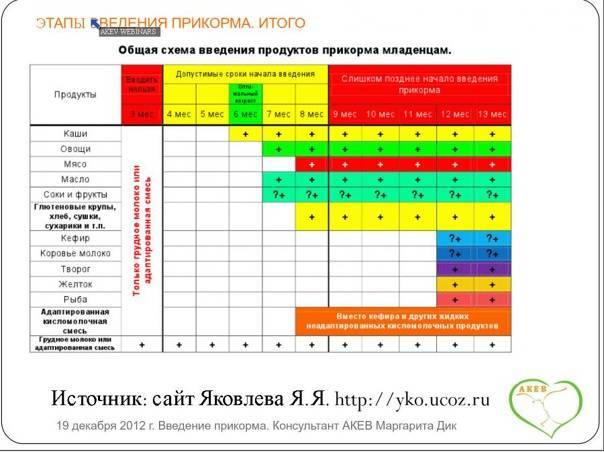
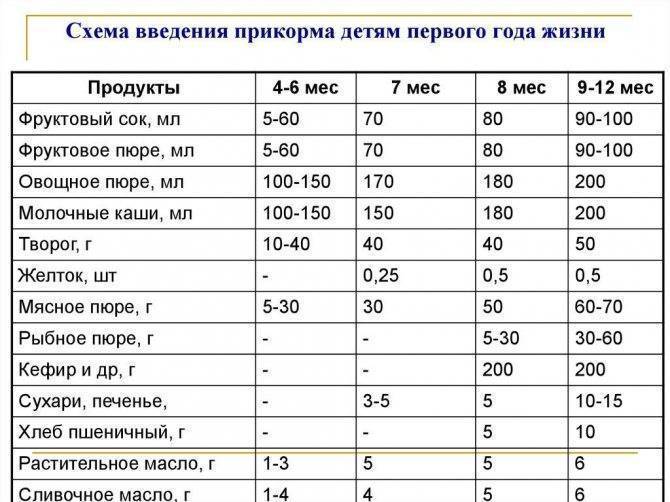
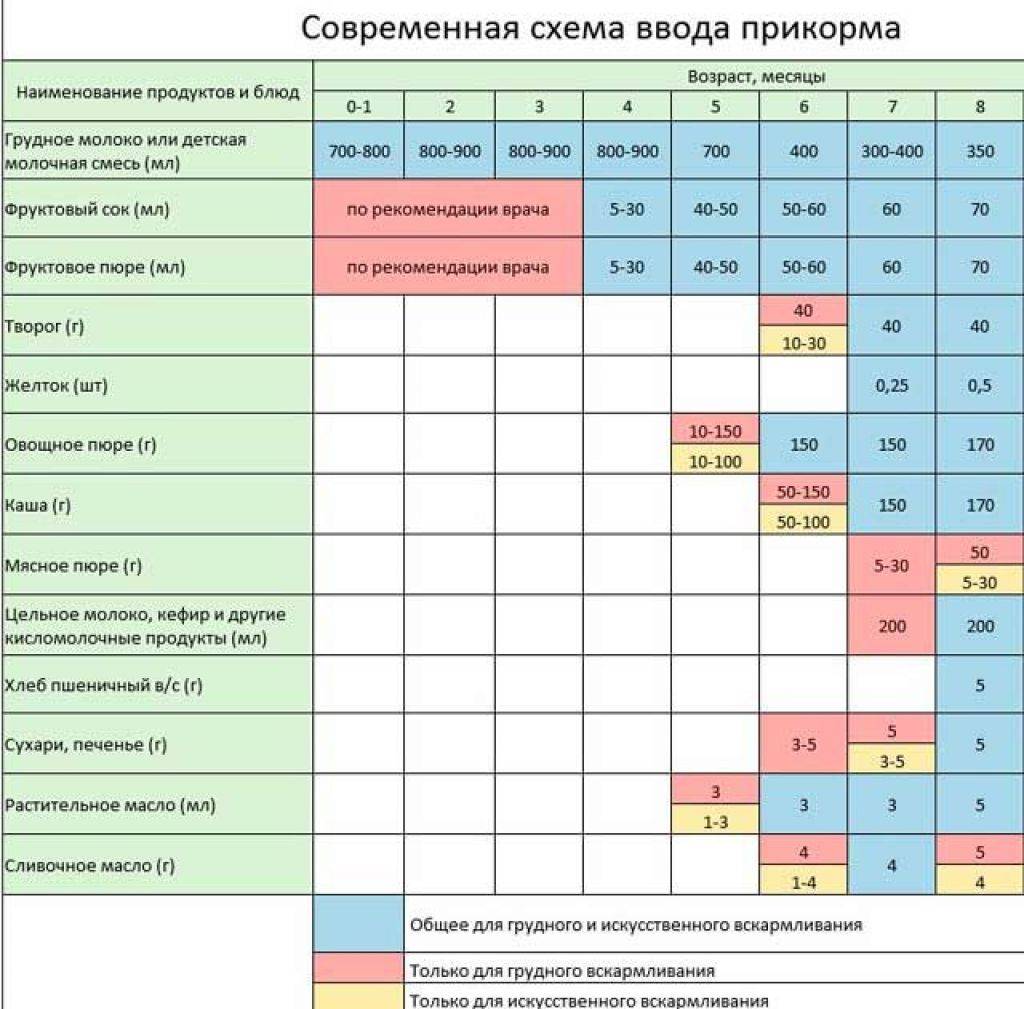
Первый прикорм
Раньше мамам рекомендовали давать малышу фруктовый сок в 3-3,5 месяца. Но, поскольку первый прикорм должен быть густым, его начинают с овощного пюре или каши1,2,3. Подходящий вариант поможет подобрать врач, поскольку выбор зависит от особенностей детского организма, состояния желудочно-кишечного тракта ребенка и его нутритивного статуса – соотношения жировой и мышечной массы1.
Каша
Каша промышленного производства содержит до 70% углеводов и пищевые волокна. Она обогащена железом, селеном, витаминами В1, В2, РР и обеспечивает около 30% суточной потребности младенца в питательных веществах1,3.
Кашу вводят первой, если1,3:
- вес ребенка меньше нормы для его возраста;
- он медленно набирает вес;
- у него неустойчивый, учащенный стул.
Благодаря высокой энергетической ценности и калорийности каши, ребенок насыщается надолго, и его не нужно кормить так же часто, как при грудном вскармливании1,2,3.
Овощное пюре
В овощном пюре много органических кислот, железа, калия и пищевых волокон. Некоторые овощи богаты витамином А1,3.
Выбор в пользу овощного пюре стоит сделать, если у ребенка1,3:
- экссудативный диатез (аллергия);
- избыточная масса тела;
- рахит;
- анемия;
- склонность к запорам.
С какого возраста можно манную кашу ребенку
У поколения наших бабушек-прабабушек манная каша была в почете. Тогда это было оправданно: не было большого продуктового разнообразия.
Но сейчас это не лучший вариант для детского питания. В манной каше много “быстрых” углеводов, она сытная, но содержит намного меньше ценных пищевых веществ, чем другие крупы.
Манку делают из пшеницы, а значит по содержанию глютена эта крупа в числе лидеров. К тому же манную кашу варят на молоке, которое, как мы помним, тоже сильный аллерген. Таким образом, с введением манной каши в рацион спешить не стоит. Лучше начинать давать её после года и не каждый день.
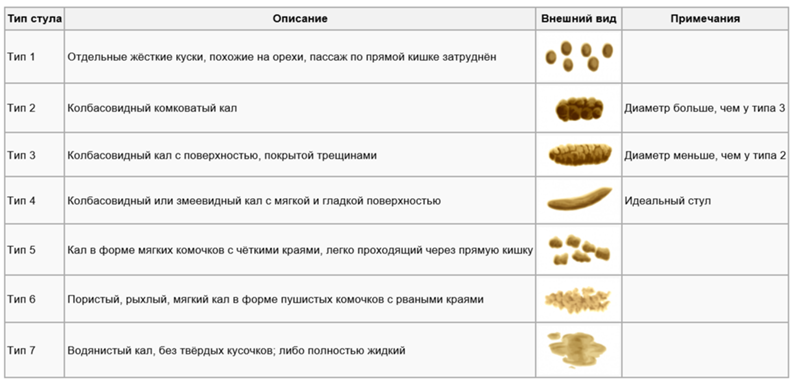
Примеси в стуле
Норма
Немного белых комочков в стуле у ребенка на грудном вскармливании – не патология. У детей, получающих плотную пищу, встречаются непереваренные кусочки овощей и фруктов, кожица – это тоже нормально.
- Белые комочки в стуле. Конечно, стул даже ребенка на грудном вскармливании неоднородный. Чаще всего мамы тревожатся по поводу белых комочков – это следы грудного молока, нормальным считается их наличие в небольшом количестве. Если вес ребенка постоянно растет, нет причин для тревоги. Много белых комочков в стуле грудного ребенка – повод кормящей маме задуматься о правильной диете с меньшим количеством жирных продуктов в рационе. Такие комочки бывают и у детей на искусственном вскармливании – это остатки непереваренной молочной смеси. С возрастом, по мере развития пищеварительных систем и функций, таких комочков в стуле уже не наблюдается.
- Мелкие кусочки и волокна в стуле. С возрастом мы приучаем ребенка к более плотной пище – кусочкам вареных, а потом и свежих овощей и фруктов. Но научиться правильно и тщательно жевать (механически обрабатывать пищу) малыш сможет не сразу. И крупные кусочки овощей и фруктов (пищевые волокна) не сможет «доесть» даже кишечная микробиота – бактерии пищеварительного тракта в норме занимаются обработкой пищевых волокон, в нашем организме нет ферментов для их переваривания.
Тревожные симптомы, следует обратиться к педиатру!
- Примесь слизи в стуле должна настораживать маму, поскольку это тревожное проявления ряда заболеваний.
Слизь может быть проявлением кишечных инфекций (такой стул учащен, разжижен, состояние ребенка изменено, он теряет в весе), опасность кишечных инфекций в периоде новорожденности – повод незамедлительного посещения врача. - Пищевая аллергия – иммунная реакции на белок коровьего молока (самый частый аллерген в этом возрасте) тоже часто проявляется в виде наличия слизи в стуле . Проявления пищевой аллергии очень различны, задуматься об этом состоянии стоит родителям-аллергикам, при наличии у ребенка кожных симптомов аллергии. Первой рекомендацией в этом случае мамам, вскармливающим детей грудью, исключить молочные продукты из своего питания. Для детей на искусственном вскармливании подходящую лечебную смесь поможет подобрать врач.
- Примесь крови в стуле – всегда тревожный признак! Это может указывать на некоторые кишечные инфекции и паразитарные заболевания, пищевую аллергию, хирургическую патологию (инвагинация, полипы кишечника), трещины анального канала, воспалительные заболевания кишечника. Все эти патологии требуют срочной консультации педиатра!
Кровь может иметь разный цвет -темный, даже черный, алый. Кровь может иметь разный вид – прожилка со слизью или жидкая примесь к стулу/на его поверхности
Длительность таких тревожных симптомов тоже имеет большое значение, о всем этом обязательно нужно сказать врачу – это очень важно для правильного диагноза!
Кровь может быть в разных количествах (единичные прожилки, капля, большой объем), разного цвета (темная и даже черная, алая), вида (прожилка со слизью-капля) и давности, и об этом обязательно нужно сказать врачу – это очень важно для правильного диагноза!
Стул малыша – хороший индикатор правильного пищеварения и общего здоровья. На первом году жизни внешний вид и частота стула младенца очень зависят от целого ряда факторов. Публикация носит справочный характер. Все дети индивидуальны, при возникновении вопросов по состоянию здоровья своего малыша посоветуйтесь со своим лечащим врачом.
В жизни семьи новорожденного ребенка, особенно если он первенец, педиатр становится почти членом семьи, которому доверяют все тревоги и сомнения о состоянии малыша. Вопросы о цвете и качестве стула являются самыми популярными вопросами педиатру среди мам. Помочь современной внимательной маме правильно оценить состояние стула могут знания о вариантах нормального стула ребенка первого года жизни: нормальный стул ребенка разного цвета от оранжевого до коричневого и даже зеленого, кашицеобразный, полуоформленный вначале и оформленный у ребенка на общем столе. Не стоит бить тревогу при появлении белых комочков в стуле ребенка до введения прикорма или кусочков непереваренных овощей, фруктов, кожуры и семечек у ребенка с плотным прикормом. Ваш педиатр поможет вам разобраться с причинами таких изменений. Но светлый стул, жидкий стул, примесь крови и слизи не является нормой, это повод для срочного визита к врачу!
Частота стула в норме
Назвать конкретное число случаев опорожнения кишечника, которое можно считать нормальной, невозможно. Дело в том, что для каждого возрастного периода существуют свои критерии оценки. Но в соответствии с общепринятыми нормативами, можно выделить следующие периоды:
- Первый эпизод дефекации происходит в течение полутора суток после появления ребенка на свет. Каловые массы называются меконием.
- Стул на первой неделе жизни в среднем 3-4 раза в сутки. Но этот показатель меняется в зависимости от вида вскармливания.
- Малыши до 2 лет опорожняют кишечник 1-3 раза за день, но нормой считается и однократный акт дефекации в течение двух суток.
- Дети старше двух лет посещают туалет 1-2 раза в сутки.
- После 4 лет – случаи дефекации сокращаются до 1 раза.
Приведенные показатели не стоит считать обязательным стандартом для всех детей. Например, у грудничков стул в норме может быть до 7-8 раз.
Как проводится терапия
В лечении запоров необходимо соблюдать комплексный подход. Лечение назначается в каждом конкретном случае индивидуально, в зависимости от причины появления запоров.
Чтобы обеспечить нормальную работу всех органов, нужно наладить стул у детей. Потребуется коррекция рациона и образа жизни, не стоит злоупотреблять слабительными препаратами, поскольку они помогают только временно.
К основным принципам терапии относят:
Коррекция рациона. Требуется устранение продуктов, которые могут вызвать запор. Среди них кисломолочная продукция, рис, сдоба, хлебобулочные изделия, макаронные изделия. В меню рекомендуется включить растительную клетчатку, которая содержится в свежих фруктах и овощах. Также следует отказаться от быстрых углеводов – мучных продуктов, сладостей. Нужно добавить в меню больше продуктов, которые содержат в составе калий, например, инжир, курага, чернослив.
Соблюдать питьевой режим
Важно употреблять чистую питьевую воду. В течение суток ребенок должен выпить на килограмм своей массы не менее 40 миллилитров воды.
По назначению врача нужно давать малышу лекарственные препараты, гомеопатические средства
К ним относятся лекарства для оттока желчи, препараты, которые восстанавливают микрофлору кишечника. Можно использовать противоглистные средства, слабительные лекарства, препараты с лактулозой в составе. Также врач может назначить лекарства, в составе которых присутствует полиэтиленгликоль. Они удерживают влагу в кишечнике, разжижают стул.
В случае длительного запора ребенку можно поставить глицериновую свечку, сделать микроклизму в качестве стимулирующего средства.
Пройти назначенные доктором физиотерапевтические процедуры, массаж, делать лечебные упражнения.
Обеспечить спокойную обстановку, помочь психологически малышу, чтобы он не боялся опорожнять кишечник. Можно читать сказки, играть с ребенком.
Тренировать кишечник, после приема пищи садить ребенка на горшок на несколько минут.
Сначала нужно избавиться от запоров и только после этого приучать к горшку. Если своевременно не заняться лечением запора, это повлечет за собой неприятные последствия для здоровья ребенка.
Что такое лактазная недостаточность
В грудном молоке есть все, что нужно малышу: и легкоусвояемый белок, и кальций, и жирорастворимые витамины, и жиры с углеводами.
Однако не все детки хорошо усваивают молоко. Чаще всего причиной является лактазная недостаточность, когда ЖКТ не может переваривать лактозу — молочный сахар, комплекс глюкозы и галактозы, составляющий около 85 % всех углеводов грудного молока.
Зачем нужна лактоза ребенку?
Лактоза — это основной сахар в питании новорожденного, который обеспечивает около 40 % всех его энергетических затрат.
ЛактОза и лактАза
ЛактОза не может всасываться в кишечнике в чистом виде. Сначала ее нужно расщепить на молекулы глюкозы и галактозы с помощью фермента лактАзы. Его недостаток приводит к нарушению расщепления лактОзы. Это и становится причиной непереносимости молока и называется «лактАзная недостаточность».
Причины лактазной недостаточности у грудничков
- Врожденная лактазная недостаточность — полная неспособность кишечника новорожденного вырабатывать лактазу. Это очень редкое заболевание, которое развивается вследствие мутации генов, ответственных за выработку лактазы.
- Транзиторная лактазная недостаточность — временная неспособность вырабатывать лактазу, характерна для многих недоношенных детей. Как правило, это проходит в течение нескольких месяцев после рождения.
- Приобретенная лактазная недостаточность вызвана заболеваниями кишечника. Обычно развивается у детей, страдающих аллергией на продукты питания, кишечными инфекциями, непереносимостью глютена. После того, как болезнь излечена, способность кишечника вырабатывать лактазу полностью восстанавливается.
Как распознать лактазную недостаточность? Симптомы лактазной недостаточности:
- Очень частый водянистый стул;
- Аллергическая сыпь на коже;
- Настоящий запор (плотный кал, который выделяется с затруднением);
- Вздутие живота;
- Избыточное газообразование и колики.
Следует обратиться к педиатру и сделать ряд анализов, на основе которых он назначит лечение.
Слизь в кале. Когда это норма
Если в каловых массах обнаружены небольшие буквально каплеобразные включения слизи, то не стоит сразу же бить тревогу.
У малышей такое количество слизи является нормой. Она защищает стенки кишечника, участвует в процессе переваривания пищи, служит своеобразной смазкой, облегчающей процесс дефекации. Важный критерий оценки ситуации – это поведение малыша. Если он активен, спокоен, не отказывается от бутылки или груди, то беспокоиться не следует.
Если слизи многовато, но поведение малыша не меняется, то маме следует пересмотреть рацион. Убрать жареное тяжелое, перейти на здоровое питание. Возможно, пока кишечник ребенка не может справиться с каким-то из продуктов вашего рациона.
Появление слизи после введения прикорма говорит о возросшей нагрузке на систему ЖКТ. Снизьте количество овощей или каши, откажитесь на время от дополнительных продуктов. Через некоторое время попробуйте ввести прикорм заново.
Обследование ребенка
Специалист при запоре назначает комплексное обследования.
При обращении к врачу родителей с ребенком, страдающим от хронического запора, специалист назначает проведение комплексного обследования.
Вначале проводится сбор семейного гастроэнтерологического анамнеза со слов родителей и самого ребенка.
Врача интересует история развития маленького пациента, возможные нарушения его поведения, стрессовые факторы семейного воспитания, диета ребенка, предшествующее лечение.
Затем проводится осмотр на выявление клинических симптомов запора: определение цвета и упругости кожи, размера живота, состояния языка. При пальпации отмечается наличие кала в толстой кишке, ее болезненность.
Осмотр области около ануса позволяет увидеть раздражение кожи, наличие или отсутствие трещины. Проводятся лабораторные и инструментальные исследования:
- Копрология каловых масс – на наличие слизи, крови, эритроцитов, лейкоцитов;
- Рентгеноскопия толстой кишки с бариевой взвесью – на определение нарушения ее пассажа, удлинение, изменение расположения;
- Иригоскопия – на определение аномалий кишечника, вида запора.
- Ректороманоскопия – на определение тонуса и параметров толстой кишки;
- Колоноскопия – для исключения онкологического поражения или воспалительных процессов.
- Анализ крови на гемоглобин;
- Анализ кала на дисбактериоз.
Лечение запоров у детей
Следует ли ставить клизму при запоре? Часто прибегать к клизмам не стоит, так как при этом угнетаются естественные позывы на дефекацию и нарушается нормальное формирование рефлекса. Однако эпизодически при запорах у детей можно пользоваться и этим средством, соблюдая все необходимые рекомендации. Объем клизмы при запорах у новорожденного ребенка до 1 месяца составляет 30 мл, для ребенка 1-3 месяцев — 30-40 мл (самая маленькая клизма, наполненная не до конца), для ребенка 3-6 месяцев — 90 мл, 6-12 месяцев — 120-180 мл
Важно запомнить, что вода в клизме должна быть не теплой, а комнатной температуры (22-24оС) (В теплой воде быстро растворяются и впоследствии легко всасываются в кровоток накопившиеся в кишечнике токсические вещества). Если вам кажется, что не произошло полного очищения кишечника, не торопитесь: обычно после первой порции, спровоцированной клизмой, бывает самостоятельный стул
Клизмы больших объемов должен проводить врач, так как при этом могут возникнуть серьезные осложнения.
При любых запорах у детей важно, чтобы ребенок получал достаточно жидкости. При атонических запорах хорошо помогает массаж передней брюшной стенки по часовой стрелке, выкладывание на живот, слабое тактильное раздражение ануса
При атонических запорах хорошо помогает массаж передней брюшной стенки по часовой стрелке, выкладывание на живот, слабое тактильное раздражение ануса.
При спастическом запоре возможно использование детских свечей с глицерином. Вводить какие-либо посторонние вещества (мыло, детское масло и т.п.) в прямую кишку не следует.
Лечение запоров у детей, особенно хронических, невозможно без соблюдения режима. Желательно приучить ребенка к опорожнению кишечника в одно и то же время каждый день. Для стимуляции дефекации можно дать ребенку попить холодной воды, фруктовый (например, яблочный) сок в возрастной дозе. Эти мероприятия необходимо проводить ежедневно в одно и тоже время.
Без назначения врача применять лекарственные слабительные средства не рекомендуется: они могут привести к повышенному газообразованию и вызвать неприятные ощущения у ребенка.
Для эффективного лечения запоров может понадобиться нестандартный подход, использующий передовые терапевтические методы с доказанной клинической эффективностью.