Рекомендации по прекращению приема глюкокортикоидов
Считается, что краткосрочное лечение ГКС обычно не приводит к подавлению оси HPA (гипоталамус-гипофиз-надпочечники) и постепенное снижение дозы ГКС в этом случае не является необходимым, если только оно не вызывает внезапного обострения симптомов заболевания. Однако исследования показывают, что у некоторых больных даже несколько дней лечения препаратами ГКС приводят к гистологическим изменениям в коре надпочечников (снижение массы и нарушение функции) и могут привести к индуцированному синдрому отлучения надпочечников ГКС.
Медикаментозная терапия глюкокортикоидами
С целью снижения риска острой надпочечниковой недостаточности — опасного для жизни состояния, связанного с внезапным прекращением приема ГКС, рекомендуется постепенно снижать дозы этих препаратов. Существует много режимов отлучения от ГКС в зависимости от фармакокинетических и фармакодинамических свойств, типа, дозы, силы, продолжительности действия, степени связывания белка или метаболизма ГКС. Пациенты, получавшие препарат длительного действия, на первой стадии могут заменить препарат на лекарство с более короткой продолжительностью действия, а затем постепенно снижать дозу.
В случаях сомнений выполняют тест на стимуляцию АКТГ и кортизола с использованием кортиколиберина или синтетического кортикотропина. Отсутствие или незначительное повышение уровня кортизола свидетельствует о недостаточной функции коры надпочечников
Но важно знать, что теста, позволяющего на 100% предсказать риск надпочечниковой недостаточности у пациентов, получавших ГКС, не существует
Источники
- Gerstein NS, Schulman PM, Gerstein WH et al.: Должны ли пациенты продолжать терапию аспирином периоперационно? Клиническое влияние синдрома отмены аспирина. 2012; 255: 811-819.
- Hansson EC, Malm CJ, Hesse C et al.: Восстановление функции тромбоцитов после отмены тикагрелора у пациентов, ожидающих срочной коронарной операции, 2017;
- Dinsen S, Baslund B, Klose M et al.: Почему отмена глюкокортикоидов иногда может быть столь же опасной, как и само лечение.
Продолжение статьи
- Часть 1. Абстинентный синдром после приема лекарств;
- Часть 2. Последствия резкого прекращения приема бета-адреноблокаторов, клонидина, статинов;
- Часть 3. Осложнения после прекращения приема антикоагулянтов и глюкокортикоидов;
- Часть 4. Чем заканчивается резкий отказ от ингибиторов протонной помпы (ИПП);
- Часть 5. Чем опасно прерывание лечения СИОЗС, бензодиазепинами, опиоидными анальгетиками.
Последствия отказа от ацетилсалициловой кислоты
Ацетилсалициловая кислота (ААС) необратимо подавляет выработку циклооксигеназы-1 (ЦОГ-1) в тромбоцитах. Это значит, что под воздействием аспирина тромбоциты больше никогда не смогут синтезировать этот фермент. ЦОГ-1 сможет производиться только новыми тромбоцитами, вырабатываемыми костным мозгом.
После однократного введения 75-300 мг аспирина возвращение полной активности COГ-1 во всех тромбоцитах занимает примерно 10 дней. На практике обычно наблюдается гораздо более быстрая нормализация функции тромбоцитов, измеряемая активностью ЦОГ-1 после прекращения приема ASA.
Это означает, что после 100% ингибирования (подавления) фермента, его активность увеличивается ежедневно на 10%, т.е. уже через 2 дня мы имеем активность около 20%. Когда активность циклооксигеназы-1 превышает 20%, тромбоциты восстанавливают свою агрегационную эффективность, то есть можно сказать, что антитромбоцитарного действия уже нет. Следовательно, разовый прием препарата неэффективен.
Помимо участия тромбоцитов в процессе свертывания крови, стоит отметить, что они могут инициировать образование атеросклеротически-тромботических бляшек. Роль тромбоцитов в формировании атеросклероза доказана и связана с активацией лейкоцитов. Поэтому эти элементы важны как при гемостазе, так и при воспалении. Известен «феномен возврата тромбоцитов», связанный с перепроизводством тромбоксана и нарушением фибринолиза.
Полезный антитромбоцитарный эффект АСК возникает при определенных дозах, тормозящих синтез тромбоксана А2. Введение ацетиллсалициловой кислоты в более высоких дозах ингибирует образование сосудорасширяющего простациклина.
«Эффект возврата» более выражен при приеме низких доз АСК, поскольку увеличивается выработка тромбоксана и снижается уровень простациклин. Прекращение приема аспирина может увеличить риск тромбоэмболических осложнений по сравнению с относительно низким риском развития кровотечения, если лечение АСК продолжается.
Как образуются тромбы
Причина такого состояния – «пляска» гормонов
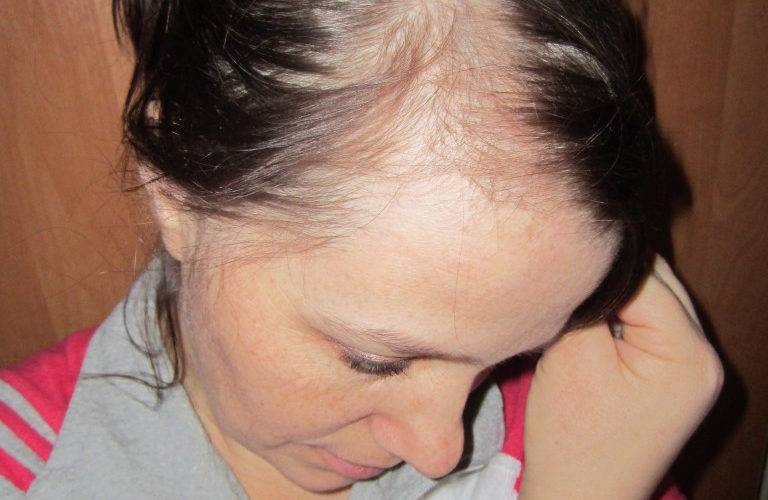
Во время беременности, родов и лактации организм женщины меняется. Происходит мощная гормональная перестройка, иногда дающая побочные эффекты, такие, как потеря волос.
Гормоны не только ответственны за перепады настроения, интимные отношения, тягу к еде, но и проявляются в физических изменениях. Особая аура «доброты и нежности», которая ощущается при общении с беременными или кормящими женщинами – реальное явление, обусловленное гормонами – прогестероном, эстрогеном и пролактином, благодаря которым и происходят эти физиологические процессы.
Гормональные сдвиги, возникающие в этот период, заставляют волосяные фолликулы дольше оставаться в анагенной (или активной) стадии цикла роста волос, поэтому волосы становятся густыми, красивыми и блестящими.
Но беременность, роды, лактация и прекращение кормления грудью сопровождаются огромным количеством гормональных процессов, не всегда имеющих благоприятное течение. Иногда из-за них волосы становятся слабыми и могут выпадать.
Нормальным считается выпадение 50-100 волос в день. Если этот показатель превышен, следует обратиться к косметологу, чтобы обсудить проблему и назначить лечебные процедуры.
Последствия отказа от антитромботической терапии
Многие пациенты получают двойную антитромботическую терапию (аспирин и ингибитор P2Y12) после острых коронарных событий, что снижает риск тромбоэмболических осложнений, но связано с повышенным риском кровотечений, особенно в периоперационном периоде и в случае продления двойной терапии сверх рекомендуемого периода лечения.
Ингибиторы рецепторов P2Y12 подавляют АДФ-зависимую активацию тромбоцитов, но есть также исследования, предполагающие, что клопидогрель может ухудшать активацию тромбоцитов, связанную с арахидоновой кислотой, демонстрируя синергетические эффекты с АСК.
АДФ путем влияния фосфорилирования белка приводит к увеличению кальция в цитозоле, ингибирует образование цАМФ (циклический аденозинмоноф) и повышает концентрацию тромбоксана А2 в тромбоцитах. Выявлено, что противовоспалительные эффекты клопидогреля снижают экспрессию лиганда CD40 и CD62 P-селектина, которые присутствуют на активированных мембранах тромбоцитов.
После прекращения лечения клопидогрелем у многих пациентов отмечается чрезмерная активация тромбоцитов (в зависимости от фактора Виллебранда и т. д.) и увеличение маркеров воспаления, а также снижение ответа на АСК.
Некоторые ученые утверждали, что при прекращении приема клопидогреля «эффект возврата» особенно выражен в течение первых 90 дней и связан с потерей синергетического эффекта при АСК. Однако анализ более поздних исследований показал, что у стабильных пациентов после прекращения лечения клопидогрелем риска гиперреактивности тромбоцитов нет.
Что делать, если вы все еще кормите грудью
Крайне важно относиться к своей груди бережно уже в процессе кормления малыша. Выделим два совета, которые помогут сохранить ее форму:
Не наклоняйтесь. Когда ребенок еще совсем маленький, используйте подушку, поднимая его достаточно высоко, чтобы он касался вашей груди. Не наклоняйтесь к нему и не вкладывайте грудь в рот ребенку. Это поможет предотвратить еще большее растяжение кожи.
Отлучайте от груди постепенно. Когда настанет момент завершить грудное вскармливание, растяните его во времени.
Чем более постепенно вы будете отучать ребенка от груди, тем лучше жировая ткань будет откладываться внутри груди. Это поможет бюсту быстрее восстановить внешний вид, который был до беременности.
Татуаж при беременности: можно или нет?
Право принимать решение, выполнять долговременный визаж при беременности или нет, всегда остается за самой женщиной. Она полностью отвечает за собственное здоровье и жизнь нерожденного малыша. Опытные косметологи и врачи рекомендуют воздержаться от перманентного макияжа при беременности. Другие противопоказания:
- В зоне планируемого воздействия есть ранки, царапинки, сыпь, гнойнички;
- Наблюдается повышенное давление;
- Замечена аллергия на красящие вещества, косметику, лекарства и т.д.;
- Очень низкий болевой порог.
В центрах красоты Ola перманентный макияж будет действительно профессиональным. Но не нужно спешить и совершать при беременности.
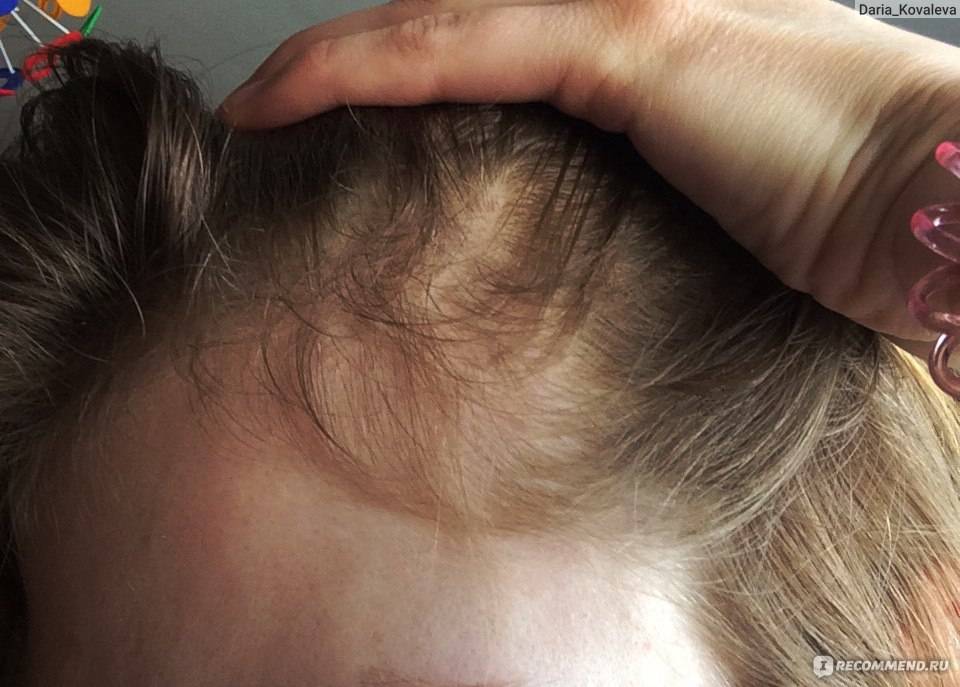
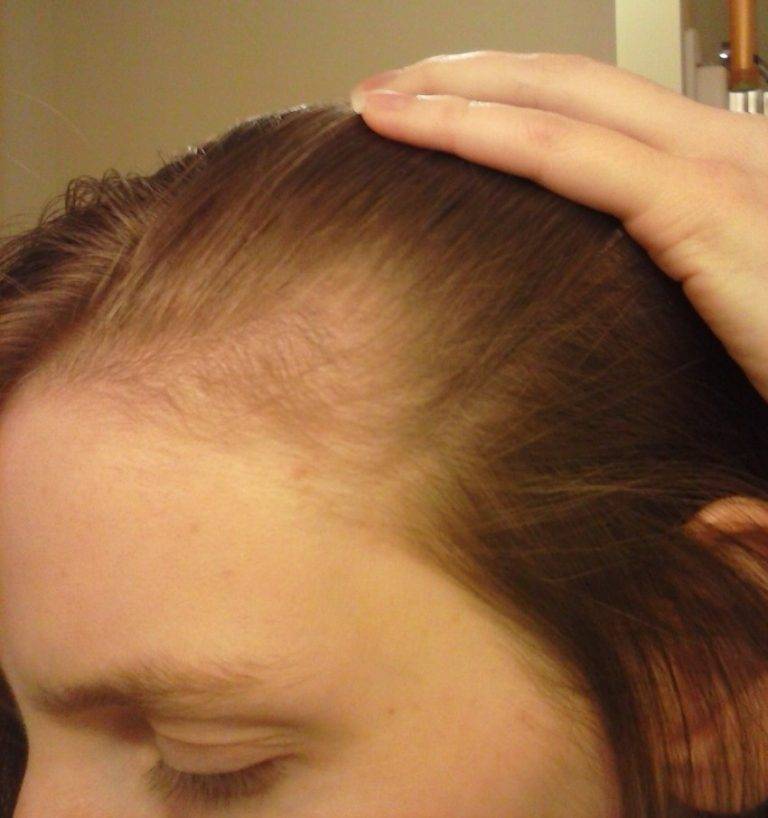
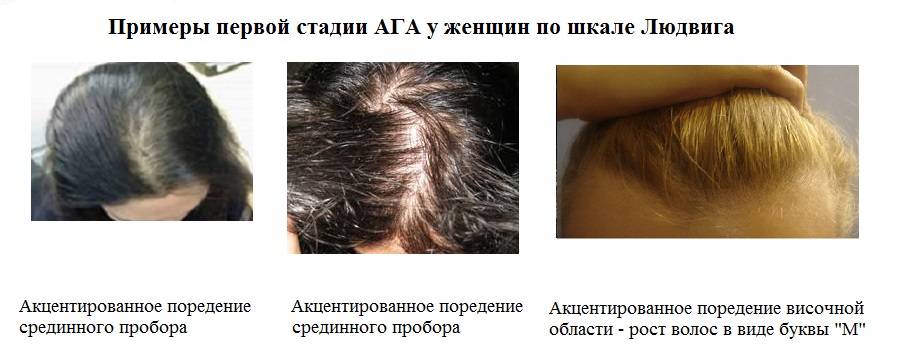
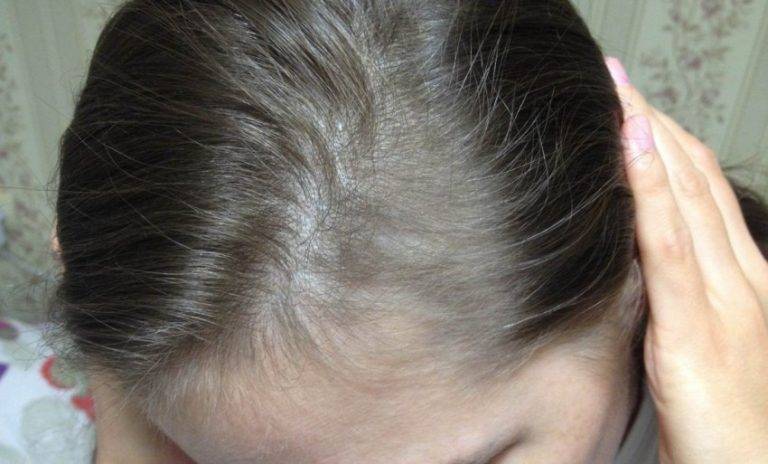
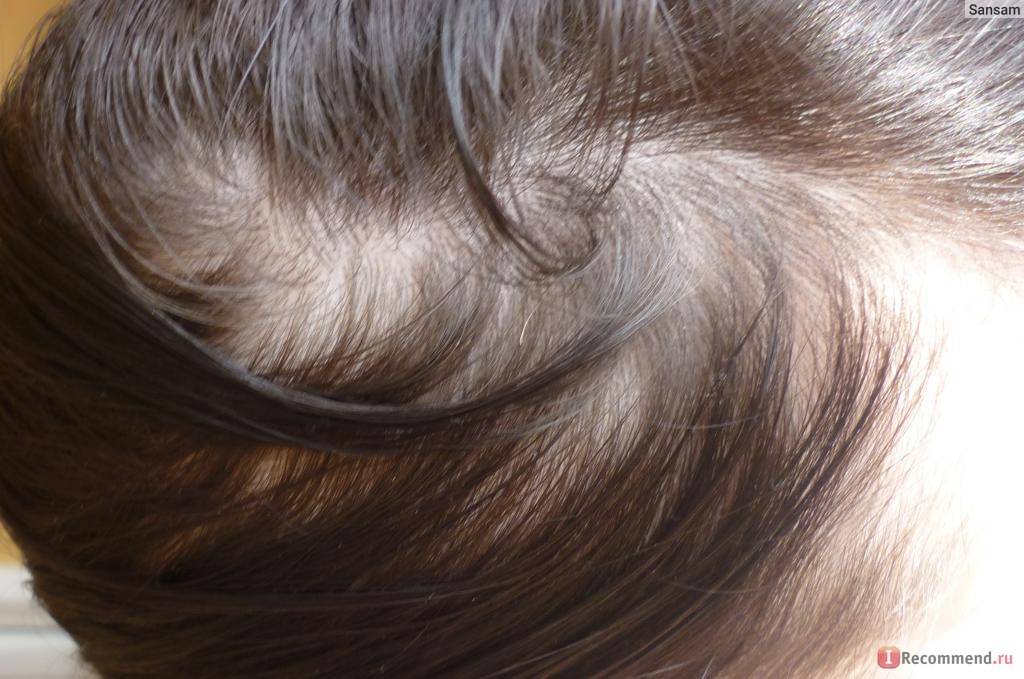
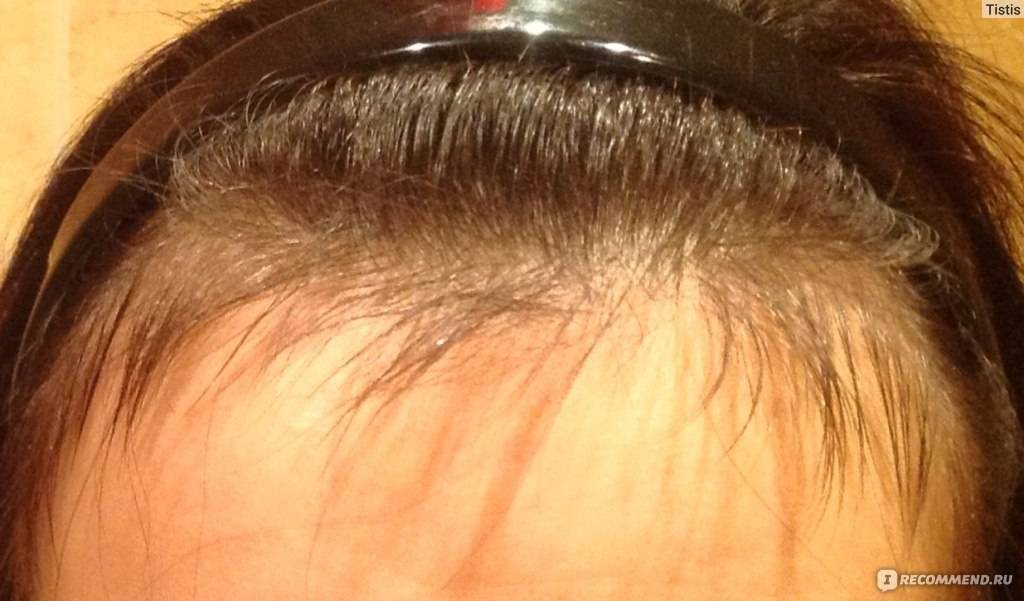
Почему после родов выпадают волосы?
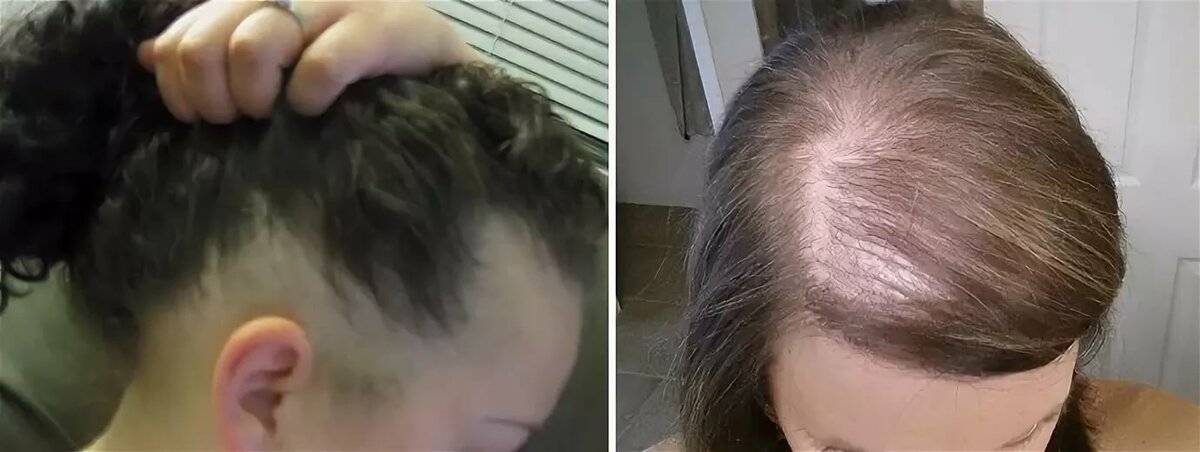
Выпадение волос – естественное явление. Каждый человек в день теряет от пятидесяти до ста волосков. В обычной жизни при различных заболеваниях, а также после приема некоторых лекарственных препаратов их выпадение может заметно усилиться. После родов выпадение волос чаще всего происходит по другим причинам:
- Гормональные изменения. Во время беременности, после рождения ребенка в организме женщины происходит изменение гормонального фона. Волосяные луковицы очень чувствительны к действию гормонов, именно поэтому они сразу реагируют на гормональные изменения.
- Стрессовые ситуации. Роды, особенно первые, – это стресс для женщины. Привычная размеренная жизнь остается в прошлом, а груз ответственности за ребенка нередко приводит к повышенной тревожности и стрессу. Недосыпание, хроническая усталость также негативно сказываются на волосяных фолликулах. Корни слабеют, однако если стрессовые ситуации единичны, они быстро восстанавливаются. Но при постоянном стрессе, начинается сильное выпадение волос.
- Нехватка полезных веществ. Во время беременности и кормления грудью мама «отдает» ребенку все полезные вещества, часто сама испытывая в них дефицит. Недостаток белка, витаминов биотина, ретинола, витамина E, железа и цинка неизбежно приводит к ослаблению волос.
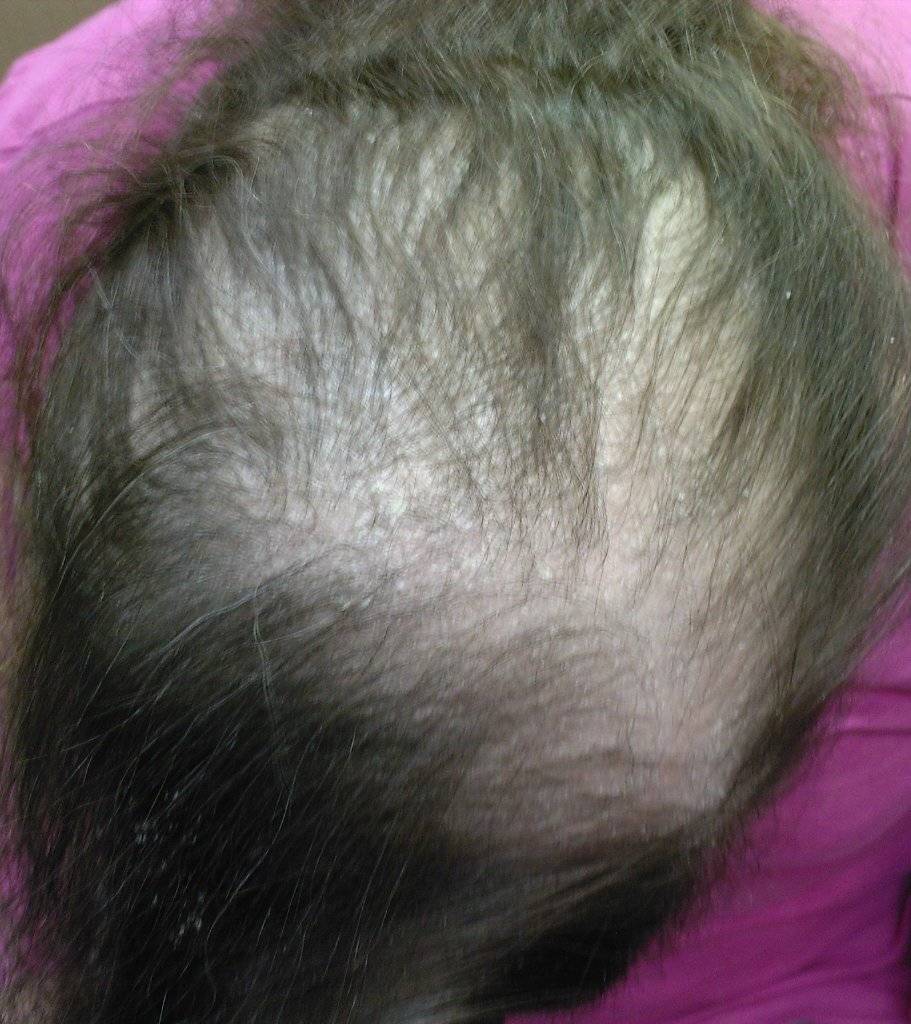
Если у вас сильно лезут волосы после родов, не переживайте. Со временем, после окончания кормления грудью, ситуация изменится
Однако если вы не хотите ждать, пока все нормализуется само собой, обратите внимание на несколько полезных советов
Что такое мастопатия
Мастопатия есть у многих женщин среднего возраста и связана с гормональными колебаниями в организме, а также постоянным психоэмоциональным напряжением
Считается болезнью тогда, когда женщина начинает испытывать от нее неприятные ощущения — увеличивающаяся во второй половине цикла железа сдавливает нервные окончания, отчего появляются боли, отдающие в плечо или руку.Важно! Учеными доказано, что само по себе наличие мастопатии не увеличивает риск заболеть раком груди.. Врачи начинают лечить мастопатию тогда, когда она причиняет пациентке дискомфорт или образования достигают определенных размеров
Лечением мастопатии обычно занимается гинеколог-эндокринолог. Он назначит необходимое обследование и лечение.
Врачи начинают лечить мастопатию тогда, когда она причиняет пациентке дискомфорт или образования достигают определенных размеров. Лечением мастопатии обычно занимается гинеколог-эндокринолог. Он назначит необходимое обследование и лечение.
Виды мастопатии
1. Кистозная. Наличие кист — растянутых, с собравшейся жидкостью, протоков молочной железы. Имеет тенденцию сама, без постороннего вмешательства рассасываться вместе с медикаментозной коррекцией гормонального фона. Большую кисту можно лечить пункцией —откачиванием из нее жидкости уколом. Специалисты рекомендуют делать иссечение кисты вместе с капсулой для профилактики рецидива. Процедура проводится под местным обезболиванием.
2. Узловая. Узел — разрастание в стенках протоков соединительной ткани. Иногда узел трудно отличить от опухоли, и тогда доктор начинает ножевую биопсию —под местным обезболиванием и контролем УЗИ врачвозьмет кусочек ткани из узелка и исследует для уточнения диагноза. Часто узлы удаляются сразу. Маленькие — хорошо поддаются медикаментозному лечению.
Последствия отказа от глюкокортикоидов
Незамещение глюкокортикоидов связано с гипоталамико-гипофизарно-надпочечниковым (HPA) ингибированием (подавлением). Экзогенные ГКС ингибируют кортикотропин-рилизинг-гормон (CRH) и кортикотропин (адренокортикотропный гормон, АКТГ) на основе отрицательной обратной связи.
Глюкокортикоиды
АКТГ отвечает за секрецию кортизола и оказывает трофическое действие на надпочечники. Угнетение секреции АКТГ приводит к гипоплазии или даже атрофии надпочечников, что в случае внезапной отмены ГКС может спровоцировать острую надпочечниковую недостаточность.
Резкое прекращение приема ГКС может также закончиться обострением симптомов основного заболевания и появлением неспецифических симптомов отмены — анорексии, слабости, тошноты, рвоты, болей в животе, мышечно-суставной боли, лихорадки, низкого кровяного давления.
В механизме формирования этих симптомов постулируется снижение центральной трансмиссии норадреналина и дофаминергических веществ, повышение концентрации цитокинов, простагландинов, возопрессина.
Системный прием ГКС в однократной утренней дозе или иногда через день снижает риск атрофии надпочечников, но не устраняет ее полностью. Такая побочная реакция может возникать при приеме некоторых ГКС (особенно преднизолона, бетаметазона или гидрокортизона), поэтому при гастроэнтерологических условиях по определенным показаниям предпочтителен будесонид.
Считается, что длительное применение ГКС в высоких дозах связано с более высоким риском ингибирования оси HPA, но возвращение ее функции показывает большие различия. Изменения реактивности оси HPA у отдельных пациентов могут быть связаны с однонуклеотидными полиморфизмами (SFP), возникающими в минерало- или глюкокортикоидных рецепторах.
У большинства пациентов после прекращения приема длительно применяемых экзогенных ГКС функция оси HPA нормализуется в течение нескольких недель. У некоторых людей повышение АКТГ наблюдается позже (в течение 2-5 месяцев), а полная нормализация уровня кортизола происходит через 6-24 месяца, что связано с более медленным восстановлением кортикальной ткани надпочечников.
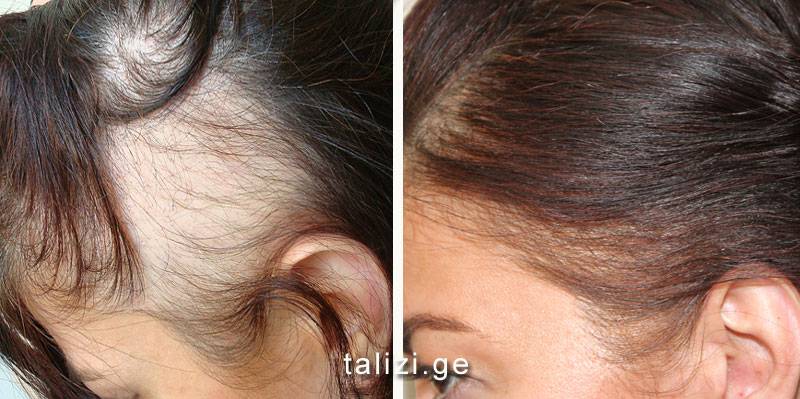
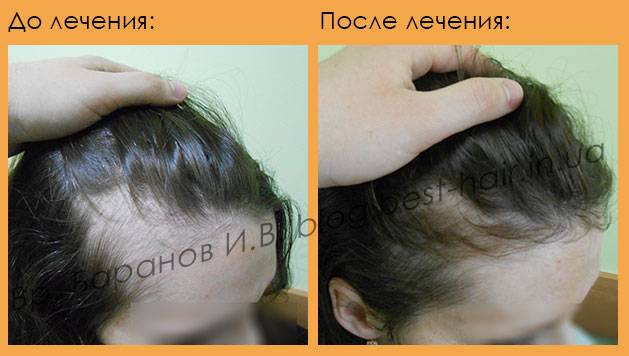
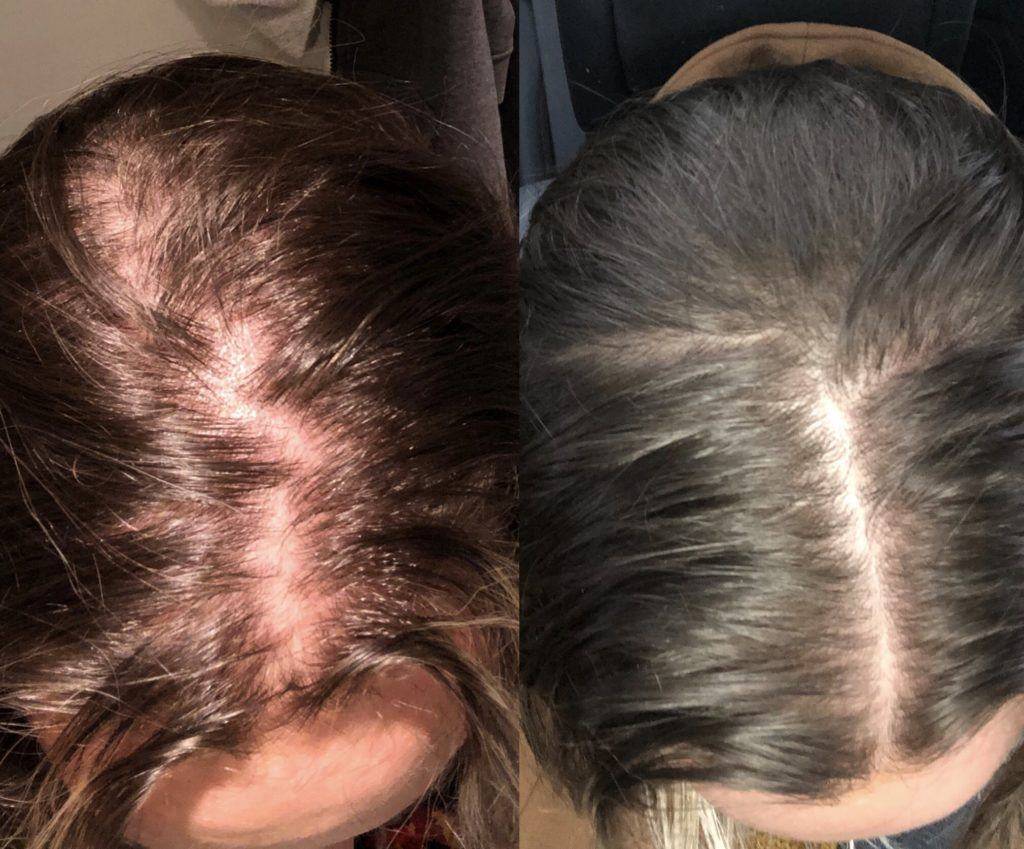
Как лечить выпадение волос после родов
Профилактических мер, позволяющих предупредить выпадение волос ещё во время беременности, не существует. Большинство методов лечения могут негативно повлиять на развитие ребенка, поскольку их действие на беременных не изучено.
Лечение выпадения волос
В период кормления тоже можно применять далеко не все косметические методы, но в распоряжении врача уже есть несколько вариантов, которые помогут в этом случае. Ну а после окончания грудного вскармливания женщине становятся доступны все возможные процедуры.
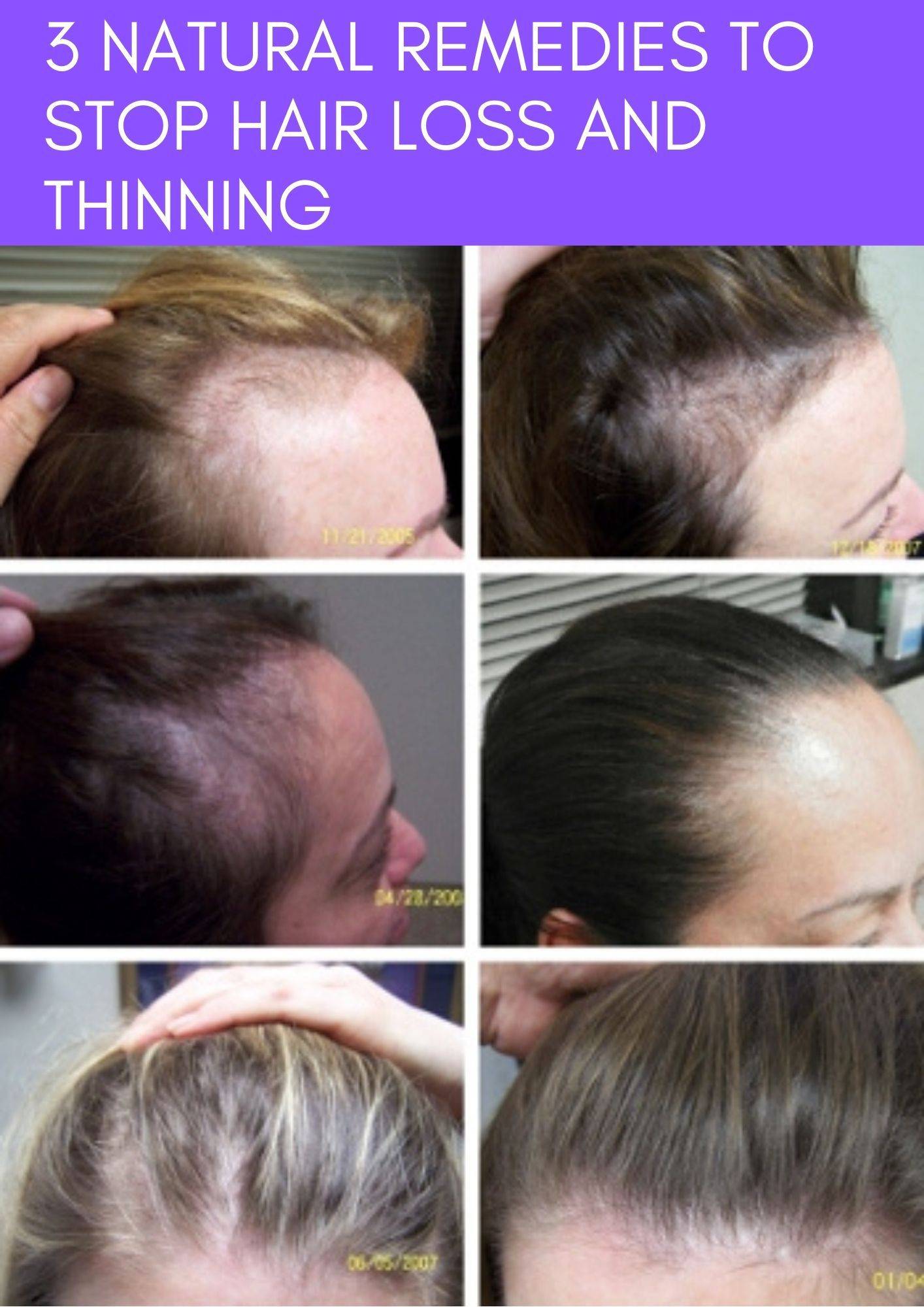
Какие методы помогут остановить выпадение волос:
- Применение различных средств для ухода за волосами – шампуней, масел, бальзамов, подобранных врачом косметологом. Современная промышленность выпускает большое количество средств, позволяющих замедлить выпадение волос и улучшить их внешний вид. В период кормления грудью нужно максимально аккуратно подходить к выбору таких средств, чтобы они не попали в кровь и не вызвали аллергию у ребенка.
- Массаж головы с маслами и витаминными составами. Процедура улучшает микроциркуляцию в тканях, способствует укреплению волосяных луковиц и улучшению состояния волос.
- Инъекции плазмы, обогащенной тромбоцитами – PRP-терапия. При этой процедуре у женщины берется кровь из вены, и из неё изымается плазма, которая затем вводится в кожу головы. Это усиливает кровообращение, улучшает состояние кожи и останавливает процесс выпадения волос.
Кроме того, нужно изменить образ жизни, улучшив общее состояние здоровья, что в свою очередь способствует росту волос. Требуется соблюдение здоровой диеты и достаточное количество сна – все это сохраняет здоровье и способствует росту волос. Не стоит увлекаться плетением кос и тугими хвостами – это замедляет процесс роста волос и может привести к их дальнейшей потере.