Груднички и искусственники: организация ночных кормлений
Малыши на искусственном вскармливании могут просыпаться реже грудничков. Это связано с тем, что смесь дольше переваривается.
Если вы кормите ребенка смесью, подготовьте все необходимое заранее перед сном. Положите мерную ложечку, простерилизованную бутылочку с соской, детскую воду. Для упрощения процесса можно использовать подогреватель детских бутылочек. Он будет всю ночь поддерживать заданную температуру, и, когда малыш проснется поесть, вам останется просто засыпать смесь в уже теплую воду.
Груднички обычно просыпаются чаще, так как материнское молоко усваивается очень быстро. Прикладывая малыша к груди ночью, вы не только даете ему необходимое питание, но и поддерживаете свою лактацию. Дело в том, что гормон пролактин интенсивно вырабатывается именно в ночное время, с 2 часов ночи до 7 утра. Его выработку стимулирует сосание ребенка.
Для того чтобы не бегать к кроватке всю ночь, попробуйте придвинуть ее вплотную к вашей постели, сняв бортик. А многим мамам подходит совместный сон в одной постели с малышом. Со временем вы привыкнете кормить ребенка, почти не просыпаясь.
Что делать при запорах у новорожденного при грудном вскармливании
Действовать нужно, исходя из причины запора. При диагностированных органических запорах лечение основного заболевания назначает врач. Решение проблемы приводит к нормализации опорожнения кишечника.
При функциональных запорах врачи рекомендуют:
1. Кормить грудью2.
Грудное молоко, содержащее иммунные факторы матери, обеспечивает естественную защиту малыша от инфекций, способствует становлению микрофлоры его кишечника и развитию пищеварительной системы в целом2. При слабой лактации и недостатке грудного молока и неустойчивом стуле со склонностью к запорам у ребенка врачи рекомендуют докорм адаптированными молочными смесями с добавлением пребиотиков2. Они способствуют подержанию микрофлоры кишечника, от которой отчасти зависит пищеварение2.
2. Соблюдать диету кормящей матери
От питания матери напрямую зависит состав грудного молока, поэтому, изменив питание, можно повлиять на пищевой рацион ребенка4. Для работы желудочно-кишечного тракта малыша важны соблюдение водного режима, съеденные мамой овощи, фрукты, крупы, хлеб грубого помола, то есть продукты с большим содержанием клетчатки4. Следует ограничить потребление продуктов, провоцирующих повышенное газообразование: капусты, лука, томатов, риса, бобовых, черного хлеба, груш, винограда, грибов, солений, копченостей и пряностей3.
В качестве естественного слабительного средства при грудном вскармливании от запоров у новорожденного помогут чернослив, курага и простая отварная свекла – нужно только включить их в рацион питания.
Для поддержания микрофлоры кишечника полезны кисломолочные продукты2. А вот при диагностированной у ребенка непереносимости коровьего молока кормящей маме придется полностью отказаться от молочных продуктов, приготовленных из него4.
3. Поддерживать физическую активность ребенка
Грамотно организованный режим дня и физическая активность – важнейший фактор лечения запоров у ребенка2. Физические нагрузки подбираются индивидуально в соответствии с возрастом ребенка2. Для новорожденных и грудничков первых 5 месяцев жизни достаточно их естественной активности и специальной гимнастики2
Очень важно, чтобы одежда не стесняла движения ребенка и позволяла ему самостоятельно в процессе познания мира совершенствовать свои двигательные навыки
4. Делать массаж живота
Прежде всего, после кормления нужно обязательно держать грудничка в вертикальном положении, чтобы он отрыгивал воздух, и затем укладывать его на животик.
Массаж живота подразумевает легкие поглаживания по животику в направлении часовой стрелки, то есть по кругу, начиная с правой подвздошной области и заканчивая левой подвздошной областью. При этом ребенок должен лежать на спинке. В конце процедуры нужно, держа за голеностопные ставы, поочередно прижать ножки малыша к животику. Это стимулирует отхождение газов и дефекацию.
5. Разумно использовать средства, уменьшающие газообразование
Большое количество газов растягивает стенки кишечника, ослабляет его перистальтику и приводит к появлению колик. Укропная вода, легкий чай с фенхелем, препараты на основе симетикона могут облегчить симптомы, сопутствующие запору4.
В ряде случаев полезны средства, помогающие механически удалить газы из кишечника, например, газоотводная трубка или клизмы4. Однако их частое ее использование усугубляет проблему запора: желудочно-кишечный тракт малыша начинает «лениться» и перестает самостоятельно выполнять свои функции3.
6. Микроклизмы МИКРОЛАКС
В комплексном лечении запоров у новорожденных на грудном вскармливании особое место занимают микроклизмы. Они способствуют опорожнению кишечника и тем самым облегчают страдания малыша.
МИКРОЛАКС для детей с 0 лет создан для самых маленьких деток, снабжен специальным коротким «носиком» и может использоваться с самого рождения до 3 лет6. В состав препарата входят натрия цитрат, вытесняющий воду из каловых масс, натрия лаурилсульфоацетат, разжижающий содержимое прямой кишки, и сорбитол, стимулирующий поступлением воды в кишечник6.
Усиливая действие друг друга, компоненты МИКРОЛАКС способны размягчить каловые массы и облегчить дефекацию6. При этом действие препарата может начаться через 5-15 минут6.
Важно, что действие препарата МИКРОЛАКС ограничивается конечным отделом кишечника. Он не всасывается, не поступает в общий кровоток и потому не влияет на работу других органов и систем6
Для удобства использования МИКРОЛАКС выпускается в форме одноразовой микроклизмы, снабженной укороченным носиком-наконечником6. Достаточно отломать пломбу – и микроклизма с 5 мл препарата будет готова к использованию.
До какого возраста?
Казалось бы, с введением прикорма малыш уже не так сильно нуждается в ночных кормлениях: его дневное меню становится более разнообразным, а число приемов пищи увеличивается. На самом деле именно с началом прикорма большинство детей начинает чаще просыпаться ночью, чтобы попить молока, — ведь днем в открытом доступе столько новых интересных продуктов, что о груди или бутылочке можно забыть.
Два-три ночных кормления могут оставаться до момента окончания грудного вскармливания, и каждая мама определяет этот срок сама.
До какого возраста нужно оставить ночные кормления? Всемирная организация здравоохранения рекомендует кормить грудью до 2 лет и более. Если малыш находится на искусственном вскармливании, то после года смесь уже исчезает из рациона и заменяется другой пищей. Но это не значит, что ваш ребенок уже совсем взрослый и обязан спать всю ночь без подъемов на ночное вскармливание. Большинство деток едят ночью 1 – 3 раза до 2 – 3 лет. Это абсолютно естественно и не должно вас беспокоить! Легкий молочный перекус насытит малыша, и он продолжит крепко спать дальше.
Лечение кашля — почему необходимо лечить кашель?
Кашель не следует игнорировать, поскольку он может быть симптомом очень серьезных заболеваний — рака легких, туберкулеза, КОВИДа. Конечно, в большинстве случаев кашель вызван наиболее распространенными вирусными инфекциями, но и они требуют внимания, так как дают тяжелые осложнения. В некоторых случаях, кашель сам становится симптомом осложнения. Пример — кашель после коронавируса.
Кашель истощает пациента, мешает сну и работоспособности, а также влияет на качество жизни. Кроме того, человек, страдающий от заразных инфекций и кашляющий, распространяет инфекцию в окружающую среду.
Последствия длительного и сильного кашля могут быть довольно печальными. Осложнения нелеченного и длительного кашля: боль в груди, нарушения сна, рвота, изменения голоса. Длительный кашель может привести к недержанию мочи, может стать причиной сильной усталости, хронических головных болей, глухоты и даже геморроя.
Кашель бывает не только нашим врагом, но и нашим союзником, если содействует удалению из легкого мокроты. В этих случаях нужны средства не от кашля, а для кашля: определенные упражнения, облегчающие отхождение мокроты; лекарства, снимающие спазм бронха во время удушья, и другие.
Важное условие: бороться надо не с кашлем, а с его причиной. А лечение причин кашля должно оставаться в руках врача
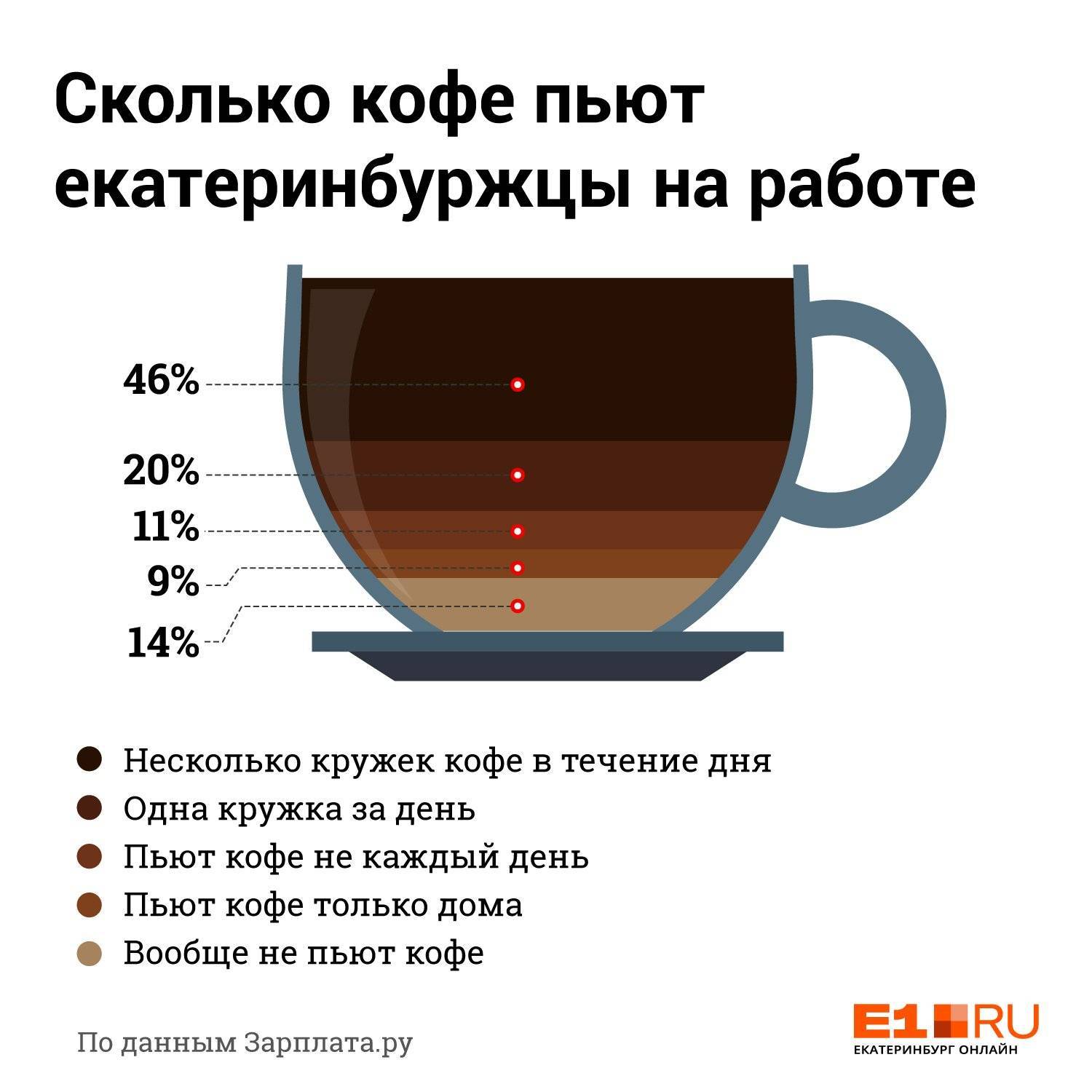
Польза кофейных зерен
В разумных количествах кофе является весьма полезным напитком для взрослого человека. Темно-коричневые, почти черные зерна содержат витамины A и D, флавоноиды и различные минеральные элементы, включая йод, кальций, фосфор и магний. Бесспорно, все эти вещества могут быть полезны и для растущего малыша, ведь они принимают участие во множестве обменных процессов и способствуют укреплению иммунной системы.
Кофейный напиток обладает некоторыми ценными свойствами, которые благотворно влияют на детский организм:
способствует активной работе головного мозга;
помогает лучше запоминать информацию и в целом улучшает память;
обеспечивает легкое пробуждение и дает заряд энергии с самого утра, помогает быстрее собраться в школу;
уменьшает чувство усталости;
повышает внимание;
благотворно влияет на скорость нервных реакций и улучшает физическую активность;
облегчает приступы аллергии и проявления астмы;
служит хорошей профилактикой стоматологических заболеваний;
способствует более активной работе желудка;
уменьшает вред от воздействия радиации;
помогает ребенку обрести уверенность в собственных силах и избавиться от некоторых страхов, улучшает общее самочувствие и настроение.
Но не обольщайтесь! Некоторые родители считают, что перечисленных аргументов вполне достаточно, чтобы со спокойной душой давать своему ребенку этот бодрящий напиток.
Не случайно кофе считается тонизирующим средством взрослых, которое может негативно отразиться на здоровье ребенка в раннем возрасте. Поэтому вводить в меню взрослеющего чада этот бодрящий напиток можно только с 14 лет. Но есть врачи, которые не советуют давать кофе подросткам и до наступления 16 лет.
Методы диагностики подагры
Диагностика подагры включает в себя физикальные, лабораторные и инструментальные методы исследования. Диагноз «подагра» ставится при совпадении нескольких признаков, характерных для данного заболевания
Физикальная диагностика
Физикальная диагностика предполагает визуальный осмотр пациента и пальпацию. Результаты осмотра сопоставляются с жалобами пациента и историей заболевания.
Лабораторная диагностика
Лабораторная диагностика позволяет установить, что причиной патологических изменений в суставе является нарушение обмена мочевой кислоты. Решающую роль в этом играют следующие анализы:
биохимический анализ крови (важен показатель мочевой кислоты в плазме крови);
анализ синовиальной (внутрисуставной) жидкости на наличие в ней уратов. Для этого делается пункция сустава.
для оценки скорости клубочковой фильтрации может проводиться суточный сбор мочи.
Если есть необходимость подтвердить, что обнаруженные новообразования в суставе представляют собой тофусы, проводится биопсия с дальнейшим исследованием их содержимого.
Инструментальная диагностика
Рентгенография позволяет выявить патологические изменения в суставах. Они имеют место на поздних стадиях, поэтому начало заболевания с помощью рентгенологических методов установить невозможно. Для выявления тофусов (они не всегда выступают над поверхностью кожи) используются компьютерная томография или МРТ.
На ранних стадиях может применяться УЗИ. С помощью ультразвука обнаруживаются довольно мелкие отложения солей, поэтому на УЗИ видны тофусы ещё на стадии их формирования. Также характерным признаком подагры является «двойной контур» – возникновение эхогенной полоски, идущей параллельно линии суставного хряща. Она возникает, потому что кристаллы соли не проникают в структуру хряща, а просто покрывают его сверху, создавая дублирующий контур, хорошо заметный при исследовании.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Профилактика
Функциональные запоры у малышей легче предупредить, чем лечить. Чтобы избежать проблемы рекомендуют соблюдать следующие правила.
- Как можно дольше кормить ребенка грудью и не отказываться от кормления даже тогда, когда молока становится мало.
- Всеми силами поддерживать и сохранять лактацию. Кормление по требованию – лучший способ регуляции, кроме того, избавляющий от необходимости сцеживания. Ребенок сам «контролирует» продукцию молока: его вырабатывается столько, сколько он высасывает во время еды.
- Народные методы стимуляции лактации тоже никто не отменял, но если они малоэффективны, не стоит опускать руки – нужно обращаться к врачу-гинекологу. Сегодня существуют безопасные препараты, усиливающие работу молочных желез.
- Следить за питанием. Все, что поступает в организм мамы, оказывается в ее грудном молоке, а вместе с ним – в желудке ребенка. Злоупотребление вяжущими и крепящими продуктами сказывается на работе желудочно-кишечного тракта малыша и может привести к запору.
- При наметившейся тенденции к запору можно включить в рацион продукты, оказывающие слабящее действие: чернослив, курагу, свеклу, кефир и простоквашу. Ориентиром будет служить стул мамы: если ее кишечник работает нормально, значит, вероятность запора у малыша будет минимальной.
- Не принимать без совета с врачом никаких лекарств – они могут не только привести к запору у крохи, но и повлиять на работу других органов развивающегося организма.
- Не пеленать ребенка или использовать широкое пеленание. Ничто не должно давить на животик и сковывать движения малыша. Он должен иметь возможность свободно двигать ножками, поджимать их к животику – это необходимо его для дефекации.
- Делать малышу массаж животика каждый раз до еды или через 50 мнут после еды. Это будет способствовать поддержанию активной перистальтики и регулярному опорожнению прямой кишки.
- Заниматься с ребенком, то есть совершенствовать его двигательные навыки. Это ускорит развитие нервной системы и устранит неврологическую основу для функциональных запоров.
- Не злоупотреблять клизмами, газоотводной трубкой и другими методами механической стимуляции дефекации. Это приводит к снижению двигательной активности желудочно-кишечного тракта и усугубляет запоры.
- Обязательно допаивать ребенка, если у него была рвота или понос, при повышенной потливости во время простуды и в жаркую погоду.
- Сохранять спокойную обстановку в семье и любить малыша. Даже ничего не понимающие новорожденные очень тонко чувствуют окружающий эмоциональный фон. Его негативное влияние выражается в стрессе и запорах в том числе.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
- Литература
- В. М. Студеникин. Запоры у детей: взгляд невролога. Журнал «Лечащий врач» №1 2019 год.
- Н. И. Урсова. Функциональные запоры у детей раннего возраста и проблемы их радикального лечения. Журнал «Лечащий врач» №6 2010 год.
- И.Н. Захарова, Н.Е. Малова. Запоры у детей раннего возраста. Журнал «Лечащий врач» №1 2004 год.
- Комарова О.Н., Хавкин А.И. Алгоритм обследования и лечения детей раннего возраста с запорами. Русский Медицинский Журнал. 2016 год № 6, с. 358–360.
- Н.Л. Пахомовская, А.С. Потапов. Запоры у детей раннего возраста. Consilium Medicum. Педиатрия. (Прил.) 2012; 3: с. 84-87.
- Инструкция по применению препарата МИКРОЛАКС для детей с 0 лет.
Что такое лактазная недостаточность
В грудном молоке есть все, что нужно малышу: и легкоусвояемый белок, и кальций, и жирорастворимые витамины, и жиры с углеводами.
Однако не все детки хорошо усваивают молоко. Чаще всего причиной является лактазная недостаточность, когда ЖКТ не может переваривать лактозу — молочный сахар, комплекс глюкозы и галактозы, составляющий около 85 % всех углеводов грудного молока.
Зачем нужна лактоза ребенку?
Лактоза — это основной сахар в питании новорожденного, который обеспечивает около 40 % всех его энергетических затрат.
ЛактОза и лактАза
ЛактОза не может всасываться в кишечнике в чистом виде. Сначала ее нужно расщепить на молекулы глюкозы и галактозы с помощью фермента лактАзы. Его недостаток приводит к нарушению расщепления лактОзы. Это и становится причиной непереносимости молока и называется «лактАзная недостаточность».
Причины лактазной недостаточности у грудничков
- Врожденная лактазная недостаточность — полная неспособность кишечника новорожденного вырабатывать лактазу. Это очень редкое заболевание, которое развивается вследствие мутации генов, ответственных за выработку лактазы.
- Транзиторная лактазная недостаточность — временная неспособность вырабатывать лактазу, характерна для многих недоношенных детей. Как правило, это проходит в течение нескольких месяцев после рождения.
- Приобретенная лактазная недостаточность вызвана заболеваниями кишечника. Обычно развивается у детей, страдающих аллергией на продукты питания, кишечными инфекциями, непереносимостью глютена. После того, как болезнь излечена, способность кишечника вырабатывать лактазу полностью восстанавливается.
Как распознать лактазную недостаточность? Симптомы лактазной недостаточности:
- Очень частый водянистый стул;
- Аллергическая сыпь на коже;
- Настоящий запор (плотный кал, который выделяется с затруднением);
- Вздутие живота;
- Избыточное газообразование и колики.
Следует обратиться к педиатру и сделать ряд анализов, на основе которых он назначит лечение.
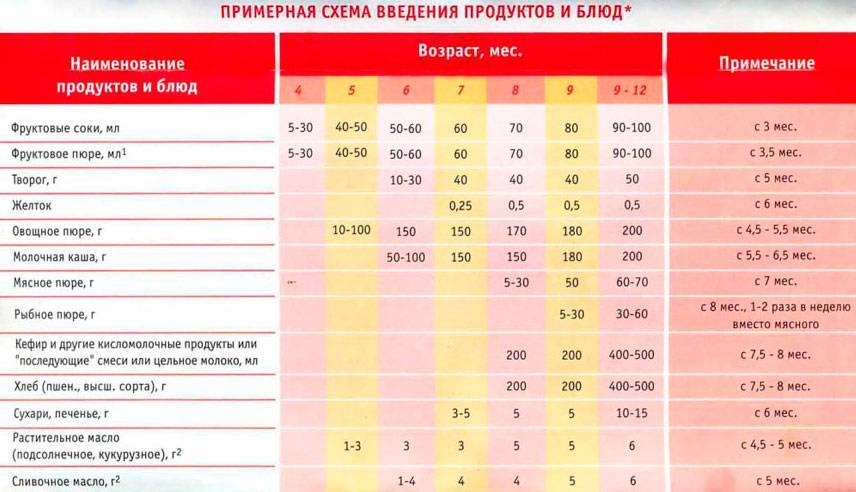
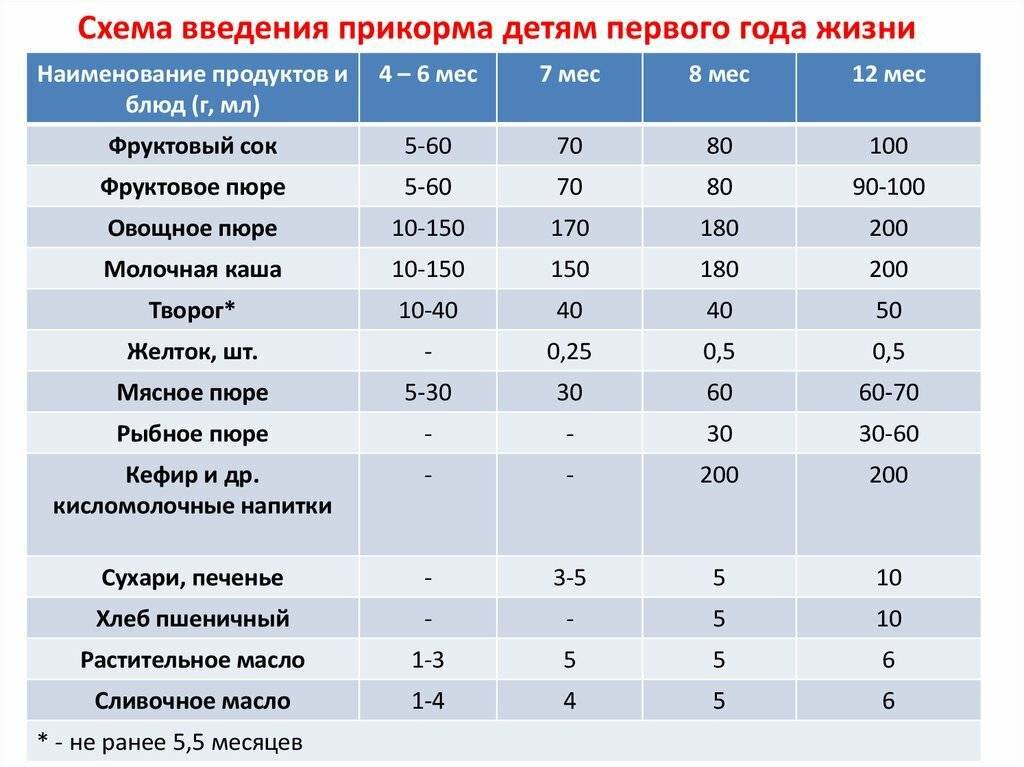
С какого возраста ребенку можно пшенную кашу
В пшенной каше много необходимых организму минеральных веществ, в том числе железа, йода, калия, магния.
В пшенке нет глютена, значит она менее аллергенная, и её можно есть малышам с непереносимостью или аллергией на клейковину.
Однако приготовить пшенную кашу не так просто. Просяные зерна твердые, долго развариваются и для малышей, которые еще не научились пережевывать пищу, каша из цельного зерна не подойдет.
В прикорм пшенную кашу вводят с 8-9 месяцев. Сначала крупу для каши размалывают в муку либо используют кашу промышленного производства, консистенция и состав которой рассчитаны на ранний возраст.
Молочную кашу из цельной пшенки дают детям старше года, когда сформируется навык жевания.
Выводы:
- Первые каши для ребенка должны быть на воде из одного вида не содержащей глютен крупы.
- Кашу детям вводят в прикорм в период с 4 по 6 месяц. Первые каши – гречневая, рисовая, кукурузная, затем овсяная.
- Манную кашу лучше не давать детям младше года.
- Пшенную кашу можно давать с 8-9 месяцев, но крупу перед варкой размалывать в муку или использовать каши промышленного производства.
(
оценок; рейтинг статьи )
Когда же ребенку можно дать попробовать кофе
Большая часть врачей не советуют давать даже пробовать кофе детям до достижения ими возраста 7-8 лет. Именно с этого возраста пищеварительные органы уже относительно сформированы и готовы к переработке такого продукта, но лишь в ограниченном объеме. Давать пробовать лучше натуральный зерновой кофе, а не растворимый. Напиток дополняют молоком и сахаром, такой продукт будет менее насыщенным и легко усвоится детским организмом.
Родителям необходимо знать, во сколько лет можно пить кофе детям и сколько такого бодрящего напитка разрешено потреблять в том или ином возрасте.
- Дети младшего школьного возраста – можно пить не больше 50 мл кофе в месяц, напиток дополняют молоком или нежирными сливками.
- Школьники от 10 до 14 лет – можно пить не больше 4 чашечек ароматного напитка в месяц.
- Подросткам от 14 до 18 лет можно пить кофе по одной чашечке в день.
Первый раз предложив ребенку кофе, стоит понаблюдать за его самочувствием. Если в течение суток никаких изменений здоровья не будет, то можно не переживать и периодически угощать чадо этим продуктом. Если же появился тремор конечностей и школьник стал чересчур активным, нужно подождать с включением этой продукции в рацион питания.
Как лучше готовить кофе для детей
Чтобы минимизировать вредное воздействие на здоровье детей, стоит придерживаться определенных правил при приготовлении кофе.
- Для напитка, который готовится для ребенка, лучше брать слабо или же средне обжаренные зерна. Брать хорошо обжаренные зерна не стоит, так как они имеют выраженный прогорклый привкус.
- Для детей не варят напиток из зеленых кофейных зерен, так как они обладают более выраженным действием на нервную систему;
- Детям подают только свежесваренный напиток, который предварительно разводят пополам с молоком, чтобы понизить негативное воздействие на желудок.
- Для варки кофе берут качественную питьевую воду. После закипания напиток сразу снимают с огня и выдерживают под крышкой несколько минут.
Дав первый раз кофейный напиток, стоит пристально понаблюдать за чадом. Если возникла дрожь в руках, нарушилось дыхание или изменился цвет кожных покровов ребенка, то это может говорить об индивидуальной непереносимости или о некоторых заболеваниях внутренних органов.
С какого возраста можно манную кашу ребенку
У поколения наших бабушек-прабабушек манная каша была в почете. Тогда это было оправданно: не было большого продуктового разнообразия.
Но сейчас это не лучший вариант для детского питания. В манной каше много “быстрых” углеводов, она сытная, но содержит намного меньше ценных пищевых веществ, чем другие крупы.
Манку делают из пшеницы, а значит по содержанию глютена эта крупа в числе лидеров. К тому же манную кашу варят на молоке, которое, как мы помним, тоже сильный аллерген. Таким образом, с введением манной каши в рацион спешить не стоит. Лучше начинать давать её после года и не каждый день.
Симптомы ротавирусной инфекции у детей

Инкубационный период ротавирусной инфекции короткий – от 1 до 5 суток. Признаки ротавируса у детей проявляются сразу остро, даже бурно: это рвота, боли в животе, расстройство стула. Температура тела поднимается до 37,5-38 °С, иногда до 39 °С.
Рвотные массы сначала обильные, с примесью пищи. Затем становятся водянистыми, с плавающими хлопьями слизи. Ребенка может тошнить, у него снижен или нет аппетита.
Вместе с температурой начинается понос. Стул может быть до 5-15 раз в сутки, водянистый, обильный, желтого или желто-зеленого цвета, пенистый, с резким запахом. У некоторых детей стул при ротавирусе может быть мутным, белёсым.
Это важно!
Иногда ротавирус сопровождается легкими респираторными проявлениями: у ребенка может быть небольшой насморк, сухой кашель, покраснение и боль в горле.
Ротавирусная инфекция у детей старшего возраста дает болевые симптомы в животе, в верхних отделах или вокруг пупка. Боли чаще постоянные, но могут быть сильными схваткообразными, похожими на приступ кишечной колики.
Непреодолимые позывы в туалет у больного возникают внезапно, сопровождаются урчанием в животе. Стул брызжущий, с громкими газами. После дефекации ребенку на время становится легче.
В тяжелых случаях при ротавирусе у детей бывает сильная слабость, головная боль, головокружение. Больного ребенка знобит, могут случиться судороги и даже потеря сознания.
Это важно!
Диарея при ротавирусе может продолжаться 3-6 дней, а сама инфекция – до 7-10 дней, в тяжёлых случаях и дольше. Как правило, ротавирусная инфекция не угрожает жизни и здоровью ребенка, но из-за обильной рвоты и поноса ребенок быстро теряет много влаги, поэтому возможно развитие такого опасного состояния, как обезвоживание. У детей первого года жизни, особенно с хроническими заболеваниями сердечно-сосудистой системы или почек, тяжёлое обезвоживание может привести к летальному исходу.
Массаж при коликах
Рекомендуется массировать животик ребенка перед каждым кормлением. Для достижения лучших результатов делайте массаж после пятиминутной грелки. Можно нагреть пеленку утюгом или подержать ее на теплой батарее, затем положить на живот малыша, накрыть руками и подержать некоторое время. Смазывать руки маслом или кремом не надо.
- Легко погладьте животик по часовой стрелке. Сделайте примерно 10 оборотов.
- Затем поочередно сгибайте и разгибайте его ножки, прижимая их к животу. Сделайте так 6 – 8 повторений с каждой ножкой.
- Переверните малыша на животик и сделайте несколько поглаживающих движений с боков и над тазовыми костями по направлению от живота к пояснице.
С какого возраста детям можно кашу
Национальная программа вскармливания детей первого года жизни рекомендует вводить каши в период с 4 по 6 месяц и на грудном и на искусственном вскармливании.
Это важно!
Кашу в качестве первого прикорма получают дети со сниженной массой тела и склонностью к жидкому учащенному стулу. Малыши с нормальным и избыточным весом, а также дети, страдающие от запоров, начинают есть каши после овощей. В 6 месяцев ребенок может получать несколько видов овощей и каш.
Для первого прикорма выбирают гречку или рис, также в зависимости от состояния ребенка. В гречке много железа, растительного белка, она стимулирует работу ЖКТ.
Рис богат углеводами, он помогает набрать вес малышам с недостаточной массой тела, , способствует укреплению стула, если у ребенка он часто бывает жидкий.
Еще одна безглютеновая крупа – кукурузная. Её также можно вводить в прикорм в числе первых. В кукурузной крупе много крахмала, она быстро насыщает и дает энергию организму малыша. Пищевые волокна кукурузы хорошо влияют на пищеварение, предотвращают вздутие и брожение.
А вот овсяная каша содержит глютен, поэтому появляется в рационе малыша после гречневой, рисовой и кукурузной. Овес ценен большим количеством витаминов, минералов, а еще клетчаткой, которая благотворно влияет на слизистую кишечника и стимулирует пищеварение. Вводить его в прикорм можно в 7-8 месяцев.
Симптомы подагры
биохимического анализа кровиобщая слабостьзуд кожизапоры
Собственно о подагре стоит говорить с момента начала острых подагрических атак. Спровоцировать приступ подагрического артрита могут:
приём алкоголя (единократное употребление значительной дозы);
переохлаждение;
травма сустава;
обычное ОРЗ.
В первую очередь, как правило, страдает сустав большого пальца ноги (I плюснефаланговый сустав). Типично поражение сустава только на одной ноге. Довольно часто затрагиваются другие мелкие суставы – лучезапястные или фаланги пальцев. В дальнейшем от подагрических атак могут пострадать и остальные суставы. У женщин заболевание может охватить сразу же несколько суставов уже в самом начале.
Обычно приступ подагрического артрита длится не более 5-7 дней, после чего наступает полная ремиссия (какие бы то ни было симптомы исчезают) – до следующего приступа. Такое течение подагры называют интермиттирующей («интервальной») стадией. Затем заболевание может перейти в хроническую стадию.
Приступ подагрического артрита
Приступ подагрического артрита проявляется острой болью в суставе. Довольно быстро область поражённого сустава отекает и краснеет. Цвет кожи над суставом может приобрести синюшный оттенок. Больной ощущает озноб, повышается температура, – возможно повышение до 38 °C и выше. Любое прикосновение к суставу усиливает боль, сустав полностью теряет подвижность. Боль может быть очень интенсивной и не сниматься анальгетиками.
В большинстве случаев приступ случается ночью, к утру боль обычно ослабевает. Однако в тяжелых случаях сильная боль может продолжаться до 3-х дней, потом её интенсивность медленно уменьшается.
Хроническая подагра
Если приступы подагрического артрита становятся частыми и протекают достаточно тяжело (периоды боли преобладают над периодами ремиссии), диагностируется хроническая подагра. Хроническая форма заболевания характеризуется усилением дисфункции пораженных суставов, а поскольку больной перестаёт ими пользоваться, развивается атрофия суставных мышц.
Специфическим симптомом подагры является образование тофусов. Тофус – это подкожное или внутрикожное скопление уратов (солей мочевой кислоты). Тофусы выглядят как узелки – плотные образования округлой формы. Диаметр их может варьироваться от 2-х мм до 5 см и более. Тофусы появляются обычно приблизительно через 5 лет после первого приступа подагры, медленно увеличиваясь в размерах. Однако при неблагоприятном течении их образование может идти более быстро. Типичные места, где они возникают – это пальцы рук и ног, ушные раковины, коленные и локтевые суставы, стопы, надбровные дуги. Трогать эти образования не больно. Кожа над тофусами, как правило, сухая и шероховатая, так как её кровоснабжение нарушено. Со временем в этом месте может образоваться свищ, сквозь который выделяется белая пастообразная масса (собственно ураты).
Тофусы образуются не всегда (только у 50-60% больных).
Хроническая подагра также часто становится причиной мочекаменной болезни. Ураты могут образовывать камни в почках, которые способны вызывать почечные колики, блокировать отток мочи, способствовать развитию пиелонефрита.