Дерматилломания
Невроз лица и волосистой части головы может проявляться в таком поведенческом расстройстве как дерматилломания.
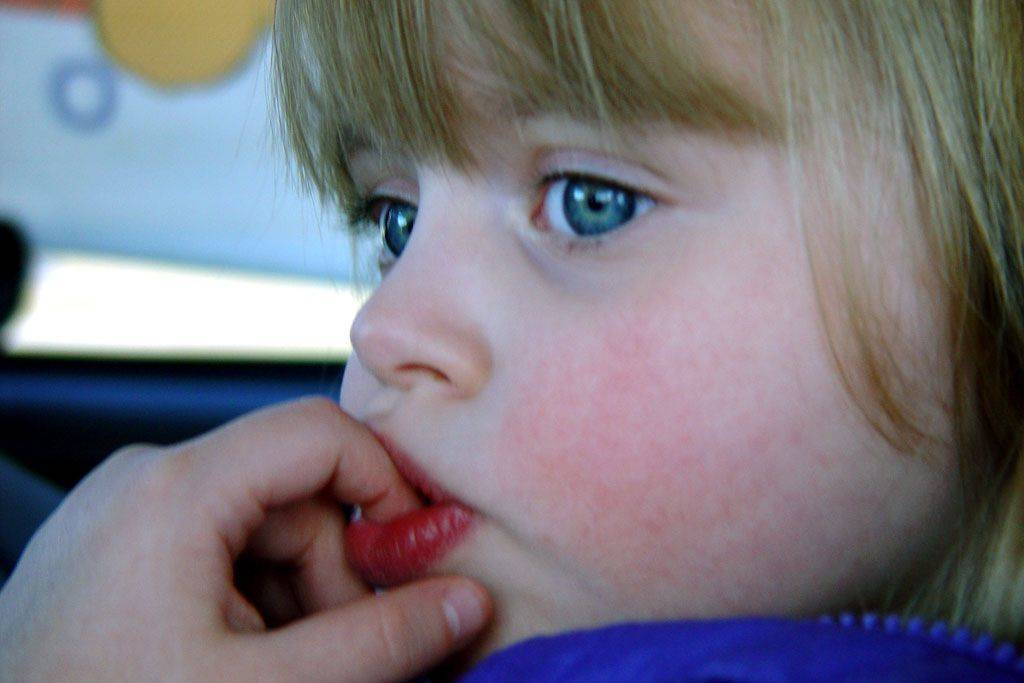
Ее основное проявление — расчесывание кожи лица и головы, но не по причине зуда, а по причине неудовлетворенности ее внешним видом. Сюда же относят навязчивое рвение выдавливать прыщи, счесывать корки, выдергивать волосы. Самоповреждающие действия вызывают кратковременное ощущение удовольствия, за которым следует чувство стыда, расстройства, неудовлетворенности.
Лицо таких больных покрыто шрамами и рубцами из-за постоянной травматизации кожи. Этот процесс не поддается контролю, и может возникать в любое время суток. Но чаще всего травмирующие действия осуществляются перед зеркалом.
К симптомам расстройства также относят привычку кусать губы и слизистую щек. Больных не останавливает перспектива покраснения, кровотечения, рубцевания кожных покровов. Они повторяют ритуал изо дня в день. Он длится от нескольких минут до часа.
Спровоцировать подобные действия способны ощущения страха, тревоги, пристальное обследование своей кожи от нечего делать.
Дерматилломания описывается как состояние зависимости. Начинается оно с концентрации внимания на, как кажется больному, дефекте кожи
Постепенно внимание все чаще заостряется на этой детали. Человек начинает думать, что болен чем-то серьезным
Это провоцирует у него раздражительность и нервозность, приводит к навязчивым действиям.
Первопричина заболевания уходит своими корнями в психологическое состояние человека и кроется в неудовлетворенности собой, разгневанности, чувстве стыда и злобы. Травмирующие ритуалы – это способ наказания, самобичевания.
Лечение данной патологии требует вмешательства психотерапевта и дерматолога.
Главный метод терапии зависимости — психотерапия, в частности, когнитивно-поведенческая.
Снизить тревожность, отвлечься и расслабиться помогут йога, физические упражнения, релаксирующие процедуры, а также любое хобби, которое поглотит человека с головой и поможет переключить внимание. Помощь дерматолога необходима для ликвидации кожных поражений с целью предотвратить их инфицирование и снизить степень дерматологического дефекта
Помощь дерматолога необходима для ликвидации кожных поражений с целью предотвратить их инфицирование и снизить степень дерматологического дефекта.
Особенности течения болезни
Изначально у ребенка проявляются моторные тики, а если ситуация ухудшается, то к ним присоединяются и вокальные. Однако бывают случаи, когда гиперкинез начинается со звуковых тиков, что значительно усложняет диагностику и затягивает лечение.
В тяжелых случаях наблюдается одновременно несколько видов спонтанных движений. Иногда им сопутствуют и голосовые тики.
Нервные тики у детей имеют свои характерные особенности, дающие возможность отличать их от других патологий двигательных функций. Их можно выделить в несколько пунктов:
- Самоконтроль. Работает он, следует отметить, только на ранних стадиях заболевания. Это означает, что ребенок может контролировать свои приступы, только со временем делать это становится все сложнее.
- Усиление симптомов на фоне стрессовых ситуаций. Такая же тенденция наблюдается в конце дня вследствие переутомления нервной системы. Осенне-зимний период является пиком протекания заболевания.
- Никоим образом не страдает сознание ребенка. Этот факт позволяет исключить развитие эпилепсии.
- Гиперкинезы не проявляются во сне. Особенность актуальна при наличии вокальных тиков и подтверждает отсутствие патологий верхних дыхательных путей.
- Нервный тик глаза у ребенка сначала можно принять за развивающийся конъюнктивит, но вскоре все становится понятно.
Замечена такая закономерность: чем раньше заболевание проявится у ребенка, тем тяжелее оно будет протекать. Если не предпринять соответствующие меры, гиперкинез перерастает в хроническую форму. В таком случае лечение усложняется тем, что постепенно могут быть вовлечены несколько групп мышц. Патологические движения переходят с головы на нижние органы и становятся более сложными, присоединяются вокальные тики. Врачи оценивают их как генерализированные.
Тикозные проявления, возникшие после десятилетнего возраста, почти всегда квалифицируются, как преходящие. Это означает, что они пропадают спонтанно и незаметно, так же, как и появились. Их также называют транзиторными. Особого участия с медицинской стороны они не требуют.
Диагностика и лечение
Все перечисленные признаки являются серьезным поводом для обращения к детскому эндокринологу в Калининграде. Ведь при отсутствии лечения диабет у детей очень быстро прогрессирует, и часто оборачивается катастрофическими последствиями. При первичном осмотре врач оценит состояние ребенка, а также проведет опрос родителей. После этого ребенок будет направлен в лабораторию, где у него возьмут кровь на сахар. Но для постановки диагноза недостаточно однократного исследования. Необходим суточный мониторинг. Также требуется проведение теста мочи на кетоновые тела, некоторые биохимические анализы крови.
Лечение каждому ребенку с диабетом детский эндокринолог разрабатывает с учетом индивидуальных особенностей и типа самого заболевания. В комплекс терапии входит диетический рацион, который тоже подбирается для каждого маленького пациента. Если необходима медикаментозная терапия, врач подбирает оптимальную дозу и режим приема препарата либо его введения инъекционным путем. С момента постановки диагноза ребенок будет находиться под постоянным контролем врача. Сахарный диабет – не приговор. При надлежащем лечении и строгом соблюдении диеты ребенок сможет вести полноценную жизнь и даже заниматься спортом.
Как проявляются нервные тики у грудничков?
Тики классифицируются следующим образом:
- Моторные (двигательные) — проявляются насильственным подергиванием бровей или щек, сжатием губ, напряжением мышц лица, приседанием, подпрыгиванием.
- Голосовые (вокальные, вербальные) — проявляются в виде посапывания, резких вскриков и всхлипов, шумных вздохов, которые возникают против воли ребенка.
- Кроме того, непроизвольные подергивания могут быть простыми, когда спазмируется одна группа мышц, и сложными.
По длительности состояния тиковые расстройства разделяют на:
- Временное, или преходящее. Наиболее часто встречающийся вариант тиков. В большинстве случаев их появление не связано с какой-то причиной. Расстройство может длиться несколько недель, затем тики постепенно исчезают, не требуя специального лечения.
- Хроническое, или стойкое. Этот вид тикового расстройства встречается значительно реже. О нем говорят, если тики наблюдаются более года. Для хронического течения несвойственно сочетание вокальных и моторных тиков. В случае если наблюдается их комбинация, возможно, это проявление серьезного неврологического заболевания.
- Разовое непроизвольное подергивание мышц, как правило, связано с нервным напряжением и неопасно для здоровья. Продолжительные тиковые расстройства могут значительно ухудшить качество жизни ребенка.
- Для детей до года характерна миграция нервного тика (задействование разных групп мышц), из-за чего родители могут ошибочно считать, что у малыша развивается новая самостоятельная болезнь.
Онемение левой руки во время сна
Сильное онемение руки во сне, заставляющее проснуться, наверняка хоть раз испытывал каждый. Насколько это опасно, зависит от регулярности и интенсивности симптома:
- Если левая рука немеет очень редко, скорее всего причина кроется в неудобном положении руки — она затекает. Такой симптом исчезает сам по себе.
- Если онемение повторяется, это может свидетельствовать о заболевании. Частая причина — синдром запястного канала, возникающий в результате давления на срединный нерв в области запястья. Давление, вызванное отеком воспаленных тканей, препятствует правильному потоку крови, а значит – транспорту питательных веществ.
Туннельный синдром запястья — состояние, типичное для офисных работников, работающих с компьютерной клавиатурой в течение многих часов в течение дня. Патология часто встречается у женщин в возрасте 40-60 лет. Проявляется онемением большого, указательного, среднего пальцев и половины безымянного пальца. Больному может казаться, что это боль в вене в левой руке.
Также может быть боль в руке, иррадиирующая в предплечье. Движение конечности ограничивается, возникают проблемы с хватанием предметов. Чтобы облегчить симптомы, больные часто трут пальцы, двигают ими или делают ванночки для рук, но это помогает ненадолго.
Диагноз определяется неврологом на основании анамнеза, физикального осмотра, электрофизиологических исследований. Лечение этого состояния часто требует операции на запястье. Но для некоторых пациентов достаточно устранить авитаминоз — недостаток витаминов B6 и B12.
Редкая причина онемения левой руки во сне — давление на локтевой нерв костями, мышцами или сухожилиями. Симптомы аналогичны симптомам при синдроме запястного канала, но добавляется онемение маленького и безымянного пальца левой руки.
Другие потенциальные причины включают нарушения кровоснабжения, вызванные сдавлением артерии мышцами грудной клетки или ребрами. Состояние называется компрессионным синдромом верхней апертуры грудной клетки.
Довольно распространенная причина онемения левой руки при беременности — повышенная задержка воды в организме. Образовавшаяся припухлость, также локализующаяся в области запястья, является результатом гормональных изменений, происходящих в организме женщины.
Что вызывает мышечную гипотонию
Сниженный мышечный тонус – это, скорее, симптом, нежели состояние. Гипотония мышц может быть следствием разных заболеваний, в том числе и наследственных.
У детей сниженный тонус мышц возникает при церебральном параличе, а также как осложнение после тяжелых инфекционных болезней, таких как менингит. Малыши, рожденные раньше срока (до 37 недели беременности), также страдают мышечной гипотонией, так как их мускулы до этого времени еще просто не успели полностью сформироваться. Но если нет никаких других основополагающих причин, то опорно-двигательный аппарат недоношенного малыша имеет все шансы правильно сформироваться (но на это, как правило, потребуется немного больше времени, чем здоровым доношенным детям).
Причины центральной гипотонии:
- церебральный паралич (врожденные неврологические нарушения, которые влияют на движение и координацию ребенка);
- повреждения головного или спинного мозга (в том числе инсульт);
- серьезные инфекционные заболевания, такие как менингит (воспаление мягкой мозговой оболочки) или энцефалит (воспаление вещества головного мозга).
Причины периферического гипотонуса:
- мышечная дистрофия (группа генетических состояний, которые постепенно приводят к ослаблению мышц, что в итоге заканчивается инвалидностью);
- миастения (у взрослых такое состояние обычно вызывает ненастоящую гипотонию мышц, а повышенную утомляемость мышц, но у ребенка, рожденного от матери с миастенией, возможна гипотония);
- спинальная мышечная атрофия (генетическое заболевание, вызывающее прогрессирующее снижение тонуса мышц, вплоть до невозможности передвигаться).
Возможные причины гипотонуса у новорожденных и малышей:
- синдром Дауна (генетическое расстройство, которое влияет на физическое развитие человека и его когнитивные способности);
- синдром Прадера-Вилли (редкое генетическое заболевание, которое вызывает широкий спектр симптомов, включая постоянный голод, замедленный рост и трудности с обучением);
- болезнь Тея-Сакса (очень редкое генетическое заболевание, которое вызывает непоправимый ущерб нервной системе);
- врожденный гипотиреоз (сниженная активность щитовидной железы);
- синдром Марфана и синдром Элерса-Данлоса (наследственные болезни, которые проявляются разрушением соединительной ткани, которая отвечает за поддержание структуры других тканей и органов в теле);
- проблемы с соединительной тканью (возникает, если в организме не хватает коллагена, который обеспечивает прочность разных видов тканей, в том числе связок и хрящей);
- рождение до 37 недели (на этом этапе развития у плода мускулы еще не полностью развиты).
Причины гипотонуса у взрослых (встречается крайне редко):
- рассеянный склероз (возникает, когда миелин, покрывающий нервные волокна, поврежден, из-за чего теряется способность передавать нервные импульсы от головного и спинного мозга к другим частям тела);
- боковой амиотрофический склероз, или болезнь моторных нейронов (редкое заболевание, которое повреждает нервные клетки, отвечающие за сокращение мышц).
Причины потения рук и ног
К факторам, которые привели к повышенной потливости конечностей, относятся:
- несформированная терморегуляция у детей до 1 го-да;
- рахит;
- глистные инвазии;
- наследственный (семейный) гипергидроз;
- гормональные изменения в подростковом возрасте;
- метаболические расстройства;
- неблагоприятные климатические условия, приводящие к перегреву организма;
- неудачно подобранная обувь, тесная одежда;
- негативные эмоции (страх, стресс);
- вегетативная дисфункция, которая влечет за собой сбой в работе внутренних органов, нарушение деятельности нервной системы;
- чрезмерная физическая активность;
- врожденная патология сердца и сосудов;
- эндокринные заболевания.
Гипергидроз рук и ног наблюдается при поражении гипоталамо-гипофизарной системы (диэнцефальный синдром).
Почему возникают нежелательные явления после прививки от коронавируса
Вакцина знакомит иммунную систему с вирусом, и в ответ на чужеродное вмешательство запускается иммунный ответ.
Происходит местная реакция — в ответ на повреждение кожи и введение вакцины туда устремляются клетки первой линии обороны. Они должны предотвратить распространение инфекции, которая смогла преодолеть кожный барьер. Это проявляется отеком и краснотой в месте укола.
Затем вакцина попадает в кровь. Это заставляет иммунитет реагировать на возможную угрозу и запускает защитные механизмы. Вырабатываются антитела, чтобы запомнить и уничтожить вторгшийся вирус. Кроме этого, организм стремится ослабить неприятеля и не дать вирусу быстро размножиться, пока антитела ищут способ уничтожения врага. Один из способов — нагревание организма, так как многие вирусы не переносят высокую температуру окружающей среды.
Все вместе это может вызвать типичную реакцию: температуру, мышечную слабость, головную боль. Насколько сильно будут выражены нежелательные явления, зависит не столько от вакцины, сколько от индивидуальных особенностей организма. Ведь одну и ту же инфекцию один человек переносит спокойно, а другой — с температурой под сорок. У большинства пациентов после вакцинации никаких реакций не возникает.
Причины. Почему ребенок дерется в 1 год
Почти все годовалые детки дерутся. Бывает даже, ребенок 1 год кусается без остановки. И тому есть четыре основные причины.
Ребенок требует понравившуюся вещь. В этом возрасте кроха открывает, что отобрать или стукнуть — один из способов получить желаемое. И пробует снова и снова.
Пытается что-то сказать. Годовалый малыш может не говорить или говорить плохо. Как ему порой обидно, что он не может донести свою мысль! И речь других он понимает с трудом, особенно слова, которые не относятся к конкретным предметам:
«Это ложка, это кошка, а ваше „нельзя“, оно где? Один раз я его рядом с мамой слышал, другой — рядом с плитой. Везде оно что ли?».
Развивайте речь малыша, и уже к двум годам во многих случаях вместо драки он начнет договариваться. А пока ребенок кусается в 1 год, пытаясь войти в контакт, так, например, он проявляет свое недовольство или заинтересованность.
Не контролирует эмоции. Чувства годовалого быстро сменяют друг друга. Сегодня он бушует, а завтра само спокойствие. Контролировать эмоции и выражать их приемлемыми способами ему еще предстоит научиться. Часто малыш настолько захвачен злостью, что бьет всех, кто попал под руку. Годовалый ребенок бьет маму по лицу, а успокоившись снова обнимает и гладит. Укус или удар по лицу не отличаются для ребенка по смыслу, он просто дерется, хотя маме и кажется иначе.
Привлекает внимание. Только после трех лет малыш научится оценивать, хорошо или плохо он поступает
В год он стремится получить любые эмоции взрослого, не понимая разницы между позитивными и негативными. Допустим, он полез к розетке и увидел целый спектакль: мама хмурит брови, срывается с места и многословно ругает. Он обязательно попросит ее выступить еще — снова поползет туда же. Годовалый ребенок кусается и щипается, потому что может воспринимать происходящее как игру. Поверьте, к подлинной жестокости этот поступок не имеет никакого отношения.
В год нельзя сказать, агрессивный ребенок или нет. Слишком многое зависит от настроения, ситуации. Понять, спокойный он или задиристый, можно будет годам к трем-четырем.
Конечно, такое поведение может быть признаком расстройства. Но заболевание всегда имеет несколько признаков, родителя должно напрягать еще что-то. При аутизме, например, ребенок не только дерется, но и плохо идет на контакт, не смотрит в глаза. Все настораживающие признаки можно обсудить у психиатра, которого всем малышам рекомендуют проходить в возрасте одного года.
«Если любовь к дракам — возрастное, получается, само пройдет?». Правда, но лишь отчасти. Грамотные действия взрослого помогут малышу освоить жизнь без рукоприкладства. А из-за неграмотных нормальная драчливость может перерасти в подлинную агрессивность.
Когда отучить ребенка от ночных кормлений
С началом введения прикорма, то есть в возрасте 4-6 месяцев, большинство детей днем достаточно хорошо питаются, и для их развития уже не требуются ночные кормления.
Так что отучать ребенка от ночных кормлений, в принципе, можно попробовать уже с 6 месяцев. Многие дети к этому возрасту но ночам бывают совсем не голодны, просто у них сформировалась устойчивая привычка просыпаться по ночам. Маме стоит осознавать, что процесс отучения может занять некоторое время и в любом случае будет сопряжен с какими-то дополнительными неудобствами, вызывающими недосыпание. Поэтому сначала надо проанализировать собственную готовность к отучению ребенка от ночных кормлений. После года сделать это будет значительно легче.
Причины появления патологического тремора у грудничков
Появление патологического дрожания подбородка и конечностей обусловлено повышенной нейрорефлекторной возбудимостью, которая возникает при поражении нервной системы младенцев. Чаще всего тремор связан с повреждением головного мозга в результате гипоксии (ишемическая энцефалопатия).
Среди причин, которые привели к неврологической патологии, выделяют следующие:
- беременность, осложненная угрозой выкидыша, отслойкой плаценты, инфекционными заболеваниями у женщины (краснуха, токсоплазмоз, герпетические и цитомегаловирусные инфекции), а также воздействием радиации и стрессами;
- неблагоприятная экологическая обстановка, в которой проживала беременная;
- резус-конфликт у матери и ребенка;
- родовые травмы и гипоксия новорожденного в результате затяжных или стремительных родов, обвития пуповиной, неумелой акушерской помощи;
- злоупотребление беременной алкоголем или наркотиками, в результате чего новорожденный страдает от похмелья или «ломки» (неонатальный абстинентный синдром);
- недоношенность (тремор связан с незрелостью нервной системы);
- внутричерепная гипертензия;
- инфекционные болезни у новорожденного;
- пониженное содержание магния и кальция в крови (гипомагниемия и гипокальциемия соответственно);
- гипергликемия (повышенный уровень глюкозы в крови).
Тремор может быть связан с повышенным содержанием в крови гормона надпочечников норадреналина при нарушении их функции.
Иногда у детей отмечается крупноразмашистый тремор (ребенок словно грозит кому-то кулачком). Его возникновение связано с поражением головного мозга из-за повышенного содержания билирубина в крови (билирубиновая энцефалопатия).
Полезные советы родителям
Многие заболевания маскируются, прикрываясь безобидной симптоматикой. Это сильно затрудняет их диагностику. Поэтому очень многое зависит от наблюдательности родителей. Ведь дети, а особенно малыши, просто в силу своего возраста не способны описать, что они чувствуют. Даже школьники еще не до конца понимают, чем, например, мурашки отличаются от покалывания иголочек. Грамотно собранная заботливыми родители информация – это очень ценный для постановки диагноза материал.
Чтобы ребенок рос здоровым, и реже болел, достаточно придерживаться простых правил:
- Следить, чтобы ребенок соблюдал режим дня. Это главное правило даже для подростков.
- Для здоровья детей огромное значение имеет правильный рацион питания. В меню должны быть только полезные блюда из безопасных продуктов.
- Ежедневные прогулки на свежем воздухе тоже будут полезны подрастающему организму.
- Адекватные физические нагрузки укрепят мышцы и суставы ребенка.
Остается добавить, что регулярные профилактические осмотры должны стать нормой. Такие мероприятия позволяют на раннем этапе выявить серьезные нарушения в работе опорно-двигательного аппарата.
Детская клиника “Эдкарик” в Калининграде оказывает детям разного возраста квалифицированную медицинскую помощь. В числе наших преимуществ:
- Хорошо подготовленный персонал. Все врачи и медсестры регулярно проходят курсы повышения квалификации.
- В нашем центре созданы самые комфортные условия для приема и лечения маленьких пациентов.
- У нас удобный график работы, поэтому родители смогут без труда выбрать день для посещения врача.
- Каждому ребенку гарантирован индивидуальный подход при назначении лечения.
Проявления гипотонуса: родителям на заметку
Вялость ребенка нередко ошибочно воспринимается как спокойный характер, а повышенная болезненная сонливость — как здоровый крепкий сон
В таких случаях важно не пропустить патологию
Внимательные родители могут обнаружить сниженный тонус мышц по косвенным признакам:
В период бодрствования малыша следует обратить внимание на его активность, реакцию на внешние раздражители. Малая активность ребенка должна насторожить родителей.
Во время сна у младенцев с мышечным гипотонусом ручки и ножки распрямлены (специфический симптом патологии), ладошки широко раскрыты
Если мама раскрывает ребенку сжатый кулачок, ладонь остается раскрытой.
При кормлении грудничка мама должна обратить внимание, хорошо ли он берет грудь или соску, как долго ест. Заподозрить мышечную гипотонию можно в случаях, когда малыш медленно ест, во время кормления быстро устает.
Как правило, дети, страдающие сниженным мышечным тонусом, отстают в физическом развитии: они позже начинают удерживать голову, переворачиваться на живот, держать свои игрушки. Кроме того, малыши плохо прибавляют в весе.
Физиологические причины
Основной причиной того, что новорожденный хрюкает носом, является приспособление слизистой оболочки к новым условиям среды и узость носовых путей. В носу у ребенка постоянно находится слизь, необходимая для обеззараживания вдыхаемого воздуха. Он проходит по узким носовым ходам младенца и встречает на своем пути препятствия в виде слизи. Так возникают хрюкающие звуки. Обычно хрюкают носом новорожденные и малыши 1-2 месяца жизни.
Обнаружив это, родители приступают к лечению, до конца не разобравшись, что именно происходит.
- Если ребенок хрюкает носом, а соплей нет, возможно у него пересохла слизистая оболочка верхних дыхательных путей. В ответ на постоянное раздражение носовых проходов выделяется много слизи, которая часто напоминает насморк при ОРВИ. Густая и засохшая слизь часто скапливается в полости носа у грудничков в холодное время года, когда в помещении включают отопление. При этом воздух становится теплым и сухим. Слизистая носа пересыхает, отекает, на ее поверхности появляются «корочки». Они скапливаются внутри носика и мешают прохождению воздуха. Часто по этой причине ребенок хрюкает во сне. Чтобы предотвратить подобное явление, необходимо часто проветривать помещение и пользоваться увлажнителем воздуха.
- Подвижные носовые перегородки — уникальная особенность малыша, вызывающая при дыхании появление посторонних звуков. По мере роста и развития детского организма носовые перегородки укрепятся, а хрюкающие звуки исчезнут.
- Насморк при прорезывании зубов часто сопровождается субфебрильной температурой и обильным слюноотделением. Сопли, а вместе с ними и хрюканье, исчезают после появления зуба.
Патологические причины
Патологические процессы также могут стать причиной появления хрюкающих звуков у грудничков.
Врожденные аномалии развития носовых структур. Искривление носовой перегородки, аномальное строение носовых ходов и придаточных пазух закладывается внутриутробно и проявляется в первые месяцы после рождения. Для исправления подобных аномалий потребуется операция.
Острое инфекционное заболевание. Грудничок хрюкает носом на начальной стадии бактериальной или вирусной инфекции. Больной ребенок становится беспокойным и капризным, плохо ест и спит, у него появляется кашель и лихорадка. При воспалении нос дышит с большим трудом, ребенок часто чихает, грудное вскармливание становится проблематичным. Отличительной чертой бактериальной инфекции являются зеленые сопли, а вирусной — прозрачные, водянистые. Лечить насморк требуется непременно и максимально быстро.
Инородные тела в полости носа. Попавшие в носовой канал посторонние предметы можно увидеть невооруженным взглядом. Их присутствие легко заподозрить, если грудничок дышит свободно только одной ноздрей. Для извлечения инородного тела необходимо обратиться к ЛОР-врачу.
Опухоли. Новообразования полости носа имеют разное тканевое происхождение и проявляются затруднением носового дыхания, нарушением обоняния, чувством инородного тела в носу, «хрюканьем» и сопением, головной болью, прозрачными выделениями из носа. Симптомы становятся более выраженными, когда образование достигает существенных размеров и начинает препятствовать нормальному току воздуха в носоглотку. Опухоли носа практически не изъязвляются и очень редко метастазируют. Лечение заболевания — хирургическое. Чтобы избавиться от патологии, опухоль удаляют с помощью лазера, электрокоагулятора или скальпеля.
Нарушения в работе желудочно-кишечного тракта. При этом сопли у грудничка имеют вид творожистой массы, что обусловлено попаданием частичек пищи в задние отделы носа при срыгивании. Подобная разновидность насморка не является опасной для ребенка.
Аллергия проявляется обильными выделениями из носа жидкой консистенции и частым чиханием. Только специалист определит аллерген и назначит подходящий антигистаминный препарат.
Травматические повреждения. В результате травмы слизистая оболочка носа отекает, и появляется хрюканье
Это происходит при неаккуратной чистке носа, в результате случайного ушиба или неосторожного удара. У ребенка появляются кровяные выделения из носа. Малышу необходима неотложная помощь.
Малышу необходима неотложная помощь.
Симптомы герпеса
Симптомы герпеса у детей традиционны: может быть лихорадка, усталость, боль в мышцах, раздражительность. В месте будущих высыпаний инфекции возникают боль, жжение, покалывание и зуд. Высыпания сопровождаются последующим изъязвлением и образованием ранок. Дети склонны расчесывать ранки до крови, постоянно прикасаться к ним, сдирать образовавшиеся корочки, что затрудняет заживление и продлевает его срок. Простой герпес на губе у ребенка в лучшем случае заживает в течение нескольких дней. Язвы также могут возникать во рту: на деснах, передней части языка, внутренней части щёк, горле и небе. Десны при этом могут быть слегка опухшими, красными и могут кровоточить. Они могут также распространяться вниз по подбородку и шее. Лимфатические узлы шеи часто набухают и становятся болезненными. У детей вирус герпеса может поражать слизистую горла с формированием мелких язв и сероватым налетом на миндалинах. Поскольку язвы болезненны, то могут возникнуть трудности принятия еды или питья. Заболевший ребенок не должен употреблять твердую или горячую пищу в период возникновения герпеса в ротовой полости. При постоянном травмировании ранки заживление может растянуться на две недели и более. Родителям необходимо контролировать этот процесс.
Виды тремора у детей
Хотя дрожание конечностей у детей и взрослых вызвано практически одними причинами, у маленьких пациентов клиническая картина несколько отличается. В зависимости от распространения эффекта дрожания, различают две формы:
- тремор локальный, когда дрожат кончики пальцев;
- генерализованный тремор охватывает все тело.
По амплитуде при патологическом состоянии тремор может быть:
- с мелким размахом;
- со значительной амплитудой движений.
Кроме этой классификации, различают тремор динамический и статический. В первом случае дрожание обычно вызвано перенапряжением мышц, а во втором – симптом проявляется в достаточно выраженной форме во время покоя. Также выделяют еще и такие формы тремора:
- постуральный – появляется из-за длительного пребывания в одной позе;
- дрожь сокращения – это эффект, который наблюдается при длительном сжатии пальцев (кулак);
- интенционный тремор является следствием работы с мелкими деталями, также симптом проявляется при попытке коснуться пальцем кончика носа.
Тяжесть состояния ребенка можно определить только после полномасштабной диагностики. Пройти обследование в Калининграде можно в детском центре “Эдкарик”. Опытные специалисты и хорошее техническое оснащение ускорят процесс диагностики.
Когда обращаться к врачу
Даже малейшее изменение цвета кожных покровов или слизистых — это тревожный звоночек. Родителей должен насторожить мраморный оттенок кожи не только на лице, но и на других участках тела ребенка. Например, у младенцев первых месяцев жизни при проблемах сердца интенсивный цианоз отмечается на пяточках и ногтях
Помимо изменившегося цвета кожных покровов, следует обратить внимание на следующие особенности:
- беспричинное беспокойство малыша;
- вялость;
- холодный пот;
- плохое сосание груди;
- одышка (у грудничков она проявляется четко при кормлении).
У детей первого года жизни отмечается плохая прибавка в весе. О наличии сердечных патологий у ребенка красноречиво говорит отставание в физическом развитии.
Все перечисленные здесь симптомы могут иметь разную степень выраженности, но наблюдательные родительные не пропустят изменения цвета кожи у ребенка.
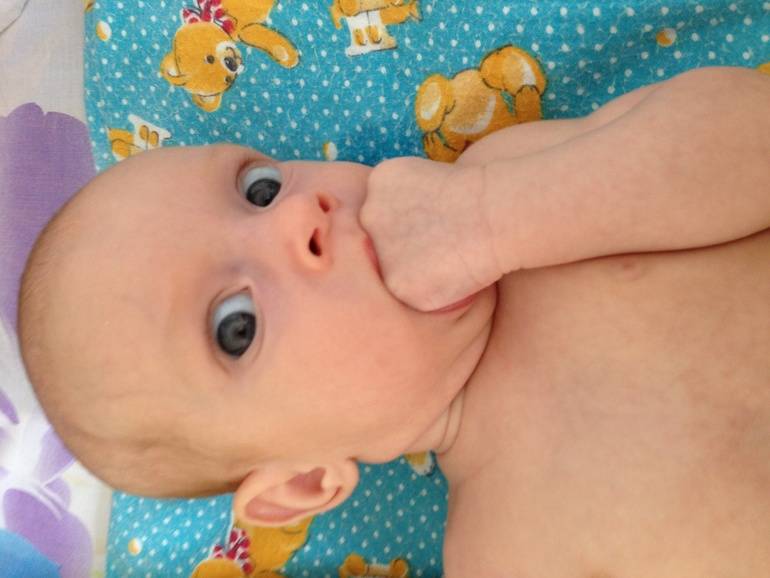
Почему дети сосут палец
Рефлекс сосания нужен человеку чтобы выжить и не остаться голодным. Также он помогает крохе успокоиться и нормализует нервную систему. Удовлетворять этот рефлекс помогают пустышки, но некоторые родители считают, что сосание пальца более физиологично. Ручки, в отличие от пустышки, находятся в свободном доступе, поэтому этот важный рефлекс может превратиться во вредную привычку.
В первые годы жизни много грудничков сосут пальцы. Желательно, чтобы привычка ушла из жизни ребёнка в возрасте 1,5–2 лет. Но если она осталась, это может значить, что малыш может испытывать какие-либо психологические трудности. Возможно, он просто пока не готов расстаться с одним из самых быстрых для него методом успокоения.
Анемия
Анемию часто рассматривают как заболевание, хотя на самом деле это симптомокомплекс. Часто это следствие других патологических состояний. Существует несколько типов анемии, включая железодефицитную анемию и геморрагическую анемию.
Большему риску развития этих состояний подвержены женщины. Хотя менструация или беременность являются физиологическими состояниями, они повышают риск анемии, ведущей к изменениям во всем организме.
Язык при анемии становится бледным, бледно-серым, иногда даже белым. Сосочки на его поверхности начинают исчезать, язык становится гладким. Могут появиться боль и жжение во рту. Иногда на языке появляются бороздки. В настоящее время дефицит железа – одна из наиболее частых потерь питательных микроэлементов, в основном, у женщин.
Жжение во рту
Имейте в виду, что жжение с ощущением покалывания, онемения и сухости во рту часто встречается у женщин в период менопаузы.
Клиническая картина
Развиться диабет может у ребенка любого возраста. Но есть отдельные пиковые периоды, когда риски возрастают: это промежуток от 5 до 8 лет и этап полового созревания. При первом типе диабета помимо сильнейшей жажды у ребенка отмечаются такие признаки:
- слабость;
- головокружение при голоде:
- учащенное мочеиспускание;
- быстрая утомляемость;
- кожный зуд и сухость;
- падение зрения;
- рассеянность внимания.
С момента появления первых симптомов и до развития диабетической комы достаточно короткий промежуток – 1-3 месяца. В анализе крови отмечается превышение уровня глюкозы.
Косвенным признаком диабета может служить моча. На детском белье остаются крахмальные пятна. Также отмечается шелушение кожи на ладошках и подошвах ног. Страдающего диабетом ребенка легко вычислить по характерным трещинам в уголках рта (заеды). У девочек часто проявляется вульвит, а мальчики страдают от баланопостита.
Труднее всего диагностировать диабет у малышей. Поэтому родителей должна насторожить в первую очередь неуемная жажда у грудничка.
Цианоз: основные виды и их особенности
В медицине существует особая классификация, применяемая для определения степени цианоза, которую используют врачи при диагностике. Данный признак подразделяется на несколько групп по разным параметрам.
В зависимости от места распространения цианоз бывает двух типов:
- Тотальный цианоз охватывает все кожные покровы.
- Местный или региональный цианоз распространяется на коже определенных участках. По этому признаку посинение, в свою очередь, подразделяется на два подвида:
- центральный цианоз обычно дислоцируется возле рта и около глаз.
- периферическая синюшность (акроцианоз)отмечается на отдаленных участках: пальцах и ногтях конечностей, мочках ушей.
Для цианоза характерен разный уровень выраженности. Например, при стремительном нарастании кислородного голодания он проявляется остро, а хронический тип развивается постепенно в течение многих лет.
Причины стоматита
У детей, как и у взрослых, причиной стоматита могут стать вирусы, грибы, бактерии, аллергии и травмы. Примерно через полгода после рождения ребенок теряет иммунитет, полученный от матери, защитная сила иммунной системы меняется, и организм ребёнка становится более восприимчив к инфекциям. Слизистая полости рта у детей более нежная и её легче травмировать, также дети чаще «прикусывают» щеки после лечения зубов из-за временной потери чувствительности после обезболивания, что становится причиной появления травматического стоматита.
Дети не всегда мотивированы к чистке зубов, поэтому плохая гигиена тоже может стать причиной стоматитов.
Стоматиты наблюдаются более часто у детей со следующими заболеваниями: хронический тонзиллит, сахарный диабет, пороки сердца, хронический гепатит.
Как отучить ребёнка сосать палец
Отучить ребёнка сосать палец будет проще, если найти причину, по которой он это делает. Чаще всего ею является стресс: наказания, ссоры при малыше, перемены в жизни — переезд или первый поход в садик. Также кроха может сосать палец из-за переутомления или приучения к самостоятельному засыпанию, к которому пока не готов.
Обратитесь к специалисту
Если ребёнок сосёт палец, что делать может подсказать специалист. Возможно, он порекомендуют специальные силиконовые конструкции и вестибулярные приспособления, которые помогут отучить малыша от этой привычки. Но прежде всего нужно устранить источник беспокойства, из-за которого ребёнок прибегает к рефлексу, который помогал ему справляться со стрессом ещё в утробе.
Список источников
1.
Рецензент
Ковтун
Татьяна
Анатольевна
Научный советник АО «ПРОГРЕСС», кандидат медицинских наук
Все статьи эксперта