Введение прикорма недоношенным детям

Прикорм может вводиться с 4–5-месячного возраста. Очередность введения продуктов имеет свои особенности. Это связано с тем, что некоторые маловесные дети имеют определенные нарушения моторики ЖКТ, в том числе после проведенного лечения.
Расширение рациона малыша должно начинаться с введения каши или овощного пюре. Лучше отдавать предпочтение продуктам промышленного производства. Это связно с тем, что при их изготовлении используется экологически чистое и проверенное сырье, они имеют гарантированный состав и должную степень измельчения, обогащены минеральными веществами и витаминами. Вводить прикорм нужно с монокомпонентных продуктов. Что касается каш, первыми вводятся безмолочные и безглютеновые (рисовая, гречневая, кукурузная). Их можно разводить молочными смесями, которые получает малыш. В составе каш не должно быть фруктов, сахара и других добавок. Если врач отметил у малыша риск развития железодефицитной анемии, мясное пюре можно водить уже с 5,5 месяцев (с учетом хорошего усвоения из него гемового железа). Творог можно давать только после 6 месяцев. Соки желательно вводить после 8–9 месяцев. Раннее их введение может привести к негативным последствиям: спровоцировать колики, срыгивания, аллергические реакции, диарею.
Кроветворная система
Внутриутроно у плода образуется фетальный гемоглобин (плодовый), а эритроциты, которые его содержат, быстро разрушаются после рождения. Однако незрелый костный мозг не успевает восполнить убыль эритроцитов, поэтому часто развивается ранняя анемия недоношенных.
Кроме того, у недоношенного малыша низкий уровень витамина К (участвует в синтезе белков, ответственных за свертывание крови), некоторых факторов свертываемости крови (например, протромбина), понижена способность тромбоцитов к склеиванию. Поэтому присутствует высокий риск развития кровотечения с первых минут жизни.
Выхаживание недоношенных детей
Уход за недоношенным ребёнком в роддоме начинается обычно с помещения малыша в специальный «инкубатор» с заданными температурой и влажностью воздуха. Здесь младенец растёт в условиях, максимально приближенных к внутриутробным. Его ежедневно взвешивают. Родители могут разговаривать с малышом и держать его за руку, а позже, когда он окрепнет, брать на руки и прижимать к себе. Доказано, что это положительно влияет на нервно-психическое развитие ребёнка.
После того, как недоношенный младенец набрал жизненно важные для него граммы, врачи, наконец, могут выписать их с мамой домой.
Дома также важно поддерживать правильный уход за ребёнком. Родителям рекомендуют проводить для малыша специальную гимнастику и массаж
Массаж на этом этапе, как правило, важная составляющая ухода: можно прибегнуть к услугам профессионала, но лучше, чтобы специалист приходил к вам сам, и все манипуляции происходили в привычных домашних условиях. Иммунитет у ранних детей первое время очень слабый, поэтому стоит перестраховаться.
Новорождённого нужно выкладывать на живот: это укрепит его мышцы затылка, конечностей, живота и спины
Важно закаливать младенца: устраивать ему «воздушные ванны» и каждый день купать, но температура воды должна быть не ниже 37 градусов
Питание недоношенного ребёнка не должно строиться по принципу: чем больше малыш ест, тем лучше, ведь он быстрее наберёт вес. В то же время перекармливание таких детей — частая ошибка родителей. Пищеварительная система ранних малышей развита недостаточно хорошо, так же, как и важный для ребёнка сосательный рефлекс. Поэтому кормить лучше чаще, но небольшими порциями, чтобы не перегружать пищеварение. Лучшим питанием для ребёнка, рожденного раньше срока, а будет материнское молоко. Но, если по каким-то причинам естественное кормление невозможно, врач поможет родителям подобрать специальную искусственную смесь.
Эндокринная система
Кора надпочечников незрелая, поэтому она быстро истощается, что приводит к замедленной выработке гормонов — развивается временная надпочечниковая недостаточность.
Между тем, например, кортизол необходим для обеспечения реакции на стресс (роды) и адаптации к внеутробным условиям жизни. Проявляется надпочечниковая недостаточность ухудшением общего состояния крохи: уменьшается количество мочи, резко падает артериальное давление, понижается температура тела, учащается пульс и другие признаки.
У недоношенного ребенка временно понижена функция щитовидной железы. Состояние проявляется затянувшейся желтухой новорожденных, склонностью к отекам, нарушением ритма и глубины дыхания, замедленным нарастанием массы тела и другими признаками.
Какие дети считаются недоношенными
Сегодня недоношенным считают младенца, родившегося с 22 по 37 неделю беременности. Есть такое понятие, как критерий живорождённости. Россия перешла на критерии, утверждённые Всемирной организацией здравоохранения в 2012 году.
Недоношенный новорождённый ребёнок по этим параметрам — это младенец от 500 граммов и от 25 сантиметров, появившийся на свет на сроке от 22-й недели гестации. Если малыш с такими показателями выжил, его регистрируют и выхаживают. В мире каждый год рождаются 5-10% таких детей от общего числа новорождённых. Недоношенность ребёнка в современном мире — не приговор, поскольку сегодня есть все условия для выхаживания «ранних» детей.
Недоношенный ребенок: основные понятия
Сразу после рождения определяется, насколько недоношен малыш, так как от этого зависит дальнейшая тактика лечения и создание условий для выхаживания.
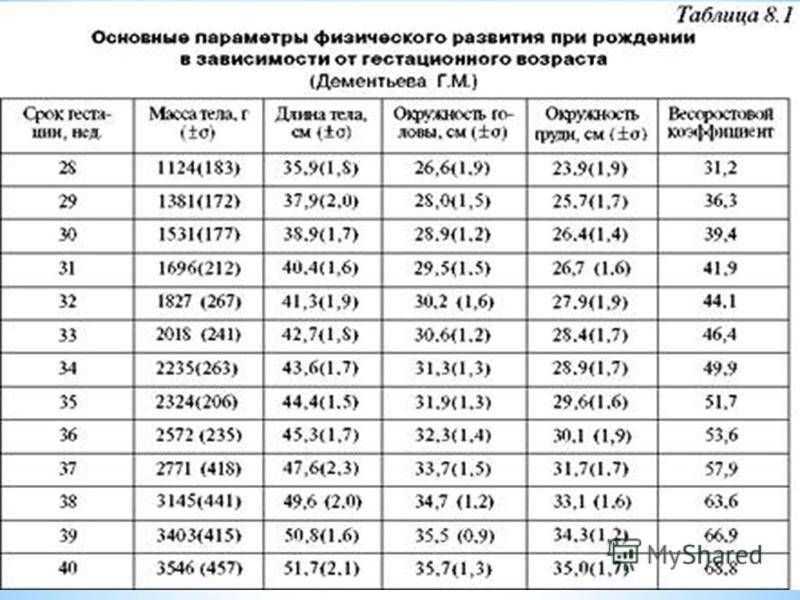
При этом учитывается два основных критерия: масса тела при рождении и гестационный срок или возраст (количество полных недель беременности к моменту родов).
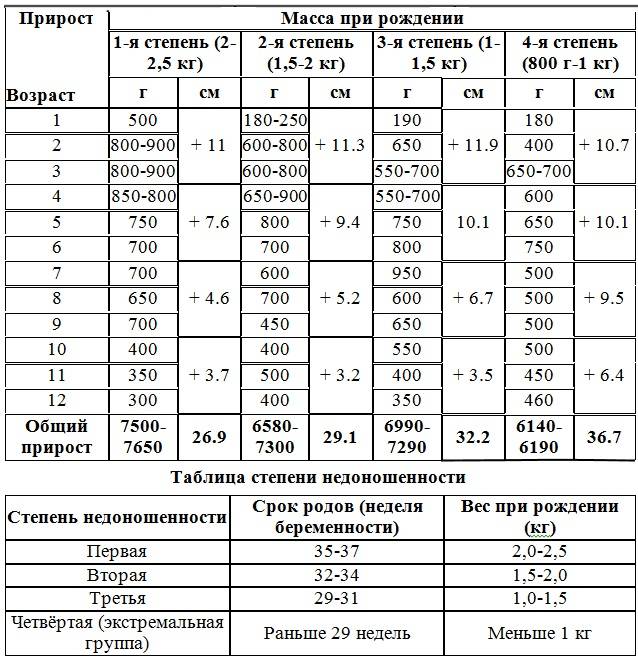
Степени недоношенности
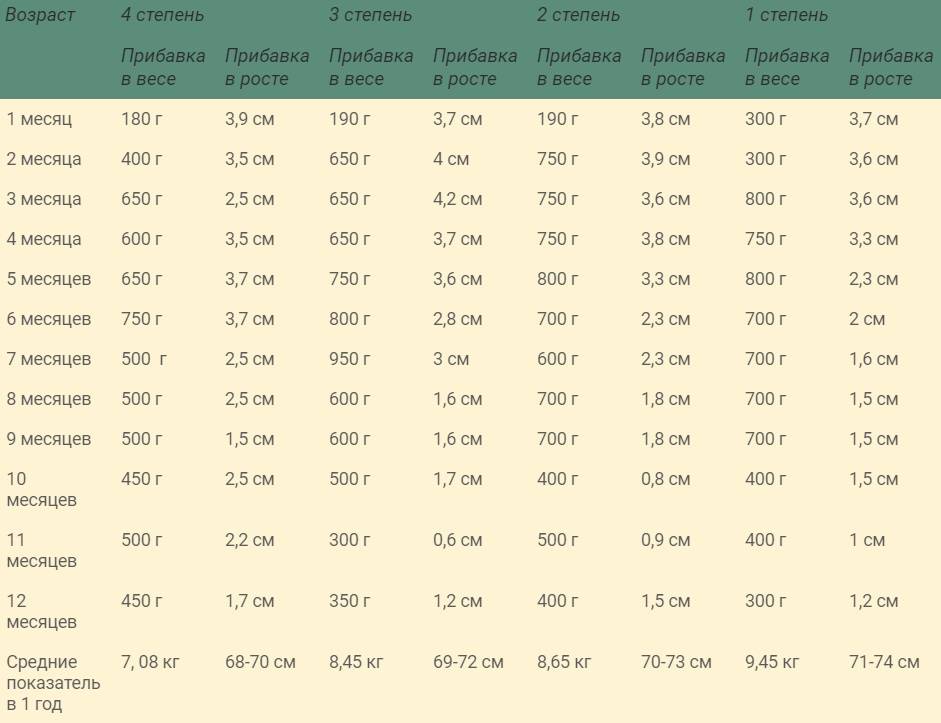
Первая степень недоношенности — роды на сроке 34-36 недель и шесть дней. Вес при рождении — от 2001 до 2500 граммов. Прогноз благоприятный, как правило, без создания особых условий для выхаживания. За исключением случаев, когда имеются другие состояния либо заболевания — например, инфекция, родовая травма, длительный безводный период.
Вторая или средняя степень недоношенности — ранние роды на сроке 31-33 недели и 6 дней. Вес при рождении — от 1501 до 2000 граммов. Прогноз благоприятный при оказании своевременной медицинской помощи, а также в условиях оптимального вскармливания и ухода.
Третья или тяжелая степень недоношенности — очень ранние роды на сроке 28-30 недель. Масса тела при рождении — от 1001 до 1500 грамм. Прогноз не совсем благоприятный, хотя многие из этих детей выживают. Однако в последующем они длительно находятся на выхаживании и получают лечение в связи с различными заболеваниями.
Четвертая степень или глубокая недоношенность — экстремально ранние роды на сроке до 28 недель. Вес при рождении — до 1000 грамм (экстремально низкий вес). Согласно статистике на этом сроке каждый пятый малыш рождается живым.
Однако прогноз неблагоприятный. Малыши, которые родились живыми до 26 недель, к сожалению, в 80-90% случаев погибают к месячному возрасту, а из тех, кто родился на 27-28 неделе — около 60-70%.
К тому же у глубоко недоношенного малыша в силу незрелости всех органов и систем возможно развитие многочисленных патологических состояний и заболеваний. Поэтому вопрос о дальнейшей судьбе малыша рекомендуется решать совместно с акушером-гинекологом, неонатологом и мамой ребенка. При этом родителям объясняются все последствия и необходимость длительного выхаживания.
Первый этап выхаживания — «жизнь под колпаком»
Попав в отделение реанимации или палату интенсивной терапии новорожденных, можно не на шутку встревожиться, увидев:
- Кувезы (прозрачные «колпаки»).
- Много проводков, отходящих от ребенка.
- Медицинскую аппаратуру, которая время от времени издает тревожные сигналы.
Все это необходимо, чтобы помочь малышу адаптироваться к жизни вне утробы матери и оказать квалифицированную медицинскую помощь.
Тепловой режим
Первые дни или недели жизни недоношенный кроха обычно проводит в кувезе, который имеет четыре отверстия для проведения лечебных манипуляций.
Если кроха не может самостоятельно дышать, то его подключают к аппарату искусственной вентиляции легких. Когда малыш самостоятельно дышит, то в кувез при необходимости подается увлажненный кислород.
Согласно сроку гестации в кувезе создается оптимальная температура окружающей среды (дабы не допустить перегрева и/или переохлаждения) и влажность (чтобы не высохли слизистые оболочки). Такой режим особенно важен для глубоконедоношенного малыша.
Ребенок c умеренной степенью недоношенности обычно находится на специальном матрасе либо столике с подогревом. При тяжелом состоянии его также могут поместить в кувез.
Почему важно поддерживать оптимальный температурный режим?
Для выработки тепла необходимо, чтобы в организм крохи поступало больше энергии и кислорода.
Однако у незрелых детей к тканям плохо доставляется кислород, а углекислый газ трудно выводится из организма. Поэтому при переохлаждении развивается гипоксия (кислородное голодание) и ацидоз (увеличивается кислотность тканей), что ведет к ухудшению состояния ребенка.
Тогда как при оптимальной температуре окружающей среды понижается потребность незрелого организма в кислороде и энергии для выработки собственного тепла.
Питание
Недоношенные дети кормятся материнским молоком или искусственной молочной смесью.
Если ребенок глотает, но его состояние нестабильное, то для кормления используется шприц (удобнее), ложечка или чашечка. Затем при улучшении состояния малыша начинают постепенно прикладывать к маминой груди.
Ребенка с глубокой степенью недоношенности либо при тяжелом состоянии кормят с помощью зонда, который вводится в желудок через носовые ходы или ротовую полость.
Однако даже с материнским молоком малыш не обеспечивается всем необходимым. Поэтому недостающие калории и жидкость обязательно восполняются внутрь и/или вводятся внутривенно.
Подробнее о кормлении недоношенных детей — в нашем следующем материале: Недоношенные дети: особенности вскармливания.
Наблюдение
От малыша отходят многочисленные проводки — датчики, которые регистрируют температуру тела, насыщение кислородом крови, артериальное давление, пульс и другие показатели. Данные передаются на монитор. Если какой-то показатель отклоняется от нормы либо датчик открепляется от тела, то раздается тревожный сигнал.
Кроме того, проводятся лабораторные исследования: определяется гемоглобин крови, эритроциты, билирубин, кислотно-основное состояние и другие показатели.
Лечение
Ребенку при необходимости внутривенно вводятся лекарственные препараты с заданной скоростью при помощи линиамата, который представляет собой небольшой медицинский аппарат со шприцом (инфузионный насос).
Также детям внутривенно восполняется объем жидкости в зависимости от изменения массы тела, количества выделенной мочи и других показателей.
Глубоконедоношенным детям с синдромом дыхательных расстройств для созревания легочной ткани целесообразно вводить природный сурфактант (вещество, выстилающее альвеолы изнутри) в виде аэрозоля.
Как только ребенок перестает нуждаться в интенсивной терапии и искусственной вентиляции легких, то его переводят на следующий этап.
Пищеварительная система
* Клетки пищеварительного тракта незрелые. Поэтому понижена выработка, а также активность желчных кислот, ферментов кишечника, поджелудочной железы и желудочного сока.
* Склонность к срыгиванию обусловлена небольшим объемом желудка и слабостью сфинктера (круговой мышцы) входа в желудок.
* Понижен тонус мышц, а также двигательная активность ЖКТ из-за незрелости нервной системы, поэтому замедляется продвижение пищи.
* Повышена проницаемость стенки кишечника, что ведет к всасыванию в кровь токсинов из его просвета.
* Понижено слюноотделение, а также активность лактазы — фермента, который расщепляет лактозу (сахар) материнского молока.
Все эти факторы ухудшают пищеварение и всасывание питательных веществ. В результате организм недополучает белки, жиры, углеводы, витамины и минералы. Между тем созревание органов и систем (печени, почек, легких и других) недоношенного малыша требует дополнительной энергии.
Также с этими моментами связанно нарушение микрофлоры кишечника, вздутие живота и детские колики — частых «спутников» малыша в первые месяцы жизни.
Уход за недоношенным ребенком на втором этапе выхаживания
Выхаживание недоношенного ребенка на втором этапе строится индивидуально и является логическим продолжением мероприятий, начатых в отделении патологии новорожденных родильного дома.
Недоношенные дети с массой тела в момент поступления 1700 г и менее обычно нуждаются в дополнительном обогреве, в связи с чем их помещают в кувез-кровать. Необходимость дополнительного согревания таких детей обычно исчезает к концу 2-3 недели жизни. «Экстремально» недоношенные нередко находятся воткрытых кувезах до полугора-двухмесячного возраста.
Кувезы закрытого типа на втором этапе выхаживания используют чаще всего для больных детей.
Температура воздуха в отделении второго этапа выхаживания недоношенных соответствует таковому в отделении патологии новорожденных родильного дома, однако в палате, где задерживаются дети с массой выше 2500 г, она должна быть снижена до 23-24 С°.
Антропометрию проводят в день поступления (измеряют окружность головы, груди, плеча, бедра, голени, рост, массу), затем повторяют это исследование ежемесячно. Исключение представляют определение массы тела и окружности головы. Взвешивают детей ежедневно, а в случае грудного вскармливания – до и после каждого кормления, проводя при необходимости соответствующую коррекцию объема питания. Окружность головы измеряют не реже одного раза в неделю. Одновременно определяют темпы нарастания мозговой части черепа (расстояние между верхними точками ушных раковин) при наложении сантиметровой ленты через свод черепа.
Один раз в неделю пальпаторно определяют плотность костей черепа для своевременной диагностики краниотабеса. Выкладывание недоношенных на живот начинают как можно раньше. Манипуляцию проводят на жесткой поверхности (матрасик) без подушки, так как у некоторых из них даже в месячном возрасте может отсутствовать защитный рефлекс. В последние годы доказана целесообразность выхаживания недоношенных в положении на животе, так как данная позиция способствует увеличению напряжения кислорода в крови и, кроме того, снижает вероятность срыгиваний.
Массаж передней брюшной стенки проводят ежедневно, начиная с месячного возраста при достижении ребенком массы 1700-1800 г. У недоношенных, страдающих метеоризмом, периодически показано поглаживание живота даже при массе тела 900-1000 г.
Игрушку подвешивают на уровне груди на высоте 60-70 см вне зависимости от возраста, срока гестации и состояния ребенка.
Прогулки с недоношенными детьми, длительно находящимися в отделении второго этапа выхаживания, осуществляют на прогулочных верандах или на улице в теплый осенне-весенний период и летом. В случае затяжных бронхолегочных заболеваний и тяжелой анемии недоношенных, показаны прогулки и в зимний период на прогулочной веранде. Прогулки начинают с детьми 3-4-недельного возраста при достижении массы тела 1700-1800 г. Прогулки с глубоко недоношенными детьми можно начинать с двухмесячного возраста при массе тела 1500-1600 г.
Использование ЛФК и массажа недоношенным детям
Виды массажа и ЛФК:
1. Классический массаж общий и локальный (тактильный, расслабляющий, стимулирующий).
2. Точечный массаж (тормозной и возбуждающий).
3. Сегментарный массаж.
4. Физические упражнения:
– рефлекторные;
– пассивные;
– активные (в соответствии с уровнем психомоторного развития ребенка).
– Упражнения в воде, подводный массаж.
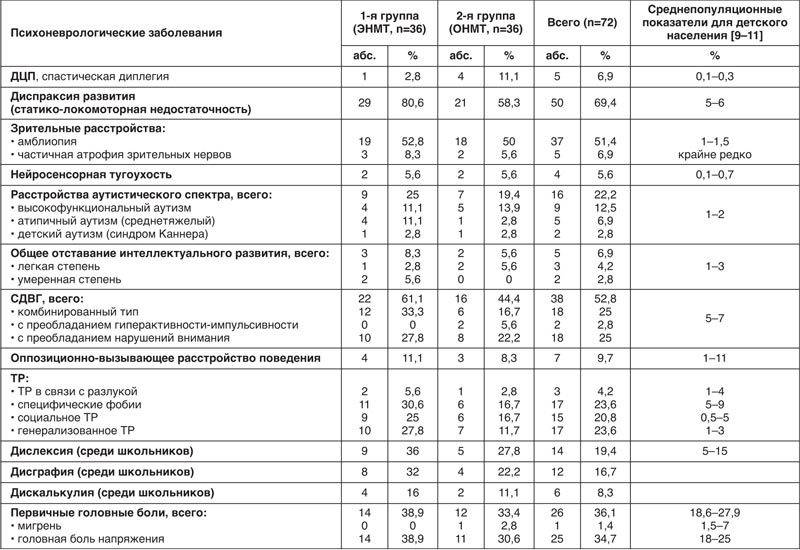
Симптомы ДЦП первых лет жизни ребенка
К концу первого года жизни малыша симптомы ДЦП становятся более ярко выраженными. Ребенок всё больше начинает отставать в физическом, а часто и в психологическом развитии.
Поскольку заболевание объединяет целый ряд разного рода расстройств, помимо двигательных нарушений, на 2-4 годах жизни у ребенка отмечают следующие симптомы ДЦП:
- нарушения ходьбы и координации движений – косолапость, ходьба на цыпочках, перекрест ног, переваливающаяся походка, сутулость при движениях и ходьбе;
- сохранение некоторых примитивных рефлексов, которые обычно исчезают у грудных младенцев к третьему-четвертому месяцу, например, хватательный рефлекс или рефлекс опоры;
- ассиметричное развитие тела;
- нарушение баланса – ребенку трудно сидеть без дополнительной поддержки;
- расстройства крупной и мелкой моторики руки – ребенку сложно держать ручку, перелистывать страницы книги;
- функциональное нарушение работы органов желудочно-кишечного тракта;
- эпилептические припадки – характерны для 20-40 % больных ДЦП;
- тугоухость и близорукость;
- эндокринные расстройства – ожирение, гипотиреоз.
При некоторых формах ДЦП у больных детей наблюдается задержка речевого и психического развития различной степени тяжести – от легкой формы (дебильности) до идиотии, когда ребенок полностью зависит от окружающих людей.
Симптомы ДЦП проявляются также в поведенческих расстройствах. Для таких детей характерны приступы агрессии и аутоагрессии (агрессии, направленной на себя), необоснованной раздражительности, повышенной тревожности и капризности. У многих детей есть проблемы с речью. При этом до 35 % детей с ДЦП имеют сохраненный уровень интеллекта, а еще у 33 % нарушения выражены в легкой степени и поддаются коррекции при регулярной работе с психологом, дефектологом и логопедом.
Искусственное вскармливание недоношенных детей
Это еще один немаловажный способ кормления малышей. Основными показаниями к назначению искусственного вскармливания (разведенной смесью в бутылочке) для недоношенных детей являются недостаточное количество или полное отсутствие материнского молока либо его непереносимость ребенком. В питании детей, которые появились на свет раньше положенного срока, должны использоваться исключительно специализированные смеси, питательная ценность которых выше по сравнению со стандартными адаптированными продуктами.
Отмена специализированных продуктов, а также перевод на обычные детские смеси должен осуществляться постепенно. Врачи считают, что достижение малышом массы тела 2500 г и более не служит серьезным противопоказанием к дальнейшему использованию смесей для недоношенных детей.
При кормлении ребенка в случае недостаточной прибавки в весе такие смеси в ограниченном объеме могут применяться в сочетании с классическими смесями для доношенных малышей в течение нескольких месяцев. Использование молочных смесей для недоношенных детей в малом объеме (1/3–1/4 от суточного объема) может в большей степени позволить обеспечить малышей, родившихся раньше срока, питательными веществами, предотвратить развитие железодефицитной анемии и остеопении, увеличить скорость роста.
Дыхательная система
Имеется незрелость нервных волокон и головного мозга, в котором находится дыхательный центр. Кроме того, дыхательные пути узкие (трахея, бронхи), западает грудина, а кости грудной клетки мягкие.
Поэтому малыш дышит поверхностно, нерегулярно и учащенно (частота дыхательных движений в минуту зависит от срока гестации). Также возможны периодические апноэ (кратковременные остановки дыхания) и приступы цианоза (посинения кожи).
У недоношенного крохи незрелый обмен жиров, что приводит к нарушению образования в легких сурфактанта — специального вещества, которое выстилает изнутри альвеолы (легочные пузырьки или мешочки). Задача сурфактанта — обеспечение раскрытия легких при первом вдохе, а также дальнейшей их нормальной работы.
Сурфактант начинает вырабатываться с 23 недели беременности, подготавливая легкие к самостоятельному дыханию. Оптимальное его количество накапливается лишь к 35-36 неделе.
При недостатке сурфактанта развиваются ателектазы — участки спавшихся или не расправившихся альвеол при первом вдохе. Поэтому часть легочной ткани не участвует в дыхании, что нередко становится причиной синдрома дыхательных расстройств или дыхательной недостаточности. На этом фоне часто присоединяется бактериальная инфекция, приводя к развитию пневмонии, что, несомненно, ухудшает состояние ребенка.
Третий этап — дома и стены обладают лечебным эффектом
В этом периоде вы берете всю заботу о крохе на себя, поэтому вас волнует много моментов. Постараемся на них дать подробные ответы.
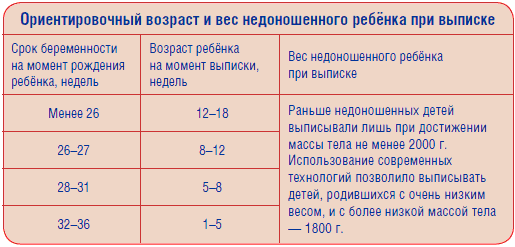
Основные показания для выписки
- Хорошее и стабильное самочувствие крохи.
- Неизменный набор веса на протяжении трех-пяти дней.
- Масса тела — 2000-2300 грамм и более. Иногда допускается выписка при меньшем весе, если самочувствие малыша позволяет это сделать.
- Ребенок самостоятельно удерживает температуру тела в открытой кроватке в течение 24-48 часов.
- Малыш сосет вашу грудь.
- Вы самостоятельно ухаживаете за младенцем.
Однако ребенок все еще слаб, поэтому нуждается в бережном отношении к себе и тщательном уходе. Именно на вас лежит большая ответственность, поскольку недоношенный малютка чувствителен к изменениям окружающей среды и подвержен инфекциям. Что делать? Как помочь крохе?
Тепловой режим и окружающая среда
– Позаботьтесь о том, чтобы в комнате, в которой находиться малыш, было умеренное освещение.
– Создайте в доме спокойную обстановку и тишину, поскольку кроха чутко реагирует на громкий звук из-за незрелости нервной системы.
– Поддерживайте температуру воздуха на уровне 24-26°С, что на 2-3°С выше, чем необходимо для доношенного малыша. Также вы можете продолжить применение метода «Кенгуру».
– В холодное время года желательно дополнительно увлажнять воздух.
– Оптимальный температурный режим и увлажнение поможет крохе избежать проблем с дыханием, а также сохранить энергию, не расходуя ее на согревание.
– Обязательно проводите ежедневную влажную уборку и гуляйте на свежем воздухе.
– Проветривайте помещение в зимнее время по 15-20 минут не менее трех раз в сутки, заблаговременно перенося кроху в другую комнату. В летнее время старайтесь почти все время держать форточку или створку окна приоткрытой, а при необходимости проветривайте помещение. Избегайте возникновения сквозняков.
Защита от инфекции
- Ограничьте контакт с малышом людей, которые не помогают вам в уходе за ним.
- Пока кроха не окрепнет, старайтесь, чтобы в дом не приходили гости. Помните, что примерно за сутки до появления первых признаков больной уже может заражать вирусной инфекцией окружающих. Однако чувствует себя он хорошо.
- Если у кого-то из домочадцев или гостей имеются признаки заболевания, то не позволяйте им близко подходить к малютке.
- При наличии домашних животных старайтесь не допускать, чтобы они находились рядом с малышом. Во-первых, животные являются источником аллергенов, во-вторых, — носителями многочисленных болезнетворных микроорганизмов.
Питание
Общие рекомендации:
Если малыш сам не просыпается на кормление, будите его и часто прикладывайте к груди.
- Ребенок, рожденный намного раньше срока, слаб, поэтому он сосет грудь долго и с перерывами. Поэтому не торопитесь убрать грудь, а если кроха остановился, дайте ему время передохнуть.
- При необходимости докармливайте ребенка сцеженным заранее грудным молоком через шприц, чашечку или ложечку.
Лечение и наблюдение
Малыш нередко выписывается домой с рекомендациями о приеме тех или иных лекарственных препаратов в зависимости от заболевания. Обязательно продолжаете назначенное лечение.
Кроме того, помните, что у незрелых детей наиболее уязвима нервная система, поэтому придется стать частыми «гостями» у невропатолога.
Также необходимо будет посещать с профилактической целью врачей разных специальностей — например, окулиста, поскольку имеется риск развития ретинопатии недоношенных.
То есть ваша основная задача заключается в создании условий для гармоничного развития малыша, чтобы он справился с трудностями, с которыми столкнулся, едва появившись на свет. При должном уходе и отсутствии серьезных заболеваний (например, ДЦП) даже глубоконедоношенные дети к 1,5-3 годам (нередко даже раньше) догоняют сверстников по психическому и физическому развитию.
врач-ординатор детского отделения
фото: http://globallookpress.com
Этапы выхаживания недоношенных детей
Первый этап выхаживания — это уход и присмотр медперсоналом в роддоме. В крупных перинатальных центрах есть специальная реанимация для таких новорождённых
На этом этапе важно, чтобы малыш не переохладился, поэтому врачи прикасаются к нему только тёплыми руками, заворачивают в подогретые пелёнки, и даже пеленальный столик предварительно подогревается
Второй этап — это выхаживание малыша в отделении патологии больницы. В современных отделениях мамы могут находиться вместе с детьми. Ребёнка каждый день взвешивают, измеряют рост и окружность головы. Как только новорождённый достигает в весе заветных двух килограммов, его выписывают домой. Если же есть какие-то отклонения в здоровье, малыша оставляют в отделении патологии до полного выздоровления.
И, наконец, этап третий: наблюдение на дому. Врач и медсестра детской поликлиники должны осмотреть ребёнка в первые сутки после выписки. Затем медики будут периодически навещать младенца, следить за его состоянием и развитием и давать рекомендации по уходу родителям. Влажность около 70%, комфортная температура 20-22С, проветривание помещения, подогретая примерно до 39С вода для купания: всего этого требуют недоношенные дети. Этапы выхаживания включают в себя, прежде всего, медицинский контроль и особое, внимательное отношение мамы и папы к ребёнку.
Бесплатная горячая линия для семей с недоношенными детьми
В России работает единственная в стране специализированная бесплатная горячая линия поддержки семей с недоношенными детьми. Звонки принимают квалифицированные психологи, прошедшие специальную подготовку, а также врач-неонатолог. По мере необходимости для консультаций подключаются и другие профильные специалисты.
Приём звонков открыт горячая линия работает круглосуточно 7 дней в неделю, консультации также ведутся через чат онлайн на сайте фонда «Право на чудо».
- Угроза преждевременных родов по неделям: причины и признаки
- Родить раньше срока и научиться жить заново. История одной мамы
- Одежда для кукол и «золотой час»: 8 фактов о недоношенных детях
- «Общение с близкими и их забота — главный источник здоровья для недоношенного ребёнка». Интервью с врачом-реабилитологом
- «И питание, и лекарство». Грудное вскармливание недоношенных детей
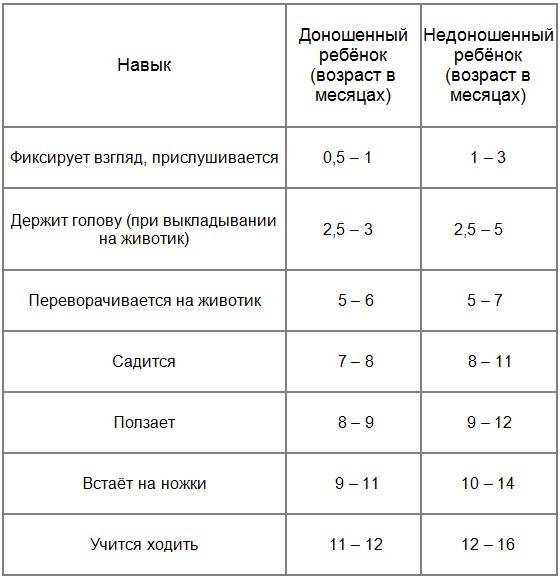
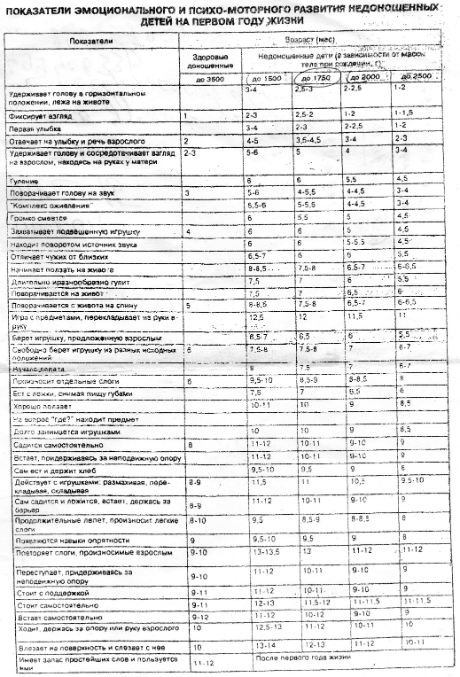
Развитие недоношенных детей по месяцам
Только родившиеся раньше срока дети, как правило, нуждаются в специальных условиях и постоянном присмотре врачей. Часто таких малышей кормят через пищевой зонд и поддерживают их дыхание через искусственную подачу кислорода.
Недоношенному ребёнку месяц: в это время у него могут полностью отсутствовать врождённые рефлексы. Вес в этот период младенец набирает очень слабо.
На втором месяце такие дети уже начинают прибавлять в весе, но они по-прежнему очень слабы: быстро устают и, в основном, спят. На третьем месяце малыш уже приобретает рефлексы, реакцию на звук и даже мимику.
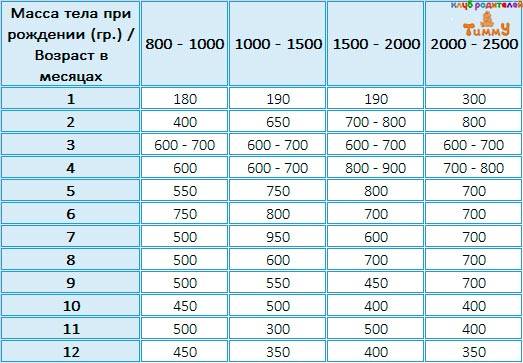
К 6 месяцам ребёнок, при хорошем раскладе, увеличивает вес примерно в три раза. Малыши с первой степенью к этому времени уже могут ничем не отличаться от рождённых в срок сверстников.
Недоношенные дети: развитие до года
К году дети уже, как правило, полностью «выравниваются» в развитии — как физическом, так и психоэмоциональном. Развитие недоношенного ребёнка во многом зависит от ухода и ответственного отношения родителей к рекомендациям врачей.
КРИТЕРИИ ВЫПИСКИ НЕДОНОШЕННОГО РЕБЕНКА НА ПЕДИАТРИЧЕСКИЙ УЧАСТОК
1. Вес при выписке в сельскую местность должен быть .не менее 2500 г, в город — 2300 г и в дом младенца — 3000 г.
2. Не должно быть острых заболеваний, при наличии энцефалопатии она должна быть в стадии значительного улучшения.
3. Ребенок должен быть активным, хорошо сосать, прибавлять в весе, иметь нормальную температуру.
4. Основные клинические анализы должны быть без патологических отклонений.
5. Благоприятные социально-бытовые условия (желанный ребенок, хорошая семья, заботливая мать, нет вредных привычек, дома тепло, нет больных и т д.).
6. Благоприятная обстановка в планетуберкулеза.
• 7, При выписке в сельскую местность: в роддом приглашается фельдшер с ФАПа. в роддоме заводится история развития ребенка, форма № 112 и делается первая запись.
Особенности наблюдения за недоношенными детьми:
— при объективном исследовании обратить особое внимание на признаки морфо-неврологической зрелости, определить ее соответствие гестационному возрасту; выявить клинические признаки незрелости органов и систем, особенности течения пограничных состояний:
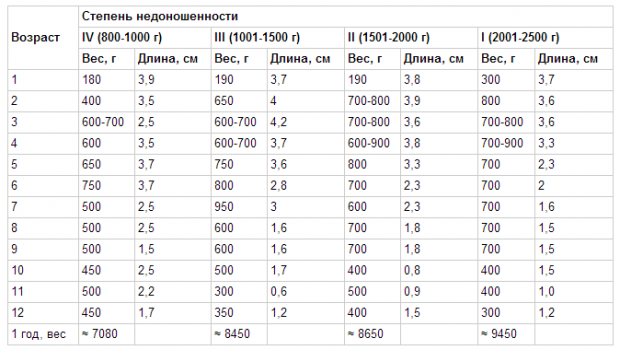
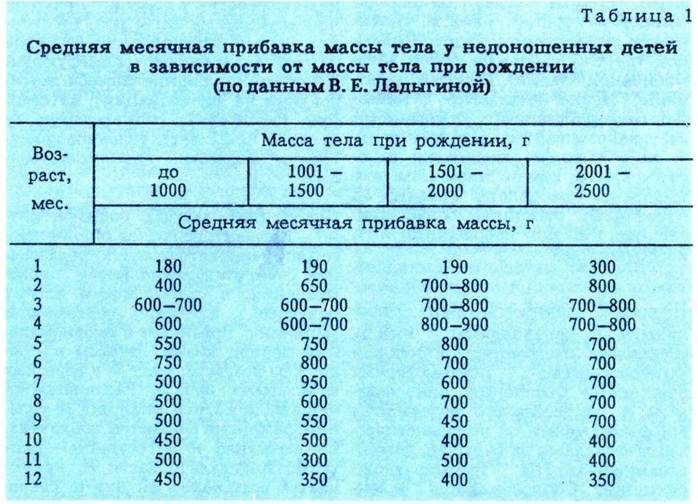
— максимальная убыль массы тела у детей с массой 1000—1500 г составляет до 10%; 1500—2000 г составляет до 8—9%; 2000—2500 г составляет до 6—8 %. Максимум снижения массы приходится на 4—7 день жизни, отсутствие, динамики массы тела до 10—14 дня, далее постепенное восстановление первоначальных показателей к 3 неделе жизни;
— физиологическая эритема кожных покровов яркая, сохраняется до 2-х недель, редко сменяется шелушением;
— крайне редко отмечаются токсическая эритема и гормональный криз;
— желтуха достигает максимума к 5—8 дню, исчезновение ее
может затягиваться до 3-х недель;
— физиологическая диспепсия специфических особенностей не имеет, однако следует помнить о возможности очень быстрого перехода ее под влиянием неблагоприятных факторов в патологическое состояние;
— транзиторная лихорадка почти не встречается у недоношенных детей, а нарушение терморегуляции в неонатальном периоде направлено в сторону гипотермии.
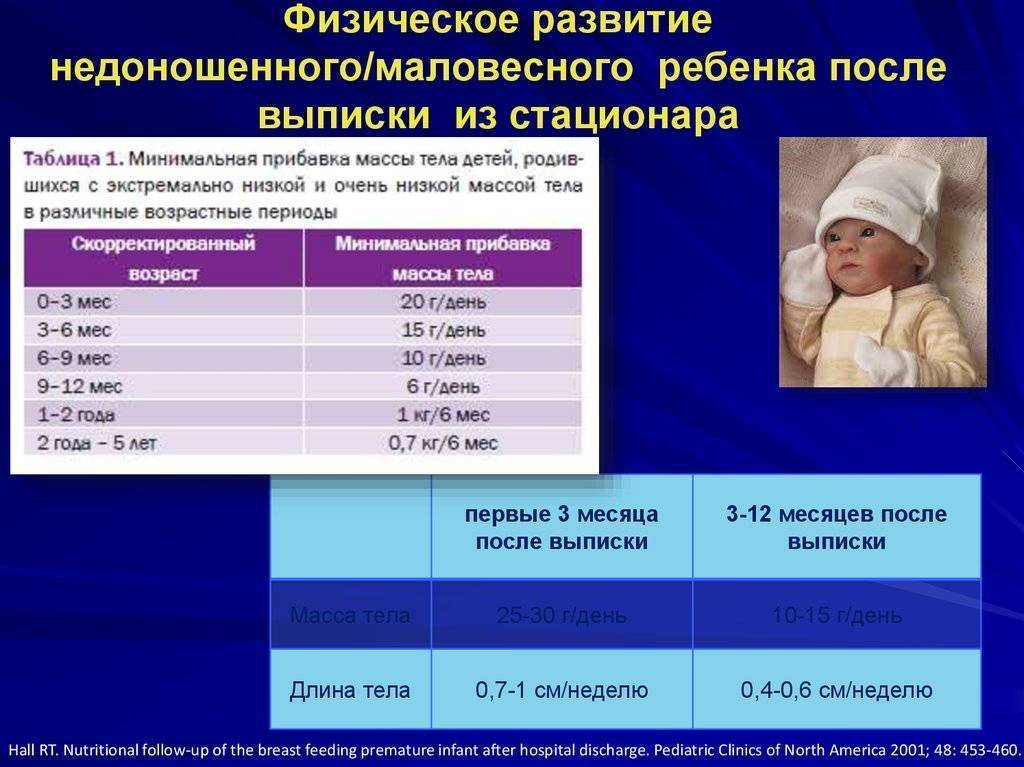
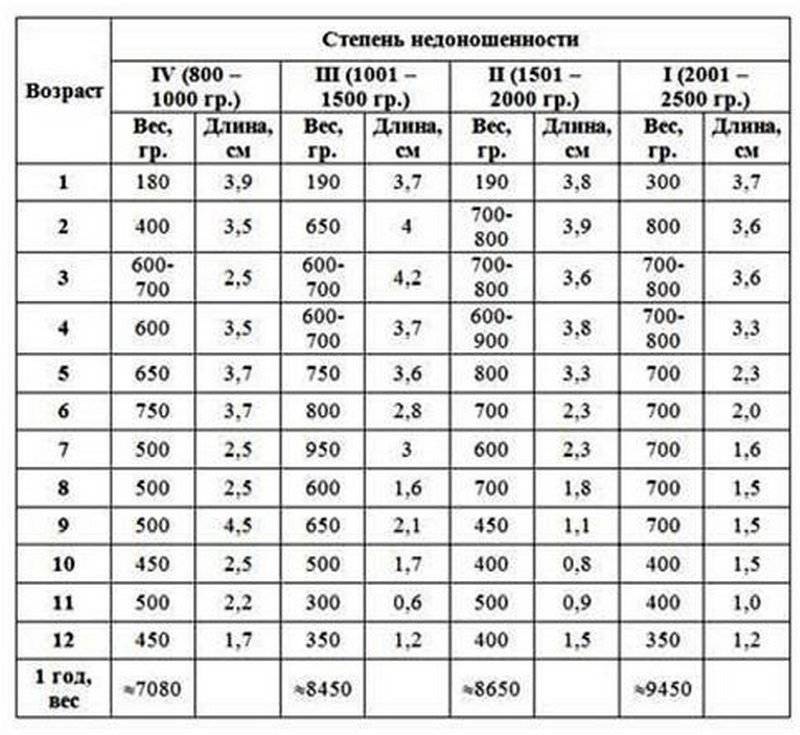
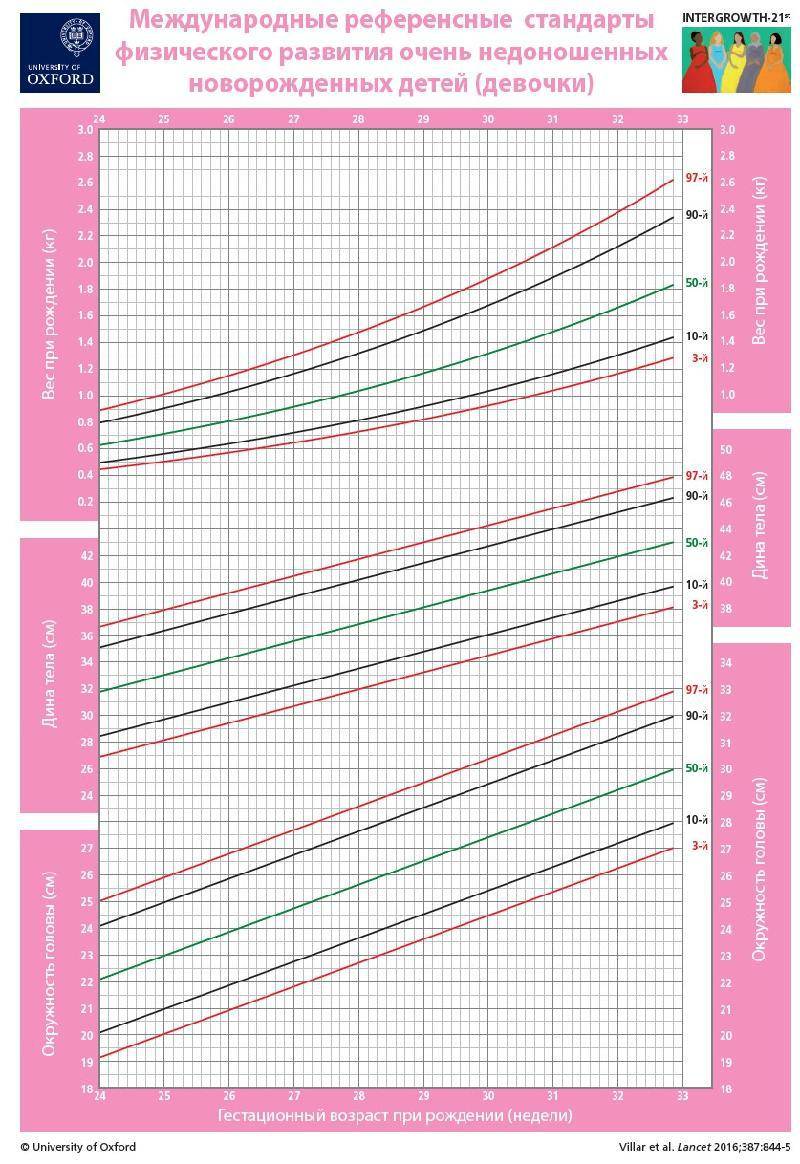
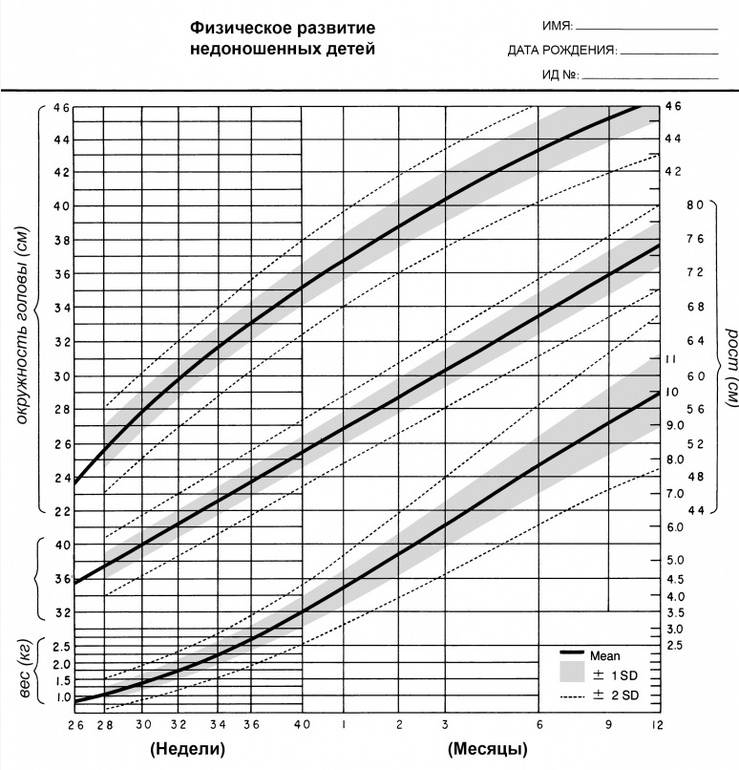
— При оценке физического развития антропометрические данные ребенка сопоставляются только со стандартными показателями у недоношенных детей (масса тела, длина, окружность головы, окружность грудной клетки). В динамике наблюдения физическое развитие оценивать по темповым массо – ростовым прибавкам в зависимости от срока гестации и массы тела при рождении. Учитывая, что до 3—4 мес. недоношенные дети наблюдаются на дому, необходимо обеспечить их медицинскими весами.
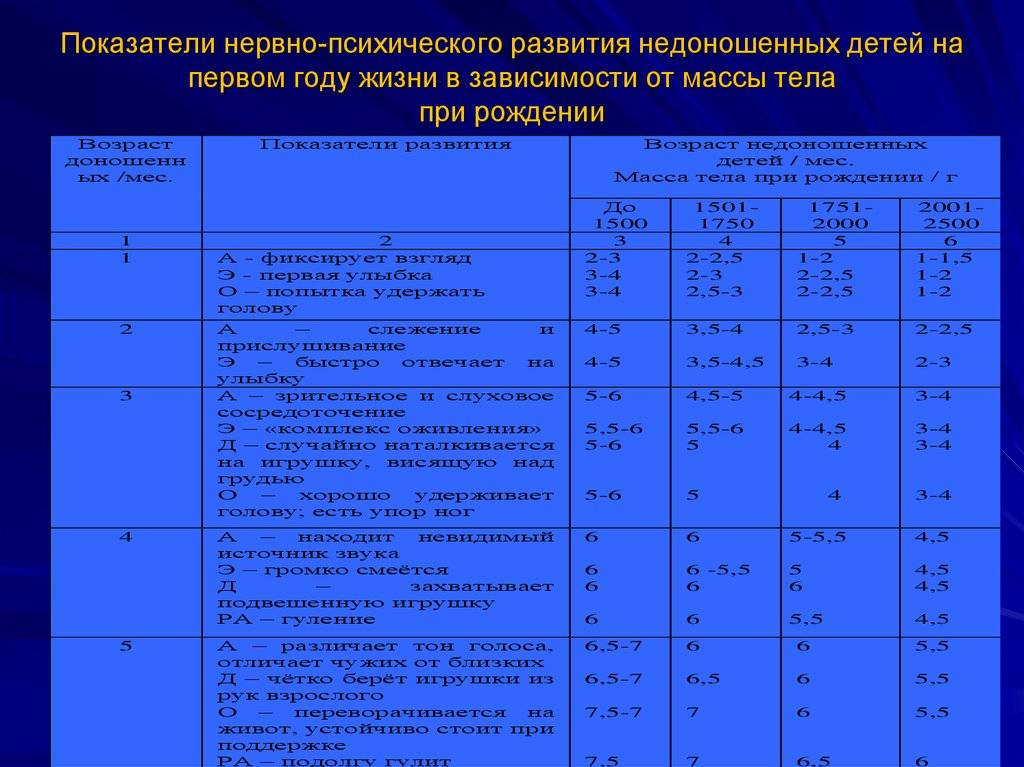
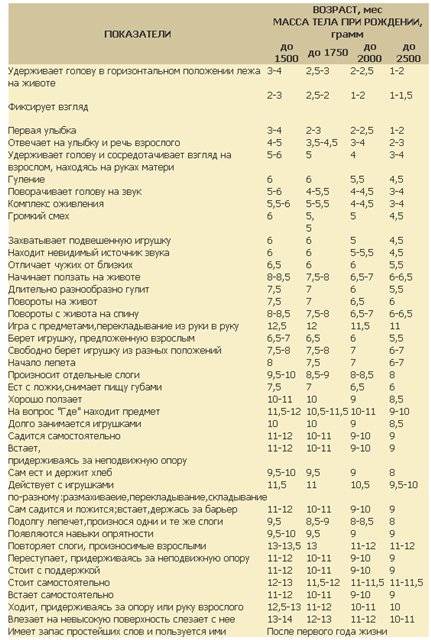
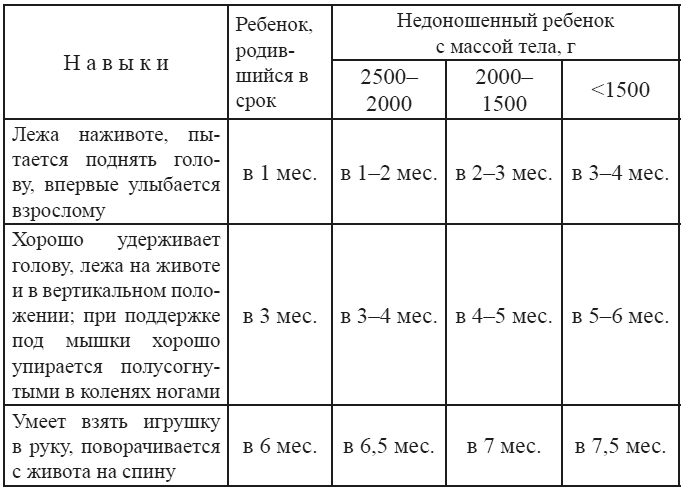
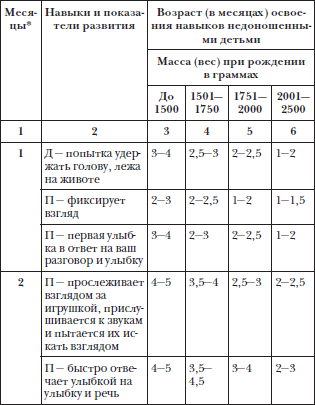
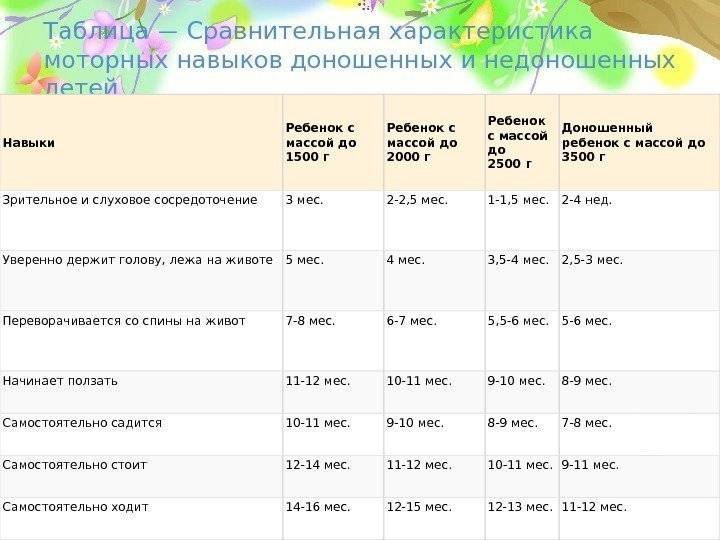
— При оценке психомоторного развития следует помнить, что дети с I степенью недоношенности не отстают от своих доношенных сверстников, дети с II степенью могут отставать на 1—:1,5 мес; а с III—IV степенью недоношенности — на 2—3 мес.
— Обратить внимание на склонность недоношенных детей к развитию фоновых заболеваний (анемия, рахит, гипотрофия). Обеспечить раннюю их диагностику, активную профилактику и лечение
— Спланировать сроки диспансерного наблюдения педиатром и специалистами, обратив особое внимание на критические периоды развития недоношенного ребенка. — Назначить и интерпретировать анализ крови (1 раз в месяц контроль Н в и количества эритроцитов)
Об анемизации ребенка свидетельствуют: в первую неделю жизни — Нв в ниже 180 г/л, эритроциты — 4,5.1012/л, на второй неделе — Нв ниже 150 г/л, эритроциты ниже. 4,0. 1012/л, после 2-х недель – Нв ниже 110 г/л, эритроциты ниже 3,5-1012/л
— Назначить и интерпретировать анализ крови (1 раз в месяц контроль Н в и количества эритроцитов). Об анемизации ребенка свидетельствуют: в первую неделю жизни — Нв в ниже 180 г/л, эритроциты — 4,5.1012/л, на второй неделе — Нв ниже 150 г/л, эритроциты ниже. 4,0 . 1012/л, после 2-х недель – Нв ниже 110 г/л, эритроциты ниже 3,5-1012/л.
— Спланировать индивидуальный прививочный календарь. Детям, родившимся с массой до 1500 г, профилактические прививки назначаются после 1 года с учетом состояния здоровья.
— Санпросветработа с родителями об особенностях развития недоношенных детей, подверженности их заболеваниям.
— Рекомендовать индивидуальное психо-физическое воспитание ребенка в сенье, закаливающие процедуры.
— Информировать родителей о возможных причинах недоношенности и о своевременном их устранении при повторной беременности.