Причины
Причины разрыва или перфорации:
- Воспаление среднего уха (средний отит). Инфекция среднего уха часто приводит к накоплению жидкости в среднем ухе. Давление этой жидкости может спровоцировать перфорацию.
- Баротравма. Баротравма – это стресс, воздействующий на барабанную перепонку, когда давление воздуха в среднем ухе и давление воздуха снаружи выходят из равновесия. Если давление тяжелое, то тимпанальная мембрана может разорваться. Баротравма чаще всего вызывается изменениями давления воздуха, связанными с авиаперелетами. Другие события, которые могут вызвать внезапные изменения давления – и, возможно, разрыв мембраны – включают подводное плавание и прямой удар в ухо, например, воздействие автомобильной подушки безопасности.
- Громкие звуки или взрыв (акустическая травма). Громкий звук, как от взрыва или выстрела, взрыв – по существу, непреодолимая звуковая волна – могут вызвать разрыв перепонки.
- Инородные предметы. Маленькие предметы, такие как ватная палочка или шпилька, могут проколоть или разорвать тимпанальную мембрану.
- Тяжелая травма головы. Тяжелая травма, такая как перелом черепа, может вызвать дислокацию или повреждение структур среднего и внутреннего уха, включая барабанную перепонку.
Осложнения
Барабанная перепонка имеет две основные функции:
- Слуховая. Когда звуковые волны ударяют, барабанная перепонка вибрирует – первый шаг, по которому структуры среднего и внутреннего уха переводят звуковые волны в нервные импульсы.
- Защитная. Барабанная перепонка также имеет барьерную функцию, защищая среднее ухо от воды, бактерий, других посторонних веществ.
Осложнения могут возникать, когда мембрана заживает, или если она не может зажить.
Возможные осложнения:
- Потеря слуха. Обычно потеря слуха является временной, длится только до тех пор, пока разрыв или отверстие не заживет. Размер и расположение разрыва могут влиять на степень потери слуха.
- Воспаление среднего уха (средний отит). Перфорация барабанной перепонки дает возможность бактериям проникнуть в ухо. Если перфорированная барабанная перепонка не заживает или не восстанавливается, вы можете быть уязвимы к текущим (хроническим) инфекциям, которые могут вызвать постоянную потерю слуха.
- Образования среднего уха (холестеатома). Холестеатома – это образование в среднем ухе, состоящее из клеток кожи и других веществ. Все накопленные загрязнения, отмершие клетки кожи в ушных каналах обычно выходят наружу с ушной серой. Если мембрана разорвана, клетки кожи могут пройти в среднее ухо и сформировать холестеатому. Холестеатома дает благоприятную среду для бактерий и содержит белки, которые могут повредить косточки среднего уха.
Отит уха ребенка и его лечение
Начальные симптомы заболевания у детей зависят от многих факторов. Одним из них служит возраст ребенка. По свидетельствам врачей, отит у ребенка 2-х лет проходит, по ряду причин, тяжелее, чем отит у ребенка в 3 года. Это связано с тем, что у детей младшего возраста иммунитет не имеет такой степени напряженности, как в старшем возрасте.
Лечение наружного отита
Выделяют ограниченный наружный отит (гнойник кожи фиброзно-хрящевого отдела наружного уха) и диффузный (разлитой) наружный отит.
Первый возникает вследствие внедрения возбудителя, как правило, стафилококка, в волосяной фолликул кожи наружного слухового прохода.
Диффузный ушной отит возникает как осложнение при хроническом гнойном воспалении среднего уха. Основным фактором, вызывающим диффузный отит, является занос гноя в забарабанную полость при гноетечении.
Лечение наружного отита у детей сводится к промыванию наружного слухового прохода, назначению антибиотиков, сульфаниламидных препаратов и др. Лечебные процедуры и препараты может назначить только лечащий врач.
Также лечение наружного отита у детей требует закладывания в пораженное ухо марлевых турунд, смоченных в специальном растворе (об этом расскажет врач). При стихании острого процесса и в более поздней фазе заболевания назначают физиотерапию.
Лечение среднего отита
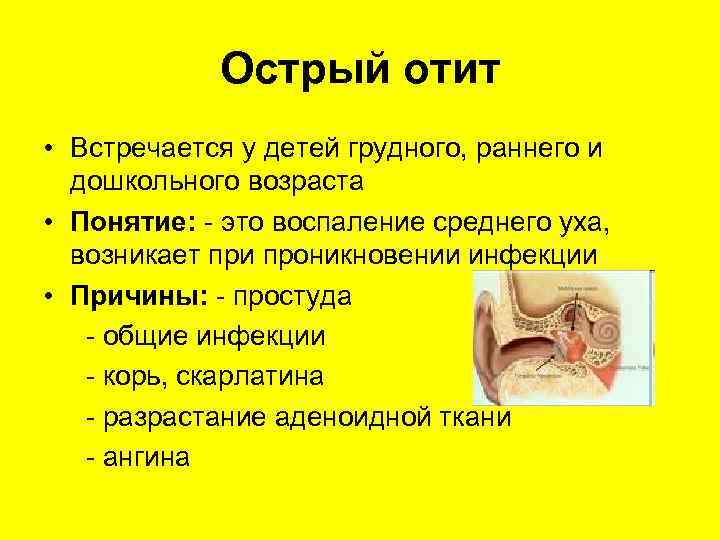
Острый средний отит развивается в результате проникновения в среднее ухо возбудителей инфекции через слуховую трубу при воспалительных заболеваниях носа и носоглотки.
На первом этапе развивается острый катаральный отит у ребенка: повышается температура, отмечается отек, боли в пораженном ухе, беспокойство и плаксивость.
Лечение среднего отита у детей начинают незамедлительно, сразу после обнаружения первых симптомов и постановки диагноза.
Будьте осторожны, при возникновении среднего отита возрастает вероятность попадания инфекции в полость мозга и дальнейшего развития серозного менингита!
Симптомы заболевания
Острый гнойный отит возникает при проникновении патогенных агентов в слуховой проход. Воспаление сопровождается вначале слабой, а затем сильной пульсирующей болью, отдающей в висок, голову или челюсть. Ухо закладывает, появляется шум в ушах. С развитием воспаления повышается температура тела, отек уха и появление гнойного экссудата. Затем происходит разрыв перепонки и выход гнойного отделяемого. При правильном и своевременном лечении симптомы болезни уменьшаются.
Течение хронического отита имеет менее выраженный болевой синдром, гноетечение является длительным и рецидивирующим. Барабанная перепонка не восстанавливается, что может вызвать временную или постоянную потерю слуха.
Причины бронхита у детей
Как и у взрослых людей, бронхит у детей развивается преимущественно из-за вирусной инфекции. Летом ребенок набирается сил, а осенью, зимой и весной болеет очень часто. Это привычная картина, особенно если ребенок ходит в детский сад или образовательное учреждение. Организм ребенка атакуют следующие вирусы:
- грипп типа А, B, С и парагрипп;
- адено- и риновирусы;
- короновирус
- респираторно-синцитиальный вирус
- метапневмовирус
Гораздо реже, чем вирусы, но гораздо чаще, чем у взрослых, причиной бронхита у маленьких детей становятся бактериальные инфекции:
- возбудитель коклюша (бордетелла);
- хламидии;
- микоплазма;
- стафилококки;
- пневмококки;
- стрептококки.
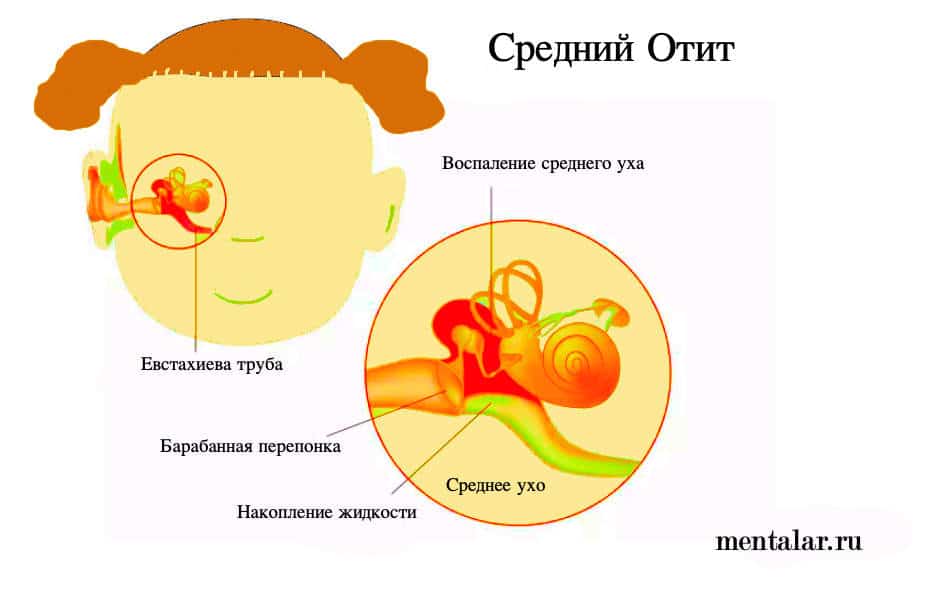
Как развивается экссудативный отит?
Развитие воспалительного отека в области соустья слуховых труб, выходящих в носоглотку, приводит к резкому сужению просвета слуховой трубы. Это затрудняет регулярное поступление воздуха в среднее ухо, нарушается его вентиляция, что ведет к нарастанию там отрицательного давления. Это может проявляться ощущениями заложенности уха, снижением остроты слуха, чувством резонанса собственного голоса. Нарастающее отрицательное давление в среднем ухе, приводит к всасыванию тканевой жидкости из слизистой оболочки в полость среднего уха — и возникает экссудативный или серозный отит. Из-за воспаления и отека тканей блок слуховых труб сохраняется, и это мешает опорожнению среднего уха от серозного транссудата. В этой стадии пациент, кроме снижения слуха, может отмечать чувство переливания жидкости в ухе особенно при перемене положения головы, а иногда и временное улучшение слуха.
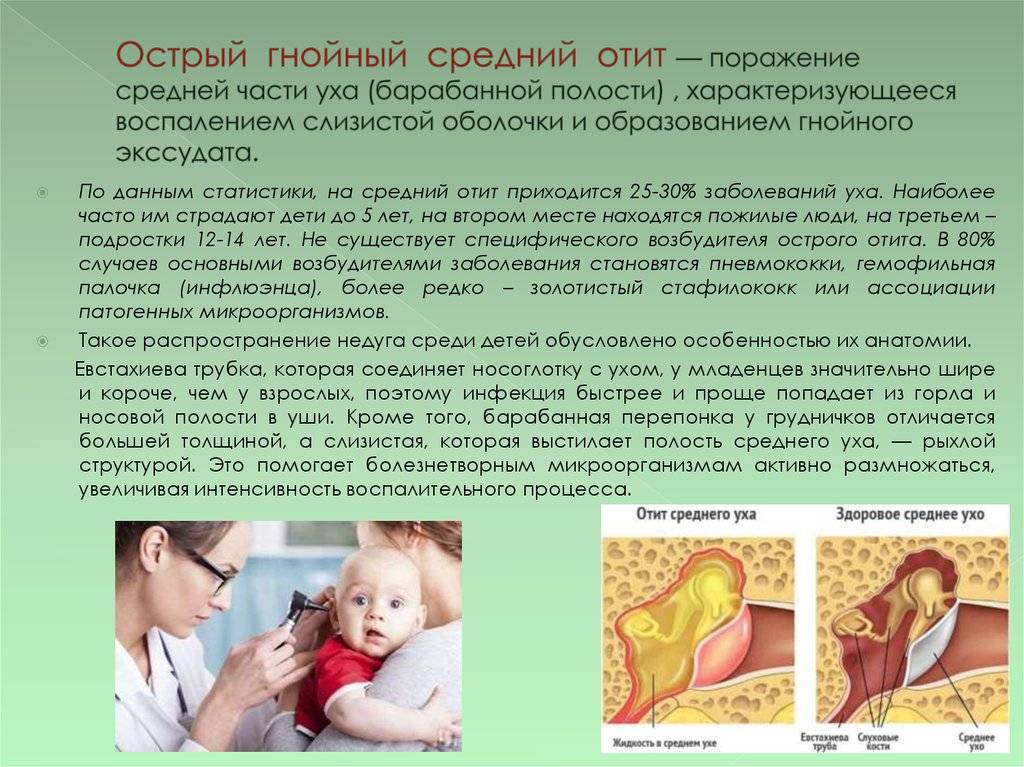
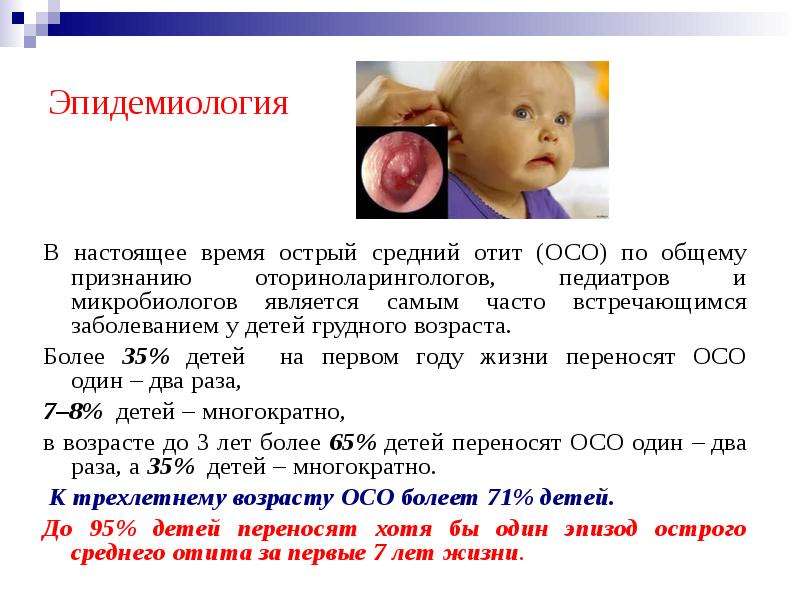
Отит среднего уха у детей
- евстахиева труба у детей короче и шире, чем у взрослых, и расположена более горизонтально. Всё это облегчает попадание слизи из носоглотки в среднее ухо;
- дети чаще болеют простудными заболеваниями;
- дети часто плачут и при этом шмыгают носом, в результате чего носовой секрет может попасть в слуховую трубу;
- у детей нередко встречаются аденоиды – патологически разросшаяся глоточная миндалина, блокирующая евстахиеву трубу. Затруднённая вентиляция барабанной полости способствует развитию инфекции.
Груднички ещё более уязвимы. У новорождённых в среднем ухе присутствует особая (миксоидная) соединительная ткань, рыхлая, студенистая, с малым количеством кровеносных сосудов, являющаяся весьма благоприятной средой для развития вредоносных бактерий. Груднички основное время проводят лёжа, что мешает оттоку слизи. При срыгивании молоко может попасть в слуховую трубу и барабанную полость.
Отит среднего уха у маленьких детей проявляется внезапно. Поднимается температура до 39-40° C. Малыш начинает плакать от боли; он не может спать, отказывается сосать. Постоянно трогает больное ушко – но это только с четырёхмесячного возраста, а до того установить, что именно болит у ребёнка можно лишь по косвенным признакам. Усложняют картину и возможные при отите желудочно-кишечные проявления – понос и рвота.
Поэтому очень важно показать ребёнка врачу. Если у Вашего ребёнка высокая температура, вызывайте врача на дом
При жалобе ребёнка на боль в ухе необходимо показать его ЛОР-врачу.
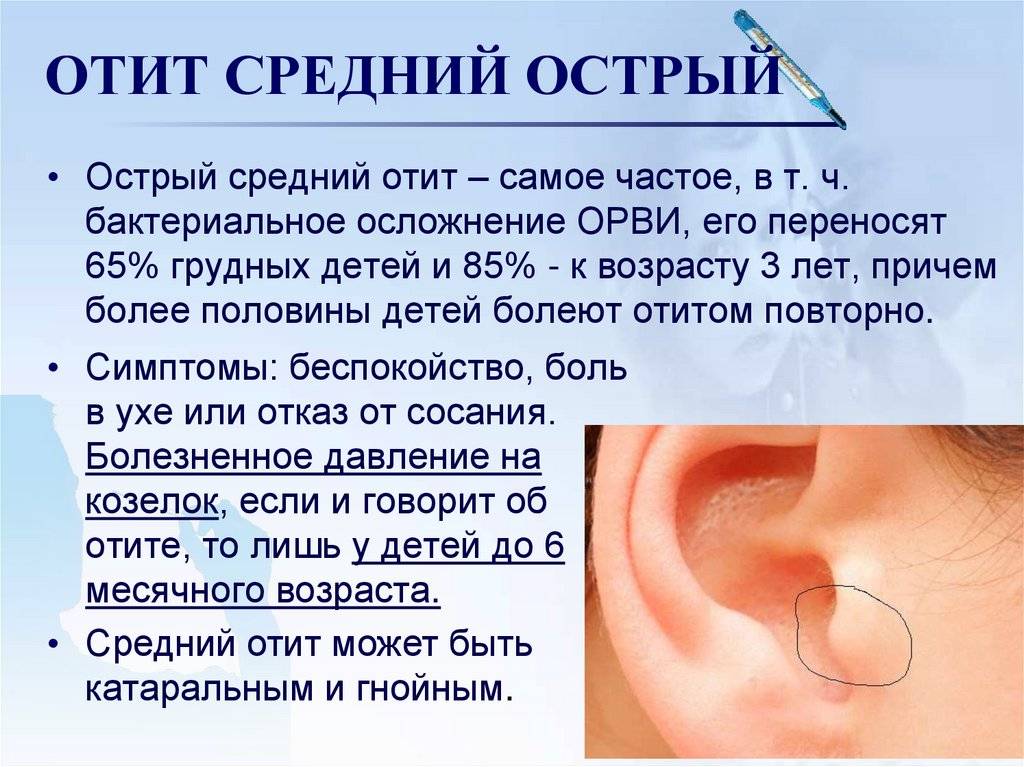
Острый средний отит
Основными возбудителями ОСО у детей старше месяца считаются S. pneumoniae, H. influenzae, реже – M. catarrhalis. Ключевым возбудителем является S. pneumoniae. Менее чем в 10 % случаев ОСО вызывают S. pyogenes, S. aureus или ассоциация микроорганизмов. На долю вирусов приходится около 6 % случаев ОСО. У новорожденных детей гнойный средний отит вызывают грамотрицательные палочки семейства Enterobacteriaceae (Escherichia coli, Klebsiella pneumoniae и др.), а также S. aureus. В последнее время в зарубежной литературе активно обсуждают этиологическое значение хламидий. По некоторым данным, у грудных детей и в раннем детском возрасте они встречаются в 8–10 % случаев .
При встрече с больным ОСО первый вопрос, который возникает у врача: является ли необходимой системная антибиотикотерапия? Известно, что многие случаи ОСО проходят самостоятельно – без антимикробной терапии. Серьезные системные осложнения (мастоидит, бактериальный менингит, абсцесс мозга, бактериемия и т. п.) возникают редко – менее чем у 1 % пациентов. Поэтому рекомендуют выжидательную тактику: применение симптоматической терапии (анальгетиков) и динамическое наблюдение за состоянием пациента в течение 24 часов. Подобная тактика позволяет снижать частоту нерационального применения АМП, предупреждать возникновение и распространение антибиотикорезистентности.
Вопрос о назначении антибиотиков решают в зависимости от ряда факторов, основными из которых являются клиническое течение заболевания и возраст ребенка.
Абсолютными показаниями к применению АБТ при ОСО являются: • все случаи ОСО у детей в возрасте до 6 месяцев;• достоверно диагностированные случаи ОСО у детей в возрасте от 6 месяцев до 2 лет;• тяжелые формы ОСО, сопровождающиеся выраженным болевым синдромом, температурой тела выше 39 °С (вне зависимости от возраста); • отсутствие положительной динамики на фоне симптоматического лечения при наблюдении в течение 24 часов.
В указанных случаях выжидательная тактика недопустима.
Способ введения и длительность АБТ при ОСО зависят от степени тяжести, течения заболевания и эффективности лечения, особенно в первые 2–3 суток болезни. При легкой и средней степени тяжести ОСО у детей применяют только пероральный путь введения; при тяжелом течении антибиотик вводят парентерально.
Препаратом выбора для лечения неосложненных форм ОСО является амоксициллин внутрь в обычных дозах (40–45 мг/кг/сут, разделенных на 3 приема) в течение 5–7 дней, детям до 2 лет рекомендуют более длительные курсы терапии – 7–10 дней. При ОСО с факторами риска (часто болеющий ребенок; АБТ в предшествующие данному заболеванию 3 месяца), или если резистентность S. pneumoniae к пенициллину в регионе превышает 10 %, рекомендуют высокие дозы амоксициллина (80–90 мг/кг/сут, разделенных на 3 приема), ИЗП (амоксициллин/клавуланат, амоксициллин/сульбактам, ампициллин/сульбактам) или цефуроксим аксетил.
В отсутствие эффекта после трех дней АБТ рекомендуют произвести смену АМП на альтернативные препараты. В случае лечения амоксициллином – на ИЗП, при лечении ИЗП или цефуроксимом аксетилом – на цефтриаксон внутримышечно (1 раз в сутки в течение 3 дней). Современные макролиды (джозамицин, кларитромицин, азитромицин) следует рассматривать как альтернативные препараты для лечения ОСО при аллергии на β-лактамы .
Необходимо подчеркнуть практическую бесполезность применения при ОСО ко-тримоксазола, хотя в амбулаторных условиях его назначали очень часто. Высокая степень резистентности к этому препарату отмечена у S. pneumoniae (35 %) и H. influenzae (18 %). Помимо малой клинической эффективности применение ко-тримоксазола должно быть резко сокращено в связи с риском развития тяжелых нежелательных реакций со стороны кожных покровов (синдромов Стивенса–Джонсона и Лайелла). Риск развития этих синдромов при применении ко-тримоксазола в 20–30 раз выше, чем при использовании пенициллинов и цефалоспоринов .
Системная антибиотикотерапия является основным методом лечения ОСО у детей, однако она должна обязательно сочетаться с рациональным местным лечением, проводимым отоларингологом (парацентезом, тимпанопункцией, анемизацией слуховой трубы, сосудосуживающими препаратами в полость носа, активной терапией сопутствующих острых заболеваний ЛОР-органов) и иметь целью полное восстановление слуха, которое и служит основным критерием выздоровления от острого воспаления среднего уха.
Показания для назначения антибиотикотерапии
Препаратами
выбора (в зависимости от состояния, характера предшествовавшей терапии, наличия
аллергии к препаратам) являются антибиотики группы пенициллинов. Дозирование
антибиотиков производится согласно тяжести процесса по весу ребенка.
Длительность антибактериальной терапии зависит от тяжести, характера течения
заболевания, сроков начала лечения.
В большинстве случаев
острый средний отит у детей заканчивается выздоровлением. Средние сроки выздоровления
2-3 недели. Выздоровление подразумевает восстановление общего состояния,
отоскопической картины и полное восстановление слуха.
На
последнее обстоятельство, к сожалению, обращают внимание далеко не всегда ни
родители ни врачи. Поэтому каждый ребёнок, перенесший острый средний отит,
должен быть обследован специалистом для контрольного исследования слуха
По разным
данным около 20% детей затем страдают снижением слуха после несвоевременного и
неполноценного лечения.
Профилактика бронхита у детей
Вопрос профилактики бронхита у детей стоит особенно остро, ведь детский организм, с неокрепшим иммунитетом, постоянно находится в зоне риска. Особенно при посещении детского сада или школы.
Общая профилактика, доступная каждому, должна сводиться к усилению иммунитета ребенка, для этого применяются следующие мероприятия:
- Легкое закаливание – после года вполне разумно;
- Проветривание помещений;
- Прогулки на свежем воздухе;
- Употребление качественной пищи, в том числе овощей и фруктов;
- Поддержание влажности в помещении для сна;
- Ограждение от провоцирующих болезнь факторов – табачный дым, пыль и различная химия в составе воздуха;
- Физическая активность.
Лечение
Если ребёнок жалуется на боль в ушке стоит незамедлительно обратиться к ЛОРу. Следует помнить – боль истощает детский организм в несколько раз быстрее, чем взрослый, негативно действует на развитие нервной системы.
Если малыш жалуется на боль ночью или нет возможности посетить клинику в ближайшее время, то средствами первой помощи могут быть:
- Анальгетики. Детям лучше не давать сильнодействующие препараты (Кеторолак, Кеторол), если нет препарата для детей в форме суспензии. Можно дать таблетку анальгина, но не злоупотреблять препаратом – анальгин разрушает зубную эмаль.
- Если высокая температура – жаропонижающее; детям лучше давать Нурофен (противовоспалительное и жаропонижающее в одном препарате), Парацетамол лучше не давать – расжижение крови, разрушение стенок кровеносных сосудов. Можно принять только однократно при отсутствии Нурофена.
- Детям нельзя капать в ухо раствор борного спирта в качестве антисептика и прогревающего средства, поскольку возможны ожоги и рубцевания кожи. Можно использовать 3% раствор перекиси водорода.
- Ушные капли можно капать только по назначению ЛОРа – из-за узкого спектра действия данных ЛС, есть риск усугубления причины болевых ощущений.
- Противогрибковые – только раствор Нистатина, не применять Флуконазол, Кетоконазол – сильное действие уничтожает полезную грибковую микрофлору.
- Во избежание прорыва гнойника внутрь нельзя использовать мазь Вишневского.
Если болит ушко, вместо приема обезболивающих можно в закапать нос сосудосуживающие капли, они помогут снять отёчность и снизить давление на барабанную перепонку. При отсутствии гноя, сделать большой ватный тампон, приложить к ушку, надеть тёплую неплотную шапочку. При наличии обильных гнойных или иных выделений, срочно обращаться к отоларингологу. Для малышей до года данное состояние критично:
- срыв или разрыв голосовых связок, как следствие, воспаление гортани;
- мягкие пористые ткани и непрерывный плач способствуют быстрому проникновению гноя в кровь, головной мозг, гортань, лимфу;
- любые запущенные нагноения у младенцев приводят к необратимым последствиям – нарушение функциональности эндокринной и иммунной системы, ЦНС у взрослых – частые простуды, нервозность, рассеянность.
Строго не рекомендуется лечить младенцев самостоятельно. Средства на спирту могут привести к неправильному формированию внутренней оболочки евстахиевой трубы. Категорически запрещено самостоятельное применение препаратов и народных средств для удаления серной пробки – возможна перфорация барабанной перепонки, а при гнойном отите прорыв гнойника в ЛОР-органы, лимфатическую систему, полость черепной коробки. Самое опасное осложнение – отогенный менингит. То же касается удаления механическим способом (промывание, использование щипцов, крючков).
Нельзя самостоятельно давать детям антибиотики даже при наличии гноя. Без диагностики не удастся выявить противопоказания к антибиотикам той или иной группы. То же касается и народных средств. Широко используемые при нагноениях чистотел, тысячелистник имеют в составе ядовитые вещества. Возможны: химические ожоги – полная или частичная потеря слуха, аллергические реакции – отёчность – асфиксия, при длительном применении – интоксикация организма.
Особенности острого и хронического бронхита у детей
В большинстве случаев врачи справляются с лечением острой формы бронхита у детей. Если спустя четыре недели ребёнок продолжает кашлять, то диагноз меняют на затяжной бронхит. Подобное состояние продолжается до нескольких месяцев.
Главная опасность острой формы заключена в последствиях и осложнениях бронхита у детей. Про риск развития хронического бронхита или пневмонии уже говорилось. Возможно также перерастание в обструктивный бронхит, при котором начинаются проблемы с самим дыханием из-за отека и спазма. Развивается дыхательная недостаточность, одышка, становится тяжело дышать, что несет реальную угрозу жизни, особенно если ребёнок еще мал и с трудом может объяснить свои ощущения. В таком случае нужно как можно скорее обратиться к врачу, а при резком ухудшении состояния или выраженном ограничении дыхания – незамедлительно вызвать скорую помощь5.
Педиатры успешно проводят лечение острого бронхита у детей, но с хронической формой все сложней. Ее достаточно тяжело обнаружить у ребенка, ведь официально, диагноз ставится по прошествии двух лет минимум.
Для выявления хронической формы может потребоваться дополнительная диагностика, наблюдения, сбор анамнеза (опрос) у родителей. Сопоставив все данные, наблюдения, врач может поставить правильный диагноз.
При выявлении хронической формы важно вовремя замечать обострения заболевания, а также его ремиссии (затихание). Когда организм ребёнка атакует очередной приступ, проявляются следующие симптомы интоксикации:
- Возникает головная боль, слабость, ухудшается общее самочувствие;
- Повышенная потливость, особенно ночью;
- Ощущается постоянная усталость;
- Может повыситься температура.
Когда наступает ремиссия, все симптомы уходят, как сам кашель5.
Недавно терминология хронического бронхита у детей порождала споры в медицинском сообществе. У взрослых людей толчком для формирования хронического заболевания становятся курение или работа, связанная с опасным химическим или механическим производством (например, шахтеры). По понятным причинам, подобное не может относиться к ребёнку. Однако хронический бронхит у детей возникает довольно часто.
Также дети чаще страдают от бактериальной инфекции. Возможно, это связано с тем, что иммунитет в раннем возрасте еще плохо сформирован. Любое острое респираторное заболевание открывает доступ к бактериальному заражению, иммунитет просто не успевает среагировать, так как занят вирусной инфекцией2.
Другие статьи
Улуханова Лала Уджаговна
гастроэнтеролог, инфекционист, нефролог, педиатр, пульмонолог
Внутриутробные инфекции у новорождённых: диагностика, лечение, профилактика.
Почему и откуда берутся внутриутробные инфекции (ВУИ), чем они опасны, как их выявить и как с ними бороться?
17 ноября 2021
Нугаева Мая Эфендиевна
гастроэнтеролог, проктолог
Заболевания кишечного тракта
Органы пищеварительной системы, в том числе желудочно-кишечного тракта, выполняют в нашем организме очень важные функции, котор…
16 ноября 2021
Исмаилова Мадина Магомедовна
гастроэнтеролог, иммунолог, нефролог, педиатр, пульмонолог, справки
Интимная жизнь в молодости: проблемы и решения.
Профилактика заболеваний, передаваемых половым путем. Заболевания, передаваемые половым путём (ЗППП) занимают лидирующие позици…
11 ноября 2021
Как предотвратить отит у ребёнка?
Очень важное значение в профилактике заболевания имеет грудное вскармливание малыша с первых дней рождения. Именно материнское молоко обеспечивает формирование естественного иммунитета у детей
Оно содержит в себе антитела, которые существенно уменьшают вероятность ряда инфекционных воспалений, в том числе и отитов.
Также повышению иммунитета способствует пребывание на свежем воздухе, соблюдение режима и сбалансированное питание.
Надо помнить и о том, что аллергены вызывают у детей раздражение слизистой носа, увеличению выработки слизи, которая опять же попадает в полости среднего уха. Помогут избавиться от ненужных аллергенов периодическая влажная уборка в комнате малыша, ограничение его от контактов с домашними животными, мягкими игрушками и других накопителей пыли.
Медики установили наличие связи между частым использованием пустышек и ушными патологиями у детей. Постарайтесь лишний раз не давать их ребёнку, после шести месяцев лучше и вовсе отказаться от них. Наберитесь терпения. По мере взросления ребёнка, его евстахиева труба становится длиннее и уже. Это означает, что жидкости будет уже труднее попасть в полость среднего уха. Одновременно налаживается и работа иммунной системы, сводя к минимуму риски развития инфекции.
Желаю здоровья вашим детям!
Симптомы

- плач во время кормления и полный отказ от груди из-за болей, который возникают в ухе в процесс еды (малыш также отказывается от соски, так как сам по себе сосательный рефлекс будет провоцировать новые болезненные ощущения);
- повышение температуры до 38-40 (первый скачок обычно наблюдается в вечернее время суток);
- боли, возникающие при нажатии на ушную раковину (понять, что у грудничка болит ухо, можно по пыткам ручками закрыть его от вас);
- нарушение сна, беспокойство, плач, бессонница;
- рвота на фоне нормального стула и отсутствия других симптомов кишечного расстройства;
- насморк, покраснение кожи вокруг крыльев носа;
- частое ротовое дыхание;
- возможно наличие прозрачных или гнойных выделений из ушной раковины.
Лечение тугоухости
Как и с любым другим заболеванием, справиться с тугоухостью на начальной стадии гораздо легче. Обычно лечение включает целый комплекс терапевтических мероприятий, выбор которых зависит от причины, приведшей к болезни.
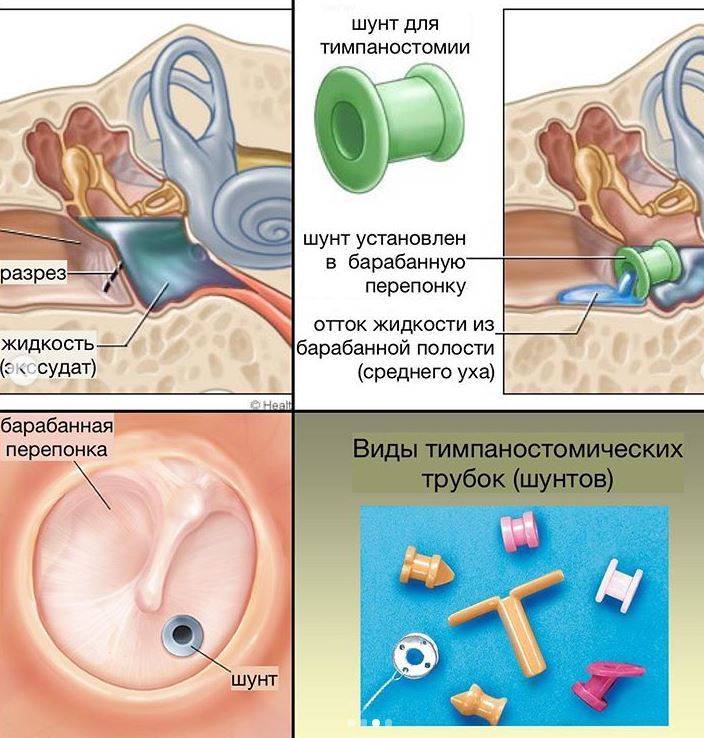
При кондуктивной тугоухости, вызванной отосклерозом, для восстановления подвижности слуховых костей ЛОР — врач может назначить операцию. Если в полости среднего уха скапливается секрет, в таком случае также может быть также показано хирургическое вмешательство – шунтирование барабанной перепонки. Если у пациента есть дефект барабанной перепонки хирург так же предложит операцию – мирингопластику, направленную на восстановление её целостности.
Если причиной снижения остроты слуха являются серные пробки, ЛОР проведёт необходимые процедуры по их удалению.
Если тугоухость проявилась как осложнение инфекционного заболевания, например, отита, необходимо устранить само воспаление: врач назначит антибактериальную терапию в зависимости от возраста ребёнка, и неприятные симптомы исчезнут после полного выздоровления.
Сенсоневральную тугоухость лечат преимущественно консервативными способами, включающими медикаментозную терапию, физиотерапевтические процедуры и рефлексотерапию.
Если проблема врождённая и прогноз по восстановлению не утешителен, ЛОР врач рекомендует слухопротезирование – использование специального слухового аппарата. Его можно применять при достижении младенца шестимесячного возраста.
В особо тяжёлых случаях сенсоневральной тугоухости детям до трёх лет применяют кохлеарные импланты.
Уважаемые родители! Пожалуйста, помните, что избежать полной потери слуха, можно лишь вовремя обратившись к ЛОР–врачу!
На приеме у врача
Первый специалист, к которому нужно обратиться в случае любого подозрения, сомнения, вопроса относительно развития слуха вашего ребенка, – обычный оториноларинголог в вашей районной поликлинике. Он проведет первичный осмотр и простые тесты. При выявлении действительно серьезных состояний – обязательно направит к сурдологу. В арсенале последнего – целая «батарея» тестов, включая:
- тимпанометрию;
- специальные методы детской аудиометрии;
- регистрацию отоакустической эмиссии;
- аудиограмму и т. д.
Конечно, чем старше ребенок, тем проще с ним договориться, чтобы он во время диагностики не крутился, не вырывался, не кричал. Некоторые малыши прекрасно себя ведут при участии сурдопедагога, тот помогает проводить обследования в игровой форме.
Для новорожденных и младенцев применяется, пожалуй, единственный объективный метод – КСВП. Подробнее о нем и о записи на это обследование – читайте здесь .
Умеренная и тяжелая степень умственной отсталости
Этот диагноз подразумевает, что ребенок способен понять обращенную к нему речь, сам обладает мало развитыми речевыми навыками, может научиться выполнять несложные автоматические действия после длительного обучения.
Внимание довольно неустойчивое. Такие дети очень сложно поддаются обучению, поскольку не понимают смысла своей работы и полностью безразличны к ее результатам. . Своевременная коррекция позволит детям овладеть такими навыками:
Своевременная коррекция позволит детям овладеть такими навыками:
- Несложные трудовые операции.
- Способность к самообслуживанию, но в меру способностей конкретного ребенка.
- Ориентация в быту.
- Основы правильного поведения.
В процессе коррекционной работы с такими детьми особе внимание уделяется развитию у них психических функций и познавательной деятельности. Во взрослом состоянии признаются недееспособными, процесс их обучения осуществляется в специализированных интернатах
Профилактика
Зная всё про симптомы и лечение отита у грудничка, можно легко справиться и без последствий справиться с заболеванием. Но, как и любую другую болячку, отит лучше предупредить, чем потом лечить.

- Для чистки ушей новорождённого крохи стоит пользоваться ватными жгутиками. На крайний случай, можно взять палочки для ушей с ограничителем. Они позволяют бережно очищать наружное ухо, не проникая вглубь к барабанной перепонке.
- Чтобы избежать попадания молока или смеси из носоглотки в ухо, после каждого кормления немного подержите малыша в вертикальном положении.
- Не пренебрегайте необходимостью лечить насморк. Для разжижения слизи увеличьте количество жидкости, поступающей в организм, отрегулируйте температуру и уровень влажности в детской комнате. Своевременно удаляйте слизь из носовых проходов с помощью аспиратора.
- Регулярно выходите с ребёнком на свежий воздух. Прогулки невозможны только в дождливую и ветреную погоду или при плохом самочувствии крохи. Даже при отите можно гулять, надев на ребёнка шапочку (независимо от времени года).
Профилактика
Следуйте этим советам, чтобы избежать разрыва или перфорации:
Правильное лечение среднего отита. Имейте в виду признаки и симптомы инфекции, включая боль в ухе, лихорадку, заложенность носа и снижение слуха. Дети со средним отитом часто трогают или тянут за уши. Обратитесь к лор-врачу для осмотра, чтобы предотвратить возможные повреждения.
Защитите уши во время полета. Если это возможно, избегайте полетов, если у вас есть аллергия на момент полета, которая вызывает заложенность. Во время взлетов и посадок старайтесь, чтобы уши не были заложены. Этого можно добиться с помощью зевания или жевания жевательной резинки
Или используйте маневр Вальсальвы – осторожно выдувайте носом воздух, зажимая ноздри и закрывая рот. Не спите во время взлета и посадки.
Не чистите посторонними предметами
Не пытайтесь глубоко вычищать ушную серу ватными палочками, скрепкой для бумаг или шпилькой. Эти предметы могут легко разорвать или проколоть барабанную перепонку. Расскажите своим детям о последствиях, которые могут быть получены при засовывании посторонних предметов в уши.
Защита от чрезмерного шума. Надевайте беруши или наушники на рабочем месте или во время отдыха, если присутствует громкий шум.