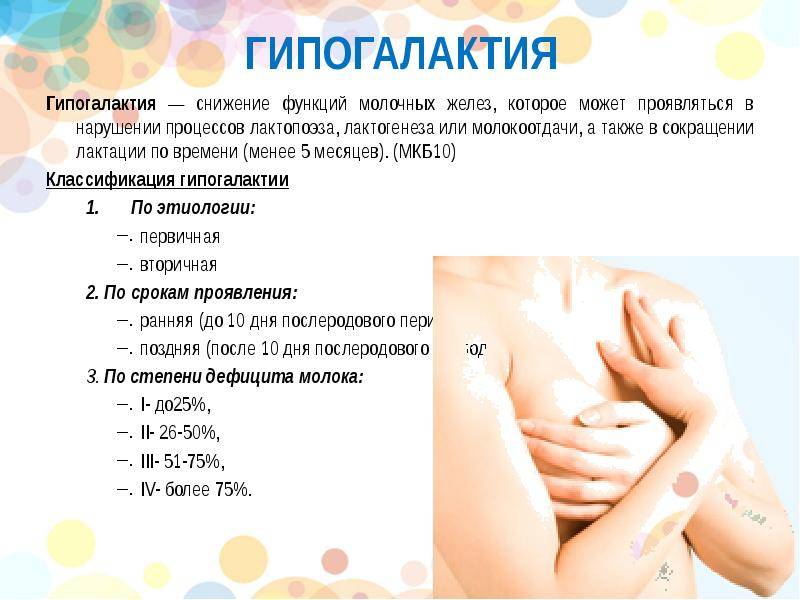
Симптом 6. Проблемы с кожей
Причина. Хронические прыщи у взрослых могут быть признаком низкого уровня эстрогена и прогестерона и высокого уровня гормонов андрогена.
Чаще всего у женщин после 30 избыток андрогенов вызван его чрезмерной выработкой поликистозными яичниками. В этом случае у женщины репродуктивного возраста появляется акне, особенно если у нее не было юношеских угрей, наблюдаются нерегулярные менструации, появляются волосы на лице. Иногда гормональное акне у женщин развивается при нарушении функции надпочечников.
Гормональный дисбаланс во время беременности может вызвать шелушение и зуд кожи, это явление временное, не требующее сильного беспокойства.
А вот сухая кожа – симптомом менопаузы или проблем со щитовидной железой. В период менопаузы падение эстрогенов вызывает истончение, появление сосудистого рисунка и старение кожи.
Что делать. Если помимо проблем с кожей есть и другие признаки дисбаланса гормонов, нужно обратиться к гинекологу или эндокринологу. Если проблема в гормонах, однозначно потребуется налаживать гормональный фон.
Симптом 7. Проблемы с фертильностью
Причина. Гормональный дисбаланс является одной из основных причин женского бесплодия. Снижают шансы женщины на беременность высокий уровень фолликулостимулирующего гормона (ФСГ) и низкий уровень лютеинизирующего гормона (ЛГ). ЛГ стимулирует яичники, чтобы выпустить яйцеклетку и начать вырабатывать прогестерон.
Проблемы с фертильностью
На фертильность влияют ранняя менопауза и другие связанные с гормонами состояния, например, СПКЯ.
Что делать. Гинеколог назначит анализ крови для проверки уровня ФСГ и ЛГ, УЗИ и другие исследования. После выяснения причины бесплодия будет назначена гормональная терапия.
Нейрогенные причины
Нейрогенная стимуляция может подавлять секрецию гипоталамического фактора ингибирования пролактина, что приводит к гиперпролактинемии и галакторее. Галакторея может быть вызвана длительной интенсивной стимуляцией груди, например, сосанием, самоуправлением или стимуляцией во время сексуальной активности. Галакторея, вызванная стимуляцией груди, чаще встречается у рожавших женщин, но сообщается о таких случаях у девственниц, женщин в постменопаузе и мужчин.
К нейрогенным причинам галактореи относятся операции на груди, ожоги и опоясывающий лишай, поражающий грудную стенку. Считается, что стимулы проходят по межреберным нервам к заднему столбу спинного мозга, к среднему мозгу и, наконец, к гипоталамусу, где снижается секреция фактора ингибирования пролактина.
Галакторея может развиться как осложнение травмы спинного мозга. Также может быть нейрогенной причиной галактореи хронический эмоциональный стресс.
Прием фармакологических препаратов
Некоторые лекарства могут вызывать гиперпролактинемию и галакторею. Эти агенты могут:
- блокировать дофаминовые и гистаминовые рецепторы;
- истощать запасы дофамина;
- ингибировать высвобождение дофамина;
- стимулировать лактотрофы.
В большинстве случаев уровень пролактина составляет менее 200 нг/мл.
Наиболее распространенные фармакологические препараты, являющиеся причиной галактореи:
- Атипичные нейролептики, такие как рисперидон, выделяются из группы, поскольку повышают содержание пролактина >200 нг/мл. Поэтому такое состояние можно принять за микропролактиному. Атипичные нейролептики действуют на рецепторы дофамина D2 в тубероинфундибулярных областях гипоталамуса, вызывая гиперпролактинемию. Рисперидон – это комбинированный антагонист дофамина и серотонина, который может значительно повысить уровень пролактина;
- Клозапин, оланзапин и арипипразол обладают как агонистическими, так и антагонистическими свойствами в отношении рецептора D2 и лишь временно повышают уровень пролактина;
- Метоклопрамид и домперидон, используемые при лечении рвоты, являются блокаторами рецепторов D2и также вызывают гиперпролактинемию;
- Трициклические антидепрессанты (особенно кломипрамин) и ингибиторы моноаминоксидазы связаны с легкой гиперпролактинемией. Механизмы, с помощью которых эти препараты вызывают гиперпролактинемию, неизвестны;
- Опиоиды, действуя через µ-рецепторы, уменьшают высвобождение дофамина гипоталамуса и могут повышать уровень пролактина;
- Верапамил также связан с гиперпролактинемией, он снижает выработку гипоталамического дофамина;
- Эстроген в оральных контрацептивах может вызвать галакторею, подавляя гипоталамическую секрецию фактора ингибирования пролактина и путем прямой стимуляции лактотрофов гипофиза. Галакторея также может развиться после отмены эстрогена из-за отсутствия ингибирующего действия на действие пролактина в груди.
Симптом 9. Слабые кости
Причина. Падение уровня эстрогена во время перименопаузы и менопаузы может привести к потере костной массы: вначале развивается остеопения, затем – остеопороз.
Что делать. Часто женщины не осознают, что у них хрупкие кости, пока не случится перелом
Поэтому при достижении среднего возраста важно принять изменения в образе жизни. Это улучшит здоровье костей
Полезны упражнения с нагрузкой, такие как бег, теннис или танцы. Также нужно позаботиться о здоровом питании, включающем источники кальция и витамина D.
Прием ЗГТ рекомендуется как для устранения симптомов менопаузы, так и женщинам для профилактики остеопороза, склонным к заболеваниям костно-мышечной системы.
Зачем современной маме молокоотсос?
Радует тот факт, что все больше женщин отдает предпочтение грудному вскармливанию. Польза грудного молока не вызывает сомнений, особенно в нынешней нестабильной эпидемиологической обстановке.
Но как совместить былую активность и кормление малыша?
Современные рекомендации регламентируют кормление по требованию исключительно грудным молоком до шестимесячного возраста малыша. А «требовать» карапузы могут каждые полтора-два часа. Отсюда вывод, что мама в буквальном смысле привязана к растущему чаду.
Но совмещать грудное вскармливание даже самой маленькой крохи с работой или учебой вполне реально. Мамочка может сцеживать молоко перед уходом из дома и на работе, а вечером и ночью продолжать кормить ребенка самостоятельно. Поддерживать лактацию подобным образом можно достаточно долго, что несомненно принесет огромную пользу малышу.
Молодым мамам приходится сцеживаться в лучшем случае в комнате отдыха, в худшем — в туалете, поэтому это не всегда удобно и гигиенично делать руками. К тому же ручное сцеживание — крайне энергозатратный и длительный процесс.
Реальный помощник мамы — это молокоотсос. А вот какие молокоотсосы самые лучшие, мы сейчас попробуем разобраться.
Как лечить ночную потливость?
Чтобы устранить проблему повышенной потливости во сне, необходимо выяснить ее причину. Правильное и эффективное лечение основного заболевания с высокой степенью вероятности позволит снизить выраженность или полностью исключить повышенную потливость в ночное время.
Если ночная потливость связана с преходящим состоянием, таким как беременность или менопауза, симптом должен со временем утихнуть.
Ниже приведены некоторые советы о том, как бороться с причинами ночного потоотделения:
- Здоровый сон любит температуру, не превышающую 18 градусов по Цельсию. Нужно проветривать спальню перед сном минимум 10 минут.
- Откажитесь от толстых одеял и постельных принадлежностей, а также пижам из синтетики. Выбирайте натуральные и легкие ткани — лен или хлопок.
- Если вы боретесь со стрессом, много двигайтесь и проводите время на свежем воздухе, поддерживая кровообращение на стабильном уровне. При этом вы немного устанете, благодаря чему будете спать спокойно.
- Прежде чем заснуть, успокойтесь и не думайте о проблемах. Например, поможет расслабляющая музыка или хорошая книга. Хорошее решение, способное восстановить покой и получить хороший ночной сон, — медитация или аутогенная тренировка.
- Откажитесь от алкоголя, сигарет, кофе и острой пищи.
Если вас беспокоит запах пота, перед сном используйте антиперспирант. Содержащиеся в нем соли алюминия эффективно снижают выработку пота и уменьшают количество бактерий, ответственных за неприятный запах.
Преимущества и недостатки ручных и электрических молокоотсосов
Если сцеживание проводится регулярно для получения определенного запаса молока, то главным критерием выбора становится удобство мамы. Поэтому прежде чем приобрести молокоотсос, специалисты рекомендуют ознакомиться с основными преимуществами и недостатками обоих типов, а потом определиться, какой молокоотсос лучше персонально для вас — механический или электрический.
Ручной молокоотсос | Электрический молокоотсос | |
|---|---|---|
Плюсы |
|
|
Минусы |
|
|
Симптом 1. Перепады настроения
Причина. Женский половой гормон эстроген оказывает влияние на нейротрансмиттеры в мозге, включая серотонин (химическое вещество, которое повышает настроение). Колебания уровня эстрогена могут вызывать предменструальный синдром (ПМС) или подавленное настроение во время перименопаузы и менопаузы.
Что делать. Если чувство подавленности или беспокойства значительно влияет на самочувствие, помогут изменения в рационе питания и образе жизни. Нужно подумать о занятиях спортом, употреблении меньшего количества алкоголя и отказе от курения. В легких случаях эндокринолог-гинеколог назначит растительные лекарственные средства, например, зверобой. В тяжелых, особенно в период климакса и в менопаузе, потребуется применение ЗГТ – заместительной гормональной терапии.
Симптом 4. Бессонница и плохой сон
Причина. Во время перименопаузы и менопаузы яичники постепенно вырабатывают меньше эстрогена и прогестерона, что способствует нарушению сна. Падение уровня эстрогена также может способствовать ночному поту, который нарушает сон, вызывая усталость и недостаток энергии.
Что делать. Первый шаг – поставить точный диагноз. Если вы переживаете перименопаузу или менопаузу, обсудите с врачом преимущества ЗГТ, которая восстановит уровень эстрогена и прогестагена. Также нужно перейти на хлопчатобумажную ночную одежду, спать на хлопковых простынях, сохранять в спальне прохладу и темноту, заниматься физическими упражнениями и сокращать потребление алкоголя и кофеина.
Что такое гормоны и почему важно лечить гормональные нарушения
Гормоны – это химические вещества, вырабатываемые железами эндокринной системы и выделяющиеся в кровоток. Дисбаланс возникает, когда какого-либо гормона слишком много или слишком мало.
Гормоны важны для регуляции многих различных процессов в организме, включая аппетит и обмен веществ, циклы сна, репродуктивные циклы и сексуальную функцию, температуру тела и настроение. Не удивительно, что даже малейший дисбаланс может оказать заметное влияние на общее состояние здоровья.
Уровень гормонов естественным образом колеблется на разных этапах жизни, наиболее заметно это колебание в период полового созревания и у женщин во время менструального цикла, беременности и менопаузы. Он также может зависеть от образа жизни и определенных заболеваний.
Гормональный дисбаланс может быть причиной появления нежелательных симптомов от усталости или увеличения веса до зудящей кожи или плохого настроения
Важно обращать внимание на любые симптомы и сразу же консультироваться с квалифицированными специалистами, чтобы получить соответствующее лечение, будь то использование лекарств или дополнительных методов терапии, или внесение изменений в образ жизни, чтобы восстановить баланс и здоровье
Рассмотрим 10 признаков гормонального дисбаланса у женщин.
Какой же молокоотсос лучше выбрать?
Электрическое устройство лучше выбрать, если у мамы:
плохая лактация и необходимость постоянного опустошения молочной железы;
частые лактостазы;
ребенок нуждается в особом уходе;
крайне ограниченное время на сцеживание — поскольку они быстрее, чем механические молокоотсосы.
Ручная модель пригодится, если:
не требуются частые сцеживания;
малыш отлично сосет грудь, но молока не хватает: в таком случае молокоотсос поможет усилить лактацию с помощью непродолжительных стимуляций между кормлениями.
Молокоотсос сокращает время на сцеживание, упрощает саму процедуру, улучшает лактацию и усиливает прилив молока к груди. Но использовать этот аппарат нужно только в случае необходимости, а в профилактических целях все же не следует.
Перед покупкой посоветуйтесь с консультантом по грудному вскармливанию или с лечащим врачом акушером-гинекологом. Специалисты помогут вам определиться, какой ручной или электрический молокоотсос лучше купить.
Другие исследования
- МРТ. Магнитно-резонансная томография гипофизарной ямки, предпочтительно с повышением уровня гадолиния (контраста для МРТ), должна рассматриваться, если уровень пролактина в сыворотке значительно повышен или если есть подозрение на опухоль гипофиза.
- КТ. Компьютерная томография проводится реже, поскольку может быть недостаточно чувствительной для выявления небольших или крупных поражений, изоденсированных окружающим структурам.
Остеопения и остеопороз могут быть связаны с гиперпролактинемией у детей и взрослых в результате угнетения эстрогена у женщин и нарушений гидроксилирования витамина D у обоих полов. При подозрении на остеопению или остеопороз следует рассмотреть необходимо назначить денситометрию костей.
Виды молокоотсосов
Существует два типа молокоотсосов:
ручные;
электрические.
Ручной молокоотсос — простое в обращении устройство, которое действует либо по принципу поршня, либо имеет помповый механизм.
Данное приспособление требует, чтобы вы несколько раз нажимали на рычаг вручную. Это нужно для создания необходимого разрежения в воронке и силы всасывания для извлечения молока из груди.
Существуют различные механизмы, благодаря которым создается эффект вакуума. По этому принципу выделяют несколько видов молокоотсосов:
Поршневые — нажатие на специальный рычаг активирует поршень, с помощью которого создается вакуум.
Помповые — вышеуказанный эффект достигается с помощью сжатия резиновой груши, которая прикреплена к воронке молокоотсоса.
Грушевые — работают по аналогии с помповыми, но резиновая груша соединена с воронкой посредством полого шнура.
Шприцевые — вакуум обеспечивается движением относительно друг друга двух цилиндров.
Зачастую мамы предпочитают ручные молокоотсосы, поскольку они тихие, компактные и более доступные в ценовом отношении по сравнению с электрическими. Также их легко настраивать и чистить, стерилизовать, брать с собой в дорогу. Однако механические молокоотсосы не позволят так оперативно и просто сцедить молоко, как это сделают электрические устройства.
При использовании электрического молокоотсоса женщина может задать максимально комфортный для нее ритм сцеживания, который затем с точностью воспроизведет устройство. Его можно рекомендовать мамочкам с избыточным количеством молока, которым необходимо продолжительное и полное сцеживание.
Существует два типа электрических молокоотсосов:
одинарные;
двойные.
Одинарный электрический молокоотсос подразумевает возможность сцеживания одной груди. Его конструкция компактная, а поэтому он отлично подходит для мам-торопыжек, которые любят кормить и пополнять молочный банк одновременно.
Соответственно двойной электрический молокоотсос обеспечивает сцеживание сразу двух молочных желез.
Какой лучше взять электрический молокоотсос? Двойной модели стоит отдать предпочтение в следующих случаях:
если мамочка кормит двух и более малышей одновременно;
если по ряду причин грудное вскармливание после рождения откладывается;
если предполагаются регулярные отлучки от груди на длительные периоды времени.
Для гибкости использования электрические молокоотсосы могут работать как от батареек, так и от розетки. Поэтому такое устройство можно взять с собой на работу или в путешествие.
Патофизиология галактореи
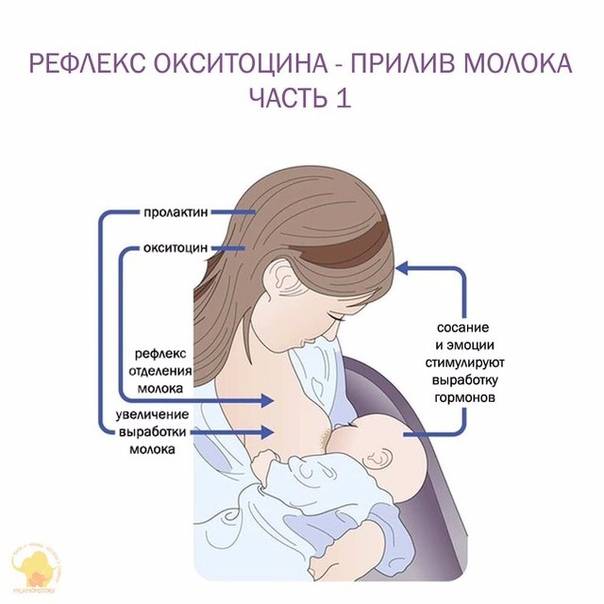
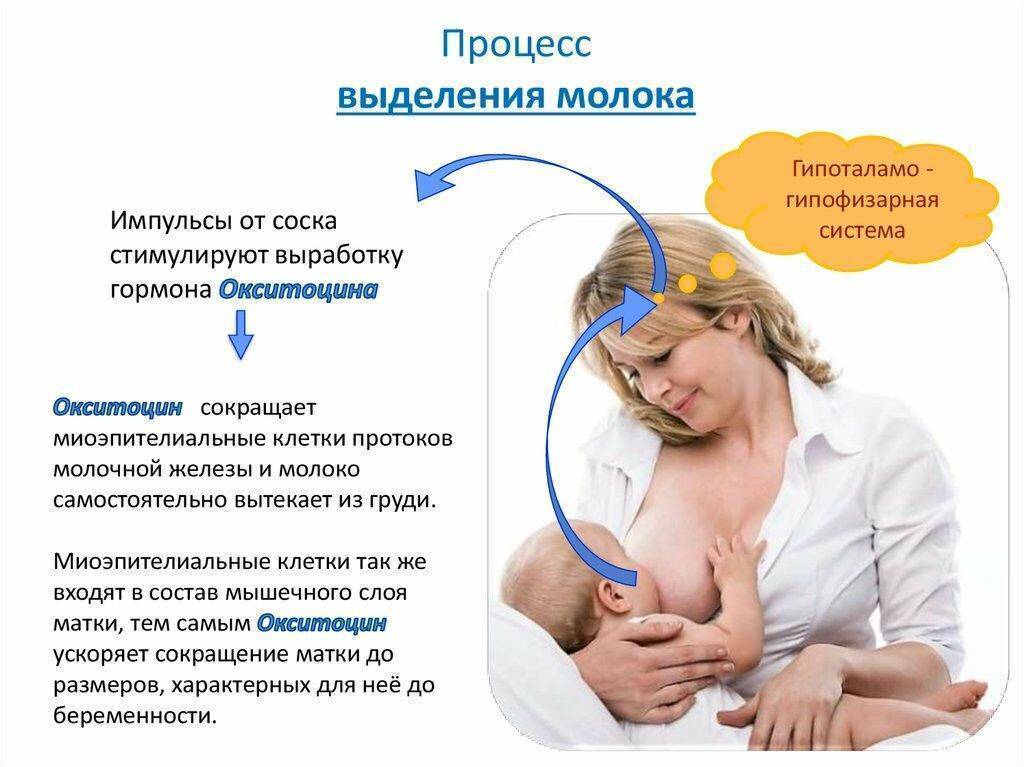
Пролактин отвечает за синтез и секрецию молока. Этот гормон секретируется лактотрофными клетками передней доли гипофиза. Дофамин, выделяемый гипоталамусом, подавляет секрецию пролактина. ТТГ и вазоактивный кишечный полипептид могут стимулировать секрецию пролактина. Кроме того, гиперпролактинемия может быть вызвана стимуляцией сосков, почечной недостаточностью, поражением грудной стенки и приемом лекарств.
Эстрогены вызывают гиперпролактинемию, либо подавляя гипоталамический дофамин, либо напрямую стимулируя лактотрофы. Во время беременности высокий уровень эстрогена вызывает гиперплазию лактотрофов и даже может привести к росту ранее существовавшей пролактиномы. Избыточная секреция эстрогена яичниками при синдроме гиперстимуляции яичников также может привести к гиперпролактинемии.
Причины потоотделения ночью
Повышенная потливость ночью – распространенный симптом. Он настолько нехарактерен для какого либо заболевания, что заподозрить причину только на его основании сложно. Существует длинный список состояний, при которых может возникнуть повышенное потоотделение в ночное время. Некоторые из них безвредны, другие могут оказаться серьезным заболеванием.
Например, ночная потливость может быть преобладающим симптомом при туберкулезе, лейкемиях, других видах рака или СПИДе. Чрезмерное ночное потоотделение может быть вызвано различными инфекциями – как тривиальными, например, простудой, так и более серьезными, например, пневмонией, абсцессом легких или инфекционным эндокардитом.
Причиной чрезмерного потоотделения в ночное время могт стать многие гормональные нарушения. Эндокринные причины включают гипертиреоз, диабет и ночную гипогликемию, несахарный диабет, катехоламин-секреторные опухоли (например, феохромоцитома) или преждевременное истощение яичников.
Ночная потливость часто возникает во время менопаузы, беременности и во время родов. Повышенное ночное потоотделение также может быть связано с гастроэзофагеальной рефлюксной болезнью и обструктивным апноэ во сне.
К другим причинам ночной потливости относятся: некоторые ревматологические заболевания, синдром хронической усталости, паразитарные инфекции, сосудо-спазмолитическая стенокардия, тревожные расстройства, панические атаки, хронический стресс.
Ночная потливость также может быть результатом употребления определенных лекарств и веществ, например, алкоголя, некоторых трав, жаропонижающих средств, лекарств от гипертонии, антидепрессантов.
Повышенная потливость ночью тесно связана со специфическими заболеваниями. Основные причины сильного потоотделения в ночное время:
- Вирусные и бактериальные инфекции. Потливость ночью при простуде обычно связана с высокой температурой. Хроническое состояние часто возникает при боррелиозе и туберкулезе;
- Гипертиреоз. Вызывает ускорение обмена веществ, провоцируя чрезмерное потоотделение. Кроме того, пациент борется с повышенным артериальным давлением, способствующим повышенному потоотделению. При здоровой щитовидной железе гормоны правильно регулируют скорость метаболизма, выработку тепловой энергии и транспортировку воды;
- Менопауза. Часто проявляется приливами, и не только в ночное время. Ночное потоотделение в этих случаях принимает одну из самых неприятных форм;
- Ожирение. Характеризуется избытком жировой ткани, тормозящей выведение тепла из организма;
- Онкологические заболевания. Прежде всего лимфома, гранулема и лейкемия. Потливость по ночам и рак очень часто зависимы. Чрезмерное потоотделение при раке чаще всего пароксизмальное. Такие состояния также сопровождаются высокой температурой – непрерывной, прерывистой или рецидивирующей;
- Сахарный диабет. Типичный симптом которого в состоянии гипогликемии (гипогликемии) — потливость;
- Апноэ во сне. Заключаетсяв коллапсе языка и горла во время сна. Остановка дыхания на мгновение вызывает вегетативные симптомы, контролирующие обмен веществ. Один из важных симптомов тогда — повышенная потливость по ночам;
- Дефицит витамина D (особенно у детей);
- Неврологические расстройства.
- Инфаркт. Проявляется одышкой и сильными болями в груди, часто дополнительно провоцирует сильную потливость;
- Проблемы с эмоциями. Провоцируют чрезмерное потоотделение ночью у людей, борющихся со стрессом, тяжелыми переживаниями или сильной нервозностью в течение дня. Потливость ночью и невроз – частое сочетание, требующее специализированной консультации.
Широкий список причин частого потоотделения в ночное время означает, что это проблема, которую нельзя недооценивать, это сигнал к проведению дополнительных исследований.
Повышенная потливость. Лицензия: Envato Elements Item
Когда обратиться врачу?
Обильное потоотделение ночью может отметить начало заболевания. Но прежде, чем делать вывод, необходимо устранить природные факторы, заставляющие пот вырабатываться в больших количествах.
К ним относятся:
- сон в перегретом помещении;
- толстые пижамы и одеяла;
- слишком сильные эмоции или высокий стресс в течение дня;
- потливость ночью после алкоголя и других психомоторных веществ.
В таких случаях повышенная потливость ночью оправдана. Если проблема возникает систематически, без конкретной внешней причины, следует проконсультироваться с врачом. Организм всегда посылает сигналы о заболевании, и только тщательный медицинский анализ может дать ответ о причинах.
Симптом 2. Тяжелые или болезненные месячные
Причина. Если менструации сопровождаются другими симптомами, такими как боль в животе, частая потребность в мочеиспускании, боль в пояснице, запоры и болезненные половые акты, то это может быть миома.
Боль в животе при менструации
Миома – это доброкачественное образование, которое развивается внутри или вокруг матки. Точная причина ее происхождения неизвестна, но уже доказано, что ее развитие стимулируется гормонами эстрогенами.
Тяжелые длительные месячные, сопровождающиеся тазовой болью, могут быть признаком еще одного заболевания – эндометриоза. Эндометриоз – это выход и разрастание клеток эндометрия за пределы слизистой оболочки матки, такие клетки также чувствительны к гормонам.
Что делать. Если вы страдаете от похожих симптомов, проконсультируйтесь с гинекологом. Методы лечения этих заболеваний различны и включают как лекарственные препараты, так и хирургические операции.
Симптом 5. Необъяснимое увеличение веса
Причина. Ряд связанных с гормонами состояний может вызвать увеличение веса и отложение жира вокруг живота. Например, увеличение веса – симптом гипоактивной щитовидной железы, когда щитовидка не вырабатывает достаточное количество гормонов, которые регулируют обмен веществ. Или синдрома поликистозных яичников (PCOS) – полиэндокринной патологии, представляющей собой одновременное нарушение функции поджелудочной железы, надпочечников, яичников, гипофиза и гипоталамуса и менопаузу.
Набор веса при гормональных нарушениях
Что делать: Если вес прибавляется независимо от диеты или уровня физической нагрузки, нужно проконсультироваться с эндокринологом, чтобы проверить наличие таких состояний, как проблемы со щитовидной железой или кисты яичников. Если вы проходите через менопаузу, сходите на прием к гинекологу, он подберет лечение.
Потоотделение ночью — ночной гипергидроз
Чрезмерное потоотделение ночью — говорит о том, что организм вырабатывает гораздо больше пота, чем требуется при правильно функционирующей терморегуляции. Это явление называется гипергидрозом. При здоровом сне не должно быть перегрева организма.
Низкая температура в спальне, легкое одеяло и систематическое проветривание комнат делают сон здоровым и спокойным. Любой, кто спит в перегретой комнате и толстой пижаме, заставляет тело потеть, регулируя таким образом температуру в организме. Поэтому у большинства людей проблема ночной потливости исчезает с изменением ночных привычек. Часто достаточно понизить температуру в спальне или заменить одеяло на легкое.
Настройки отображения
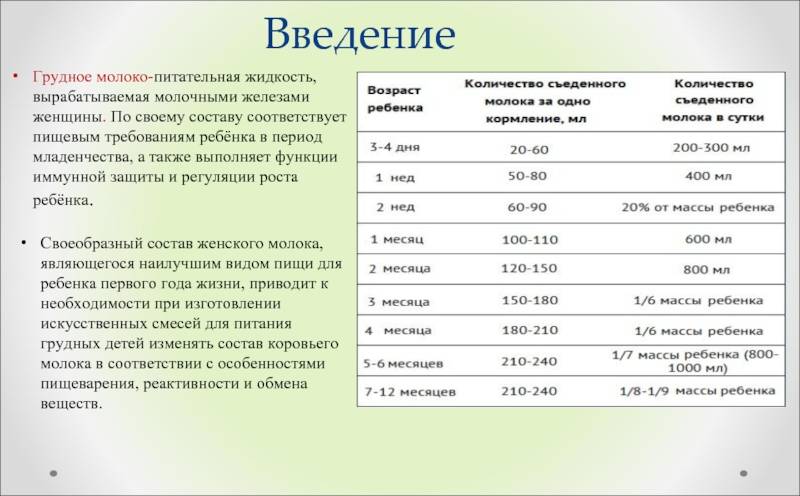
Возможные проблемы грудного вскармливания. Пути решения.
31 марта 2014
В
первые дни лактации у кормящей матери могут возникнуть проблемы с выделением
молока, наполнением молочной железы. Эти проблемы могут привести к ухудшению состояния,
и что самое нежелательное, прекращению грудного вскармливанию.
Наиболее частые
неотложные состояния, которые могут возникнуть у кормящей мамы.
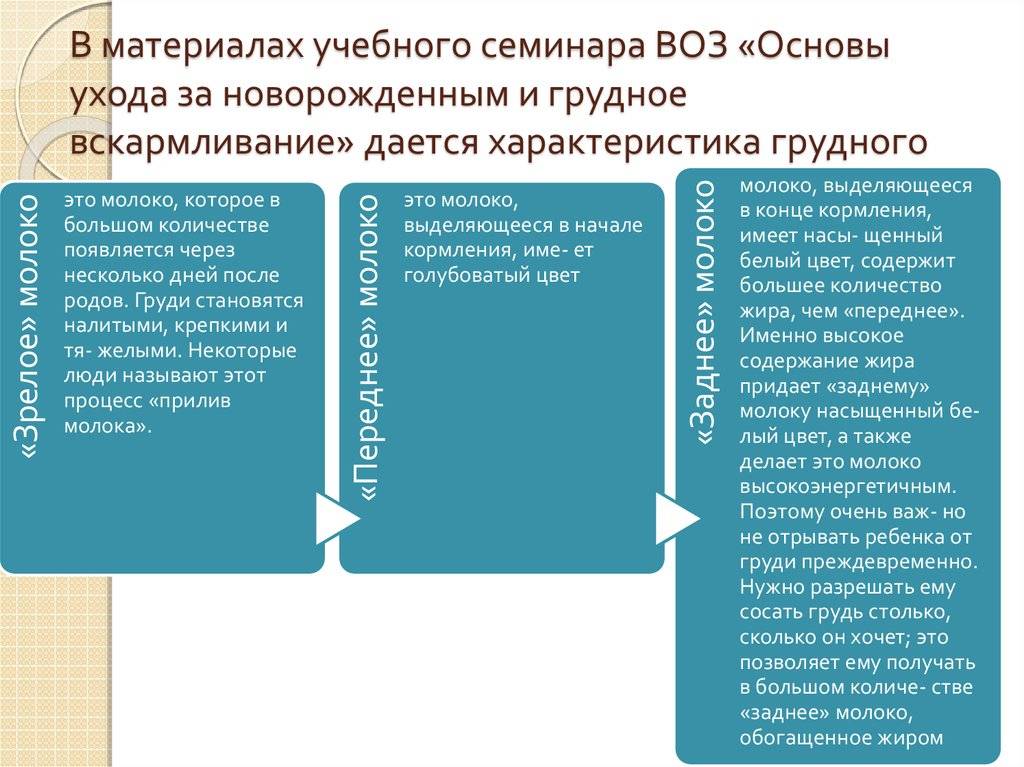
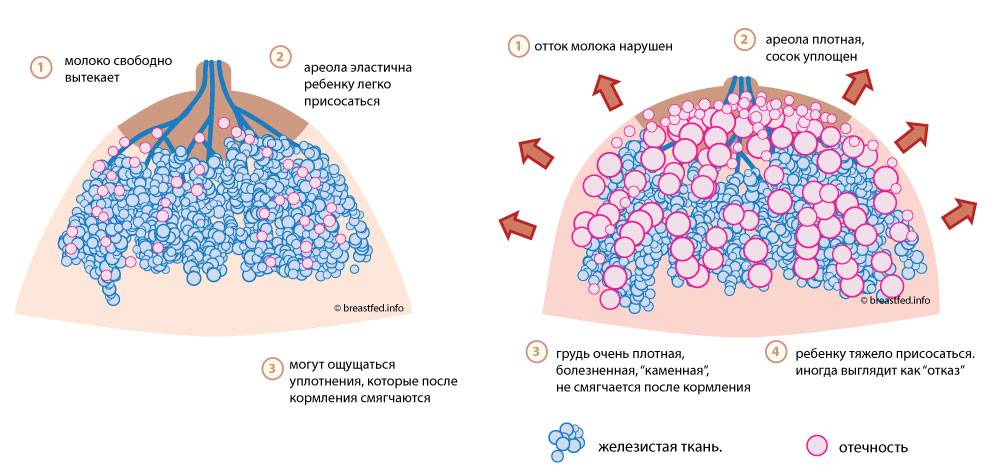
Молокопришло!!! (Наполнение)
Физиологическое
явление. Прилив молока обычно бывает на 4-5 день после родов. Грудь равномерно
наполнена, увеличена в размерах, молоко вытекает, может подняться температура
до 38 С.
Помощь.
При повышении
температуры более 38 С, принять безопасные жаропонижающие препараты однократно.
Часто, по требованию, прикладывать ребенка к груди. Следить за правильностью
прикладывания, чтобы обеспечить хороший отток молока. Кормить ребенка в разных
позах – сидя, лежа, из-под руки. Чередовать грудь при каждом кормлении.
«Каменную грудь» следует сцедить до появления чувства облегчения, но не раньше чем через сутки после прихода молока,
чтобы не спровоцировать дополнительный прилив молока.
Лактостаз (застой молока).
Иногда у кормящей
матери возникают такие болезненные состояния, как уплотнение отдельных участков
молочной железы, боль при пальпации, чувство давления, повышение температуры
тела, недомогание.
Помощь.
Если просто заблокирован
молочный проток, и переполнена грудь, но при этом нет покраснения, такое
уплотнение можно согреть. Перед сцеживанием – теплый компресс на проблемную молочную железу (15-20 минут). После сцеживания холодный компресс
(10-15 минут).
Молочную
железу рекомендуется хорошо расцедить. Сцеживать нужно до тех пор, пока грудь
не сделается легкой, молоко перестанет бить струйками.
Необходимо
правильно прикладывать малыша к груди, чтобы обеспечить хороший отток молока.
Кормить
ребенка часто, по требованию и в разных позах – сидя, лежа, из-под руки. Носить
свободную одежду и удобное белье.
Если через 1-2 дня нет улучшения, обратитесь к врачу, чтобы в дальнейшем избежать хирургического вмешательства.
Мастит.
Мастит
– это инфекционное воспаление тканей молочной железы. Развивается на фоне
лактостаза, сильного прилива молока, инфицирования трещин сосков (именно через
них чаще всего инфекция проникает внутрь).
Ухудшается
самочувствие, повышается температура тела, грудь становится красной, болезненной,
горячей на ощупь.
Помощь.
Обязательно –
консультация хирурга.
Трещины сосков.
Причинами возникновения
трещин могут быть: неправильное прикладывание ребенка к груди, нарушение правил
ухода за молочной железой.
Помощь.
Не мыть грудь
специально для кормления, так как это может повредить кожу, удаляет с нее
натуральные масла, которые предохраняют соски от трещин, а также полезные микробы,
покрывающие кожу железы. Достаточно мыть грудь раз в день, во время душа. Как
можно чаще, между кормлениями делать для сосков воздушные ванны. После каждого
кормления, смазывать сосок каплей позднего молока, богатого жиром. Можно
использовать кремы или мази, не имеющие запаха, и не требующие их смывать перед
кормлением (пурелан). Мазь наносить
только на трещину (не на весь сосок) тонким слоем, грудь оставить подсохнуть
открытой на 10-15 минут. Если трещина не заживает в течение 2-7 дней, можно не
прикладывать ребенка к этой груди 1-3 дня, но необходимо сцеживать из нее.
Ребенок получает одну здоровую грудь. Если он остается голодным, его можно докормить
молоком, сцеженным из больной груди.
Желаем
Вам никогда не попадать в столь неприятные ситуации.
А
если это случилось, как можно скорее вернуться в форму
и
наслаждаться счастьем материнства!
Гипоталамо-гипофизарные причины
Наиболее частая патологическая причина галактореи – опухоли гипофиза. Они делятся на пролактин-секретирующие и опухоли, не вырабатывающие пролактин.
Схема возникновения галактореи
Пролактиномы. Это пролактин-секретирующие опухоли и самые распространенные гормон-секретирующие опухоли гипофиза. Приводят к гиперпролактинемии за счет выработки пролактина и, соответственно, к галакторее и аменорее.
- Пролактиномы размером менее 1 см известны как микропролактиномы.
- Опухоли размером более 1 см называются макропролактиномами.
Уровни пролактина хорошо коррелируют с размером опухоли с микропролактиномами, имеющими уровни пролактина >200 нг/мл, и макропролактиномами, имеющими более высокие уровни пролактина >1000 нг/мл.
Макропролактиномы чаще связаны с дефектами поля зрения, головной болью, неврологическим дефицитом и потерей гормонов передней доли гипофиза.
Непролактин-секретирующая опухоль гипофиза и инфильтративные заболевания ножки гипофиза/гипоталамуса. Эти опухоли вызывают гиперпролактинемию, нарушая поток дофамина от гипоталамуса к передней доле гипофиза за счет сжатия ножки гипофиза. Это нарушение приводит к снижению ингибирования пролактина и приводит к легкой гиперпролактинемии, обычно менее 200 нг/мл.