Разрыв матки
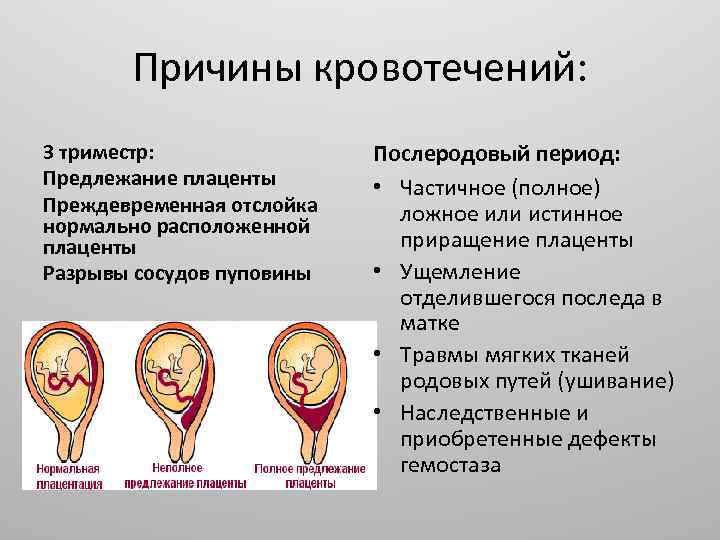
Патогенез. Разрыв матки — это акушерская катастрофа, которая часто приводит к смерти матери и плода. Большинство разрывов матки возникает во время родов. Более 90% разрывов матки ассоциированы с предшествующим кесаревым сечением или другими операциями на матке (консервативная миомэктомия и др.). В остальных 10% случаев разрыв матки происходит при отсутствии в анамнезе любых рубцов на матке.
В этих случаях разрыв матки может быть вынужденным, связанный с абдоминальной травмой (автокатастрофа, внешний и внутренний акушерский поворот плода) или родами и родоразрешением (высокие дозы окситоцина, избыточное давление на дно матки), или спонтанным, «гистопатичным» (при вросшей плаценте, многоплодной беременности, у многородящих женщин старшего возраста, при пузырном заносе, хориокарциноме).
При полном разрыве матки повреждаются все слои стенки матки, включая серозную оболочку; при неполном — целостность серозного слоя не нарушается.
Основными осложнениями для матери при разрыве матки является массивное кровотечение и гиповолемический шок. Разрыв матки среди причин материнской смертности составляет 1%, но она значительно увеличивается при запоздалом оказании акушерской помощи. Перинатальная смертность при этом осложнении может превышать 15% случаев.
Эпидемиология. Разрыв матки является редким осложнением и составляет 1:15 000 всех родов у пациенток, не имевших предыдущих операций на матке. Факторами риска этого осложнения являются состояния, которые сопровождаются повреждением или истончением стенок матки (рубцы на матке, перерастяжение матки, неадекватное применение высоких доз утеротоников в родах, врожденные аномалии развития матки и аномалии плацентации).
Факторы риска разрыва матки
- Предыдущая маточная хирургия
- Применение неадекватных доз окситоцина
- Многородящие женщины старшего возраста
- Значительное растяжение стенок матки
- Аномалии положения плода
- Крупный плод
- Внешний или внутренний акушерский поворот плода
- Травма
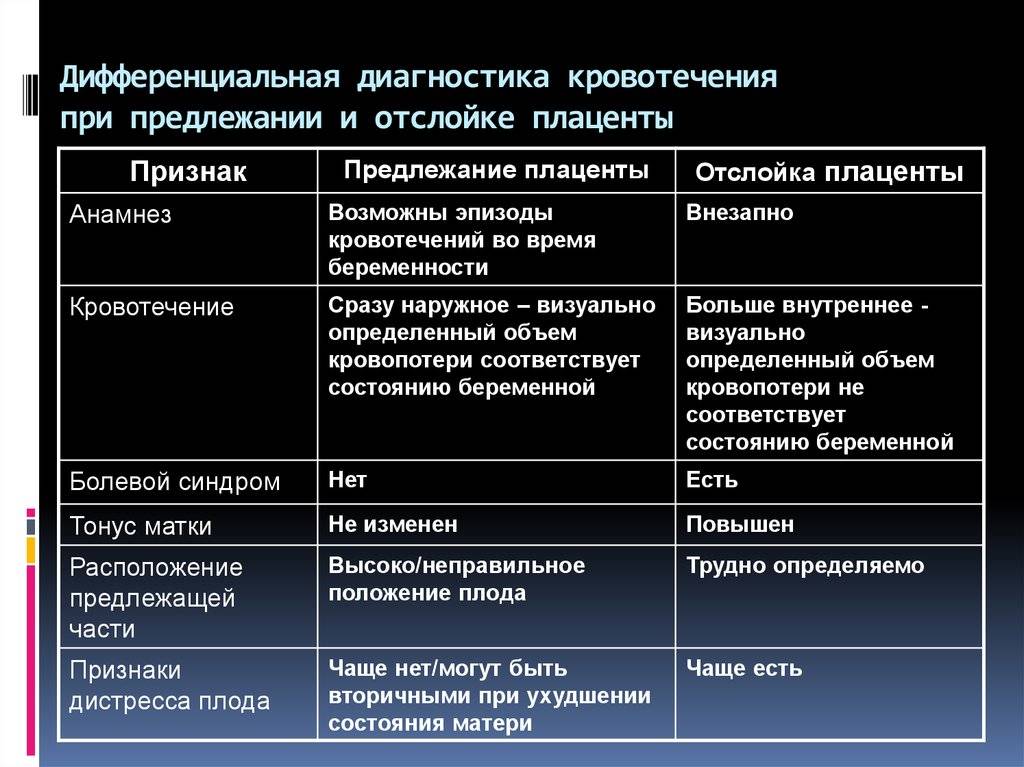
Клиника. Клинические симптомы разрыва матки очень вариабельны. Классическими симптомами являются внезапная острая боль в животе, вагинальное кровотечение (от небольшой до массивной), изменение контуров матки и удаления предлежащей части плода, прекращение родовой деятельности, острая гипоксия или смерть плода.
Лечение разрыва матки заключается в срочном родоразрешении путем лапаротомии. По возможности место разрыва матки зашивают и достигают полного гемостаза; в других случаях выполняют гистерэктомию. При сохранении матки и последующей беременности родоразрешение таких пациенток выполняют путем кесарева сечения в 36 нед гестации при подтверждении зрелости легких плода.
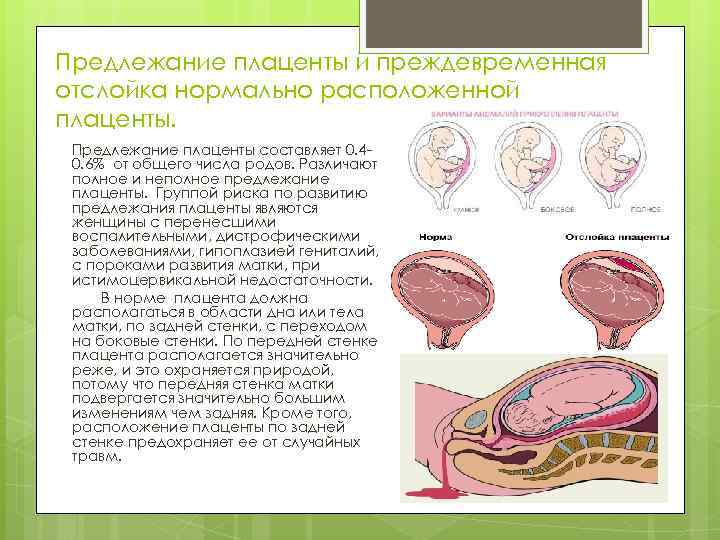
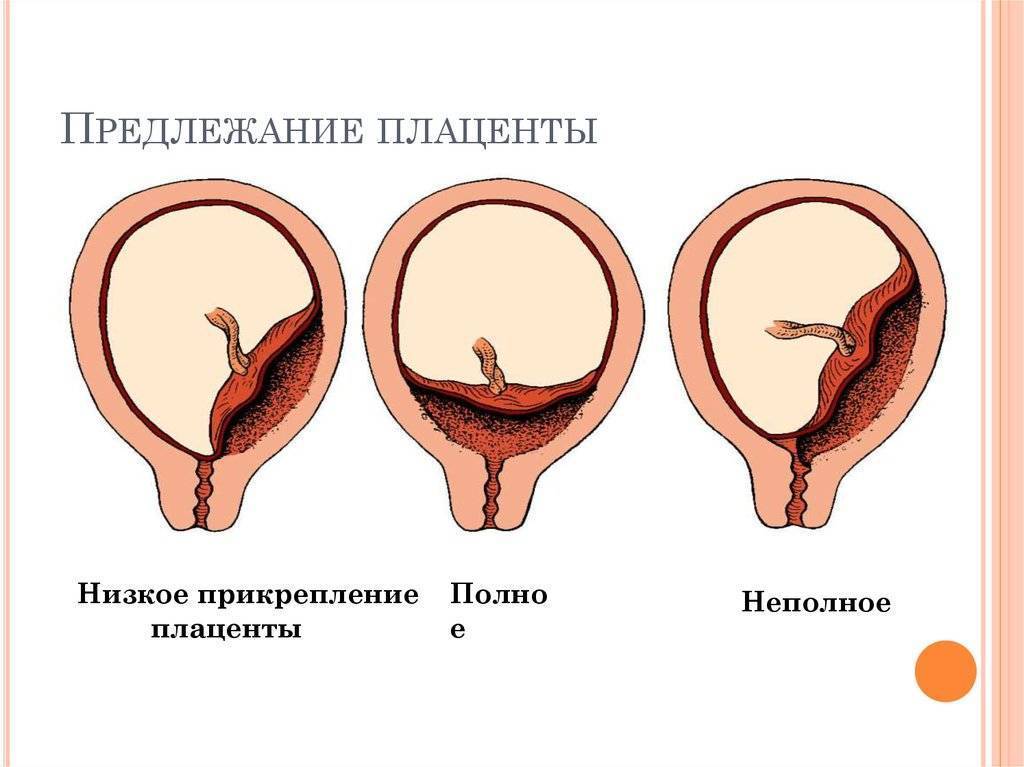
Виды расположения плаценты
Обычно плацента крепится на задней стенке матки ближе к ее дну. Стоит заметить, что матка – сосуд перевернутый, и дно у нее расположено сверху. Это самый оптимальный вариант расположения плаценты. Однако так получается не всегда. В некоторых случаях плацента крепится к передней стенке. Что так же не является патологией.
Низкое расположение плаценты при беременности гораздо опаснее. Если плацента расположена низко, она подвергается более сильному давлению со стороны плода, да и при любом внешнем воздействии риск повреждения плаценты или ее отслоения возрастает. Кроме того, на поздних сроках активно двигающийся ребенок тоже может повредить плаценту, или же пережать пуповину.
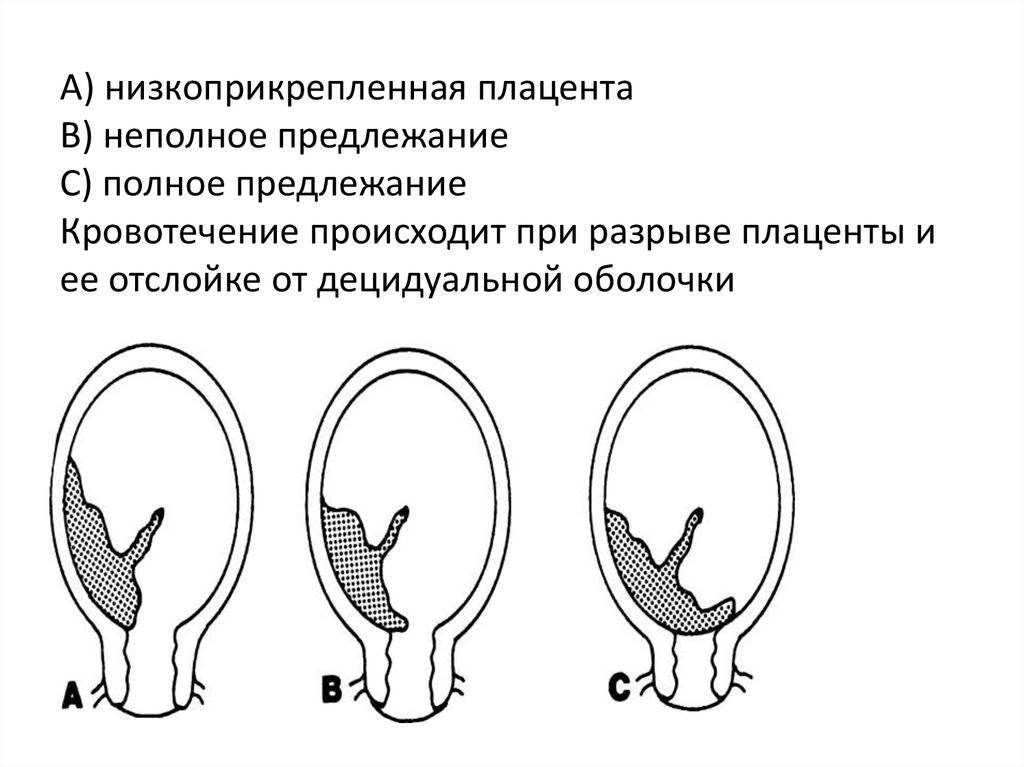
Низким называется такое расположение плаценты, когда между ее нижним краем и зевом матки менее 6 см.
Если плацента расположена низко, но по задней стенке матки, то скорее всего, ситуация выправится самостоятельно, и плацента мигрирует в более высокое положение. Передняя стенка имеет большую склонность к растяжению, и миграция для нее также характерна, однако направление миграции противоположно: обычно плацента движется наоборот, вниз, к шейке матки.
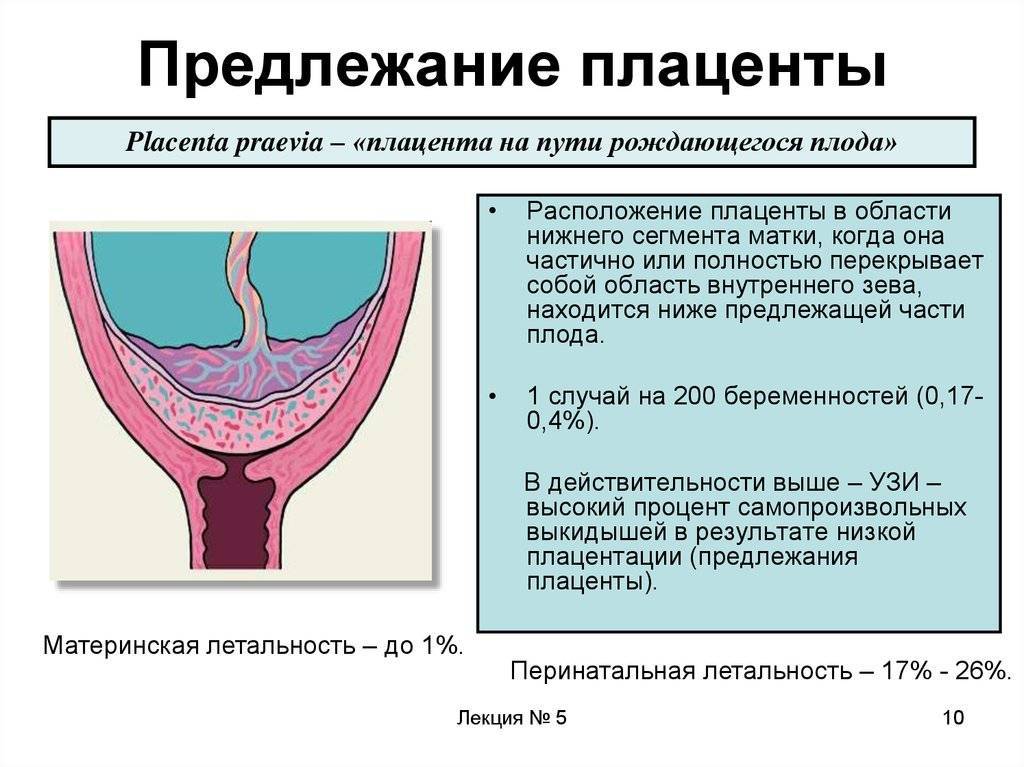
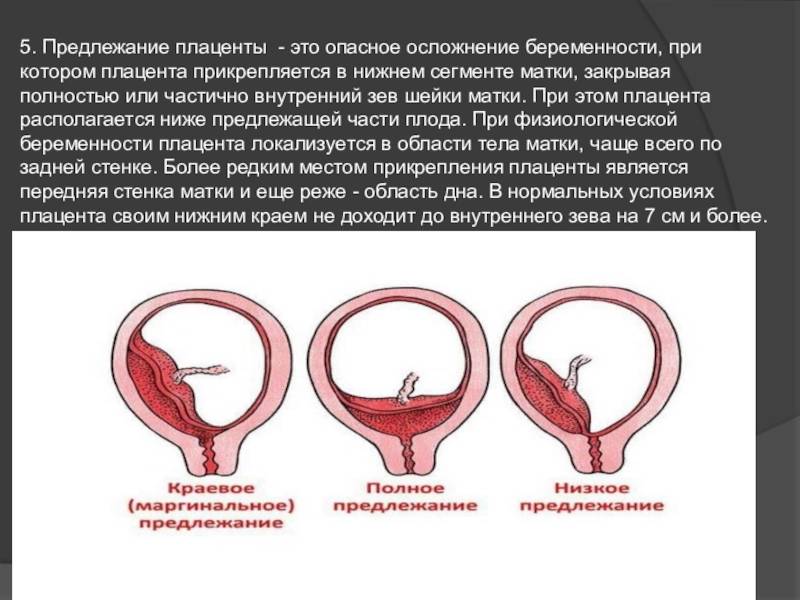
Еще более сложной и опасной патологией расположения плаценты является ее частичное или полное предлежание. Предлежанием называется такое состояние, когда плацента частично или полностью заслоняет зев матки.
Тактика родов при предлежании плаценты
В большинстве случаев женщинам рекомендовано кесарево сечение, исключающее риск осложнений для матери и ребенка, которые могут возникнуть из-за внезапно начавшегося кровотечения. Операция может быть плановой на сроке 36-38 недель либо экстренной — в любой момент беременности при появлении осложнений. Если отсутствуют серьезные риски для здоровья роженицы и ребенка возможно ведение естественных родов.
Плановое кесарево сечение
Согласно клиническим рекомендациям Минздрава по предлежанию плаценты, плановая операция родоразрешения проводится при наличии таких показаний:
1. Полное предлежание. В этом случае ведение естественных родов невозможно, поскольку путь, через который должен пройти ребенок, перекрыт плацентой. При попытке самостоятельных родов развивается угрожающее жизни матери кровотечение, которое сложно остановить.
2. Неполное предлежание плаценты с сопутствующими патологиями:
- многоплодная беременность;
- возраст женщины более 30 лет (особенно, если это первые роды);
- рубец на матке после кесарева сечения или других операций;
- выраженное многоводие;
- узкий таз;
- неправильное положение плода — тазовое, поперечное, косое предлежание.
Кесарево сечение является оптимальным вариантом родоразрешения. Некоторые женщины сомневаются в его проведении, остерегаясь рисков для ребенка или послеоперационных осложнений, однако операция намного менее опасна, чем открывшееся кровотечение. Опытные гинекологи проводят кесарево сечение быстро, точно и безопасно, а при использовании анестезии учитываются фармакологические особенности препаратов, чтобы не навредить ребенку.
Особенно внимательным врач должен быть при краевом предлежании плаценты по передней стенке, поскольку в этом случае после разреза возможны обильные кровотечения, которые потребуют радикальных мер вплоть до экстирпации матки. Чтобы этого избежать, существуют специальные техники выполнения кесарева сечения. В тоже же времякраевое предлежание плаценты по задней стенкенамного реже сопровождается осложнениями.
Экстренное кесарево сечение
Внеплановое оперативное родоразрешение в основном проводится при полном предлежании плаценты при беременности, которое зачастую проявляется маточным кровотечением. Оно выполняется на любом сроке после 22 недели по абсолютным показаниям:
- обильное кровотечение у женщины с центральным предлежанием плаценты;
- повторяющиеся кровотечения, которые плохо купируются медикаментозной терапией;
- жизнеугрожающая кровопотеря на любом сроке беременности при любом типе предлежания плаценты;
- частые кровотечения, которые сопровождаются тяжелой анемией и другими осложнениями.
После экстренного родоразрешения раньше срока рождаются незрелые дети, которым требуется специальный уход в отделении неонатологии. Для полноценного лечения применяются современные системы кислородной поддержки, парентерального питания, ряд медикаментов, что позволяет выхаживать младенцев даже с экстремальной низкой массой тела.
Естественные роды
Основные условия для проведения физиологического родоразрешения:
- неполное предлежание плаценты;
- отсутствие кровяных выделений в течение беременности;
- хорошие показатели здоровья беременной, отсутствие экстрагенитальных патологий;
- нормальное внутриутробное развитие плода;
- головное предлежание плода.
Роды проводятся по стандартному протоколу, однако есть важное отличие: показано раннее вскрытие плодного пузыря при установившейся родовой деятельности или появлении кровянистых вагинальных выделений. Такая манипуляция помогает головке плода быстрее опуститься в полость таза, за счет чего плацента прижимается к стенке матке, и кровотечение естественным образом останавливается
Для улучшения сократимости матки, ускорения родов и дополнительной профилактики кровотечения применяется окситоцин.
Диагностика и лечение предлежания плаценты
Диагностика предлежания плаценты возможна к концу завершения формирования плаценты, примерно на шестнадцатой неделе при помощи осмотра и УЗИ.
При аускультации проявляются шумы сосудов плаценты в месте прикрепления плаценты (нижний сегмент матки). Также проводится внутривагинальное обследование.
К сожалению, от предлежания плаценты нет панацеи, а основная медицинская помощь заключена в наблюдении и симптоматической терапии.
Схему и тактику лечения определяет лечащий доктор беременной, с учётом всех лабораторных показателей и анамнеза. Но главным пунктом в борьбе с данной патологией является постоянное наблюдение квалифицированных специалистов.
Если кровотечения нет, наблюдаться разрешается амбулаторно.
Беременной нужно обязательно избегать эмоциональных и силовых нагрузок, гулять на свежем воздухе и спать как минимум по восемь часов в сутки. При нынешнем жизненном ритме очень сложно избежать эмоциональных потрясений, но будущая мать должна помнить, что главное для неё — это здоровье ребёнка и придержание всех правил. Питание беременной также требует особого внимания, нужно обязательно употреблять в пищу витамины, белки и железосодержащие продукты. Необходимость такой диеты заключается в том, чтобы в организм беременной поступали полезные вещества, в частности для того, чтобы избежать гипоксии плода, так как плацента при предлежании не полностью участвует в газообмене.
Если же на сроке 24 недель у беременной возникнет кровотечение, госпитализация обязательна, чтобы предотвратить нежелательные последствия. Беременную укладывают в стационар и проводят все необходимые процедуры.
При незначительном кровотечении обходятся консервативными методами лечения: больная находится под наблюдением в стационаре, показан постельный режим, препараты улучшающие кровообращение и снижающие тонус матки. Также беременной обязателен полный покой. При риске развития анемии беременной прописывают препараты, повышающие уровень гемоглобина и общеукрепляющие средства.
Иногда предлежание плаценты осложняется последовым кровотечением. Если кровотечение не остановить, приходится полностью удалить матку. Но к такому радикальному хирургическому вмешательству обращаются лишь при угрозе жизни матери.
УЗНАТЬ И ПОБЕДИТЬ!
Если вас беспокоит проблема, связанная с гинекологией, не откладывайте визит к врачу! Гинекологические заболевания в начальной стадии часто протекают незаметно, без болей и ярко выраженных симптомов.
Все мы знаем, что заболевание легче предупредить, чем вылечить. А если оно уже началось, то чем раньше мы начнем лечение, тем легче оно пройдет, и тем меньший вред организму успеет нанести болезнь. Чтобы точно определить проблему – наша клиника проводит гинекологические диагностические исследования, такие как биопсия шейки матки и эндометрия, цитологическое исследование мазков с шейки матки, PAP-мазок, исследование микрофлоры (Фемофлор, бакпосев, мазок на флору), гистероскопия, ультразвуковое исследование и другие.
В нашей клинике также можно провести установку и удаление ВМК (внутриматочного контрацептива), сделать биопсию и гинекологическое УЗИ, определить проходимость маточных труб.
Причины
Точные причины предлежания плаценты пока не установлены. Выделяют 2 группы факторов, которые повышают вероятность развития патологии: материнские и факторы, обусловленные плацентарной патологией.
В материнским факторам относят повторные роды: до 80% случаев центрального предлежания плаценты происходит у много рожавших женщин (более 3 родов в анамнезе). Частичное предлежание чаще возникает у беременных старше 35 лет, а также у первородящих женщин, имеющих другие факторы риска.
Плацентарные предпосылки подразделяются на 2 группы: нарушения формирования и прикрепления плодного яйца (например, при генетических аномалиях, при экстракорпоральных методах оплодотворения) и анатомо-физиологические особенности матки и плаценты.
Вторая группа факторов является наиболее многочисленной, включает такие причины:
- рубцы на матке после операций кесарева сечения, аборта, хирургического лечения новообразований и других гинекологических заболеваний;
- хроническое воспаление и атрофия слизистой матки (эндометрия) в результате эндометрита, венерических инфекций;
- миома матки и другие объемные новообразования;
- врожденные пороки развития матки, генитальный инфантилизм;
- нарушения кровоснабжения и трофики матки на фоне экстрагенитальных заболеваний.
Классификация
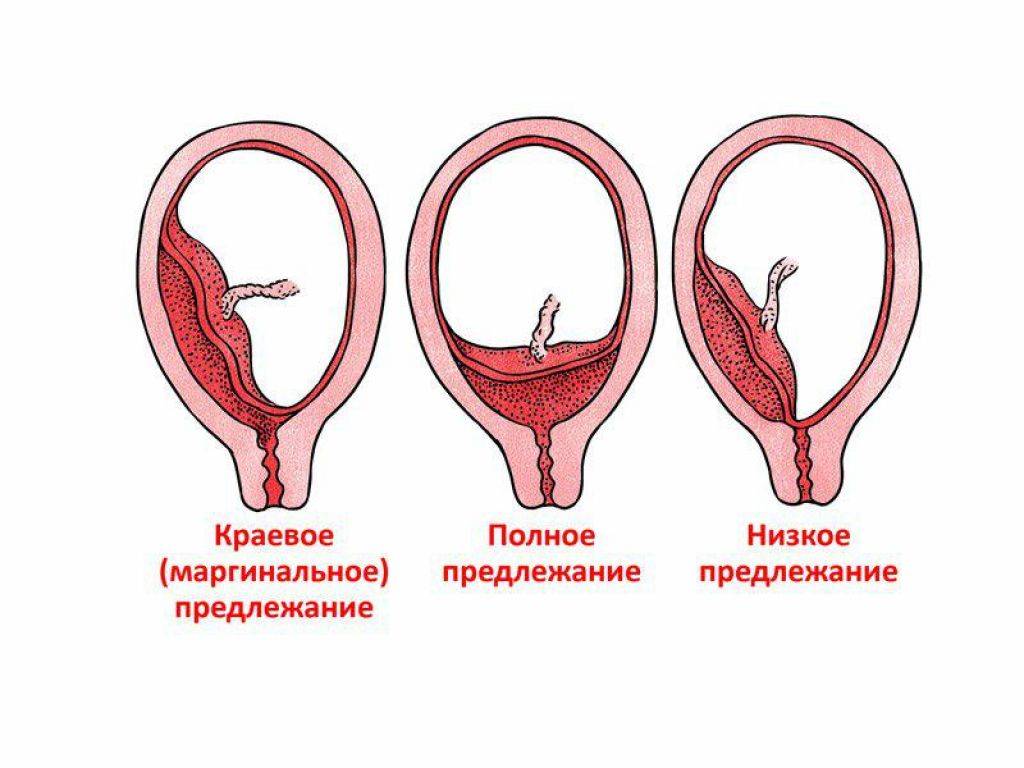
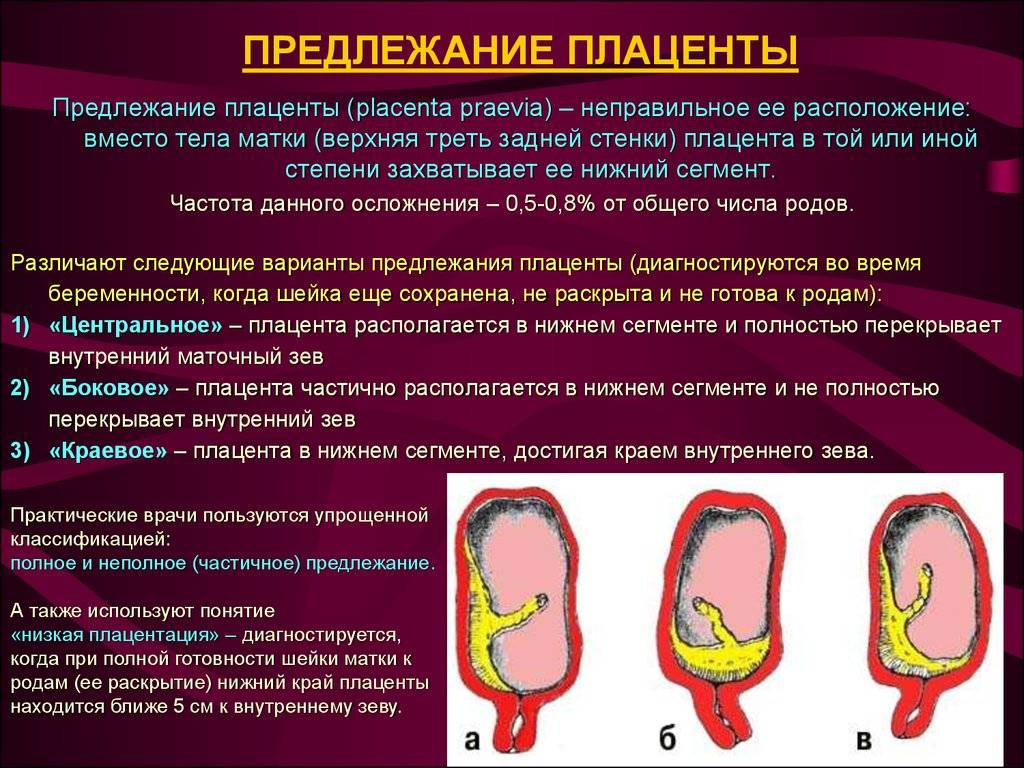
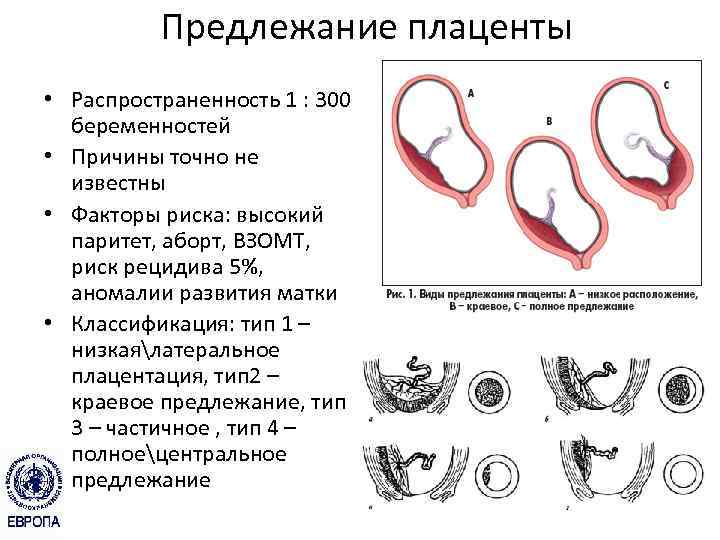
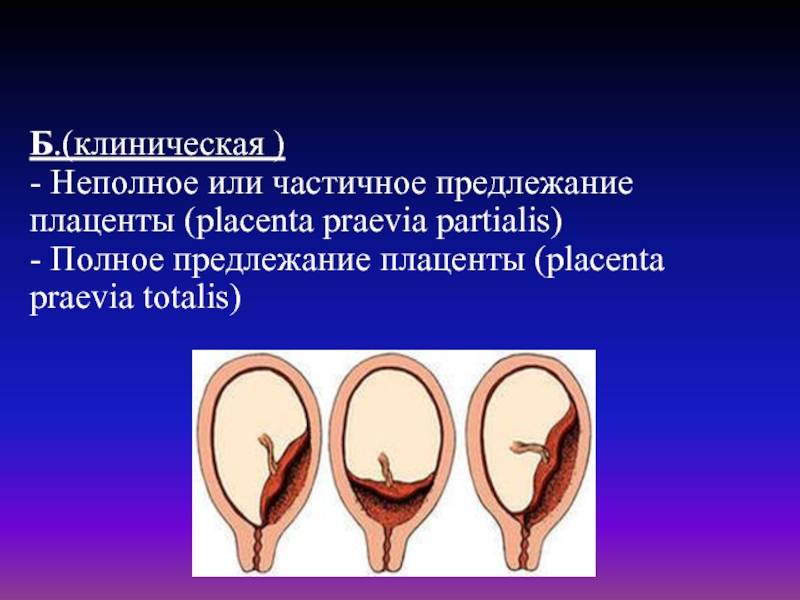
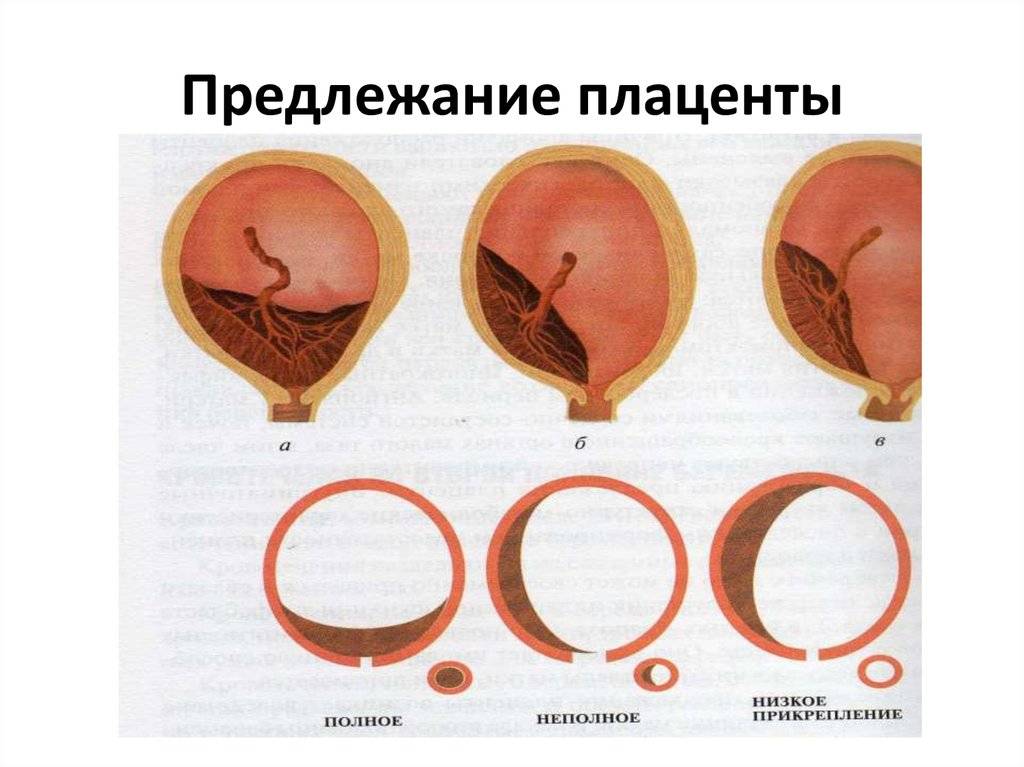
С учетом расположения плаценты относительно матки в гинекологии выделяют 3 разновидности предлежания:
- Полное предлежание плаценты— состояние, при котором орган перекрывает внутренний зев матки. Встречается в 4-5 раз чаще, чем другие варианты.
- Боковое предлежание плаценты — частичное закрытие внутреннего зева.
- Краевое предлежание плаценты— нижний край плаценты локализован около края внутреннего зева, однако не закрывает его.
Существует более простая классификация, согласно которой выделяют полное (центральное) предлежание и неполное (частичное), объединяющее в себе боковое и краевое предлежание. В отдельную группу аномалий относят низкую плацентацию, при которой край органа находится менее, чем на 7 см от внутреннего зева (после 37 недели гестации) или менее 5 см (до 37 недели).
Окончательный диагноз устанавливается только в третьем триместре после завершения процесса миграции плаценты. Во втором триместре в 50% случаев орган расположен в нижнем маточном сегменте, поскольку до этого момента рост плодовых оболочек происходит быстрее, чем рост матки. С начала третьего триместра ускоряется формирование нижней части матки поэтому плацента смещается кверху на 3-9 см. Это объясняет, почему диагностированное на раннем сроке беременности предлежание плаценты не всегда сохраняется до момента родов.
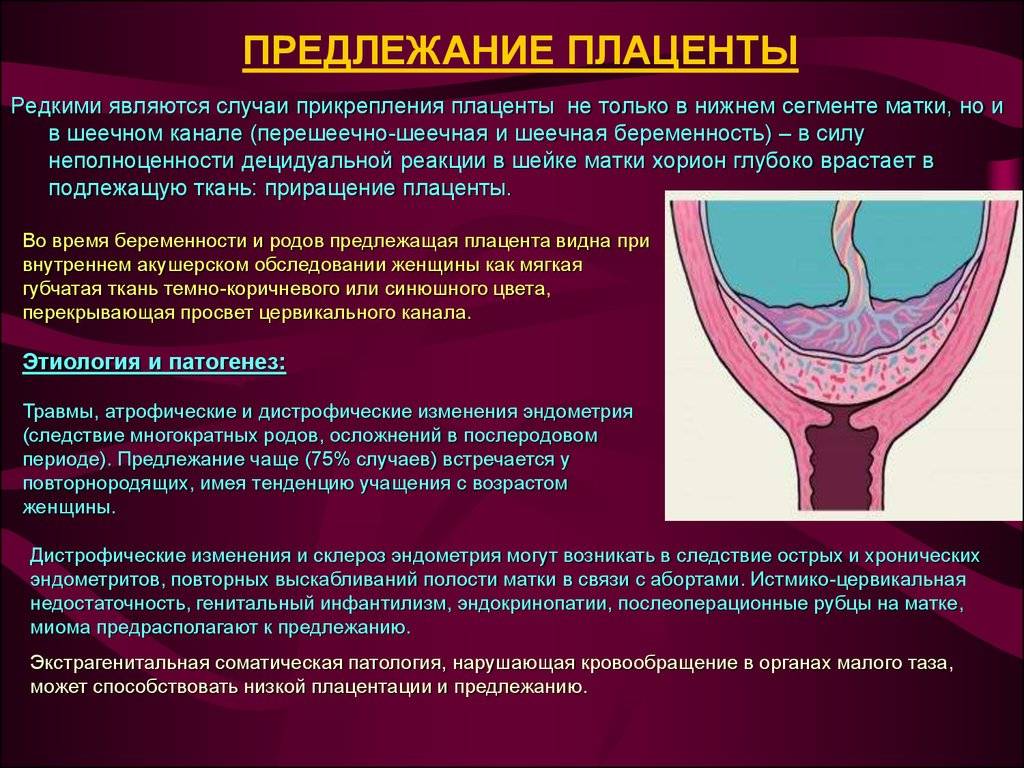
Некоторые врачи выделяют в отдельный пункт шеечное прикрепление плаценты, при котором она прорастает внутрь шейки матки. Фактически это является вариантом полного предлежания и зачастую вызывает кровотечения еще на раннем сроке беременности.
Лечение и профилактика низкой плацентации
Ведение беременности при низкой плацентации всегда очень внимательное. Женщине предстоит много раз пройти УЗИ, ограничивать физическую активность и прекратить половую жизнь. Продолжительное время повышенный тонус матки может провоцировать отслойку неправильно расположенной плаценты, оттуда и кровотечения, и возможно смерть плода в результате острой гипоксии, если отслойка плаценты большая. Кровотечение может спровоцировать даже гинекологический осмотр шейки матки, потому без особых на то причин врачи стараются не проводить осмотры на кресле.
Слушайтесь врачей и надейтесь на лучшее. Многие женщины рожают самостоятельно или с помощью операции кесарева сечения здоровых деток при низком предлежании плаценты.
Если Вам необходима помощь опытного гинеколога, записывайтесь на консультацию по телефонам 8 (49244) 9-32-49, 8 (910) 174-77-72.
Ведение беременных с предлежанием плаценты
Наблюдение и лечение беременной зависит от срока гестации, наличия или отсутствия кровотечений:
- при диагностированной неосложненном неполном (краевом) предлежании плаценты на 20 неделе пациентка в течение второго триместра наблюдается в женской консультации, регулярно осматривается врачом и проходит УЗИ, чтобы следить за состоянием плацентарного комплекса и развитием ребенка;
- в третьем триместре при отсутствии осложнений и возможности женщины быстро (в течение 5-10 минут) доехать до клиники в случае начала кровотечения также возможно амбулаторное ведение беременности;
- если женщина живет далеко от больницы, рекомендована госпитализация в стационар для обеспечения круглосуточного медицинского наблюдения;
- при наличии хотя бы одного эпизода кровотечения во время беременности показана госпитализация “на сохранение” и пребывание в стационаре до момента родов, чтобы предоставить женщине комплексное лечение.
При неосложненных случаях предлежания плаценты беременность сохраняют до 37-38 недели — такая тактика оптимальна, поскольку к этому времени ребенок уже полностью формируется, и удается избежать большинства проблем (незрелости, асфиксии, респираторного дистресс-синдрома новорожденных).
Немедикаментозное лечение
Если у женщины был один или несколько эпизодов кровотечения, ей назначается постельный режим в стационаре, чтобы свести к минимуму риски отслойки плаценты. До самых родов женщине исключают физические нагрузки, советуют оставаться максимально спокойной, а мужу и родственникам рекомендуют не давать пациентке дополнительных поводов для волнения. Беременной требуется полноценное и разнообразное питание по общепринятым стандартам, однако необходимо следить за калорийностью рациона, учитывая отсутствие физической активности.
Медикаментозное лечение
Для сохранения беременности до срока минимум 36 недель назначается ряд препаратов, которые предупреждают сокращения матки, улучшают состав крови женщины и укрепляют сосудистые стенки. План лечения подбирается индивидуально.
Основные препараты при предлежании плаценты
Фармакологическая группа | Примеры лекарств | Принцип действия |
|---|---|---|
Глюкокортикоиды | Дексаметазон | Лекарство назначается в третьем триместре для ускорения развития легких у плода. С его помощью удается предотвратить проблемы с дыханием у новорожденного, даже если он рождается раньше срока |
Токолитики | Партусистен, Бриканил, Фенотерол, Гексопреналин | Препараты уменьшают сократимость мышечного слоя матки, снижают риск спонтанного кровотечения, помогают максимально пролонгировать беременность. Они используются при отсутствии осложнений предлежания плаценты и наличии условий для безопасного вынашивания ребенка |
Антиагреганты | Дипиридамол, Пентоксифилин | Медикаменты улучшают кровоток в плацентарных сосудах, способствуют доставке питательных компонентов к плоду, предупреждают развитие фетоплацентарной недостаточности и задержки внутриутробного развития (ЗВУР) |
Кровоостанавливающие | Хлорид кальция, Викасол, свежезамороженная плазма | Препараты используются при начавшемся маточном кровотечении для его максимально быстрой остановки. Они содержат факторы свертывания крови или способствуют активации собственных факторов в организме матери |
Седативные | Седуксен, Валериана | Лекарства уменьшают нервное напряжение матери, предупреждают преждевременные сокращения матки в ответ на действие эмоциональных стрессовых факторов |
Общеукрепляющие | Поливитамины, комплексы микроэлементов | Медикаменты улучшают обмен веществ беременной, восполняют дефицитные состояния, способствуют активному поступлению полезных молекул в организм плода для его роста и полноценного развития |
Препараты железа | Феррум Лек, Тардиферон, Мальтофер | Лекарства используются для коррекции железодефицитной анемии, которая возникает у женщин после кровотечений |
БОЛЕТЬ НЕ МОДНО!
Заболевания шейки матки обычно протекают без симптомов, но даже при установлении диагноза женщины зачастую игнорируют проблему и откладывают визит к врачу. Это может быть опасно для здоровья, а в некоторых случаях даже может угрожать их жизни. Наши специалисты диагностируют и успешно проводят лечение всех заболеваний шейки матки от эрозии до дисплазии. Мы знаем, как победить заболевания, вызванные ВПЧ и как предотвратить их появление (у нас вы можете сделать прививку от ВПЧ).
Если вы заподозрили у себя такую неприятность как половая инфекция – немедленно обратитесь к врачу. Опытный доктор не только поставит точный диагноз, но и назначит эффективную схему лечения. Гарднереллез, генитальный герпес, гонорея, уреаплазмоз, хламидиоз – все эти и многие другие инфекции успешно лечатся нашими специалистами.
Мы готовы провести точное и информативное обследование, выявить существующие проблемы, назначить правильное лечение и сделать все, чтобы вернуть вам здоровье.
Не стоит оставаться с проблемами здоровья один на один, помните, что есть специалисты, которым вы можете доверить такой важный момент как забота о себе.
Клиника доктора Назимовой – это коллектив внимательных профи, которые приложат максимум усилий, чтобы вы были здоровы!
Диагностика
Комплексная ППЦ-диагностика начинается со сбора анамнеза, в ходе которого доктор обращает внимание на присутствие в нем факторов, способствующих возникновению данного недуга. Учитываются жалобы пациентки на повторяющиеся МТ-кровотечения, проводится ее физикальный осмотр
Акушерское обследование выявляет у пациентки высокое стояние дна МТ.
Из спектра лабораторных тестирований наиболее актуальны анализ сосудисто-тромбоцитарного гемостаза, развернутый и биохимический анализ крови.
Главной инструментальной методикой в ППЦ-диагностике считается ультразвуковое исследование (УЗИ) органов брюшной полости. Оно позволяет устанавливать ПЦ-локализацию, вид патологии, степень отслойки, размеры и структуру предлежащей поверхности еще на этапе УЗИ-скрининга и объективно оценить состояние плода.
В комплексе с УЗИ-диагностикой активно используется магнитно-резонансная томография и дуплексное сканирование маточно-плацентарного кровотока. Их показания отличаются высокой информативностью и визуализацией, достаточной для обнаружения ПЦ-гематом, идентификации угрозы прерываний беременности и проведения динамических наблюдений.
По итогам полученных результатов проводятся консультации акушер-гинеколога, терапевта, хирурга, анестезиолога и формируется единая терапевтическая тактика.
Что такое низкая плацентация?
Плацента – орган, необходимый для развития и успешного вынашивания
плода. Он формируется в матке. Через кровеносную систему плаценты эмбрион
получает полезные вещества и кислород.
Когда формируется плацента? Начальный этап этого процесса начинается
ближе к седьмому дню после зачатия. В этот период вокруг плода развивается
предшественник плаценты – внешняя оболочка. Процесс ее формирования
завершается к 20 неделе беременности.
От места прикрепления плаценты на стенке матки зависит протекание
беременности и родов. В идеале плацента прикрепляется в самой верхней точке
внутри матки: здесь лучшие условия для развития эмбриона и отличный кровоток.
Но нередко у беременной диагностируют низкое расположение плаценты. Это и
есть низкая плацентация. При этом состоянии эмбрион прикрепляется ближе к
выходу из матки (зеву) ближе, чем на 5,5-6 см.
Разрыв плодных сосудов
Патогенез. Большинство случаев разрыва сосудов плода связаны с оболочечным прикреплением пупочного канатика, когда плодовые сосуды проходят между амнионом и хорионом на расстоянии от края плаценты, а не впадают непосредственно в хорионическую пластину. В связи с тем, что плодовые сосуды к вхождению в край плаценты остаются незащищенными, они имеют больший риск разрыва, разреза или травмы. Кроме того, эти незащищенные сосуды могут проходить над внутренним зевом (предлежание сосудов пупочного канатика). Это может способствовать их повреждению при разрыве плодных оболочек или амниотомии.
Незащищенные плодовые сосуды и предлежание сосудов пупочного канатика могут иметь место и при наличии дополнительной доли плаценты. Сосуды плода могут проходить от одной частицы плаценты к другой (на противоположной стенке матки) именно над внутренним зевом.
Эпидемиология. Беременность осложняется разрывом плодных сосудов только в 0,1-0,8% случаев. Частота равна 1: 5000 беременностей. Факторы риска ПВП включают аномалии плацентации, дополнительную долю плаценты и многоплодную беременность, которая увеличивает риск оболочечного прикрепления пупочного канатика. Оболочечное прикрепление пупочного канатика, имеющееся в 1% случаев при одноплодной беременности, увеличивается до 10% случаев при двойне, до 50% — при тройняшках.
Клиника и диагностика. Плодовые сосуды иногда можно определить в области внутреннего зева во время влагалищного исследования при раскрытой шейке матки. Чаще диагноз определяется после разрыва плодных оболочек, что приводит к вагинальному кровотечению и нарушению ЧСС плода (синусоидальный ритм, который свидетельствует о тяжелой анемии плода).
Современные возможности ультразвуковой диагностики позволяют выявить оболочечного прикрепления пупочного канатика и дополнительную долю плаценты в антенатальном периоде. При цветном допплеровском исследовании до родов можно диагностировать. Для подтверждения диагноза при развитии вагинального кровотечения используют тест Апта или исследуют выделенную кровь на наличие плодовых эритроцитов. Аритест (тест Апта) заключается в разведении крови водой, уборке осадка и соединении его с 1% раствором №ОН. Розовый цвет смеси свидетельствует о плодном происхождении крови, желтовато-коричневатый — о ее материнском происхождении.
Лечение. В связи с высоким риском смерти плода (сосудистый объем доношенного плода не превышает 250 мл) при разрыве плодовых сосудов выполняют ургентное кесарево сечение. При антенатальной диагностике этого осложнения выполняют плановое кесарево сечение. Если у пациентки с предлежанием сосудов пупочного канатика происходят влагалищные роды, искусственный разрыв плодных оболочек (амниотомия) противопоказан.
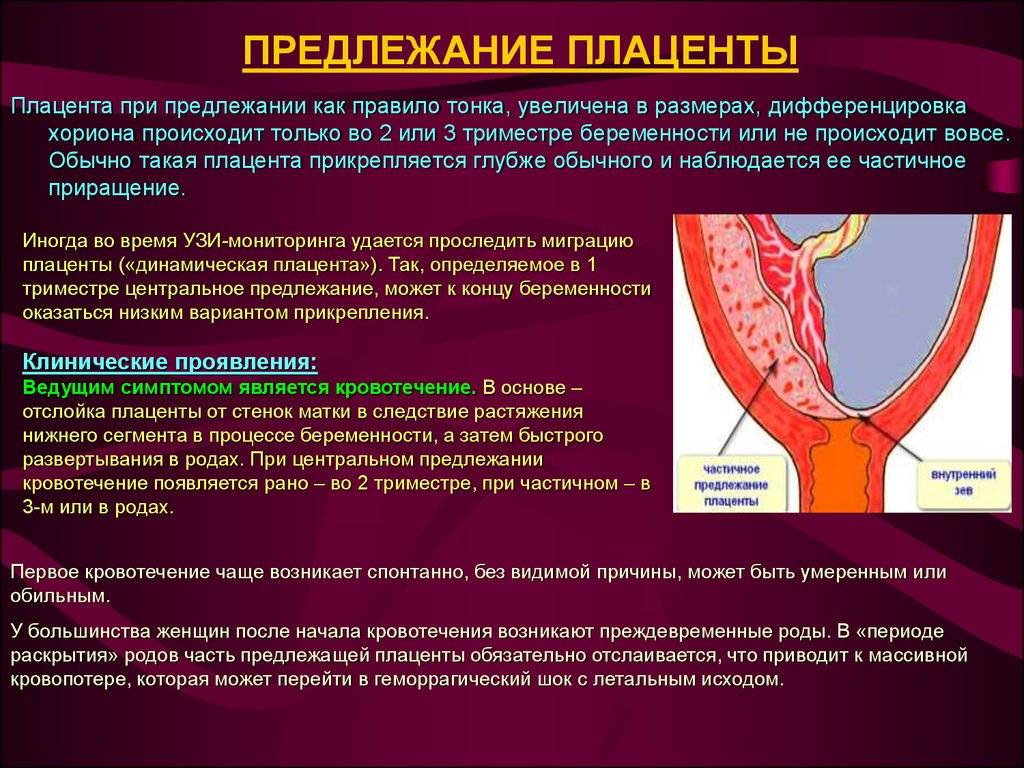
Центральное (полное) предлежание плаценты
Это – более серьезный диагноз, чем низкая плацентация у беременных.
При центральном предлежании плацента находится внизу матки, перекрывая выход из
нее. Встречается также частичное предлежание — краевое и боковое. В первом
случае ткань плаценты на две трети закрывает выход из матки, во втором – не
более трети ее зева. При центральном предлежании плаценты роды проводят
путем кесарева сечения.
Лечение при низком расположении плаценты
Не существует какого-либо лечения этого состояния. Есть только
рекомендации, которым нужно следовать. В любом случае, лучше поберечь себя
и будущего малыша.
При низкой плацентации нужно:
- исключить серьезные физические нагрузки;
- высыпаться и много отдыхать;
- правильно питаться, чтобы ребенок получал нужное количество
витаминов; - обращаться к врачу, если что-то беспокоит;
- оставаться спокойной;
- во время сна подкладывать подушку под ноги — они должны быть выше
уровня таза; - временно отказаться от интимной жизни;
- лечь в стационар, если до 36 недели плацента не поднялась.
Низкая плацентация при родах
Роды при подобном диагнозе обычно проходят естественным путем, если
плацента не перекрывает зев матки.
Многое зависит от того, как лежит ребенок:
— головкой к зеву матки – малыш появится естественным путем, если нет других
показаний к кесареву сечению;
— проведут плановое кесарево сечение, если малыш расположен неправильно.
Для роженицы в любом случае главное настроится на благоприятный исход, не
нервничать и доверится профессионалам.
Вклад в будущее ребенка и его родных – пуповинная кровь
У вас есть возможность сразу после рождения попросить врачей собратьпуповинную кровь. В ней содержатся стволовые клетки, которые применяют прилечении различных заболеваний: начиная от диабета и вирусных заболеваний, и
заканчивая болезнями иммунной и кровеносной системы.
Стволовые клетки в условиях криозаморозки сохраняют свои жизненно важные свойства на протяжении десятков лет.
Сегодня методики лечения с помощью стволовых клеток успешно применяют во всем мире. В Украине лидирующие позиции по разработке и применению таких методик принадлежат Институту клеточной терапии. Стволовые клетки пуповинной крови хранятся в Криобанке Института клеточной терапии в специальных контейнерах при гарантированном поддержании нужных условий.
Почему стоит сохранять пуповинную кровь в Криобанке?
И для ребенка, и для роженицы это абсолютно безопасно и безболезненно. Когда счет идет на дни, а возможности срочно найти подходящего донора нет, то единственный выход – лечение с применением стволовых клеток. Если поиск донора занимает месяцы, то подготовка стволовых клеток – несколько часов.
Симптомы низкого расположения плаценты
Опасность данной патологии в том, что она практически никак себя не проявляет. Обычно признаки того, что с плацентой не всё в порядке, являются следствием уже запущенных и необратимых процессов — например, её отслоения. Это могут быть:
- тянущие боли, чувство тяжести в области живота;
- кровянистые выделения при низком расположении плаценты — тревожный сигнал того, что необходимо вызывать скорую помощь;
- замирание плода в утробе на продолжительное время или же, наоборот, его слишком бурная активность — это вызвано гипоксией;
- на УЗИ при такой патологии в 50% случаев является неправильное предлежание плода;
- в 30% случаев женщины мучаются сильным токсикозом.
Сама беременная не может заподозрить у себя низкое расположение плаценты. Это можно увидеть только на плановых УЗИ, которые необходимо проходить всем обязательно. После ультразвукового обследования смогут не только уточнить или опровергнуть диагноз, но и определить вид патологии.
Чем опасно предлежание плаценты
Главная угроза предлежания плаценты — обильное кровотечение, требующее оказания экстренной комплексной помощи беременной или роженице. С учетом объема кровопотери выделяют 4 степени (Гостищев В.К., Евсеев М.А., 2005):
- I степень (легкая) — потеря до 15% объема циркулирующей крови (ОЦК), который составляет в среднем 5,5 л, при этом уровень гемоглобина держится более 100 г/л;
- II степень (среднетяжелая) — потеря 15-25% ОЦК, гемоглобин 80-100 г/л, учащенный пульс, сниженное артериальное давление;
- III степень (тяжелая) — дефицит ОЦК 25-35%, гемоглобин 60-80 г/л, холодная бледная кожа, частый пульс, резкое падение давления, уменьшение количества мочи;
- IV степень (крайне тяжелая) — кровопотеря свыше 35% ОЦК, гемоглобин менее 60 г/л, серьезные нарушения работы сердечно-сосудистой системы, отсутствие мочи, нарушения сознания.
Осложнениями массивной кровопотери могут быть: респираторный дистресс-синдром — нарушения снабжения организма кислородом, ДВС-синдром — тяжелое расстройство свертывания крови, острая почечная недостаточность.
Менее распространенные, но не менее опасные осложнения предлежания плаценты включают:
- нарушение положения плода, из-за чего возможны затяжные роды, акушерские травмы, асфиксия плода;
- преждевременный разрыв плодных оболочек, что в несколько раз повышает риск инфицирования ребенка и матери;
- задержка роста плода на фоне фетоплацентарной недостаточности — нарушения функций плаценты, из-за чего ребенок недополучает питательные вещества;
- гестоз — опасная патология беременности, которая возникает во второй половине срока, проявляется нарушениями работы сердца, сосудов, почек;
- тяжелая степень анемии — значительное снижение уровня гемоглобина в крови из-за повторных маточных кровотечений.
Женщины, у которых было кесарево сечение, имеют высокий риск приращения плаценты на фоне ее предлежания. При этом орган глубоко проникает в стенку матки, поэтому после рождения ребенка послед не отходит, требуются дополнительные инвазивные манипуляции. После одного кесарева сечения вероятность врастания плаценты составляет 10%, а после 4 и более операций — до 60%.
Осложнения после родов
В послеродовом периоде у женщины может быть сильное атоническое кровотечение, которое возникает из-за неспособности нижнего сегмента матки быстро сократиться. Такое осложнение требует комплексных кровоостанавливающих мероприятий, при неэффективности которых врачи рассматривают вариант радикальной хирургической операции.
Еще одно опасное последствие предлежания плаценты — разрушение гипофиза (синдром Шихана) из-за нарушения кровоснабжения головного мозга на фоне обильного маточного кровотечения. Гипофиз — небольшая эндокринная железа, которая располагается в мозге и вырабатывает множество гормонов, регулирующих работу других желез внутренней секреции. При его поражении у женщин возникают сильная слабость, истощение, нарушения лактации, падение кровяного давления и другие опасные состояния.
Причины
Акушерская практика говорит о том, что эта патология в основном возникает среди представительниц женского пола в случае второй беременности (около 70-75%), наиболее редко встречается у первородящих рожениц.
Самое главное, что заболевание часто связывают с разрушительными процессами в эндометрии, отклонениями воссоздания децидуальной ткани и внедрения плодного яйца. Возбудить подобного рода дефекты может любое заболевание из перечисленных ниже:
- Эндометрит;
- Цервицит;
- Миома;
- Маточная аномалия.
Факторами риска ППЦ-возникновения считаются разного рода хирургические вмешательства (выскабливание, кесарево сечение), консервативная миомэктомия, прерывание беременности.
Наличие вышеуказанных факторов и оперативных манипуляций в истории реализации предыдущего родоразрешения должно побудить пациентку записаться на прием к акушер-гинекологу для целенаправленного ее ведения в группе риска.
Причины низкого прикрепления плаценты
Почему бывает низко расположена плацента? Причин много. Условно их делят
на врожденные и приобретенные — из-за перенесенных болезней, операций,
абортов.
К причинам низкого прикрепления плаценты относят:
- аномалию развития внутренних половых органов женщины;
- возраст более 30 лет;
- воспалительные заболевания слизистой матки и органов малого таза;
- наличие заболеваний, передающихся половым путем;
- ранее перенесенные операции на репродуктивных органах;
- новообразования в матке;
- многоплодную беременность;
- большое число родов;
- роды с кровотечением и отделением плаценты;
- искусственное прерывание беременности (аборты)