Методы лечения дисфункции билиарного тракта
Лечение дисфункциональных расстройств билиарного тракта должно быть комплексным и направлено на нормализацию оттока жёлчи и секреции поджелудочной железы. Для этого необходимо нормализовать режим и характер питания. Пища является стимулятором сокращения желчного пузыря, поэтому питание должно быть дробным, до 5 раз в день, небольшими порциями, при этом прием пищи желательно проводить в одно и то же время. Рацион должен быть выстроен так, чтобы на первую половину дня приходилось 55-60% от его суммарной калорийности. Из рациона исключаются: газированные напитки, наваристые бульоны, жирные сорта мяса, копчености, острые, жареные и консервированные продукты, концентраты. Рекомендуется свежеприготовленная пища в тёплом отварном, паровом или тушенном виде. Лечебное питание назначается не менее чем на 1 год, а при сохранении длительно болевого синдрома – до 1,5-2 лет.
Особая роль в лечении дискинезий билиарной системы принадлежит желчегонным средствам, которые условно подразделяются на:
холеретики, стимулирующие образование желчи за счет усиления функциональной активности гепатоцитов. Это препараты, содержащие желчь: аллохол, холензим, лиобил; синтетические препараты: никодин, оксафеномид, циквалон; препараты растительного происхождения: экстракт кукурузных рылец, экстракт расторопши, артишок, дымянки, фламин, холагол, хофитол, холосас, гепабене, и др.
холекинетики, стимулирующие желчевыделение, вызывающие повышение тонуса желчного пузыря, снижение тонуса желчных путей и способствующие усиленному поступлению желчи в ДПК: сульфат магния, сорбит, ксилит.
Для купирования болевого синдрома применяют миотропные спазмолититки (галидор, дротаверин, баралгин, мебеверин, и др). Могут назначаться также холелитические средства (производные деоксихолевой кислоты), нормализующие выработку холестерина, и гепатопротективные средства, обладающие комплексным действием на гепатобилиарную систему (спазмолитическое, противовоспалительное и холеретическое).
Для улучшение оттока желчи хорошо проводить дюбажи по Демьянову (слепое зондирование), с сульфатом магния (0,2-0,4 г/кг), минеральной водой «Донатом магния», 1-2 раза в неделю (на курс до 4-8 процедур).
Достаточно часто дисфункции билиарного тракта являются следствием невроза. С этой целью показана вегетотропная терапия. Предпочтение отдается лекарствам растительного происхождения:
седативные препараты: корень валерианы, бром, пустырник, шалфей.
тонизирующие препараты: экстракт элеутерококка, настойка аралии, китайского лимонника, свежезаваренный чай и пр.
Профилактика
Профилактика дисфункциональных расстройства билиарного тракта заключается в назначении рационального питания, соблюдении режима питания, исключении стрессов, санации вторичных очагов инфекции, назначении дозированных физических нагрузок.
Диспансерное наблюдение
За детьми с дисфункциями билиарного тракта сроком на 2 года устанавливается диспансерное наблюдение. Ребёнок должен проходить профилактические курсы терапии в весенне-осенние периоды и в период ремиссии: фитотерапию, водолечение и бальнеолечение.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Симптоматика расстройства
Диарея — не просто жидкий стул. Обычно это расстройство сопровождается также и другой симптоматикой. К примеру, стул может быть зловонным, иметь какие-либо примеси и т.д. Также понос обычно сопровождается такими неприятными симптомами, как:
- частые позывы в туалет и учащенная дефекация;
- субфебрильная температура тела и тошнота (встречаются не во всех случаях).
Если кроме поноса наблюдается рвота и спазмирующие боли в области живота, после акта дефекации эти неприятные ощущения обычно проходят. Однако тошнота и повышенная температура тела могут оставаться. Это называется затяжной диареей, причина которой обычно кроется в утрате вместе с калом большого количества жидкости и электролитов, что приводит к обезвоживанию организма. При таком расстройстве также будут наблюдаться:
- ощущение сухости языка, неба;
- постоянная сильная жажда;
- редкое мочеиспускание (зафиксированы случаи, когда при затяжной диарее пациенты ходили в туалет «по-маленькому» всего 1 раз в 1-2 дня);
- быстрая утомляемость;
- общее плохое самочувствие;
- снижение работоспособности.
Кроме того, существует группа патологических состояний организма, при которых диарея носит непрекращающийся характер (профузный). Обычно это недуги со стороны периферической нервной системы, а также заболевания сердца и сосудов. Именно они чаще всего провоцируют нарушение электролитно-водного баланса в организме человека.

Как и какими препаратами можно вылечить диарею?
Острые диарейные заболевания входят в четверку главных причин детской смертности в мире. Примерно 11% всех смертей детей до 5 лет ассоциированы с острой диареей1. В Европейском регионе этот показатель достигает 13%.
Спектр возбудителей кишечных инфекций включает1:
бактерии – например, Salmonella, Shigella, патогенные штаммы E. coli, Campylobacter, Staphylococcus, Klebsiella и др.
вирусы – ротавирусы группы А и норовирусы, астровирусы, аденовирусы F, саповирусы – на их долю приходится 50-80% всех кишечных инфекций,
простейшие.
Кроме того, специалисты выяснили, что в ряде случаев заболевание могут вызывать сразу несколько микроорганизмов. На долю сочетанных инфекций приходится от 26 до 32% ОКИ5. Чаще всего встречается сочетание двух вирусов (ротавирус-аденовирус, ротавирус-норовирус и т.д.). Второй самой распространенной микст-инфекцией является сальмонеллез в сочетании с ротавирусом, а также вирусно-бактериальные инфекции, вызванные E.coli совместно с вирусами5.
Характерны различия в распространенности ОКИ в зависимости от возраста6:
У детей до 5 лет преобладают эшерихиозы, сальмонеллезы, ротавирусная инфекция, а также кишечные инфекции, вызванные условно-патогенной микрофлорой
Среди детей старшего возраста больше распространены шигеллезы, сальмонеллез, ротавирусная инфекция, иерсиниоз, кампилобактериоз.
Каждый из видов ОКИ имеет свои патофизиологические и клинические особенности.
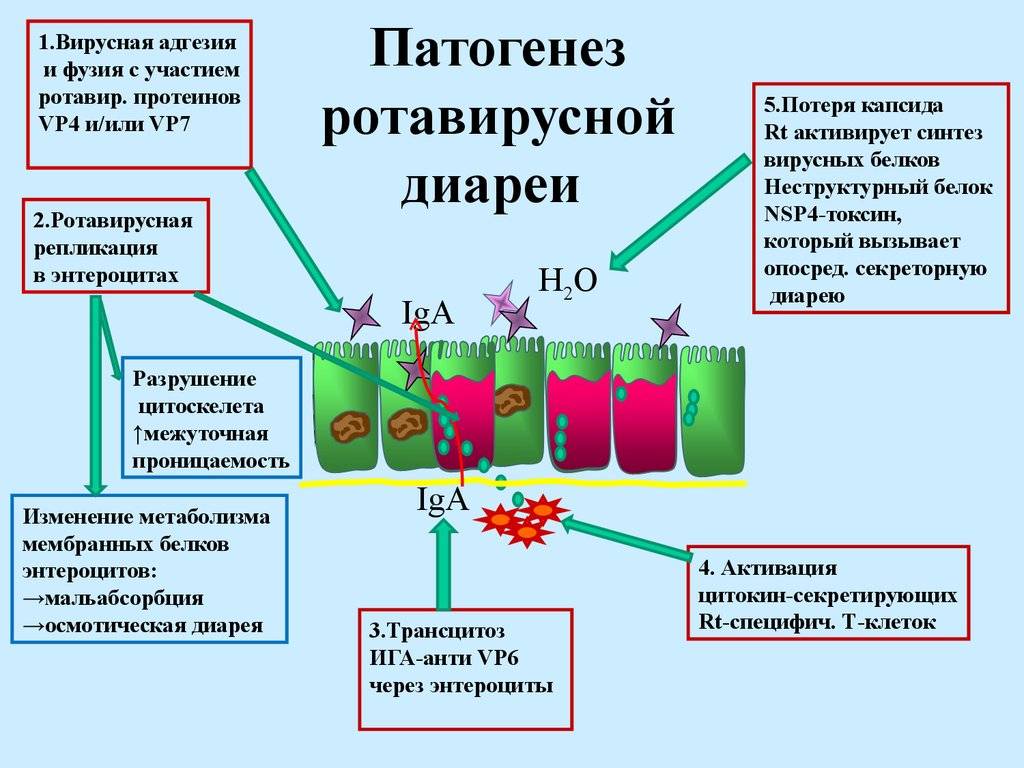
Патогенез диареи
В основе диареи лежит воспалительный процесс в одном или нескольких отделах желудочно-кишечного тракта, в результате которого может быть гибель эпителия слизистой и эндотоксикоз6.
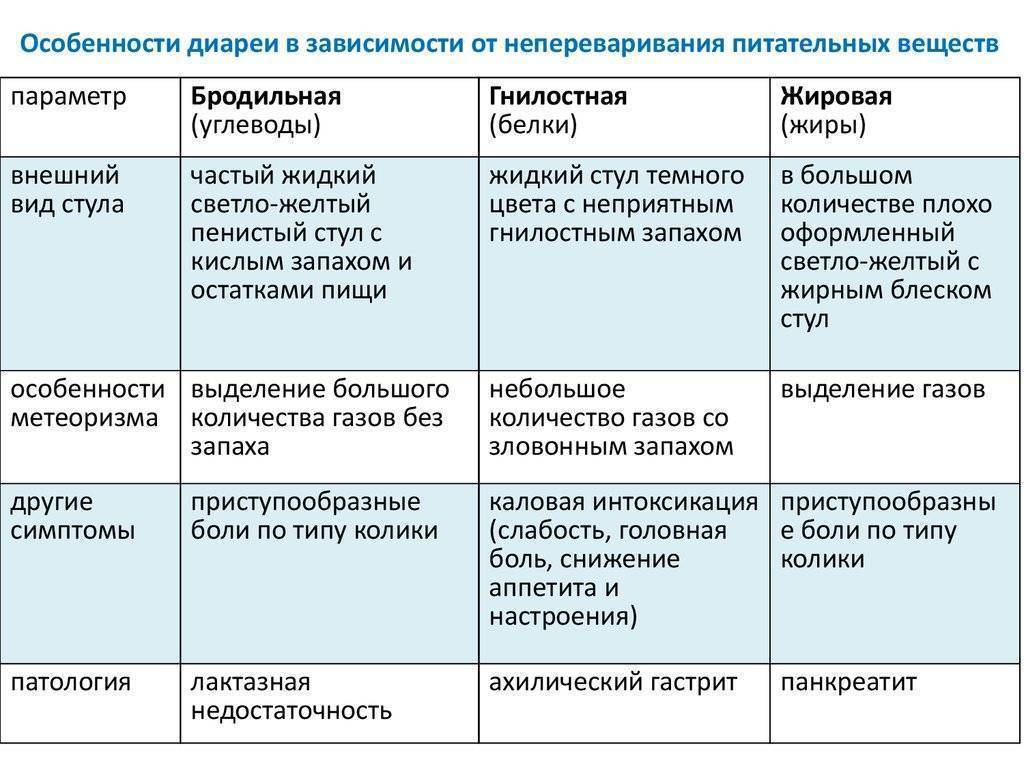
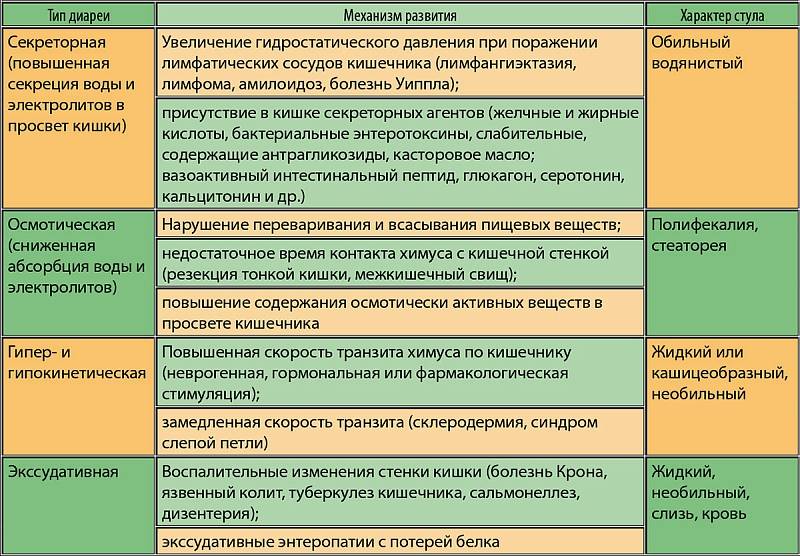
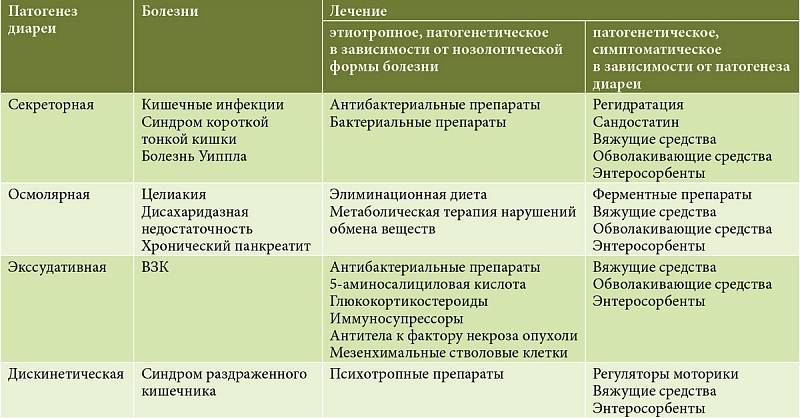
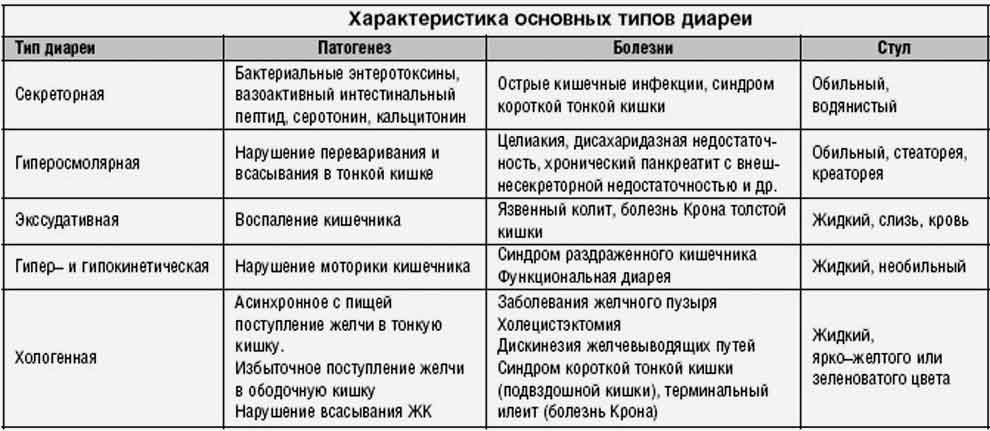
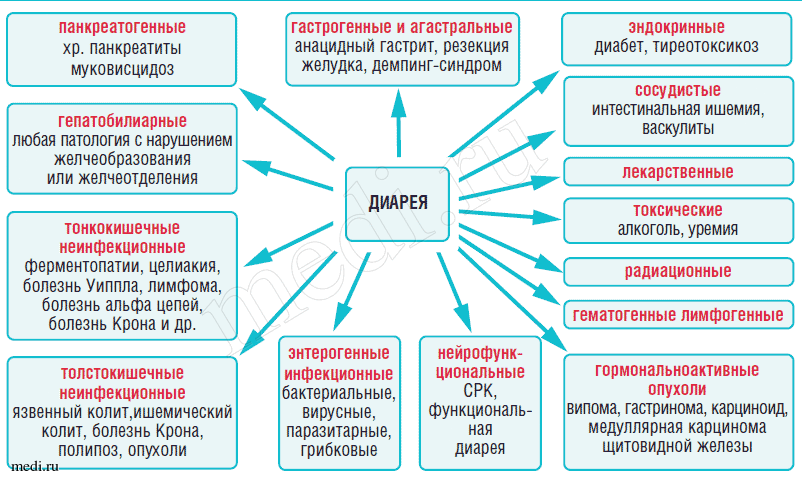
Различают следующие типы диареи1:
Секреторная
Лечение диареи
В случае, когда диарея была вызвана обычной непереносимостью определенных пищевых продуктов или отравлением, с такой проблемой можно справиться и самостоятельно. Но, если лечение не приносит желаемых результатов, тогда придется обращаться к врачу.
Как лечат диарею и взрослых, и детей — общие рекомендации:
- стоит пить как можно больше жидкости (например, зеленый некрепкий чай и воду);
- из рациона нужно полностью исключить молочные продукты, кофе, соки из фруктов или овощей;
- при сильной диарее и появлении ее первых симптомов от пищи стоит вообще отказаться на 3-8 часов (а особенно, если присутствует тошнота и наблюдается рвота).
В плане питания при поносе доктора рекомендуют кушать такие продукты, как:
- рис;
- овсянка;
- сухой белый хлеб;
- яйца всмятку;
- не густое пюре из картофеля;
- отварные овощи.

Диета и правильное питание при диарее
Более того, даже если у вас нет поноса, доктора советуют полностью отказаться от жареной, пряной пищи, которая негативно сказывается на работе ЖКТ, а также не приносит организму никаких питательных веществ.
Среди препаратов, которые обычно выписывают при диарее, стоит выделить следующие (они наиболее эффективные):
- Нифуроксазид;
- Лоперамид;
- Регидрон;
- Нистатин;
- Фталазол;
- Имодиум;
- Метеоспазмил;
- Сульфасалазин и др.
Симптомы дисфункции билиарного тракта
Клинические проявления дисфункциональных расстройств билиарного тракта достаточно широки и могут носить неспецифический характер. Жалобы многосимптомны, как правило, связаны с психосоциальными факторами. Их можно условно разделить на три группы.
Абдоминальные боли
Для гипертонической формы дисфункции желчного пузыря характерны острые приступообразные, колющие, сжимающие кратковременные боли в правом подреберье или вокруг пупка, сопровождающиеся, как правило, тошнотой, отрыжкой или даже рвотой, но без подъема температуры.
Для гипотонической формы характерны ноющие, давящие, тупые боли, приобретающие постоянный характер и связанные с приемом пищи, физической нагрузкой или эмоциональным напряжением. Отмечается горечь во рту, тошнота.
Для спазма сфинктера Одди в сочетании со сниженным тонусом желчного пузыря характерны тупые, ноющие боли в животе. При недостаточности сфинктера Одди, характерны ранние боли после приема жирной пищи, они могут быть и острыми и ноющими, в сочетании с проявлениями диспепсии.
Диспептические расстройства
Наблюдаются тошнота, рвота, отрыжка, изжога, горечь во рту, чувство тяжести в эпигастрии, изменение характера и частоты стула. Все это связано с несвоевременным выделением желчи в двенадцатиперстную кишку и нарушением переваривания жиров, с дуоденогастральным и гастроэзофагальными рефлюксами.
Неврологические и вегетативные нарушения
Головная боль, чувство кома в горле, потливость, сонливость, быстрая утомляемость, кардиалгия, похолодание конечностей, изменение поведения, тревожность, истерия, снижение способности к обучению и работоспособности.
Понос у грудничка: причины и методы лечения
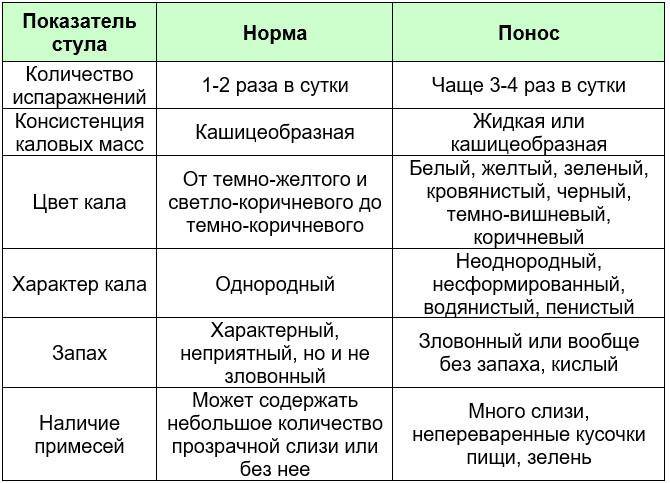
Диарея (понос) – это учащение стула и изменение его консистенции.
Частота и характер стула зависит от возраста ребёнка, вида вскармливания (грудное, смешанное, искусственное) и его индивидуальных особенностей (таблица 1).
Так на грудном вскармливании стул у детей первого полугодия (до введения прикормов) обычно однородный, кашицеобразный, желтоватого цвета, до 5-7 раз в сутки. Это норма. Учащение до 10 раз и выше, полное впитывание стула в подгузник – проявления поноса.
При введении смеси и продуктов прикорма стул становится реже и гуще, изменяется по цвету и запаху. Опорожнение кишечника свыше трёх раз в сутки и смена консистенции на жидкую или водянистую являются признаками диареи.
Табл. 1. Частота стула у детей раннего возраста
Возраст | Число дефекаций в неделю | Число дефекаций в сутки (среднее) |
0-3 месяца грудное вскармливание искусственное вскармливание | 5 – 40 5 – 20 | 2,9 2,0 |
6 – 12 месяцев | 5 – 28 | 1,8 |
1 – 3 года | 4 – 21 | 1,4 |
4 года и старше | 3 – 14 | 1,0 |
Согласно Бристольской шкале форм кала 5-7 типы стула относятся к проявлениям диареи и свидетельствуют о повышении скорости прохождения пищевого комка по желудочно-кишечному тракту.
Чем опасна диарея?
Острая водянистая диарея сопровождается большой потерей жидкости и электролитов. Это приводит к развитию обезвоживания (дегидратации). Симптомы приведены в таблице 2.
Табл. 2. Шкала дегидратации
Признак | Баллы | ||
1 | 2 | ||
Общее состояние | нормальное | жажда беспокойство раздражительность | вялое сонливое |
Глазные яблоки | без особенностей | слегка запавшие | запавшие |
Слизистые оболочки | влажные | суховатые липкие | сухие |
Слезоотделение | в норме | снижено | отсутствует |
Оценивают степень обезвоживания по сумме баллов:
0 баллов | дегидратация отсутствует |
1-4 балла | дегидратация лёгкой степени |
5-8 баллов | дегидратация умеренная/тяжёлая |
Чем младше ребенок, тем больше вероятность развития тяжелых осложнений3.
У детей раннего и младшего возраста диарейный синдром сопровождает многие заболевания и приводит к различным органическим поражениям кишечника и функциональным нарушениям.
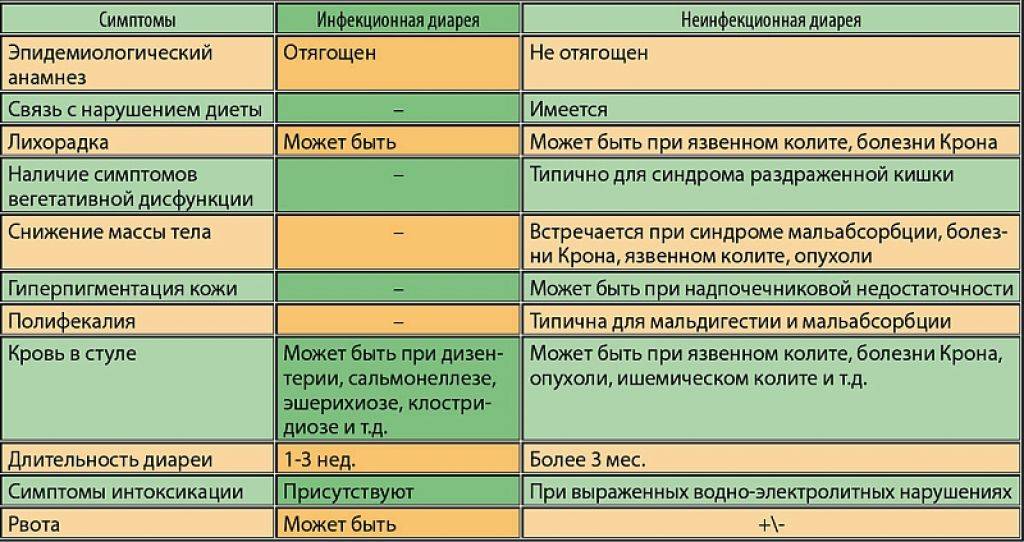
По характеру течения диарея делится на острую (до 12 недель) и хроническую (более 12 недель)1.
Распространенность и причины диареи
Причиной острой диареи у детей чаще становятся инфекции, хронический диарейный синдром обычно связан с неинфекционными факторами4.
По распространенности острые кишечные инфекции (ОКИ) в детском возрасте занимают второе место после ОРВИ. И такая структура заболеваемости сохраняется в течение последних 10 лет5. Причем оценить реальную картину сложно, так как стертые и легкие формы заболеваний обычно не регистрируются.
По статистике в РФ в 2018 году зафиксировано около 520 тысяч случаев острых кишечных инфекций среди детей до 14 лет5. Такие высокие показатели обусловлены широким спектром возбудителей, разнообразием путей передачи и ограниченными возможностями специфической профилактики.
Это наиболее частый вид инфекционной диареи, к которому относится и диарейный синдром путешественников. Также выросла частота инфекции, вызванной Clostridium difficile, которая нередко становится причиной тяжелых внутрибольничных диарей1.
2. Осмотическая – развивается как следствие нарушения полостного пищеварения и накопления в просвете кишечника осмотически активных нутриентов, а также при злоупотреблении осмотическими слабительными и другими ионосодержащими лекарственными средствами.
3. Моторная – связана с усилением кишечной моторики с ускорением транзита. Возможно нарушение регуляции или влияние стресса. Характерна для синдрома раздраженного кишечника и функциональной диареи.
4. Экссудативная – возникает при воспалении и изъязвлении слизистой оболочки толстой кишки. Стул скудный, многократный, с патологическими примесями. Может быть симптомом различных колитов, в том числе инфекционных.
Клинические проявления и тяжесть течения диареи
Тяжесть течения ОКИ определяется возбудителем, а также возрастом и индивидуальными особенностями. У детей до 1 года повышен риск тяжелой дегидратации, так как у них относительно высокая потребность в жидкости7.
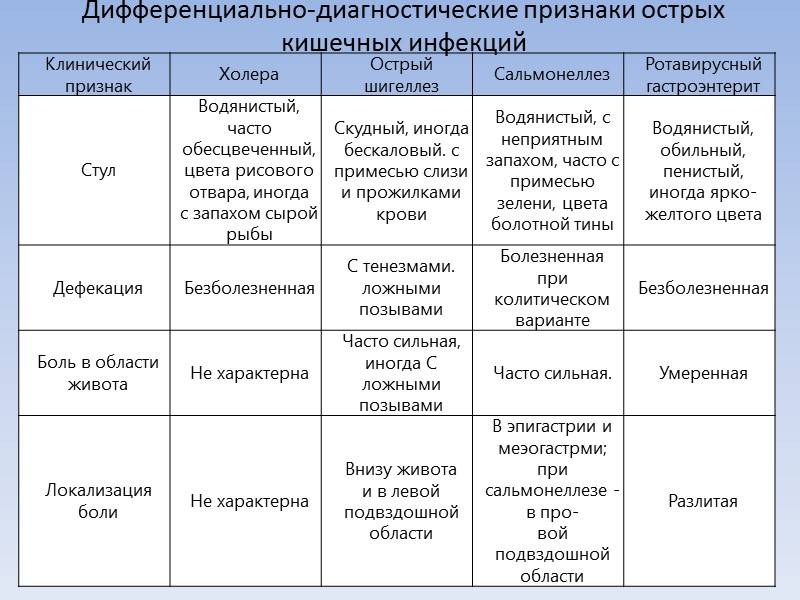
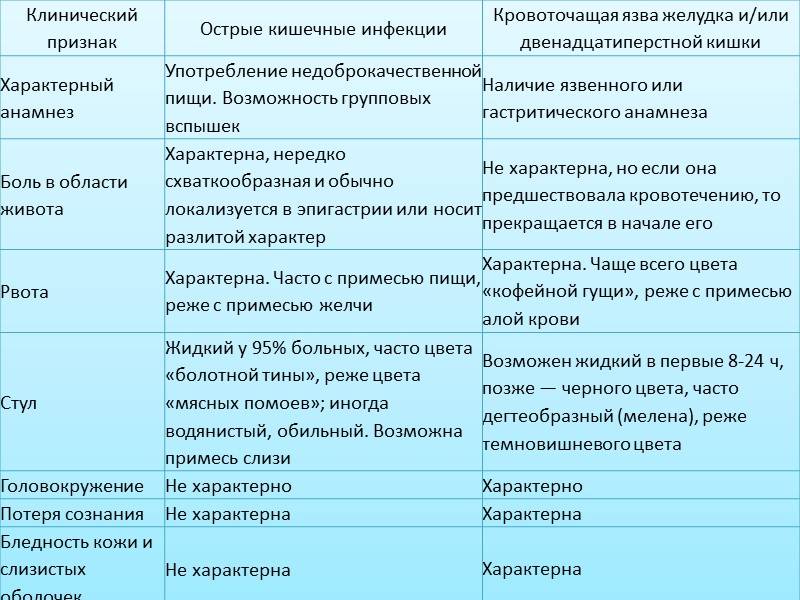
Определенной комбинации симптомов, которая определяла бы тот или иной вид возбудителя, нет, однако по совокупности клинических проявлений можно определить наиболее вероятную причину инфекции, что имеет важное значение для назначения этиотропной терапии до получения результатов лабораторных исследований.
Так, для бактериальной инфекции характерны значительное повышение температуры тела (40С и выше), наличие крови в стуле, боль в животе и симптомы поражения нервной системы. Подтвердить предположение могут внезапное начало диареи, частота стула более 4 раз в день7.
В пользу вирусной этиологии говорят рвота и респираторные синдромы. В этом случае объем терапии определяется степенью обезвоживания7.
По упрощенной схеме ВОЗ7
степени дегидратации можно определить по следующим признакам:
тяжелая дегидратация – необходимо наличие минимум двух признаков из таких: сонливость и/или нарушения сознания, запавшие глаза, неспособность пить или отсутствие жажды, медленное расправление кожной складки;
умеренная дегидратация – возбуждение, запавшие глаза, жажда, медленное расправление кожной складки;
отсутствие признаков дегидратации.
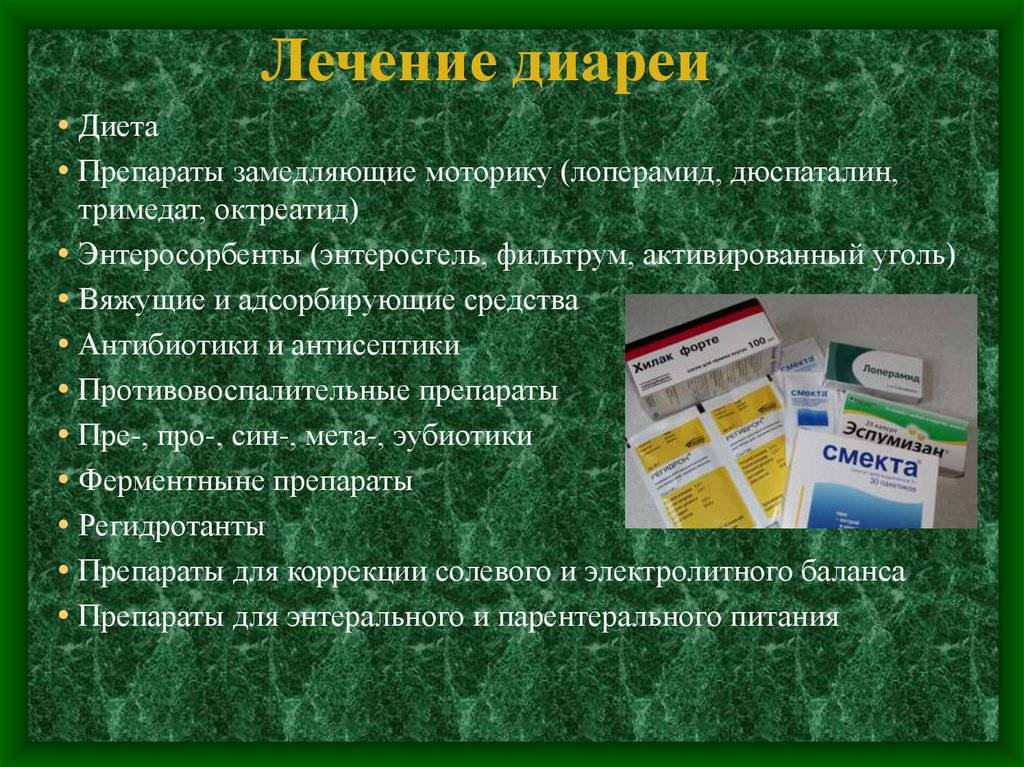
Для успешного лечения диареи необходимо несколько условий: установление причины, понимание патогенеза и знание механизма действия лекарственных средств1. Только в этом случае можно добиться результатов, а не довольствоваться симптоматической терапией.
Принципы лечения
Современная терапия острой диареи включает в себя1:
Этиотропные средства – действуют на причину инфекции, показаны при бактериальных и микст-инфекциях.
Патогенетические – ферменты, пробиотики и другие антидиарейные препараты.
Симптоматические – купируют или уменьшают симптомы (частоту стула, срочные позывы, недержание). К ним относятся ингибиторы кишечной моторики и секреции, регидратанты, сорбенты, вяжущие средства.
Литература:
1. Е.А.Белоусова, Н.В.Никитина. Диарея: правильный алгоритм действий врача. Медицинский совет, 2017, №15, с.130-140.2. Е.И.Юлиш. Антисекреторная терапия у детей. Здоровье ребенка. 2014, №3(54), с.103-109.3. О.Ю.Белоусова, Е.В.Савицкая и др. Диарея у детей младшего возраста (клиника, диагностика, принципы терапии). Здоровье ребенка. Клиническая гастроэнтерология, 2018, 13/1, с.63-68.4. С.В.Бельмер, Т.В.Гасилина. Диарея у детей: основные причины и пути лечения.5. С.В.Николаева, Ю Д.В.Усенко, А.В.Горелов. Сочетанные острые кишечные инфекции у детй: клинические особенности, подходы к терапии. РМЖ «Медицинское обозрение», №5 от 18.06.2019, с.26-29.6. Н.Н.Смолянкин, А.И.Грекова, Л.П.Жаркова. Острые кишечные инфекции с инвазивным типом диареи у детей: эпидемиология, микробиология, патогенетические и клинические особенности. Вопросы практической педиатрии, 2014, т.9., №3, с.60-65.7. Т.В.Куличенко. Острая инфекционная диарея у детей. Медицинский совет, 2010, №5-6, с.28-36.
Что надо делать при диарее у малыша?
Немедикаментозная терапия складывается из трёх пунктов.
- Восстановление потерь воды и электролитов
- Диетотерапия
- Пробиотики с доказанной эффективностью
Регидратационная терапия
Обычно это сухие порошки для приготовления растворов.
Диетотерапия
Грудное вскармливание необходимо продолжить! Для снижения риска развития лактазной недостаточности возможно применения препаратов фермента лактАзы по согласованию с лечащим педиатром.
Обычную смесь предпочтительнее заменить на безлактозную, например, Nutrilak Premium Безлактозный, но не полностью, а частично (1/3 – 1/2 от основного объема). Возможен полный переход на лечебную смесь на острый период, по назначению врача.
Если есть проявления аллергии к белкам коровьего молока, то обосновано назначение глубоко гидролизованной Nutrilak Пептиди СЦТ или соевой смеси Nutrilak Premium Соя, не содержащих лактозы и БКМ.
Пробиотик Lactobacillus rhamnosus (LGG) и Saccharomyces boulardii.
Только эти два вида микроорганизмов имеют высокую эффективность в лечении инфекционных и антибиотик-ассоциированных диарей. В раннем возрасте может использоваться только первый. Особенно удобно, когда пробиотиком обогащено детское питание. Это экономит время и не требует отдельного приёма препарата с расчетом времени, кратности и затрат сил.
На что обратить внимание
При продолжительной диарее (более двух недель) и появлении повторных эпизодов следует обратиться к специалистам для исключения наследственных заболеваний и хронической патологии органов ЖКТ.
Период восстановления
Кишечные инфекции наносят большой удар по ЖКТ ребёнка, поэтому нормализация стула – это не повод расслабляться и резко возвращаться к обычному питанию или прекращать прием лактазы без разрешения доктора.
В блюдах предпочтение стоит отдать злаковым продуктам (кашам, макаронным изделиям) и мясу. Овощи и фрукты желательно термически обрабатывать. Молочные продукты лучше исключить или заменить на кисломолочные. Они содержат пробиотики и их метаболиты, оказывающие благоприятное действие на ЖКТ. У детей до года обычную смесь можно частично или даже полностью заменить на специализированную, например, Nutrilak Premium Кисломолочный. Он способствует облегчению процесса пищеварения, регулярному стулу и поддержанию баланса микробиоты.
Методы диагностики дисфункции билиарного тракта
Обилие и многообразие симптомов дисфункциональных расстройств билиарного тракта вызывает затруднения в постановке диагноза, что требует дополнительного
обследования.
Скрининговые методы диагностики
К скриниговым методам диагностики относятся: биохимические исследования сыворотки крови, УЗИ органов брюшной полости и ЭГДС.
Уточняющие методы
Для уточнения диагноза используются УЗИ с определением функции желчного пузыря и сфинктера Одди, динамическая холесцинтиграфия, ЭРХПГ.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».