Кому показан пренатальный скрининг
Биохимическую и ультразвуковую пренатальную диагностику рекомендуется проводить всем беременным женщинам. Полученные в результате скринингов данные позволяют выделить группы риска осложнений беременности и риска врожденных пороков у плода.
При этом отнесение женщины и плода по результатам пренатального скрининга к группе риска по какой-либо патологии вовсе не означает, что это осложнение неминуемо разовьется. Правильнее будет сказать, что вероятность развития определенного вида патологии у ребенка этой пациентки выше, чем у остальных.
Также в группы риска автоматически входят пациентки:
- в возрасте 35+ (и/ или если будущий отец старше 40 лет);
- имеющие в роду генетические аномалии развития плода;
- принимавшие препараты, способные негативно повлиять на развитие плода;
- подвергшиеся вредному облучению;
- перенесшие инфекционные или вирусные заболевания в первом триместре беременности;
- с отягощенным анамнезом (замершая беременность, мертворождение, невынашивание в прошлом).
Какие параметры учитывает биохимический пренатальный скрининг:
Двойной тест (скрининг первого триместра). Сдается на 10-13 неделе беременности (на более поздних сроках анализ не проводится, поскольку становится неинформативным).
В ходе исследования определяются:
- свободная b-субъединица хорионического гонадотропина человека (ХГЧ) – гормон, вырабатываемый на всем протяжении беременности и регулирующий множество важнейших процессов в развитии плода.
- РАРР-А (pregnancy associated plasma protein A) – плазменный протеин А, вырабатываемый плацентой. Его концентрация растет постепенно в течение беременности.
Просчитать риски хромосомных аномалий у плода позволяет специальное программное обеспечение. Причем учитываются не сами показатели концентрации ХГЧ и РАРР-А в крови беременной женщины – эти данные программа переводит в специальные величины, именуемые МоМ. А уже по МоМ вычисляется, насколько близок к норме или далек от нее искомый показатель в соответствии с данным сроком беременности. В норме значения МоМ варьируются от 0,5 до 2. Отклонения от этих величин могут указывать на генетические дефекты.
Хромосомные патологии регистрируются примерно у 0,6-1% новорожденных. Наиболее распространенными являются синдром Дауна (встречается у 1 ребенка на 600-700 новорожденных), синдром Эдвардса (1:6500), синдром Патау (1:7800), синдром Шерешевского-Тернера (1:3000).
Анализ крови всегда делается после ультразвукового исследования плода. Каждое из обследований дает свой объем информации о беременности и помогает врачу максимально верно объединить результаты в общую картину.
Тройной тест. Данная биохимическая диагностика проводится на 16-20 неделе беременности (оптимально на – 16-18 неделе).
Тройным тест называется из-за того, что в его ходе определяются три показателя:
- общий хорионический гонадотропин (ХГЧ);
- эстриол – гормон беременности, вырабатываемый плацентой. При нормально протекающей беременности его концентрация неуклонно растет;
- альфа-фетопротеин (АФП) – белок, вырабатываемый при беременности. Его концентрация возрастает по мере увеличения срока, затем постепенно уменьшается.
Иногда в исследование еще включают гормон ингибин А. Его уровень в норме также изменяется в ходе беременности – в сторону понижения концентрации к поздним срокам.
Информативность тройного теста такова, что позволяет в 80% выявить пороки развития нервной трубки (то есть позвоночника, спинного и головного мозга) и ряд генетических дефектов (синдромы Дауна, Эдвардса, Клайнфельтера).
Опираясь на все полученные данные, врач корректирует тактику ведения беременности, либо (при худшем сценарии) решается вопрос о возможности пролонгирования беременности.
Важно: не следует интерпретировать результаты пренатального скрининга самостоятельно, опираясь на советы «экспертов» из интернета. Только опытный специалист, получивший специальное образование, имеет право трактовать данные исследований, заниматься расшифровкой данных
Беременность – не то состояние, при котором возможны самодиагностика или самолечение!
В третьем триместре в пренатальный скрининг входит только УЗИ. Вся информативная ценность стандартных биохимических тестов к этому времени уже исчерпана.
Неинвазивный пренатальный тест ДНК.
Сегодня появился еще один метод определения хромосомных отклонений – неинвазивный пренатальный тест ДНК. Исследование информативно и безопасно как для женщины, так и для плода. А сдать кровь на анализ можно уже после 9 недель беременности. К сожалению, на сегодня этот тест еще мало распространен и весьма дорогостоящ.
Что наблюдает женщина?
Первый симптом того, что что-то пошло не так — снижение, а дальше и совсем исчезновение токсикоза. Заметить это смогут только те беременные, которые им страдали в первом триместре и то, многие могут подумать о долгожданном естественном улучшении состояния.
Обратить внимание стоит и на состояние груди. При замершей беременности женщины могут заметить размягчение с исчезновением болевых ощущений. Это один из простых и очевидных признаков гибели плода, который категорически нельзя игнорировать
Замерший плод — это сигнал для организма о переходе в привычный режим работы без мобилизации, необходимой для вынашивания малыша
Это один из простых и очевидных признаков гибели плода, который категорически нельзя игнорировать. Замерший плод — это сигнал для организма о переходе в привычный режим работы без мобилизации, необходимой для вынашивания малыша.
Неожиданно расслабившаяся грудь должна насторожить и только. Паника и преждевременное уныние здесь не помогут. Достаточно обратиться к врачу в сомнениями для того, чтобы исключить или подтвердить диагноз, не мучая себя неизвестностью. По мнению многих беременных, за период вынашивания малыша грудь набухает и расслабляется несколько раз и это нормально. Масштабные гормональные перестройки провоцируют несвойственные реакции организма. В этом все объяснение.
Убедительная причина побывать у доктора как можно быстрее — резко упавший уровень базальной температуры. Обычно это бывает при замершей или внематочной беременности и связано с низким уровнем прогестерона, главного гормона беременности.
Заметить снижение показателей базальной температуры смогут только те мамы, которые начали вести дневник данных БТ еще на этапе планирования беременности. Аккуратное ведение дневника поможет вовремя обнаружить возможные изменения.
***
Измеряют температуру по утрам до подъема, обычным ртутным градусником в течение 7-10 минут. Упавшая базальная температура, опять же, повод навестить доктора, но совсем не причина для тревоги. Снижение показателей могут вызывать сторонние факторы:
- жирная пища;
- активный секс накануне;
- вирусные инфекции;
- препараты с гормонами в основе и пр.
Больше всего будущие мамы опасаются обнаружить кровянистые выделения и тем более кровотечения. Считается, что это проявления выкидыша или замершей беременности, особенно, если спутниками являются боли в нижней части живота. Кровь и выделения у беременных это не всегда норма, но и 100% показателем гибели ребенка не является. Опять же, при проявлениях подобных проблем нужно своевременно отреагировать посещением врача.
Можно ли по тесту определить замершую беременность
Определить, что ребенок погиб, с помощью тестов можно только в первом триместре путем отслеживания изменений уровня ХГЧ. На втором и третьем триместре ориентируются на характерные симптомы патологической беременности.
На ранних сроках
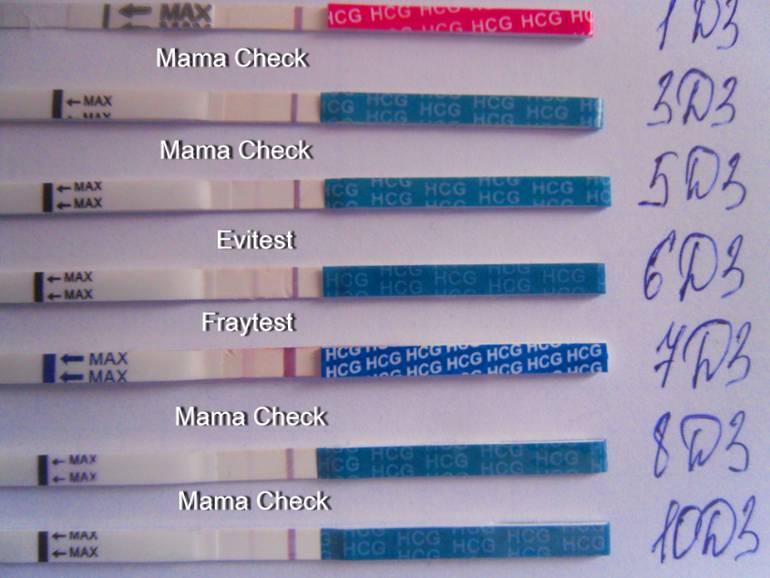
Если сделать несколько исследований при наличии подозрений на замершую беременность с интервалом в несколько дней, тест покажет, как меняется уровень ХГЧ в моче женщины. Если он падает с каждым днем, а не растет, стоит сразу же обратиться к врачу для проведения дополнительных обследований.
В каких случаях будет положительным
В некоторых случаях даже обычный экспресс-тест показывает 2 полоски при гибели эмбриона на ранних сроках. Это происходит, если исследование провелось спустя несколько суток после гибели младенца. Уровень ХГЧ снижается постепенно, поэтому тест еще какое-то время будет демонстрировать положительный результат.
Когда будет отрицательно-положительным
Если тестовая полоска показывала положительный результат, а через некоторое время продемонстрировала отсутствие беременности, необходимо срочно посетить врача и пройти дополнительное обследование, сдав анализ крови.
Стоит обратить внимание и на сопутствующие симптомы:
- Прекращается утренняя тошнота, и полностью исчезает ранний токсикоз.
- Показатели базальной температуры снижаются.
- Из влагалища появляются незначительные кровянистые выделения, и ощущается тянущая боль внизу живота.
- Пропадает набухание и болезненность молочных желез.
Также при гибели эмбриона в матке появляется общее недомогание, повышение температуры тела и признаки начавшейся интоксикации организма.
Токсикозы
Токсикозы возникают в первой половине срока и проявляются диспепсическими расстройствами и нарушениями всех видов обмена.
Почти в 90% случаев ранние токсикозы первой половины беременности проявляются тошнотой и рвотой. Если беременность протекает нормально, то тошнота или рвота могут возникнуть не более 2-3 раз в течение утра, чаще на голодный желудок. Эти расстройства не требуют лечения и после 12-13 недель должны пройти сами по себе.
Токсикозом считается состояние, при котором тошнота и рвота возникают в любое время суток, независимо от приемов пищи, сопровождаются снижением аппетита, истощением, слабостью и потерей веса.
Что видно на УЗИ при замирании плода
Выделяют 2 типа замершей беременности. Каждая имеет свои отличительные особенности, отмечаемые при ультразвуковом исследовании.
Первый тип патологии характеризуется:
- диаметром яйца от 20 до 25 см с прослеживанием очевидного несоответствия размеров сроку беременности;
- отсутствием признаков зародыша внутри плодной оболочки;
- не прослушивается сердцебиение, хотя яйцо подросло;
- матка по размерам не соответствует сроку беременности;
- отсутствуют какие-либо признаки развития беременности.
При втором варианте замершей беременности диагностировать проблему сложнее, тем не менее на нее указывают:
- соответствующие сроку беременности размеры плодного яйца без зародыша внутри или с его отдельными фрагментами;
- размер плодного яйца на сроке в 10 недель достигает 50 мм;
- не наблюдается ворсинчатый хорион уже с 7-8 недели.
При длительном пребывании плодного яйца в полости матки УЗИ может не показать замирание плода
Для определения патологии понадобится дополнительно обратить внимание на такие признаки:
- очевидное маловодие;
- нарушенные пропорции и форму плодного яйца с не связанными эхоструктурами;
- матка по размерам не отвечает нормам в соответствии с развитием беременности.
Сонологи определили ряд дополнительных признаков, указывающих на гибель плода внутри матки. Их может обнаружить у себя женщина еще до назначения ультразвукового исследования, если внимательно прислушается к сигналам организма.
Замершая беременность на результатах УЗИ
Сегодня под термином «замершая беременность» специалисты могут подразумевать два состояния:
- Гибель эмбриона (плода) – зародившийся эмбрион, начавший своё развитие, по различным причинам его прекращает, то есть гибнет.
- Анэмбриония – в матке есть закрепившееся плодное яйцо, но в нём нет эмбриона (изначально он не зародился). Также под данный термин подходит замирание роста эмбриона в плодном яйце через максимум 5 недель после его зарождения.
Возможна ли ошибка УЗИ?
Услышав диагноз «замершая беременность», женщина может подумать, что это ошибка УЗИ. Действительно, такое может случиться. Правильность диагноза всегда зависит и от функциональных возможностей УЗ-аппарата, и от квалификации врача-диагноста. Чаще всего в таких случаях женщины проходят повторное УЗИ у другого специалиста, чтобы убедиться в печальном диагнозе.
Золотая середина
Может ли УЗИ ошибиться с полом ребенка на Это середина «интересного положения». На данном этапе малыша уже можно хорошо рассмотреть. Даже некоторые черты лица заметны, не говоря уже о сформировавшихся ручках и ножках.
К данному моменту вероятность угадывания пола ребенка повышается. Хороший врач способен определить, кто родится у женщины. Но опять же не стоит беспрекословно верить в сказанное. никто не застрахован от того, что пол ребенка даже на 20-й неделе беременности будет определен неправильно.
Сканирование в основном пытается определить беременность, исключить близнецов и выявить любые пороки развития плода, которые могут присутствовать. Тем не менее, те, кто настаивает на рутинной проверке, утверждают, что у родителей есть естественное желание узнать, присутствует ли какая-либо врожденная аномалия плода или есть ли какой-либо компромисс в области здоровья у плода.
Возможность успокоить родителей является естественной частью дородовой помощи. В совещании приняли участие более 150 ученых и клиницистов с высокоинформативными презентациями и дискуссиями. По-видимому, был сделан следующий вывод. При настройке с обычным сканированием стоимость медицинского обслуживания может быть значительно увеличена. Такое рассмотрение экономической эффективности, вероятно, будет вызывать беспокойство в больнице, где посещает ваша жена.
Хотя к указанному периоду половые органы малыша уже практически полностью сформированы. В том плане, что их можно разглядеть. Достаточно опытный врач лишь предположит информацию о половой принадлежности. Но с точностью в 100 % он не будет говорить о ней. Может ли УЗИ ошибиться с полом ребенка на 20 неделе? Да, такая вероятность есть. Но она значительно ниже, чем на 4-5 или 12-14 неделях.
Следует также иметь в виду, что более половины значительных аномалий у плода можно было упустить при рутинном сканировании. Это создаст ложное чувство уверенности родителей. Тем не менее, это не означает, что ситуация не изменится без этого сканирования.
Совсем недавно было обнаружено наличие трезубковой регургитации, чтобы увеличить скорость обнаружения. Скрининг обычно проводится с использованием абдоминального, а не вагинального сканирования. Повторное сканирование в течение примерно от 18 до 20 недель будет по-прежнему необходимо для таких аномалий, как сердечные, спинальные, внутричерепные и лицевые аномалии.
Вопросы и ответы — Клиника ISIDA Киев, Украина
Ирина
Была ЗБ на 5-й неделе. После чего сдавали кариотипирование супружеской пары. у меня — 46 хх 1qh+ , у мужа — 46 xy qh- Какая возможность выносить и родить здорового ребенка?
11 июня 2019 г.
Ирина,
Вероятность родить здорового ребенка не уменьшается при данном кариотипе, поскольку он относится к варианту нормы. Однако она может бать ослонена другими факторами, для оценки которых необходима консультация.
12 июня 2019 г.
Репродуктолог
Леся
Здравствуйте, Ксения. Мне 43, мужу 47. У нас есть двое деток (общий 1). Планируем беременность 4 года. Спустя чуть больше года после начала планирования я забеременела, но был выкидыш на ранних сроках (3 недели).
Хотелось бы узнать, если ли у нас шансы в процентном соотношении? Были ли у вас случаи наступления беременности и вынашивания в нашем возрасте?
26 февраля 2019 г.
Леся,
Бесплодие, так же как и выкидыши после 40 лет чаще всего связаны с хромосомной патологией, образующейся в эмбрионов во время зачатия из-за возраста. Чем старше женщина, тем меньше, к сожалению, становятся ее шансы на успешную беременность. В моей практике были разные случаи, но в целом закономерности скорее неблагоприятные.
13 июня 2019 г.
Репродуктолог
Ирина и Евгений
Добрый день, Ксения Георгиевна! Планируем делать у Вас ЭКО осенью, в связи с чем хотелось бы понять некоторые моменты, прежде чем ехать на первую консультацию, так как находимся в др.городе (Одесса) и необходимо спланировать отсутствие на работе.
Мужу 40 лет, мне 37, не можем забеременеть 5 лет.
Сейчас ничего не принимаю и цикл опять начинает сбиваться, боюсь и овуляция может пропасть.
Подскажите, пожалуйста:
1) имеет ли смысл приехать на консультацию ближе к осени или заранее (и если да, то за сколько именно времени) для того, чтобы получить какие-то назначения мужу (если это необходимо для ЭКО) и мне — для восстановления и поддержания цикла? Или, наоборот, организму необходимо «отдохнуть» после длительного прииёма препаратов (дюффастон бросила принимать в марте этого года, последняя стимуляция была в октябре 2017).
2) В марте этого года мне сделали рентген труб, который показал наличие спаечного процесса в одной и излишнюю «закрученность» в другой трубе, показания — лапароскопия (отказалась делать). Может ли это как-то помешать процедуре ЭКО?
Заранее, благодарны, если поможете спланировать подготовку к ЭКО с оптимизацией затрат времени!
18 октября 2018 г.
18 октября 2018 г.
Репродуктолог
Светлана
Здравствуйте, Ксения Георгиевна!
Подскажите, пожалуйста, через сколько времени после завершения лактации можно вступать в криопротокол. Предыдущая беременность (эко свежий протокол) и роды протекали легко, роды были естественные.
18 июня 2018 г.
- Светлана,
В криопротокол вы можете вступать сразу по окончании лактации и восстановлении менструаций, если все анализы в порядке. - Однако мы рекомендуемый интервал больше касается времени, прошедшего после родов: 1 год для физиологических родов, 2 года после Кесарева сечения.
18 июня 2018 г.
Репродуктолог
Екатерина
Добрый день. Ксения Георгиевна, стоит ли рассматривать ЭКО в ЕЦ при АМГ 1.15 ФСГ 6.45, ЛГ 3.68, Пролактин 9.91?
У нас МФ и нужно делать ИКСИ,ПИКСИ
16 февраля 2018 г.
Екатерина,
При таких показателях я бы рекомендовала ЭКО со стимуляцией, однако не зная предыстории давать какие бы то ни было рекомендации сложно.
16 февраля 2018 г.
Репродуктолог
Екатерина
Причины
Гестоз начинается после – недели и чаще всего выявляется в третьем триместре (после недели). Его возникновение связано с изменениями, происходящими в организме будущей мамы. Существует несколько теорий, которые взаимодополняют друг друга. Основной причиной возникновения гестоза считается нарушение в работе плаценты. При недостаточном кровоснабжении матки или патологии самой плаценты, она запускает механизм повышения артериального давления, чтобы увеличить приток крови. Повышение давления происходит за счет спазма (сужения) сосудов. В результате этого ухудшается кровоснабжение почек и головного мозга и соответственно их работа нарушается. Возникновение отеков объясняется выходом жидкости из кровеносного русла в ткани. При этом кровь сгущается, усиливая образование тромбов (сгустки крови). Тромбы могут закупоривать сосуды, еще больше ухудшая кровоток и повышая давление.
Согласно генетической теории у женщин, матери которых страдали данной патологией во время беременности, риск развития гестоза выше. Эндокринная теория объясняется нарушением регуляции сердечно-сосудистой системы, кровоснабжения внутренних органов, обмена веществ. Это происходит в результате изменения функции эндокринных органов, которые вырабатывают биологически активные вещества, регулирующие тонус сосудов, свертываемость крови. В настоящее время исследователи пришли к выводу, что не существует единого механизма развития гестозов, а наблюдается комбинированное воздействие различных факторов, которые в результате приводят к нарушению различных функций организма.
Основными предрасполагающими факторами развития гестозов считаются:
- первые предстоящие роды;
- гестоз в анамнезе (при предыдущей беременности);
- длительный интервал между беременностями;
- экстрагенитальная патология (существовавшая ранее артериальная гипертензия, патология почек);
- сосудистые заболевания (хроническая венозная недостаточность);
- эндокринная патология (сахарный диабет, дислипидемия, ожирение);
- аутоиммунные заболевания (антифосфолипидный синдром, системная красная волчанка);
- возраст беременной (младше 18 и старше 30 лет);
- частые инфекции верхних дыхательных путей;
- многоплодная беременность;
- генетическая предрасположенность;
- профессиональные вредности;
- неблагоприятные условия работы и быта.
Диагностика анэмбрионии
Основным способом выявления этой патологии является ультразвуковое обследование. Именно с его помощью можно установить присутствие зародыша в плодном яйце и его нормальное развитие. При нормальной беременности эмбрион не видно в среднем до 6-7 недели после зачатия, поэтому на этом этапе косвенными признаками патологии могут служить падение уровня ХГЧ в крови или дефицит прогестерона.
Для постановки диагноза анэмбрионии необходимо выполнение следующих условий:
- отсутствие желточного мешка в плодном яйце диаметром 8-25мм;
- отсутствие эмбриона в плодном яйце размером свыше 25 мм.
Также имеются дополнительные признаки анэмбрионии, в частности деформация плодного яйца, аномально низкий прирост его размеров, слабо выраженная децидуализация эндометрия в точке имплантации, нерегистрируемое сердцебиение на 6-7 неделе беременности. В пользу такого диагноза могут свидетельствовать и признаки отторжения плода – изменения тонуса матки, появление участков отслоения хориона с образованием субхориальных гематом.
В зависимости от выявленной при ультразвуковом обследовании клинической картины патологии выделяют 3 ее разновидности:
- Анэмбриония I типа – зародыш не обнаруживается на визуализации, размеры плодного яйца составляют обычно не более 2,5 мм, а матка увеличена лишь до 5-7 недели беременности;
- Анэмбриония II типа – эмбрион отсутствует, но размеры плодного яйца и матки соответствуют сроку гестации.
Отдельно стоит выделить резорбцию зародышей при многоплодной беременности. Чаще всего такое состояние возникает после экстракорпорального оплодотворения, когда для повышения шансов на успешное зачатие пациентке подсаживается сразу несколько эмбрионов. Обычно из них приживается только один, но в редких случаях успешно имплантируется 2 и более зародышей. При этом часть из них замирает в своем развитии, после чего рассасываются или удаляются из организма естественным путем.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Последствия замершей беременности
Если выявилась замершая беременность (ошибка УЗИ не подтвердилась), то её последствия, а также последствия чистки полости матки могут быть следующими:
- Повреждения эндометрия.
- Эрозия шейки матки.
- Инфицирование шейки матки.
- Образование полипов в цервикальном канале либо в полости матки.
Подобные состояния могут затруднить или сделать невозможной следующую беременность (то есть спровоцировать бесплодие). Чтобы этого не произошло, необходимо обращаться к квалифицированным специалистам в области гинекологии. Если есть возможность избежать чистки (выскабливания) матки, а выполнить процедуру вакуумной аспирации, то нужно это сделать. Очистка полости матки вакуумным отсосом не такая травматичная и не требует долгого восстановления организма для следующего зачатия.
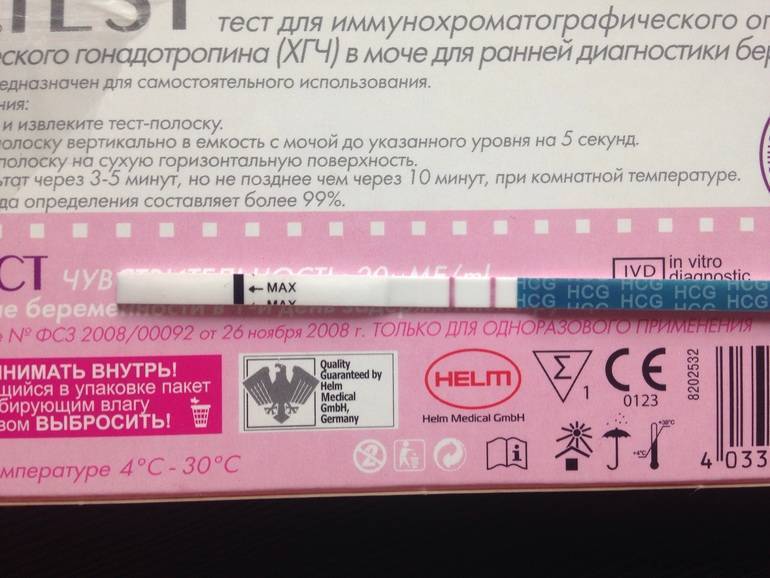
показывает ли тест замершую беременность
Не совсем так, на каком-то периоде плод замирает, и это надо диагностировать вовремя, так как это опасно для женщины.
расскажи про замершую. если плод замер, он ведь может и сам выйти, так? а можо ли не понять, что он вышел? может ли быть так, что он вышел, а мазать не перестает? или это должно сопровождаться обильными выделениями типа мес-х или кровотечения? у меня просто срок оч.уж маленький. узи беременность не видит уже вторую неделю. хгч упал за неделю с 196 до 123. мазня не прекращается с первого дня задержки. вот одна надежда, ошиблась лаборатория на втором тесте на хгч и срок еще маленький
Как определить замершую беременность
Возможность определения замирания плода самостоятельно зависит от срока, на котором это происходит. На раннем сроке понять, что беременность замерла, весьма сложно, так как плод еще маленький и мама не ощущает его движения. Но, если внимательно прислушиваться к своему организму каждый день, то этот неприятный факт можно сразу распознать.
Первое, что должно настораживать – сукровичные выделения из влагалища. появление схваткообразных болей внизу живота и в пояснице, резкое повышение температуры. Если у вас был ранний токсикоз, но вдруг резко прекратился (ранее 12 недели), это тоже может свидетельствовать о замирании беременности.
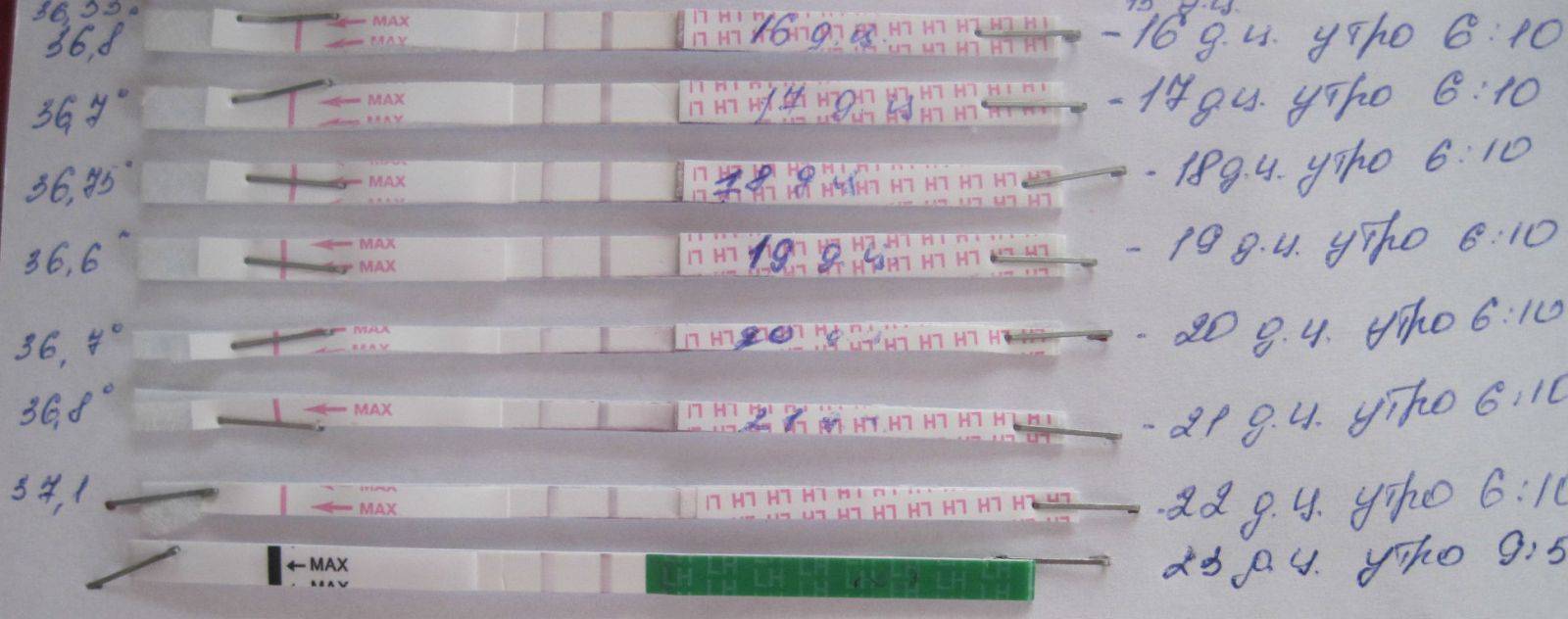
Если вы правильно планировали беременность, то обратили внимание на изменение базальной температуры до зачатия и после его наступления. В норме температура в первом триместре должна быть повышенной (37,3-37,1). К концу первого месяца беременности она начинает понемногу снижаться
Но, если это понижение замечено вами ранее и на 1 градус сразу, то это явный признак замершей беременности. Снижение температуры связанно со снижением уровня прогестерона в крови. Этот гормон становится ненужным, если плод не развивается, так как прогестерон отвечает за сохранность беременности
К концу первого месяца беременности она начинает понемногу снижаться. Но, если это понижение замечено вами ранее и на 1 градус сразу, то это явный признак замершей беременности. Снижение температуры связанно со снижением уровня прогестерона в крови. Этот гормон становится ненужным, если плод не развивается, так как прогестерон отвечает за сохранность беременности.
Замирание беременности на более поздних сроках в первую очередь определяетсяотсутствием шевелений плода. Не игнорируйте «Методику 10», согласно которой вы должны насчитать не менее 10 шевелений ребенка с 9:00 до 21:00 часа.
Замирание беременности во втором или третьем триместре можно распознать также по появлению резких болезненных схваток и боли в пояснице. Дело в том, что организм пытается избавиться от плода, который уже не развивается. Наблюдается резкое изменение общего самочувствия в отрицательную сторону (тошнота, слабость, повышенная температура). Внезапное прекращение токсикоза, если он был, и отсутствие болезненных ощущений в груди.
Также стоит уделить внимание выделениям из влагалища. Если они приобретают коричневатый или красный оттенок, то это причина бить тревогу. Повышение температуры при замирании беременности, может говорить о том, что произошла интоксикация организма
Это чревато серьезными последствиями для здоровья женщины, вплоть до летального исхода
Повышение температуры при замирании беременности, может говорить о том, что произошла интоксикация организма. Это чревато серьезными последствиями для здоровья женщины, вплоть до летального исхода.
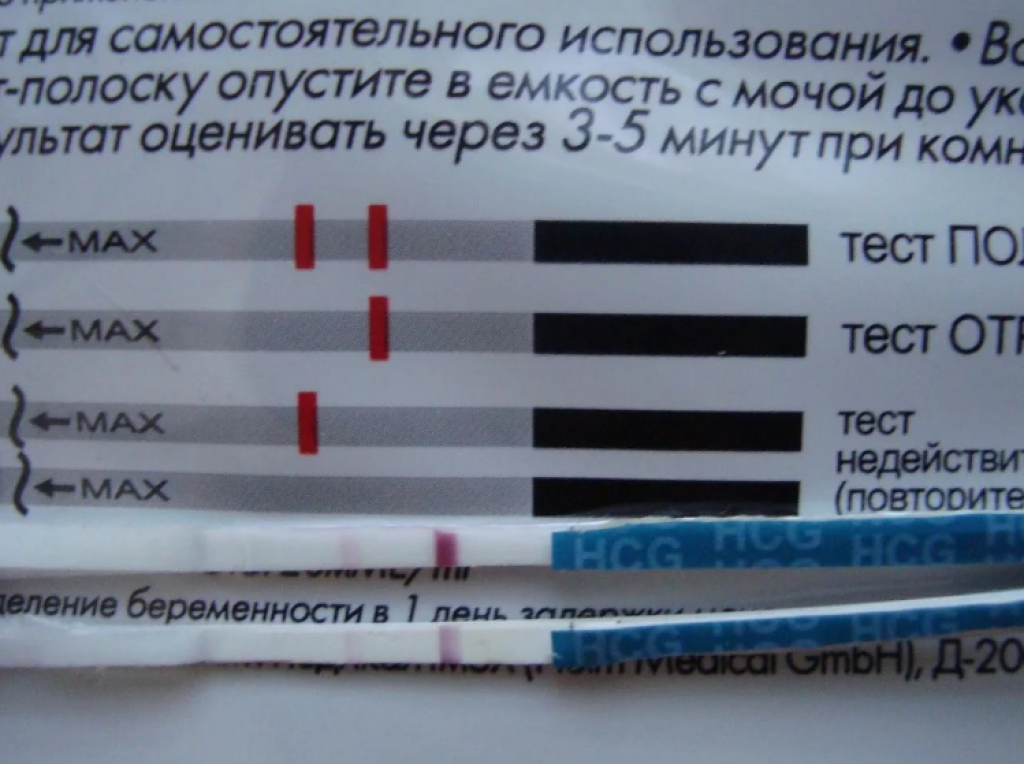
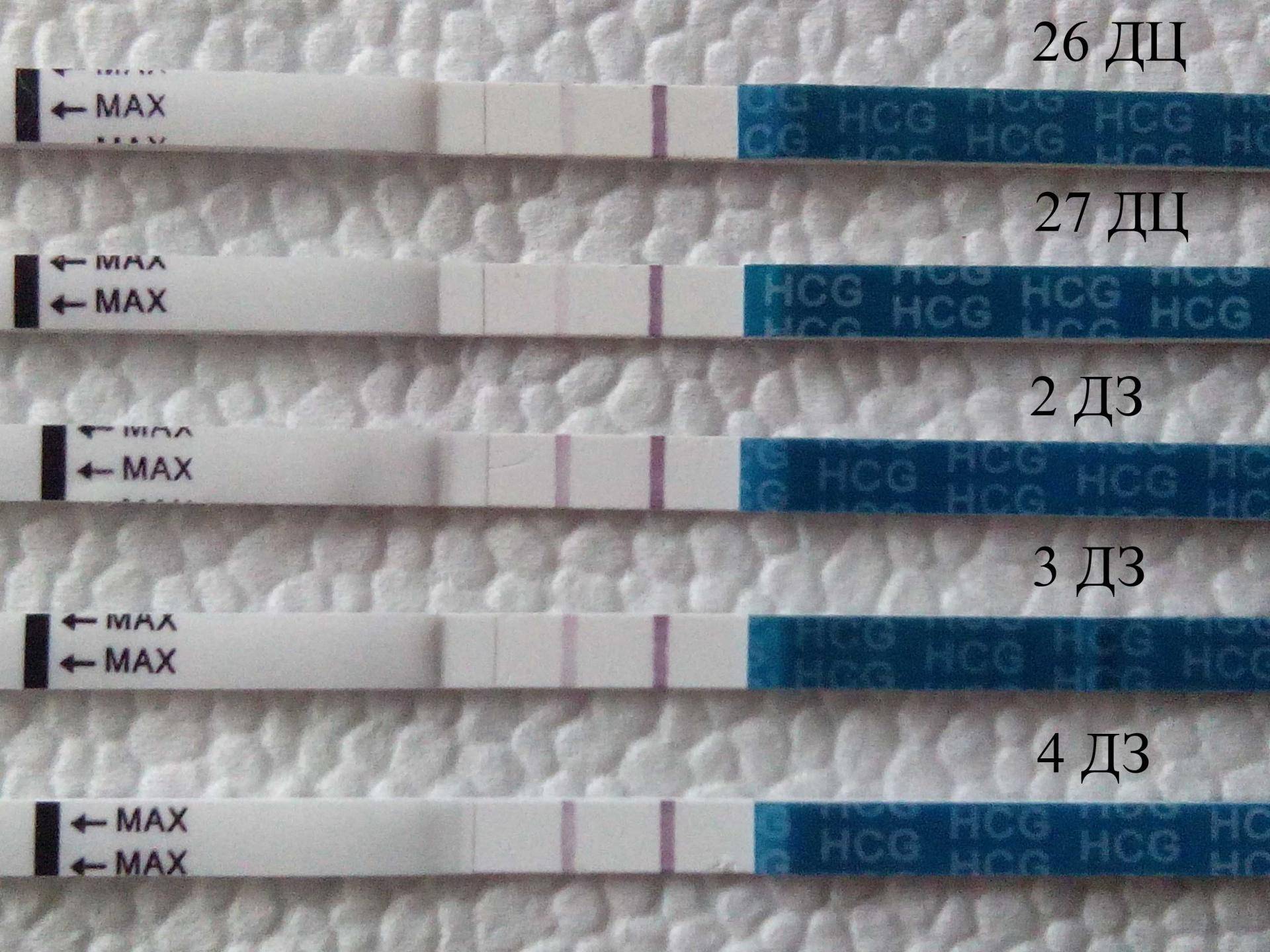
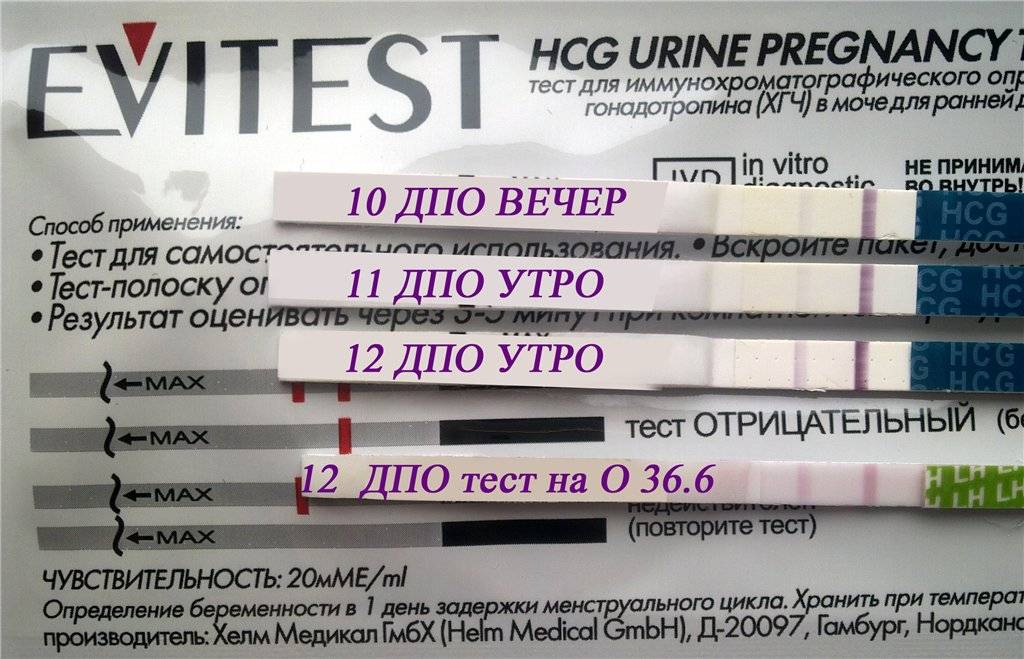
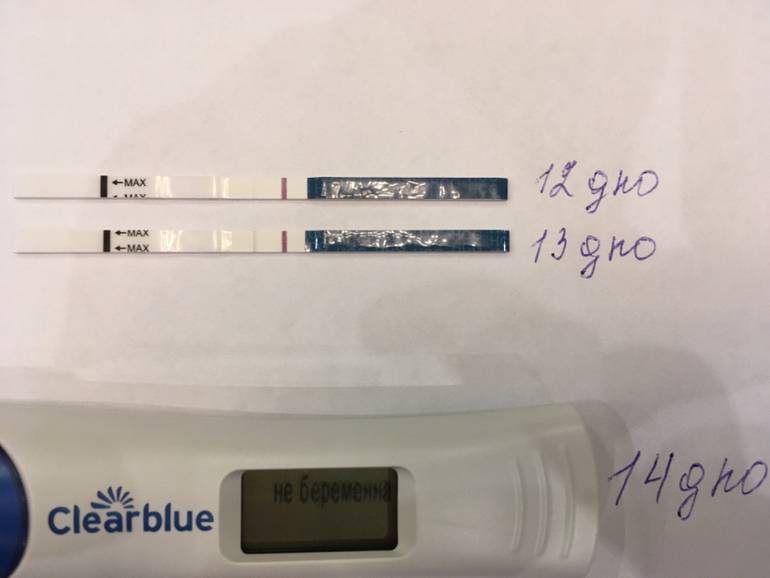
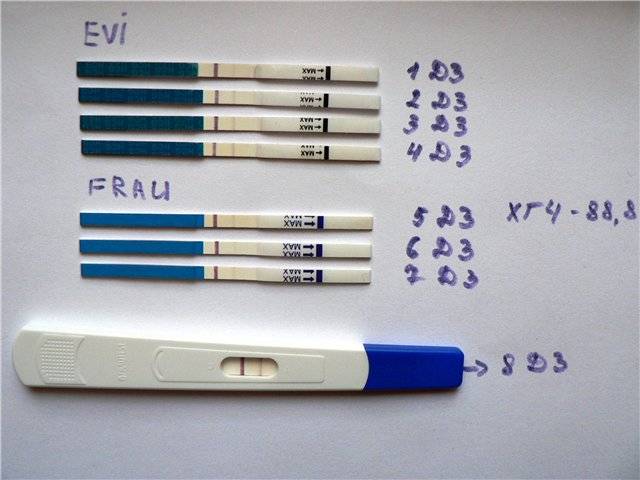
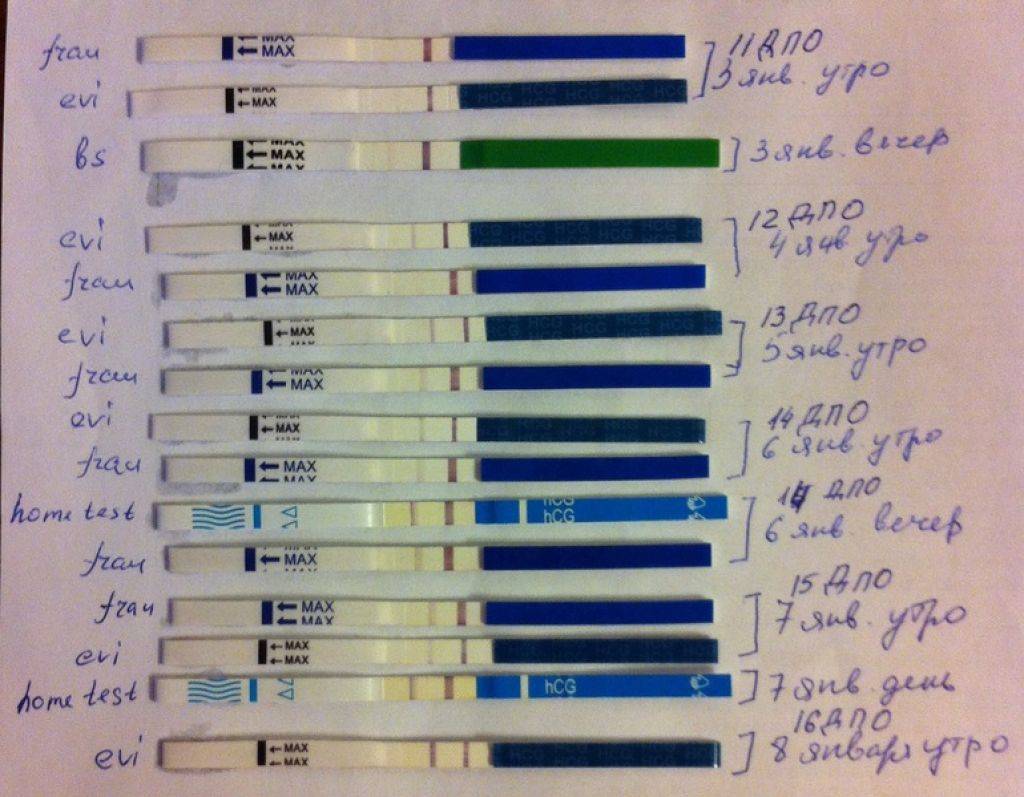
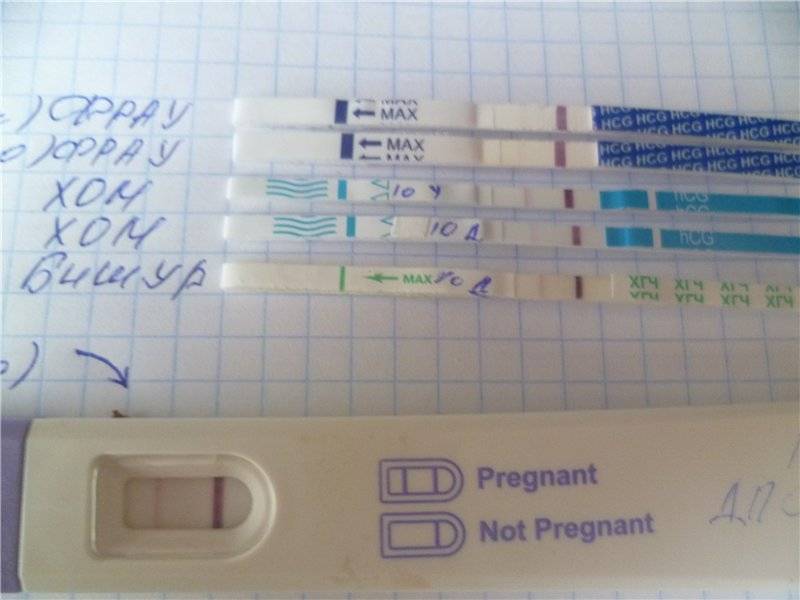
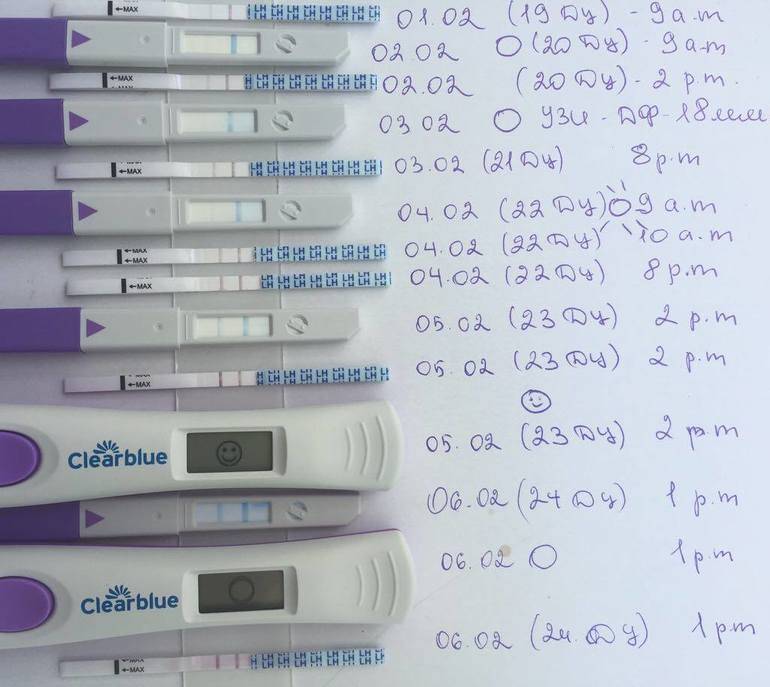
Признаком замершей беременности можно считать и отрицательный результат теста на беременность. а также несоответствие норме показателей анализа на ХГЧ уже после того, как вы точно узнали, что беременны.
Многие считают, что делать тест на беременность нужно только до выяснения этого счастливого факта. Но специалисты советуют проходить его на протяжении всего первого триместра. Дело в том, что при замершей беременности тест покажет отрицательный результат. Связано это с тем, что падает уровень гормона ХГЧ в крови женщины.
Также эффективным может оказаться сдача анализа на ХГЧ несколько раз после определения зачатия. Как было сказано, при замирании беременности его уровень будет падать, или вообще при очередном анализе будет равен нулю.
Как диагностируется замершая беременность?
При осмотре врач гинеколог может заподозрить замирание, если размеры матки не соответствуют срокам. Но диагноз «замершая беременность» не будет вам поставлен без УЗИ. Данный этап диагностики может быть опущен только при позднем обращении к врачу, когда произошла интоксикация организма, и начались воспалительные процессы в матке.
УЗИ-диагностика при подозрении на замершую беременность
Диагноз замершая беременность никогда не ставится специалистом только по наличию у беременной вышеперечисленных симптомов. Женщине обязательно назначают дополнительное обследование. Так как самым эффективным способом диагностики остановки развития эмбриона считается ультразвуковая диагностика, именно ее и рекомендуют пройти беременной.
УЗИ позволит не только определить/опровергнуть замершую беременность, но и в случае гибели плода, установить срок его замирания. Диагностику врачи назначают только после 6-7 недели беременности. При обследовании на более ранних этапах развития эмбриона, сведения полученные посредством УЗИ могут быть недостоверными.
Обнаружение замершей беременности на очень ранних сроках правдивое в следующих случаях:
- Эмбрион не был обнаружен, хотя размеры плодного яйца более 20 мм. В этом случае ставится диагноз анэмбриония. При нормальном течении беременности уже на 7-й неделе размеры эмбриона достигают 20 мм;
- Отсутствие сердечной деятельности эмбриона, размер которого достигает 16 мм (при трансвагинальном обследовании) или же 25 мм (при трансабдоминальном исследовании).
Бывают случаи, когда врач сомневается в точности полученных результатов. Тогда специалист назначает повторное обследование уже по истечению недели-второй. На качество результатов влияет как квалификация специалиста, проводящего осмотр, так и качество техники. На старых УЗИ-аппаратах может быть поставлен неправильный диагноз по той причине, что он может не уловить биение сердца эмбриона.
Признаки и симптомы
Симптомы замершей беременности в любом триместре одинаковые. Основными признаками, которые могут указывать на такую патологию, являются:
- выделения из влагалища с кровяными примесями;
- общая слабость, озноб, повышение температуры тела;
- тянущие боли в нижней части живота;
- прекращение набухания и болезненности молочных желез;
- резкое исчезновение проявлений токсикоза;
- отсутствие шевелений плода (при патологии во втором триместре).
Несмотря на существование характерных симптомов патологии, нередко прекращение развития плода остается незамеченным, так как базальная температура может оставаться в пределах 37 градусов, а уровень ХГЧ остается высоким еще несколько недель. В таком случае женщина узнает о проблеме лишь на очередном приеме у врача или плановом УЗИ.
Диагностика
Для определения того, что плод остановился в развитии, необходимо пройти следующие осмотры:
- гинекологический осмотр — проводится сравнение размеров матки с установленным сроком беременности, наблюдение за шейкой матки. В случае если размер матки не соответствует сроку гестации, то женщину направляют на УЗИ, для точной установки диагноза;
- определение уровня хорионического гонадотропина человека (ХГЧ);
- измерение базальной температуры;
- УЗИ обследование.
Как изменится базальная температура?
Метод измерения БТ используют как сопутствующий, ибо точного результата он не дает. При гестации, уровень БТ поднимается на 0,3–0,5 градуса за счет увеличения прогестерона в организме. При неразвивающейся беременности, уровень гормона беременности падает, как и базальная температура.
Что показывает тест на беременность?
Исходя из того, что количество гормона ХГЧ в крови снижается при замершей беременности, то тест на беременность показывает неяркую вторую полоску или не показывает ее вовсе, если замирание плода произошло давно.
Что показывает анализ крови на ХГЧ?
Количество ХГЧ в крови у женщины является одним из помощников в слежении за гестацией, когда сердечный ритм еще невозможно прослушать (срок 5–6 недель).
Для выявления аномалий в развитии малыша наблюдают за показаниями уровня ХГЧ в крови в течение нескольких дней. При благоприятном течении беременности, уровень ХГЧ возрастает почти вдвое каждый день.
| Неделя беременности | Уровень ХГЧ в крови |
| 1 неделя | 5–50 МЕ/л |
| 2 неделя | 50–500 МЕ/л |
| 3 неделя | 100–4900 МЕ/л |
| 4 неделя | 1000–32000 МЕ/л |
| 5 неделя | 2500–83000 МЕ/л |
| 6 неделя | 23100–151000 МЕ/л |
| 7 неделя | 28300–233500 МЕ/л |
| 8–11 недели | 20500–291500 МЕ/л |
| 12–16 недели | 6200–102000 МЕ/л |
| 17–21 недели | 4800–80500 МЕ/л |
| 22–39 недели | 2800–7700 МЕ/л |
Что покажет УЗИ?
На маленьком сроке до 5–6 недель, когда сердцебиение еще не прослушивается, анализу подвергают плодное яйцо.
Если контур неровный, наблюдается деформация или он находится в нижнем участке матки, то устанавливают замирание развития плода.
В эти же сроки сравнивают размеры плодного яйца с установленными нормами для данного триместра. В случае если эмбрион не соответствует развитию для определенного срока по последней менструации, то проводят дополнительное наблюдение в течение недели. Если плодное яйцо не изменилось в размерах за эти дни, то ставят диагноз замершая беременность.
Когда сердцебиение начинает прослушиваться, то констатировать смерть плода могут исходя из отсутствия сердечного ритма.
Токсикоз
Исходя из того, что уровень гормонов, вызывающих токсикоз, падает при замирании плода, то со временем и сам токсикоз исчезает.
Болит ли живот при?
Тянущие и ноющие боли в матке сигнализируют о явных нарушениях в ходе беременности. Такой признак может свидетельствовать и о замирании внутриутробного развития.