Почему неинвазивное лечение урогинекологических заболеваний имеет преимущества перед хирургическими методами
Урогинекологические заболевания оказывают значительное негативное влияние на качество жизни женщин, но не представляют угрозы для жизни. Поэтому многие урогинекологи считают, что следует искать применение минимально инвазивных, эффективных методов лечения статических расстройств тазовых органов и недержания мочи.
Они предоставляют альтернативу хирургии, давая возможность избежать или отложить операцию. Использование консервативной терапии в качестве лечения первой линии снижает риск неудовлетворенности пациента и послеоперационного судебного разбирательства, потому что до предложения хирургической операции все возможности неоперабельного лечения были исчерпаны.
Особенно чувствуют себя разочарованными, что им ранее не предлагалось неоперабельное лечение пациенты, которые не имели желаемого эффекта после операции или недавно вернулись к дискомфорту. По оценкам специалистов, более 90% пациенток могут быть успешно вылечены при использовании различных методов неоперабельного лечения.
Особенности пессариев разных типов: правила подбора
В настоящее время известно около 20 различных типов пессариев. Они изготовлены из различных материалов разного качества, например, резина, силикон. Современные пессарии должны быть изготовлены из мягкого, гибкого силикона, что значительно улучшает переносимость лечения и снижает риск осложнений.
Благодаря своей гибкой конструкции их можно легко сгибать, надевать и снимать без ощущения боли. Успех терапии пессарием зависит от их правильного соответствия и соблюдения рекомендаций для применения.
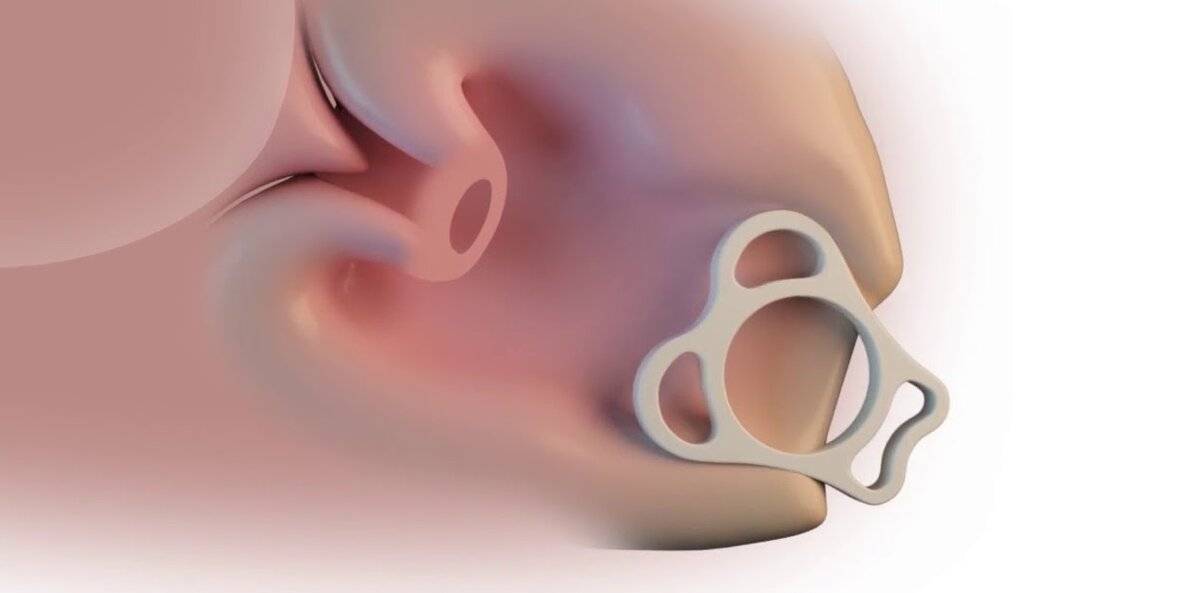
Для лечения стрессового недержания мочи чаще всего используются трубчатые пессарии. Катушка такого пессария изготовлена из специального гибкого силикона с алюминиевым сердечником, благодаря которому достигается достаточная гибкость. Этот пессарий показан в первую очередь для пациентов со стрессовым недержанием мочи, с небольшим опущением стенок влагалища или без него и с эффективной тазовой диафрагмой.
Трубчатый пессарий может предотвратить мочеиспускание. Этот эффект достигается, когда утолщение пессария поддерживает область соединения между мочевым пузырем и мочеиспускательным каналом во время повышения брюшного давления при кашле или движении.
Утолщение пессария может также предотвратить попадание небольшого количества мочи в мочеиспускательный канал, что также может оказать благотворное влияние на недержание мочи или смешанное недержание мочи. Даже очень серьезные симптомы стрессового недержания мочи могут исчезнуть при правильном расположении пессария.
Размер следует выбирать так, чтобы получить наилучший результат при удержании мочи при кашле в вертикальном положении и при этом разрешать мочеиспускание.
Пессарии в виде куба чаще всего используются для коррекции нарушений женских половых органов.
- Они используются при различной степени вагинальной и маточной депрессии (также степени III и IV).
- Могут использоваться у пациенток с трудностями и неспособностью мочиться из-за выпадения влагалища и матки.
- Также полезны, при ослаблении спаек и вагинальных конструкций.
Их действия кубовидных пессариев самоподдерживающийся, благодаря созданному эффекту отрицательного давления. Это обеспечивает лучшую стабильность пессария даже у пациентов с недостаточной диафрагмой таза.
Пациентка может поставить пессарий, стоя ногой на стуле или на краю кровати
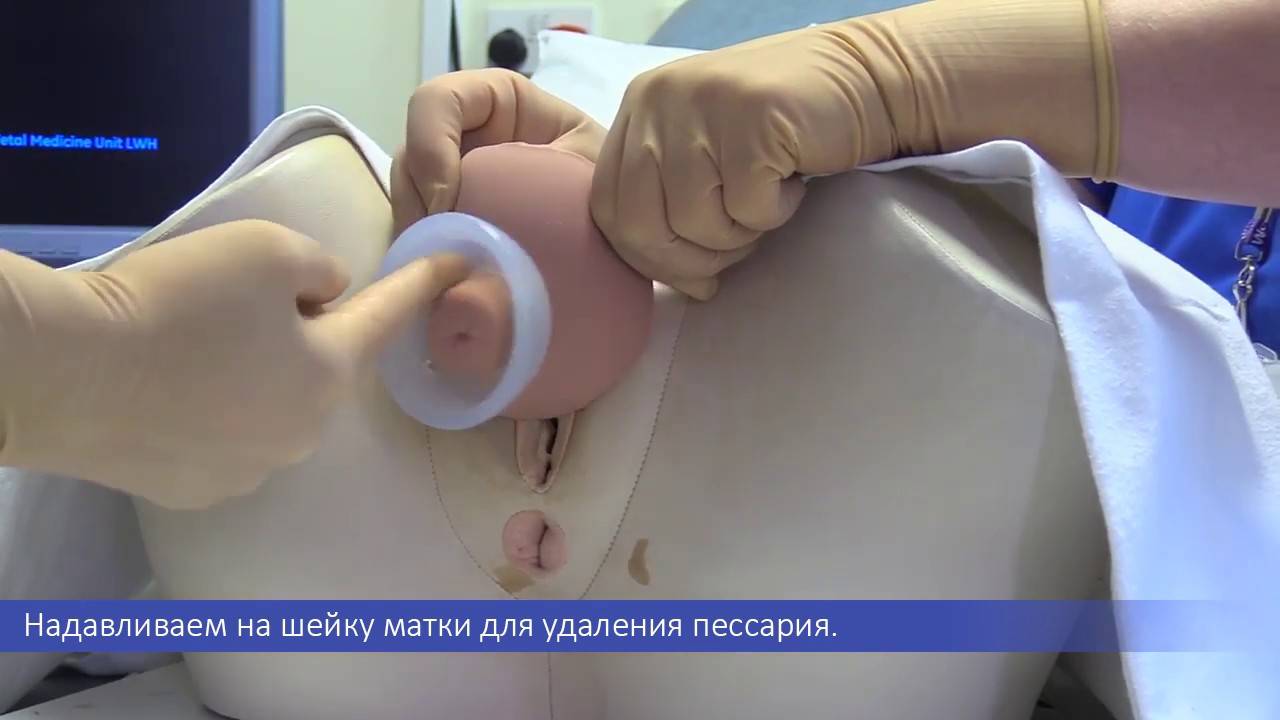
Чтобы удалить пессарий, женщина должна осторожно тянуть веревку в разные стороны, чтобы устранить эффект всасывания, пока не будет ослаблено сопротивление мышц тазового дна. Другой способ — ослабить края пессария с помощью указательного или среднего пальца, пока полностью не устранится эффект всасывания, а затем потянуть пессарий вниз
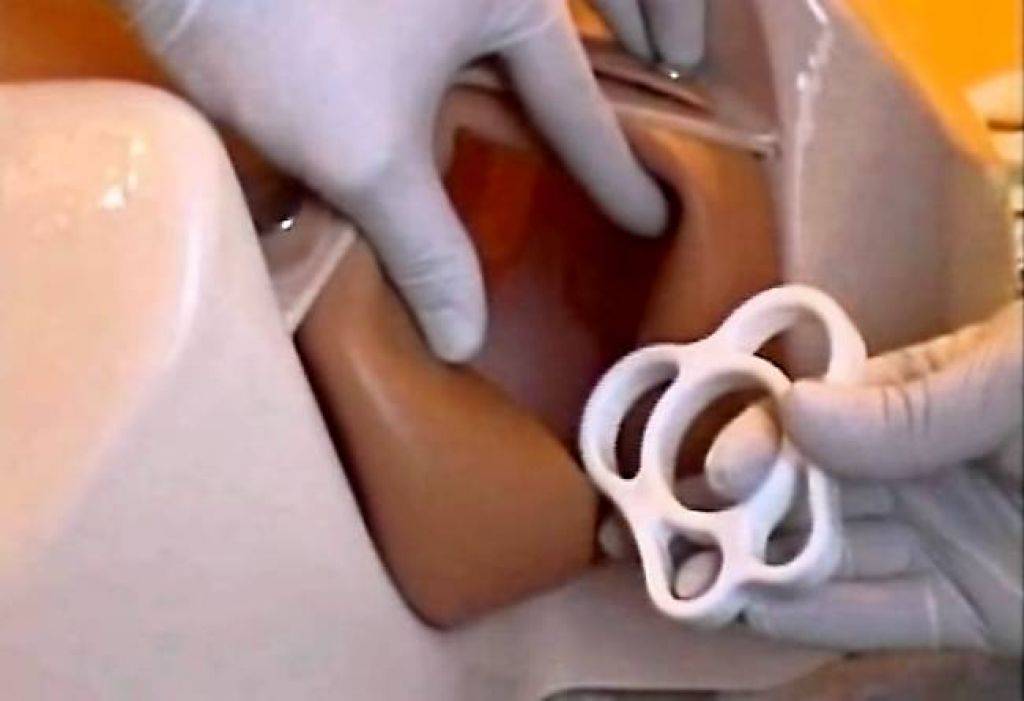
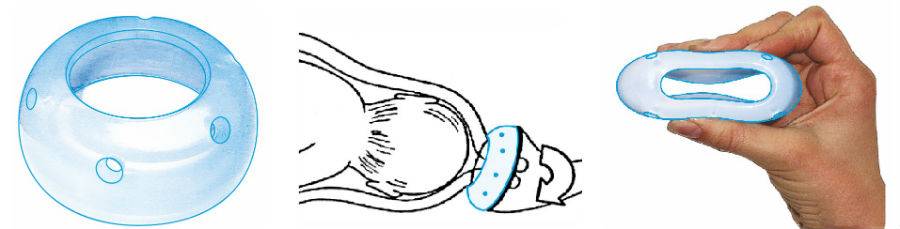 Установка пессария
Установка пессария
У пациенток с нарушениями генитальной статики и недержанием мочи чаще всего используют трубчатый пессарий с фланцем.
У некоторых пациентов с выпадением влагалища и / или матки после стрессового пессария возникает стрессовое недержание мочи, у этих женщин после коррекционной операции может появиться аналогичный симптом. Это явление называется «скрытое недержание мочи». В этом случае кубовидный пессарий должен быть перемещен ближе к средней части влагалища, так чтобы край находился во влагалище между мочевым пузырем и уретрой. Иногда у таких пациентов целесообразно заменить пессарий другим типом (фланцевый трубчатый пессарий или тандемный пессарий).
У женщин со стенозом влагалища чаще всего используется расширитель влагалища. Расширитель влагалища применим у пациентов с врожденными дефектами или ятрогенными вагинальными стенозами. Изготовлен из специального силикона, он гибкий и поэтому его можно носить безболезненно. Обычно его носят вечером и оставляют на ночь после влагалищной терапии эстрогенами.
Грибовидный или кольцевой пессарий часто используется для устранения статических расстройств. Недостатки этих вариантов пессария — большая трудность их удаления и ослабление мочеполовой диафрагмы.
Противопоказания и возможные осложнения
По мнению большинства врачей, пессарий — безопасное изделие. Его часто используют в акушерской практике, но процедура установки обладает некоторыми ограничениями. Среди противопоказаний специалисты отмечают следующие:
- подозрение на замирание плода внутри утробы;
- нижняя область плодного пузыря находится уже во влагалище;
- наличие кровянистых или нехарактерных выделений;
- воспалительные процессы, распространяющиеся на половые органы.
При возникновении дискомфортных ощущений необходимо незамедлительно обратиться к врачу. Если пессарий был установлен не правильно или немного сместился, высока вероятность развития кольпита. Этот воспалительный процесс подлежит медикаментозной терапии, перед началом которой пластиковое изделие обязательно извлекается из влагалища.
Лечение
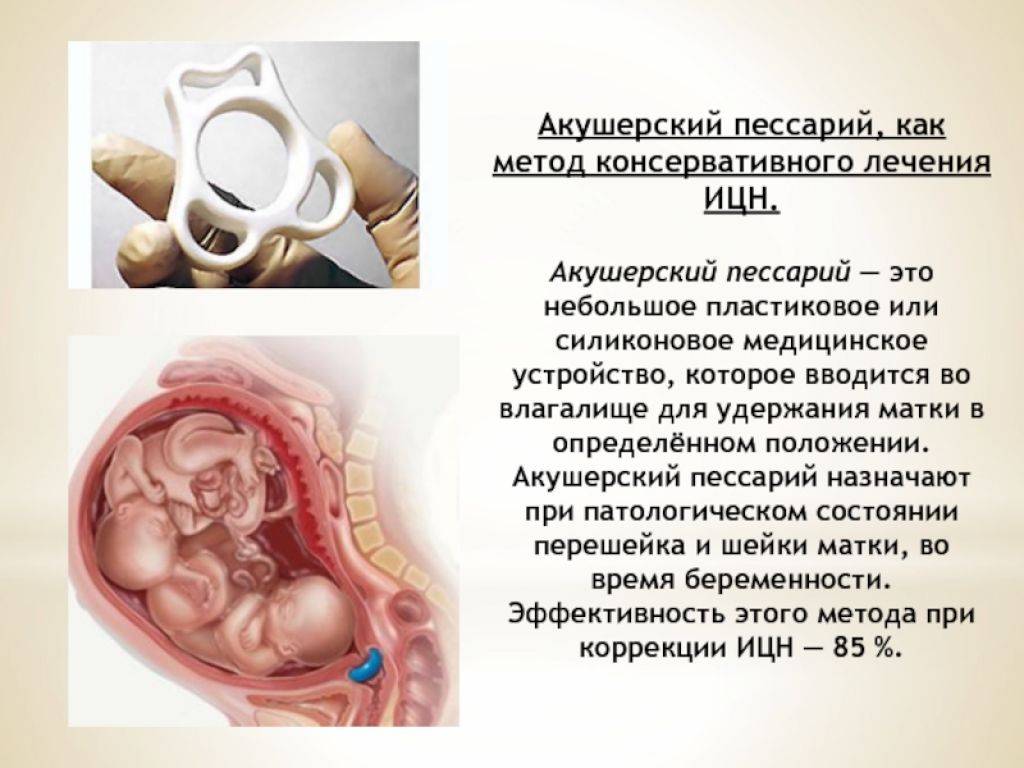
Укороченную шейку матки можно корректировать с помощью хирургического либо консервативного метода. Это зависит от срока беременности, длины шейки, состояния внутреннего зева, наличия инфекции в половых путях, состояния плода.
К консервативным тактикам относят:
- постельный режим;
- препараты прогестерона в первом и во втором триместре;
- Гинипрал;
- Дексаметазон, Метипред;
- Магнезия.
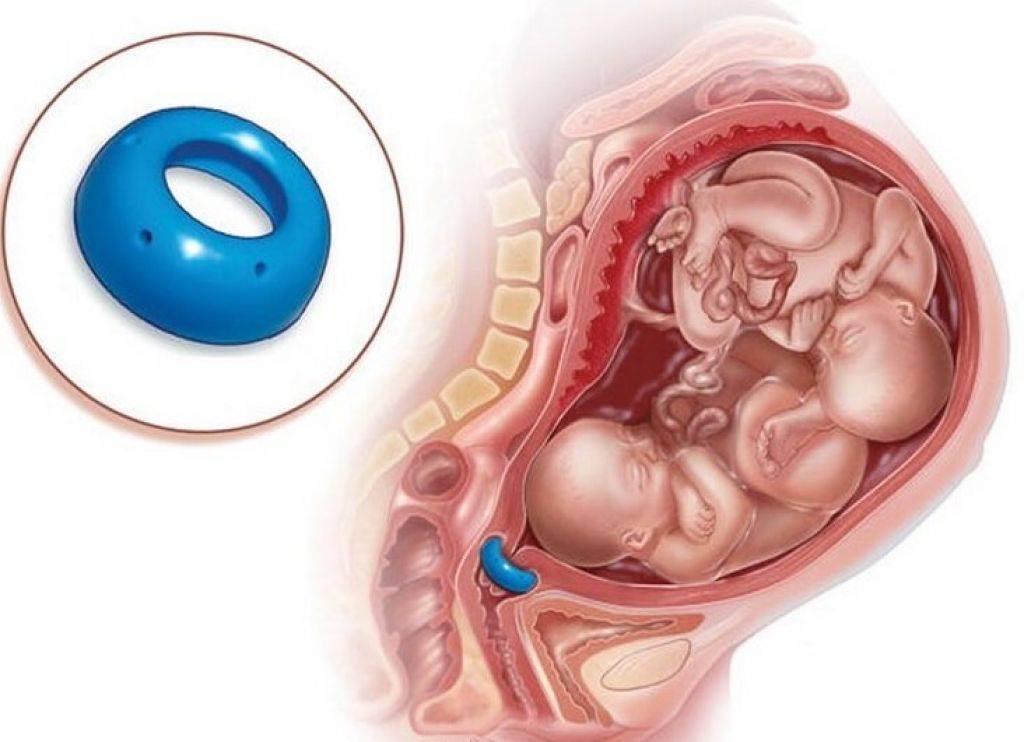
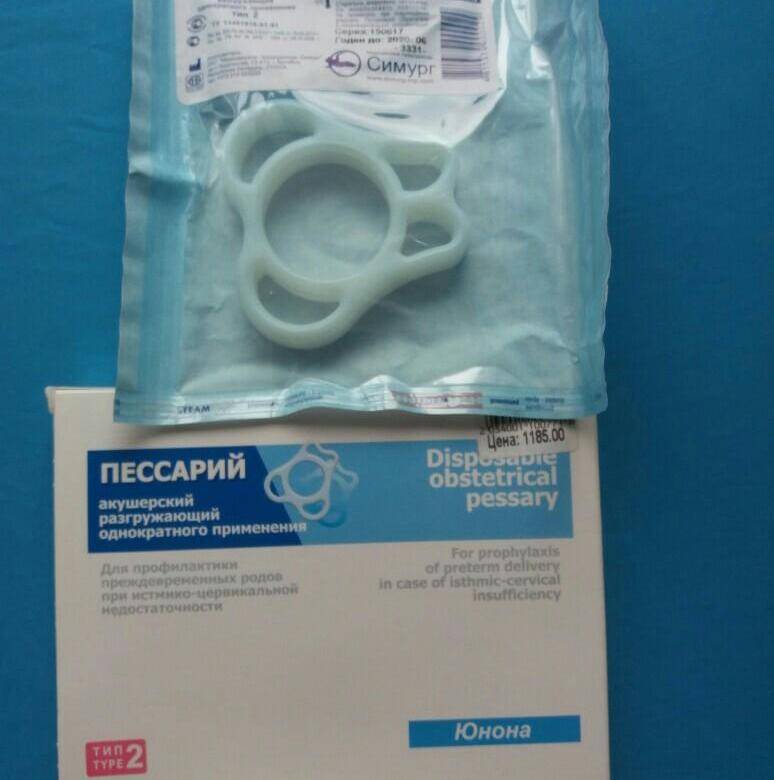
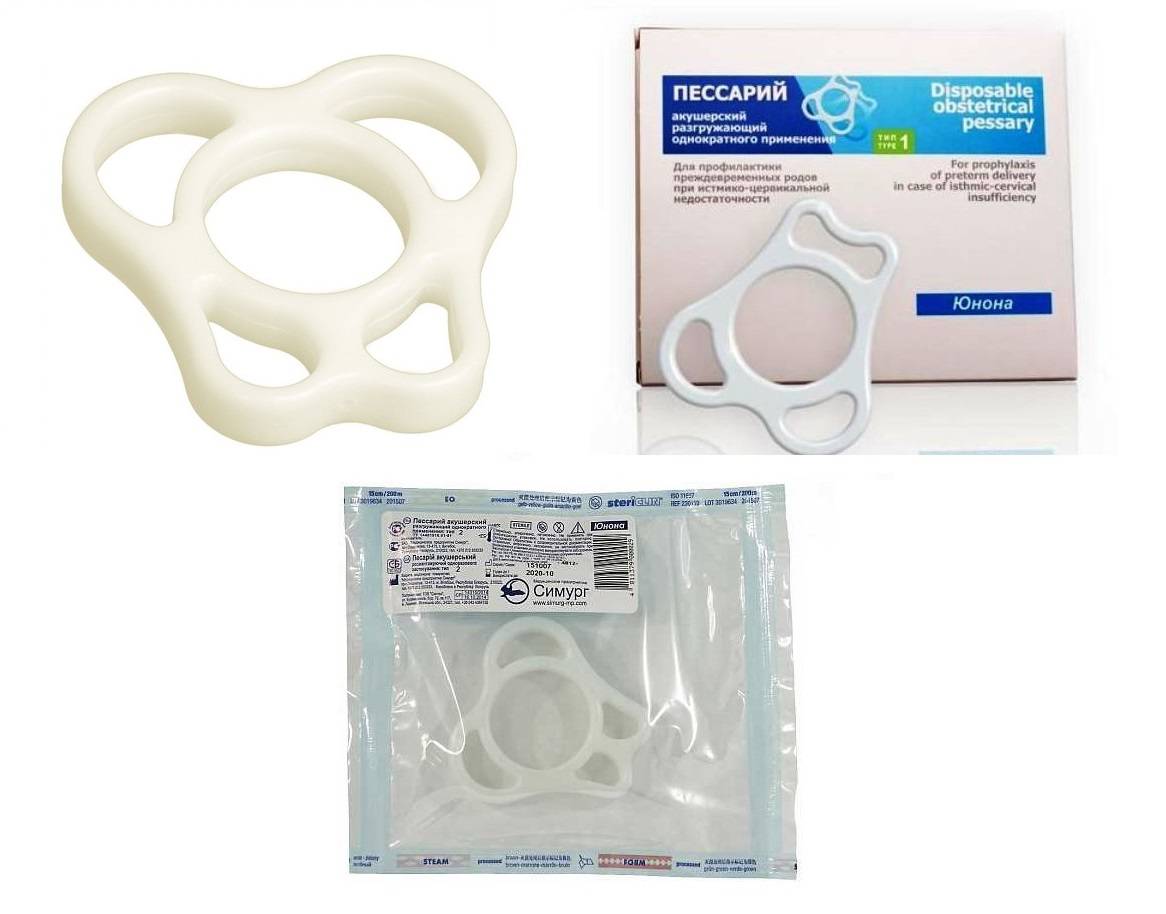
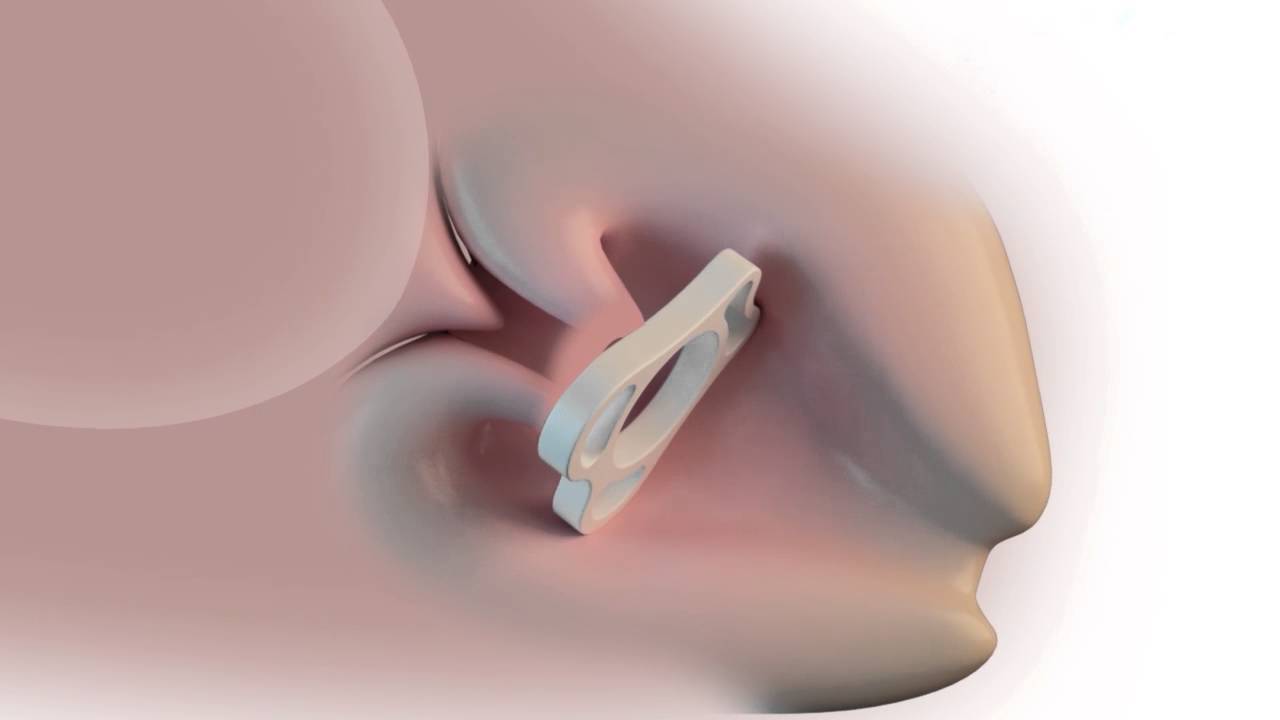
Хирургическое лечение включает наложение разгружающего акушерского пессария и швов (серкляж). Такой вид сохранения беременности проводят при длине шейки не менее 20 мм.
При открытом внутреннем зеве принятие решения о хирургическом лечении происходит в каждом конкретном случае. Пролабирующий пузырь может стать препятствием к наложению пессария и швов.
Для лечения укороченной шейки матки женщина ложится в стационар в отделение патологии беременности. После детального обследования врач принимает решение о виде терапии. У беременной берут анализы мазков из половых путей на предмет инфекции, выполняют УЗИ и КТГ при сроке более 28 недель. Также проводится общий анализ крови и мочи. Исследуют уровни мужских половых гормонов в крови или моче (моча на 17-КС или кровь на ДЭА-сульфат).
Короткая шейка матки подвергается лечению хирургическими тактиками с 16 по 34 неделю беременности.
Снятие швов и пессария выполняют на 37 – 38 неделе гестации.
При своевременной диагностике укороченной шейки матки прогноз благоприятный. Женщина принимает препараты, соблюдает охранительный режим и роды проходят в срок. При игнорировании симптомов и отсутствии должной диагностики короткая шейка приводит к преждевременному излитию околоплодных вод, инфицированию плодных оболочек, что на сроке до 28 недель может привести к гибели плода.
Симптомы опущения тазовых органов
В начале развития патологии представительницы слабого пола практически не замечают недуга. Первый симптом, в особенности у молодых женщин – это значительное понижение качества секса. По большей части это проявляется не сокращением мышц, некоторыми проблемами с оргазмом и пр. В случае пользования тампонами при месячных, довольно часто выделения выходят наружу, это связывают с тем, что растягиваются стенки влагалища. Также отмечаются боли в пояснице и крестце, возникает постоянное ощущение чужеродного предмета во влагалище.
Более выраженными признаки, когда заболевание начинает прогрессировать, считаются тазовые расстройства. Они проявляются энурезом, в определенных случаях недержанием газов и стула, учащенным мочеиспусканием, различного рода проблемами с кишечником и мочеиспускательными органами. Возникает дискомфорт при ходьбе и сидении. С обострением ситуации, наблюдается неприятное явление — ощущение выпадение органов в область промежности, это также сопровождается понижением кровотока, возникновением болезненности, атрофией, воспалительным процессом. Помимо этого, при опорожнении мочевого пузыря или кишечника больная вынуждена прибегать к помощи рук. Такое состояние практически всегда не дает возможности женщинам вести половую жизнь.
Использование пессариев при пролапсе
Решить проблему опущения внутренних половых органов без операции может установка специального удерживающего приспособления – пессария. Практика применения пессариев при данной патологии известна еще с прошлых времен, такая методика актуальная и в наши дни.
Эти изделия представляют собой упругие резиновые конструкции различных форм и размеров, которые вводятся в просвет влагалища женщины и выступают поддержкой матки и вагинальных стенок, препятствуя их опущению. Установка пессария считается временной поддерживающей мерой, однако в некоторых случаях – это единственный доступный для женщины способ сохранить нормальное анатомическое положение органов половой системы.
Пессарии назначаются пациенткам с разными формами пролапса, также они помогают справиться с недержанием мочи. Теперешние изделия производят из качественной силиконовой резины, которая отличается эластичностью, не вызывает аллергии, значительно понижает риск осложнений, создает комфортные условия для больных.
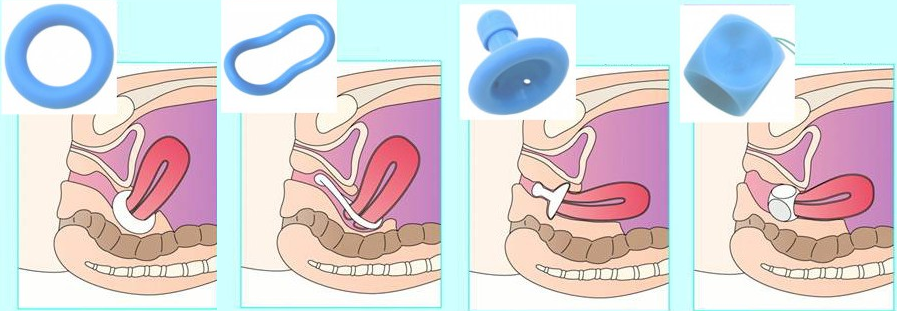
Существует немалое количество таких изделий, наиболее применяемыми из них считаются:
- Силиконовое кольцо. Данный вид имеет тонкую или толстую форму, представлен разными размерами. Тонкое кольцо назначают при незначительном опущении влагалища, толстое – при средней степени патологии.
- Чашечный и чашечный перфоральный пессарий. Такие модели выпускаются в форме чащи, с небольшим внутренним отверстием, также отличаются по размеру. Рекомендованы при умеренном и легком тазовом пролапсе.
- Уретральный и чашечно- уретральный пессарий. Отличаются утолщенными формами, рассчитаны для корректирования пролапса, а также в случае непроизвольного мочеиспускания.
- Пессарий Ходжа. Это уникальное силиконовое кольцо, с помощью которого можно получить любую форму. Чаще всего применяется для пациенток, у которых в силу физиологических особенностей не подходят стандартные формы, а также при тяжелых стадиях недуга.
- Грибовидный. Напоминает форму гриба на ножке, предусмотренный для глубокого введения во влагалище, используется короткое время, прописывают в тех случаях, когда другие виды не действенны.
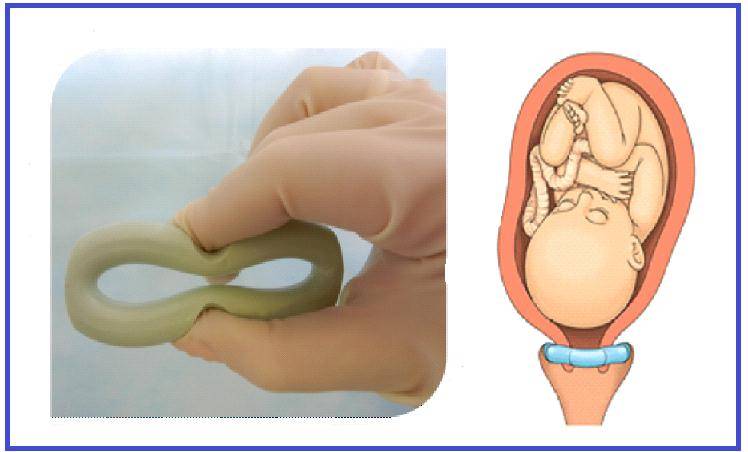
- Кубовидный. Назначают для временного применения (не больше 5- 12 часов), имеет кубическую форму с вогнутыми краями, снабженный специальной нитью.
Подобрать пессарий достаточно непросто, для этого специалист тщательно обследует пациентку и учитывает ее анатомические характеристики, степень тяжести болезни, сопутствующие нарушения. Подбор данного изделия происходит во время исследования емкости влагалища с помощью специальных колец. При правильном выборе пессарий должен удерживаться при натуживании, не создавать дискомфорта, болезненности и трудностей при мочеиспускании. Помимо этого, дополнительной методикой является использование одновременно двух пессариев, такой вариант крайне редкий, однако помогает справиться при лечении тяжелых форм.

Причины опущения внутренних мочеполовых органов у женщин
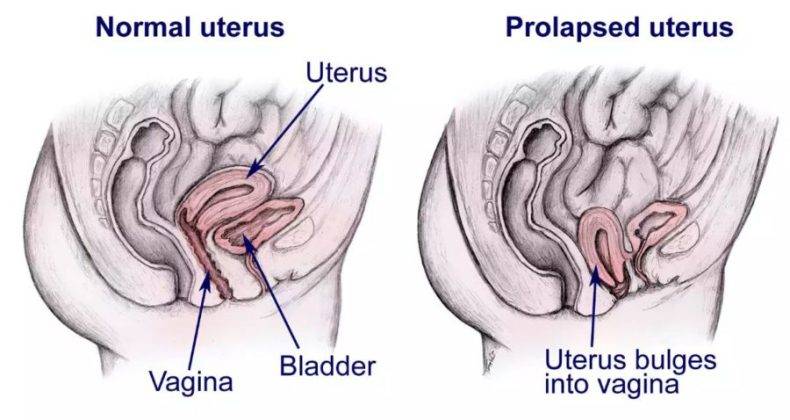
Пролапс диагностируют при расслаблении мышц брюшного отдела и малого таза. Это случается вследствие брюшного давления, при котором связки утрачивают свою эластичность, и становятся неспособными удерживать матку, влагалище и мочевой пузырь. По этой причине понижается мышечный тонус промежности и происходит опущение.
У женщин в возрасте, мышцы, поддерживающие матку и удерживающие нормальное положение стенок влагалища, растягиваются и половые органы опускаются, иногда полностью выпадая через половую щель. Также опущение и преждевременное раскрытие матки может наблюдаться у женщин в период вынашивания многоплодной беременности и при тонусе матки.
К факторам, оказывающим влияние на развитие пролапса половых органов у женщин, чаще всего относят:
- Продолжительные и тяжелые роды, с различной степенью травматичности. Следует отметить, что осложненные роды становятся причиной пролапса практически у половины больных.
- Проблемы с соединительной тканью.
- Понижение половых гормонов, в особенности это случается в период менопаузы.
- Патологии хронического характера, которые сопровождаются высоким внутрибрюшным давлением (сильный кашель при бронхиальной астме, регулярные запоры и пр.)
- Сбои в циркуляции крови и лимфы органов малого таза.
- Пониженная двигательная активность.
- Слишком большой вес или резкое похудение.
- Определенные онкологические заболевания половой системы.
- Регулярные, тяжелые физические нагрузки.
- Наследственный фактор.
- Некоторые женские операции и оперативные вмешательства на рядом находящихся органах.
Основные плюсы и недостатки пессариев
К достоинствам такой методики причисляют:
- Фиксирование органов без хирургического вмешательства.
- Возможность корректировки.
- Отсутствие травмирования.
- Простота использования и широкий выбор изделий.
К недостаткам можно отнести то, что пессарии, если их неправильно установить, могут вызывать воспаление влагалища, в особенности у женщин старшего возраст. У молодых дам нередко возникают проблемы при половом контакте, а также незначительные выделения. Также в определенных случаях психологический фактор, иногда не дает возможности использовать данное средство. При возникновении вышеуказанных проблем, женщинам нужно посетить гинеколога, который при своевременном обращении поможет быстро устранить такую неприятную патологию.
Процесс установки и смены пессария абсолютно безболезненный и безопасный. НО назначать использование этого поддерживающего элемента и дать рекомендации относительно его применения может только опытный гинеколог. Именно такие специалисты ведут прием в медицинском центре Диана.
Раскрытие шейки матки перед родами – что это и как его проверяют
Каждая женщина мечтает благополучно выносить и родить здорового малыша. Но мало кто догадывается, что одним из фактором благоприятного исхода служит здоровая шейка матки. Она несёт важнейшую роль в пролонгировании беременности и сохранении плода. Шейка матки – это одна из условно-выделенных частей матки. Сверху шейка матки переходит в перешеек матки, снизу соединяется с влагалищем посредством сводов влагалища. В толще шейки матки проходит цервикальный канал. Он соединяет полость матки с влагалищем. Выход канала на влагалищной части шейки матки носит название наружный зев, в полость матки – внутренний зев.
В норме цервикальный канал заполнен цервикальной слизью, которая выполняет защитную и барьерную функцию. Это светлая, прозрачная, растяжимая жидкость (растяжимость цервикальной слизи зависит от гормонального фона женщины). Цервикальная слизь препятствует попаданию патогенных агентов (бактерии, грибы, вирусы) в полость матки, предотвращая инфицирование околоплодных оболочек и плода. Сама шейка матки выполняет роль сфинктера, удерживает плод в полости матки. Состояние шейки матки оценивают во время проведения влагалищного исследования и осмотра шейки матки в зеркалах. Здоровая шейка матки до беременности и до её созревания определяется длиной 3-4 см, плотной, отклонённой кзади, цервикальный канал закрыт. У повторнородящих, после операционного лечения, травм возможны вариации её изменений. Что может повышать риск невынашивания плода.
Вот почему так важно проводить регулярные медицинские осмотры у врача акушер-гинеколога и заблаговременно готовится к зачатию. В случае выявления тех или иных неблагоприятных факторов (заболеваний) вовремя пройти лечения, с целью минимизировать риски осложнений как в период беременности, так и в родовом периоде
Рубцы после оперативных вмешательств на шейке матки, рубцы после бужирования цервикального канала, укорочение после эксцизии шейки матки – всё это создаёт предпосыл для осложнений как в период беременности, так и родов. Раскрытие шейки матки перед родами происходит на фоне изменений в организме женщины, которые направленные на подготовку к родам. Так что же происходит? Как организм готовится к родам? С приближением родов у женщины снижается выработка прогестерона, гормона, который отвечает за сохранение беременности.
На этом фоне повышается выработка эстрогенов. Эстрогены активизируют метаболические процессы в мышечном слое матки, повышают их сократительную способность, стимулируют образование простогландинов. Простогландины – это липидные активные соединение, действие которых напоминает действие гормонов. Образуются они в плаценте и играют решающую роль в развитии родовой деятельности. В образование же простогландинов решающую роль играет арахидоновая кислота. Это незаминимая жирная кислота, относящаяся к омега-6 незаминимым жирным кислотам. Вот почему в рацион беременной женщины должны включаться продукты с содержанием омега – 6. Да, арахидоновая кислота синтезируется и в организме, но её концентрации не всегда достаточно для «запуска» процесса. Созревание шейки матки идёт постепенно и незаметно для женщины.
Что же понимают под эти процессом?
Шейка матки становится мягкой, рыхлой. Длина её укорачивается до 1,5-1 см. Шейка матки разворачивается и стоит уже по проводной оси таза (ранее отклонялась кзади). Цервикальный канал начинает открываться и свободно пропускает палец до внутреннего зева или за внутренний зев (у повторнородящих). С открытием цервикального канала отходит слизистая пробка. Часто женщины замечают её отхождение. Степень созревания шейки матки оценивается врачом акушер-гинекологом при проведении влагалищного исследования. Оценка степени созревания шейки матки идёт в баллах, на основе таблицы Бишопа.
Другие методы консервативного лечения урогинекологических заболеваний
- Упражнения Кегеля. Упражнения Кегеля являются важным элементом реабилитации мышц тазового дна, они более эффективны в случае WNM и генитального сокращения I и II степени. В случае использования пессаротерапии они дополняют его при депрессии половых органов III и IV степени после введения пессария. Следует помнить, что упражнения Кегеля не следует выполнять во время мочеиспускания, так как это может привести к появлению гиперактивных симптомов мочевого пузыря. Допустимо делать упражнения во время опорожнения только время от времени, чтобы проверить, есть ли эффект удержания мочи.
- Колпексин. Опыт применения колпексина у пациенток со статическими расстройствами свидетельствует о его эффективности только в менее запущенных случаях. При большем уменьшении репродуктивного органа шарик обычно выпадает. В настоящее время колпексин не одобрен для лечения недержания мочи у женщин.
- Вагинальная терапия эстрогенами. По мнению многих урогинекологов, вагинальную терапию эстрогенами часто следует использовать в качестве одного из основных методов консервативного лечения пациентов с урогинекологическими жалобами. Противопоказания распространяются на небольшую группу женщин. Поэтому терапию могут использовать гинекологи, урологи и семейные врачи. лучше переносятся пациентами вагинальные эстрогены в форме таблеток, содержащих 17-эстрадиол.
Виды пролапса тазовых органов у женщин
Данная патология имеет свойство затрагивать передний, средний или задний отдел дна таза. Зависимо от этого подразделяют несколько типов патологии:
Пролапс переднего отдела включает:
- Уретроцеле (опускается передняя стенка влагалища и уретра)
- Цистоцеле (диагностируют параллельное опущение передней стенки влагалища и мочевого пузыря)
- Цистоуретроцеле (объединяет две предыдущих патологии)
Вышеуказанные виды пролапса характеризуются трудностями при мочеиспускании, развитием цистита и инфекционных патологий мочеиспускательной системы. В данном случае матка имеет правильное положение. Это происходит по причине не удерживания мышечно-связочным аппаратом мочевого пузыря и влагалища. Уретра или мочевой пузырь опускаются на переднюю часть влагалища, опуская его вниз к половой щели. В критической ситуации мочевой пузырь выпадает с влагалищной стенкой полностью наружу. В основном такой вид пролапса сопровождает дам в период менопаузы, также высокий риск его развития и у женщин с тяжелыми родами, которые сопровождались сильными разрывами и травмами.
Пролапс среднего отдела это:
- Опущение и выпадение матки.
- Пролапс влагалищного купола, такое состояние фиксируется после резекции матки и ее шейки.
- Энтероцеле. Выпячивания отделов кишечника через карман Дугласа.
При пролапсе среднего отдела чаще всего диагностируют выпадение матки (метроцеле). При правильном состоянии матка фиксируется связочным аппаратом и фациями дна таза. При повреждении указанных структур развивается ее опущение, которое во многих случаях чревато полным выпадением органа. Отмечают несколько степеней патологии:
1 – матка или ее шейка опускается до уровня выхода из влагалища.
2 – при натуживании или сильных нагрузках возможно показывание органа из половой щели.
3 – отмечается частичное выпадение матки.
4 – орган полностью выходит наружу.
При пролапсе заднего отдела, как правило, диагностируют ректоцеле ( выпирание прямой кишки, по причине ослабления задней стенки влагалища. При этом дамы жалуются на расстройство кишечника, запоры, дискомфорт в анусе. Патология развивается постепенно, на начальном этапе обнаружить недуг можно только лишь при пальпации во время ректального обследования. Первым признаком является нарушения стула, неполное опорожнение прямой кишки. В дальнейшем пациентки обнаруживают расстройство акта дефекации, чувство неполного опорожнения, болевые ощущения. На данной стадии выпячивание прямой кишки достигает уровня влагалища. При тяжелом течении недуга происходит ее выпадение и задней стенки влагалища за границы половой щели. К осложнениям ректоцеле относят анальные трещины, геморрой хронического характера и пр.
Как ускорить раскрытие шейки матки перед родами?

Эти вопросом задаются большинство беременных. Как не странно, но ответ очень банальный – вести здоровый образ жизни. Рациональное питание с включением продуктов, содержащих омега-3, омега-6 – незаменимых жирных кислот. Они являются источником арахидоновой кислоты, из которой образуются простогландины, запускающие роды. Так же эти кислоты необходимы для правильного развития головного мозга плода. Источниками служат жирные сорта рыбы, яйца, мясо, орехи, нерафинированное подсолнечное масло (заправляйте им салаты). Большинство беременных предъявляют жалобы на запоры, что так же может быть причиной запаздывания развития регулярной родовой деятельности. Включите в свой рацион продукты, содержащие клетчатку (например: отрубной хлеб, овсянку, гречку…), кисломолочные продукты. Замечательно помогает справиться с проблемой чернослив. Но его потребление не должно превышать 2-4 шт. в день (может усиливать перистальтику кишечника). Не забывайте об овощах. А вот с фруктами будьте осторожней. В них содержится большое количество фруктозы, что может повышать брожение в кишечнике.
Это важно!
Естественно, исключать их не следует – придерживайтесь золотой середины. Замечательно, если женщина вела активный образ жизни во время беременности. Это может быть занятия в бассейне, с фитболом, занятия йогой. Главное, чтобы все занятия проходили под контролем опытного тренера и с разрешения врача акушер-гинеколога. Физическая активность помогает активизировать метаболические процессы, обогатить кислородом организм, создать повышенное настроение, обеспечить спокойный сон, нормализовать гормональный фон, укрепить мышцы прессы, промежности. Всё это способствует правильному и своевременному запусканию родового акта. Благотворно скажется и обычная уборка дома. Да, и это в плюс.
Помыть пол, пропылесосить, вытереть пыль на сроке 38 недель – вам в помощь. Если вы живёте не на высоком этаже и в доме есть лифт, то воспользуйтесь лестницей. Подниматься лучше медленно, не спеша, делая небольшие передышки. А вот подъём тяжестей нежелателен. Отдайте это занятие супругу. Не забывайте и о сексуальной жизни. Она благотворна скажется на поздних сроках беременности. Выброс гормонов удовольствия, окситоцина ускорит долгожданную встречу с малышом. Семенная жидкость спермы содержит простогландины, которые незаменимы в запуске родов. Возможность интимной близости обязательно обсудите с вашим акушер-гинекологом. К сожалению, есть ряд противопоказаний, при которых стоит отложить получение положительных эмоций до окончания позднего послеродового периода. Например, предлежание плаценты, истмико-цервикальная недостаточность.