Оргазм при беременности — обе стороны медали
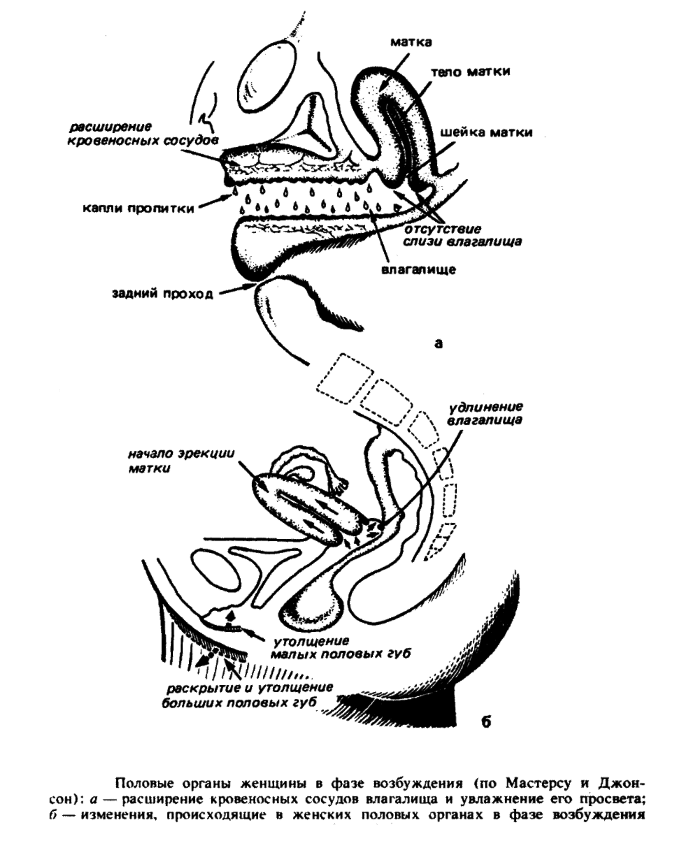
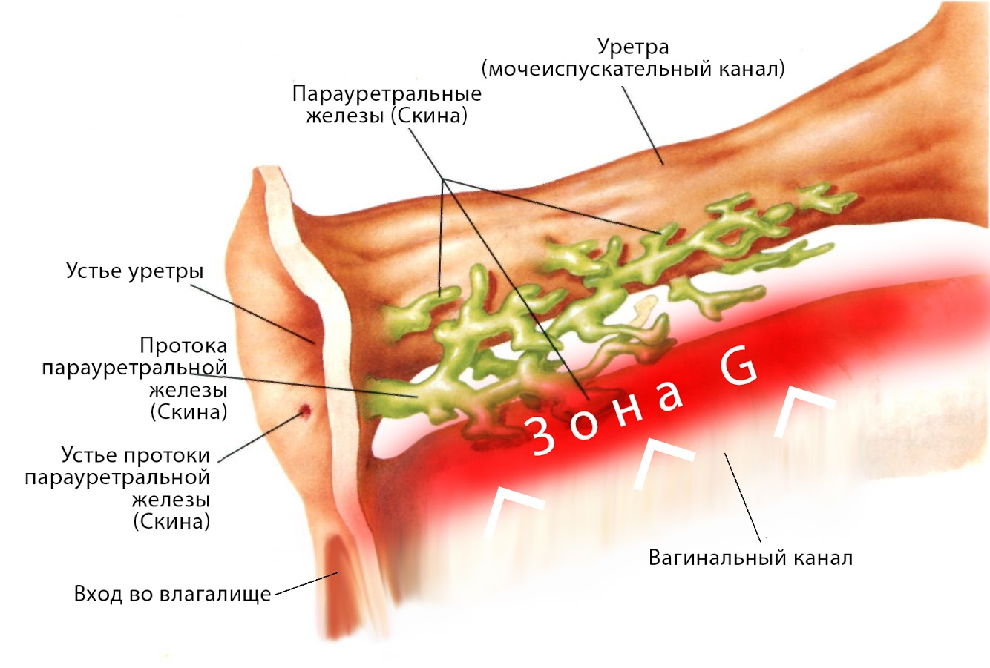
Первым делом стоит сказать о том, что у беременных женщин повышена возбуждаемость, а потому ей чаще обычного хочется секса, а оргазмы получаются более яркими. Все дело в том, что матка в этот период увеличена, как и клитор, кровь в матке циркулирует быстрее, а потому и половое влечение представительницы прекрасного пола в положении куда выше.
Отвечая самой себе на вопрос — опасен ли оргазм, вспомните о том, какие ощущения он приносит. Правильно — удовлетворение! При оргазме организм как мужчины, так и женщины в большом количестве вырабатывает эндорфины, те самые гормоны радости, о которых мы чаще слышим в разных спортивных передачах, ведь занятия спортом тоже приводят к выбросу эндорфинов. Но можно ли сравнить потение в спортзале с ритмичными движениями в постели? Кажется, ответ однозначен.
Итак, первое, что требуется усвоить, оргазм при беременности фактически необходим, исключение представляют лишь особые случаи, о которых мы погорим чуть позже. Также сексом заниматься не рекомендовано за две-три недели до примерной даты родов, так как это может спровоцировать преждевременные роды. А вот если малыш не хочет показываться после ориентировочной даты, то оргазм может подтолкнуть его и таким образом роды пройдут успешно. Во всех этих аспектах более подробно вас может проконсультировать врач-гинеколог, а мы пока рассмотрим другие нюансы при достижении оргазма во время беременности.
Как уже упоминалось, оргазм все же может нести в себе опасность.
Заниматься сексом при беременности не стоит в таких случаях:
• есть угроза выкидыша;
• ранее у женщины уже были выкидыши или же преждевременные роды;
• у женщины во чреве больше одного ребенка, в этом случае велик риск преждевременных родов вследствие активных сокращений матки (однако некоторые специалисты утверждают, что разрешен или не разрешен в такой ситуации секс определяется отдельно для каждой пациентки);
• УЗИ показало, что плацента опущена чересчур низко, таким образом ребенок будет сильно ощущать толчки во время полового акта;
• появление трещин перепонок плода, так как это чревато заражением ребенка различными инфекциями;
• половые инфекции, что в принципе само собой разумеющееся.
Попробуйте определить — почему именно вы считаете, что оргазм может навредить ребенку? Скорее всего в вашей голове сформировался некий образ этого процесса, вам кажется, что ребенок будет чувствовать сильные толчки. Но на самом деле малыш в утробе матери надежно защищен плацентой и единственное, что он почувствует после вашего оргазма, так это приятное расслабление организма мамы.
Бывает, что после оргазма ребенок начинает активно двигаться. Это вовсе не значит, что он стал «свидетелем» вашего полового акта, просто в последствии оргазма к нему поступает много полезных веществ и больше чем обычно кислорода, это и вызывает его усиленные движения. В этот период ребенок еще не способен осознавать присходящего в организме матери, так что за это беспокоиться не стоит.
Что сделать, чтобы избавиться от отёков во время беременности?
Отеки во время беременности можно уменьшить, употребляя продукты с высоким содержанием калия, например бананы, курагу, чернослив и ограничить употребление кофеина. Вот еще несколько полезных советов, как справиться с отеками во время беременности:
- Избегайте длительного стояния.
- Сведите к минимуму время пребывания на улице в жаркую погоду.
- Отдыхайте с приподнятыми ногами.
- Носите удобную обувь, по возможности избегая высоких каблуков.
- Носите специальные компрессионные колготки или чулки.
Компрессионный трикотаж при беременности
- Избегайте одежды, которая обтягивает ваши запястья или лодыжки.
- Отдохнуть или искупаться в бассейне.
- Используйте холодные компрессы на опухших участках.
- Пейте воду, которая стимулирует почки и помогает уменьшить задержку воды.
- Сведите к минимуму потребление натрия (соли) и избегайте добавления соли в пищу.
Профилактика отеков при беременности
Данные простые рекомендации помогут уменьшить отёки во время беременности и сделать данный период более комфортным и безопасным.
Лечение на разных сроках
Разобравшись, чем опасен кариес во время беременности при легких и тяжелых стадиях, становится очевидно, что без качественной и своевременной терапии не обойтись. Большинство стоматологов советует срочно залечивать зубы при появлении первичных симптомов.
К сожалению, в «интересном положении» допустимо использование далеко не всех медикаментозных препаратов. По этой причине терапевтическую схему должен разрабатывать исключительно врач с учетом клинической картины, состояния пациентки, ее анамнеза и других предпосылок.
Как лечится кариес в первом триместре
Это самое неблагоприятное время для каких-либо врачебных манипуляций. Эмбрион еще совсем маленький, его не защищает плацента, он уязвим перед внешними факторами, в том числе перед заболеваниями матери. Акушеры-гинекологи выделяют 2 основных этапа:
От момента оплодотворения до 3-й гестационной недели. Малыш чувствителен к химикатам и токсинам, любые лечебные мероприятия способны вызвать выкидыш.
Трехнедельный и более поздний срок. Формируются внутренние органы и системы человека. Женщину мучает токсикоз, появляется изжога, проблемы с пищеварительной функцией. Лекарства плохо влияют на развитие эмбриональных структур.
Лучше отложить все мероприятия на несколько месяцев. Однако, если процесс запущенный, возникло сильное воспаление, наблюдается устойчивое повышение температуры тела и болевые ощущения, стоматолог принимает решение о срочном лечении максимально щадящими способами, сопоставляя пользу и возможные риски.
Как лечится кариес во втором триместре
Вероятность негативного влияния на беременность снижается. Будущая мама должна внимательно следить за состоянием своей ротовой полости, осуществлять ежедневную гигиену и соблюдать профилактические меры.
Если кариозные потемнения обнаружены на начальных стадиях, специалисты рекомендуют реминерализирующую терапию. Пораженные ткани очищаются от налета и иных отложений, а затем покрываются специальными составами. При этом не участвует бормашина, не нужно применять местную анестезию, у женщины отсутствует какой-либо дискомфорт
Впоследствии необходимо уделять особое внимание уходовым процедурам и не допускать разрастания площади поражения
В запущенных случаях производится пломбирование. Патологические участки удаляются, отверстие запечатывается композитными, керамическими и другими материалами.
Профилактика
Ей стоит уделить внимание еще на этапе планирования материнства
Очень важно вовремя устранить имеющиеся проблемы стоматологического характера. Каждой женщине необходимо посетить кабинет специалиста с целью проведения терапии поврежденных зубов
Каждой женщине необходимо посетить кабинет специалиста с целью проведения терапии поврежденных зубов.

Во избежание нежелательных последствий следует:
- осуществлять регулярный уход за полостью рта;
- проводить профилактические мероприятия по предупреждению возникновения кариеса;
- правильно питаться, включая в повседневное меню продукты богатые кальцием, фосфором, магнием.
При первых же тревожных проявлениях следует незамедлительно обратиться к врачу. Помните, что на начальном этапе развития устранить болезнь совсем несложно.
Влияние курения на плод
Курение табака представляет собой серьезнейшую проблему общественного здравоохранения, одним из аспектов которой, является нарушение эмбрионального развития.
Курение – вредная привычка. Поэтому многие женщины, вынашивающие ребенка, находят в себе силы отказаться от сигарет. Но, к сожалению, больше тех, чья никотиновая зависимость оказывается сильнее желания родить здорового малыша.
Женщина, плод и плацента – это неразрывно связанные части единого процесса, которым является беременность. Курение будущей мамы нарушает это органическое единство и приводит к различным нарушениям.
21 факт о вреде курения во время беременности:
Плацента курящей беременной женщины более тонкая.
У курильщиц во время беременности повышен риск отслойки плаценты, ее обширного инфаркта и предлежания.
Курение матери провоцирует кислородное голодание плода и, как следствие, задержку его внутриутробного развития.
У женщин, куривших во время беременности, нередки случаи внутриутробной гибели плода. Ранние выкидыши встречаются в 1,7 раза чаще, чем у некурящих.
Курение чревато синдромом внезапной смерти у новорожденного, причем риск гибели ребенка увеличивается в 2,5 раза.
Наступление преждевременных родов находится в прямой зависимости от количества ежедневно выкуриваемых женщиной сигарет.
Количество угарного газа в крови у плода в 10–15 раз больше, чем у курящей матери.
Во время курения в организм поступает радиоактивный изотоп полоний, способный поражать формирующиеся у плода половые клетки, особенно женские.
Курение во время беременности опасно тем, что к плоду проникает один из наиболее ядовитых алкалоидов – нервно-паралитический яд никотин, а также другой нервно-паралитический яд – бензидин. Они накапливаются в нервной ткани будущего ребенка, в его сердце, почках и миндалинах.
Курение во время беременности провоцирует рождение недоношенных детей.
Дети, родившиеся у курящих женщин, характеризуются замедлением физического, интеллектуального и эмоционального развития. По сравнению с детьми, рожденными от некурящих матерей, они позднее начинают читать и считать.
Курение беременной женщины может спровоцировать у нее спонтанный аборт.
Никотиновая зависимость является одной из причин рождения детей с пороками сердца.
Курящая мать рискует тем, что каждая выкуренная сигарета неблагоприятно влияет на процесс закладки и развития нервной трубки будущего ребенка, ведет к рождению анэнцефалов, младенцев с врожденными аномалиями умственного развития, с волчьей пастью и заячьей губой.
Курение во время беременности способствует появлению дефектов пальцев конечностей у новорожденных: отсутствие пальцев, сросшиеся или лишние пальцы на руках или ногах.
Токсическое воздействие никотина на будущего ребенка – одна из причин болезни Дауна. Его вредное влияние увеличивается с возрастом будущей матери.
Курение значительно снижает способность организма беременной усваивать витамины группы В, витамин С и фолиевую кислоту. Их дефицит отражается на нарушении развития центральной нервной системы плода.
Новорожденные, чьи матери курили во время беременности, отличаются сниженными адаптационными возможностями. У таких детей выше риск различных заболеваний.
Курение матери повышает риск появления раковых опухолей у плода.
У курящих женщин в 2,2 раза чаще рождаются дети массой тела менее 2 500 граммов.
Дети, рожденные от курящих матерей, чаще всего страдают заболеваниями дыхательной системы. Есть риск, что на первых этапах жизни у них может остановиться дыхание при повторном вдыхании табачного дыма.
Курение во время беременности – сомнительное удовольствие. Оно может стоить жизни будущему ребенку. Возможно, зарождение новой жизни в организме женщины прибавит ей силы воли, чтобы избавиться от пагубной привычки и бросить курить?
Сан. бюллетень подготовлен отделением патологии беременности ОПЦ
Имплантация и протезирование в период вынашивания ребенка
Само по себе протезирование во время беременности не запрещено. Можно устанавливать съемные и несъемные протезы, и даже коронки. А вот с имплантацией придется подождать до рождения малыша.
Имплантация зубов при беременности требует огромной затраты жизненных сил и ресурсов организма, а главное – применения противовоспалительных средств, сильных обезболивающих, а иногда и антибиотиков.
Вживление имплантата в костную ткань требует хирургического разрезания десны и сверления кости. А потом организм должен образовать новую костную ткань вокруг имплантата. И все это в тот период, когда интенсивно формируется скелет будущего ребенка, когда каждый миллиграмм кальция на счету – настолько, что организм матери готов ослабить собственную костную ткань и структуру эмали и дентина зубов ради того, чтобы тельце малыша не испытывало нехватки кальция.
Разновидности
Специалисты, занимающиеся диагностикой и лечением различных сексуальных расстройств, выделяют три основных вида аноргазмии:
- абсолютная, также этот вид расстройства называют тотальным. Оргазм не наступает никогда. Достичь чувства удовлетворенности не получается ни при каких видах сексуального воздействия;
- частичная (или парциальная). Человек может получать оргастические ощущения, но они возникают не в ходе полового акта или при воздействии партнера на эрогенные зоны. При такой разновидности расстройства оргазм наступает во время эротических фантазий или самоудовлетворения – мастурбации, сновидений;
- относительная аноргазмия характеризуется достижением пика наслаждения только при одном типе сексуального поведения. Чтобы полноценно завершить половой акт, требуется определенная поза или воспроизведение собственных фантазий эротического характера.
Случаи выявления абсолютной, не поддающейся лечению, аноргазмии у представительниц слабой половины человечества довольно редки. В подавляющем большинстве при своевременном обращении к специалистам удается решить проблему. К тому же, иногда аноргазмия бывает ложной. Это состояние возникает у женщин, которые способны к оргазму, но не получают его из-за быстрого окончания полового акта.
Мнимая аноргазмия развивается в том случае, если женщине для достижения оргазма необходима дополнительная стимуляция клитора, но она отказывается от этого, считая такие действия чем-то постыдным.
Способы решения проблемы
Для восстановления способности испытывать оргазм необходимо комплексное лечение, основу которого составляет психотерапия. Работа специалиста будет направлена на преодоление психологических проблем пациента, связанных с отношением к сексу, самому себе и партнеру.
Лечение аноргазмии у женщин часто требует поднятия самооценки, принятия себя и своего тела. Для этого врач может рекомендовать изменить свой образ жизни, привычки, а также попробовать новые способы сексуальной стимуляции:
- Самостоятельно исследуйте свое тело. Мастурбация поможет выявить наиболее чувствительные зоны, понять какими способами и как необходимо на них воздействовать. Этой информацией можно поделиться со своим партнером, чтобы он в процессе полового акта мог осуществлять дополнительное воздействие на эрогенные зоны.
- Увеличение времени предварительных ласк и сексуальной стимуляции. Далеко не все женщины осознают тот факт, что для достижения оргазма им необходима дополнительная стимуляция клитора. Она может быть прямой или косвенной. Смена позиций во время занятия сексом, использование вибратора или других сексуальных игрушек поможет в этом.
- Совместное посещение специалистов, консультирующих пары. Нередко оргазм у женщины отсутствует по вине партнера, он попросту не стремиться помочь своей половинке достичь наивысшего наслаждения. В этом случае совместное обращение к сексологу поможет решить проблему, поскольку роль мужчины в формировании женского оргазма очень велика.
Кроме терапевтических занятий и аутогенных тренировок сексопатолог будет рекомендовать занятия, направленные на укрепление мышечной системы органов малого таза. Хорошие результаты дают различные физиотерапевтические процедуры, для лечения и профилактики развития аноргазмии рекомендуется пройти курс гидротерапии, вибромассажа или электростимуляции.
В некоторых случаях для лечения аноргазмии применяют лекарственные средства. Прежде всего, их действие будет направлено на устранение основного заболевания, приведшего к снижению сексуальной функции. Также пациентам может быть рекомендована гормональная терапия. Вернуть женщине способность испытывать оргазм могут препараты, содержащие эстроген, прогестерон или тестостерон. Врач может назначить моногормональную терапию, или рекомендовать комплексное лечение. Также лечение аноргазмии может проводиться с использованием антидепрессантов, витаминов и стимулирующих средств.
Несмотря на то, что медикаментозные препараты способны помочь в процессе лечения сексуальных расстройств, их применение является достаточно спорным, особенно если речь идет о гормональной терапии с использованием тестостерона у женщин. Большее значение при лечении аноргазмии имеет психологическая коррекция расстройств, достижения взаимопонимания с партнером и изменение образа жизни.
Автор статьи
Царенко Мария Арменовна
Психиатр, Психотерапевт, Психоэндокринолог, Диетолог.
Врачебный стаж: 9 лет
Записаться на прием
Недостатки прерванного полового акта
- Не физиологичен. Идет вразрез с естественным процессом.
- Не защищает от инфекций, передающихся половым путем.
- Не позволяет паре полностью отдаться чувствам и насладиться процессом.
- При длительном использовании может нанести вред здоровью обоих партнеров.
- Ненадежен. По статистике, беременность после прерванного полового акта наступает в течение года у 15 — 30 % женщин. К незапланированному зачатию, как правило, приводят самые банальные причины:
- Мужчине не всегда удается оперативно среагировать и извлечь член до семяизвержения. Эта проблема особенно актуальна для подростков, которые не обладают достаточным опытом и все еще задаются вопросом, как правильно прерывать половой акт. Однако от таких «промахов» не застрахованы и зрелые мужчины.
- В смазке, выделяющейся во время секса, могут содержаться сперматозоиды. Существует мнение, что они отличаются особой активностью, поэтому могут достигнуть созревшей яйцеклетки быстрее своих «соплеменников».
- При повторных половых актах во влагалище могут попасть сперматозоиды, оставшиеся после предыдущего контакта.
- Женщина не может контролировать ситуацию. Ей отведена пассивная роль. Безопасность полового акта зависит только от мужчины.
Сроки проведения УЗИ
Первое УЗИ проводится на сроке от 3 недель и представляет собой знакомое всем женщинам трансвагинальное исследование (с использованием влагалищного датчика). Это обследование позволяет подтвердить беременность, установить количество плодов и проследить за сердцебиением эмбриона.
Для комплексной оценки здоровья организма будущей мамы и ребёнка применяется скрининговое обследование, включающее в себя анализ крови на гормоны и экспертное скрининговое УЗИ.
Плановое скрининговое УЗИ беременных проводится 3 раза (согласно приказу Министерства Здравоохранения России от 1.11.2012 г. «Об утверждении Порядка оказания медицинской помощи по профилю «Акушерство и гинекология»»), по одному исследованию в каждом триместре.
- УЗИ 1 скрининг – срок 11-14 недель;
- УЗИ 2 скрининг – срок 18-21 неделя;
- УЗИ 3 скрининг – срок 30-34 недель.
Однако не стоит пугаться, если ваш акушер – гинеколог назначает дополнительные исследования, так как при наличии определенных показаний, количество УЗИ может увеличиться для отслеживания динамики развития плода.
Теперь давайте подробнее остановимся на том, какую именно информацию дает исследование в каждом триместре.
Симптомы аноргазмии у женщин и мужчин
Выраженность симптоматики у женщин может отличаться в зависимости от степени расстройства:
- первичная аноргазмия диагностируется у женщин, которые никогда в жизни не испытывали оргастических ощущений. Как правило, к такому состоянию приводят достаточно серьезные причины;
- если женщина испытывала оргазм ранее, но под действием внешних факторов утратила такую способность, то можно говорить о наличии вторичной аноргазмии;
- ситуационная аноргазмия характеризуется невозможностью достигать пика сексуального наслаждения при определенных условиях.
Симптомы аноргазмии у мужчин:
- Во время полового акта мужчина испытывает приятные ощущения. Эякуляция при этом может быть нормальной или задержанной, но оргазм будет либо очень слабым, либо будет отсутствовать вовсе.
- В процессе совокупления мужчина испытывает неприятные или болезненные ощущения. Эякуляция во влагалище затруднена или не возможна, полное отсутствие оргазма.
На способность к эякуляции у мужчин оказывают влияние разные факторы. Неудачи в интимной жизни могут быть связаны с переутомлением или стрессовыми ситуациями. Говорить о наличии патологий можно тогда, когда вышеперечисленные симптомы наблюдаются в течение длительного времени.Диагностика
Первым этапом к избавлению от аноргазмии является выявление причин этого расстройства и устранение их. Сделать это самостоятельно довольно сложно, поэтому следует обратиться за помощью к специалисту.
Перед постановкой диагноза, врач проводит беседу с пациентом. В ходе этого разговора обговариваются симптомы расстройства и сексуальный опыт. Женщины должны без смущения и излишней стыдливости откровенно рассказать о своей сексуальной жизни с самого начала, о наличии психотравмирующей ситуации и т.д. Кроме того, необходимо сообщить о перенесенных хирургических операциях или травмах, если таковые были.
Второй этап диагностики направлен на выявление причин аноргазмии. Пациенты подробно рассказывают о взаимоотношениях с партнером, а также проходят физическое обследование. Медицинское обследование включает в себя осмотр у гинеколога или уролога, проведение лабораторных и аппаратных исследований. Все это позволит выявить или исключить наличие физиологических причин, которые могли бы привести к развитию сексуальных расстройств.
Успех лечения зависит от точности постановки диагноза, выявления типа аноргазмии и причин, приведших к возникновению этого патологического состояния
Именно поэтому диагностике уделяется большое внимание, на сбор и обработку информации может уйти несколько недель
Можно ли лечить пульпит при беременности
Несмотря на деликатное положение женщины, проводить терапию необходимо. И делать это нужно быстро. Стремительно прогрессирующая инфекция причинит гораздо больше вреда, нежели используемые при лечении медикаменты.
Большинство беременных заблуждаются, считая, что устранение патологии им противопоказано. Более того, сами стоматологи некоторое время назад не рекомендовали проведение терапии будущим мамам. Основными страхами, которые возникают при необходимости врачебного вмешательства, являются следующие предубеждения:
- вероятность выкидыша или наступление преждевременных родов;
- боязнь применения опасной для находящегося в утробе малыша анестезии;
- задействование мышьяка при устранении нерва;
- негативное воздействие рентгеновских лучей (при необходимости сделать снимок);
- беспокойство при использовании светоотражающей лампы в процессе терапии (известной многим как «синяя»).
Все эти тревоги совершенно не имеют оснований. При лечении воспаленной пульпы у будущей мамы в «Дентике» в обязательном порядке учитываются биологические особенности ее положения.
Поэтому, даже при 2 и 3 триместре беременности пульпит можно вылечить
Важно предварительно проконсультироваться со специалистом-гинекологом, который наблюдает женщину. А в момент посещения стоматологического кабинета следует первым делом сообщить врачу о своем состоянии
В чем заключаются трудности терапевтического вмешательства
В этот период все медицинские процедуры осуществляются в меньшем объеме. В процессе беременная не должна испытывать болевых ощущений. Лучшее время для решения стоматологических проблем — 3-6 месяц вынашивания плода. К данному моменту плацентарная защита уже сформирована, соответственно, малыш полностью защищен от негативного влияния посторонних веществ (лекарств).
Если патология проявила себя в данный временной промежуток, не нужно отказываться от терапии. Необходимо обратиться к специалисту и устранить проблему, дабы избежать возможных осложнений из-за развития инфекции.
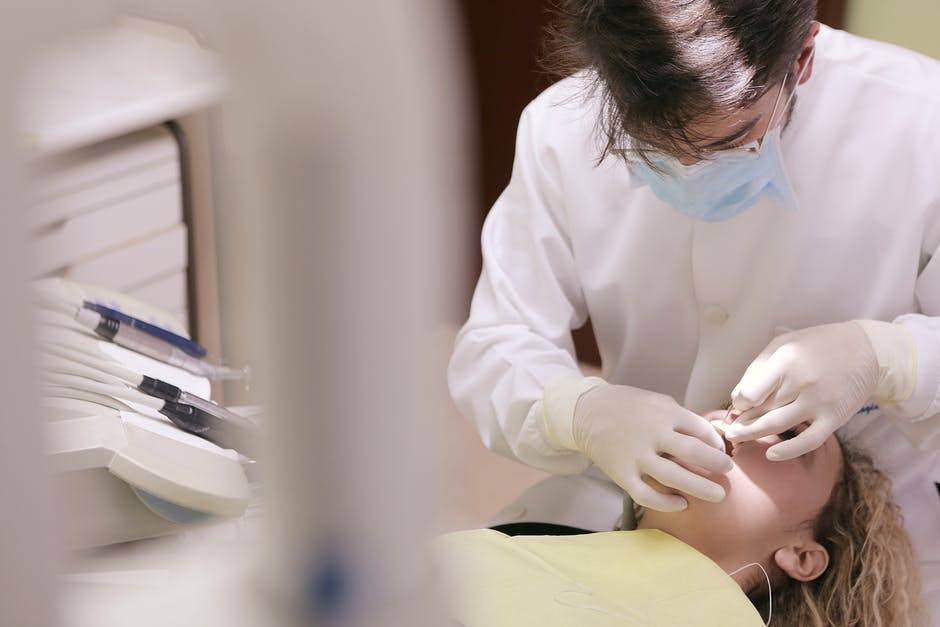
Выясняя, как лечат пульпит на зубах при беременности, стоит знать, что врачи делают это максимально осторожно. Они стараются не причинять пациенту боль, используют только безопасные препараты
Обработка и пломбирование зубных каналов производится полностью безвредными материалами.
Все лечебные манипуляции в отношении будущей матери лучше проводить без анестезии. Если это невозможно, например, при удалении нерва, стоматологи применяют безадреналиновые составы для обезболивания.
Подвергать женщину воздействию рентгеновских лучей тоже крайне нежелательно. Однако при необходимости снимки все-таки делают, задействуя современное оборудование и соблюдая все нужные меры безопасности.
При обращении к специалисту беременная обязана оповестить его о точном сроке своего положения, описать самочувствие и рассказать о наличии аллергических реакций на лекарства.
Медицинские аппараты и медикаменты последнего поколения минимизируют негативное влияние на организм мамы и малыша. Поэтому, лечить стоматологические заболевания не только можно, но и нужно. Конечно, в идеале возникновение болезни лучше предотвратить, своевременно решая возникающие проблемы.
Что значит «прерванный половой акт»?
Название говорит само за себя. Суть метода заключается в прерывании полового акта и извлечении полового члена из влагалища женщины до наступления оргазма. Именно в этот момент происходит семяизвержение. В сперме содержится от нескольких сотен миллионов до миллиарда сперматозоидов. Соответственно, даже небольшая заминка становится причиной выброса огромного количества половых клеток, способных оплодотворить яйцеклетку. Чтобы не допустить этого, мужчина должен держать ситуацию под контролем. Прерванный половой акт во время овуляции (выхода яйцеклетки из яичника) требует от мужчины еще большей собранности. Женская половая клетка готова к оплодотворению в течение 24 — 36 часов, поэтому от способности мужчины вовремя остановиться зависит вероятность наступления беременности. Впрочем, не стоит расслабляться и в другие дни менструального цикла. Сперматозоиды могут сохранять жизнеспособность в половых органах женщины на протяжении 8 дней после секса. Метод прерванного полового акта не безопасен даже при месячных, и при их отсутствии после родов во время так называемой «лактационной аменореи».
Вопросы пациенток о тромбофлебите при беременности
Чтобы избежать тромбофлебита при беременности нужно заранее перед тем, как планировать беременность, проконсультироваться у врача-флеболога и выполнить ультразвуковое дуплексное сканирование вен нижних конечностей. В случае выявления варикозной болезни нужно незамедлительно заняться её лечением.
Тромбофлебит во время беременности может нести выраженную угрозу состоянию матери и плода. Чтобы максимально снизить риски в ситуации, когда уже развился тромбофлебит во время беременности, необходимо неукоснительно следовать рекомендациям лечащих докторов, гинеколога и флеболога.
При возникновении подозрения, что у вас возник тромбофлебит при беременности нужно в обязательном порядке посетить вашего акушера-гинеколога и врача-флеболога.
Определять конкретную лечебную схему терапии тромбофлебита, возникшего при беременности, будет ваш акушер-гинеколог в сотрудничестве с врачом-флебологом. Обязательным будет использование лечебного компрессионного трикотажа, местные анальгетики и активный двигательный режим. Также, в большинстве случаев будут использоваться антикоагулянты, препараты низкомолекулярного гепарина.
Симптомы тромбофлебита при беременности будут следующие: покраснение кожи, отёчность, боль, усиливающаяся при пальпации по ходу вен конечности.
Как избежать беременности после прерванного полового акта?
Если мужчине не удалось вовремя остановиться, может потребоваться экстренная контрацепция. Шансы на беременность в случае явной неудачи очень велики, поэтому женщине, не теряя времени, нужно позаботиться о приеме посткоитальных таблеток. Левоноргестрел (синтетический аналог женского гормона прогестерона) в дозировке 1, 5 мг предотвращает наступление беременности. Под его влиянием овуляция затормаживается, а эндометрий (внутренний слой матки) претерпевает ряд изменений, который не позволяет прикрепиться яйцеклетке. Экстренная контрацепция эффективна только в течение трех суток после незащищенного полового акта. Его действие оказывается максимальным в первые сутки. Беременности удается избежать в 95% случаев. Во вторые сутки эффективность Левоноргестрела составляет 85%, а в третьи — 58%.
Как не допустить развития тромбофлебита при беременности
Развитию данного состояния, как правило предшествует длительный анамнез варикозной болезни. Беременность в данном случае выступает провоцирующим фактором, и в варикозных венах появляются тромбы.
Варикоз при беременности ведет к развитию тромбофлебита
В большинстве случаев тромбофлебита при беременности можно избежать. Достаточно перед планированием беременности посетить врача-флеболога, выполнить ультразвуковое дуплексное сканирование вен нижних конечностей. В случае выявления варикозно расширенных вен, нужно заблаговременно начать их лечение. После современных операций по устранению варикоза практически отсутствует реабилитационный период. Поэтому, для устранения высокого риска развития тромбофлебита при беременности нужно, на самом деле, не так много усилий. Просто, необходимо устранять проблему варикозной болезни до периода беременности, чтобы не решать сложные задачи в процессе самой беременности.
Когда противопоказан секс в положении?
Если существует хоть малейшая угроза прерывания — от секса необходимо отказаться. Половое возбуждение тоже может быть опасным
Обращайте внимание на тонус. Если матка очень часто находится в состоянии тонуса — т.е
она напряжена — не рискуйте. Во время сексуальной близости матка сокращается, а это на любом сроке чревато прерыванием беременности.
Гинеколог во время консультации информирует будущую мать о состоянии предлежания плаценты. Избегайте глубокого проникновения, если у вас замечено низкое предлежание. В ином случае это чревато обильным кровотечением.Если у беременной уже были выкидыши, роды раньше срока, подтекание вод, то с сексом на любом сроке нужно быть аккуратнее. Полностью отказываться от него не стоит, следует лишь подбирать безопасные позы.Если у женщины периодически появляются выделения темного цвета, или она и ее партнер лечатся от ЗППП, то с сексом необходимо повременить до полного исключения этих преград.При многоплодной беременности от секса необходимо отказаться полностью, начиная с двадцатой недели вынашивания. Окситоцин, который вырабатывается у женщин во время оргазма, может спровоцировать роды.