Как лечится маловодие
Врач лечит не маловодие как таковое, а его причины. Поэтому после постановки диагноза необходимо выяснить, какие именно сбои в организме привели к этой ситуации. И для этого назначаются обследования:
анализы (кровь, мазки),
кардиотокография плода (КТГ),
доплерография.
При умеренном маловодии беременная женщина вполне может проходить курс лечения дома, но если выявлен гипертонус матки, врач предложит лечь в стационар, чтобы быть под постоянным наблюдением. Не стоит отказываться от госпитализации, в данном случае она действительно нужна и оправдана. Помимо лекарственных препаратов обычно назначают витамины и предписывают тщательно соблюдать режим дня, полностью исключив физическую активность.
Диагностика и лечение
Врач на основании истории заболевания, изучения симптомов и физикального обследования назначает план обследования, который включает как инструментальные, так и лабораторные методы обследования.
Для лечения онемения, прежде всего, необходимо выяснить причину этого симптома. Если онемение связано с нарушением кровообращения, диабетом или рассеянным склерозом проводится лечение основного заболевания, как с помощью консервативных методов лечения, так и оперативным методом (например, при сосудистых заболеваниях). При ортопедических проблемах, например грыжи диска, остеохондроз лечение также может быть также как консервативным, так и оперативным (например, когда необходимо провести декомпрессию нервного корешка).
Можно ли определить маловодие самостоятельно
Очень часто маловодие никак не проявляется симптоматически. В этом случае оно может быть диагностировано на плановом УЗИ. Но есть некоторые симптомы, которые могут косвенно указывать на проблему. И если они проявляются, нужно посетить врача вне плана
Обратить внимание нужно на такие признаки:
чувствуется беспричинная слабость;
часто возникают позывы на тошноту во втором и третьем триместрах, жалобы на потерю аппетита;
появились выраженные неприятные или даже болезненные ощущения при движении плода в матке (после 18 недели беременности);
малые размеры живота (в сравнении с нормами для данного срока).
Лекарства
Фото: tvoymalysh.com.ua
Из лекарственных средств могут использоваться следующие:
- вазодилятаторы – лекарственные препараты, способствующие расширению просвета сосудов. Данные препараты необходимы для улучшения маточно-плацентарного кровотока;
- антиагреганты – ингибируют агрегацию эритроцитов и тромбоцитов, уменьшают их способность к склеиванию между собой и прилипанию к сосудистой стенке. Кроме этого, антиагреганты, снижая поверхностное натяжение мембран эритроцитов, облегчают изменение их формы при прохождении через капилляры. Способны не только предотвращать агрегацию, но также вызывать дезагрегацию уже агрегированных кровяных пластинок;
- токолитики – препараты, которые применяются при наличии гипертонуса матки. Действие препаратов заключается в ослаблении сократительной активности миометрия;
- антибактериальные средства – используются для лечения инфекционного заболевания бактериальной этиологии. Как правило, предпочтение отдается антибиотикам широкого спектра действия, которые оказывают свой эффект как на грамположительную, так и на грамотрицательную микрофлору;
- витаминно-минеральные комплексы, назначение которых помогает насытить организм женщины всеми необходимыми витаминами и минералами, благодаря чему усиливаются защитные свойства организма.
Профилактика
- Своевременная постановка на учет у гинеколога и выполнение всех рекомендаций врача (рациональное питание, исключение стрессов и тяжелой работы на производстве).
- Тщательное наблюдение беременных группы риска — женщины с маловодием в анамнезе, с урогенитальной инфекцией, ожирением и сахарным диабетом.
- Пренатальная диагностика включает ранее выявление пороков костно-мышечной, мочеполовой систем.
- При перенашивании беременности показано срочное родоразрешение.
- В комплекс мероприятий по прогнозированию маловодия должна входить медико-генетическая консультация.
- При развившемся олигогидрамнионе беременная должна исключить физические нагрузки, правильно питаться и посещать гинеколога.
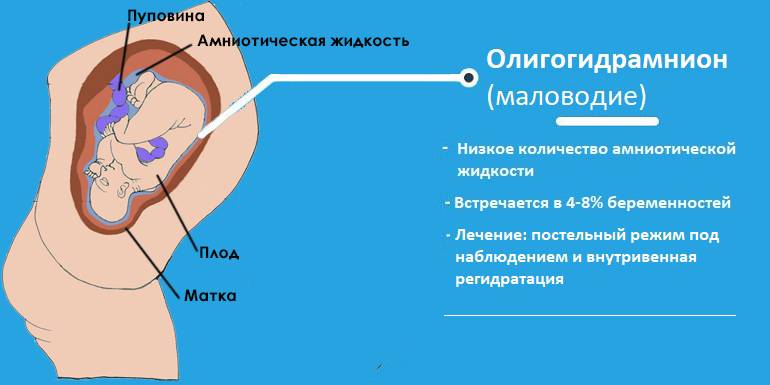
Симптомы маловодия при беременности
При умеренном маловодии никаких характерных симптомов для этого состояния практически нет, его можно обнаружить только на УЗИ. При выраженном маловодии наблюдаются следующие симптомы:
- Беременная матка уменьшается в размерах, особенно если есть результаты предыдущего обследования. Во время обследования врачом-акушером обнаруживается, что окружность живота уменьшается, а также становится меньше высота стояния дна матки.
- Движения ребенка приносят беременной болезненные ощущения.
- Иногда ощущаются боли ноющего характера в нижней части живота.
- Общее состояние беременной ухудшается (ее тошнит (не путать этот признак с ранним токсикозом), она быстрее устает, во рту ощущается сухость).
Какую функцию выполняет плацента
Итак, плацента – это важный орган, который образуется только во время беременности. Образуется плацента из хориона – зародышевых оболочек плода. В самом начале беременности ворсины хориона – выросты оболочки – равномерно покрывают всю поверхность плодного яйца, начиная со второго месяца беременности с одной стороны плодного яйца ворсины начинают удлиняться, увеличиваться в размерах и формируют плаценту.
Внутри ворсин течет кровь малыша, а снаружи они омываются кровью матери. Между кровотоком мамы и малыша расположен всего один слой клеток, который и играет роль барьера между организмом матери и ребенка. Благодаря этой мембране кровь матери и плода не смешивается.
Однако в последние годы стало известно, что клетки крови плода все-таки проникают через плацентарный барьер в кровоток матери и благодаря этому стало возможным проведение генетических анализов и определение хромосомных аномалий, резуса фактора и пола плода по крови беременной женщины (неинвазивный пренатальный тест).
В плаценте происходит постоянный обмен веществ между мамой и ребенком. Из материнской крови к плоду поступает кислород и питательные вещества, от плода обратно к матери углекислый газ и продукты обмена, подлежащие выведению из организма.
Плацентарный барьер выполняет иммунологическую функцию, поскольку пропускает некоторые защитные антитела – клетки крови, обеспечивающие борьбу с инфекционными агентами, кроме того он является непроницаемым для некоторых вредных веществ, вирусов и бактерий. К сожалению, плацентарный барьер легко преодолевают наркотические вещества, алкоголь, никотин, компоненты многих лекарств и некоторые вирусы.
Важной функцией плаценты является выработка гормонов и биологически активных веществ. В первую очередь это гормоны, важные для успешного вынашивания беременности, например хорионический гонадотропин, плацентарный лактоген, эстрогены и др
К сожалению, не всегда все складывается вполне благополучно. В силу самых различных причин на разных сроках беременности могут происходить отклонения в развитии и функционировании плаценты. Изменения эти никогда не проходят бесследно для мамы и малыша, а зачастую имеют грозные последствия.
Если плацента перестает выполнять свои функции в полной мере, развивается так называемая плацентарная недостаточность. По сути, она заключается в ухудшении кровообращения в системе мать-плацента-плод.
Последствия маловодия при беременности и осложнения
Чем опасно маловодие? Рассматривая последствия, нужно указать последствия для матери и для плода. Со стороны женщины маловодие опасно:
- угрозой прерывания беременности;
- преждевременными родами;
- анемией;
- преждевременной отслойкой плаценты;
- преэклампсией;
- слабостью родовой деятельности;
- кровотечением.
Плоду это состояние грозит развитием:
- пороков костно-мышечной системы (врожденная патология стоп, мышечная кривошея, искривление позвоночника, различные деформации костей);
- мочеполовой системы (двустороннее недоразвитие почек, поликистоз почек);
- врожденного порока сердца;
- хронической гипоксией;
- задержкой роста.
Симптомы
Фото: i.cbc.ca
В зависимости от срока гестации выделяют 2 вида патологии:
- раннее маловодие при беременности – выявляется до 20 недель. В большинстве случаев возникает из-за несостоятельности плодных оболочек;
- позднее маловодие при беременности – диагностируется во 2 – 3 триместре. Как правило, развивается из-за наличия патологии, связанной с нарушением прикрепления и функционирования плаценты.
Клиническая картина зависит от степени снижения уровня околоплодных вод. Если отмечается незначительное снижение (400 – 700 мл), специфические симптомы, как правило, отсутствуют. В таком случае патология выявляется на УЗИ во время одного из скрининговых исследований, поскольку из-за отсутствия какого-либо дискомфорта женщина не обращается за помощью к специалистам. Если дефицит амниотической жидкости превышает 700 мл, у женщины могут появиться следующие симптомы:
- тошнота;
- рвота;
- периодическое головокружение;
- боль в животе при движении плода.
Также можно обратить внимание на несоответствие окружности живота сроку беременности
Причины многоводия и маловодия:
Причинами многоводия могут быть:
– инфекция (как заболевания передающиеся половым путем, так и хроническая инфекция в организме матери);
– пороки развития плода и хромосомные аномалии плода (чаще всего при многоводии выявляются пороки нервной и пищеварительной систем);
– сахарный диабет у матери;
– резус-конфликтная беременность;
– фето-плацентарная недостаточность;
Маловодие может возникнуть при:
– переношенной беременности;
– инфекционном процессе;
– пороках развития плода (при маловодии чаще бывают пороки выделительной системы и почек плода);
– хронической гипоксии и задержке развития плода, так как при этом он выделяет мало мочи;
– гипертонической болезни у матери;
– фето-плацентарной недостаточности;
– курении при беременности;
При выявлении маловодия обязательно нужно исключить нарушение целостности плодного пузыря и подтекание околоплодных вод.
Часто причины, вызвавшие много- или маловодие опаснее, чем само по себе «неправильное» количество вод, поэтому всегда проводится тщательное обследование на выявление причины.
Лечение
Фото: babymonitor.org
Лечение маловодия при беременности начинается с организации правильного образа жизни. В первую очередь женщина должна быть ограждена от стрессов, физических нагрузок, а также влияния факторов окружающей среды, которые могут негативно воздействовать на организм беременной женщины.
В случае обнаружения маловодия при беременности во 2 триместре лечение производится в амбулаторных условиях. При диагностировании патологии на 34 неделе гестации или позже женщина нуждается в лечении в условиях стационара. Кроме того, госпитализация осуществляется при выраженной степени маловодия, когда требуется тщательный контроль за состоянием матери и плода.
Медикаментозная терапия заключается в назначении лекарственных средств, улучшающих маточно-плацентарный кровоток, препаратов, способствующих нормализации функций плаценты, и витаминно-минеральных комплексов. Если имеется повышенный тонус матки, назначаются токолитики. При наличии инфекционного агента, который явился причиной появления маловодия при беременности, назначаются антибактериальные средства, действие которых направлено на уничтожение патогенных микроорганизмов. Также производится специализированное лечение хронических заболеваний, явившихся причиной развития маловодия при беременности (артериальная гипертензия, гломерулонефрит, пиелонефрит, сахарный диабет и т.д.).
Если медикаментозная терапия не дает положительной динамики, уровень околоплодных вод продолжает снижаться, назначается преждевременное родоразрешение. Данное решение принимается на любом сроке гестации, если состояние плода стремительно ухудшается. В таком случае роды через естественные родовые пути не осуществляются, поскольку зачастую маловодие при беременности приводит к аномалии родовой деятельности, а также внутриутробной гипоксии плода. Это значительно ухудшает состояние матери и плода, поэтому преимущество отдается родоразрешению хирургическим путем (кесареву сечению).
Если медикаментозная терапия имеет положительную динамику и состояние плода не ухудшается, кесарево сечение осуществляется в плановом порядке.
Причины
Онемение может быть признаком широкого спектра заболеваний или состояний, при которых есть ограничение притока крови или повреждение нервов.
Временное онемение может быть связано с любой деятельностью, которая вызывает длительное давление на нерв (нервы), например, сидение со скрещенными ногами или езда на велосипеде на большие расстояния. Онемение может также возникать вследствие умеренной или серьезной ортопедической или сосудистой патологии, а также состояний и заболеваний, которые приводят к повреждению нервной системы. В некоторых случаях, онемение является симптомом опасного для жизни состояния, которое требует экстренной медицинской помощи.
Сердечно-сосудистые причины онемения
Онемение может быть вызвано нарушением (отсутствием) притока крови к определенной области из-за таких состояний, как:
- Артериовенозные мальформации
- Болезнь Бюргера
- Тромбоз глубоких вен (тромб в ногах может оторваться, что может приводить к легочной эмболии в легких, инфаркту, инсульту)
- Отморожения
- Заболевания периферических артерий (атеросклероз сосудов, при котором происходит сужение артериального русла).
- Синдром Рейно, при котором происходит стойкий спазм периферических сосудов и нарушается кровообращение в дистальных отделах конечностей. Спазм сосудов, как правило, провоцируется холодом или иногда стрессом.
Ортопедические причины онемения
Онемение может также возникать из-за наличия незначительных или серьезных ортопедических заболеваний, которые приводят к повреждению нервов:
- Хлыстовая травма шеи
- Переломы костей
- Синдром запястного канала
- Дегенеративные заболевания межпозвонкового диска
- Грыжа межпозвоночного диска
- Компрессия ущемление нерва
- Остеопороз
Неврологические причины онемения
Онемение в результате компрессии нерва или повреждение нервов может быть связано с такими заболеваниями, как:
- Алкоголизм
- Опухоли головного мозга
- Диабетическая нейропатия
- Энцефалит
- Отравление тяжелыми металлами, такими как отравление свинцом
- Гипотиреоз
- Рассеянный склероз
- Периферическая нейропатия
- Травма спинного мозга или опухоли
- Инсульт
- Системная красная волчанка
- Миелит
- Миелопатия
- Недостаток витамин В12
Онемения во время беременности
Беременные женщины сталкиваются со многими изменениями в организме, и онемение является одним из них. У некоторых беременных женщин развивается запястный туннельный синдром и, как полагают, это связано с задержкой воды в теле при беременности.
По мере развития плода происходит накопление жидкости в организме, ткани набухают, в том числе и в области запястья, возникает компрессия срединного нерва и развивается синдром запястного канала. Симптомы запястного туннельного синдрома более выражены в утренние часы, так как происходит накопление жидкости в организме в ночные часы. Как правило, синдром запястного канала беременных излечивается самостоятельно после родоразрешения.
Онемение у детей
Существует много причин, из-за которых дети могут испытывать онемение в различных частях тела. Нарушения питания, нехватка витаминов и минералов могут быть причиной онемения в нижних конечностях, это особенно характерно для нехватки для витаминов группы B. Спортивные травмы также могут быть причиной онемения
Поэтому, в детском возрасте необходимо внимание родителей к жалобам детей на онемение, которое длится более нескольких минут и может быть признаком повреждения связок, сухожилий или костных переломов. Нередко тревога в детском возрасте может быть источником онемения губ и лица
Как лечить маловодие при беременности?
Принятие решение о том, как улучшить состояние будущей мамы, зависит от того, какое у нее маловодие — умеренное или выраженное. В первом случае лечение проходит гораздо легче и без применения лекарственных препаратов. Если же симптомы патологии начинают проявляться все больше, и количество околоплодных вод менее 400 мл, тогда беременной необходимо лечь в больницу.
Если у будущей мамы обнаруживается данная патология, доктор отправляет ее в родильный дом для необходимых исследований, таких как:
- кардиотокография;
- УЗИ;
- лабораторные анализы (общий анализ крови, мочи и так далее).
В случаях, когда гинеколог считает, что у будущей мамы подтекает амниотическая жидкость, необходимо взять мазок на воды.
В третьем триместре вынашивания ребенка шейка матки раскрыта уже достаточно для того чтобы выполнить амниоскопию. При помощи этого доктор наиболее точно скажет о количестве и составе амниотической жидкости. Данное исследование не приносит вреда ни ребенку, ни целостности оболочек плода. Также на способ, которым доктор будет лечить женщину, влияют причины, вызвавшие данную патологию.
В случаях, когда причиной является амниональная гидрорея, беременной женщине прописывают жесткий постельный режим, витамины, медикаменты, влияющие на понижение тонуса матки. Чаще всего происходит так, что беременная лежит в стационаре до самого рождения ребенка, потому что так врачи смогут все время наблюдать за состоянием, как матери, так и плода.
А что если причиной маловодия стал вирус? В этом случае беременной нужны противовирусные препараты, которые подбираются врачом индивидуально. Кроме того потребуются медикаменты, улучшающие циркуляцию крови. Если доктор отметит, что самочувствие будущей мамы улучшилось, он отправит ее домой.
А если проблема кроется в нарушении развития оболочек плода? Тогда потребуется лечение, которое сфокусировано на сохранении беременности и предотвращении появления вирусов внутри утробы. В отделении патологий беременных все время производится проверка самочувствия мамы и малыша.
Причина маловодия состоит в перенашивании беременности? В данной ситуации производится амниотомия (прокол пузыря). Как только процедура выполнена, начинают родильную деятельность.
Необходимо своевременно выявить маловодие и принять меры по его устранению, тогда вынашивание ребенка пройдет хорошо.
Что делать женщине при маловодии?
Еще во время планирования беременности будущая мать должна ознакомиться со всеми возможными недугами, встречающимися во время вынашивания ребенка. Как правило, акушер-гинеколог, который наблюдает женщину во время беременности, проводит с ней профилактические беседы. Поэтому внимательная будущая мама будет очень трепетно относиться к своему состоянию. Как только женщина заметит, что у нее есть симптомы маловодия, ей нужно незамедлительно обратиться к врачу, чтобы приложить все усилия для того чтобы сократить возможность возникновения осложнений как у матери, так и у ребенка.
Важно! Для беременной женщины очень важно знать о возможных осложнениях и их последствиях, но главное, не впадать в панику из-за каждого «подозрительного» признака, которые женщины склонны придумывать. Иначе нервный срыв такой мамочке обеспечен
Самое главное во время беременности, соблюдать рекомендац3ии врача, вовремя делать нужные обследования и больше отдыхать.
Препараты от изжоги при беременности
У 80% беременных изжога исчезает после родов, однако сильная изжога при беременности, особенно если она длится в течение нескольких недель, может сохраняться и после рождения ребенка4.
Часто правильное питание и соблюдение рекомендаций по образу жизни не всегда помогают избавиться от изжоги. Если изжога вызвана какой-либо болезнью, адекватное лечение основной патологии с помощью лекарственных препаратов помогает устранить неприятные симптомы.
Применение народных и нетрадиционных способов устранения изжоги в период беременности также недостаточно эффективно и даже потенциально опасно. Многие из лекарственных трав во время беременности могут принести вред как женщине, так и ее будущему ребенку4.
Поэтому выбор лекарственного препарата желательно обсудить с врачом, который поможет подобрать нужное средство от изжоги при беременности, уделяя внимание с позиции безопасности для плода и потенциального влияния на течение беременности4
Результаты эпидемиологических исследований Омез10 мг при лечении изжоги у беременных свидетельствуют об отсутствии клинически значимого негативного влияния на беременность и состояние здоровья плода или новорожденного5.
Омез10 мг отпускается без рецепта врача, но принимать его самостоятельно без рекомендаций специалиста можно не дольше 14 дней5.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ПО МЕДИЦИНСКОМУ ПРИМЕНЕНИЮ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ С ВРАЧОМ.
Причины
Основной причиной появления кислого привкуса во рту, является нарушение кислотообразующей функции желудка. Это состояние развивается при гиперацидном гастрите. Подобное явление характерно для гастрита с повышенной кислотностью, а также для язвенной болезни желудка и двенадцатиперстной кишки. Также, привкус кислого во рту может наблюдаться при гастроэзофагеальном рефлюксе, когда происходит заброс желудочного содержимого в пищевод на фоне слабости желудочно-пищеводный сфинктера. Возникновение привкуса горечи во рту может быть связано с такими факторами:
- Нарушение процесса отхождения желчи и желчнокаменная болезнь.
- Все виды гепатитов, включая вирусные и алкогольный тип.
- Цирроз печени.
- Онкология печени или желчного пузыря.
Наиболее распространённой причиной сладковатого привкуса во рту является нерациональное питание, когда человек склонен к хроническому перееданию, а также когда в его рационе преобладают простые углеводы и жирная пища. К другим потенциальным причинам возникновения сладкого привкуса во рту, можно отнести:
- Сахарный диабет. Если характерный сладковатый привкус во рту возникает спонтанно, независимо от приема пищи, то это может указывать на развивающийся сахарный диабет. Кроме данного симптома, дополнительно беспокоит сухость во рту, интенсивная жажда, повышение аппетита, увеличение суточного объема выделяемой мочи.
- Кетоацидоз. При ранее диагностированном сахарном диабете может развиться такое осложнение, как кетоацидоз. Кроме сладковатого привкуса во рту, это состояние сопровождается выраженным недомоганием, спутанным сознанием, вплоть до вхождения в состояние комы. После возникновения сладкого привкуса во рту, при кетоацидозе появляется характерный запах ацетона изо рта.
- Беременность. Если у женщины репродуктивного возраста, регулярно ведущие половую жизнь, возникает привкус сладкого во рту, то это может указывать на наступление беременности, так как для этого состояния характерны нетипичные вкусовые ощущение, а также нетипичные вкусовые предпочтения.
- Заболевания полости рта. При таких патологиях, как глубокий кариес, стоматит, гингивит, развивается хроническая кровоточивость десен, что приводит к появлению сладковатого привкуса во рту.
Менее распространенной причиной появления данного симптома, являются черепно-мозговые травмы, когда в травматический процесс были вовлечены ядра черепных нервов, роль которых в формировании вкусовых ощущений является ключевой. При данном виде травм человек перестает ощущать всю вкусовую палитру.
Появление привкуса кислого во рту после еды или других нетипичных привкусов не имеет существенных отличий у мужчин и женщин. Кроме того, нетипичный привкус во рту может сопровождаться неприятным запахом, что создает не только физический, но и в первую очередь психологический дискомфорт, негативно влияет на взаимодействие в социуме и межличностные отношения.
Клиника мало- и многоводия
При многоводии размер живота увеличивается. Из-за этого чаще возникают растяжки, усилен венозный рисунок на животе. Врач при осмотре с трудом прощупывает части плода, сердцебиение выслушивается нечетко. Плод легко меняет свое положение (неустойчивое положение плода). Женщина при выраженном многоводии может ощущать затруднение дыхания, тяжесть, учащение сердцебиения.
При многоводии часто наблюдается неправильное положение плода: поперечное или косое положение, либо тазовое предлежание. Чрезмерно свободное передвижение плода в большом количестве жидкости может приводить к обвитию пуповины вокруг шеи или туловища плода. Из-за сильного растяжения плодных оболочек чаще происходит преждевременное излитие околоплодных вод и преждевременные роды. Из-за сильного растяжения матки ухудшается ее сократительная активность, что может приводить к слабости родовой деятельности. В тяжелых случаях, когда вод очень много, из-за давления увеличенной матки на легкие и затруднения дыхания у матери может возникнуть гипоксия (недостаток кислорода в крови), что вызывает или утяжеляет гипоксию плода.
При маловодии размеры живота отстают от нормы. Может уменьшаться двигательная активность плода, так как малышу «тесно». Иногда движения плода могут причинять женщине боль.
При маловодии может возникнуть такое осложнение, как сдавление пуповины между плодом и стенками матки, что может повлечь за собой острую кислородную недостаточность и гибель плода. Так как при малом количестве вод плод сильнее зажат в матке и его движение затруднено, у новорожденного чаще бывает искривление позвоночника, проблемы с тазобедренными суставами, кривошея, косолапость. Если маловодие появляется уже во втором триместре беременности, часто происходит внутриутробная гибель плода.
Нижний полюс плодного пузыря при маловодии плоский и не может выполнять свою функцию гидравлического клина при родах, он напротив задерживает продвижении головки, поэтому возникает слабость родовой деятельности.
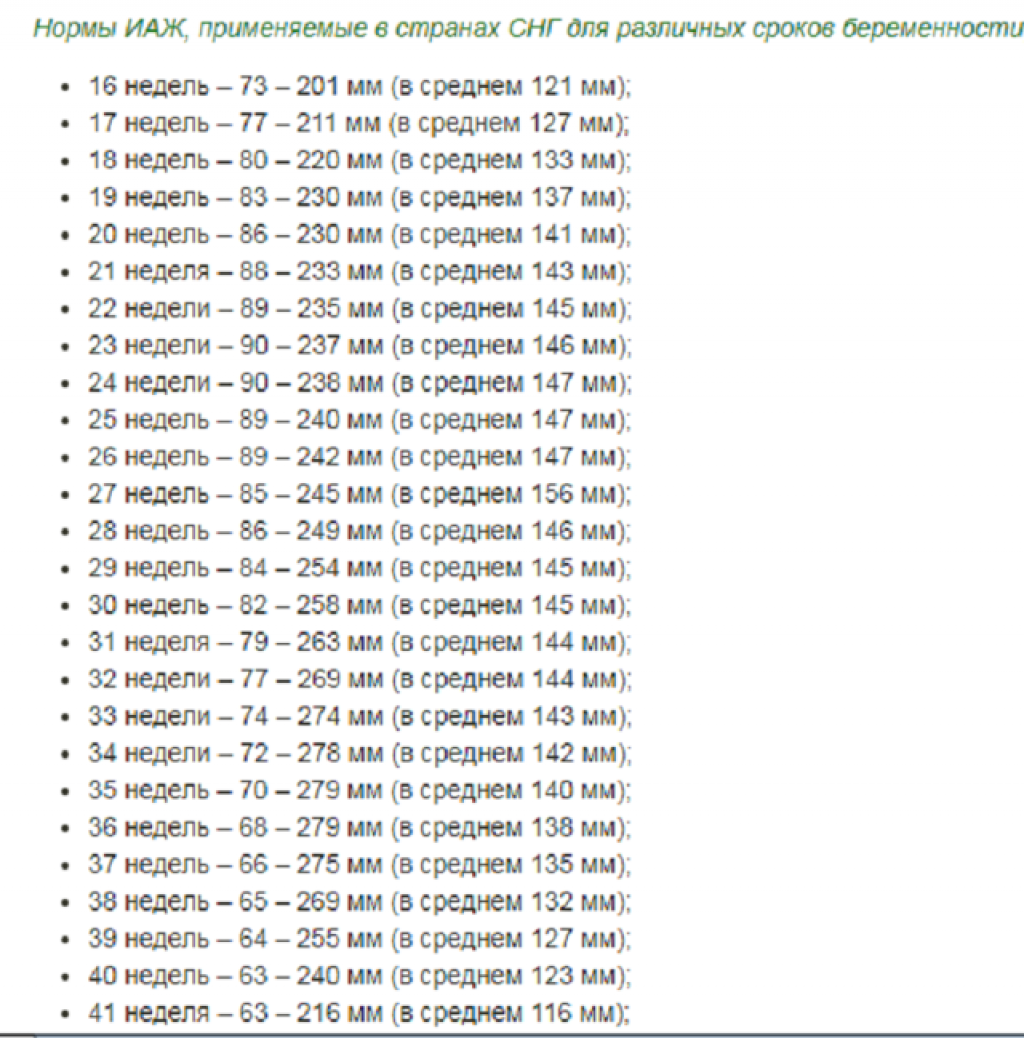
Обычно количество околоплодных вод определяется по УЗИ. По УЗИ определяются такие показатели как вертикальный карман (ВК) и индекс амниотической жидкости (ИАЖ). Вертикальный карман – это максимальный участок свободной жидкости между плодом и передней брюшной стенкой. В норме он составляет 5-8 см. ИАЖ это более точный показатель, он составляет сумму значений вертикальных карманов в четырех квадрантах матки (матка условно делится на 4 части, и в каждой измеряется максимальный вертикальный карман). Нормы этого индекса свои для каждого срока беременности (могут несколько отличаться на разных аппаратах). В среднем ИАЖ составляет в норме 5-24 см.
ВК и ИАЖ это не 100% методы диагностики много- и маловодия. Иногда возможны ошибки.
Так как и многоводие, и маловодие, могут быть признаками аномалий развития плода, по УЗИ особенно тщательно изучают анатомию плода. Если помимо «неправильного» количества вод выявляются еще какие-то признаки хромосомных аномалий, женщина направляется на кордоцентез – анализ крови из пуповины, в котором определяется генотип плода.
Отличия умеренного и выраженного маловодия
Когда речь идет о маловодии, его подразделяют на два вида — умеренное и выраженное.
При выраженном маловодии длина вертикального кармана меньше или равна 2 сантиметрам, а при умеренном маловодии его длина равна 2-5 сантиметрам. Уровень околоплодных вод тоже может дать информацию о состоянии беременности женщины. При выраженном маловодии количество вод равняется 500 мл, а при умеренном — их количество больше.
При умеренном маловодии достаточно соблюдать правильную диету, не волноваться и соблюдать правильный режим дня. А при выраженном маловодии все гораздо серьезнее — беременную кладут в больницу, лечат ее медикаментами, мониторят ее состояние и состояние будущего новорожденного.