Что следует считать запором у грудного ребенка
Вполне объяснимо, что отсутствие стула у малыша вызывает беспокойство родителей, нередко становится причиной ненужного самолечения. С другой стороны, отсутствие элементарных знаний о должной частоте опорожнения кишечника у детей иногда приводит к задержке необходимого лечения и осложнениям. Поэтому для начала разберемся, что же такой запор.
Согласно общепринятому мнению, запором у малышей до трехмесячного возраста принято считать задержку стула на 2-3 дня. Если трудности при дефекации, сохраняющиеся на протяжении двух и более недель, говорят о хроническом запоре.2,3. При этом частота стула уменьшается (в сравнении с индивидуальными особенностями3), кал становится плотным, фрагментированным, приобретает неприятный гнилостный запах.
Чтобы опорожнить кишечник, ребенок сильно и долго натуживается, его личико краснеет, ножки поджимаются к животу. Иногда содержимое прямой кишки настолько твердое, что ранит нежную слизистую и вызывает образование болезненных трещин. В этом случае кроха плачет, а на поверхности кала появляется полоска алой крови.
Запор нарушает общее состояние малыша. У него отмечаются боли и вздутие в живота, называемые в народе «коликами», он плохо ест, становится вялым и капризным.
Именно появление общих симптомов при запоре у новорожденного, находящегося на грудном вскармливании, служит ориентиром для постановки диагноза4. Если их нет, ребенок хорошо ест, не срыгивает, нормально прибавляет в весе, состояние принято считать «псевдозапором», не требующим никакого вмешательства4.
ПРИМЕНЕНИЕ БИФИДУМБАКТЕРИНА
Бифидумбактерин в виде порошка также, как ампулы или флаконы, содержит в одном пакетике 5 доз. Давать его несложно, поэтому он считается одним из лучших вариантов для младенцев. Таблетки, к примеру, придется растолочь, а жидкость или порошок достаточно только добавить в питательную смесь, предварительно разбавив теплой водой.
Давать лекарство, купленное в ампулах или флаконах, специалисты рекомендуют с помощью ложечки. Порошок разводят в бутылочке. Применять лекарство нужно во время кормления или за полчаса до еды. Он полностью растворяется в жидкости, не имеет вкуса и запаха. Жидкость обладает приятным кисловатым вкусом.
Родителям важно помнить, что, как и любой другой препарат для новорожденных, Бифидумбактерин важно использовать только после консультации с педиатром. Он сможет определить точные дозы препарата для разного случая, а также посоветуют подходящую лекарственную форму и метод применения
Давать Бифидумбактерин без совета врача категорически не рекомендуется.
В некоторых случаях специалисты назначают данное средство просто для профилактики, вреда от него не будет. Главное, применять его строго по инструкции специалиста.
Методы лечения лямблиоза
Лечение лямблиоза состоит из нескольких этапов:
Подготовительный этап
Цель подготовительного этапа – создать в организме среду, неблагоприятную для размножения лямблий, устранить эндотоксикоз (вывести токсины из организма), повысить защитные силы организма, механически удалить максимальное количество лямблий. На этом этапе используются желчегонные препараты, специальная диета (исключается пища со значительным содержанием углеводов), различные методы очистки кишечника.
Медикаментозное лечение
Данный этап предполагает приём противопаразитарных препаратов.
Восстановительный этап
Цель этапа – восстановить микрофлору кишечника, повысить иммунитет, создать условия, препятствующие размножению лямблий (так как возможны рецидивы, если в кишечнике осталось значимое количество жизнеспособных лямблий). На этом этапе также огромное значение имеет диета в сочетании с правильным режимом питания.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Лечение неприятного запаха
Надо понимать – саму озостомию обычно не лечат, так как она является только следствием, а не причиной. Чтобы дыхание вновь стало свежим, надо вылечить болезнь, которая его спровоцировала. Поэтому в любом случае стоит идти ко врачу – только он способен решить, что нужно делать. Вы же как родитель можете проанализировать рацион малыша, начать контролировать количество потребляемой им жидкости. И не забывайте следить за влажностью воздуха: если нет возможности приобрести специальный прибор, можете просто расставить по комнате емкости с водой. Она будет испаряться и насыщать атмосферу влагой.
Обратите особое внимание на ацетоновый запах. Если вы чувствуете именно его, не дожидайтесь записи на прием к педиатру или стоматологу, а сразу вызывайте скорую помощь
Есть вероятность, что начался ацетонемический синдром, но не нужно паниковать и ставить диагнозы самостоятельно. Вы можете напугать кроху и вызвать у него большой стресс.
Почему у ребенка стало постоянно плохо пахнуть изо рта: определяем причину по характеру запаха
Конечно, без профессиональной диагностики у врача будет нельзя точно определить болезнь. Но родитель может попытаться предположить, чем страдает малыш. Для начала подумайте, на что похоже его дыхание, наверняка он сравним с каким-либо другим веществом.
Ацетоновый (уксусный, аромат растворителя)
Халитоз обычно сопровождается повышением температуры, что является тревожным сигналом. Есть несколько вариантов диагнозов:
- ацетонемический синдром (концентрация кетоновых тел в кровяной плазме);
- почечные заболевания;
- сбои в работе поджелудочной;
- гельминтоз (заражение глистами);
- дисбактериоз;
- сахарный диабет.
Факторы риска, влияющие на свежесть дыхания
Начнем с того, что обозначим причины, которые негативно влияют на здоровое дыхание. При этом заметим, что дисбаланс микрофлоры может возникать даже у здоровых детей. Это происходит по ряду причин:
- несоблюдение правил гигиены, как мы уже обозначили ранее;
- сухость во рту из-за недостаточного количества слюны;
- недостаточное потребление воды и жидкости;
- дыхание ртом, по привычке или вследствие заложенности носа;
- инфекции полости рта (невылеченный кариес, воспаление десен и т.д.);
- употребление продуктов с острым запахом (чеснок, лук) или провоцирующих брожение (бобовые, виноград);
- прием лекарственных препаратов;
- гормональный дисбаланс;
- курение (актуально для подростков).
Таким образом, в большинстве случаев причиной несвежего дыхания являются проблемы в полости рта, инфекции и неправильное питание.
Причины и виды
Запор у ребенка может быть одним из проявлений заболеваний, не связанных непосредственно с патологией желудочно-кишечного тракта (таких как рахит, гипотиреоз).
Однако в подавляющем большинстве случаев запор обусловлен проблемами с самим кишечником.
В процессе пищеварения стенки кишечника волнообразно сокращаются, проталкивая содержимое к выходному отверстию, — это явление называют перистальтикой или моторикой кишечника.
Возможны два основных варианта нарушения моторики кишечника:
Если стул ребенка очень редкий, сопровождается вздутием живота, при опорожнении кишечника объем каловых масс большой (как у взрослого) — можно предположить, что у него так называемый атонический запор. Атоническими называются запоры, связанные с недостаточной сократительной активностью кишечника. При этом у ребенка может долго отсутствовать позыв на дефекацию. Принудительные меры (длительное высаживание на горшок) обычно лишь усугубляют ситуацию и закрепляют негативное отношение ребенка к происходящему.
Плотный стул, состоящий из твердых гладких катышков (так называемый «овечий кал»), боли в животе, а порой и боли при дефекации свидетельствуют, как правило, о спастическом запоре. Спастические запоры у детей возникают вследствие спазмов (повышенной сократительной активности) кишечника.
В некоторых случаях стул выделяется в виде ленты или тонкой струйкой. В подобной ситуации ребенка следует проконсультировать у хирурга для исключения органической патологии прямой кишки (сужения, новообразования).
Необходимо ли лечение
Сам кислый запах – еще не показатель отклонения от нормы. А вот ряд сопутствующих ему симптомов должен насторожить родителей.
Когда следует вызвать скорую помощь
Срочное обращение за помощью необходимо в следующих случаях:
- если стул бесцветный или имеет черный, а также малиновый оттенок;
- в массе присутствуют слизь и прожилки крови;
- стул жидкий, ребенок испражняется более 12 раз в сутки.
Любое отклонение от нормы, сопровождаемое рвотой, повышенной температурой, плачем младенца требует медицинского вмешательства. Но самостоятельно назначать лечение нельзя – это может вызвать угрозу для жизни ребенка.
Пищеварение грудного ребенка
Новорожденный постоянно находится в состоянии адаптации к новым условиям жизни. Его органы и системы продолжают развиваться, совершенствуются и физиологические механизмы дефекации.
У взрослого человека удержание кала в прямой кишке обеспечивают непроизвольные и произвольные, то есть подвластные воле, сокращения ее мышц – сфинктеров.
Позыв к дефекации возникает при соприкосновении кала с нижними отделами кишки. Взрослый человек способен сдержать позыв, а новорожденный ребенок – нет.
Молоко попадает в желудок и запускает желудочно-кишечный рефлекс, порождающий волну перистальтики во всем желудочно-кишечном тракте. Кал опускается в прямую кишку и вызывает позыв к дефекации. Не осознавая, что условия для дефекации, мягко сказать, не подходящие, кроха поджимает ножки и натуживается. Опорожнение кишечника освобождает место для новой порции еды.
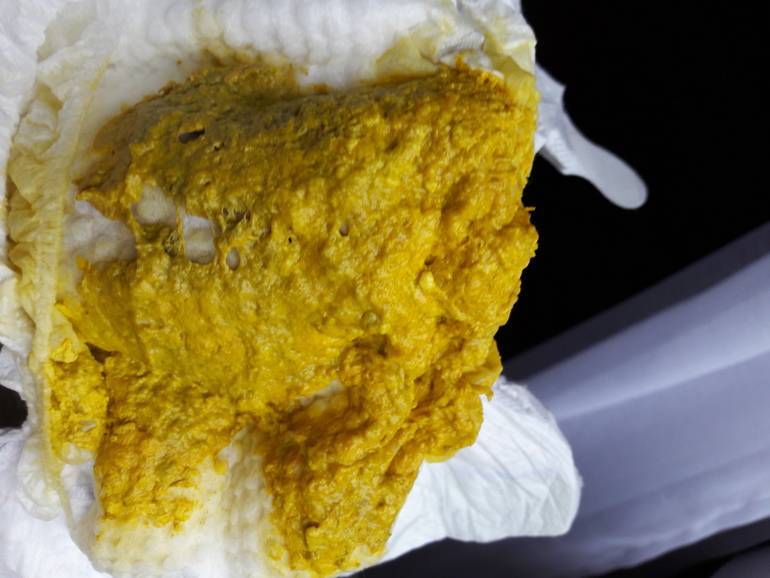
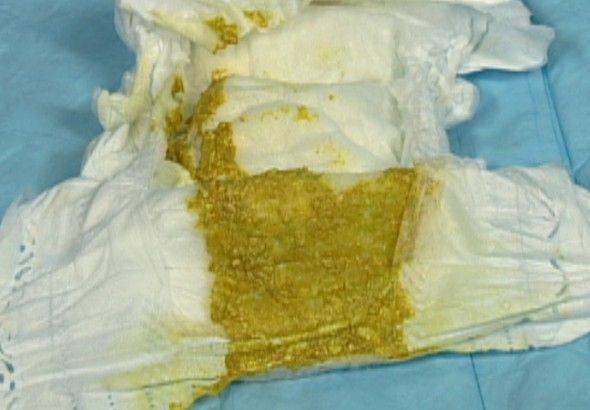
Частота стула у новорожденного часто совпадает с частотой кормлений, но может быть и два раза сутки3. Кал при этом имеет желтый или желто-коричневый цвет, иногда с зеленоватым оттенком, кашицеобразную консистенцию с примесью пены и включений, напоминающих творог, и запах кислого молока.
Начиная примерно с 2 месяцев, частота стула начинает постепенно уменьшаться. К моменту введения прикорма (к 4-6 месяцам) большинство грудничков опорожняют кишечник 2 раза в сутки, а некоторые – и раз в 2 дня3. Кал уплотняется и приобретает колбасовидную форму – таким он должен быть у всех маленьких детей.
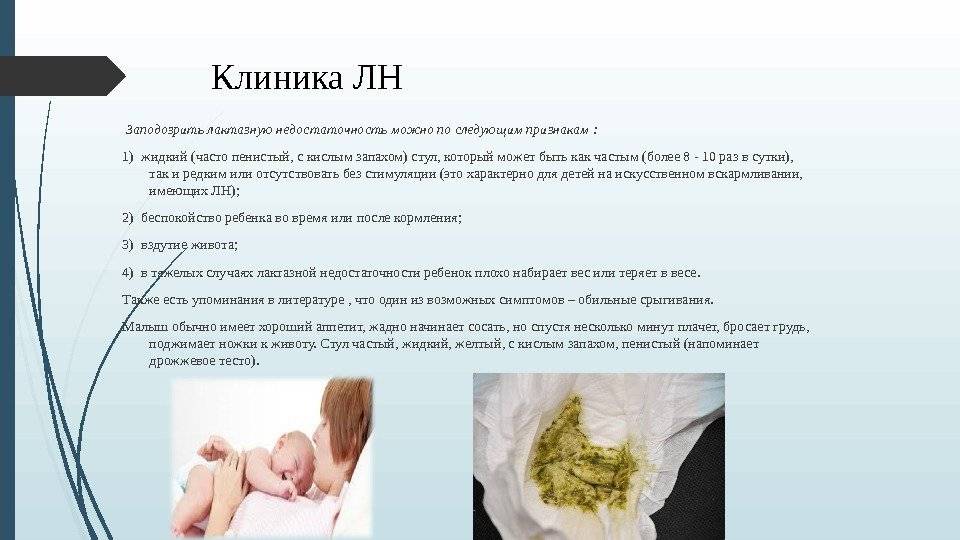
Лактазная недостаточность
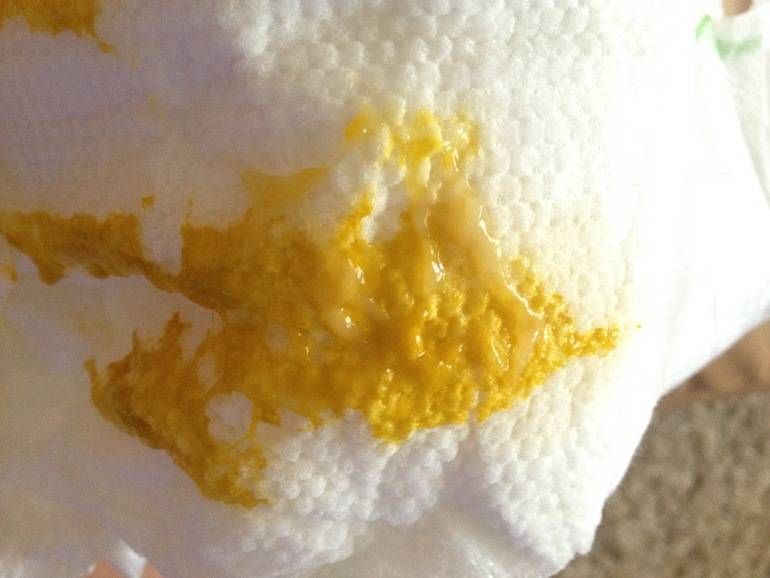
Если у ребенка частый водянистый пенистый стул с кислым запахом, у него можно заподозрить непереносимость лактозы. Лактоза — это молочный сахар, составляющий около 99% всех углеводов любого молока, в том числе и женского. За расщепление лактозы отвечает специальный фермент — лактаза. Если по каким-то причинам активность этого фермента снижена (так называемая лактазная недостаточность), избыток непереваренной лактозы ведет к появлению поноса.
Самым простым и доступным исследованием при подозрении на непереносимость лактозы является определение количества углеводов в стуле.
Для правильного лечения необходим выяснить причину непереносимости, обязательно посоветовавшись с детским гастроэнтерологом и, возможно, аллергологом. Если ребенок получал грудное молоко, его не лишают этого полезного продукта. Как правило, рекомендуется сцедить около 1/4-1/3 объема одного кормления и в сцеженное молоко добавить препарат лактазу (фермент, расщепляющий лактозу). В начале кормления ребенку следует дать сцеженное молоко с лактазой, а затем докормить из груди. Дозировка фермента подбирается врачом индивидуально.
Если же ребенок находится на искусственном или смешанном вскармливании, то адаптированная молочная смесь либо заменяется низколактозной или безлактозной (о подборе лечебной смеси также лучше проконсультироваться с врачом), либо препарат лактазы добавляется в обычную молочную смесь и инкубируется некоторое время перед кормлением.
По мере взросления, у большинства детей активность фермента лактазы увеличивается, и симптомы непереносимости лактозы полностью исчезают.
Как отличить нормальный запах от проблемного?
Если неприятный симптом возникает исключительно в утренние часы и проходит после чистки зубов, то мы говорим о физиологической норме. Если несвежее дыхание наблюдается после гигиенических процедур и приобретает затяжной характер, то данное отклонение требует самого пристального внимания со стороны родителей.
Кроме того, стоит отметить, что вышеперечисленные факторы риска можно устранить. Однако, если гигиена соблюдается, исключены респираторные инфекции и специфические продукты, а неприятный симптом сохраняется длительное время, – это веское основание для обращения к врачу.
В данном случае измененное дыхание может сигнализировать о вполне конкретных заболеваниях. Каких именно, рассмотрим далее…
КАК давать БИФИДУМБАКТЕРИН младенцу?
Выбирая лекарственную форму Бифидумбактерина для младенцев, нужно знать, как именно применять препарат. В инструкции указано, что разовую дозировку нужно развести в 5 мл жидкости. Однако если малыш отказывается много пить, желательно разводить лекарство в меньшем количестве воды, молока или питательной смеси.
Пакетик с порошком разрезают и высыпают содержимое в бутылочку. После этого средство разводят нужным количеством жидкости и дают выпить.
Препарат можно также давать в чайной ложечке с теплой водой. Это нужно делать примерно за полчаса до еды или через час после. Однако прием препарата во время кормления считается более простым вариантом. Главное, чтобы желудок ребенка не был переполнен, и он получил необходимое количество лекарственного средства.
Продолжительность курса лечения назначается индивидуально и зависит от особенностей заболевания и состояния малыша. Детям до 6 месяца, как правило, назначают по 1 пакетику с порошком три раза в день. Обычный курс приема рассчитан на 21 день. Его можно повторить спустя месяц перерыва.
Профилактические рекомендации
В заключение нашего обзора хотелось бы обратить внимание родителей на корректировку детского рациона. Наши рекомендации по питанию заключаются в следующем:
- Напомним о том, что «плохие» бактерии любят сладкую среду, поэтому имеет смысл ограничить употребление сладостей промышленного производства и сахара.
- В качестве десерта ребенку можно предложить натуральные конфеты из сухофруктов и орехов, а также свежие фрукты.
- Газированные напитки замените на чистую воду или травяной чай из ромашки и мяты.
- Для создания полезной микрофлоры в кишечнике ребенку следует употреблять больше «живых» кисломолочных продуктов: творог, кефир, йогурты.
Родителям необходимо понимать, что данная деликатная проблема требует квалифицированного подхода, так как со временем она может привести не только к проблемам на физиологическом уровне, но и стать причиной социальной изоляции ребенка.
ПОЛЬЗА БИФИДУМБАКТЕРИНА
В состав Бифидумбактерина включены сухие бифидобактерии и лактоза, которые позволяют справиться с патогенными микроорганизмами, провоцирующими инфекцию. Таким образом, попадая в организм, полезные составляющие препарата стабилизируют работу кишечника. Лактоза способствует ускорению разрастания бифидобактерий в кишечнике.
Не стоит тревожиться о том, не навредит ли Бифидумбактерин младенцу. Если давать препарат по инструкции, он принесет только пользу. Врачи сами рекомендуют его при сильных расстройствах желудочно-кишечного тракта и дисбактериозе. Кроме того, его назначают для профилактики рахита и в случае анемии или диатеза.
После курса препарата у малыша налаживается стул, снижается количество газов в кишечнике, проходит вздутие и колики. Но для этого средство нужно давать регулярно. Более того, особенно эффективно оно будет в комплексе с другими. Заботливые родители могут даже совмещать несколько полезных препаратов для нормализации микрофлоры.
Кал младенца
Уже с первых часов появления на свет у малыша начинается процесс дефекации. Первородные каловые массы называются меконием. Они имеют вязкую консистенцию темно-зеленого цвета.
Пока пищеварительная система адаптируется к новым условиям, испражнения имеют неоднородный характер: включают в себя примеси слизи и зеленоватые вкрапления, при этом они не пахнут и быстро отстирываются с пеленок.

Через неделю после родов масса начинает менять цвет, и у нее появляется запах. Насколько он будет нормальным у ребенка, зависит от рациона матери или качества искусственного питания.
В норме испражнения у малыша приобретают горчичный или коричневатый оттенок. Пигментируется кал желчными кислотами, поступающими в момент пищеварения в желудок.
Колики у новорожденных
С первых месяцев жизни младенца вредные микроорганизмы поселяются, как правило, в ЖКТ, из-за чего страдает пищеварение. При скоплении большого количества газов в животике появляются колики. Малышу это очень неприятно, так что он начинает часто плакать, срыгивать и отказываться от еды.
Для укрепления ЖКТ новорожденному и следует давать средства с полезными бифидобактериями. Со временем в его организме сама появится полезная микрофлора, однако без этих препаратов процесс может затянуться и причинять младенцу значительные неудобства, особенно если он находится на искусственном вскармливании, недоношен или имеет маленький вес. В этом случае ребенок может страдать от дисбактериоза даже больше одного года, пока не образуется нормальная микрофлора.
Симптомы диспепсии
Симптомы диспепсии могут проявляться по-разному, что зависит от конкретного вида расстройства, однако существуют признаки, которые одновременно характерны для всех видов заболевания.
Диспепсия, которая вызвана недостатком пищеварительного фермента, имеет следующие признаки:
- тошнота;
- неприятный привкус во рту;
- переливание и урчание в животе, недомогание, слабость;
Иногда пациенты испытывают головные боли и бессонницу. В кале часто содержится большое количество пищи, которая плохо переварена.
Функциональная диспепсия проявляется такими неприятными симптомами как боль, дискомфорт в области поджелудочной железы после принятия пищи, сопровождающийся тяжестью, переполнением, ранним насыщением.
Бродильная диспепсия. Основными симптомами бродильной диспепсии являются вздутие кишечника с выделением большого количества газов, частый жидкий пенистый стул с кислым запахом. Боли в животе терпимые или отсутствуют. Весьма типичным признаком бродильной диспепсии является характер испражнений. Они слабо окрашены, содержат мало пузырьков газа, большое количество крахмальных зёрен, клетчатки, йодофильных микробов и органических кислот.
Гнилостная диспепсия во многом напоминает интоксикацию: больной ощущает слабость и общее недомогание, чувствует тошноту и сильную головную боль. Кал темный и жидкий, имеет неприятный и довольно резкий запах, стул при этом учащенный.
Жировая диспепсия, в отличие от других видов диспепсии, не характеризуется частым поносам. Пациенты, страдающие жировой диспепсией, испытывают чувство переполнения и тяжести в животе, жалуются на метеоризм и отрыжку, а также сильные боли, которые начинаются через полчаса после приема пищи. Кал имеет белесый цвет и жирный блеск: это остатки жира, который не успевает перевариться. Стул при этом обильный.
Диспепсия у маленьких детей проявляется в срыгивании и вздутии живота. Стул частый, более шести раз за сутки, кал имеет зеленый цвет, попадаются белесые хлопья. Ребенок при этом капризничает, плохо спит и ест.
Как помочь ребенку
Прежде чем задуматься о мерах помощи новорожденному малышу, необходимо определиться с причиной появления кислого запаха. Для этого посещают медицинского специалиста с целью обследования пищеварительной системы грудничка. Если причиной послужило несоблюдение техники грудного вскармливания, то длительность кормления увеличивается до 30-35 минут.
Кроме того, женщине важно пересмотреть свою диету. Из рациона исключаются продукты, богатые углеводами и сахарами
К таким продуктам относятся все виды кондитерских изделий, газированная сладкая вода, сдобная выпечка.

Если причиной кислого запаха послужил дисбактериоз, то малышу назначают курс лечения препаратами, содержащими полезные микроорганизмы. Для стимуляции роста и размножения этих бактерий, в курс терапии включают так называемые пребиотики, являющиеся питательной средой для бифидум и лактобактерий.
При наличии инфекционно-воспалительного процесса в организме новорождённого ему потребуется специализированное лечение, включающее прием противовоспалительных, антибактериальных и антигистаминных лекарственных средств. Подобные состояния лечатся в условиях стационара под наблюдением медицинского специалиста.
Коррекция наследственных заболеваний обмена веществ осуществляется с учётом характера этих нарушений, степени тяжести патологического процесса, а также индивидуальных особенностей детского организма.
Своевременный подход к устранению данной проблемы гарантирует возвращение к нормальным условиям жизни и питания новорожденного малыша. Во избежание развития негативных последствий, родителям нельзя прибегать к самостоятельной коррекции функциональных нарушений пищеварительной системы новорожденного.
Подписывайтесь на нашу группу Вконтакте
Причины
Понос со слизью – это симптом, появление которого указывает на поражение пищеварительной системы. Избыточное отделение слизи характерно для заболеваний толстого кишечника – колитов. Это связано с тем, что в стенке толстой кишки гораздо больше бокаловидных клеток, которые отвечают за выработку слизистого секрета1.
Причины возникновения поноса со слизью у ребенка можно разделить на инфекционные и неинфекционные2.
Инфекционные причины
Кишечные инфекции длятся 1-3 недели2. К инфекционным факторам относятся вирусы, бактерии и патологические грибки, которые поражают слизистую кишечника и вызывают понос2. Также нередко слизистый понос — это проявление активной деятельности паразитов в кишечнике2. Помимо механического травмирования кишечной стенки, глисты могут оказывать токсическое действие на организм веществами, которые они выделяют. Паразиты способны провоцировать аллергию и поддерживать постоянное воспаление в органах ЖКТ9.
В зависимости от механизма развития выделяют следующие виды диареи:
- Секреторную. В основе диареи секреторного происхождения лежит энтерит – поражение стенки тонкой кишки, в первую очередь вирусного происхождения. При такой патологии кал становится жидким, водянистым14.
- Инвазивную диарею. Инвазивная связана с поражением толстого кишечника патогенными бактериями – например, сальмонеллами, шигеллами или эшерихиями. Они проникают в стенку кишечника и вызывают активное воспаление – колит, который проявляется появлением поноса со слизью14
Именно толстый кишечник в норме обеспечивает формирование каловых масс, поэтому нарушение его функции приводит к появлению жидкого стула с обильным содержанием слизи1.
Неинфекционные причины
Неинфекционные диареи длятся более 3 месяцев и становятся хроническими2.
Слизистый понос у ребенка нередко возникает в результате аллергической реакции2,11. У детей раннего возраста главные пищевые аллергены – это белки коровьего и козьего молока. Перечень аллергенов расширяется по мере введения новых блюд, у школьников и подростков уже нередко наблюдается аллергия на яйца и глютеносодержащие продукты10. Спровоцировать появление пищевой аллергии может несбалансированное питание, частые или, наоборот, слишком редкие приемы пищи11.
Жидкий, необильный кал с примесью слизи и крови наблюдается в следующих случаях2:
- Язвенный колит – заболевание, при котором происходит активное поражение слизистого и подслизистого слоя толстого кишечника с формированием язв. В его основе лежит нарушение иммунного ответа организма, которое приводит к возникновению хронического воспаления16.
- Болезнь Крона – это патология с длительным течением, протекающая с обострениями. В отличие от язвенного колита, при данном заболевании могут поражаться все отделы пищеварительной системы. У детей и подростков заболевание начинается с толстого кишечника. При этом хроническое воспаление затрагивает все слои стенки кишечника16,17.
- Ювенильный полипоз — образование множественных полипов в тонкой и толстой кишке, в которых активно работают эпителиальные железы, вырабатывающие слизь5.
Синдром раздраженного кишечника
Еще одна причина диареи у детей и подростков — синдром раздраженного кишечника. Он развивается из-за функционального нарушения функции пищеварительной системы. При этом ребенка обычно наблюдается слизистый понос с частичками непереваренной пищи1.
В большинстве случаев симптомы появляются утром, сразу после завтрака – например, на пути в школу. Такое явление получило название «синдрома утреннего натиска». При этом у подростка сначала отходит оформленный стул, затем каловые массы становятся кашицеобразными либо выделяется жидкий кал. После опорожнения кишечника ребенок чувствует себя хорошо и, как правило, в течение дня понос не повторяется1.
Антибиотик-ассоциированная диарея у детей
Отдельно принято выделять антибиотик-ассоциированную диарею – нарушение стула, возникающее на фоне приема противомикробных препаратов или спустя несколько месяцев после курса лечения2. На фоне использования препаратов нарушается состав микрофлоры кишечника – развивается дисбактериоз. На его фоне активно размножаются клостридии, и развивается псевдомембранозный колит. Из-за этого у ребенка появляется мучительная многократная диарея с выделением слизи или крови6,15.
Пищеварительная система
Пищеварительная система развивается вместе с организмом. С одной стороны, она растет, созревает, учится переваривать новые виды пищи. С другой стороны, она должна не только расти, но и своей работой обеспечивать питание клеток и тканей строительными веществами и энергией, а также выводить отработанные продукты. Есть еще множество функций, на которые пищеварительная система влияет опосредованно.
Причин для «несварения желудка» у ребёнка может быть множество
Но важно помнить, что основные процессы переваривания пищи происходят в тонком кишечнике при участии поджелудочной железы. Именно она выделяет необходимые ферменты, которые расщепляют пищу на составные части2
Когда по разным причинам пищеварительных ферментов недостаточно, пища может перевариваться не полностью, что часто приводит к появлению симптомов «несварения».
Что может приводить к «несварению желудка» у ребёнка?2
- переедание, резкое увеличение нагрузки на фоне благоприятного общего состояния;
- нарушение диеты при явных ограничениях на какие-либо продукты;
- новые продукты, которые ребёнок попробовал в первый раз;
- кишечные инфекции, отравления, их последствия;
- применение антибиотиков, других препаратов;
- врожденные особенности, аллергии, непереносимость определенных продуктов;
- стрессы и эмоциональные перегрузки.
Сколько причин, столь же много существует и проявлений нарушения пищеварения.
Основные симптомы «несварения желудка» у ребёнка:2
- тяжесть в животе;
- дискомфорт после еды;
- вздутие;
- метеоризм.
Если процессы пищеварения нарушены длительно, это может проявляться еще и диареей и даже потерей веса из-за нехватки питательных веществ.
Почему для детей и взрослых так опасен дисбактериоз кишечника?
Полезная кишечная микрофлора выполняет ряд критически важных для организма функций, поэтому любые нарушения баланса оборачиваются негативными последствиями для здоровья.
Какую «работу» выполняет полезная микрофлора?
- Защищает слизистую оболочку кишечника от болезнетворных бактерий и вирусов, препятствует проникновению паразитов, не дает токсинам и аллергенам оказывать вредоносное воздействие.
- Участвует в пищеварительном процессе, помогает перевариванию и усвоению пищи
- Участвует в синтезе жизненно важных веществ, необходимых для обменных процессов. В их число входят ферменты, аминокислоты и витамины. Например, кишечная палочка вырабатывает 9 видов витаминов. Также благодаря микроорганизмам образуются вещества, обеспечивающие правильную моторику кишечника и защищающие организм от раковых новообразований.
- Нейтрализует яды (поступившие с пищей и образовавшиеся внутри организма). В их числе – нитраты, токсичные продукты обмена белков (индол, скатол, фенол).
- Защищает слизистую от воспалительных процессов и дистрофии (истончения).
- Способствует более эффективному всасыванию кальция, железа, витаминов и других полезных веществ.
- Формирует местный иммунитет слизистой кишечника, влияет на состояние общего иммунитета человека.
Полезная микрофлора участвует в таком количестве жизненно важных процессов, что любые проблемы и нарушения, в числе которых дисбактериоз кишечника, вызывают неприятные симптомы и требуют лечения.
Кишечные инфекции
Кишечные инфекции довольно часты у детей грудного возраста. Даже самым аккуратным и чистоплотным родителям не всегда удается избежать развития у малыша кишечной инфекции. Дело в том, что защитные функции кишечника (кислотность желудочного сока, местные иммунные факторы) у грудных детей еще не сформированы окончательно, и часть возбудителей, не опасных для взрослых, может вызвать серьезные нарушения у грудного ребенка.
Как правило, инфекция начинается внезапно — с болей в животе (ребенок плачет, сучит ножками) и поноса (иногда с включениями слизи, зелени, крови и других примесей). Кишечные инфекции могут сопровождаться подъемом температуры, однако это происходит не всегда. При появлении каких-либо из описанных симптомов обязательно вызовите врача, а до его прихода постарайтесь облегчить состояние ребенка следующими мероприятиями:
С жидким стулом ребенок теряет много воды и солей, и у него может развиться обезвоживание. Чтобы этого не произошло, малыша надо поить одним из солевых растворов — например оралитом, регидроном. Препарат энтеродез, помимо солей, содержит еще и активированный уголь, адсорбирующий токсины из кишечника. Один из этих препаратов следует постоянно держать в домашней аптечке
Очень важно полностью возместить ребенку тот объем жидкости который он теряет со стулом и рвотой (желательно этот объем измерить). Если малыш не пьет из бутылочки, жидкость можно давать из ложечки или даже из пипетки — маленькие порции жидкости не так сильно провоцируют рвоту, как большие
Обычной кипяченой водой поить ребенка нежелательно, поскольку с кишечным содержимым теряется много солей — если давать жидкость без солей, этот дефицит будет усугубляться.
Помимо растворов для восполнения жидкости, ребенку можно дать адсорбенты (смекту, полифепан, энтеросгель) — препараты, поглощающие, подобно губке, токсины, содержащиеся в кишечнике. Но имейте в виду, что, поглощая токсины, эти препараты не уничтожают патогенные бактерии. В больших количествах они могут привести к запору.
Кормить ли ребенка в разгар кишечной инфекции? Да, кормить. Но объем питания за сутки следует снизить на 1/3-2/3 по сравнению с нормальным (в зависимости от того, какое максимальное количество пищи не приводит к рвоте). Если ребенок находится на грудном вскармливании, то продолжайте кормить его грудным молоком, искусственникам же в таких ситуациях лучше давать кисломолочные смеси. Кормите почаще, но мелкими порциями. В каждое кормление можно добавить 1/4 таблетки ферментного препарата Мезим-Форте. Вот, пожалуй, все меры, которые можно принять до прихода врача.
Ни в коем случае не давайте грудному ребенку антибиотики без назначения врача: некоторые из антибиотиков, часто используемые при кишечных инфекциях у взрослых, противопоказаны новорожденным (например левомицетин)
Большую осторожность следует соблюдать при использовании в грудном возрасте таких препаратов, как Имодиум и другие симптоматические средства, — непременно посоветуйтесь с врачом
Как защитить ребенка от кишечных инфекций?
В первую очередь следует обратить внимание на посуду из которой вы кормите ребенка. Она должна быть сухой
Некоторые мамы подолгу кипятят бутылочки, но затем оставляют в них часть влаги. Влага способствует размножению бактерий.
Во-вторых, не следует часто переливать питание из одной посуды в другую — чем реже вы это делаете, тем лучше. Именно поэтому к современным молокоотсосам сразу пристыковывается бутылочка для кормления.
Наконец, не стоит облизывать пустышки, ложки и другую детскую посуду. Микробы, содержащиеся в полости вашего рта, не всегда безопасны для ребенка (например, бактерия хеликобактер, вызывающая язвенную болезнь или микробы, вызывающие кариес). Болезнетворные бактерии передаются главным образом от человека к человеку, поэтому упавшую на пол пустышку лучше просто ополоснуть водой (на самый худой конец даже не мыть вообще), чем облизать.