Где можно сдать анализы и сколько они стоят
В государственных клиниках делают только самые простые анализы: общий анализ крови и мочи, анализ крови на сахар и ВИЧ. На другие исследования специалисты женских консультаций направляют беременных в частные лаборатории.
В клинике ADONIS в Киеве вы можете сдать сразу все анализы и быть уверенными в точности их результатов. У нас есть своя лаборатория, оснащенная современным европейским оборудованием.
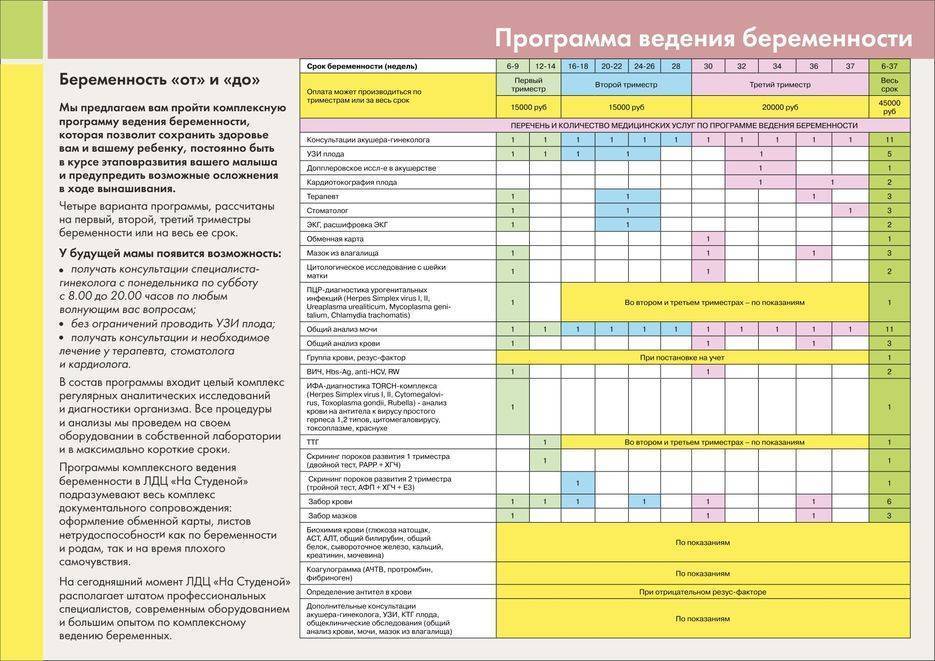
Проведение всех анализов, исследований и консультаций врачей, необходимых беременным, входит в комплексные пакеты «Ведение беременности» с 6, 20 и 28 недели. Ознакомиться с ценами вы можете в специальном разделе сайта.
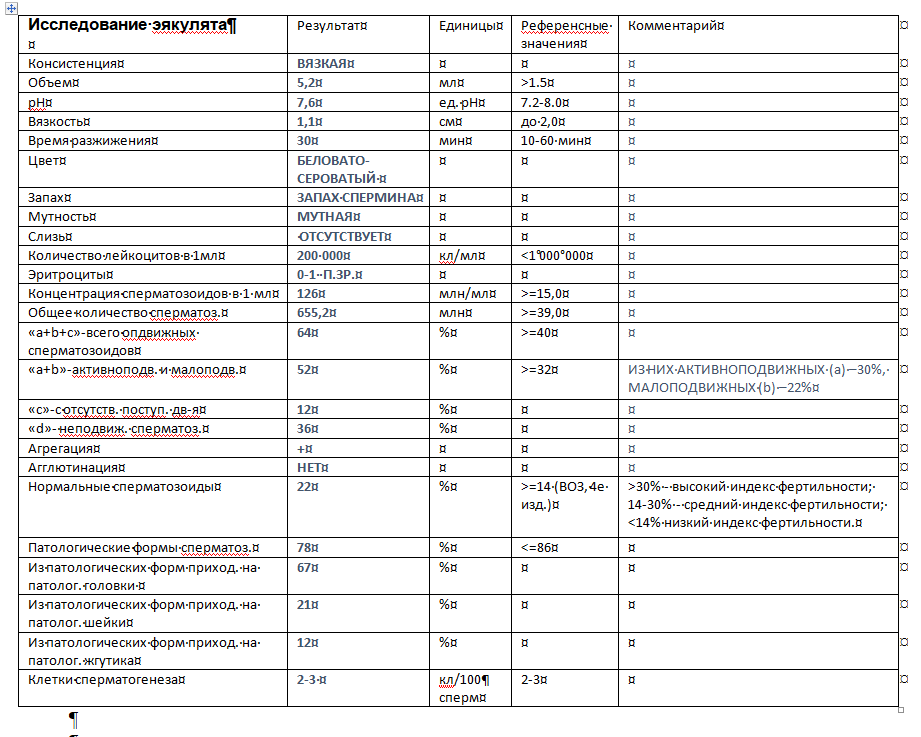
7. Спермограмма
Статистика показывает, что 50% случаев причиной бесплодия являются мужские проблемы. Планируя отцовство, нужно обязательно посетить андролога или уролога. Определение качественных и количественных характеристик спермы помогает выявить проблему, которая мешает нормальному планированию беременности.
Нормальные показатели спермограммы:
- концентрация сперматозоидов – количество в 1 мл спермы должно превышать 20 млн;
- подвижность сперматозоидов. Категория А – сперматозоиды с быстрой подвижностью и категория В сперматозоиды с медленной подвижностью – их должно быть не менее 25% каждого вида. В норме сперматозоиды категории А+В составляют более 50% от общего числа. Категория С – сперматозоиды с непоступательными движениями – подвижность практически отсутствует. Категория D – неподвижные сперматозоиды. Количество сперматозоидов категории С+D не должно превышать 50%;
- морфология сперматозоидов. В норме более 30% должны иметь нормальное строение;
- объем эякулята должен быть 2 мл и более;
- степень агрегации и аглютинации сперматозоидов. Агглютинация сперматозоидов – это склеивание сперматозоидов между собой, которое препятствует их поступательному движению. В норме быть не должно.
- наличие лейкоцитов и эритроцитов. Лейкоциты имеются всегда 3 – 4 в поле зрения. Эритроцитов не должно быть.
После сдачи анализов возможен один из следующих диагнозов:
- нормозооспермия – параметры в пределах нормы;
- олигозооспермия – снижение количества сперматозоидов;
- астенозооспермия – снижение подвижности сперматозоидов;
- тератозооспермия – увеличение измененных сперматозоидов;
- азоспермия – отсутствие сперматозоидов в эякуляте;
- аспермия – отсутствие эякулята;
- некрозооспермия – наличие погибших сперматозоидов.
Какие анализы сдать при планировании беременности, если есть проблемы
Есть ряд исследований и консультаций, которые показаны при наличии определенных проблем со здоровьем, чтобы вовремя их выявить, провести лечение и профилактические мероприятия, снижающие риск рождения больного малыша.
Врач, который ведет пару, может порекомендовать посещение генетика, как женщине, так и мужчине, если есть болезни или состояния, которые могут быть переданы по наследству. Это, например, синдром Дауна. Если у женщины были выкидыши, рождение мертвого ребенка, также нужна консультация генетика.
Если при предварительном обследовании обнаружились инфекции, тогда назначается лечение, после которого необходимы контрольные анализы. Только при отрицательном результате можно планировать беременность.
Дополнительные анализы на гормоны при планировании беременности показаны женщине, у которой нерегулярные менструации, есть проблемы с зачатием малыша, ранее проводились аборты или были выкидыши, есть сахарный диабет, проблемы надпочечников или щитовидной железы, имеется лишний вес, избыточное оволосение тела.
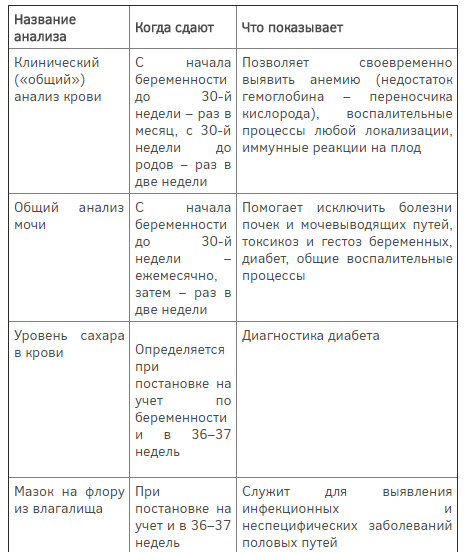
Что показывают результаты анализов во время беременности
Каждый анализ, который назначают женщине, несет свою смысловую нагрузку. Одним из наиболее важных на раннем сроке является анализ крови на ХГЧ, который позволяет подтвердить беременность и удостовериться, что она развивается нормально. Его проводят несколько раз для изучения показателя в динамике.
Уровень ХГЧ в крови, превышающий 25 мМЕ/мл, говорит о наличии беременности. При нормальном ее течении он должен увеличиваться в два раза каждые 48 часов. Отклонения от нормы в меньшую сторону могут быть вызваны некоторыми патологиями. В этом случае правильно расшифровать результаты может только врач.
На 8-9 неделе беременности делают анализ крови на выявление плацентарного глобулина (ПАПП-тест), а на 10-12 – на определение свободной субъединицы хорионического гонадотропина (b-ХГЧ). Эти анализы позволяют выявить риск хромосомных аномалий у плода (синдром Дауна, Эдвадрса и Патау). С этой же целью проводят и анализ на определение уровня альфа-протеина (АФП) и эстриола.
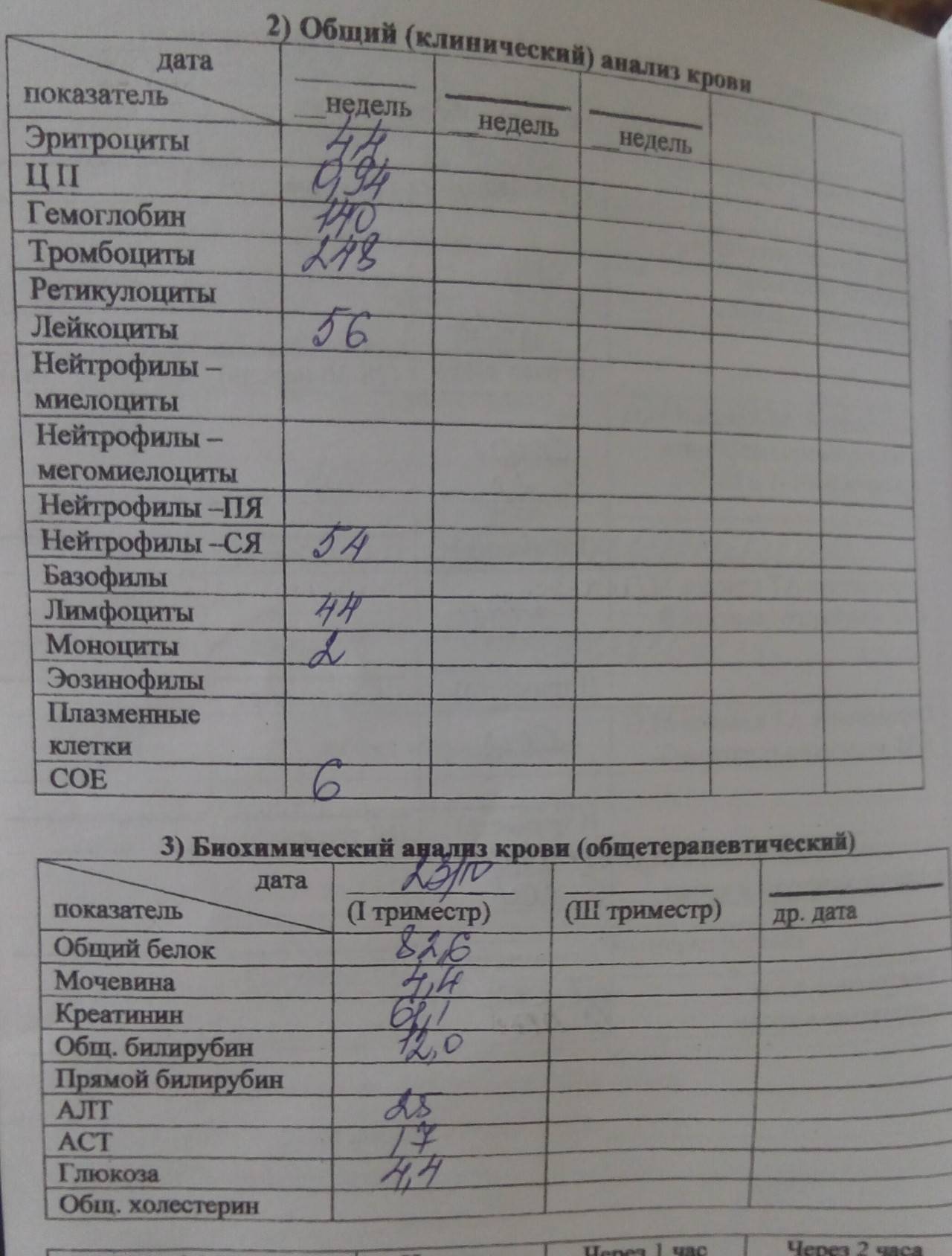
Также на протяжении всего периода беременности женщина регулярно сдает общие анализы крови и мочи, необходимые для постоянного контроля ее состояния и плода. Не менее важным является анализ крови на сахар, так иногда на фоне беременности может развиваться сахарный диабет.
Во время беременности женщина не только сдает много анализов, но и проходит ряд исследований и консультаций у врачей узких специальностей. Для чего проводится то или иное обследование, лучше уточнять у акушера-гинеколога, ведущего беременность.
Диагностические мероприятия
Для выявления больных животных ежегодно проводятся мероприятия по исследованию анализов крови. Для этого существуют два способа исследования:
- Реакция иммунодиффузии РИД. Анализ крови берется у животных, возраст которых превышает 6 месяцев. Забор крови следует осуществлять только через 15 дней после проведения проверки на туберкулез, а также за месяц до отела или после него. Положительная реакция анализа крови на РИД говорит о том, что данное животное является носителем вируса лейкоза.
- Гематологический способ. Принцип исследования заключается в подсчете лимфоцитов в крови. После взятия крови на анализ, необходимо провести исследование не позднее, чем через 36 часов. Если результаты анализа сомнительные, то повторное исследование нужно провести через 1 месяц. Даже если через месяц количество лимфоцитов в крови уменьшится, то это еще вовсе не говорит, что корова здорова. Причина снижения числа лимфоцитов может заключаться в переходе недуга в стадию ремиссии.
Часто оба способа исследования проводятся вместе, что позволяет поставить точный диагноз. Если гематологический способ показывает положительный результат, а РИД – отрицательный, то повторно проводится анализ через несколько месяцев. Корова считается больной и подлежит убою только в случае, если оба метода показывают положительный результат.
I I этап перинатального скрининга (16-18 недель)
На этом этапе вполне возможно проведение 3D или 4D УЗИ, которые дают возможность оценить все внешние аспекты малыша, а также в случае четырехмерной эхографии определить подвижность плода и его пол.
Биохимический компонент второго этапа представляет собой «тройной» тест, который предполагает выявление и измерение следующих белковых компонентов в крови будущей мамы:
- Свободные β субъединицы ХГЧ.
- Альфафетопротеин.
- Свободный эстрадиол.
АПФ (Альфа-фетопротеин) – специфический белок, который продуцируется непосредственно плодом и проникает в кровь матери через плаценту. Его повышенное содержание может говорить о дефектах нервной трубки плода и пороках других жизненно важных органов. Понижение АПФ может фиксироваться при хромосомных заболеваниях, таких как синдром Дауна.
Свободный эстрадиол – женский стероидный гормон, который в период беременности должен продуцироваться плацентой. Снижение уровня эстрадиола в крови женщины может свидетельствовать о нарушении развития плода.
Где можно сдать кровь на анализ уровня ХГЧ и сколько он стоит в среднем по России? Можно ли сдать бесплатно?
Анализ крови на ХГЧ делает любая крупная лаборатория, но конечно же лучше проходить тестирование в клинике, где можно сразу же получить консультацию гинеколога
Особенно это важно в случаях сомнительных результатов или при подозрении на патологии — замирание плода, внематочную беременность
Стоимость этого анализа зависит от клиники и от региона. В Москве этот анализ обойдется 470-545 руб., в Санкт-Петербурге в среднем 420-550 руб., в Екатеринбурге 285-380 руб., в Новосибирске 318-385 руб. Также придется заплатить за взятие анализа.
Бесплатное направление на анализ на ХГЧ могут дать в женской консультации, но не для подтверждения беременности, а для скрининга, и только после постановки на учет.
Как расшифровать анализ крови на ХГЧ? (таблица)
| Пациенты | ХГЧХГЧ, мЕд/мл, МЕ/л, мМЕ/мл* | ||
| Мужчины | – | 2,5 | |
| Женщины | Нет беременности | 5 | |
| 2-я неделя | 20 | 150 | |
| 3-4-я неделя | 50 | 300 | |
| 4-5-я неделя | 1500 | 5000 | |
| 5-6-я неделя | 10000 | 30000 | |
| 6-7-я неделя | 50 000 | 200 000 | |
| 7-8-я неделя | 40 000 | 200 000 | |
| 8-9-я неделя | 35 000 | 140 000 | |
| 9-10-я неделя | 32 500 | 130 000 | |
| 10-11-я неделя | 30 000 | 120 000 | |
| 11-12-я неделя | 27 500 | 110 000 | |
| 13-14-я неделя | 25 000 | 100 000 | |
| 15-16-я неделя | 20 000 | 80 000 | |
| 17-21-я неделя | 15 000 | 60 000 |
Приведенные нормы – ориентировочные. Как правило, на бланке лаборатории указан не только полученный результат, но и референсные значения.
Анализ на ХГЧ не предназначен для определения срока беременности: конкретные значения этого показателя очень индивидуальны, как можно видеть из таблицы. Сама таблица не предназначена для диагностики без участия врача. К тому же в различных литературных источниках данные о нормах ХГЧ разнятся.
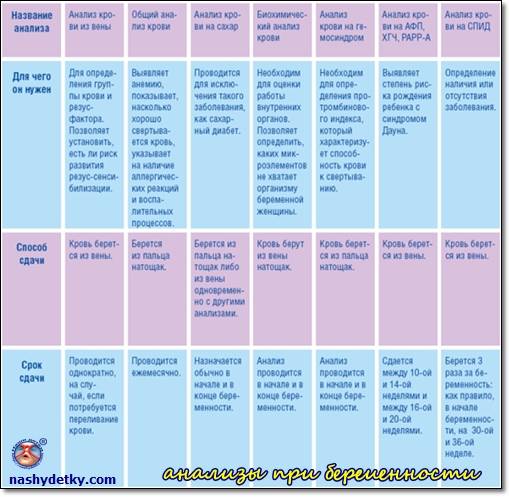
Анализы мужчине при планировании беременности
Нужно сдать в обязательном порядке, так как несмотря на то, что он не будет вынашивать ребенка, он дает ему половину генетического материала. А чтобы будущий отец не отлынивал, можно утешить его тем, что в большинстве случае анализы перед планированием беременности мужчине сдать бывает гораздо быстрее и проще, чем женщине. Сдача анализов при планировании беременности и консультация с врачом — это всего лишь один визит в клинику, пользу от которого сложно переоценить.
Будущему отцу понадобятся:
общий анализ крови;
общий анализ мочи;
анализ крови на RW;
анализ крови на резус-фактор и группу.
Если врач посчитает нужным, он может дополнительно исследовать кровь на инфекции, передающиеся половым путем, а также направить и на другие анализы в соответствии с анамнезом мужчины.
В случае, когда беременность не наступает более года при активных попытках, обязательно сдается спермограмма, призванная определить количество сперматозоидов в сперме и их активность. Возможно, по результатам этого анализа мужчине придется пройти лечение, чтобы повысить показатели.
Анализ на совместимость супругов входит в анализы при планировании беременности, если последняя не наступает более года и при этом исключены остальные причины ненаступления беременности (различные инфекции, новообразования в половых органах, плохая спермограмма и т. п.), так как несовместимость как таковая встречается крайне редко.
Источники
- Yang F., Yang W., Wang G., Liu Y., Jin J. Association of betatrophin amounts with 25-(OH)D levels in patients with gestational diabetes mellitus. // Medicine (Baltimore) – 2021 – Vol100 – N16 – p.e25646; PMID:33879746
- Paul P., Kanclerz K., Kubanek A., Renke J., Renke M. . // Med Pr – 2021 – Vol72 – N2 – p.173-184; PMID:33783441
- Agarwal S., Gupta HP., Prasad S., Verma PK., Khanam A., Khan FA. Effect of various hCG treatment protocols on luteal characteristics, plasma progesterone concentration, and pregnancy in normal cyclic Indian crossbred dairy cows. // Trop Anim Health Prod – 2021 – Vol53 – N2 – p.220; PMID:33751251
- Li P., Tang Y., Jiang Y., Li D. Analysis of clinical features of 231 cases with pernicious placenta previa: A retrospective cohort study. // Medicine (Baltimore) – 2021 – Vol100 – N11 – p.e25023; PMID:33725977
- Ghaemi MS., Tarca AL., Romero R., Stanley N., Fallahzadeh R., Tanada A., Culos A., Ando K., Han X., Blumenfeld YJ., Druzin ML., El-Sayed YY., Gibbs RS., Winn VD., Contrepois K., Ling XB., Wong RJ., Shaw GM., Stevenson DK., Gaudilliere B., Aghaeepour N., Angst MS. Proteomic signatures predict preeclampsia in individual cohorts but not across cohorts – implications for clinical biomarker studies. // J Matern Fetal Neonatal Med – 2021 – Vol – NNULL – p.1-8; PMID:33653202
- Fagevik Olsén M., Körnung P., Kallin S., Elden H., Kjellby Wendt G., Gutke A. Validation of self-administered tests for screening for chronic pregnancy-related pelvic girdle pain. // BMC Musculoskelet Disord – 2021 – Vol22 – N1 – p.237; PMID:33648489
- Husnurrizal H., Siregar TN., Gholib G., Panjaitan B., Armansyah T., Wahyuni S. Profiles of progesterone and bovine interferon-τ in repeat breeding and non-repeat breeding Aceh cows. // Vet World – 2021 – Vol14 – N1 – p.230-236; PMID:33642808
- Ghisu GP. . // Ther Umsch – 2021 – Vol78 – N2 – p.93-98; PMID:33615865
- Mahmoudieh M., Keleidari B., Shahabi S., Sayadi M., Melali H., Sheikhbahaei E., Mahdiye M., Mousavi SMR. Pregnancy Less Than 1 Year After the Bariatric Surgery: Is It Really Safe? // Obes Surg – 2021 – Vol31 – N5 – p.2211-2218; PMID:33604866
- Altınboğa O., Karakoç G., Eroğlu H., Akpınar F., Erol SA., Yakıştıran B., Tekin ÖM., Yucel A. Skin Color May Predict Intra-Abdominal Adhesions During Repeated Caesarean Section Deliveries. // Z Geburtshilfe Neonatol – 2021 – Vol225 – N1 – p.55-59; PMID:33601452
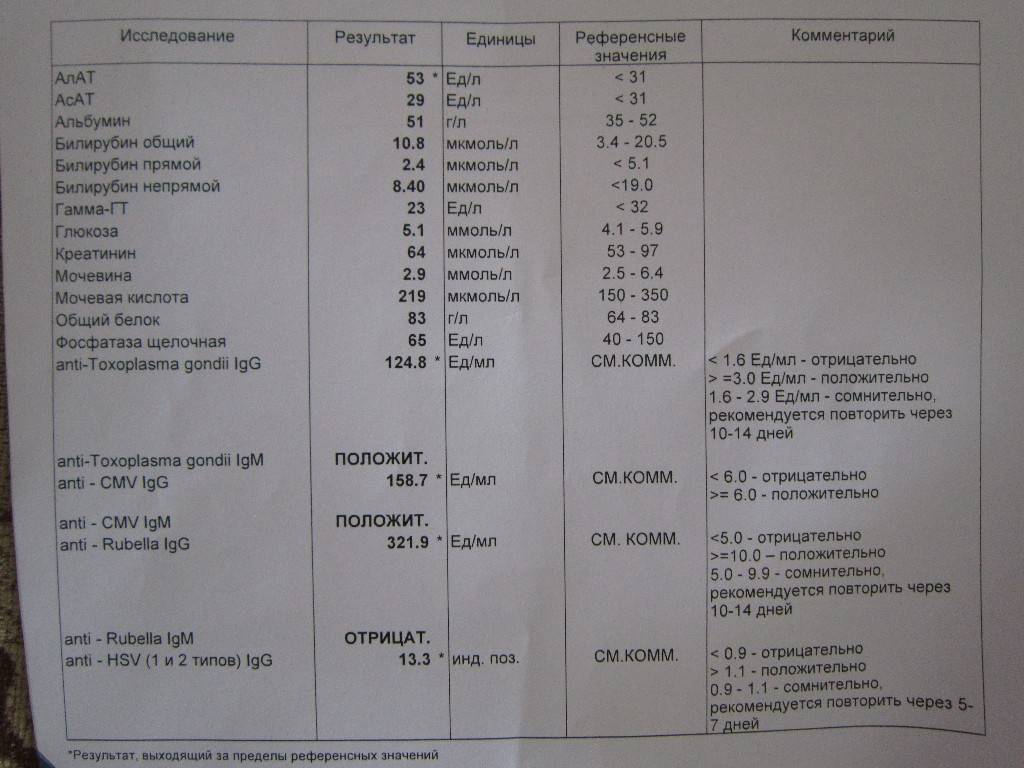
Токсоплазмоз
Заболевание вызывает внутриклеточный паразит — токсоплазма. В быту его носителями часто становятся кошки. Если женщина перенесла болезнь за полгода до беременности, токсоплазмоз не навредит малышу. Опасным является заражение именно в период вынашивания ребенка, особенно в первый триместр. Риски для плода: поражения печени, селезенки, органов зрения, центральной нервной системы. Возможен летальный исход.
Выявление инфекции входит в комплексный анализ на ToRCH-инфекции, поэтому отдельно его сдавать не нужно. Основные показатели анализа — это наличие/отсутствие антител к токсоплазме IgG и IgM.
- Если оба показателя отрицательные, нужно пройти повторный анализ во время беременности (раз в 3 месяца).
- Если присутствуют IgG и отсутствуют IgM, то у женщины выработан иммунитет.
- Если отсутствуют IgG и присутствуют IgM, нужно спустя 3 недели сдать повторный анализ, чтобы исключить ложные результаты или начало активной инфекции.
- Если оба показателя положительные, возможно, инфекция активно развивается и нужно сдать тест на зрелость (авидность) антител.
Важно!
Есть кошка? Проверить!
Если у вас дома есть кошка, при подготовке к беременности лучше проверить ее на токсоплазмоз и при необходимости провести лечение. В период беременности нельзя контактировать с экскрементами животных или гладить уличных котов.
Основные инфекции, влияющие на беременность
Когда женщина планирует беременность, одним из первых ее действий должна стать проверка на ToRCH-инфекции, которые влияют на внутриутробное развитие плода. Она входит в «золотой стандарт» диагностики при подготовке к вынашиванию ребенка и отвечает на два вопроса: больна ли женщина в настоящее время и болела ли она раньше. Сдают соответствующие анализы за 3-5 месяцев до предполагаемой беременности. В список ToRCH входят:
- To — токсоплазмоз;
- R — краснуха;
- C — цитомегаловирусная инфекция;
- H — герпес.
Другие анализы касаются выявления у будущей мамы ВИЧ, гепатита, инфекций, передаваемых половым путем (ИППП), урогенитальных инфекций.
Может ли инфекция передаться плоду, если она есть у матери?
Инфекционные заболевания передаются вертикально, то есть от матери к плоду. Практически все вирусы, упомянутые в этой статье, находясь в активном состоянии, беспрепятственно проходят через плаценту и плодные оболочки. Поэтому выявить их наличие в организме и начать лечение нужно еще при планировании беременности. Также, если женщина не имеет приобретенного иммунитета к какой-то болезни и против нее возможна иммунизация, ее следует провести.
Герпес
Вирус герпеса бывает двух типов. Первый передается воздушно-капельным и контактно-бытовым (при поцелуях) путями. Второй (генитальный) поражает половые органы, передается при сексуальных контактах.
Герпетическая инфекция — одна из наиболее агрессивных по отношению к плоду. Заражение в I триместре приводит к выкидышу, во II и III — к развитию у ребенка пороков сердца, анемии, аномалий глазных тканей, заболеваний головного мозга, легких.
Особую опасность представляет первичный генитальный герпес, которым женщина заражается до беременности или в период вынашивания ребенка. В этом случае риск поражения плода очень высок⁷. Если женщина ранее была заражена генитальным герпесом, нужно обязательно сдать анализ и убедиться, что инфекция находится в стадии ремиссии. Антитела к вирусу герпеса или сам вирус выявляют в ходе комплексного анализа на ToRCH-инфекции.
Как не допустить заражения герпесом?
При наличии антител к герпетической инфекции и при отсутствии симптомов женщине опасаться нечего. Однако если у одного или обоих партнеров в организме присутствует активный вирус герпеса и бывает более 3 обострений в год, они оба должны пройти противогерпетическую вакцинацию. В РФ применяется вакцина «Витагерпавак». Курс состоит из 5 инъекций⁷. Повторный курс показан через 6 месяцев.
Как расшифровать ПЦР анализ
Проведение ПЦР исследования позволяет не просто установить тип инфекции, присутствующий в организме больного, но и оценить его с количественной точки зрения (количество микробов). Расшифровка результатов количественного анализа ПЦР играет важную роль в обнаружении и проверке эффективности лечения большого числа хронических заболеваний, скажем гепатита C.
Результатом анализа ПЦР могут стать положительный и отрицательный ответы.
- Отрицательный результат. Следы инфекции не были выявлены в биологическом материале, который являлся объектом исследования в процессе анализа ПЦР. Как правило, на основании отрицательного результата можно полагать, что в организме действительно отсутствует инфекция.
- Положительный результат. Такой результат анализа ПЦР свидетельствует о том, что следы инфекционного заболевания присутствуют в биологическом материале пациента. Положительный результат анализа ПЦР характеризуется большой степенью точности.
Иногда инфицирование выявляется на фоне полного здоровья и отсутствия признаков заболевания. Некоторые больные считают, что анализ сделан неправильно, но реальная ситуация другая. Если ПЦР показала, что возбудитель в организме есть, значит, он там действительно находится. Просто инфекционные болезни никогда не начинаются сразу после заражения, имея инкубационный период различной продолжительности.Скрытый период может продолжаться очень долго, например, при СПИДе – несколько лет, пока какие-то механизмы не подтолкнут вирусы к размножению. Возбудитель определяется в организме носителей и тех, кто не долечился. Очень часто переходят в скрытую (латентную) форму различные ЗППП. В этом случае может понадобиться дополнительная лабораторная диагностика.
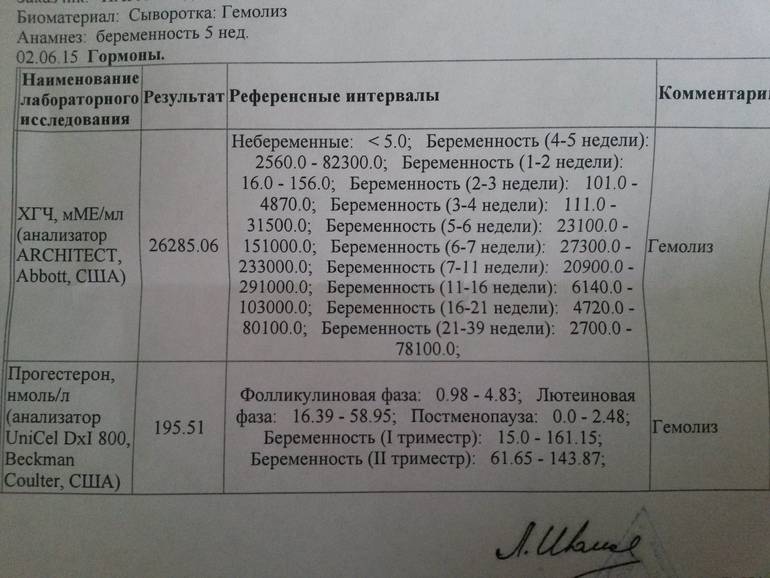
ХГЧ — роль в организме и суть анализа на беременность
Хорионический гонадотропин человека в норме вырабатывается хорионом. Это наружная оболочка плодного яйца, провизорный (временный) орган зародыша, который появляется уже на 7-й день после зачатия. Когда образуется плацента, именно через хорион она связывается с материнским организмом, получая из него питательные вещества и отдавая продукты обмена веществ.
Хорионический гонадотропин, таким образом, вырабатывает не организм беременной женщины и даже не организм плода, а орган, находящийся между ними. Поэтому в норме вне беременности концентрация ХГЧ равна 0. В исключительных случаях и у небеременных отмечают ХГЧ до 4 МЕ/л. Но диагностическое значение имеют только высокие концентрации этого гормона.
Как только оплодотворенная яйцеклетка образует вокруг себя плодные оболочки, а происходит это на 6-8 день после зачатия, концентрация ХГЧ в крови резко возрастает до 50 МЕ/л. Это происходит потому, что для закрепления зародыша необходимо временно прервать половой цикл, продлить его лютеиновую фазу, то есть, не дать рассосаться желтому телу, и не допустить начала менструации.
Все эти серьезнейшие изменения в организме матери запускает именно хорионический гонадотропин.
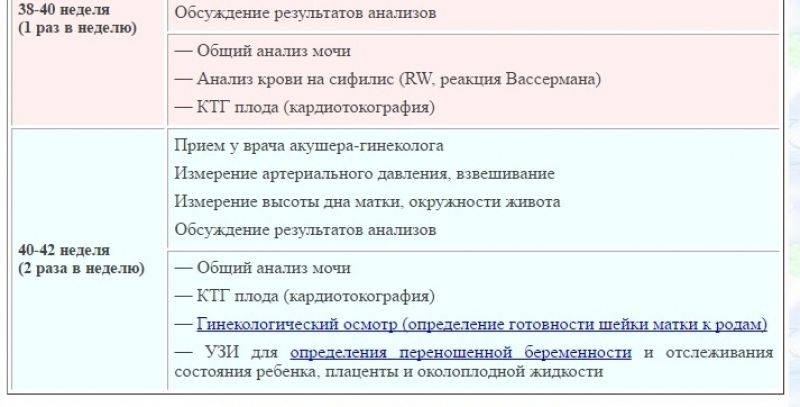
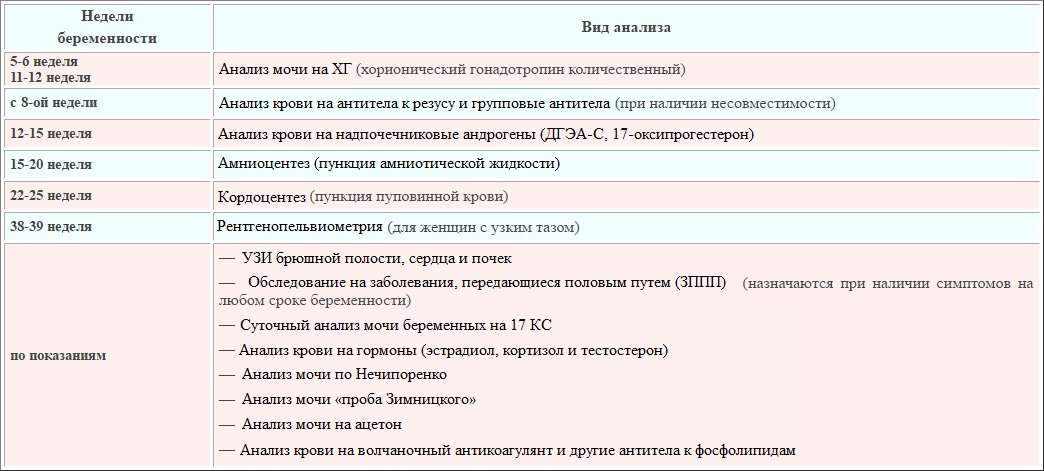
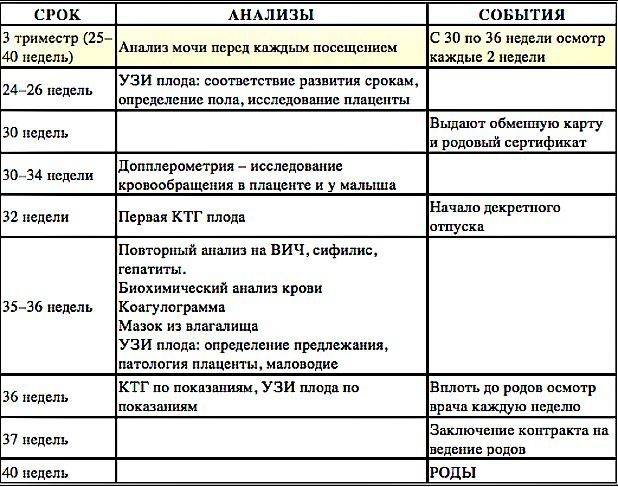
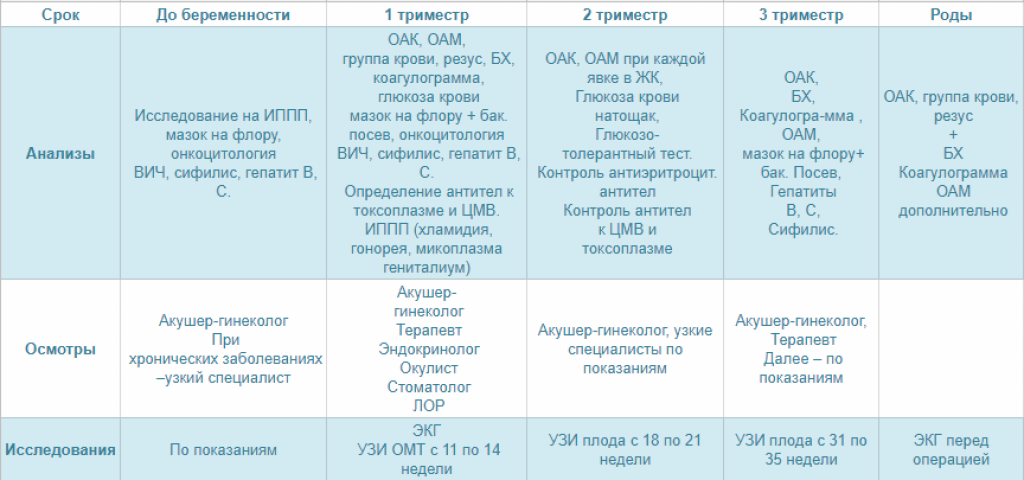
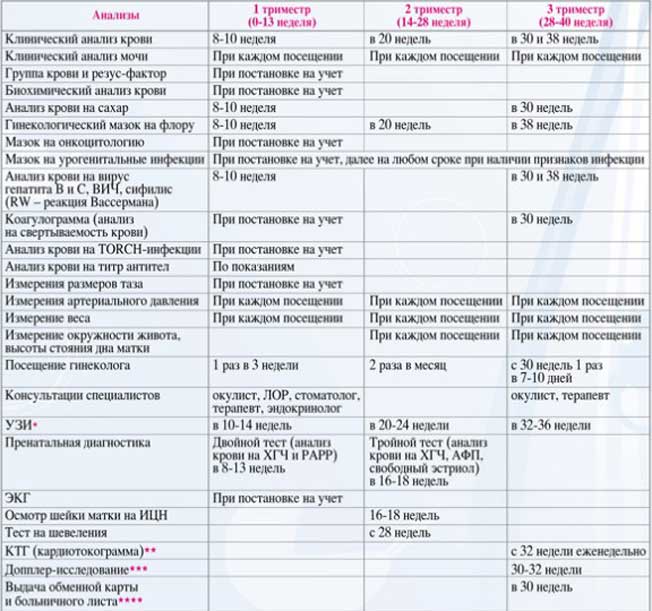
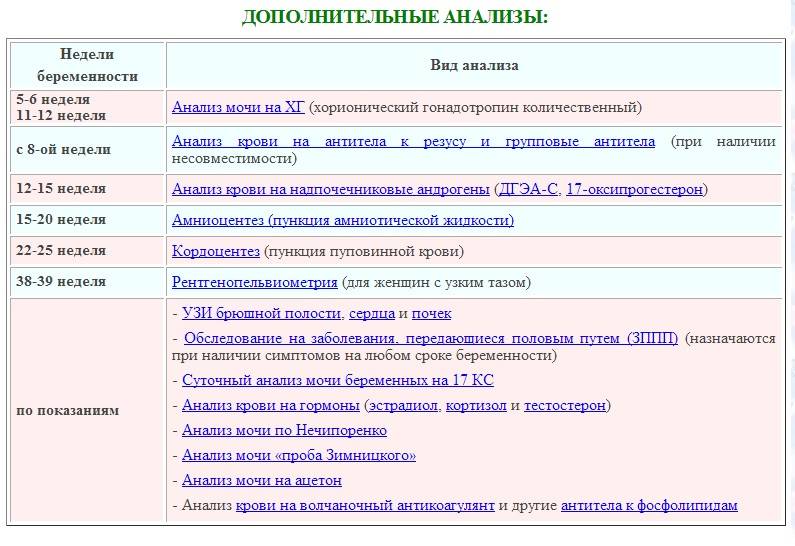
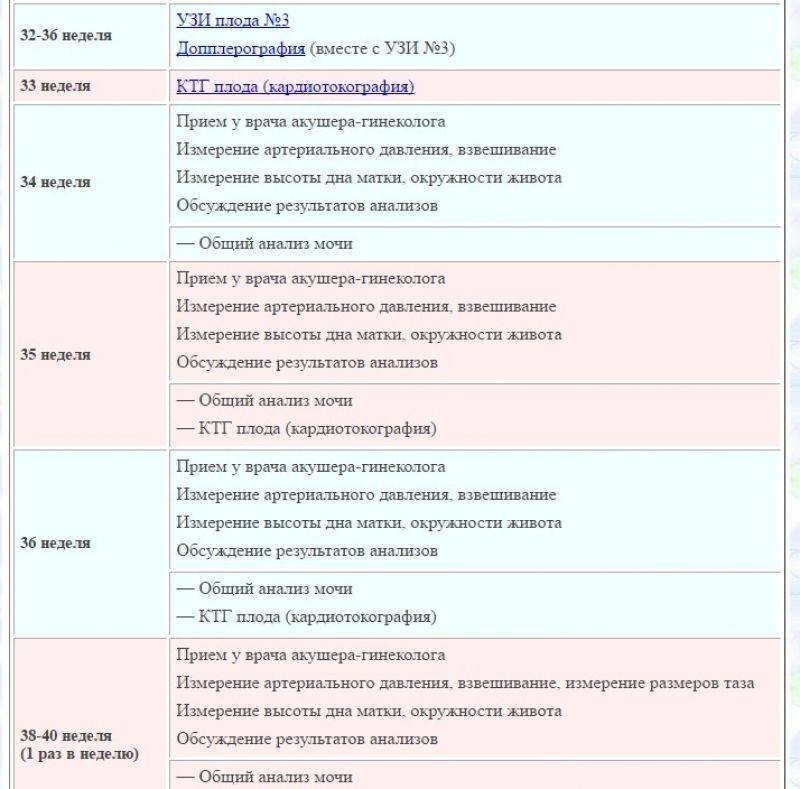
График исследований по неделям
При составлении графика обследования принято ориентироваться на особенности развития плода и специфику проявления признаков патологий в организме беременной женщины
В первом триместре большее внимание уделяется диагностике хромосомных и наследственных патологий
- 4-5 нед. – ХГЧ – установление факта и срока беременности;
- 10-12 н. (постановка на учёт) – общеклинические анализы, мазок на флору и онкоцитологию – определяется состав микрофлоры, оценивается расположение и развитие плодного яйца, общее состояние женщины;
- 10-14 нед. – ХГЧ + ПАПП – первый скрининг на хромосомные аномалии (синдром Эдвардса, Дауна);
- 16-20 нед. – ХГЧ + АФП + эстриол – второй скрининг на врождённые патологии (порок сердца);
- 20-24 нед. – общие анализы мочи и крови, тест на сифилис, проверка уровня белка в моче – диагностика заболеваний мочеполовой системы, контроль над состоянием пациенток, страдающих болезнями почек;
- 30 нед. – ОА крови и мочи, кровь на гепатиты, ВИЧ-инфекцию, повторно мазок на онкомаркеры и микрофлору влагалища – контроль патологических состояний (воспаления, инфекции);
- 36 нед. – ОАК, ОАМ, мазок из влагалища, соскоб на сальмонеллёз – контрольная диагностика.
Лечение инфекций во время беременности
Если женщина подхватила вирус уже во время вынашивания ребенка или случилось обострение хронического заболевания, лечение начинают как можно раньше и только под наблюдением опытных врачей — акушера-гинеколога, инфекциониста. Течение инфекционных болезней при беременности можно контролировать и тем самым снизить риски осложнений у ребенка. Разработаны эффективные протоколы ведения пациенток с различными вирусными инфекциями.
Назначение препаратов зависит от срока беременности (многие лекарства запрещено применять в I триместре), выраженности симптомов, состояния здоровья пациентки. Например, для купирования обострения различных форм герпеса назначают ациклические нуклеотиды — ацикловир, валацикловир, фамцикловир⁷. Если мать является носителем гепатита B, новорожденному в первые часы после родов вводят вакцину и иммуноглобулин.
Микоплазмоз можно лечить на ранних сроках с помощью антибиотиков широкого спектра действия⁶. При лечении бактериального вагиноза со II триместра разрешены препараты на основе действующих веществ метронидазол и клиндамицин⁴. При инфекциях мочевыводящих путей назначают пенициллины и цефалоспорины, которые считаются относительно безвредными.
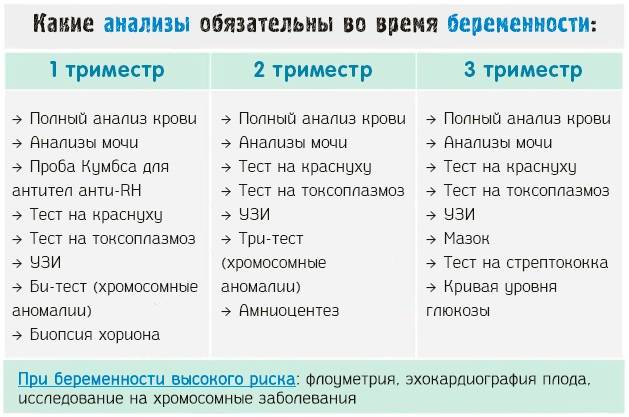
Какие анализы на инфекции нужно сдать во время беременности
Список анализов стандартный. На 8-10 неделе проходит плановая сдача анализов на ВИЧ, гепатиты В и С, сифилис, ToRCH-инфекции. Делается мазок на флору и онкоцитологию из шейки матки.
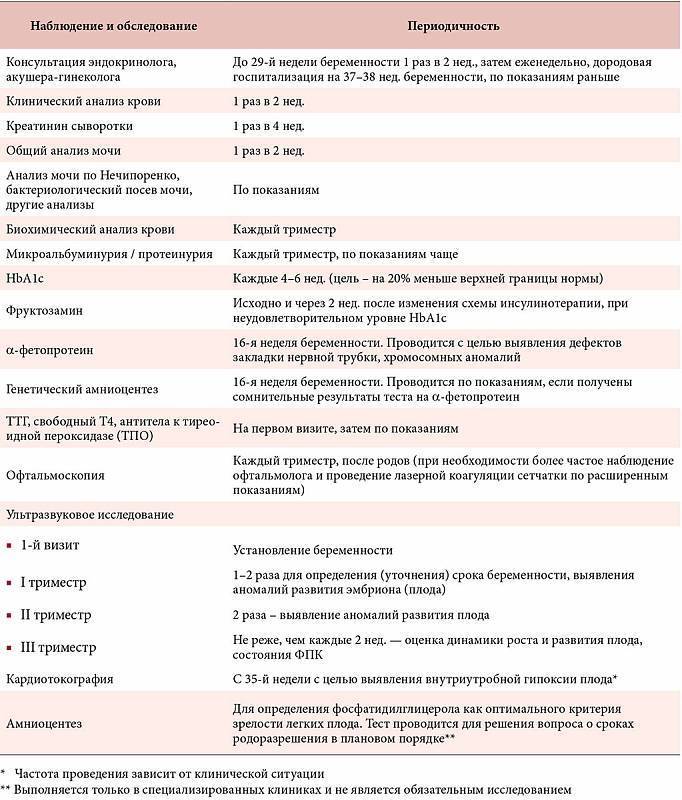
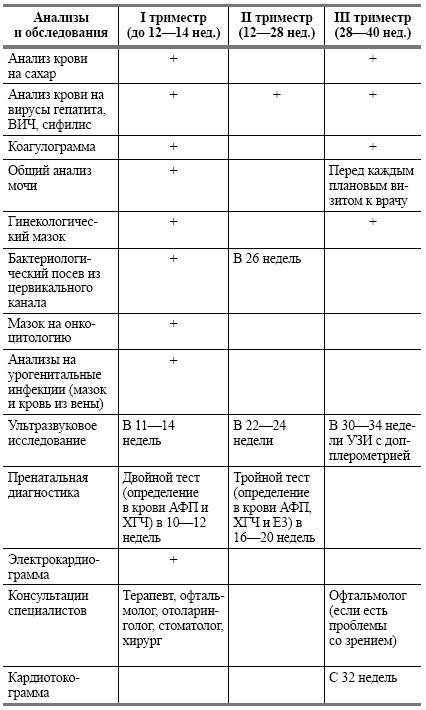
Список обязательных анализов при беременности
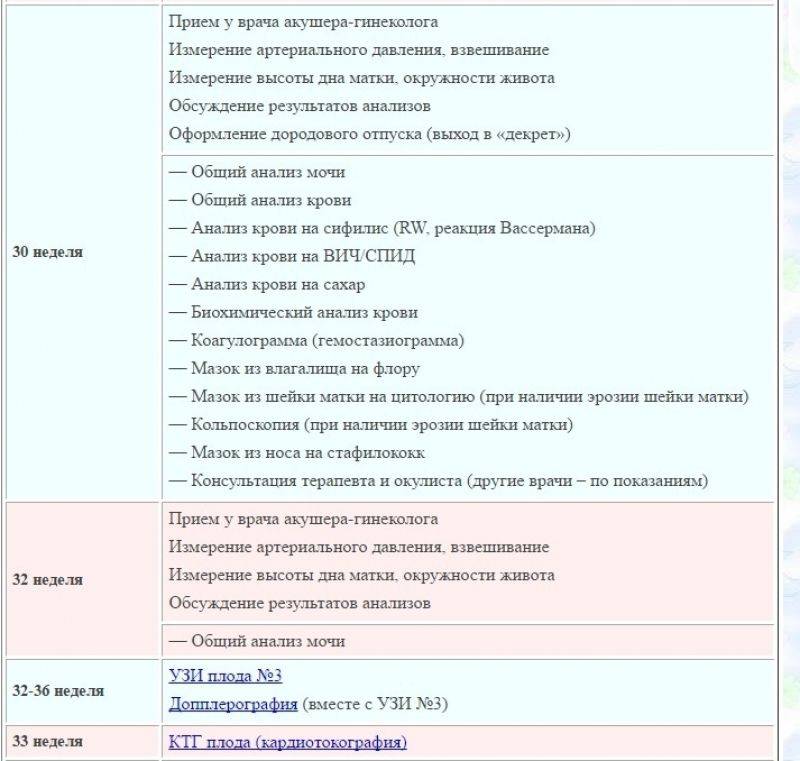
При первичном обращении, а также в дальнейшем, на протяжении всего периода вынашивания ребёнка пациентка проходит обследование согласно выданному врачом обходному листу. В нём указан перечень обязательных анализов, в частности:
- анализ мочи (общий);
- анализ крови (расписывается по видам исследований: резус-фактор и группа, на уровень сахара, сифилис, ВИЧ, скрытые инфекции, коагулограмма);
- мазок из влагалища на флору;
- мазок из влагалища на онкомаркеры;
- мазок из носовой полости на стафилококк;
- соскоб на яйцеглист.
Доктор оценивает результаты исследований, сравнивая их с показателями нормы. При обнаружении нетипичных отклонений, например, появление в моче ацетона, сахара, повышенное содержание белка, назначается дополнительное обследование.
Источники
- Гуменюк Е.Г. и др. Роль инфекции в этиологии неразвивающейся беременности // Вестник РУДН, серия Медицина. Акушерство и гинекология. — 2012. — № 5. — С. 212-217.
- Дружинина Е.Б., Маранян А., Протопопова Н.В. Урогенитальные инфекции во время беременности // Бюллетень ВСНЦ СО РАМН. — 2006. — № 1 (47). — С. 93-94.
- Каптильный В.А. Инфекция мочевыводящих путей во время беременности // Архив акушерства и гинекологии им. В.Ф. Снегирева. — 2015. — № 2 (4). — С. 10-19.
- Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин. — М., 2019. — 56 с.
- Луценко М.Т., Андриевская И.А., Довжикова И.В. Морфофункциональная характеристика формирования связи эмбриона с плацентой при обострении у беременной цитомегаловирусной инфекции // Бюллетень физиологии и патологии дыхания. — 2013. — Выпуск 50. — С. 68-73.
- Тейлор-Робинсон Д., Ламонт Р.Ф. Микоплазменная инфекция при беременности // Акушерство и гинекология. — 2013. — № 1. — С. 58-67.
- Тютюнник В.Л., Кан Н.Е., Михайлова О.И. Патогенетические аспекты герпетической инфекции и ее влияние на течение беременности // Акушерство и гинекология. — 2016. — № 2. — С. 39-43.
- Тютюнник В.Л. и др. Терапия урогенитальных инфекций в период беременности // Медицинский совет. — 2017. — № 2. — С. 62-65.
Достоинства и недостатки метода ПЦР
Анализ ПЦР – результативный диагностический инструмент, позволяющий врачу не только правильно определить тип инфекционного возбудителя в организме больного, но также и количество микробов. Эта особенность позволяет методу ПЦР эффективно обнаруживать и хронические инфекции, к примеру, вирусный гепатит.
Преимущества методики заключаются в следующих особенностях:
- Универсальность. Метод дает возможность определить все известные на сегодняшний день микроорганизмы, вне зависимости от вида исследуемого материала.
- Специфичность. ПЦР позволяет определить ДНК вируса или бактерии со 100% точностью, что не дает ни один другой способ диагностики.
- Чувствительность – даже один мельчайший «обломок» ДНК или РНК может быть обнаружен и идентифицирован, благодаря быстрой реакции образования копий.
- Оперативность – поставить диагноз на основании полимеразной цепной реакции можно уже через несколько часов после забора биологического материала, что дает возможность своевременно приступить к лечению заболевания.
- Возможность проведения количественного анализа. Эта особенность важна при выявлении болезней, вызванных условно-патогенной флорой (например, молочницы). Повышенное содержание грибков кандида в организме вызывает заболевание, а нормальное количество до 10 3 — 104 КОЕ/тамп. – нет.
Недостатки ПЦР-диагностики – это необходимость в высокотехнологичном оборудовании и высококвалифицированных специалистах. Для анализа нужен специальный бокс-ламинар, где поддерживается необходимая температура и обеспечивается чистота эксперимента.
Инфекции мочевыводящих путей (ИМП)
ИМП выделяют в отдельную группу инфекционных заболеваний, влияющих на беременность. В основном, опасность заключается в высоком риске:
- преждевременных родов (15-20% случаев при заражении);
- гипотрофии плода (дефицит массы тела, 12-15%);
- хронической внутриутробной гипоксии плода (кислородного голодания, 25-30%)³.
Чаще всего заражение происходит одновременно несколькими видами бактерий. Наиболее распространены энтеробактерии (около 90% клинических случаев) и стафилококки (около 10%). У матери они вызывают заболевания нижних мочевых путей (уретрит, цистит, бессимптомная бактериурия) и верхних (абсцесс или карбункул почки, пиелонефрит).