Метод семьи Сирсов
Старшее поколение семьи, воспитавшее семерых малышей, утверждает, что при отсутствии каких-либо проблем ночные кормления стоит сохранить. Ребенок сам решит, в каком возрасте отказаться от подобных перекусов.
Если же малыши и после года не перестают требовать грудное молочко либо смесь, кормящая мамочка может воспользоваться следующими рекомендациями.
- При грудном вскармливании следует увеличить число поглаживаний и прикосновений днём. Ребятишкам до года жизненно необходимо тактильный контакт с матерью, поэтому днём с ними можно играть, а ночью лечь рядом, чтобы они ощущали мамино тепло.
- Поскольку малыши засыпают раньше родителей, родители-эксперты по ГВ советуют будить грудного ребёночка, чтобы тот смог покушать либо попить воды перед тем, как мама ляжет в кровать. Это поможет убрать, по меньшей мере, один приём пищи в ночное время.
- Попробуйте поменять привычки ребенка. Например, если он привык засыпать в кроватке, укладывайте его в слинге либо в коляске. У ребятишек раннего возраста перемена в одной привычке часто приводит к изменению остальных пристрастий, в том числе и связанных с кормлением.
- Отучать малышей можно и с помощью специальной одежды. Если женщина засыпает вместе с ребёнком, следует скрывать молочные железы. Ещё один вариант – приобрести детские постельки, приставляемые к родительской кровати. Это поможет постепенно отодвигать кроху подальше от себя после 6 месяца жизни.
- Если ребёнок продолжает тянуться за грудью, его лучше перекладывать в другое помещение. Такой совет больше подходит для деток старше года.
- Чтобы прекратить детские слёзы, мама встаёт по ночам и успокаивает ребёнка. Поскольку отцы всё равно просыпаются, процедуру успокоения крохи можно переложить на сильную половину. Папа может дать малышу немного вода и недолго покачать. Конечно, отучить таким способом удастся не сразу, однако через неделю дети обычно прекращают тянуться к груди.
- Крайний метод – попросту отказать ребёнку в молоке. Поскольку детки седьмого месяца жизни, а тем более в год уже не нуждаются в грудном молочке в ночное время, мать может просто сказать «нет». Безусловно, отучать таким жёстким способом необходимо, если все остальные советы не помогли. Детские истерики скоро закончатся – достаточно будет перерыва в 2-3 недели.
Авторы метода советуют отслеживать состояние ребёнка. Если его поведение практически не меняется, выполняйте советы.
При чрезмерно ярких истериках, снижении набора веса лучше скорректировать методику отказа. Отучить от ночных перекусов можно и более щадящим способом.
Причины анурии
Причины анурии могут быть преренальными (экстраренальными), почечными и постренальными.
- Преренальный тип – относится к проблемам вне почек, которые влияют на выведение мочи. Примеры преренальной причины анурии – сердечная недостаточность и снижение кровотока через почки – обезвоживание.
- Почечный тип связан с проблемами с почками – токсическим повреждением почек, вызывающим проблемы с экскрецией.
- Постренальный тип – анурия вызывается проблемами, которые возникают после того, как кровь покидает почки. Постренальными причинами могут быть диабет, почечная непроходимость, тромб или опухоль.
Некоторые из наиболее частых причин анурии:
- Диабет. Может привести к диабетическому кетоацидозу (тяжелому метаболическому расстройству), что, в свою очередь, может привести к анурии.
- Камень в почках. Если камень слишком большой, он может препятствовать выделению мочи, вызывая боль и другие осложнения.
- Высокое кровяное давление. Высокое кровяное давление может в конечном итоге повредить артерии вокруг почек и нарушить нормальное функционирование.
- Почечная недостаточность. Происходит, когда почки больше не могут выполнять свои ключевые функции, включая выведение мочи (снижение почечной фильтрации).
- Сердечная недостаточность. В этом состоянии сердце не может снабжать организм достаточным количеством крови. Это может замедлить функционирование организма и, следовательно, работу почек по выведению мочи.
- Новообразования. Опухоли в почках могут влиять на работу почек и препятствовать мочеиспусканию, т.е. способствовать снижению диуреза.
Мочекаменная болезнь
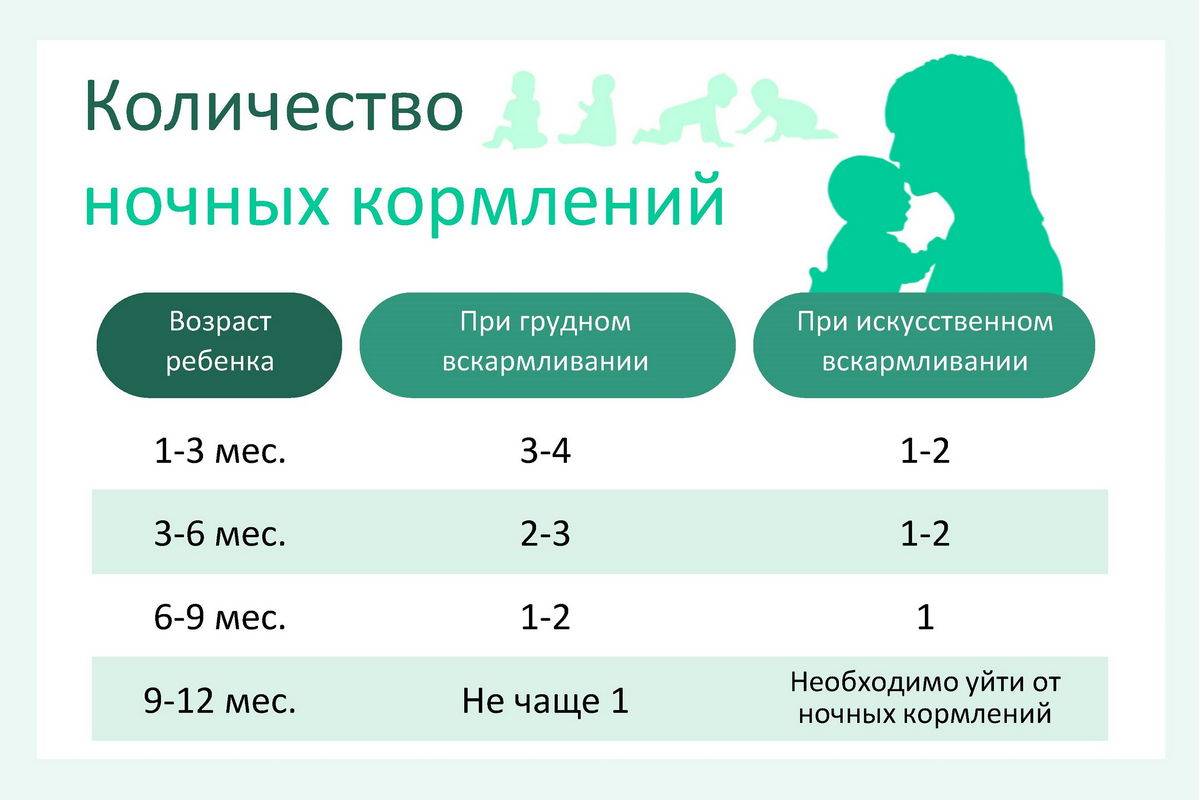
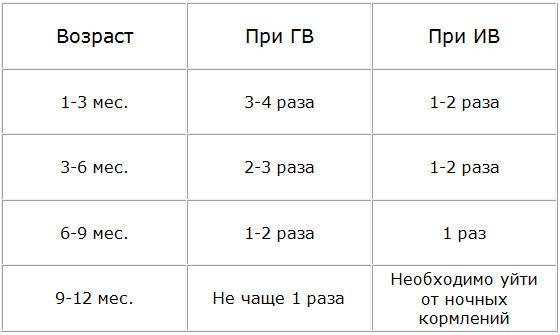
Груднички и искусственники: организация ночных кормлений
Малыши на искусственном вскармливании могут просыпаться реже грудничков. Это связано с тем, что смесь дольше переваривается.
Если вы кормите ребенка смесью, подготовьте все необходимое заранее перед сном. Положите мерную ложечку, простерилизованную бутылочку с соской, детскую воду. Для упрощения процесса можно использовать подогреватель детских бутылочек. Он будет всю ночь поддерживать заданную температуру, и, когда малыш проснется поесть, вам останется просто засыпать смесь в уже теплую воду.
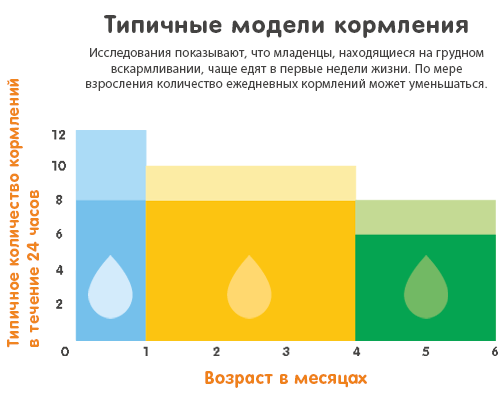
Груднички обычно просыпаются чаще, так как материнское молоко усваивается очень быстро. Прикладывая малыша к груди ночью, вы не только даете ему необходимое питание, но и поддерживаете свою лактацию. Дело в том, что гормон пролактин интенсивно вырабатывается именно в ночное время, с 2 часов ночи до 7 утра. Его выработку стимулирует сосание ребенка.
Для того чтобы не бегать к кроватке всю ночь, попробуйте придвинуть ее вплотную к вашей постели, сняв бортик. А многим мамам подходит совместный сон в одной постели с малышом. Со временем вы привыкнете кормить ребенка, почти не просыпаясь.
Частые вопросы
Сколько раз ребенок ест ночью?
+
Количество ночных кормлений зависит от возраста и типа вскармливания. Дети на искусственном вскармливании в среднем просыпаются 2–3 раза за ночь. Малыши на грудном могут просыпаться чаще.
Когда заканчиваются ночные просыпания у детей?
+
Мозг грудничка не приспособлен к долгому ночному сну. Считается, что это эволюционный механизм, который защищает грудничков от синдрома внезапной младенческой смертности. Спать больше 6 часов подряд ребенок начинает после года, а всю ночь — ближе к трем.
Что сделать, чтобы ребенок перестал кушать ночью?
+
Сократить число ночных кормлений можно, если переселить малыша в отдельную кровать, начать кормить более плотным ужином и постепенно увеличивать интервалы между ночными прикладываниями.
Когда нужно отлучать малыша от кормлений?
+
Всемирная организация здравоохранения рекомендует кормить младенца грудью или смесью до двухлетнего возраста, если это комфортно маме и малышу. Если женщина решится отлучить ребенка от груди раньше, нужно заменять грудь смесь.
Нужно ли отучить малыша от груди, если он плохо спит?
+
Отлучение от груди не гарантирует того, что ребенок начнет спать всю ночь. Чтобы это произошло, должна созреть его нервная система. Отлучение, особенно через слезы, может стать причиной беспокойного сна и частых просыпаний.
Симптом 6. Проблемы с кожей
Причина. Хронические прыщи у взрослых могут быть признаком низкого уровня эстрогена и прогестерона и высокого уровня гормонов андрогена.
Чаще всего у женщин после 30 избыток андрогенов вызван его чрезмерной выработкой поликистозными яичниками. В этом случае у женщины репродуктивного возраста появляется акне, особенно если у нее не было юношеских угрей, наблюдаются нерегулярные менструации, появляются волосы на лице. Иногда гормональное акне у женщин развивается при нарушении функции надпочечников.
Гормональный дисбаланс во время беременности может вызвать шелушение и зуд кожи, это явление временное, не требующее сильного беспокойства.
А вот сухая кожа – симптомом менопаузы или проблем со щитовидной железой. В период менопаузы падение эстрогенов вызывает истончение, появление сосудистого рисунка и старение кожи.
Что делать. Если помимо проблем с кожей есть и другие признаки дисбаланса гормонов, нужно обратиться к гинекологу или эндокринологу. Если проблема в гормонах, однозначно потребуется налаживать гормональный фон.
Режим кормлений
Распорядок дня ребенка в 2 месяца, получающего грудное молоко, и ребенка, получающего смесь соответствует схеме: кормление – бодрствование – сон.
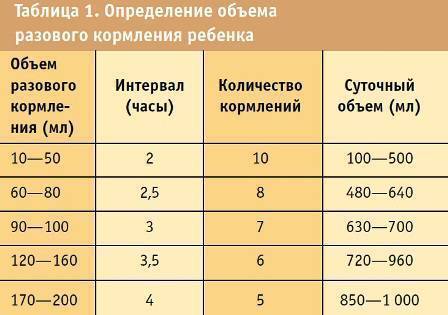
ГВ предусматривает менее строгий график кормлений. Если в первый месяц жизни ребенок получал грудь по требованию, то в течение второго месяца постепенно устанавливается более-менее отлаженная схема чередования сна, бодрствования и питания. Промежутки между кормлениями должны постепенно удлиняться. В среднем, двухмесячный ребенок ест через каждые 3 – 3,5 часа.
Если с лактацией всё в порядке, малыш хорошо прибавляет в весе, то старайтесь хотя бы примерно придерживаться этого времени и не давать грудь, пока не убедитесь, что источник плача – именно голод. Если же вы подозреваете, что кроха не наедается, и ваши опасения подтверждаются недостаточными прибавками массы тела ребенка, то прикладывайте его к груди чаще в том числе ночью и используйте другие способы поддержания и восстановления лактации. Не вводите докорм смесью без консультации с педиатром.
Для малыша на искусственном вскармливании режим кормлений, по-прежнему, остаётся строгим, по расписанию. Суточный объем смеси, рассчитанный с учетом веса и возраста ребенка, делится на 6-7 кормлений. Так определяется разовая порция. Если ребенок в 2 месяца просыпается ночью и плачем дает понять, что голоден, сохраняйте ночное кормление. Если же спокойно спит – не будите, значит в дополнительном ночном питании он не нуждается.
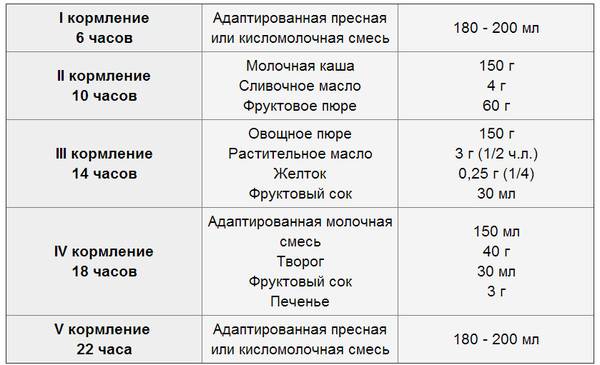
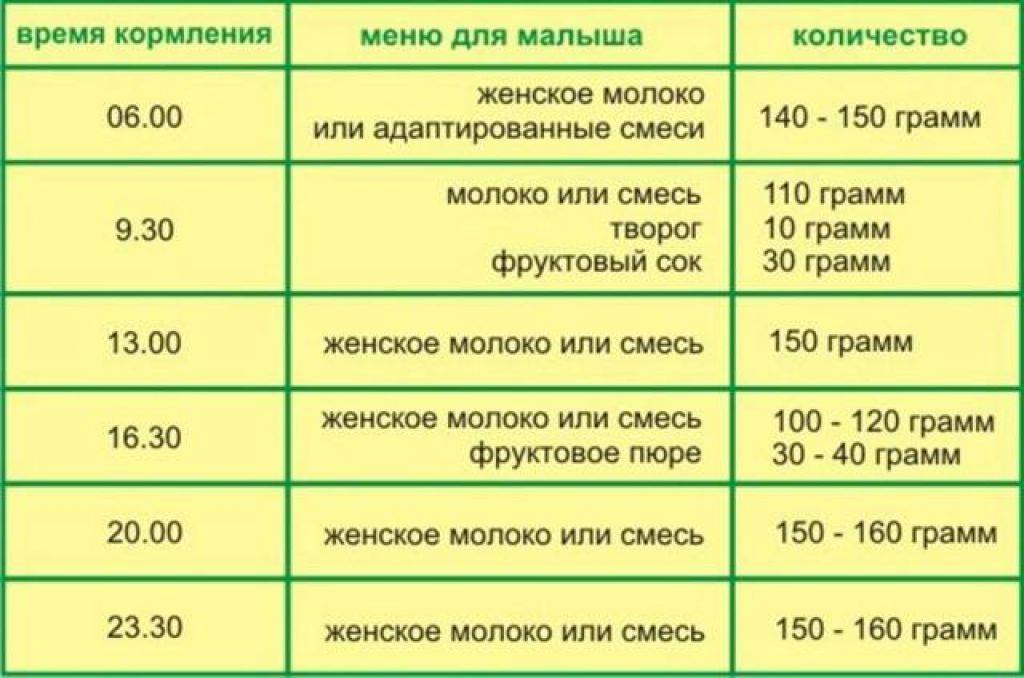
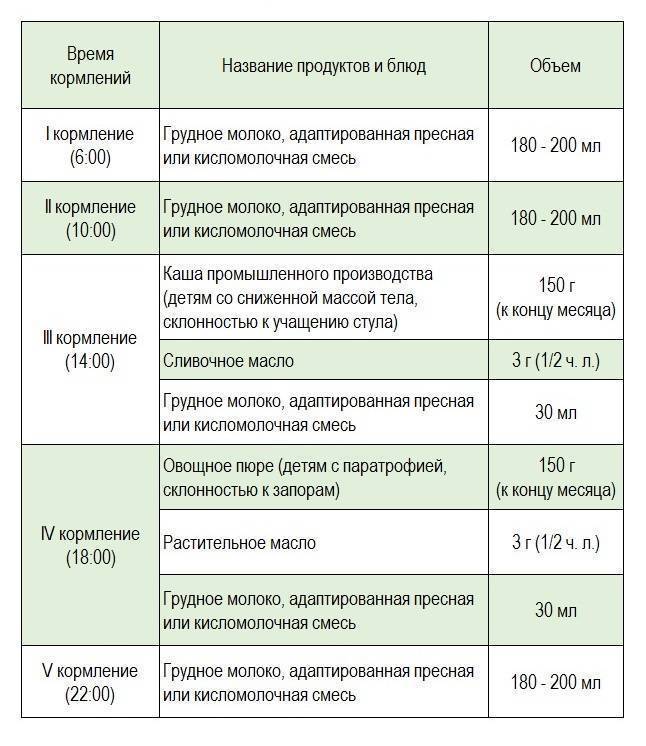
Примерный режим кормлений ребенка в 2 месяца
06:00 – 1-ое кормление;
09:30 – 2-ое кормление;
13:00 – 3-е кормление;
16:30 – 4-ое кормление;
20:00 – 5-ое кормление;
23:30 – 6-ое кормление;
03:00 – 7-ое, ночное, кормление – при необходимости.
Общие проявления судорожного приступа
На что родители должны обратить внимание, чтобы вовремя обратиться к специалисту и избежать грозных осложнений? Судороги у детей до 1 года проявляются таким образом:
- дрожание подбородка, движения челюстью, как будто малыш что-то жует;
- дергание век, мышц лица;
- частое закатывание глаз;
- ритмичные движения рук и ног;
- постоянное подергивание конечностей во время сна;
- нарушение ритма сердечных сокращений и дыхательных движений (вплоть до остановки дыхания);
- икота и постоянная зевота из-за кислородного голодания.
Судороги могут сопровождаться тошнотой и рвотой, у недоношенных малышей — резкими громкими вскрикиваниями. Появление судорог провоцируется чрезмерной двигательной активностью детей.
К другим проявлениям судорожного синдрома относятся синюшность кожи, повышенная температура, потеря сознания.
Режим прогулок
В распорядок дня двухмесячного ребенка обязательно должны быть включены прогулки на свежем воздухе. Педиатры рекомендуют проводить на улице 5-6 часов в прохладную погоду, разделив их на две прогулки, и как можно больше гулять летом.
Постарайтесь выходить на прогулку в одно и то же время каждый день. Для двухмесячного ребенка её по-прежнему стоит планировать на время дневного сна. Мерное покачивание быстро убаюкает кроху, а заинтересоваться окружающим пейзажем он всё равно еще не сможет, так как лежа в коляске много не увидишь.
Продолжительность и число прогулок корректируйте ежедневно, исходя из погоды за окном, настроения малыша и вашего самочувствия. Если какая-та из этих составляющих оставляет желать лучшего, замените прогулку сном на балконе или террасе.
Диагностика мышечной дистонии
Чтобы обнаружить мышечную дистонию и установить причину ее развития, необходимо провести ряд диагностических мероприятий:
- консультация невролога (определение при клиническом осмотре типичных для дистонии движений, вынужденных поз);
- сбор анамнестических сведений о беременности, родах, особенностях раннего развития малыша (учитывается информация, представленная матерью, и полученная из медицинской карты ребенка);
- уточнение факта приема матерью или ребенком некоторых медикаментов, а также наличия патологий, которые могли спровоцировать появление дискинезий (двигательных расстройств);
- исследование обмена меди в организме ребенка (ее избыток приводит к развитию гепатолентикулярной дегенерации и появлению дистонии);
- электроэнцефалография для определения патологических процессов в головном мозге и оценки его электрической активности;
- УЗИ сосудов головы и шеи;
- рентгенографическое исследование позвоночника;
- компьютерная и магнитно-резонансная томография для оценки состояния головного и спинного мозга.
При необходимости ребенка консультируют специалисты других профилей (эндокринолог, онколог, нейрохирург, окулист) и назначают дополнительные исследования.
В рамках комплексного обследования обязательно проводится дифференциальная диагностика мышечного дистонуса с эпилепсией и детским церебральным параличом.
Лечение
Таблетки от судорог в ногах должен назначать только врач после предварительного обследования и выяснения причины такого состояния. Медикаментозно удается купировать приступ судорог, затем назначается комплексное лечение, которое предназначено для устранения причины такого симптома.
В большинстве случаев лечение проводится с помощью консервативных методов. Назначаются такие группы препаратов:
- поливитаминные комплексы;
- препараты для расслабления напряженных мышечных тканей;
- лекарства для улучшения кровоснабжения;
- обезболивающие средства.
Параллельно может назначаться курс массажа, физиотерапия. Лечением сосудистых заболеваний занимается флеболог. Сахарный диабет лечит эндокринолог, поясничный радикулит и миозит лечит невролог или терапевт
Очень важно не медлить с обращением к специалисту, особенно если приступы спазм в мышцах происходят чаще двух раз в месяц
Суммируя все приведенные выше факторы риска, нетрудно вывести несколько основных правил профилактики:
1. Избегать ношения тесного, неудобного и синтетического белья.
2. Проводить интимнуб гигиену не реже 2 раз в день, но не чаще 5-6, поскольку избыточная гигиена тоже вредна – она нарушает баланс микрофлоры влагалища.
3. Не злоупотреблять спринцеваниями.
4. Проводя гигиенические процедуры, не использовать обычное мыло или сильно ароматизированные гели.
5. Придерживаться принципов здорового питания: избегать частого употребления острой, жареной, копченой, соленой, маринованной и сладкой пищи.
6. Ограничить количество употребляемого алкоголя до минимума.
7. Избегать стрессовых ситуаций.
8. Своевременно проходить плановые осмотры у гинеколога для выявления возможных заболеваний органов репродуктивной системы.
9. Обеспечить себе умеренный или высокий уровень двигательной активности: избегать малоподвижного образа жизни, но при этом не допускать переутомлений, которые ослабляют организм.
10. Укреплять естественный иммунитет: здоровое питание, регулярный прием витаминов А, В, С, В и Е, а также магния, цинка, железа и других полезных микроэлементов — если их предписал врач.
11. Избегать бесконтрольного приема антибактериальных и сульфаниламидных препаратов – их применение всегда должно быть согласовано с врачом.
12. Не допускать перегрева и переохлаждения.
13. Своевременно лечить хронические заболевания.
14
Соблюдать осторожность в выборе сексуальных партнеров и пользоваться презервативами
15. Не пользоваться чужими предметами личной гигиены и нижним бельем, а также своевременно менять собственные полотенца.
Когда отучить ребенка от ночных кормлений
С началом введения прикорма, то есть в возрасте 4-6 месяцев, большинство детей днем достаточно хорошо питаются, и для их развития уже не требуются ночные кормления.
Так что отучать ребенка от ночных кормлений, в принципе, можно попробовать уже с 6 месяцев. Многие дети к этому возрасту но ночам бывают совсем не голодны, просто у них сформировалась устойчивая привычка просыпаться по ночам. Маме стоит осознавать, что процесс отучения может занять некоторое время и в любом случае будет сопряжен с какими-то дополнительными неудобствами, вызывающими недосыпание. Поэтому сначала надо проанализировать собственную готовность к отучению ребенка от ночных кормлений. После года сделать это будет значительно легче.
Особенности диагностики грудничков
Малыши до года не могут описать симптомы, которые мешают им нормально развиваться. Поэтому вся надежда на объективное обследование. При первичном осмотре младенца детский кардиолог:
- оценивает общее состояние;
- отмечает цвет кожных покровов;
- прослушивает сердце малыша;
- проводит пульсометрию и измерение уровня сатурации.
Особое внимание врач уделяет сбору анамнеза, поскольку такие сведения могут указать на причину проблемы. Например, спровоцировать развитие врожденных пороков сердца может инфекция, перенесенная женщиной во времени беременности матери
Важным фактором считается наследственность, особенно, если в семье среди близких родственников были случаи преждевременной смерти (до 50 лет). После сбора данных детский кардиолог обязательно назначит следующие виды диагностических процедур:
- ЭКГ с суточным мониторингом;
- УЗИ сердца;
- Рентгенологическое исследование органов грудной клетки;
- Лабораторные тесты.
Инструментальные методы обследования с применением современных приборов, позволят уточнить параметры сердца малыша и особенности его анатомического строения. Ультразвуковая диагностика помогает вывить дефекты сердечных камер и магистральных сосудов. Имея на руках данные всех исследований, детский кардиолог составит индивидуальную программу лечения, либо назначит дополнительные процедуры. При тяжелых сердечных патологиях и нарушениях ритма может решаться вопрос о хирургическом пути устранения проблемы.
Причины
Спазмы в мышцах ног могут быть спровоцированы повышенной активностью коры головного мозга. Также такое случается, если ухудшается нервная проводимость волокон, если уменьшается уровень АТФ в крови. Такие процессы развиваются после интенсивных физических нагрузок, после перенесенной черепно-мозговой травмы, под влиянием стрессовой ситуации, при ношении неудобной обуви. Причины появления судорог могут быть различными. Самой частой из них является варикозное расширение вен. Определить провоцирующий фактор такого симптома может флеболог после предварительной диагностики.
Среди самых частых причин появления дневных или ночных судорог в ногах можно выделить:
- Дефицит минеральных веществ и витаминов. Может возникать при обезвоживании организма, после интенсивных физических нагрузок, при отсутствии полноценного питания. Спровоцировать такой симптом может нехватка витаминов группы В, магния.
- При сахарном диабете может развиваться гипогликемия. Эта патология появляется при введении инсулина. Выполнять лечение должен только специалист, он составляет схему терапии, выбирает оптимальные дозировки инсулина в каждом конкретном случае.
- Чрезмерные физические нагрузки. Такое часто наблюдается у людей, которые занимаются спортом. В группе риска футболисты, баскетболисты и тяжелоатлеты.
- Судороги могут появляться при тромбофлебите, варикозном расширении вен, независимо от стадии развития этих заболеваний.
- Атеросклеротическая болезнь сопровождается высокой нагрузкой на всю кровеносную систему. Особенно страдает сердце, сосуды. Причинами развития патологии являются наследственная предрасположенность, вредные привычки, нездоровое питания, высокий уровень холестерина.
- Заболевания сердца и сосудов негативно влияют на кровоток. Это сопровождается отечностью, болевыми ощущениями и судорогами в ногах по ночам и днем.
- Изменения гормонального фона могут спровоцировать судороги ног у женщин в период вынашивания ребенка. Такая проблема может появляться на фоне приема оральных контрацептивов, при менопаузе, в пубертатном периоде при кардинальных изменениях в гормональном фоне.
- При повышенной нагрузке на центральную нервную систему, при частых сильных стрессах, нарушениях сна также могут возникать спазмы в мышцах. Такой симптом проходит самостоятельно, если удается справиться со стрессом и восстановить свой режим.
Судороги могут возникать не только как симптом болезни. Есть и другие причины такой проблемы, не связанные с заболеваниями:
- Многие женщины выбирают красивую, но не удобную обувь на каблуках. При регулярном ношении неудобных туфель может развиваться варикозное расширение вен. Ноги отекают, болят, появляются болезненные спазмы в мышцах.
- Несбалансированное питание. При отсутствии полноценного питания развиваются хронические заболевания пищеварительной системы, возникает авитаминоз. Организм реагирует на это по-разному, в том числе и болезненными спазмами.
- Неконтролируемый прием антибиотиков, противовоспалительных препаратов, обезболивающих средств.
Ночные судороги в ногах
Спазмы мышц ног в ночное время возникают чаще всего. Дискомфорт во время сна бывает кратковременным либо длительным. Спустя какое-то время после приступа человек чувствует слабость в мышцах. Такое состояние часто является симптомом хронической венозной недостаточности. В группу риска входят люди преклонного возраста, беременные.
При перегрузке мышц, дегидратации либо длительном пребывании в одном положении могут возникать судороги ночью. В большинстве случаев такое состояние является идиопатическим, то есть, возникает без причин. Чаще такие приступы не являются опасными для здоровья. Но иногда они могут свидетельствовать о таких состояниях:
- венозная недостаточность;
- артериальная дисфункция.
Чаще ночные приступы спазмов возникают в икроножных мышцах. Непроизвольные сокращения сопровождаются внезапной резкой болью, затвердением тканей, дискомфортом, покраснением и отечностью, мышечной слабостью. Не стоит заниматься самолечением и принимать какие-то лекарства от судорог в ногах. Нужно вовремя обращаться к флебологу, чтобы выяснить причину такого симптома.
Какие симптомы требуют особого внимания
Мы перечислили физиологические проблемы дыхания. Но иногда дело обстоит намного серьезней, чем обычный насморк. Перечислим признаки, которые должны стать для родителей веским аргументом для срочного посещения детского кардиолога.
Цианоз
Если задержка дыхания при кормлении сопровождается еще посинением носогубного треугольника, этот признак свидетельствует о недостатке кислорода. При тяжелых формах сердечных патологий синеет подбородок и пальчики малыша. Этот симптом характерен для врожденных пороков и сердца, и аномалий сосудов.
Одышка
Этот признак тоже говорит о недостатке кислорода. Поскольку при сосании ребенку приходиться тратить больше сил, этот симптом выражен сильнее, чем в состоянии покоя. Поводом для беспокойства можно считать частые перерывы на отдых во время сосания. В норме таких пауз не больше двух, а ребенок с патологией сердца делает перерывы после 2-3 глотков.
Быстрая утомляемость
Активность младенцев с врожденными пороками сердца намного ниже, чем у здоровых детей. Они не способны высасывать норму во время кормления, поэтому недобирают в весе. Усугубляет проблему частое дыхание. Ребенок просто задыхается при напряжении.
Боли в области груди
Грудные малыши не могут пожаловаться на такой симптом, но наблюдательная мама заметит, при каких обстоятельства и, как часто ребенок начинает беспокоиться.
Если все описанные признаки повторяются с малютки во время кормления регулярно, необходимо срочно проконсультироваться с детским кардиологом. Полномасштабное обследование позволит установить причину проблемы, а опытный детский кардиолог назначит ребенку адекватную терапию.
Какие лекарства давать детям при температуре
Если температура тела больного ребенка поднимается выше 39° C, ее необходимо немедленно и эффективно снизить. В настоящее время для лечения лихорадки у младенцев и детей рекомендуется использование парацетамола или ибупрофена.
Ибупрофен обладает тройным действием: подавляет жар, снимает боль и воспаление. Это очень актуально при лечении малыша с «традиционными» инфекционными заболеваниями, у которого помимо лихорадки появляются другие симптомы: покраснение горла, боли в ушах, мышцах или суставах.
Ибупрофен имеет быстрое начало действия: после приема внутрь, эффект наступает через 15-30 минут и длится 6-8 часов. Рекомендуемая доза ибупрофена составляет 7-10 мг / кг, что эффективно для снижения температуры.
Ибупрофен
И последнее, но не менее важное свойство: он довольно хорошо переносится младенцами и детьми младшего возраста. Поэтому это лекарство считается одним из препаратов первой линии от лихорадки, боли и воспалений у детей от 6 месяцев или с массой тела не менее 5 килограммов
Высокая температура у ребенка может быть симптомом ОРВИ, гриппа или простуды. Для лечения этих заболеваний врачи могут назначить противовирусные средства. Один из современных препаратов — Нобазит.
Средство подходит взрослым пациентам и детям с 12 лет. Нобазит оказывает прямое противовирусное действие, благодаря чему препятствует распространению инфекции на нижние дыхательные пути. Действующее вещество — энисамия йодид — защищает организм от инфекций, блокируя попадание вируса в клетку.
Нобазит также обладает жаропонижающим, обезболивающим и противовоспалительным действиями. В комплексе это позволяет быстрее устранить такие симптомы как высокая температура, озноб, насморк, кашель и боль в горле. Согласно клиническим исследованиям, полное выздоровление наступает быстрее. При этом вероятность развития осложнений, требующих приема антибиотиков, сокращается в 4 раза.
Нобазит входит в методические рекомендации Минздрава РФ по лечению острых респираторных вирусных инфекций в амбулаторной практике в период пандемии COVID-19 и в список противовирусных средств прямого действия в классификации ВОЗ.
Клинические проявления разных видов судорог
Различные патологии характеризуются разнообразными мышечными сокращениями. Судороги классифицируют на следующие виды:
- Малые. Проявляются в виде слабых подергиваний конечностей, моргания, дрожания век, мимических движений лица. Малые судороги довольно часто не замечаются родителями.
- Тонические. Свойственны недоношенным деткам. Проявляются выраженным напряжением мышц тела, запрокидыванием головы. Из-за спазма дыхательных путей может возникнуть остановка дыхания.
- Клонические. Могут затрагивать одну или несколько групп мышц, в зависимости от этого их разделяют на:
- очаговые, или фокальные (возникают в одном участке тела);
- многоочаговые, или мультифокальные (распространяются на несколько частей тела);
- генерализованные (задействованы мышцы всего тела).
При клонических судорогах ребенок теряет сознание, наблюдается синюшность (цианоз) кожи.
- Миоклонические. Проявляются судорожными подергиваниями мышц одного или нескольких конечностей.
- Фебрильные. Спровоцированы гипертермией (повышенной температурой).
У детей раннего возраста могут возникать судорожные подергивания при засыпании или во время сна. Если они не сопровождаются специфической симптоматикой и повышенной температурой тела, то они считаются безопасными и расцениваются как реакция организма на формирование нервной системы и становление ее деятельности.
При развитии судорожного приступа, когда наблюдаются остановка дыхания и нарушение сознания, ребенок нуждается в неотложной медицинской помощи.
Слишком большой набор веса
Бывают случаи, когда малыш не контролирует свой аппетит и хорошо ест и днем, и ночью. Если вес ребенка заметно превышает норму, одной из мер борьбы с ожирением может быть сокращение ночных кормлений.
Нельзя забывать и о том, что ночные кормления не дают родителям качественно высыпаться — этот аргумент часто становится самым веским для отказа от них.
Полностью исключить ночные «перекусы» малыша или сократить их количество вполне реально без ущерба для психики ребенка, если он к этому действительно готов. Запаситесь терпением: отучить есть ночью за один день нельзя. Не стоит экспериментировать с ночными кормлениями, если малыш болен, у него режутся зубки, происходит скачок роста, планируется прививка, путешествие или переезд.
Вот несколько советов, которые помогут вам настроить малыша на продолжительный крепкий сон.
- Плотный ужин. Покормите малыша непосредственно перед сном, даже если он ел за 1 – 2 часа до этого. Идеальным «вторым ужином» для ребенка старше полугода станет детский йогурт или специальная жидкая каша. Отлично подойдут продукты «Засыпай-ка» от Агуши;
- Правильный микроклимат. Сухой воздух — основная причина, по которой дети просыпаются попить. Чтобы малышу и вам хорошо спалось, воздух в спальне должен быть свежим, прохладным (18 – 19 °C) и влажным. Если у вас нет увлажнителя, повесьте на батарею мокрое полотенце;
- Активные игры. Подвижный малыш устает за день и лучше спит. За несколько часов до сна дайте крохе вдоволь поиграть с игрушками, поползать или побегать;
- Прогулки на свежем воздухе. Прогулка перед сном (желательно в парке или лесопарковой зоне) поможет малышу крепче уснуть;
- Купание перед сном. После водных процедур малыш проголодается, плотно поужинает и будет крепко спать.
Если ребенок старше 1,5 – 2 лет часто просыпается ночью и грудь/бутылочка ему нужна только для успокоения, попробуйте поговорить с ним. Перед сном покажите малышу, как ложатся спать его любимые игрушки и члены семьи. Спокойным, ласковым тоном проговорите: «Плюшевый зайчик спит, кошечка спит, собачка спит, папа спит, мама спит, и грудь/бутылочка спит, и ты сейчас будешь спать». Ночью во время пробуждения повторите тем же тоном: «Сейчас ночь, все спят, грудь/соска тоже спят, и ты должен спать». Не оставляйте малыша плакать, возьмите его на руки, покачайте, спойте колыбельную, но в отношении еды проявите твердость.
Ночные кормления — естественная часть материнской заботы о ребенке. Все дети развиваются по-разному, и, если вашему малышу «целых два года!», а он все еще нуждается в еде или питье во время сна, учитывайте его потребности, а не мнение окружающих.
Список использованной литературы
- Коллектив авторов. Питание в начале жизни. От беременности до 3-х лет. Москва: Издательство «Эскимо», 2017. – 288 с.
- Белопольский Ю.А. Для вас, молодые мамы. Москва: Издательство «АСТ», 2004. – 680 с.
- Конева Л. С. Современная энциклопедия молодой мамы. Москва: Издательство «АСТ», 2009. – 576 с.
- Еремеева О.В. Мать и дитя. ОТ беременности до 3 лет. Москва: Издательство «Рипол-Классик», 2003. – 1152 с.
- Паула Элбирт. Уход за новорожденным в первые 6 месяцев. Советы педиатра. Москва: Издательство «Гранд-Фаир», 2002. – 272 с.
- Ренфрю, Мэри и др. Грудное вскармливание: как кормить ребенка грудью, 2004.
- Международная лига Ла Лече. 4 глава из книги Женское искусство грудного вскармливания.
Как давать ибупрофен при температуре
Правильная дозировка ибупрофена — залог максимального жаропонижающего эффекта и безопасности. Слишком низкая доза может не дать ожидаемого эффекта, а прием слишком большого количества препарата просто нерационален: вероятность побочных эффектов возрастет, а желаемый эффект останется прежним.
Большинству младенцев лекарство дают в пределах чайной ложки — половину, полную или полторы. Поскольку чайные ложки в каждом доме могут быть разными, нужно выбирать препарат с мерной ложкой. Однако наиболее точный (и самый простой) способ определить дозу препарата – с помощью специального дозатора, который вставляется в горлышко флакона.
Препарат с мерной ложкой
В России продается много препаратов, содержащих ибупрофен. Как их принимать расскажет врач, выписывающий это лекарство, или подскажет фармацевт. Разобраться с этим вопросом довольно просто. Гораздо сложнее если родители оказались с малышом за границей, без знания языка и без страховки, покрывающей расходы на врача.
В этом случае в любой аптеке можно озвучить действующее вещество ибупрофен — вас поймут. Но выбирать нужно препарат обязательно с дозатором, так как в каждой стране свои допустимые нормы. И не всегда они ниже наших.
В ближайших европейских странах можно, например, попросить суспензию Ибустар. Она близка к нашим препаратам ибупрофена. Кроме этого в упаковке лекарства находится специальный мерный шприц. Суспензия Ибустар дозируется в зависимости от возраста и веса ребенка: рекомендуется разовая доза 7-10 мг / кг.
Например, годовалому ребенку весом десять килограммов следует дать 100 мг ибупрофена, что составляет 5 мл суспензии ибустара. Шприц в упаковке градуирован с шагом 0,5 мл, а 0,5 мл суспензии содержит 10 мг ибупрофена.
Между этими однократными дозами следует выдерживать интервал в шесть часов, и нельзя превышать максимальную суточную дозу 30 мг / кг. Также нельзя использовать ибупрофен более 3 дней.