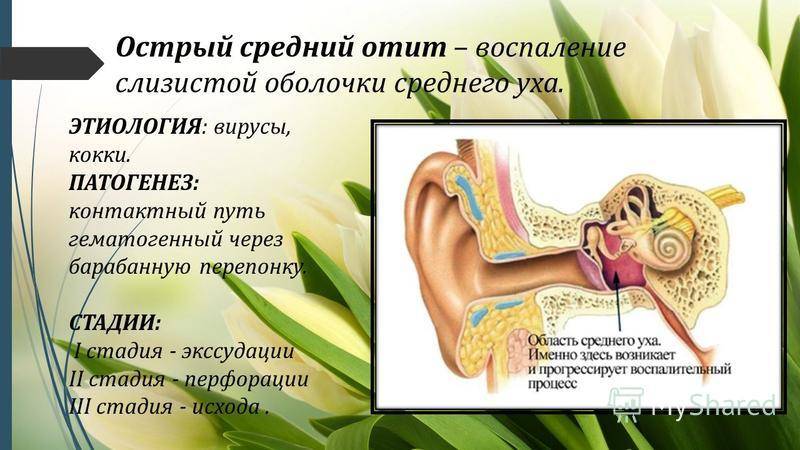
Острый средний отит
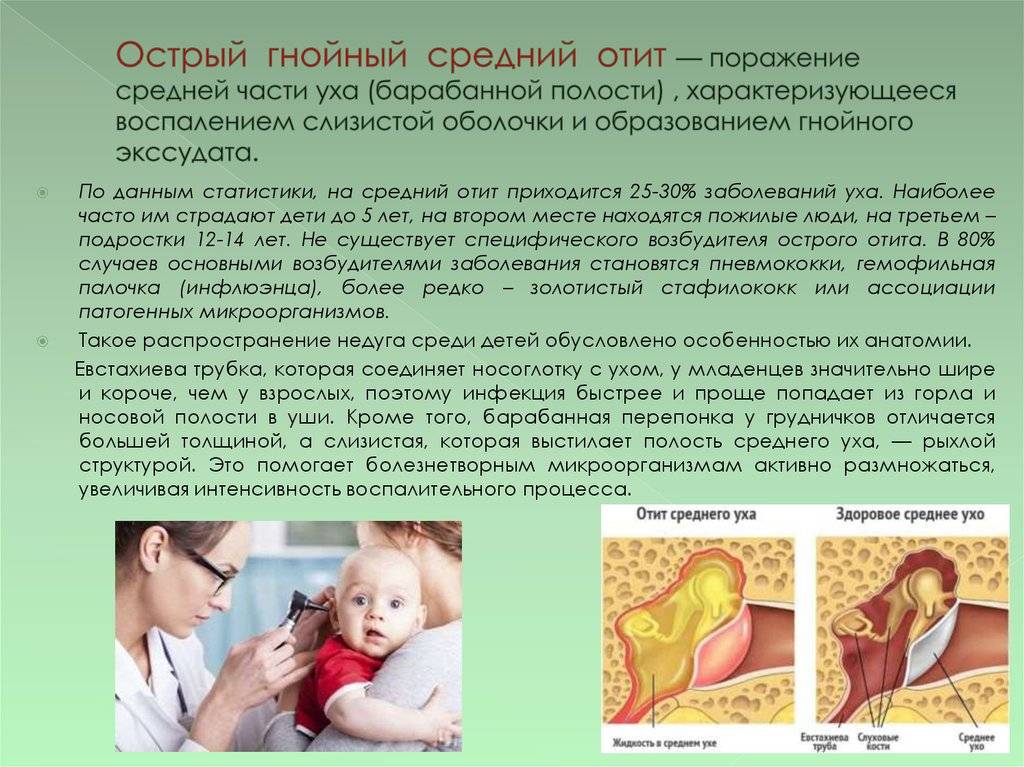
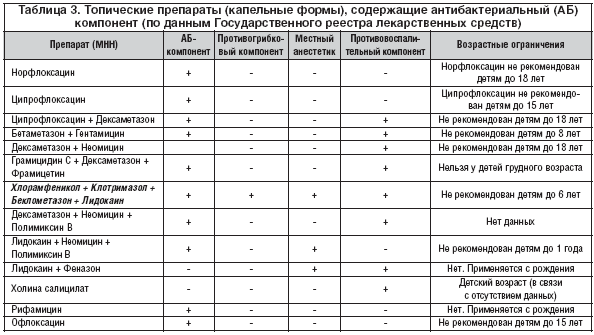
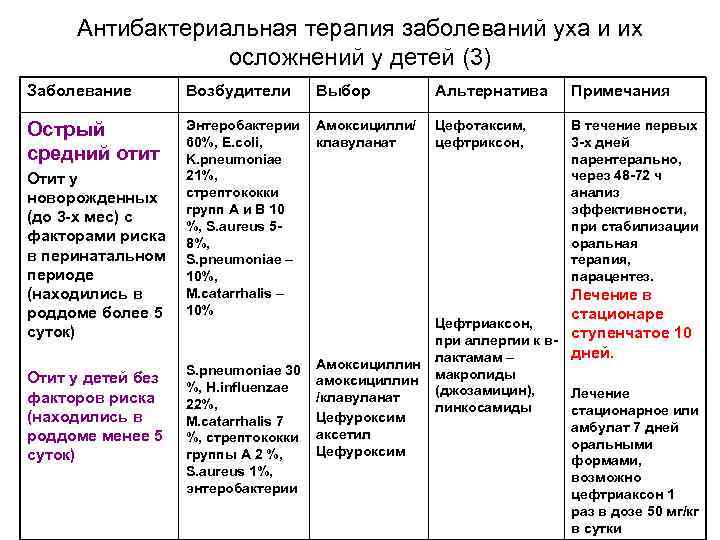
Основными возбудителями ОСО у детей старше месяца считаются S. pneumoniae, H. influenzae, реже – M. catarrhalis. Ключевым возбудителем является S. pneumoniae. Менее чем в 10 % случаев ОСО вызывают S. pyogenes, S. aureus или ассоциация микроорганизмов. На долю вирусов приходится около 6 % случаев ОСО. У новорожденных детей гнойный средний отит вызывают грамотрицательные палочки семейства Enterobacteriaceae (Escherichia coli, Klebsiella pneumoniae и др.), а также S. aureus. В последнее время в зарубежной литературе активно обсуждают этиологическое значение хламидий. По некоторым данным, у грудных детей и в раннем детском возрасте они встречаются в 8–10 % случаев .
При встрече с больным ОСО первый вопрос, который возникает у врача: является ли необходимой системная антибиотикотерапия? Известно, что многие случаи ОСО проходят самостоятельно – без антимикробной терапии. Серьезные системные осложнения (мастоидит, бактериальный менингит, абсцесс мозга, бактериемия и т. п.) возникают редко – менее чем у 1 % пациентов. Поэтому рекомендуют выжидательную тактику: применение симптоматической терапии (анальгетиков) и динамическое наблюдение за состоянием пациента в течение 24 часов. Подобная тактика позволяет снижать частоту нерационального применения АМП, предупреждать возникновение и распространение антибиотикорезистентности.
Вопрос о назначении антибиотиков решают в зависимости от ряда факторов, основными из которых являются клиническое течение заболевания и возраст ребенка.
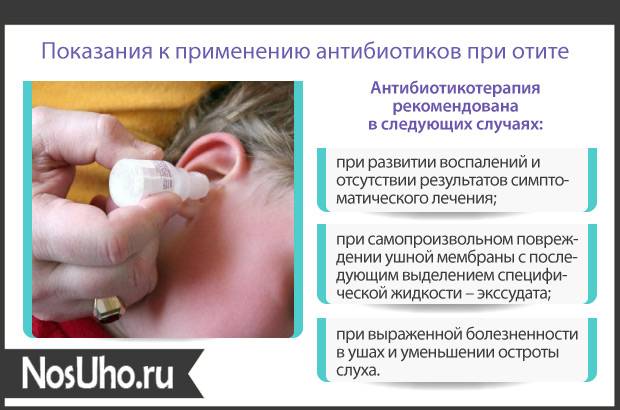
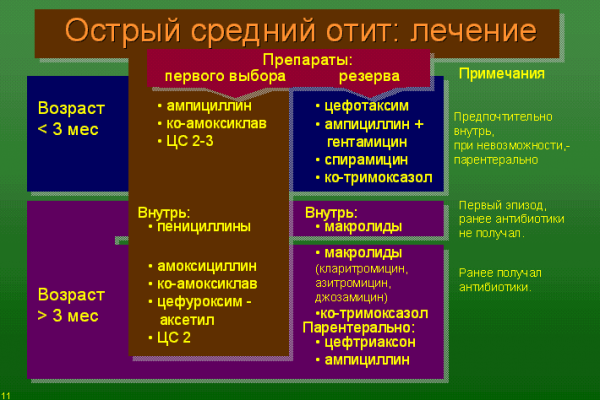
Абсолютными показаниями к применению АБТ при ОСО являются: • все случаи ОСО у детей в возрасте до 6 месяцев;• достоверно диагностированные случаи ОСО у детей в возрасте от 6 месяцев до 2 лет;• тяжелые формы ОСО, сопровождающиеся выраженным болевым синдромом, температурой тела выше 39 °С (вне зависимости от возраста); • отсутствие положительной динамики на фоне симптоматического лечения при наблюдении в течение 24 часов.
В указанных случаях выжидательная тактика недопустима.
Способ введения и длительность АБТ при ОСО зависят от степени тяжести, течения заболевания и эффективности лечения, особенно в первые 2–3 суток болезни. При легкой и средней степени тяжести ОСО у детей применяют только пероральный путь введения; при тяжелом течении антибиотик вводят парентерально.
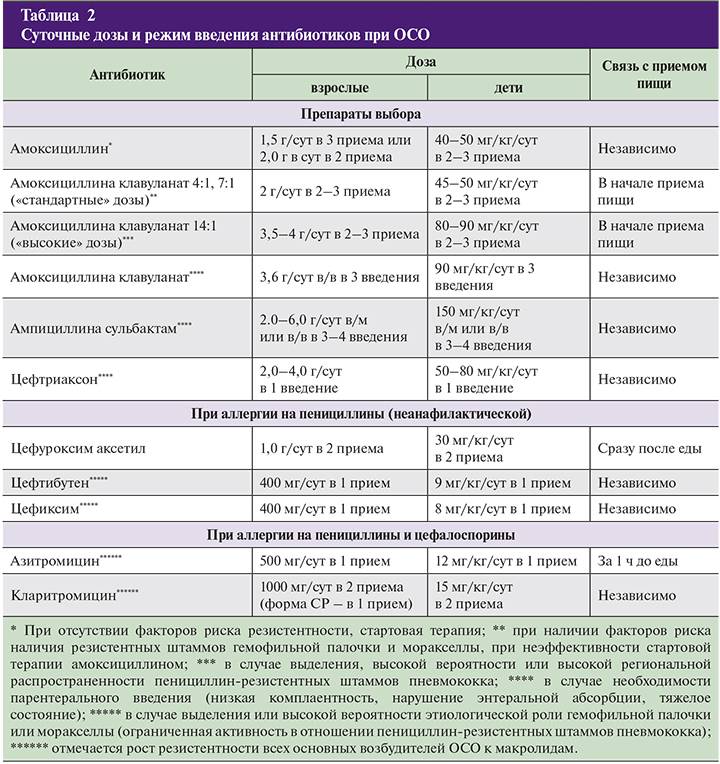
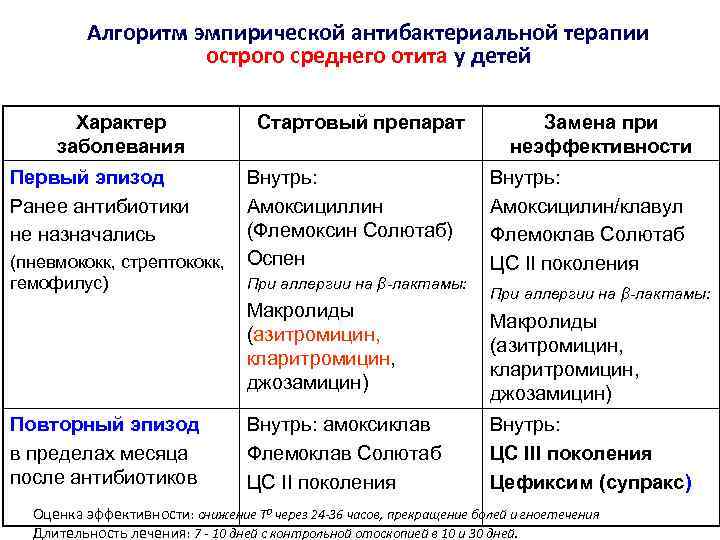
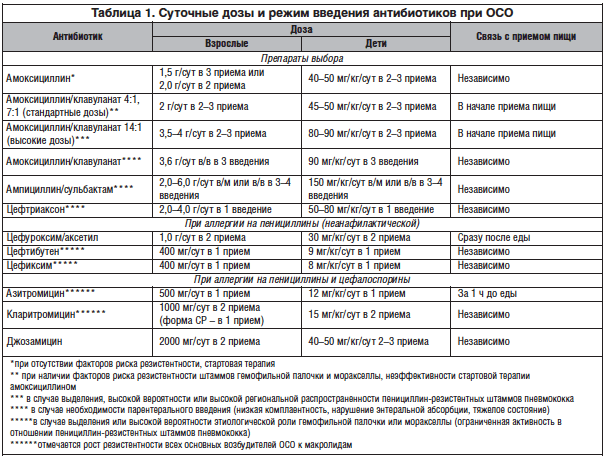
Препаратом выбора для лечения неосложненных форм ОСО является амоксициллин внутрь в обычных дозах (40–45 мг/кг/сут, разделенных на 3 приема) в течение 5–7 дней, детям до 2 лет рекомендуют более длительные курсы терапии – 7–10 дней. При ОСО с факторами риска (часто болеющий ребенок; АБТ в предшествующие данному заболеванию 3 месяца), или если резистентность S. pneumoniae к пенициллину в регионе превышает 10 %, рекомендуют высокие дозы амоксициллина (80–90 мг/кг/сут, разделенных на 3 приема), ИЗП (амоксициллин/клавуланат, амоксициллин/сульбактам, ампициллин/сульбактам) или цефуроксим аксетил.
В отсутствие эффекта после трех дней АБТ рекомендуют произвести смену АМП на альтернативные препараты. В случае лечения амоксициллином – на ИЗП, при лечении ИЗП или цефуроксимом аксетилом – на цефтриаксон внутримышечно (1 раз в сутки в течение 3 дней). Современные макролиды (джозамицин, кларитромицин, азитромицин) следует рассматривать как альтернативные препараты для лечения ОСО при аллергии на β-лактамы .
Необходимо подчеркнуть практическую бесполезность применения при ОСО ко-тримоксазола, хотя в амбулаторных условиях его назначали очень часто. Высокая степень резистентности к этому препарату отмечена у S. pneumoniae (35 %) и H. influenzae (18 %). Помимо малой клинической эффективности применение ко-тримоксазола должно быть резко сокращено в связи с риском развития тяжелых нежелательных реакций со стороны кожных покровов (синдромов Стивенса–Джонсона и Лайелла). Риск развития этих синдромов при применении ко-тримоксазола в 20–30 раз выше, чем при использовании пенициллинов и цефалоспоринов .
Системная антибиотикотерапия является основным методом лечения ОСО у детей, однако она должна обязательно сочетаться с рациональным местным лечением, проводимым отоларингологом (парацентезом, тимпанопункцией, анемизацией слуховой трубы, сосудосуживающими препаратами в полость носа, активной терапией сопутствующих острых заболеваний ЛОР-органов) и иметь целью полное восстановление слуха, которое и служит основным критерием выздоровления от острого воспаления среднего уха.
Острый средний отит. Лечение.
Основой лечения среднего отита являются обезболивающие и жаропонижающие средства, и, если отит имеет бактериальную природу — антибиотики. В случаях, когда диагноз вызывает сомнения, выбирается тактика наблюдения на фоне контроля температуры и боли. 80% средних отитов проходит самостоятельно безо всякого лечения.
Антибиотики: предпочтительная группа антибиотиков — пенициллины, используются при бактериальной природе отита. При этом следует понимать, что даже подтверждение бактериальной инфекции не является абсолютным показанием к антибиотикотерапии. Антибиотики в обязательно порядке назначаются только при бактериальных отитах у детей младше двух лет.
Неспецифические противовоспалительные препараты (НПВС): эта группа препаратов позволяет не только обезболить, но и контролировать лихорадку. Арсенал препаратов — это хорошо известные парацетамол и нурофен.
Тактика динамического наблюдения: используется при сомнениях в диагнозе и/или при бактериальном отите у детей старше двух лет при невыраженных симптомах болезни
Динамическое наблюдение подразумевает повторный осмотр ребенка врачом через сутки.
ВАЖНО: дети младше двух лет после перенесенного среднего отита должны посетить врача для исключения возможного стойкого снижения слуха.
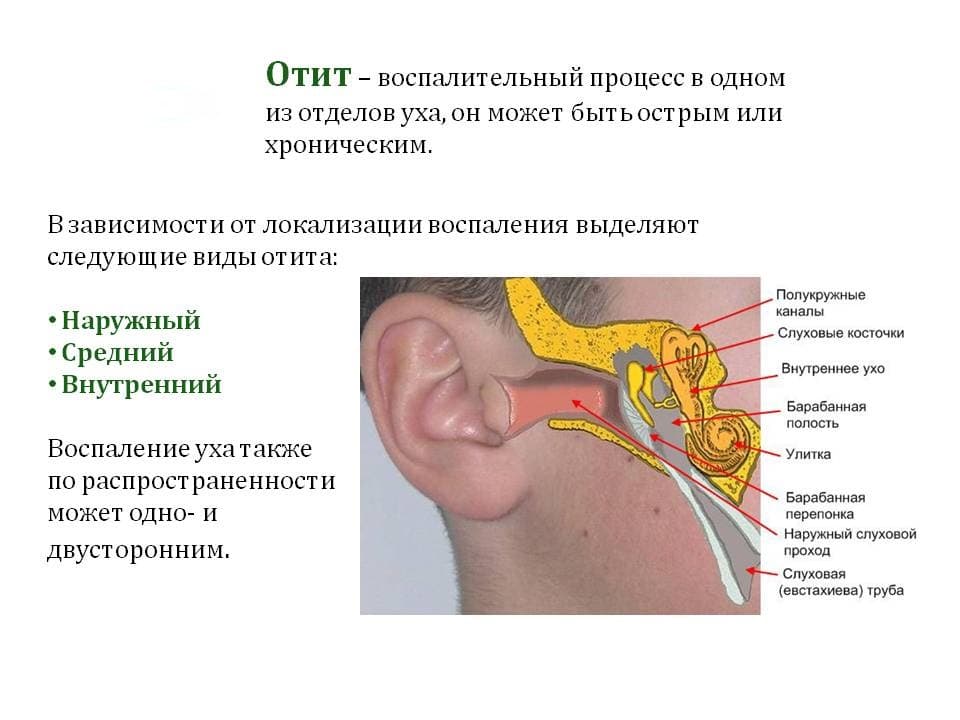
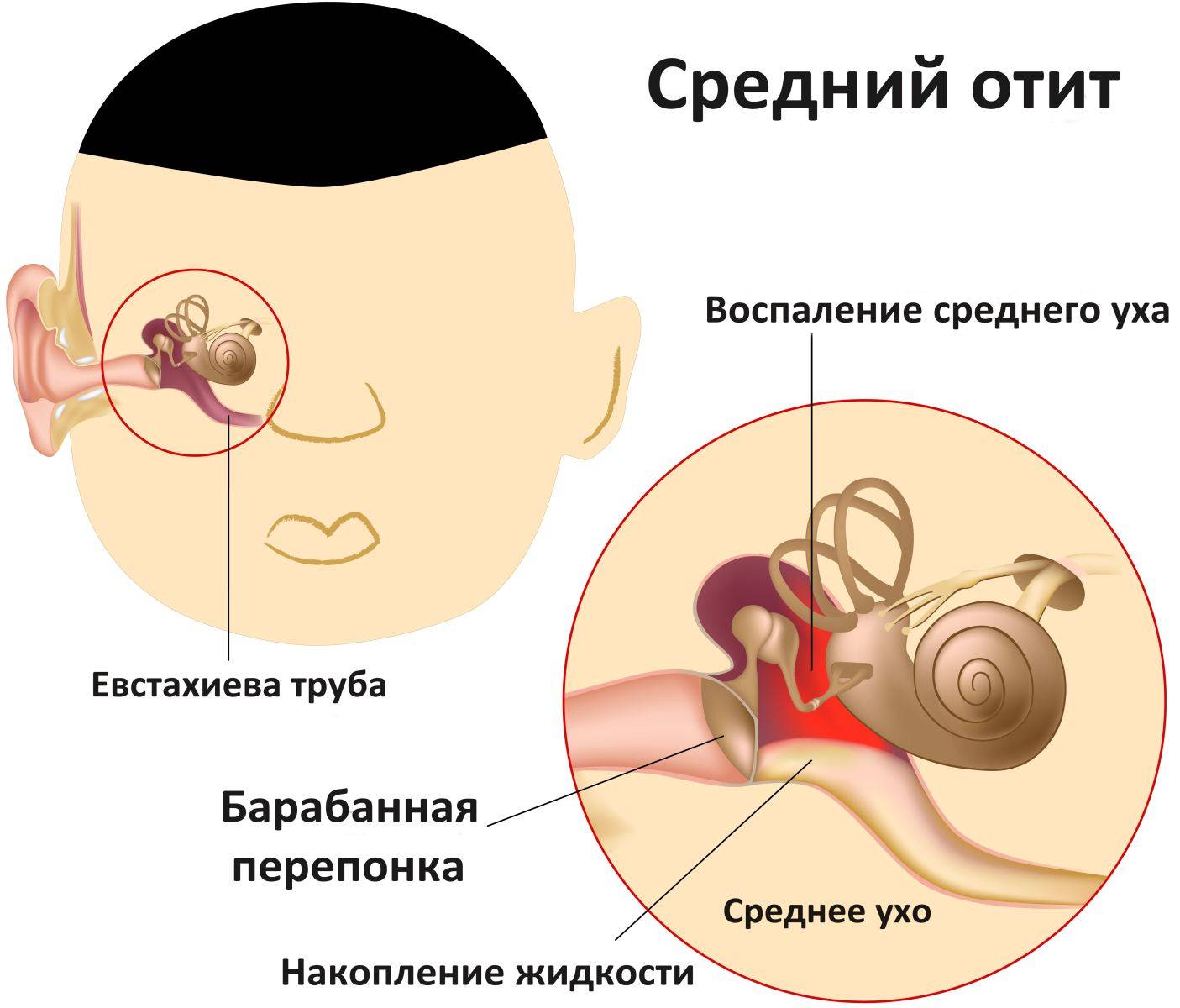
Отит среднего уха у детей
- евстахиева труба у детей короче и шире, чем у взрослых, и расположена более горизонтально. Всё это облегчает попадание слизи из носоглотки в среднее ухо;
- дети чаще болеют простудными заболеваниями;
- дети часто плачут и при этом шмыгают носом, в результате чего носовой секрет может попасть в слуховую трубу;
- у детей нередко встречаются аденоиды – патологически разросшаяся глоточная миндалина, блокирующая евстахиеву трубу. Затруднённая вентиляция барабанной полости способствует развитию инфекции.
Груднички ещё более уязвимы. У новорождённых в среднем ухе присутствует особая (миксоидная) соединительная ткань, рыхлая, студенистая, с малым количеством кровеносных сосудов, являющаяся весьма благоприятной средой для развития вредоносных бактерий. Груднички основное время проводят лёжа, что мешает оттоку слизи. При срыгивании молоко может попасть в слуховую трубу и барабанную полость.
Отит среднего уха у маленьких детей проявляется внезапно. Поднимается температура до 39-40° C. Малыш начинает плакать от боли; он не может спать, отказывается сосать. Постоянно трогает больное ушко – но это только с четырёхмесячного возраста, а до того установить, что именно болит у ребёнка можно лишь по косвенным признакам. Усложняют картину и возможные при отите желудочно-кишечные проявления – понос и рвота.
Поэтому очень важно показать ребёнка врачу. Если у Вашего ребёнка высокая температура, вызывайте врача на дом
При жалобе ребёнка на боль в ухе необходимо показать его ЛОР-врачу.
Диагностика и лечение отита
Для постановки правильного диагноза и назначения эффективного лечения воспаления структур уха всегда проводится комплексное обследование.
Для диагностики отита необходимо провести осмотр ребенка, отоскопию, лабораторные анализы (общий анализ крови и мочи), при необходимости посев выделений из уха. Для определения функции органа слуха проводится аудиометрия. В некоторых случаях может быть рекомендована консультация других специалистов, если детский ЛОР-врач видит в этом необходимость.
Лечение отитов направлено не только на устранение самого заболевания и его симптомов, но и на профилактику всех возможных осложнений.
В лечении отита у ребёнка применяются: противовоспалительные и антибактериальные капли для ушей, антибиотики в таблетках и уколах, общеукрепляющая терапия. Объем необходимой фармакотерапии определяет врач.
Лечебные манипуляции: промывание ушей, удаление серных пробок, продувание ушей проводятся по показаниям.
В некоторых случаях для лечения отита показано оперативное вмешательство.
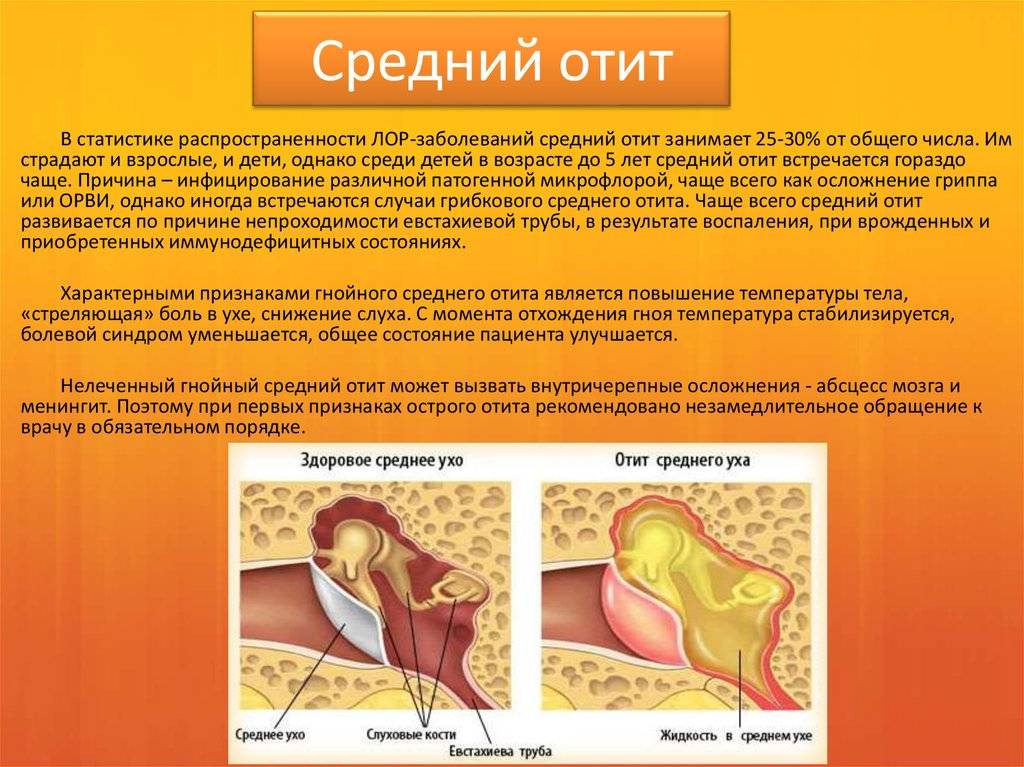
Клиническое течение ОСО у детей
Острый средний отит является заболеванием с выраженной стадийностью. В соответствии с классификацией В.Т. Пальчуна выделяют пять стадий болезни:
1. Острый евстахиит характеризуется нарушением функции слуховой трубы, что вызывает дальнейшее развитие патологического процесса. Тубарная дисфункция приводит к снижению давления в барабанной и других полостях среднего уха. Отоскопически отмечается втяжение барабанной перепонки, укорочение светового конуса. Под действием отрицательного давления возникает полнокровие сосудов барабанной полости. Барабанная полость заполняется серозным экссудатом, развивается асептическое воспаление, и процесс переходит во вторую стадию.
2. Острое катаральное воспаление. Появляется боль в ухе за счет сдавления болевых рецепторов экссудатом. Ухудшается общее состояние ребенка, повышается температура тела. При отоскопии барабанная перепонка гиперемирована и утолщена, опознавательные знаки определяются с трудом или не определяются.
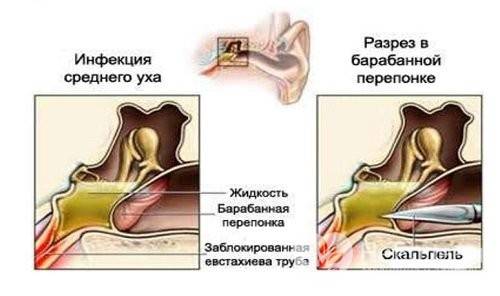
3. Острое гнойное воспаление. Эта стадия обусловлена инфицированием барабанной полости через слуховую трубу. В экссудате происходит накопление форменных элементов, прежде всего нейтрофилов, т. е. происходит нагноение серозного экссудата. Боль в ухе резко усиливается, нарастают симптомы интоксикации. Отмечаются изменения в клиническом анализе крови. Отоскопически определяется выраженная гиперемия барабанной перепонки, опознавательные знаки не видны, имеется выбухание барабанной перепонки различной степени выраженности. За счет давления гнойного секрета, его протеолитической активности в барабанной перепонке появляется перфорация, через которую происходят эвакуация гноя в наружный слуховой проход.
4. Постперфоративная стадия. Боль в ухе стихает, общее состояние пациента нормализуется. Отоскопически определяется перфорация барабанной перепонки, из которой поступает гнойное отделяемое. В случае благоприятного течения процесс переходит в завершающую стадию.
5. Репаративная стадия. Во время этой стадии воспаление в среднем ухе купируется, перфорация закрывается рубцом .
Причины
Воспаление в среднем ухе вызывают бактерии или вирусы. Часто возникает из-за простуды, гриппа или аллергии, что вызывает скопление жидкости и отек носовых ходов, горла и слуховых труб.
Роль слуховой трубы
Слуховые трубы представляют собой пару узких трубок, которые начинаются от среднего уха до носоглотки, за носовыми проходами. Гортанный конец труб открывается и закрывается для регулирования давления воздуха в среднем ухе и его дренажной функции.
Отек, воспаление и слизь в евстахиевых трубах от инфекции верхних дыхательных путей или аллергии могут блокировать их, вызывая накопление жидкости в среднем ухе.
Ушные инфекции чаще встречаются у детей, отчасти потому, что их слуховые трубы более узкие и расположены более горизонтально – факторы, которые затрудняют отток из них жидкости, из-за чего они забиваются.
Роль аденоидов
Аденоиды – это две небольшие подушечки тканей, высоко в задней части носа, которые играют роль в активности иммунной системы. Эта функция делает их особенно уязвимыми для инфекции, воспаления и отека.
Поскольку аденоиды находятся вблизи открытия слуховых труб, воспаление или увеличение аденоидов может блокировать слуховые трубы, тем самым способствуя возникновению инфекции в среднем ухе. Воспаление аденоидов будет играть роль в развитии среднего отита у детей, потому что у детей относительно большие аденоиды.
Другие условия, которые могут быть связаны с инфекцией уха или результатом аналогичных проблем среднего уха, включают следующее:
- Отит с выпотом представляет собой воспаление и образование жидкости (выпот) в среднем ухе без бактериальной или вирусной инфекции. Это может произойти, потому что накопление жидкости сохраняется после устранения инфекции уха. Это может также произойти из-за некоторой дисфункции или неинфекционной блокировки слуховых труб.
- Хронический средний отит с выпотом возникает, когда жидкость остается в среднем ухе и продолжает возвращаться без бактериальной или вирусной инфекции. Это делает детей восприимчивыми к новым ушным инфекциям и может повлиять на слух.
- Хронический гнойный отит – постоянная ушная инфекция, которая часто приводит к разрыву или перфорации барабанной перепонки.
Лечение
Некоторые инфекции уха разрешаются без лечения антибиотиками. Что лучше для вашего ребенка, зависит от многих факторов, включая возраст ребенка и тяжесть симптомов.
Выжидательная тактика
Состояние здоровья после появления ушных инфекций обычно улучшается в течение первых двух дней, и большинство инфекций устраняются самостоятельно в течение одной-двух недель без какого-либо лечения. Американская академия педиатрии и Американская академия семейных врачей рекомендуют подождать и посмотреть итог в следующих случаях:
- Дети от 6 до 23 месяцев с легкой внутренней болью в одном ухе менее 48 часов и температурой менее 39°C.
- Дети в возрасте от 24 месяцев и старше с легкой внутренней болью в ушах с одной или двух сторон менее 48 часов и температуре менее 39°C.
Некоторые данные свидетельствуют о том, что лечение антибиотиками может быть эффективным для детей с ушными инфекциями. Поговорите со своим врачом о преимуществах антибиотиков, их побочных эффектах и о появлении бактерий, невосприимчивых к антибиотикам при их чрезмерном употреблении.
Управление болью
Чтобы уменьшить боль от инфекции уха, врач может посоветовать использовать парацетамол (калпол, панадол и другие) или ибупрофен (нурофен, ибуклин и другие), чтобы облегчить боль. Используйте препараты, как указано на этикетке
Соблюдайте осторожность, если даете аспирин детям или подросткам. Дети и подростки, выздоравливающие от ветрянки или гриппоподобных симптомов, никогда не должны принимать аспирин, потому что аспирин связан с синдромом Рейе
Антибиотикотерапия
Врач может рекомендовать лечение среднего отита антибиотиками в следующих ситуациях:
- Дети от 6 месяцев и старше с умеренной/тяжелой болью в ушах в течение более 48 часов или при температуре 39°C и выше.
- Дети от 6 до 23 месяцев с легкой внутренней болью в ушах, длящейся менее 48 часов и температурой менее 39°C.
- Дети в возрасте от 24 месяцев и старше с легкой внутренней болью в ушах, длящейся менее 48 часов и температуре менее 39°C.
У детей в возрасте до 6 месяцев с подтвержденным острым средним отитом лечение нужно начинать антибиотиками без первоначального времени ожидания и наблюдения. Даже после того, как симптомы улучшились, обязательно пройдите до конца курс антибиотика, как рекомендовано. Несоблюдение этой рекомендации может привести к рецидивирующей инфекции и устойчивости бактерий к антибиотикотерапии. Поговорите со своим врачом о том, что делать, если вы случайно пропустите прием антибиотика.
Шунтирование
Если у вашего ребенка рецидивирующий средний отит или средний отит с выпотом, врач может порекомендовать процедуру по удалению жидкости из среднего уха. О рецидивирующем среднем отите можно говорить, если было три эпизода заражения за шесть месяцев или четыре эпизода в год или, по крайней мере, один эпизод за последние шесть месяцев. Рецидивирующий отит с выпотом – это постоянное нарастание жидкости в ухе после выздоровления или в отсутствие какой-либо инфекции.
Во время амбулаторной хирургической процедуры, называемой шунтированием, хирург создает крошечное отверстие в барабанной перепонке, через которое происходит отток жидкости из среднего уха. Крошечная трубка (шунт) помещается в отверстие, чтобы помочь вентилировать среднее ухо и продолжить отток жидкости необходимое количество времени. Шунт устанавливается на 3-6 месяцев и удаляется хирургическим путем. Барабанная перепонка обычно закрывается снова после того, как шунт удаляется.
Лечение хронического гнойного среднего отита
Хронический гнойный средний отит приводит к перфорации барабанной перепонки и трудно поддается лечению. Его часто лечат антибиотиками, вводимыми в виде капель.
Виды экссудативного среднего отита у детей
По своей продолжительности ЭСО делят на три формы течения: острая (до 3 недель), подострая (от 3 до 8 недель) и хроническая (более 8 недель).
По характеру изменений, происходящих в слизистой оболочке среднего уха, выделяют четыре формы ЭСО: начальная экссудативная, секреторная, продуктивно секреторная, дегенеративно-секреторная (с преобладанием фиброзно-склеротического процесса).
Существует ещё одна классификация ЭСО, в основу которой положены аналогичные принципы (физические параметры содержимого барабанной полости: вязкость, прозрачность, цвет, плотность и длительность патологического процесса). В ней выделяют четыре стадии течения ЭСО: катаральную (до 1 месяца), секреторную (от 1 до 12 месяцев), мукозную (от 12 до 24 месяцев), фиброзную (более 24 месяцев).
Отит уха ребенка и его лечение
Начальные симптомы заболевания у детей зависят от многих факторов. Одним из них служит возраст ребенка. По свидетельствам врачей, отит у ребенка 2-х лет проходит, по ряду причин, тяжелее, чем отит у ребенка в 3 года. Это связано с тем, что у детей младшего возраста иммунитет не имеет такой степени напряженности, как в старшем возрасте.
Лечение наружного отита
Выделяют ограниченный наружный отит (гнойник кожи фиброзно-хрящевого отдела наружного уха) и диффузный (разлитой) наружный отит.
Первый возникает вследствие внедрения возбудителя, как правило, стафилококка, в волосяной фолликул кожи наружного слухового прохода.
Диффузный ушной отит возникает как осложнение при хроническом гнойном воспалении среднего уха. Основным фактором, вызывающим диффузный отит, является занос гноя в забарабанную полость при гноетечении.
Лечение наружного отита у детей сводится к промыванию наружного слухового прохода, назначению антибиотиков, сульфаниламидных препаратов и др. Лечебные процедуры и препараты может назначить только лечащий врач.
Также лечение наружного отита у детей требует закладывания в пораженное ухо марлевых турунд, смоченных в специальном растворе (об этом расскажет врач). При стихании острого процесса и в более поздней фазе заболевания назначают физиотерапию.
Лечение среднего отита
Острый средний отит развивается в результате проникновения в среднее ухо возбудителей инфекции через слуховую трубу при воспалительных заболеваниях носа и носоглотки.
На первом этапе развивается острый катаральный отит у ребенка: повышается температура, отмечается отек, боли в пораженном ухе, беспокойство и плаксивость.
Лечение среднего отита у детей начинают незамедлительно, сразу после обнаружения первых симптомов и постановки диагноза.
Будьте осторожны, при возникновении среднего отита возрастает вероятность попадания инфекции в полость мозга и дальнейшего развития серозного менингита!
Методы лечения отита
Сильная, «стреляющая» боль в ухе, характерная для острого отита, обычно заставляет нас сразу же приступить к лечению заболевания. Однако крайне желательно, чтобы лечение отита происходило под руководством врача.
Если прошло два дня, а ухо по-прежнему Вас беспокоит, необходимо обязательно показаться ЛОРу. Есть вероятность, что заболевание может перейти в следующую стадию, при которой в среднем ухе начинают скапливаться гнойные выделения. Накопившийся гной может прорвать барабанную перепонку. Этого желательно избежать. Если всё же гной необходимо удалить из барабанной полости, то лучше, чтобы это осуществил врач, сделав аккуратный прокол барабанной перепонки, так называемый парацентез.
Оставленный без надлежащего лечения, отит может стать хроническим. В этом случае боль в ухе перестаёт быть мучительной. Долгое время больной вообще может не чувствовать боли. Это объясняется тем, что при хроническом отите барабанная перепонка остаётся перфорированной, и через это отверстие гной может вытекать в слуховой канал, не создавая избыточного давления в барабанной полости. Постоянный очаг воспаления и нарушенная целостность барабанной перепонки способствуют развитию тугоухости.
Ещё одна опасность: неправильное лечение может привести к образованию спаек и рубцов в барабанной полости, нарушающих работу слуховых косточек и перекрывающих слуховой канал. Это так называемый адгезивный отит, который приводит к стойкому снижению слуха и появлению шума в ушах.
Возможны и другие осложнения. Своевременное обращение к врачу позволит избежать осложнений и сохранить остроту слуха. Обычный курс лечения отита продолжается десять дней
Консультация специалиста
В поликлиниках «Семейного доктора» Вас встретят квалифицированные и опытные ЛОР-врачи, готовые помочь и взрослому, и ребёнку. Вам нужно лишь выбрать наиболее удобно расположенную для Вас поликлинику.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
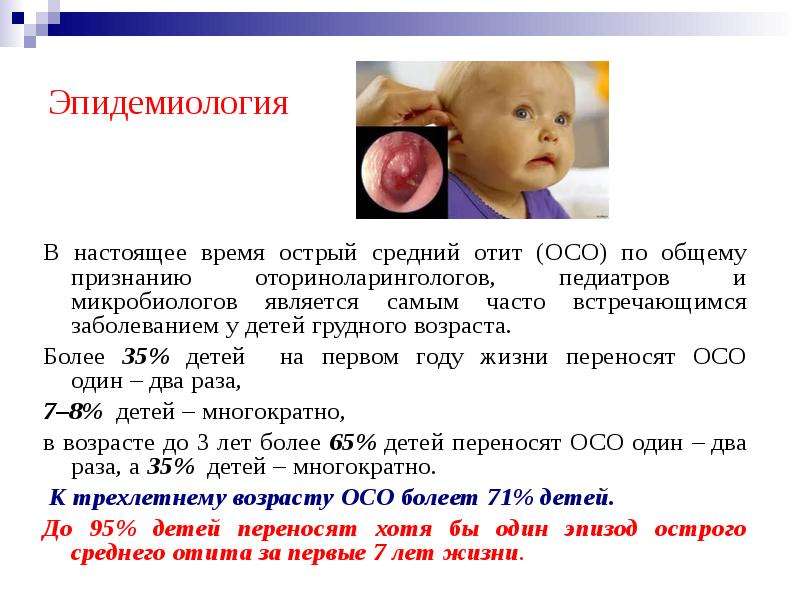
Острый средний отит у детей. Факторы риска.
Возраст: пик заболеваемости приходится на возраст от 6 до 18 месяцев, после чего частота встречаемости отитов у детей существенно снижается. Ряд причин такого распределения по возрасту известна: это и особенности развития черепа (в частности евстахиевой трубы), и состояние иммунной системы и физиологии… Другие причины еще предстоит выявить.
Семейный анамнез: изучение истории 1240 детей показало, что риск среднего отита выше, если у прямых родственников имело место данное заболевание.
Режим дня: у детей, посещающих детские дошкольные учреждения, риск развития среднего отита выше, чем у детей, находящихся дома, что связано с количеством микроорганизмов, с которыми ребенок встречается вне дома. Следует заметить, что риск не столь высок и не может являться поводом для отказа от посещений детских дошкольных учреждений.
Грудное вскармливание: отсутствие или ограничение грудного вскармливания существенно увеличивает риск развития острых средних отитов, что связано с несколькими факторами:
- физическая санация носоглотки материнским молоком
- воздействие на микрофлору носоглотки антител, содержащихся в материнском молоке
- работа лицевых мышц ребенка во время сосания (заметим, что такая работа мышц отличается от работы выполняемой при сосании бутылочки с молоком)
- поза, в которой ребенок ест, находясь на грудном вскармливании
Отдельно про позу при кормлении
Важно! Во время кормления (и грудью и из бутылочки) ребенок не должен находиться плашмя. Необходимо укладывать ребенка так, чтобы голова была выше, чем ножки
Это легко обеспечить, положив ребенка на подушку так, чтобы голова и туловище до поясницы находились на подушке, а ножки оставались на постели.
Табачный дым и загрязнение воздуха: табачный дым однозначно и существенно увеличивает риск развития средних отитов, при этом не имеет значения, кто из родителей курит. Влияние загрязненного воздуха на развитие отитов противоречиво.
Аномалии развития: расщелины твердого и/или мягкого неба, синдром Дауна, аллергический ринит увеличивают риск развития отитов.
Другие факторы риска: использование сосок (пустышек), неудовлетворительные социально-экономические условия (бедность, скученность людей в ограниченном помещении), осенне-зимний сезон увеличивают риск развития заболевания
Способы снижения нарушений со стороны ЖКТ
Совершенно новое направление в снижении нарушений со стороны ЖКТ на фоне применения амоксициллина/клавуланата связано с введением в структуру лекарственной формы добавочного компонента, например пребиотика. Эта субстанция должна усиливать рост нормальной анаэробной микрофлоры кишечника, сдерживая развитие дисбиотических расстройств, препятствуя избыточному росту C. difficile.

Российскими учеными создан новый инновационный класс препаратов экоантибиотики, представляющий собой комбинацию традиционных антибиотиков разных классов с пребиотиком лактулозой в особой сверх очищенной форме лактулоза-ангидро. Эти препараты обладают такой же биоэквивалентностью, что и оригинальный антимикробный препарат.
Лактулоза в кристаллической форме ангидро отличается высочайшей степенью очистки по сравнению с обычной лактулозой в сиропе
Важно, что лактулоза в пребиотических дозах не взаимодействует со структурой антибиотика и, соответственно, не влияет не его фармакокинетику и клиническую эффективность. Введение лактулозы способствует нарастанию концентрации бифидобактерий и лактобактерий в толстом кишечнике, при этом колония бифидобактерий увеличивается в тысячу раз, что приводит к повышению иммунитета
Экоантибиотики представлены в наиболее востребованных группах антибиотиков таких как: аминопенициллины, защищенные аминопенициллины, макролиды, фторхинолоны)
Подведение итогов: как лечить отит у ребенка
Чтобы не растеряться в сложной ситуации и не пропустить ранние признаки отита, важно не оставлять без внимания первые симптомы беспокойства ребенка и при возникновении малейшего подозрения на отит начинать его лечение у детей в максимально ранние сроки.
Особенно важно не промедлить, если врач поставил диагноз “острый отит” у ребенка, и начать лечение незамедлительно.
Диагноз “острый гнойный отит у детей” требует экстренной медицинской помощи!
О том, как правильно следует решать назревшую проблему и как вылечить отит у ребенка знают врачи-отоларингологи Он Клиник бейби, имеющие большой опыт в лечении детей с подобным диагнозом.
Если Вы обнаружили признаки отита у своего ребенка и не знаете, что делать, как можно скорее обращайтесь за консультацией детского врача-отоларинголога Он Клиник бейби!
Заключение
Таким образом, антимикробная терапия инфекций ЛОР-органов является сложной и ответственной задачей. При ее проведении следует отдавать предпочтение препаратам с наиболее высокой клинической, а также бактериологической эффективностью и безопасностью. Рациональное использование антибиотиков предупреждает развитие резистентности микроорганизмов к антибактериальным средствам, уменьшает продолжительность воспалительных заболеваний оториноларингологических органов и предупреждает их осложнения.Новая форма выпуска антибактериальных препаратов для детей освоена на курганском ОАО “Синтез” – порошок для приготовления суспензии в виде однодозовых пакетиков. Подобная форма выпуска упрощает процесс приготовления суспензии и значительно расширяет возможности использования препаратов у детей благодаря фармакокинетическим преимуществам, удобству применения (не требуется хранить приготовленную суспензию в холодильнике), оптимальному дозированию в зависимости от массы тела ребенка, приятному вкусу. Все это позволяет сделать лечебный процесс не только эффективным, но и удобным для ребенка и родителей. В однодозовых пакетиках для приготовления суспензии выпускаются:•Амосин (амоксициллин) в дозировках 125, 250, 500 мг (в упаковке 10 однодозовых пакетов). •АзитРус (азитромицин) в дозировках 50, 100, 200 мг (в упаковке 3 однодозовых пакета). Может назначаться детям с 6-месячного возраста.