Содержание
Часто при беременности и родах развивается геморрой. В отдельных случаях он еще и воспаляется. Иногда воспаление бывает очень значительное и сопровождается сильной болью. Длительность обострения геморроидальной болезни при беременности от 1-2 недель до нескольких месяцев. Бывает, что геморрой начинается на 5-6 месяцах и беспокоит до конца беременности.
Если при беременности воспалились геморроидальные узлы, то после родов почти всегда бывает обострение геморроидальной болезни.
Как же долго может беспокоить геморрой после родов? Очень по-разному: от 1 недели до нескольких месяцев, пока женщина не обратиться к проктологу. Чаще всего без операции в таком случае не обойтись.
Особенности профилактики
Обычно профилактика подразумевает ряд мероприятий, которые исключают или минимизируют воздействие предрасполагающих факторов. Понятно, что остановить рост плода и избежать повышения внутрибрюшного давления во время родов невозможно, однако некоторые действия могут внести свой вклад в предупреждение геморроя. К базовым рекомендациям можно отнести:
- Двигательная активность. Для того, чтобы избежать застоя крови в малом тазу, необходимо ежедневно совершать пешие прогулки, в зависимости от срока беременности выполнять физические нагрузки (гимнастика, бассейн), заниматься йогой и др.
- Правильное питание. Присутствие в рационе достаточного количества клетчатки, белков, жиров и углеводов, а также употребление необходимого количества обычной воды позволит нормализовать перистальтику кишечника и предотвратить развитие запоров.
- Необходимо исключить ситуации, которые могут быть связаны с увеличением внутрибрюшного давления. Например, рекомендуется избегать подъема тяжестей, а при походе в туалет стараться сильно не тужиться.
На этапе планирования беременности необходимо пройти максимально полное медицинское обследование и проконсультироваться с врачами, среди которых должен быть проктолог. Показаться специалисту нужно в обязательном порядке, если у ближайших родственников уже был выявлен геморрой. Может оказаться так, что болезнь уже начала развиваться и тогда можно будет устранить ее проявления просто и быстро.
Формы тонзиллита
Существует большая классификация форм острого тонзиллита:
Катаральная
Самая легкая форма, при которой поражается слизистая оболочка миндалин. Небные миндалины не сильно увеличены, слизистая горла красного цвета, налетов и гноя нет.
Фолликулярная
При этой форме поражаются фолликулы миндалины, то есть более глубокие структуры миндалин. Они просвечиваются через ткани миндалин в виде беловато-желтых круглых образований.
Герпетическая
Характеризуется появлением пузырьков на миндалинах. При их разрыве образуются болезненные труднозаживающие язвочки.
Язвено-некротическая
Ангина Симановского-Плаута-Венсана.
В процесс, как правило, вовлекается одна миндалина, на которой образуется серовато-желтоватый налет с развитием язв под ним.
Смешанные формы
В таком варианте заболевания происходит инфицирование несколькими возбудителями сразу, в результате присоединения вторичной инфекции или при сильном снижении иммунитета.
Хроническая форма тонзиллита
Актуальна так же, как и острая.
Понимание значимости и распространенности возбудителей бактериальной формы тонзиллита, особенно бета-гемолитического стрептококка группы А, имеет огромную роль в предотвращении развития хронического тонзиллита. Аллергический синдром обусловлен аллергизирующим воздействием липополисахаридов стрептококка, которые, всасываясь на протяжении болезни, вызывают аллергическую настроенность и создают предпосылки для развития местных и общих осложнений.
Как лечить острый тромбоз наружного геморроидального узла?
Возможности оперативного лечения
Существуют две основные операции для лечения острого тромбоза наружного геморроидального узла: удаление всего узла или только тромба из него. Первая операция называется экономная (частичная) геморроидэктомия (удаление только наружного геморроидального узла), вторая – тромбэктомия. Обе операции эффективны с точки зрения ликвидации болевого синдрома в течение 2-3 суток после их выполнения, однако после операции по эвакуации тромба чаще бывает рецидив (повторное возникновение тромба).
Экономная (частичная) геморроидэктомия тромбированного узла представляет собой рассечение кожи вокруг узла, его выделение и удаление вместе с тромбом. Операция может быть выполнена под местной анестезией.
После удаления геморроидального узла образуется небольшая раневая поверхность, которая может вызвать болевые ощущения, особенно во время дефекации. Но обычно боль гораздо менее выражена, чем при наличии тромбированнного узла, и лишь иногда требует приема таблетированных обезболивающих средств.
Тромбэктомия выполняется через разрез кожи над тромбом, после чего тромб удаляется и может быть наложено 1-2 шва на место разреза. Это вмешательство практически всегда выполняется под местной анестезией.
Консервативное лечение
Консервативное лечение (таблетки и местные средства – мази и свечи) направленно в основном на купирование болевого синдрома, вызванного тромбом, уменьшение отека и воспаления геморроидального узла, нормализацию частоты и качества стула. В аптеках представлено большое количество средств для лечения геморроидальной болезни, но все они примерно равны по эффективности и могут применяться для лечения острого тромбоза наружного геморроидального узла. Местные средства (мази и свечи) в основном обладают обезболивающим, противоспалительным действием. Топические средства с антикоагулянтным действием в лечении острого тромбоза эффективны только для временной профилактики возникновения новых тромбов или же при наличии в составе препарата обезболивающего компонента – для обезболивания. Таблетки используются также для обезболивания (нестероидные противовоспалительные, парацетамол) и нормализации венозного кровотока в малом тазу (в области прямой кишки), например флавоноиды. Кроме того, консервативное лечение проводится и после операции для устранения возможных послеоперационных симптомов. Схему консервативного лечения может определить только специалист, причем комбинацию препаратов лучше подбирать в каждом конкретном случае в зависимости от особенностей каждого пациента.
Диагностика геморроя
Своевременный визит к проктологу позволит избежать серьезных осложнений, угрожающих здоровью.
Комплексное обследование после визуального осмотра включает:
- пальпацию промежности и конечного отдела ЖКТ.
- мониторинг (осмотр) слизистой с помощью специального прибора.
- ректоскопию — инструментальное исследование внутренней поверхности ануса и толстого кишечника (при подозрении на онкологию)
- рентгенографию или компьютерную томографию ободочного отдела, обследование проводится с контрастом.
Лечение геморроя у женщин после беременности
Лечение назначается, даже если вы кормите грудью. Врач подберёт лекарственные препараты и свечи, которые разрешены при грудном вскармливании. Консервативное лечение геморроя у женщин после родов предполагает соблюдение диеты, применение микстур, ректальных свечей, мазей из натуральных ингредиентов и медикаментов, которые безопасны для младенца. Хирургические меры включают самые современные методики лечения геморроя:
- Операцию Longo;
- Радиоволновое лечение;
- Инфракрасную коагуляцию;
- Замораживание очагов жидким азотом;
- Латексное лигирование;
- Склерозирование узлов;
- Лазерную терапию.
Выбор метода лечения зависит от размера и местоположения узлов. Часто проктолог обходится щадящими методами, полностью устраняющими патологические узлы. И чем раньше начато лечение, тем быстрее и легче оно проходит.
Диета при геморрое
Основная задача диеты – стимуляция и приведение в нормальное состояние двигательных функций мышц кишечника.
Важные моменты:
- Питание должно быть полноценным и систематическим. Есть разрешается 5-6 раз в день, но небольшими порциями.
- Еда должна быть теплой.
- Кишечник нужно опорожнять ежедневно.
- Стул должен быть мягким и не раздражать вены, находящиеся в районе анального отверстия.
Диета, которую необходимо соблюдать во время появления геморроя, включает в себя несколько достаточно простых требований:
- Лучше всего выбирать блюда, приготовленные на пару или хорошо проваренные. Можно употреблять продукты, запеченные в фольге, но они должны быть без твердой корочки, которая сложно переваривается.
- При геморрое не рекомендуется употреблять в пищу продукты, сделанные из фарша или пюре. Такая еда плохо стимулирует работу кишечника.
- Нельзя есть горчицу, перец и другие острые продукты, раздражающие слизистую.
- Нельзя есть сухари и другие продукты, закрепляющие стул.
- Употребляйте много жидкости, не менее 1,5 литра в день. Пить жидкость следует натощак или же до употребления пищи.
- Из рациона придется убрать кофе и газированные напитки. Также во время этой диеты противопоказан алкоголь.
Чем отличается рак от геморроя
Существует ряд отличий рака прямой кишки от геморроя. Среди них можно отметить:
- Раковые заболевания встречаются чаще у людей старше пятидесяти лет, в то время как геморрой может появиться в более молодом возрасте.
- При раке прожилки крови обнаруживаются в кале при дефекации, при геморрое же кровотечение может открыться без травмирования, самостоятельно.
- При раке анемия носит более тяжелый характер, а снижение показателей эритроцитов и гемоглобина не соответствует кровопотере.
- При раке прямой кишки с калом выделяется большое количество слизи.
- Кровотечение при раке прямой кишки отмечается в начале акта дефекации, при геморрое – в конце.
- При геморрое страдает только качество жизни пациента, общее же его состояние остается неизменным. Появление чрезмерной слабости и утомляемости, немотивированная потеря веса может говорить о развитии злокачественного процесса.
Поставить точный диагноз и вынести окончательный вердикт о природе патологии может только врач после подробного сбора анамнеза и проведения необходимых исследований.
Геморрой при беременности – как лечить?
Если никакие домашние средства, позволяющие избежать болезненного геморроя, не помогли, можно прибегнуть к фармакологическим средствам или помощи специализированных врачей. Геморрой – настолько серьезная проблема, что откладывать ее не стоит. Лучше всего спросить своего врача или фармацевта, какое лекарство от геморроя при беременности является безопасным.
Холодные компрессы (например, изо льда, завернутые в полотенце) на больные места могут принести немедленное облегчение. Однако помните, что нельзя делать так называемые сидячие забастовки. Они могут способствовать расширению сосудов и, как следствие, обострению геморроя.
Причины и виды геморроя у беременных
В период вынашивания ребенка нагрузка на органы малого таза значительно возрастает. Кишечник сдавливается, что в результате приводит к образованию или увеличению уже существующих геморроидальных узлов.
У женщины изменяется процесс пищеварения, ее часто беспокоят запоры, а это является основной причиной заболевания не только у беременных.
Другие факторы, провоцирующие геморрой:
- малоподвижный образ жизни;
- частые поносы, которые беспокоят по несколько дней;
- нездоровое питание (избыток соли и острых приправ в пище);
- поднятие тяжестей.
Роды – еще одна причина образования геморроидальных узлов. Сосуды испытывают повышенное давление, повреждаются. Чем сложнее проходит процесс родоразрешения, тем больше вероятность развития этого заболевания.
Виды геморроя у беременных:
- Острый. Особенности: быстрое нарастание клинических признаков (сильные боли и зуд в области прямой кишки). Период развития: 2 и 3 триместры беременности, а также после родоразрешения.
- Хронический. Особенности: заболевание проявляет себя небольшим зудом, боли отсутствуют. Период развития: начинает беспокоить уже на ранних сроках беременности.
- Осложненный. Особенности: считается самой сложной формой, сопровождающейся образованием анальных трещин, гнойным воспалением, травмированием узлов, а также кровотечением из прямой кишки. Подробнее о геморрое при беременности→
Как определить, что у Вас геморрой?
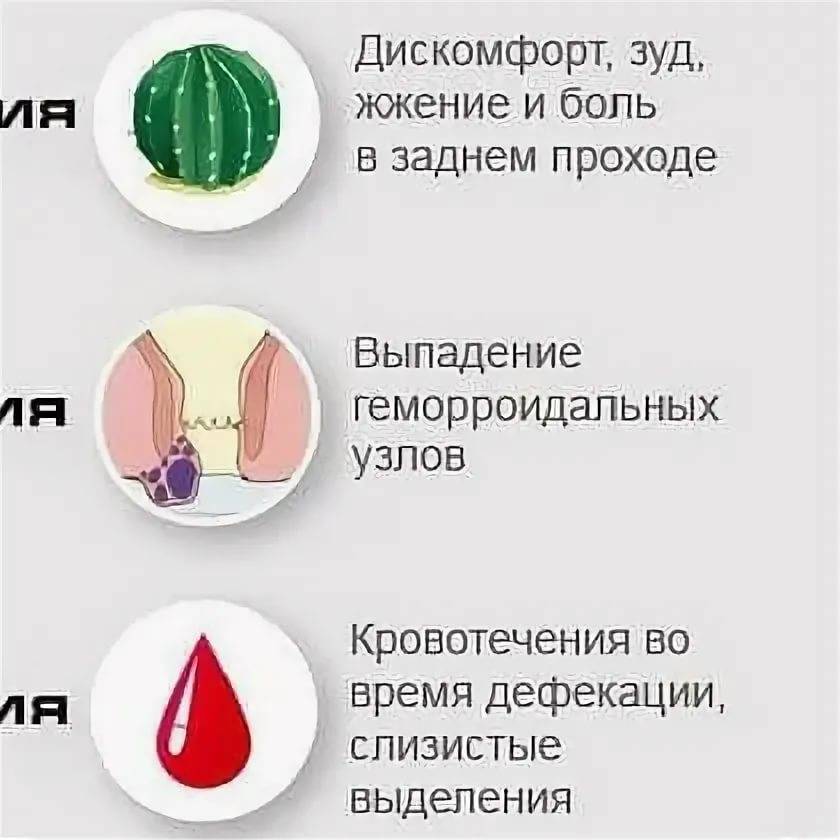
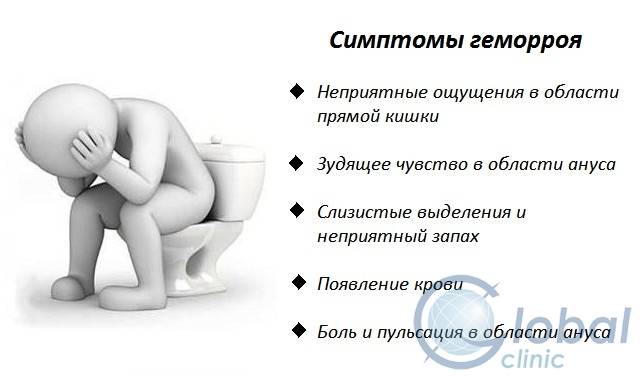
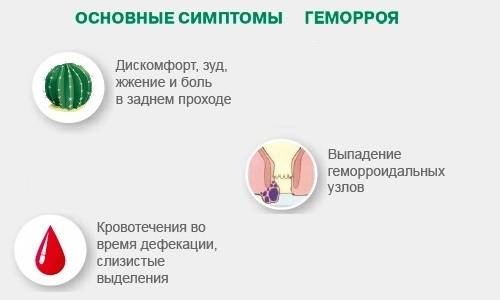
Геморрой коварен – начало его развития очень часто отличается отсутствием каких-либо симптомов. Но по мере развития заболевания наблюдается:
Дискомфорт в области заднего прохода в виде зуда и жжения. При наличии внутренних узлов может появиться чувство тяжести или присутствия инородного тела в прямой кишке. Также могут появиться болевые ощущения, особенно ощутимые тогда, когда женщина сидит, идет или выполняет какую-нибудь физическую нагрузку.
Кровотечение из узлов. Следы крови могут оставаться на туалетной бумаге после дефекации. Также кровь может оставаться на каловых массах и вытекать каплями из заднего прохода.
Опасен ли геморрой при беременности и надо ли обращаться к врачу?
Действительно, стоит ли лечить геморрой беременной женщине, если он беспокоит не очень сильно? Ведь у будущей мамы и без того хватает забот – надо купить приданое малышу, сделать ремонт в детской, подготовиться к родам и успеть сделать еще массу важных и неотложных дел.
На этот счет мнение гинекологов и проктологов одно – геморрой необходимо обязательно лечить! Это заболевание может иметь неблагоприятные последствия как для будущей матери, так и для ребенка. Частые кровотечения из заднего прохода могут привести к анемии, а она в свою очередь – к кислородному голоданию плода. Кроме того, инфицирование узлов является причиной развития гнойно-воспалительных процессов, которые чреваты внутриутробным инфицированием.
Выраженный застой крови в геморроидальных узлах может стать причиной развития множества осложнений и поэтому требует своевременного лечения.
Толчком к обострению геморроя могут стать и роды – ребенок во время прохождения по родовым путям сдавливает органы малого таза и сплетения сосудов, из-за чего уже имеющиеся узлы увеличиваются в размерах.
При наличии геморроя не медлите, не рискуйте своим здоровьем и малыша, сразу же обращайтесь к опытному врачу-проктологу!
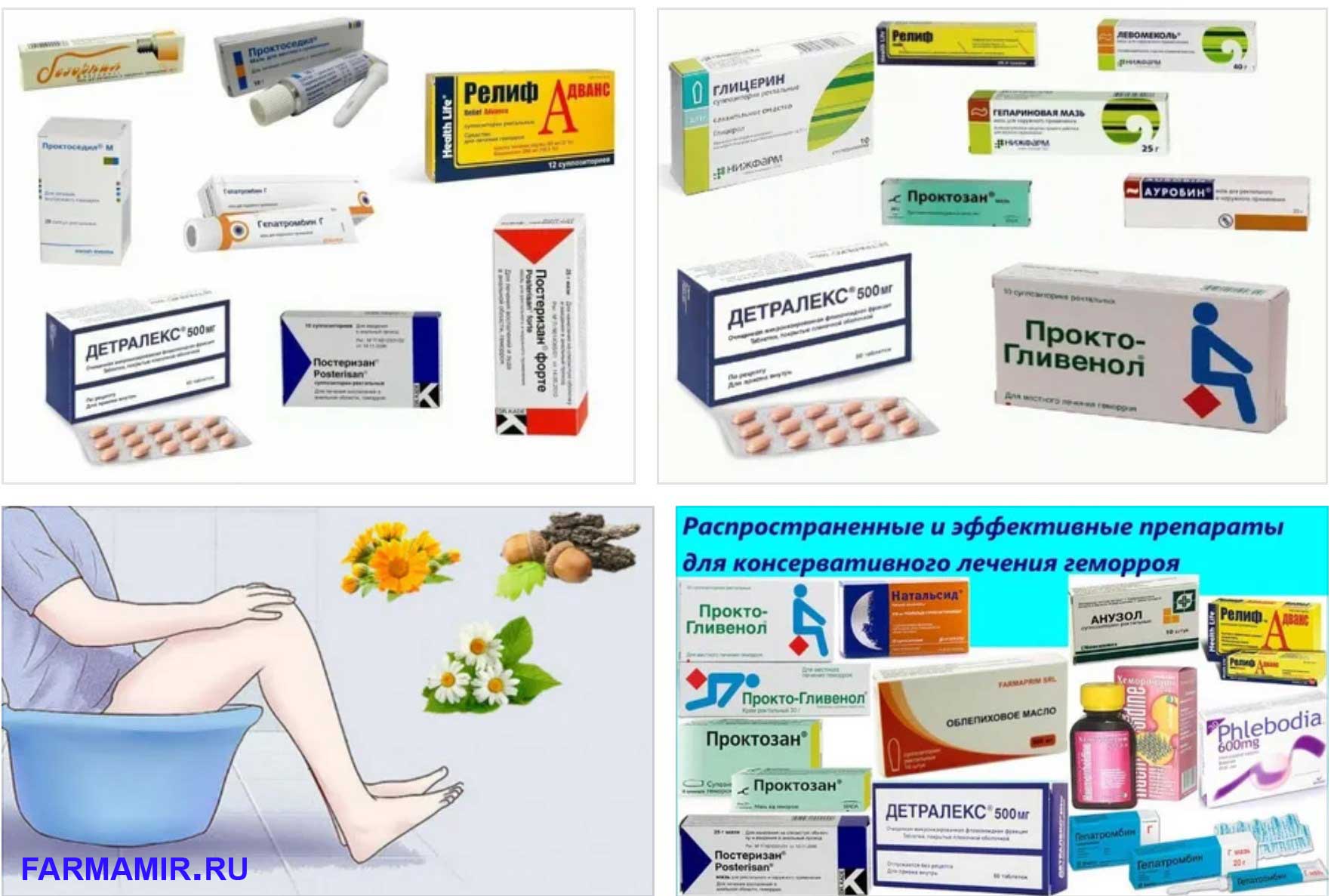
Местное лечение геморроя: особенности и эффективность терапии
Местные средства терапии – это популярная альтернатива малоинвазивным методам лечения геморроя, которая не избавляет от причины заболевания, но быстро снимает основные симптомы его проявления: зуд, жжение, отек слизистой, болевой синдром. Они применяются локально и оказывают прямое действие на патологически измененные вены. В составе препаратов содержатся биологически активные вещества на основе растительных компонентов, оказывающих венотонизирующее и противовоспалительное действие.
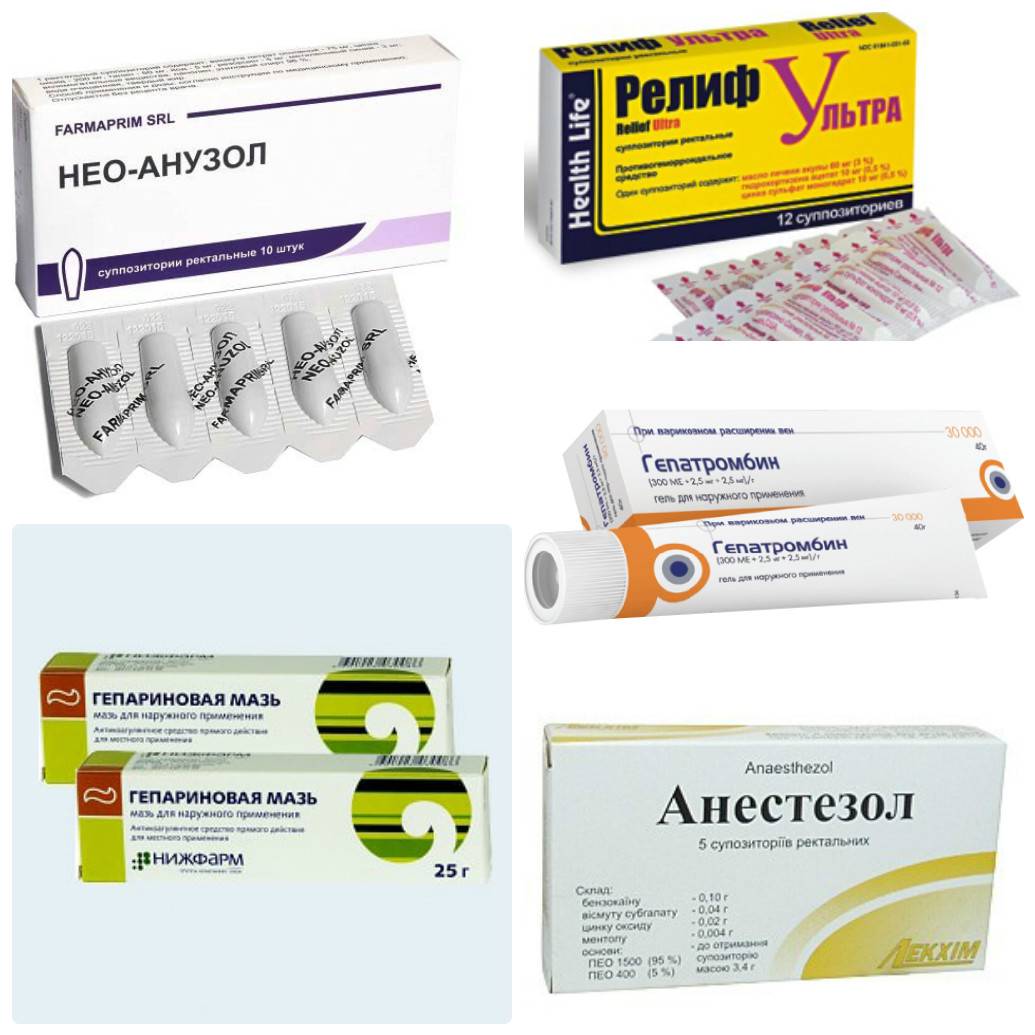
Лечить воспаление геморроидальных «шишек» можно с помощью мазей, гелей и ректальных суппозиториев. При выборе средства не стоит полагаться на рекламу, а заранее проконсультироваться с лечащим врачом или провизором в аптеке. Самостоятельный прием препаратов не должен длиться более 5-7 дней, особенно при сохранении всех симптомов заболевания.
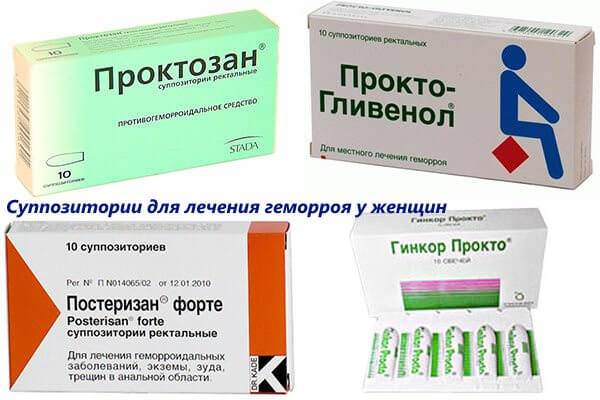
Свечи от геморроя: преимущества применения
Свечи или суппозитории – это приемлемая форма терапии против варикозного расширения вен прямой кишки. Они представляют собой лекарственное средство конусообразной формы твердой субстанции, которое при попадании внутрь тела плавится и высвобождает свои активные вещества. Компоненты свечи быстро впитываются в кровь и оказывают эффективное терапевтическое действие: снимают боль, воспаление, зуд, способствуют регенерации поврежденных тканей заднего прохода.
Лечить узлы с помощью суппозиториев можно только при наружной форме геморроя. Инструкция к лекарству достаточно простая. Их вводят ректально заостренным концом вверх, после чего нужно дождаться полного растворения вещества лежа на животе. Остатки масляной жидкости могут вытекать из ануса при движении, поэтому женщинам стоит воспользоваться гигиенической прокладкой, чтобы не испортить нижнее белье. Перед процедурой необходимо очистить перианальную зону и задний проход с помощью мыльного раствора.
Преимущества лечения заболевания свечами:
- Лечить заболевание достаточно удобно без дополнительной подготовки;
- Практически полное отсутствие неприятных ощущений и побочных эффектов;
- Быстрое впитывание активных веществ и снятие болезненной симптоматики;
- Широкий выбор лекарственных средств.
У мужчин и женщин течение заболевания имеет свои особенности. Ректальные суппозитории способны лечить симптомы в различных проявлениях и деликатно действуют на слизистую прямой кишки.
Терапевтический эффект от ректальных свечей
Терапевтический эффект суппозиториев доказан многочисленными клиническими исследованиями и положительными отзывами пациентов. Среди наиболее выгодных проявлений лекарственного средства стоит отметить:
- Обезболивание проблемного участка – лечение резкой боли с помощью таких компонентов в составе, как лидокаин и новокаин;
- Устранение тромбоза воспаленных узлов – данный эффект достигается за счет антикоагулянтов, которые препятствуют активному свертыванию крови;
- Снятие воспаления с помощью нестероидных и гормональных средств;
- Остановка кровотечения из анального отверстия – в данном случае лечить симптом нужно с помощью коагулянтов, которые активизируют свертываемость крови;
- Укрепление венозной стенки – современные суппозитории отлично сочетают в себе лечение симптомов и венотонизирующий эффект.
Почему геморрой атакует беременных?
Считается, что геморрой – это заболевание офисных работников, которые проводят целые дни, не отрываясь от компьютера, а также водителей, которые редко делают перерывы в работе и встают из-за руля.
Но геморрой настигает и беременных – особенности строения стенок прямой кишки и давление на вены таза растущей матки вполне могут стать причиной развития или обострения геморроя во время беременности.
Среди других провоцирующих факторов, которые могут привести к появлению геморроя во время беременности:
Нарушения стула. Во время вынашивания ребенкаснижается тонус матки в виде природного механизма защиты от преждевременных родов. Но одновременно наблюдается и снижение тонуса кишечника, что и становится причиной задержек стула. Плотные каловые массы травмируют прямую кишку и анальное отверстие, что приводит к образованию геморроидальных узлов.
Особенно часто страдают от геморроя беременные женщины, чьи близкие родственники тоже сталкивались с этим заболеванием.
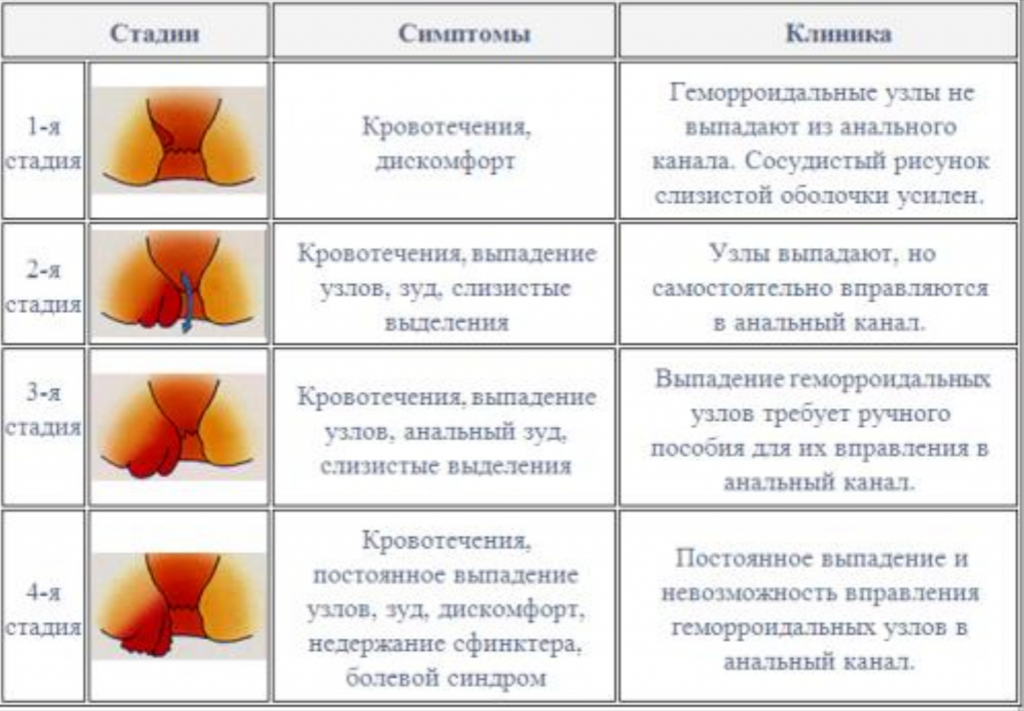
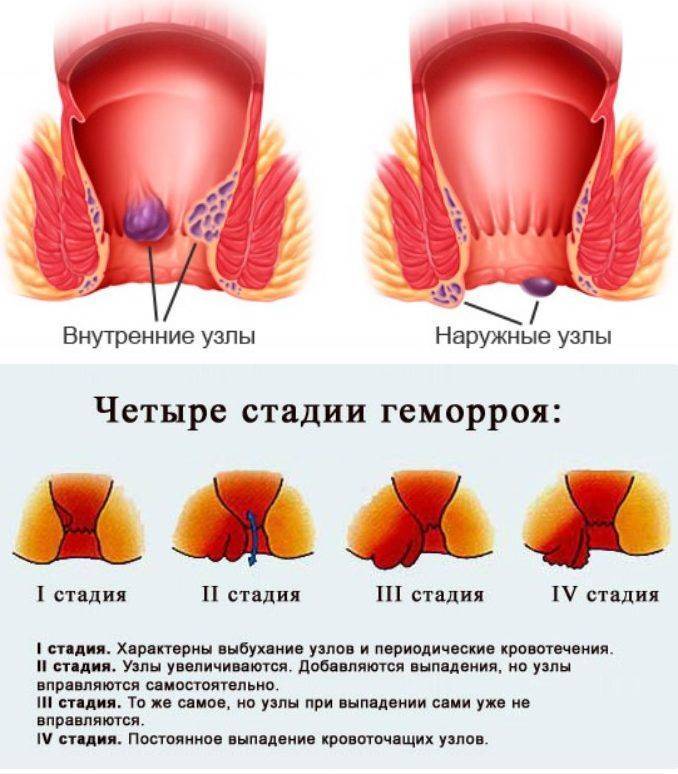
Стадии геморроя
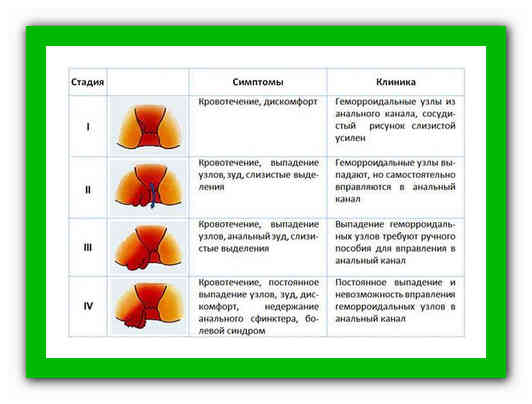
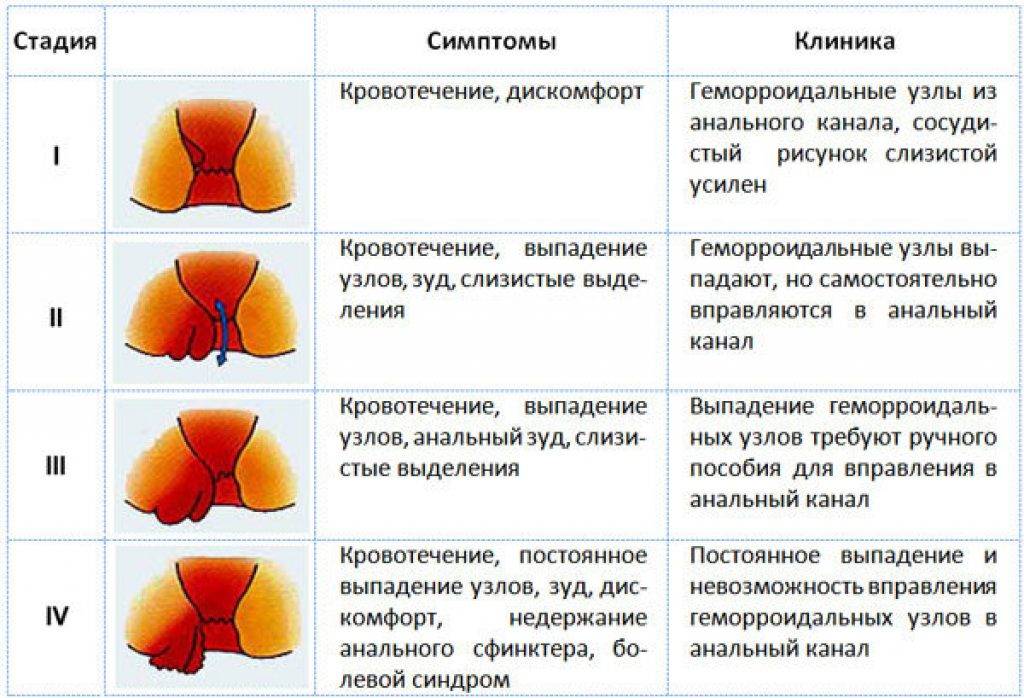
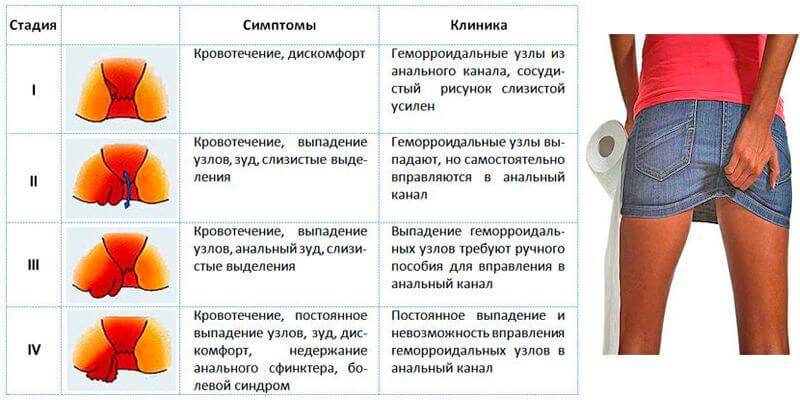
Выделяют 4 стадии геморроидальной болезни:
- На первой стадии симптомы геморроя, как правило, выраженные не так ярко, они могут возникать периодически, например, после переохлаждения либо после поднятия тяжестей. Пациенты отмечают дискомфорт и незначительные боли в прямой кишке, зуд, чувство неполного опорожнения кишечника, изредка появление следов крови на туалетной бумаге после дефекации. Геморроидальные узлы на этой стадии не выпадают и расположены внутри прямой кишки. Именно на первой стадии легко вылечить эту болезнь, но, к сожалению, пациенты редко обращаются с такими симптомами к проктологу.
- На следующей стадии эти симптомы усиливаются. Геморроидальные узлы увеличиваются в размере, ощущаются как присутствие инородного тела в прямой кишке. Более того, они могут выпадать во время опорожнения кишечника. Кровянистые выделения становятся более обильными.
- Третья стадия характерна тем, что геморроидальные узлы выпадают из прямой кишки при малейшем натуживании, напряжении и самостоятельно уже не вправляются. Болевой синдром и кровотечения становятся ярко выраженными.
- На четвертой стадии размер геморроидальных узлов уже не мешает нормальному процессу дефекации, постоянно болят и кровоточат.
Чем руководствоваться при выборе врача и лечебного учреждения
Если вы находитесь в поиске лечебного учреждения, куда обратиться для консультации и лечения острого перианального тромбоза, то нужно обратить внимание на несколько факторов
- Наличие у учреждения именно проктологической, а не только общехирургичсекой или онкоколопроктологической специализации.
- Владением сотрудниками Клиники информации о всех возможных способах лечения острого перианального тромбоза
- Возможность выполнения в Клинике малых колопроктологическитх операций в условиях стационара
- Возможность выполнения оперативного лечения в Клинике у «особых» групп пациентов – беременных, пациентов старшей возрастной группы
Что лечит хирург?
Хирург общей практики – базовая профессия, врач широкого профиля, обладает разносторонними знаниями в области полостной хирургии, но не проводит узкоспециализированные хирургические вмешательства. Доктор осуществляет наиболее распространённые операции – удаление аппендикса, жёлчного пузыря, вскрытие гнойников, ампутация.
Классификация врачей хирургического профиля:
- торакальный – специалист по лечению патологий лёгких, плевры диафрагмы, травм грудины, устранению гнойных процессов за грудиной;
- абдоминальный хирург – проводит операции на органах брюшной полости;
- нейрохирург – выявляет и лечит болезни центральной и периферической нервной системы;
- трансплантолог – осуществляет пересадку органов;
- челюстно-лицевой хирург – занимается устранением последствий травм, заболеваний костей мягких тканей лица, ротовой полости;
- стоматолог-хирург – удаляет зубы, после чего лечением занимается имплантолог;
- ортопед – специалист в области лечения проблем опорно-двигательного аппарата, врач проводит операции при врождённых патологиях позвоночника, ног;
- сосудистый хирург – устраняет проблемы с сосудами, удаляет тромбы, аневризмы;
- кистевой – врач узкой специализации, микрохирург, проводит устранение травм и болезней кисти;
- травматолог – занимается установкой спиц при сложных переломах, сшивает повреждённые связки и сухожилия, проводит хирургическую обработку ожогов, глубоких ран и ранений, удаляет инородные предметы, делает ампутацию и операции по протезированию;
- хирург-эндокринолог – проводит операции при заболеваниях желёз внутренней секреции;
- гинеколог – проводит лечение патологий органов репродуктивной системы у женщин, спайки, внематочная беременность, кисты, полипы;
- уролог – в обязанности врача входит лечение проблем мочеполовой системы у мужчин и женщин;
- проктолог – проводит хирургическое лечение при геморрое, полипах в прямой кишке, анальных трещинах, других патологиях прямой и сигмовидной кишки;
- кардиохирург – проводит шунтирование, установку клапанов или кардиостимуляторов при тяжёлых заболеваниях сердца;
- офтальмолог – проводит операции на глазах при травмах, катаракте, глаукоме, устраняет косоглазие;
- пластический или косметический хирург – проводит операции по восстановлению или изменению отдельных частей лица или тела с лечебной или эстетической целью;
- онколог – доктор проводит удаление злокачественных новообразований, врачи имеют дополнительную узкую специализацию.
Важно!
Детская хирургия – отдельная область медицины, специалист должен хорошо разбираться в особенностях анатомического и физиологического развития детей разного возраста.
Чаще всего врачам приходится сталкиваться с врождёнными патологиями – пороки сердца, заболевания органов ЖКТ, ЦНС, челюстно-лицевые аномалии.
Какие заболевания лечит
Хирург проводит плановые и экстренные вмешательства при запущенных формах воспалительных и инфекционных процессов, гнойных катаральных патологиях, врождённых болезнях, нарушении целостности костных, мягких тканей, сосудов.
Основные хирургические заболевания:
Варикоз — известное распространённое заболевание, которео лечит хирург
- все разновидности грыж;
- раны, травмы, краш-синдром, ожоги, обморожения, укусы, трофические язвы;
- варикоз, тромбоэмболия;
- воспалительные процессы гнойного характера волосяных фолликулов, потовых желёз – фурункулы, карбункулы, гидраденит;
- мастит в запущенных формах;
- флегмоны и абсцессы – воспалительные процессы мягких тканей, сопровождаются выделением гноя, аденофлегмона возникает при отмирании лимфоузла;
- воспаление околосуставных сумок – гнойный бурсит развивается при частых травмах;
- рожа – воспаление, вызванное стрептококками, поражает лицо и конечности;
- вросший ноготь – панариций развивается при проникновении в мягкие ткани пальца бактерий и грибков;
- острое воспаление аппендикса;
- липомы, свищи;
- патологии ЖКТ – дивертикулит, непроходимость кишечника, язвенные поражения желудка и двенадцатиперстной кишки, острый холецистит, камни в протоках, перитонит; острое воспаление поджелудочной железы;
- кисты в печени;
- нарушение целостности стенок мочевого пузыря, паренхимы селезёнки;
- гангрена, сепсис.
Часто ситуации, требующие хирургического вмешательства, развиваются на фоне аутоиммунных болезней – болезнь Крона, неспецифический язвенный колит.
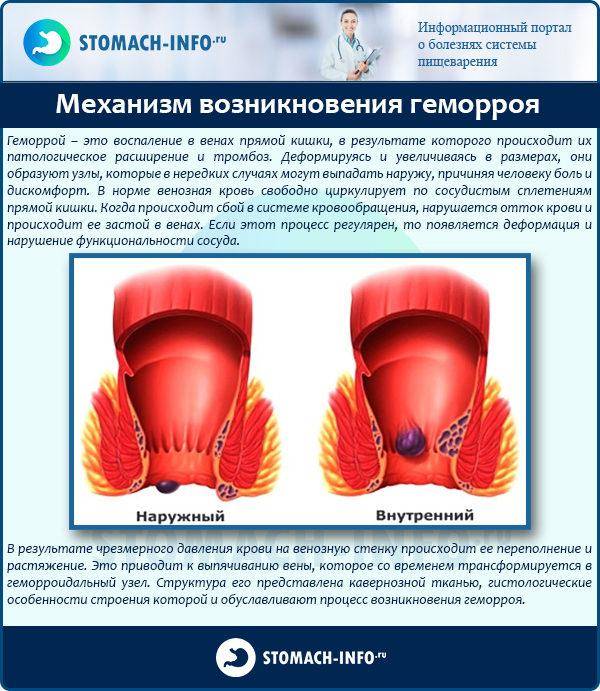
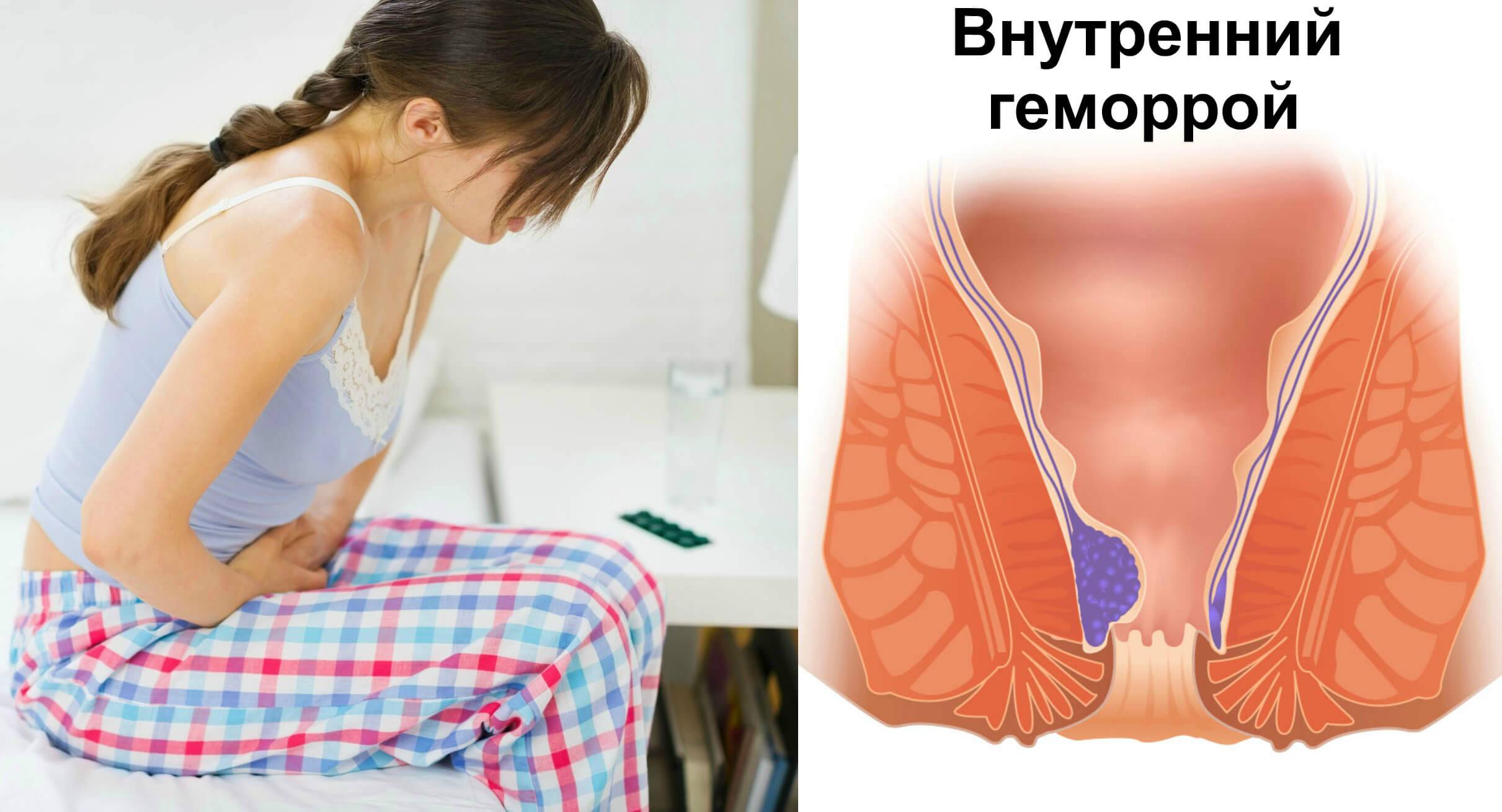
Геморрой: что это?
При геморрое изменяется структура венозных сплетений, расположенных в прямой кишке. Застой крови, вызванный разными причинами, провоцирует расширение сосудов. Под напором жидкости они меняют форму, растягиваются и искривляются. В итоге образуются геморроидальные узлы или шишки.
Геморрой бывает:
- Первичный – болезнь самостоятельная.
- Вторичный – возникший на фоне другой патологии.
По месту локализации:
- наружный – расположен в районе ануса;
- внутренний – находится в верхней части прямой кишки;
- комбинированный – узлы и внутри и снаружи.
Различают две формы:
- Острая, проявляющаяся яркими симптомами.
- Хроническая — с рецидивами.
Этапы латексного лигирования
Первоначально необходимо пройти обследование. Для этого пациент консультируется с лечащим врачом, проходит обследование (аноскопия, ректороманоскопия, в некоторых случаях врач может назначить фиброколоноскопию и общий анализ крови). Если же у пациента есть хроническое заболевание (например, сердечно-сосудистая патология), понадобится также консультация узкого специалиста по данному профилю.
Манипуляция проводится следующим образом:1. Исходное положение пациента – лежа на боку на кушетке.2. Специальный инструмент – аноскоп, представляющий собой полую трубку – подводят к геморроидальному узлу таким образом, чтобы в его просвете узел был хорошо виден.3. Через аноскоп к узлу подводят вакуумный лигатор, который присоединен к насосу, посредством которого создается отрицательное давление. Когда лигатор захватывает головку узла, врач зажимает специальное отверстие на корпусе лигатора, и узел втягивается внутрь инструмента.4. При достижении должного давления, врач за счет спускового механизма в лигаторе сбрасывает латексное кольцо на основание узла.5. Если же у пациента имеется несколько узлов, то лучше лигировать их по отдельности в несколько сеансов.
Процедура проводится достаточно быстро, пациент сразу же может направляться после нее домой. После манипуляции у пациента могут возникнуть ощущения инородного тела, ложные позывы к стулу, чувство распирания, вплоть до болевых ощущений.
Лечение проктита
Чтобы назначить правильное лечение при воспалении прямой кишки, нужно провести полное обследование организма человека. Диагноз устанавливается на основе всех данных, включающих пальцевое исследование прямой кишки, осмотр кишки с помощью ректоскопии, колоноскопии, биопсии кишечной стенки, посева кала.
Метод лечения проктита определяется природой болезни, ее тяжести, наличием симптомов, развитием осложнений и т.д. Некоторым пациентам необходим краткосрочный курс лечения при воспалении прямой кишки, другие нуждаются в долгосрочном лечении и врачебном наблюдении.
Лекарственное лечение проктита
Любое лечение при воспалении прямой кишки должно подбираться сугубо индивидуально врачом, самолечение недопустимо!
В зависимости от тяжести заболевания и причин проктита, квалифицированный специалист может Вам назначить антибиотики, противопаразитарные, противогрибковые средства, противовоспалительные, болеутоляющие, гормональные препараты.
Если при воспалении прямой кишки присутствует аллергический компонент, то может быть прописан антигистаминный препарат. При запоре назначают слабительные и щадящую диету.
Схема лечения при воспалении прямой кишки подбирается индивидуально для каждого пациента.

1
Подготовка к колоноскопии

2
Колоноскоп

3
Колоноскоп
Местное лечение проктита
В лечении проктита очень важна роль местной терапии.
Обычно схема лечения включает:
- использование клизм с раствором колибактерина, марганцовки, теплым настоем ромашки, дубовой коры;
- лечение проктита свечами (анузол, проктоседил и др.) поможет уменьшить зуд и убрать воспаление в прямой кишке;
- теплые ванночки с настоем спорыша (горец птичий), бессмертника;
- применение мазей (безорнил, проктозан) снимет боль и поспособствует быстрому процессу заживления поврежденных тканей;
- при воспалении прямой кишки в качестве местного средства применяются масло облепихи, облепиховые свечи. Это быстро снимает воспаление и приводит к регенерации тканей.
Диета при проктите
Чтобы не было осложнений при заболевании проктитом, нужно убрать из своего рациона жирную, острую, соленую и кислую пищу, вызывающую раздражение прямой кишки. При воспалении прямой кишки рекомендуется употреблять супы из протертых овощей, каши на воде, нежирные творог и мясо, кисель, кисломолочные продукты. Необходимо исключить сладкое и алкоголь.
В многопрофильной клинике «МедикСити» уделяется большое значение лечению проктологических заболеваний. В нашем центре работают высококвалифицированные и деликатные врачи-колопроктологи, владеющие передовыми методами диагностики и лечения. У нас Вы сможете вылечить геморрой, анальную трещину, недостаточность анального сфинктера, кисты копчика, парапроктит и многие другие заболевания.