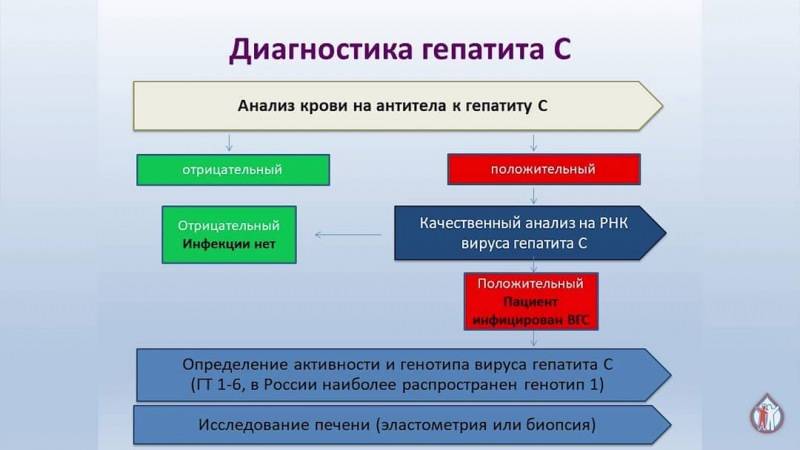
Профилактика диатеза
Ранняя профилактика диатезов — основа для предупреждения различных заболеваний у детей и взрослых.
Рациональное питание беременной, своевременное лечение токсикоза и отказ от вредных привычек являются важными мероприятиями, уменьшающими риск диатеза у будущего ребёнка.
У грудничка на момент кормления грудью можно избежать диатеза благодаря дисциплинированности матери и отказу от продуктов с высоким риском пищевой аллергии.
Профилактика диатеза у детей состоит в правильном режиме питания и соблюдении гигиены, покупке качественных игрушек и одежды из натуральных тканей. Педиатры рекомендуют вести дневник питания ребёнка, чтобы вовремя определить, какой продукт стал причиной «красных щёчек».
Большую роль играет грудное вскармливание, закаливание ребёнка, лечебная физкультура, массаж, своевременное лечение очагов хронической инфекции.
Родители должны понимать, что всевозможные аэрозоли, используемые в быту, могут стать причиной аллергии и диатеза. Источником аллергенов часто становятся бытовая пыль и шерсть домашних животных, поэтому как можно чаще следует проводить влажную уборку помещения.
Иммунопрофилактика ребёнку с диатезом должна проводиться по индивидуальному графику, вне обострения воспалительных процессов на коже. Родителям не стоит заниматься самолечением ребёнка, ведь любой медикамент может спровоцировать диатез.
Клинические типы синдрома
Заднешейный симпатический синдром (Барре – Льеу)
Задне-шейный синдром характеризуется головными болями с локализацией в шейно-затылочной области с иррадиацией в переднюю часть головы. Головная боль, как правило, постоянная нередко по утрам особенно после сна на неудобной подушке. Головная боль может при ходьбе, езде на автомобиле, при движениях в шее. Головная боль также может быть пульсирующей, прокалывающей с локализацией в шейно-затылочной области и с иррадиацией в теменную лобную и височную зоны. Головная боль может усиливаться при поворотах головы и сопровождается как вестибулярными, так и зрительными и вегетативными нарушениями.
Мигрень базилярная
Базилярная мигрень возникает не в результате компрессии вертебральной артерии, а вследствие стеноза вертебральной артерии, но клинически имеет много общего с другими формами синдрома позвоночной артерии. Как правило, мигренозный приступ начинается с резкой головной боли в области затылка, рвотой, иногда с потерей сознания. Возможны также зрительные нарушения, головокружение, дизартрия, атаксия.
Вестибуло – кохлеарный синдром
Нарушения со стороны слухового аппарата проявляются в виде шума в голове, снижения восприятия шепотной речи и фиксируются изменениями данных при аудиометрии. Шум в ушах имеет стойкий и продолжительный характер и тенденцию к изменению характера при движении головы. Кохлеарные нарушения ассоциированы с головокружениями (как системными, так и несистемными).
Офтальмический синдром
При офтальмическом синдроме на первом плане зрительные нарушения, такие как мерцательная скотома, снижение зрения фотопсия могут также быть симптомы конъюнктивита (слезотечение гиперемия конъюнктивы). Выпадение полей зрения может быть эпизодическим и в основном связаны с изменением положения головы.
Синдром вегетативных изменений
Как правило, вегетативные нарушения не проявляются изолированно, а сочетаются с одним из синдромов. Вегетативные симптомы, как правило, следующие: ощущение жара, чувство похолодания конечностей, потливость, изменения кожного дермографизма, нарушения сна.
Преходящие (транзиторные) ишемические атаки
Ишемические атаки могут иметь место при ишемической стадии синдрома вертебральной артерии. Наиболее частыми симптомами таких атак являются: преходящие моторные и чувствительные нарушения, нарушения зрения, гемианопсия, атаксия, приступы головокружения, тошнота, рвота, нарушение речи, глотания, двоение в глазах.
Синкопальный вертебральной синдром (Синдром Унтерхарншайта)
Эпизод синкопального вертебрального синдрома представляет собой острое нарушение кровообращения в области ретикулярной формации мозга. Этот эпизод характеризуется краткосрочным отключением сознания при резком повороте головы.
Эпизоды дроп-атаки
Эпизод дроп-атаки (падения) обусловлен нарушением кровообращения в каудальных отделах ствола мозга и мозжечка и клинически будет проявляться тетраплегией при запрокидывании головы. Восстановление двигательных функций достаточно быстро.
Симптомы
Болям в груди, связанным с реберным хондритом, как правило, предшествуют физические перегрузки, небольшие травмы или острые респираторные инфекции верхних дыхательных путей.
- Боль, как правило, появляется остро и локализуется в передней области грудной клетки. Боль может иррадиировать вниз или чаще в левую половину грудной клетки.
- Наиболее частая локализация боли – область четвертого, пятого и шестого ребра. Боль усиливается при движении туловища или при глубоком дыхании. И, наоборот, происходит уменьшение болей в покое и при неглубоком дыхании.
- Болезненность, которая четко выявляется при пальпации (нажатии в области крепления ребер к грудине). Это является характерной особенностью хондрита и отсутствие этого признака говорит о том, что диагноз реберного хондрита маловероятен.
Когда причиной реберного хондрита является послеоперационная инфекция, то можно заметить отечность, красноту и/ или выделение гноя в области послеоперационной раны.
Учитывая, что симптоматика хондрита нередко похожа на неотложные состояния, необходимо экстренно обратиться за медицинской помощью в случаях:
- Проблемы с дыханием
- Высокая температура
- Признаки инфекционного заболевания (отечность, краснота в области крепления ребер)
- Боль в грудной клетке постоянного характера, сопровождающаяся тошнотой, потоотделением
- Любая боль в грудной клетки без четкой локализации
- Усиление болей на фоне лечения
Лечение гиперкинезов
Традиционное лечение гиперкинезов подразумевает применение консервативной терапии. Пациенту подбирают необходимые лекарственные средства следующих групп:
- холинолитики – вещества, блокирующие возбужденное состояние нервной системы, эффективны при треморах, писчем спазме;
- вальпроаты – этот вид препаратов используется в лечении эпилепсии, а также эффективен для снятия спазмов при тиках, миоклониях, лицевых спазмах;
- нейролептики – препараты, оказывающие успокаивающее действие, снижают реакцию организма на внешние раздражители, эффективны при треморах, миоклониях, баллизме, хореи;
- Ботулотоксин в инъекциях – понижает сократительную способность мускулатуры, блокирует передачу возбуждения мышечным волокнам, эффективно устраняет блефароспазм;
- противосудорожные средства (Клонезепам) – применяют при лечении тремора, тиков, хореи.
В процессе лечения подбор препаратов осуществляется индивидуально, с учетом состояния пациента. Подбор лучше проводить в условиях стационарного лечения.
Помимо медикаментозной терапии в лечении применяются массажи, выполнение упражнений ЛФК, физиолечение. Пациентам с таким диагнозом показано санаторно-курортное лечение.
Лечение гиперкинезов у детей подразумевает назначение препаратов Пирацетам и Пантокальцин. Они снижают двигательную активность, нормализуют работу сосудистой системы головного мозга. Для улучшения метаболизма клеток головного мозга применяют Глицин, Гликозил, для расслабления мускулатуры – средство Ацедипрол. Для обеспечения клеток головного мозга кислородом принимают витамины группы В.
При гиперкинезах детям назначают массажи, водные и физиотерапевтические процедуры, лечебную физкультуру. В особо сложных случаях показано хирургическое вмешательство.
В целом гиперкинезы не представляют опасности для жизни пациента, но вызывают значительные трудности в его нахождении в обществе и формировании взаимодействия с другими людьми. Полностью исключить самопроизвольные движения пациента нельзя, но при регулярном лечении можно достичь снижения их интенсивности, тем самым улучшив качество жизни человека.
На данный момент не существует эффективных профилактических мер, которые способны снизить риск развития патологии. Среди общих рекомендаций – своевременное выявление и лечение перинатальных, травматических и токсических поражений мозга, консультации генетиков лицам с наследственной предрасположенностью к патологии.
Солевой диатез
Солевой диатез рассматривается, как болезнь обмена веществ. В результате нарушения биохимических процессов в моче накапливается большое количество солей.
Почему возникает солевой диатез у взрослых и малышей? Развитию болезни способствует целый ряд факторов:
- врождённый дефицит ферментов почек;
- воспалительные заболевания почек;
- особенности питания (мясная пища, бобовые, шоколад).
Часто диатез у взрослых «заявляет о себе» при недостаточном употреблении воды. В моче повышается содержание фосфатов, уратов, оксалатов, из солей образуются кристаллы и «выпадают в осадок».
Солевой диатез проявляется болезненным и частым мочеиспусканием, болью в пояснице. Со временем солевой диатез может привести к циститу и почечнокаменной болезни.
«Следы» солевого диатеза имеются в разных органах. Кристаллы накапливаются в капсулах суставов, провоцируя развитие артроза и подагрического артрита.
Солевой диатез провоцирует гормональные «сбои», нарушая работу эндокринных желёз.
Выявить солевой диатез несложно: нужно сдать общий анализ мочи и пройти ультразвуковое исследование.
Как лечить диатез?
От питания и образа жизни во многом зависит здоровье человека. Пища влияет на общее самочувствие, настроение, работу головного мозга и всех внутренних органов. Недоедание, как и переедание, могут спровоцировать различные недуги.
Поскольку большое значение в развитии экссудативно-катарального диатеза имеют пищевые аллергены, врачи рекомендуют исключить продукты, вызывающие пищевую аллергию, например, мёд, морепродукты, орехи, морскую рыбу, цитрусовые.
Пищевые аллергены часто попадают с материнским молоком, вызывая диатез у детей. Лечение следует начинать с коррекции питания матери. К сожалению, не все следуют врачебным рекомендациям и продукты из «опального списка» попадают в организм, провоцируя опасные симптомы. И лечение приходится начинать незамедлительно, чтобы не развилась анафилаксия.
Врачи назначают элиминационную терапию, то есть выведение токсичных продуктов и аллергенов из организма. Это возможно благодаря промыванию желудка, очистительной клизме, введению растворов в вену и приёму энтеросорбентов. Одним из лучших сорбентов для лечения диатезов считается Энтеросгель. При кожных проявлениях (высыпаниях, сухости, трещинах) назначается специальная мазь от диатеза, содержащая противовоспалительные и противоаллергические компоненты.
При нервно-артритическом диатезе и солевом диатезе не рекомендуются мясные блюда, бульоны, субпродукты, грибы, колбаса, редис, щавель, шоколад. Уменьшить концентрацию мочевой кислоты в крови также поможет Энтеросгель.
Солевой диатез. Лечение
Терапия солевого диатеза начинается с коррекции водного режима и рациона питания. В зависимости от обнаруженных солей, будут ограничиваться определённые продукты питания и назначаться фитопрепараты. Помочь вывести продукты обмена веществ сможет Энтеросгель.
Профилактика заболеваний крови
Профилактика патологий крови в первую очередь включает в себя ведение здорового образа жизни, что подтверждает также и водительская комиссия. Правильный и сбалансированный рацион питания, прием необходимых витаминов, профилактика переохлаждения и перегрева тела помогут избежать приобретенных заболеваний крови.
Кроме того, одной из важных мер предотвращения болезней крови является ограничение вредного воздействия на человека окружающей среды. Сюда можно отнести и вредное воздействие химических веществ, ионизирующее излучение, различные стрессовые ситуации.
Большую роль в профилактике играет забота о своем здоровье
Важно своевременно начинать лечение инфекционных заболеваний и паразитарных болезней, позаботиться о диагностике и терапии болезней, сопровождающихся кровотечениями
Что же такое диатез: болезнь или реакция организма?
В переводе с греческого языка слово «диатез» означает склонность, предрасположенность к чему-то. Диатез нельзя расценивать как заболевание. Правильнее считать его наследственной предрасположенностью организма, неадекватным ответом на определённые факторы, например, продукты питания.
Каждому из нас достался в наследство от родителей целый «генетический архив», например, цвет глаз, форма носа, предрасположенность к аллергии или музыкальный слух.
Склонность к заболеваниям реализуется при воздействии на организм различных неблагоприятных факторов: это стресс, вредные привычки, загрязнённая окружающая среда, неправильное питание, профессиональные вредности.
Поскольку предрасположенности бывают разные, учёными описаны различные диатезы. Чаще всего встречаются экссудативно-катаральный диатез, лимфатико-гипопластический и нервно-артритический, он же — мочекислый диатез.
Геморрагический и солевой диатезы рассматриваются как отдельные заболевания. Геморрагический относится к заболеваниям крови, а солевой — к болезням обмена веществ.
Причины
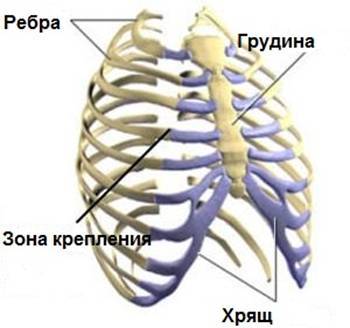 Реберный хондрит – это воспалительный процесс в хрящевой ткани , обычно не имеющий никакой определенной причины. Повторные небольшие травмы грудной клетки и острые респираторные инфекции могут спровоцировать появление болезненности в области крепления ребер (воздействие как самих вирусов, так и частого кашля на зоны крепления ребер). Иногда реберный хондрит возникает у людей, принимающих парентерально наркотики или после оперативных вмешательств на грудной клетке. После операций поврежденная хрящевая ткань более подвержена инфицированию из-за нарушений ее кровоснабжения.
Реберный хондрит – это воспалительный процесс в хрящевой ткани , обычно не имеющий никакой определенной причины. Повторные небольшие травмы грудной клетки и острые респираторные инфекции могут спровоцировать появление болезненности в области крепления ребер (воздействие как самих вирусов, так и частого кашля на зоны крепления ребер). Иногда реберный хондрит возникает у людей, принимающих парентерально наркотики или после оперативных вмешательств на грудной клетке. После операций поврежденная хрящевая ткань более подвержена инфицированию из-за нарушений ее кровоснабжения.
Экссудативно-катаральный диатез
«Обладатели» аллергического, или же экссудативно-катарального диатеза предрасположены к инфекционным болезням и аллергии.
Провоцируют экссудативный диатез следующие факторы:
- неблагоприятное протекание беременности (токсикоз, инфекции);
- генетическая предрасположенность (родители ребёнка — аллергики);
- курение материи;
- питание матери во время кормления грудью;
- осложнения после родов (родовая травма, гипоксия плода);
- неблагоприятные условия жизни, производственные вредности;
- лекарства, бытовая химия и другие потенциальные аллергены.
Нередко малышам до года досаждает экссудативный диатез, они плачут и плохо спят из-за кожного зуда.
«Виновниками» экссудативного диатеза могут стать и домашние питомцы: кошки, собаки, хомяки.
Экссудативно-катаральный диатез может проявляться по-разному.
Атопический диатез: у ребёнка на щёчках появляются покраснение, сухость кожи, прыщи, шелушение или опрелость.
Аллергический диатез на лице может стать предвестником аллергического ринита и бронхиальной астмы.
Слизистая глаза также часто становится мишенью при экссудативно-катаральном диатезе. Больного беспокоят зуд, слезотечение, отёк и покраснение конъюнктивы, светобоязнь.
Раннее выявление и своевременное лечение диатеза позволит предупредить развитие аутоиммунных и аллергических процессов.
Провоцирующие экссудативно-катаральный диатез пищевые аллергены могут вызывать энтероколит. Мать замечает у ребёнка вздутие живота, понос или запор, срыгивание пищи. Дети постарше с экссудативно-катаральным диатезом отмечают боль в области пупка и тошноту.
Диатез у новорождённых, которые находятся на искусственном питании, предполагает подбор специальных гипоаллергенных смесей, а при ведении прикорма — исключение потенциальных пищевых аллергенов.
При воспалении на коже педиатры назначают специальные лосьоны и мази от диатеза.
Экссудативный диатез у взрослых принято называть атопическим дерматитом. Довольно часто аллергия у взрослых (поллиноз, пищевая аллергия, астма) могут быть «родом из детства». То есть, следствием экссудативно-катарального диатеза.
Симптомы
Симптоматика при смещении (перекосе) таза может быть как умеренной, так и выраженной и значительно нарушать функциональные возможности тела. При умеренном перекосе человек может чувствовать шаткость при ходьбе или возможны частые падения.
Чаще всего встречаются такие симптомы, как боль:
- В пояснице (с иррадиацией в ногу)
- Боль в бедре, крестцово-подвздошных суставах или в паху
- Боль в колене лодыжке или в стопе ахилловом сухожилии
- Боли в плечах, шеи
Если таз смещен в течение длительного времени, то тело будет корректировать и компенсировать нарушение биомеханики и асимметрию и будет происходить соответствующая адаптация мышц, сухожилий и связок. Поэтому, лечение может потребовать определенного времени. Кроме того, перекос таза бывает трудно исправить, так как в течение времени формируется патологический стереотип движений. Чем дольше период перекоса таза, тем больше времени требуется на восстановление нормального мышечного баланса.
Лимфатико-гипопластический диатез
Как выглядит диатез? Дети предрасположены к ангине, аллергии, образованию полипов в носу, увеличению лимфоузлов. У них бывает положительной проба Манту.
Диатез у новорождённых проявляется пастозностью, снижением мышечного тонуса, вялостью, адинамией. Малыши могут быстро набирать и так же быстро терять вес.
Диатез у грудничка может сопровождаться врождёнными пороками развития внутренних органов.
Частые ОРВИ протекают с высокой лихорадкой.
Диатез на лице не проявляется, а чаще располагается на ногах, ягодицах, в складках кожи. Жировая клетчатка распределена неравномерно, её больше на нижней части туловища.
Нервно-артритический диатез (мочекислый)
Для этого диатеза характерно повышение интенсивности белкового обмена и увеличения синтеза мочевой кислоты.
Диатез встречается у детей, родители которых предрасположены к подагре, мочекаменной болезни, гипертонии, диабету и атеросклерозу сосудов.
Мочекислый диатез провоцирует мясная пища. Она способствует повышенному образованию солей мочевой кислоты — уратов.
Диатез у грудных детей даёт знать о себе плохой прибавкой в весе, неустойчивым стулом, плохим аппетитом.
Дети плохо спят, пугливы, беспокойны и причиной тому опять-таки диатез.
У детей симптомы нарушения обмена веществ проявляются в виде периодически возникающей ацетонемической рвоты.
Диатез почек может провоцировать бронхоспазм, кожные высыпания, кишечную колику, запор, боли в области сердца, снижение артериального давления. Нередко спутниками мочекислого диатеза бывают энурез и ночные страхи.
Есть и положительные моменты мочекислого диатеза: продукты белкового обмена стимулируют центральную нервную систему и дети рано начинают говорить, читать, обладают хорошей памятью.
Мочекислый диатез приводит к ацидозу — смещению среды организма в кислую сторону.
Диатез почек вызывает обезвоживание организма, нарушение электролитного равновесия, судороги.
Мишенями мочекислого диатеза становятся суставы и почки. Повышение удельного веса уратов в моче (симптом мочекислого диатеза) у взрослых довольно часто становится причиной камнеобразования в почечных лоханках и отложения кристаллов солей в суставных сумках.
Диатез у взрослых предрасполагает к ожирению, подагре, атеросклерозу, аллергическому дерматиту, бронхиальной астме.
Чтобы диатез у грудного ребёнка со временем не стал причиной вышеназванных болезней, кормящей матери необходимо соблюдать рекомендации, касающиеся образа жизни и питания.
Симптомы
По клиническому течению различают две стадии синдрома вертебральной артерии функциональную и органическую.
Для функциональной стадии синдрома вертебральной артерии характерна определенная группа симптомов: головные боли с некоторыми вегетативными нарушениями кохлеовестибулярные и зрительные нарушения. Головная боль может иметь различные формы, как острая пульсирующая, так и ноющая постоянная или резко усиливающаяся особенно при поворотах головы или длительных статической нагрузке. Головная боль может распространяться от затылка ко лбу. Нарушения в кохлеовестибулярной системе могут проявляться головокружением пароксизмального характера (неустойчивость покачивание) или системного головокружения. Кроме того, возможно некоторое снижение слуха. Нарушения зрительного плана могут проявляться потемнением в глазах, ощущением искр, песка в глазах.
Длительные и продолжительные эпизоды сосудистых нарушений приводят к формированию стойких очагов ишемии в головном мозге и развитию второй (органической) стадии синдрома вертебральной артерии. В органической стадии синдрома появляются симптомы как транзиторных, так и стойких гемодинамических нарушений головного мозга. Транзиторные гемодинамические нарушения проявляются такими симптомами, как головокружение, тошнота, рвота, дизартрия. Кроме того, существуют и характерные формы ишемических атак, которые возникают во время поворота или наклона головы, при которых могут возникать приступы падения с сохраненным сознанием, так называемые дроп – атаки, а также приступы с потерей сознания длительностью до 10 минут (синкопальные эпизоды). Симптоматика, как правило, регрессирует в горизонтальном положении и как считается, обусловлена транзиторной ишемией ствола головного мозга. После таких эпизодов могут наблюдаться общая слабость шум в ушах вегетативные нарушения.
По типу гемодинамических нарушений различают несколько вариантов синдрома позвоночной артерии (компрессионная, ирритативная, ангиоспатическая и смешанная формы).
Сужение сосуда при компрессионном варианте происходит вследствие механической компрессии на стенку артерии. При ирритативном типе синдром развивается вследствие рефлекторного спазмам сосуда из-за ирритации симпатических волокон. В клинике, чаще всего, встречаются комбинированные (компрессионно-ирритативные) варианты синдрома позвоночной артерии. При ангиоспастическом варианте синдрома также имеется рефлекторный механизм, но возникает от раздражения рецепторов в области двигательных сегментов шейного отдела позвоночника. При ангиоспастическим варианте преобладают вегето-сосудистые нарушения и симптоматика не так сильно обусловлена с поворотами головы.
Диагностика
Интенсивная боль в покое в течение 3 недель и наличие симптомов «красных флажков» как правило, дают право предположить наличие серьезных заболеваний (опухолей или инфекций). В таких случаях обязательно необходимо проведение инструментальных методов исследования (визуализация) с помощью таких методов, как рентгенография МРТ, КТ (МСКТ). Если есть признаки прогрессирующего неврологического дефицита, то методы визуализации должны использоваться как можно быстрее и пациента необходимо транспортировать до клиники, где можно провести исследование (МРТ, КТ, рентгенографию). Рентгенография позволяет диагностировать переломы, рак, метаболические изменения в костных тканях, инфекции и воспалительные изменения в костных тканях. Но нередко приходится применять более информативные методы диагностики, такие как МРТ или КТ, особенно когда необходимо визуализировать более детально изменения в костных тканях и, особенно, в мягких тканях. МРТ в этом плане наиболее информативный метод исследований, позволяющий качественно визуализировать даже незначительные морфологические изменения, как в мягких, так и в костных тканях, особенно это необходимо если необходимо диагностировать повреждения нервной ткани мышц связок дисков.
При необходимости идентифицировать очаговые изменения в тканях может быть назначено сцинтиграфия, что позволяет верифировать онкологические заболевания или инфекционные.
ЭНМГ позволяет определить нарушения проводимости по нервным волокнам и нередко используется для контроля динамик заболевания и эффективности лечения.
Лабораторные методы исследования применяются при необходимости верификации воспалительных онкологических и инфекционных процессов.