Анализ крови на уровень мочевой кислоты
Мочевая кислота – это окончательный продукт распада пуринов. Ежедневно человек получает пурины вместе с продуктами питания, преимущественно с мясными продуктами. Затем с помощью определенных ферментов, пурины перерабатываются с образованием мочевой кислоты.
В нормальных физиологических количествах мочевая кислота нужна организму, она связывает свободные радикалы и защищает здоровые клетки от окисления. Кроме того, она так же, как и кофеин, стимулирует клетки головного мозга. Однако повышенное содержание мочевой кислоты имеет вредные последствия, в частности может приводить к подагре и некоторым другим заболеваниям.
Исследование уровня мочевой кислоты дает возможность диагностировать нарушение обмена мочевой кислоты и связанные с этим заболевания.
1
Ревматологическое обследование
2
Ревматологическое обследование
3
Ревматологическое обследование
Когда нужно провести обследование:
- при впервые возникшей атаке острого артрита в суставах нижних конечностей, возникшей без очевидных причин;
- при рецидивирующих атаках острого артрита в суставах нижних конечностей;
- если у вас в роду есть родственники страдающие подагрой;
- при сахарном диабете, метаболическом синдроме;
- при мочекаменной болезни;
- после проведения химиотерапии и/или лучевой терапии злокачественных опухолей (и особенно лейкозов);
- при почечной недостаточности (почки выводят мочевую кислоту);
- в рамках общего ревматологического обследования, необходимого для выяснения причины воспаления сустава;
- при продолжительном голодании, посте;
- при склонности к чрезмерному употреблению спиртных напитков.
Уровень мочевой кислоты
Уровень мочевой кислоты определяют в крови и в моче.
Мочевая кислота в крови называется урекемия, в моче – урикозурия. Повышенное содержание мочевой кислоты – гиперурикемия, пониженный уровень мочевой кислоты – гипоурикемия. Патологическое значение имеет только гиперурикемия и гиперурикозурия.
Концентрация мочевой кислоты в крови зависит от следующих факторов:
- количества пуринов, поступающих в организм с едой;
- синтеза пуринов клетками организма;
- образования пуринов вследствие распада клеток организма из-за болезни;
- функции почек, выводящих мочевую кислоту вместе с мочой.
В обычном состоянии наш организм поддерживает уровень мочевой кислоты в норме. Увеличение ее концентрации так или иначе связано с обменными нарушениями.
Нормы содержания мочевой кислоты в крови
У мужчин и женщин может наблюдаться различная концентрация мочевой кислоты в крови. Норма может зависеть не только от пола, но и возраста человека:
- у новорожденных и детей до 15 лет – 140-340 мкмоль/л;
- у мужчин до 65 лет – 220-420 мкмоль/л;
- у женщин до 65 лет – 40- 340 мкмоль/л;
- у женщин старше 65 лет – до 500 мкмоль/л.
Если превышение нормы происходит в течение длительного времени, то кристаллы соли мочевой кислоты (ураты) откладываются в суставах и тканях, вызывая различные болезни.
Гиперурикемия имеет свои признаки, но может протекать и бессимптомно.
Причины повышения содержания мочевой кислоты:
- прием некоторых лекарственных препаратов, например мочегонных;
- беременность;
- интенсивные нагрузки у спортсменов и людей, занимающихся тяжелым физическим трудом;
- длительное голодание или употребление продуктов, содержащих большое количество пуринов;
- некоторые болезни (например, эндокринные), последствия химиотерапии и облучения;
- нарушенный обмен мочевой кислоты в организме из-за дефицита некоторых ферментов;
- недостаточное выделение мочевой кислоты почками.
Как снизить концентрацию мочевой кислоты
Те, кто болен подагрой, знают, сколько неприятностей может доставить повышенная концентрация мочевой кислоты. Лечение этого недуга должно быть комплексным и обязательно включать прием препаратов, снижающих концентрацию мочевой кислоты в крови (ингибиторы ксантиноксидазы). Рекомендуется употребление большего количества жидкости и снижение потребления продуктов богатых пуринами.
Важно также постепенно избавиться от лишнего веса, поскольку ожирение обычно ассоциируется с повышением мочевой кислоты. Диета должна быть составлена так, чтобы количество продуктов, богатых пуринами было ограничено (красное мясо, печень, морепродукты, бобовые)
Очень важно отказаться от алкоголя. Необходимо ограничить употребление винограда, томатов, репы, редьки, баклажанов, щавеля – они повышают уровень мочевой кислоты в крови. Зато арбуз, наоборот, выводит мочевую кислоту из организма. Полезно употреблять продукты, ощелачивающие мочу (лимон, щелочные минеральные воды).
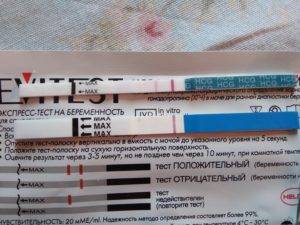
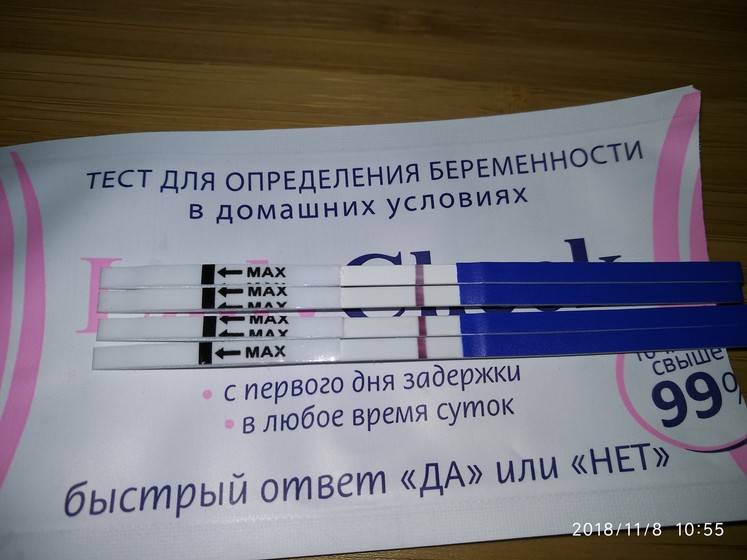
Биохимическая беременность: отрицательный тест при задержке
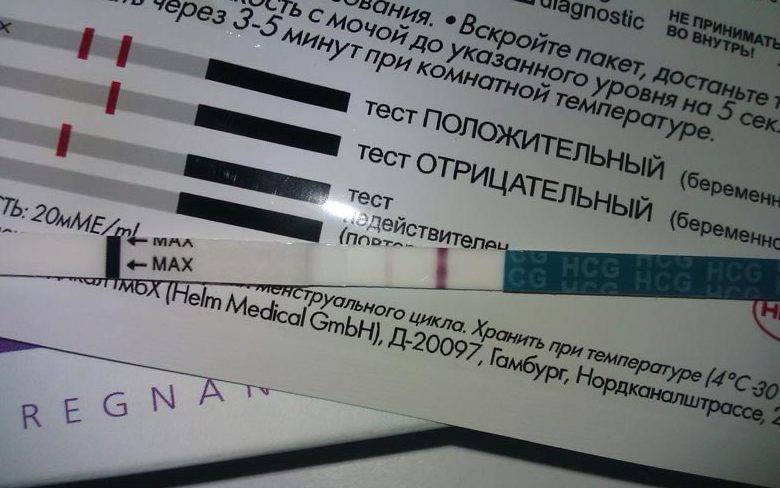
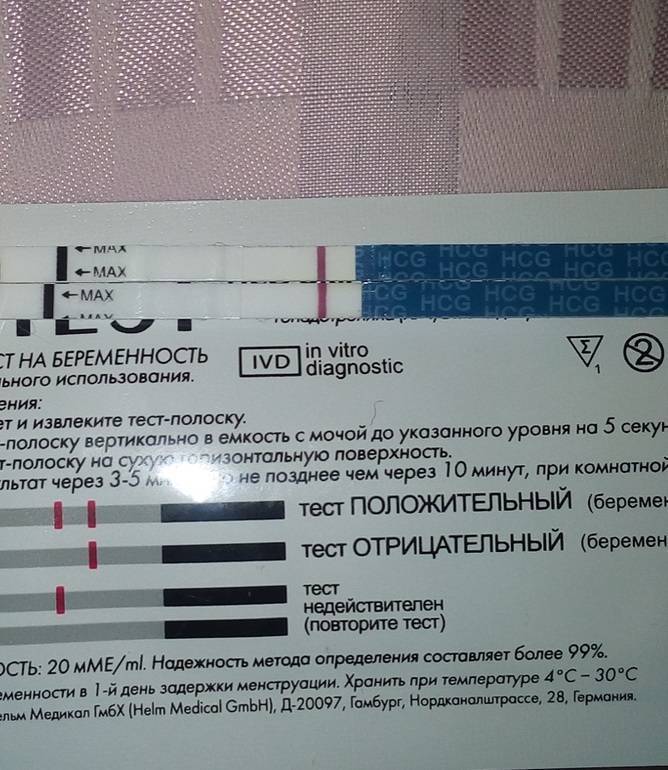
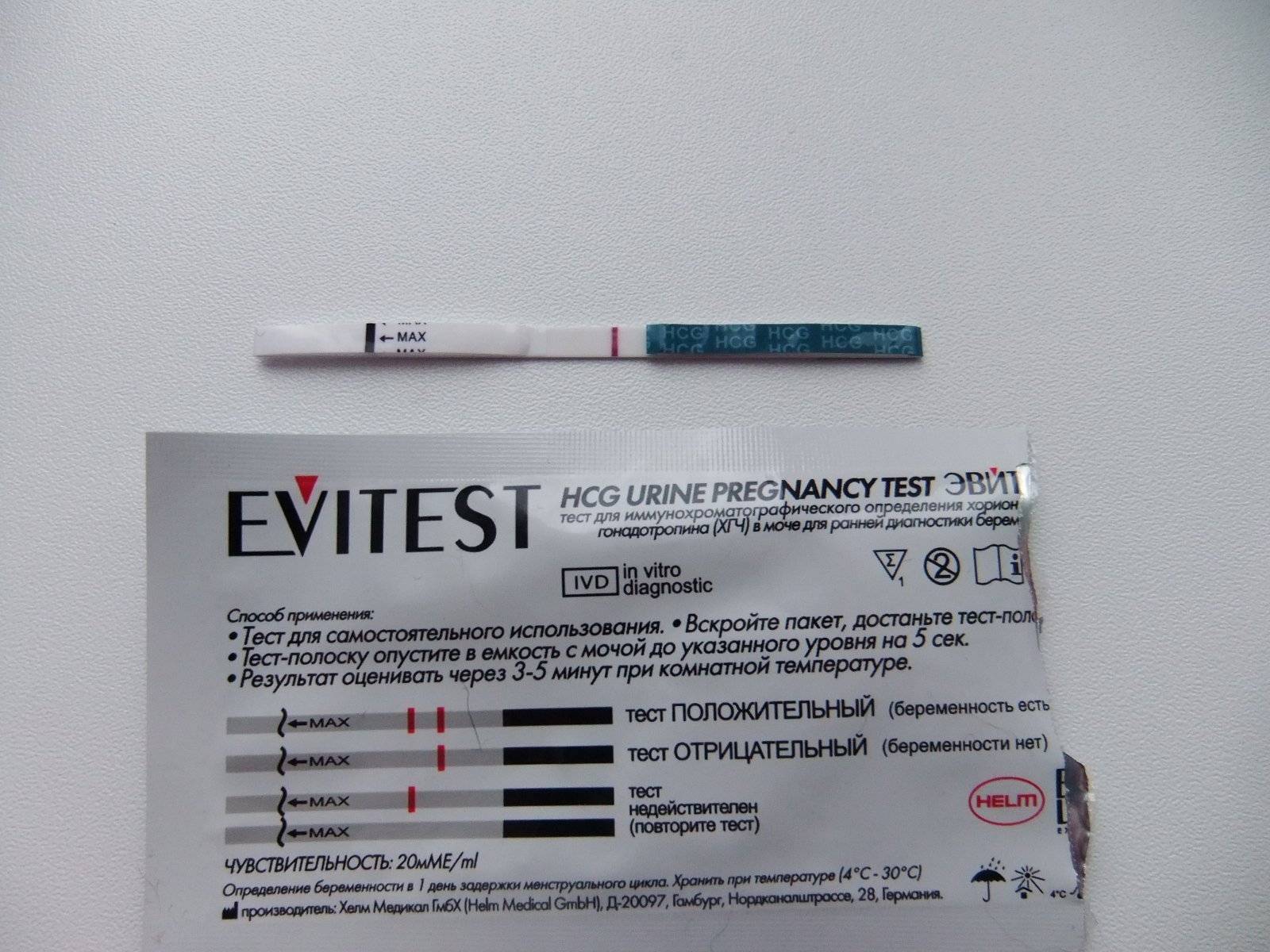
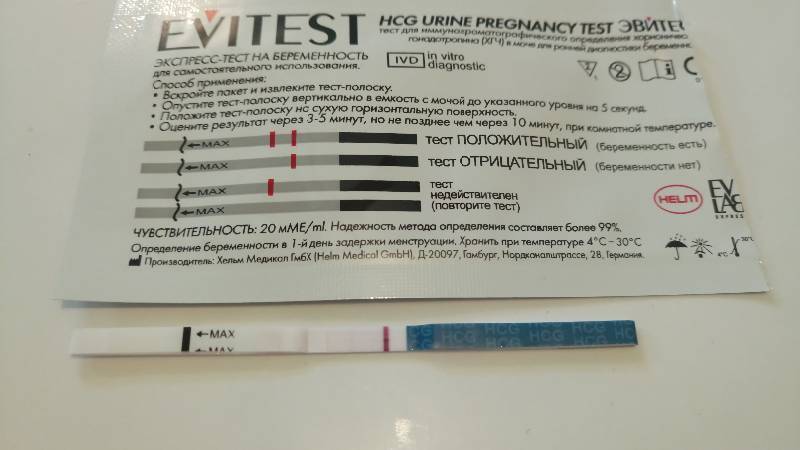
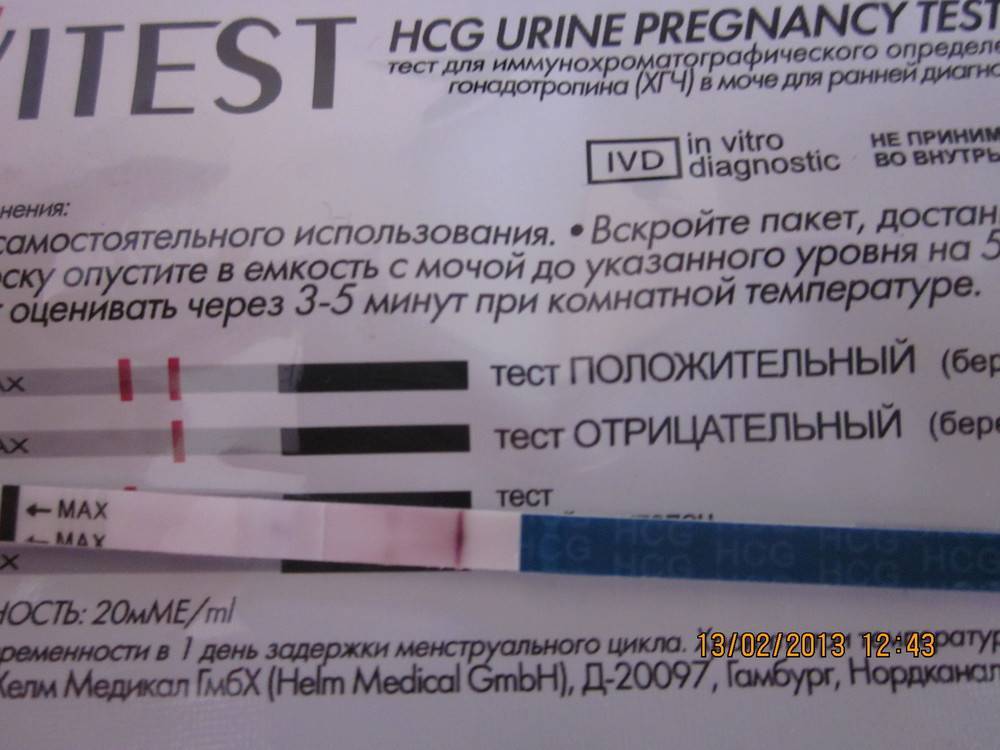
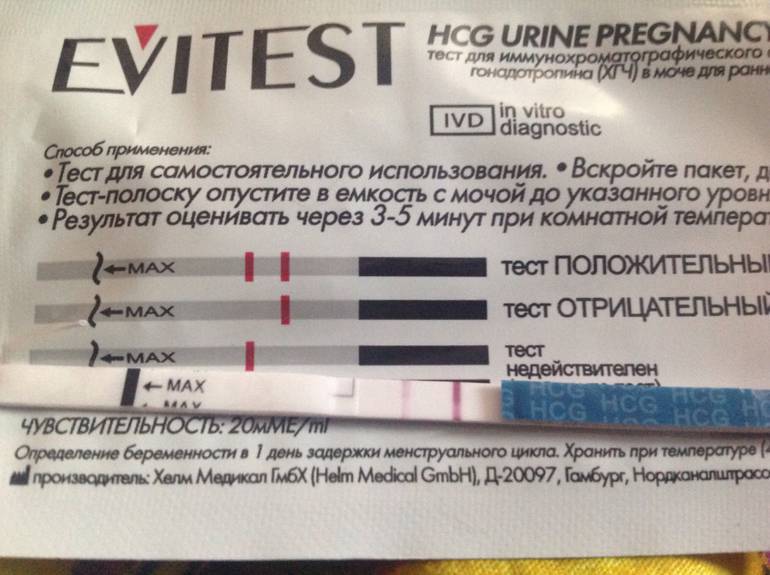
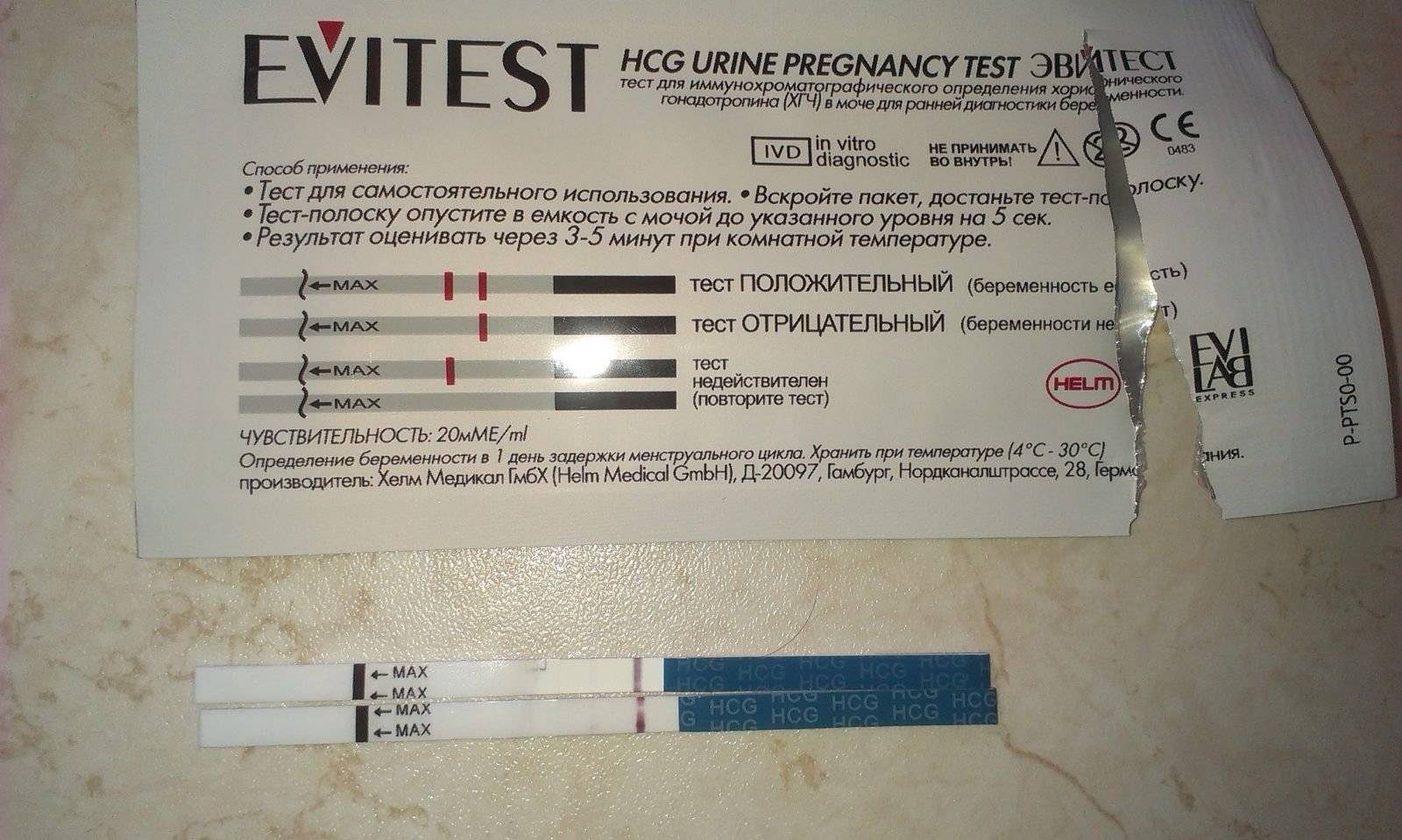
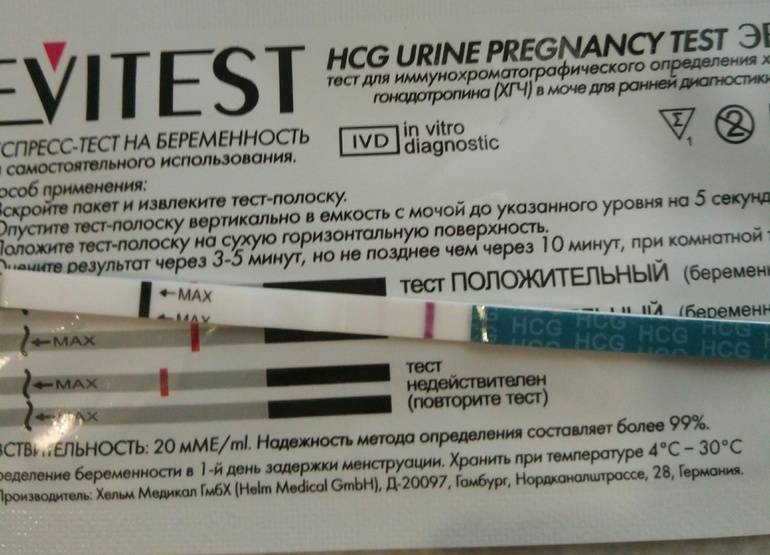
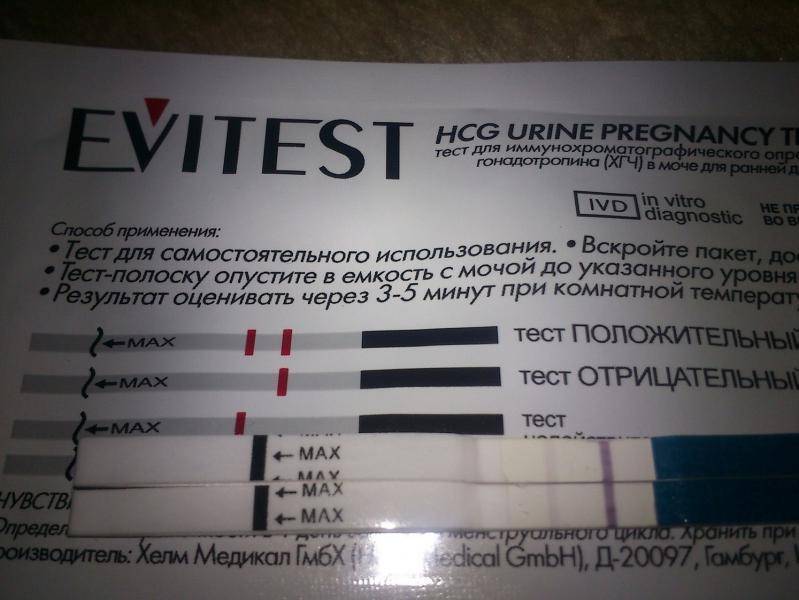
Отрицательный тест на беременность при задержке месячных может быть результатом ранней потери беременности. Если вынашивание прерывается в первые 7-12 дней после зачатия, то такую беременность называют биохимической. Она определяется только по результатам анализов, но не регистрируется при ультразвуковом обследовании полости матки.
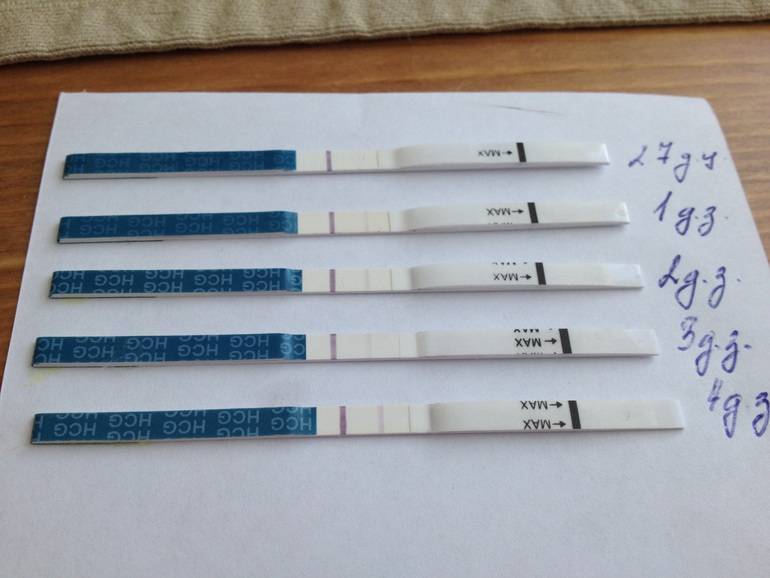
Гормон ХГЧ, хорионический гонадотропин человека, начинает выделяться после имплантации эмбриона в эндометрий. Его количество быстро нарастает — уже через несколько дней можно определить превышение нормы в крови, а сверхчувствительный тест покажет беременность еще до задержки менструации, за 2-3 дня.
Но если у теста средняя чувствительность, а задержка уже несколько дней, то результат будет отрицательным. После потери беременности количество ХГЧ начинает также быстро снижаться, и его уровня будет недостаточно для двух полосок.
Согласно исследованиям ученых, биохимическая беременность может быть при каждом четвертом зачатии даже у самых здоровых родителей. Причина — в мутациях «де ново», хромосомных нарушениях или неподходящем для имплантации месте эндометриального слоя матки. Большинство женщин не замечают, что были беременны эти несколько дней. И факт устанавливают при своевременном анализе, как правило, при запланированной беременности или в случае использования вспомогательных репродуктивных технологий.
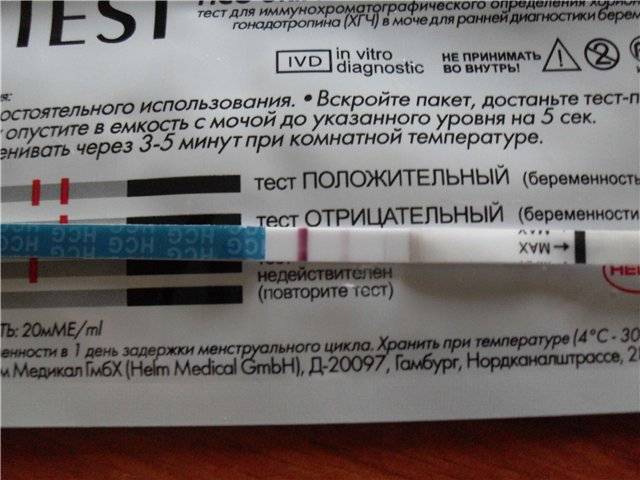
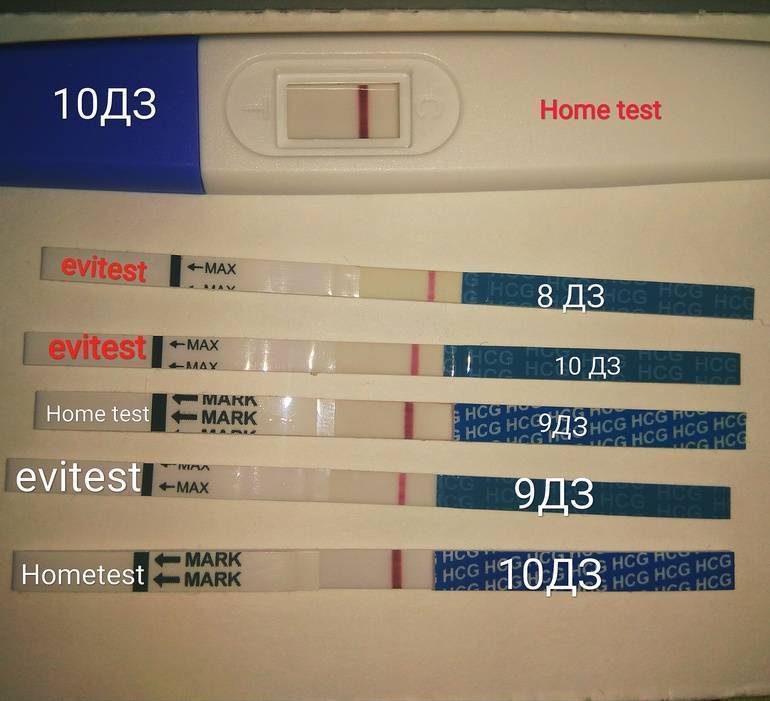
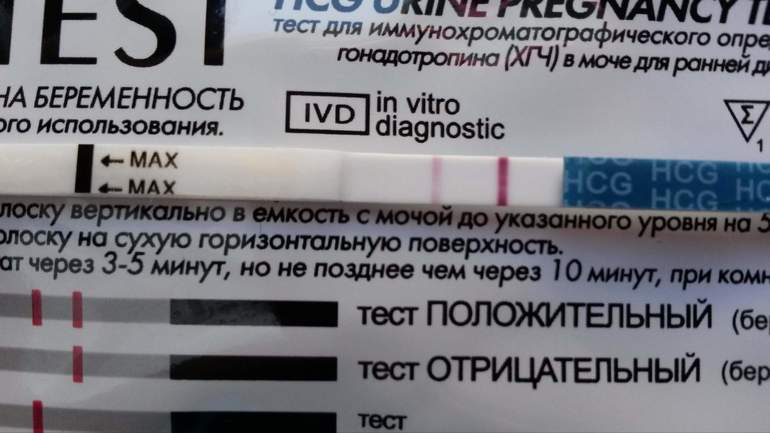
Может ли тест быть ложно отрицательным, если есть задержка в 10 дней и беременность?
Есть беременность, но тест дает отрицательный результат — как это возможно? Оказывается, что даже в течение 2-3 недель экспресс-тест может показывает одну полоску. Это может быть связано с несоблюдением инструкций или слишком высоким потреблением жидкости накануне исследования — в этом случае концентрация ХГЧ в моче снижается.
Иногда причинами ложноотрицательного результата могут быть нарушения работы почек или использование диуретиков. Если результат показывает одну полосу, невозможно исключить беременность на 100%. При такой задержке, вы должны немедленно обратиться к врачу, чтобы подтвердить беременность или найти другие проблемы.
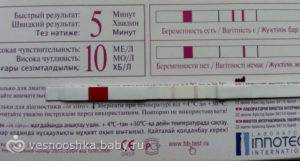
Причина 3: внематочная беременность
Плодное яйцо иногда «застревает» в фаллопиевой трубе, идущей от яичника к матке, и эмбрион начинает развиваться там. Трубная беременность определяется хуже маточной. Точность ее обнаружения зависит от подготовки к УЗИ, расположения плодного яйца, и других факторов. Если зародыш нигде не найден, назначается повторное УЗ- обследование.
Иногда эмбрион «проскальзывает» в шейку матки. Орган становится похож на песочные часы. Такое плодное яйцо легко обнаруживается при трансвагинальном УЗИ.
До развития ультразвуковой диагностики регистрировались случаи рождения доношенных детей после внематочной брюшной беременности. Но чаще вынашивание кончалось смертью мамы и малыша. Если женщина выживала, она всю жизнь мучилась от спаек внутри живота, мешающих работе внутренних органов.
В наши дни внематочную беременность любой локализации прерывают, чтобы избежать кровотечения, заражения крови, воспаления брюшины и других опасных осложнений.
Выделения после ЭКО
Выделения из влагалища после ЭКО – естественный процесс, обусловленный изменениями в гормональном фоне. По количеству и характеру отделяемого можно косвенно судить об особенностях течения беременности на ранних сроках. Увеличение вязкости и количества влагалищного секрета может быть связано с приемом женщиной гормональных средств и искусственным поддержанием в репродуктивных органах необходимого уровня кислотности.
На 9 день после переноса эмбриона выделения могут быть такими:
- коричневые (кремовые, бледно-розовые, бежевые);
- повышенная вязкость;
- скудные по объему;
- не имеющие запаха.
Одновременно при появлении данного симптома у женщин могут проявляться и другие признаки беременности. У многих пациенток на 9 день после переноса эмбрионов болит живот, возникает головокружение и тошнота.
Патологический вагинальный секрет после ЭКО
Причиной появления отдельных типов влагалищных выделений могут быть не физиологические, а патологические факторы. К основным признакам нефизиологических изменений в организме можно отнести:
- выделение вязкого секрета желто-зеленого цвета;
- дискомфорт в гениталиях (зуд, жжение);
- прожилки крови в секрете на 9 день после ЭКО;
- творожистые выделения с неприятным запахом.
Появление желто-зеленой слизи связано с развитием внутри репродуктивных органов инфекции. В случае появления данного симптома необходимо обратиться за помощью к специалисту. Несвоевременное реагирование на проблему может стать причиной замирания беременности или ее патологического течения.
Наиболее опасными считаются ярко-красный или коричневый вагинальный секрет с 14-го дня после переноса бластоцисты. Причиной возникновения симптома могут стать:
- отторжение эмбриона;
- замирание плода;
- недостаточная гормональная поддержка.
Если скудное количество секрета с незначительными примесями крови появляется до 12-14 дня после переноса эмбриона, беспокоиться не о чем. В большинстве случаев это свидетельствует об имплантационном кровотечении, которое не угрожает жизни матери или плода.
Антинуклеарные антитела (АНА)
С помощью АНА теста можно определить наличие в крови антинуклеарных антител (антител к ядерным антигенам).
АНА – это группа специфических аутоантител, которые производит иммунная система нашего организма в случае аутоиммунных нарушений. Антитела оказывают повреждающее действие на клетки организма. При этом человек испытывает различные болезненные симптомы, например боль в мышцах и суставах, общую слабость и др.
Обнаружение в сыворотке крови антител принадлежащих к группе АНА (например, антител к двуспиральной ДНК) помогает выявить аутоимунное заболевание, контролировать течение болезни и эффективность его лечения.
1
Исследование крови на АЦЦП
2
Анализ крови на С-реактивный белок
3
Исследование крови на АЦЦП
Когда необходим анализ крови на антинуклеарные антитела
Выявление антинуклеарных антител может быть признаком следующих аутоиммунных заболеваний:
- полимиозит;
- дерматомиозит;
- системная красная волчанка;
- смешанное заболевание соединительной ткани;
- склеродермия;
- синдром и болезнь Шегрена;
- синдром Рейно;
- аутоиммунный гепатит
Как выполняется тест на антинуклеарные антитела
Кровь на антинуклеарные антитела берется из вены на локтевом сгибе, натощак. Перед исследованием можно не придерживаться никакой диеты.
В некоторых случаях, для того чтобы дифференцировать различные аутоиммунные заболевания, могут потребоваться дополнительные уточняющие тесты на аутоантитела из группы антинуклеарных антител, так называемый иммуноблот АНА.
Что обозначают данные теста
Антинуклеарные антитела (другое название – антинуклеарный фактор) указывают на наличие какого-то аутоиммунного нарушения, однако не указывают точно на болезнь, вызвавшую его, поскольку тест на АНА является скрининговым исследованием. Цель любого скрининга – выявить людей с повышенным риском того или иного заболевания.
У здорового человека с нормальным иммунитетом антинуклеарных антител в крови быть не должно или их уровень не должен превышать установленные референсные значения.
Нормальное значение АНА подразумевает титр антител, не превышающий значение 1: 160. Ниже этого значения анализ считается отрицательным.
Положительный анализ на антинуклеарные антитела (1:320 и более) указывает на повышение антинуклеарных антител, и наличие у человека заболевания аутоиммунной природы.
В настоящее время для выявления антинуклеарных антитела используются две методики: непрямую реакцию иммунофлюоресценции с использованием так называемой клеточной линии Нер2 и иммуноферментный анализ. Оба теста дополняют друг друга, в связи с чем их рекомендуют выполнять одновременно.
Можно выделить следующие виды антинуклеарных тел АНА в реакции непрямой иммунофлюоресненции:
- гомогенная окраска – может быть при любом аутоиммунном заболевании;
- пятнистая или крапчатая окраска может быть при системной красной волчанки, склеродермии, синдроме Шегрена, ревматоидном артрите, полимиозите и смешанном заболевании соединительной ткани;
- периферическая окраска – характерна для системной красной волчанки;
При положительном анализе на антинуклеарные антитела необходимо провести иммуноблот антинуклеарных антител для уточнения типа аутоиммунного заболевания и постановки диагноза.
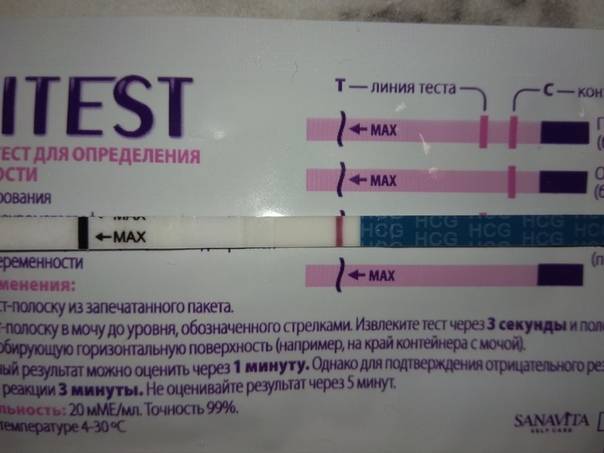
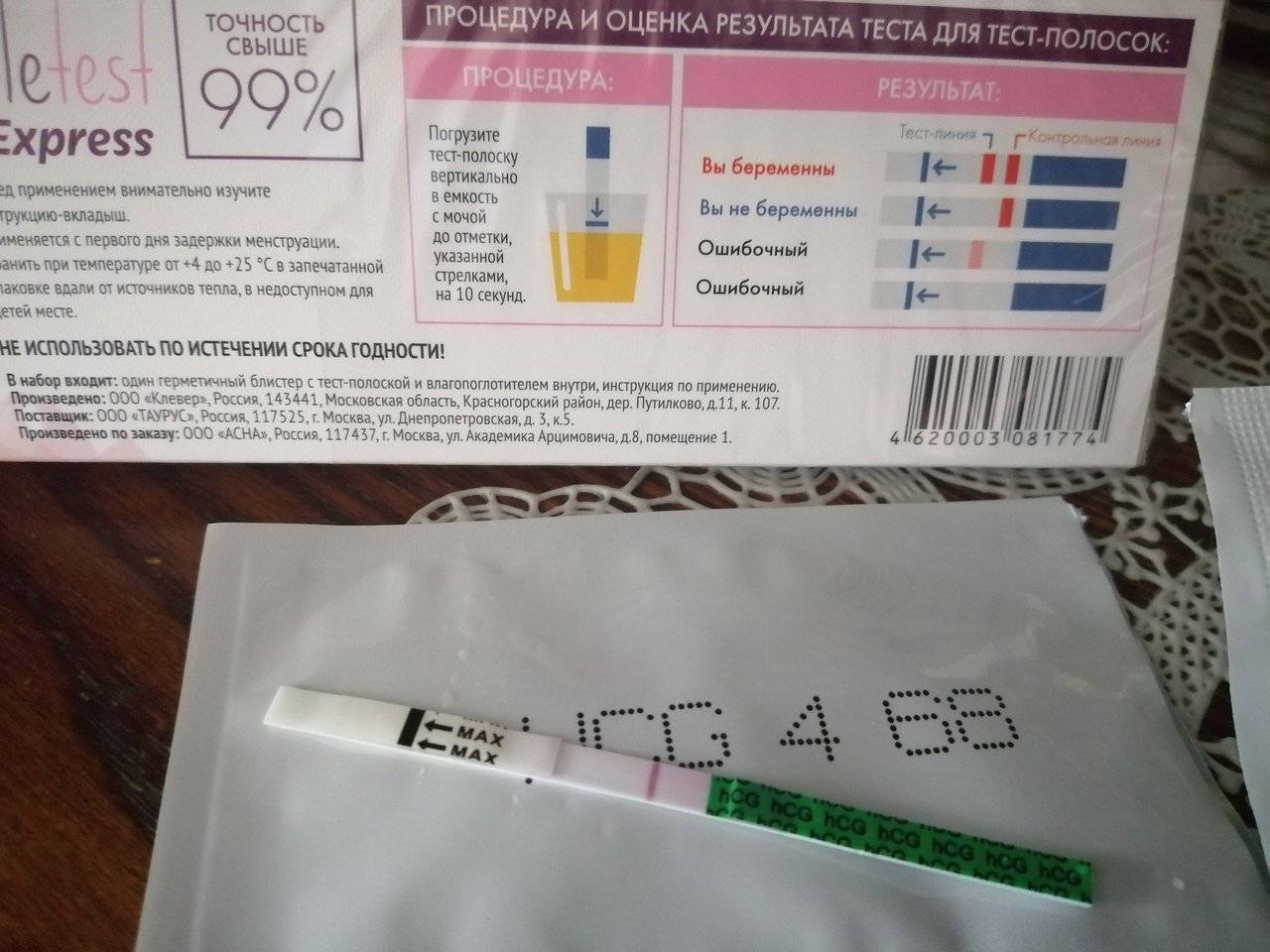
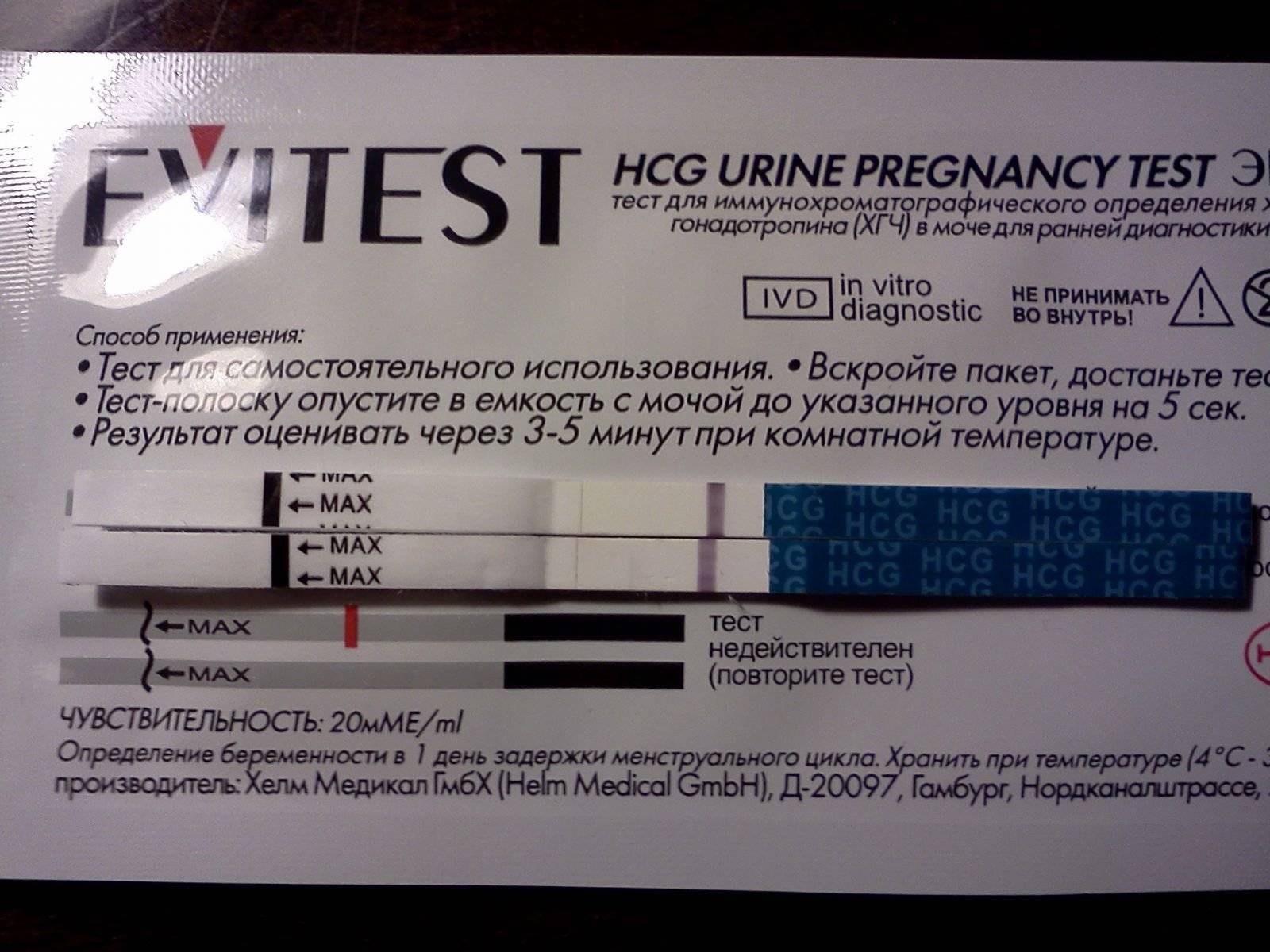
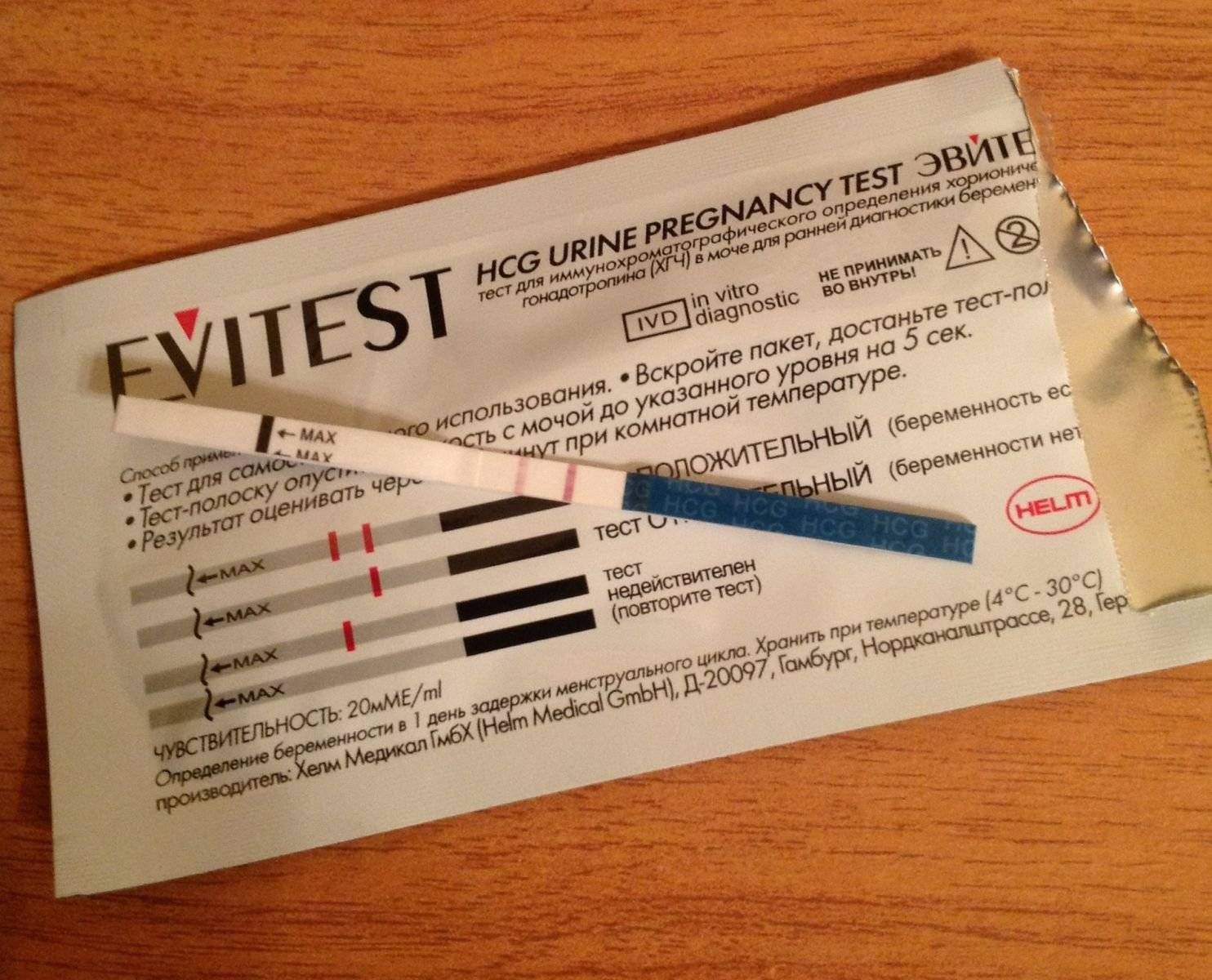
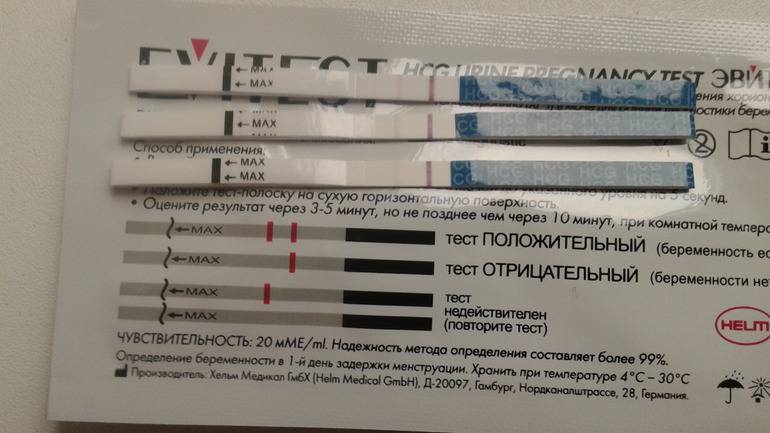
Как правильно сделать тест на беременность
- Для быстрого теста лучше собрать утреннюю мочу — концентрация ХГЧ в этом случае будет максимальной, поэтому и вероятность достоверного результата выше.
- Не следует проходить тестирование до задержки, самый ранний срок — через 2-3 дня после ожидаемого начала менструации.
- Нет необходимости удерживать полоску в стакане с мочой более 30 секунд — это приводит к нарушению результата.
- Собирать мочу следует в стерильный контейнер, для этого целесообразно приобрести специальный контейнер в аптеке.
- Перед сбором биоматериала необходимо подмыться, чтобы слизь и бактерии из наружных половых органов не попали в мочу.
 Утренняя моча
Утренняя моча
При появлении каких симптомов следует немедленно обратиться к гинекологу?
Задержка менструации может сопровождаться следующими симптомами:
- тошнота или рвота;
- головокружение;
- увеличение размера молочных желез;
- белые выделения из половых путей;
- отказ от еды, изменение вкусовых предпочтений;
- сонливость или бессонница.
Эти отсроченные симптомы указывают на беременность. Необходимо как можно скорее обратиться к гинекологу для обследования.
Если задержка сопровождается сильными болями в нижней части живота, лихорадкой, ознобом, рвотой — необходимо вызвать скорую. Причиной этого состояния может быть внематочная беременность или пропущенный выкидыш, и в этом случае пациентка должна получить немедленную медицинскую помощь.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Диффузный токсический зоб (ДТЗ или болезнь Грейвса).
Пациенткам, страдающим данной патологией необходимо тщательно планировать беременность, так как некомпенсированный тиреотоксикоз может серьезно осложнить течение беременности, и представляет опасность, как для здоровья матери, так и плода. Больная должна быть предупреждена обо всех рисках и особенностях лечения ДТЗ при беременности.
В связи с этим, оптимальным, является проведение хирургического лечения или радиойодтерапии еще до зачатия. После выполненной хирургом тиреоидэктомии или предельно субтотальной резекции ЩЖ планирование беременности может быть разрешено уже через 2 месяца. Обязательным условием для этого будет являться полная компенсация послеоперационного гипотиреоза препаратами левотироксина , и достижение целевого уровня ТТГ менее 2,5 мЕд/л. При возникновении беременности доза левотироксина увеличивается на 50 мкг в сутки. Кроме этого к терапии добавляется йодид калия в дозе 200 мкг/сут для предотвращения йодной недостаточности у плода.
При лечении радиоактивным йодом беременность следует отложить на 6-12 мес. Во всем остальном тактика ведения таких пациенток не отличается от послеоперационного гипотиреоза.
Помимо этого, зачатие могут планировать женщины с ДТЗ, достигшие стойкой ремиссии после проведенного длительного курса консервативной терапии. У таких пациенток рецидив заболевания во время беременности маловероятен. Связано это, прежде всего, с угнетением иммунной системы на всех сроках беременности.
К счастью, манифестация болезни Грейвса при беременности возникает достаточно редко, всего в 0,2% случаев. Что, также, обусловлено иммунносупрессией.
Для лечения диффузного токсического зоба во время беременности необходимо назначение тиреостатических препаратов. Препаратом выбора в 1 триместре является Пропицил в дозе не превышающей 200 мг/сут. Во втором и третьем триместрах – Тирозол в дозах не более 15 мг/сут. Контроль свободного тироксина осуществляют через 2-3 нед. Затем, после достижения целевых значений Т4св, доза антитиреоидного препарата постепенно снижается до минимальной поддерживающей (для Тирозола 2,5 мг/сут, для Пропицила 25 мг/сут). Следует заметить, что ведение беременных необходимо осуществлять на минимально низких дозах тиреостатиков, так как они все проходят через гематоплацентарный барьер и могут привести к угнетению функции ЩЖ у плода. К III триместру, в связи с иммунной супрессией, часто наступает временная ремиссия ДТЗ, поэтому тиреостатики отменяют. Контроль гормонального фона при болезни Грейвса необходимо осуществлять каждые 3-4 недели.
После родов, функция иммунной системы восстанавливается, и возникает рецидив заболевания. Это опять потребует назначение препаратов, подавляющих функцию ЩЖ. В период лактации большие дозы тиреостатиков противопоказаны, так как они проникают в грудное молоко. Допустимыми считаются 100 мг/сут для Пропицила и 10мг/сут для Тирозола. Если возникает необходимость назначения более высоких доз, то больной следует прекратить кормление грудью, так как это может привести к угнетению функционирования ЩЖ малыша, а также развитию у него зоба.
При тяжелом течении ДТЗ, отсутствии компенсации тиреотоксикоза допустимыми дозами препаратов, а также в случае непереносимости терапии или отказе женщины от приема таблеток, во 2 триместре беременности возможно проведение хирургического лечения. После операции сразу необходимо назначить полную дозу левотироксина из расчета 2,3 мкг/кг и йодомарин 200. Дальнейшая тактика ведения таких пациенток, как при банальном послеоперационном гипотиреозе.
Лечение радиоактивным йодом во время беременности категорически противопоказано.
Если хирургическое лечение проведено после родов, то заместительная гормональная терапия (ЗГТ) проводится в обычных дозах. После операции возможно возобновление лактации
В этом случае важно не забыть подключить к левотироксину йодид калия на весь лактационный период
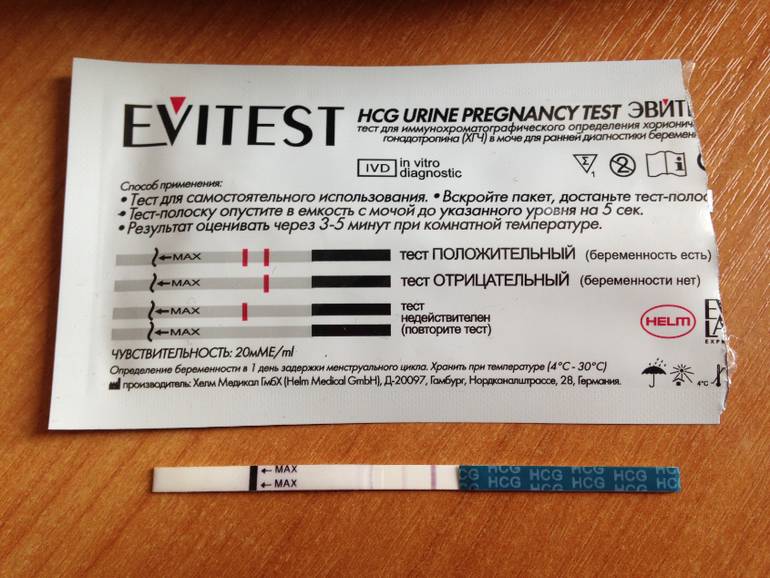
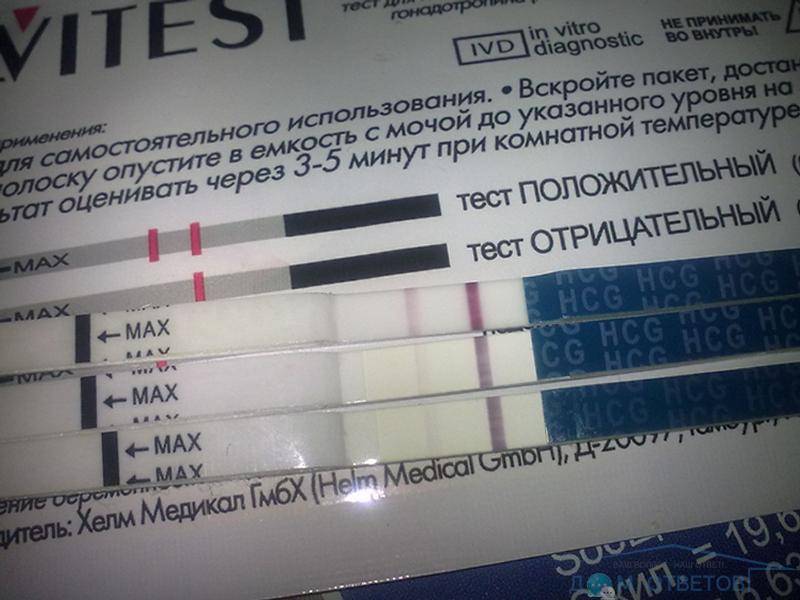
Другие диагностические методы подтверждения беременности
В домашних условиях подтвердить или опровергнуть наличие беременности можно только с помощью тест-полосок. Однако этот метод не совсем надежен, поэтому необходимо обратиться к гинекологу.
Врач использует следующие методы для диагностики ранней беременности:
Осмотр на кресле. С помощью пальпации врач определяет размеры матки и яичников.
Ультразвук. Ультразвуковое исследование матки диагностирует беременность с 5-дневной задержкой
Важность ультразвука заключается в определении места прикрепления эмбриона — важно, чтобы плод рос и развивался в матке, а толщина эндометрия была достаточной для сохранения ребенка. Ультразвук также определяется жизнеспособностью эмбриона, что исключает выкидыш.
Кровь на ХГЧ
Если быстрый тест не дает качественный результат по моче, то анализ крови определяет точную концентрацию гормона беременности в крови женщины. Более того, этот метод редко дает ложные результаты.
При появлении каких симптомов следует немедленно обратиться к гинекологу?
Задержка менструации может сопровождаться следующими симптомами:
- тошнота или рвота;
- головокружение;
- увеличение размера молочных желез;
- белые выделения из половых путей;
- отказ от еды, изменение вкусовых предпочтений;
- сонливость или бессонница.
Эти отсроченные симптомы указывают на беременность. Необходимо как можно скорее обратиться к гинекологу для обследования.
Если задержка сопровождается сильными болями в нижней части живота, лихорадкой, ознобом, рвотой — необходимо вызвать скорую. Причиной этого состояния может быть внематочная беременность или пропущенный выкидыш, и в этом случае пациентка должна получить немедленную медицинскую помощь.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.