Рекомендации по дневному приёму основных питательных компонентов для детей в возрасте 4-6 лет*
| Энергия (ккал/кг м.т.) | Белок (г/кг/сутки) | Жиры (г/кг м.т.) | Углеводы (г/кг м.т.) | Фенилаланин (мг/кг/сутки) |
|---|---|---|---|---|
| 80-82 | 1,95 | 3,1 | 12 | 15-20** |
*разработано Комисией Питания Детей и Молодёжи ПАН и Отделом Гастроэнтерологии и Питания PTP 1995г.** рекомендации ЦМиР
Общая потребность в белок должна быть покрыта в 80-85% за счёт препарата ФКУ, в 4-5 приёмов в сутки вместе с едой. Остальное количество белка 15 до 20% поступает в организм ребёнка с низкобелковыми продуктамиu, гарантируя количество фенилаланина согласно индивидуальной толерантности, позволяющее добиться правильного уровня концентрации фен в сыворотке крови 0,7 – 4 мг/dl (рекомендации немецкие), 2-4 мг/dl (рекомендации IMiDz).
Знания на тему фенилкетонурии должны непрерывно восполняться и должны быть использованы в практике ежедневной диеты ребёнка с PKU. Родители, обучая ребёнка правилам рационального питания, должны подчёркивать значение систематического приёма пищи
Важно также, чтобы ребёнок умел отказаться от угощения ровесников и определить сходство и отличие в выборе продуктов питания
Лечение
Режим амбулаторный, госпитализация показана для коррекции диеты в случае нестабильной концентрации фенилаланина плазмы.
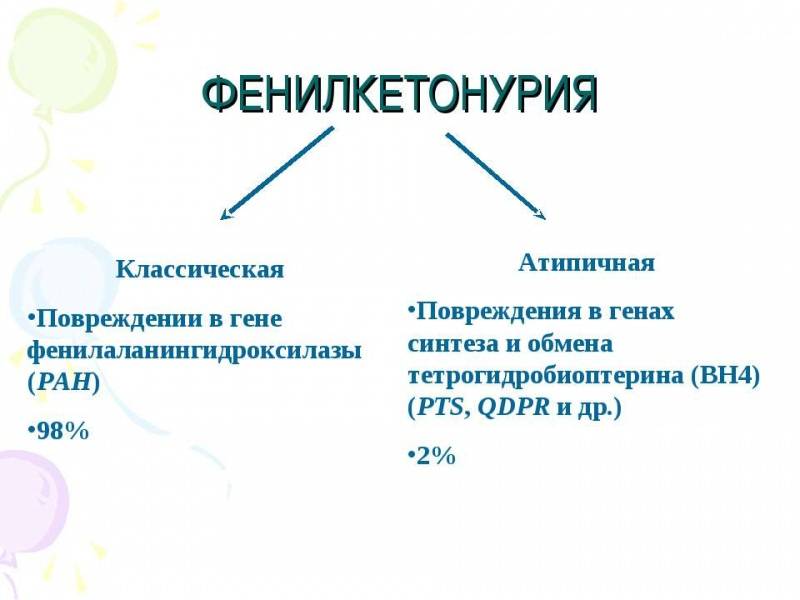
При атипичных формах фенилкетонурии (2 и 3) даже строгое соблюдение диеты с низким содержанием фенилаланина плазмы не приводит к предупреждению тяжёлых неврологических нарушений.
Главным способом лечения ФКУ является диетотерапия, ограничивающая поступление в организм пищевого белка и фенилаланина до минимальной возрастной потребности.
Диета с резким ограничением содержания фенилаланина вводится с момента подтверждения диагноза классической ФКУ.
Как альтернатива диетотерапии предложен метод лечения больных дополнительным введением аминокислот с разветвленной цепью (лейцина, изолейцина и валина), а также тирозина и триптофана. Такой способ эффективно снижает содержание фенилаланина в тканях организма (ЦНС) за счет конкурентного ингибирования транспортных систем (Прекунил). В большинстве стран это лечение предлагается после 18 лет при невозможности дальнейшего поддержания малобелковой диеты.
Инфекции у молодняка
Неокрепший организм птенцов реагирует на заболевания острее взрослых. Особенно, если речь идет об инфекциях – зачастую существует риск потери целого молодого поголовья в случае несвоевременного нахождения симптоматики.
Гемофилез
Инфекционный вид насморка, который легко передается от одного птенца к другому при контакте с пораженной особью, пищей, водой или инструментами, которыми вы работаете с животными. Особенный риск заболевания существует у индюшат до достижения пятимесячного возраста.
Вирус гемофилеза
Типичное проявление гемофилеза:
- воспаление слизистых носоглотки и глазной области;
- выделения в виде слез и соплей;
- хрипы в груди, одышка;
- отсутствие аппетита, следствие которого – прекращение роста.
Характерный признак на поздней стадии развития недуга – из-за воспаления подглазных пазух голова птицы становится похожей на совиную.
Методов лечения такого насморка не существует – больных придется забить. Чтобы не допустить эпидемию среди поголовья, помещение дезинфицируют формальдегидом, растворяя его в размере 2% в воде, с добавками в виде едкого натра – 2%, свежегашеной извести – 20%. Всю смесь нужно довести до температуры в 70-80 градусов по Цельсию. Здоровых же птенцов подвергают ингаляциям с йодом и добавлением хлор-скипидара.
Гистомоноз
Чаще всего гистомоноз возникает, если содержать индюков в недостаточно хорошо продезинфицированных помещениях. Особенно, если вы держите их в одном птичнике с курами, утками, гусями. Либо же, если строение им досталось после этих видов сельскохозяйственных птиц.
Посинение головы
Особенности:
- характерный стул оранжево-желтого оттенка;
- пассивное поведение, птица все время стоит одна в углу с закрытыми глазами;
- аппетит отсутствует;
- кожные покровы приобретают сине-черный оттенок вследствие поражения печени и кишечной системы.
Опытные фермеры советуют следующие медикаменты для устранения проблемы:
- трихопол;
- фуразолиндон;
- метронидазол;
- оксарсол.
Помимо общего лечения необходима обязательная дезинфекция всех мест пребывания птицы. Помните, что в особой группе риска – птенцы в возрасте от 3 до 21 недели.
Пуллороз
Трехнедельные индюшата подвержены еще одной серьезной инфекции, которой можно заразиться через контакт с уже пострадавшими или через кормушки, которыми они пользуются.
Для пуллороза характерен жидкий стул белого цвета с клочками пены и неприятным запахом, который склеивает перья у клоаки. Птенцы хохлятся, тяжело дышат и издают слабый писк. В 70% случаев дело заканчивается детальным исходом – у ослабших птиц подкашиваются ноги, начинаются судороги, после которых они дохнут.
Подкошенные лапы
Помочь спасти поголовье могут:
- тетрациклин;
- фурацилин;
- левомицетин;
- сульфадимезин;
- фуразолидон.
Главное правило предотвращения поноса – содержание молодняка в отдельных от зрелых особей загонах.
Паратиф
Наиболее опасное инфекционное заболевание, которое способно проявиться в возрасте до месяца. В этот период иммунная система еще не достаточно сформирована у неокрепших малышей, поэтому смертность превышает 70% от общего поголовья.
Больной паратифом индюк
Распознать недуг можно следующим образом:
- сгорбленное состояние, холка взъерошена, крылья опущены;
- птица старается совершать минимум движений;
- повышенная потребность воды;
- отсутствует аппетита.
В лечении вам помогут препараты мепатар, тримеразин и лаутецин.
Инфекционный синусит
Для синусита характерно сильное воспаление глазных и носовых пазух, их опухание и покраснение, видное невооруженным глазом. Увеличение в размерах достигается за счет большого скопления гноя внутри.
Воспаление носовых пазух
Причины:
- слишком тесное пространство для стада, приводящее к скученности;
- переохлаждение пернатого;
- авитаминоз группы А и Д.
Лечить такие случаи можно фуразолидоном, окситетрациклином, стрептомицином, тиланом на водорастворимой основе.
Симптомы Фенилкетонурии (ФКУ) у детей:
Новорожденный ребенок не похож на больного. Симптомы фенилкетонурии (ФКУ) начинают быть заметны в возрасте 2-6 месяцев. Типичные проявления:
- отсутствие интереса к окружающему миру
- выраженная вялость
- рвота
- беспокойство
- повышенная раздражительность
С 6 месяцев у малыше заметно отставание в психическом развитии. У меньшинства детей это олигофрения в слабой степени. А более чем у половины детей фиксируют идитию. Рост малыша с ФКУ может быть нормальным или сниженным. Зубки режутся поздно, череп может иметь размеры меньше нормы. Сидеть и ходить ребенок с фенилкетонурией начинает поздно.
Детей с рассматриваемым диагнозом можно отличить по позе и походке. Они широко расставляют ноги, сгибая их в тазобедренном и коленных суставах. Шаги мелкие. При ходьбе ребенок покачивается. Сидят они в так называемом положении портного – поджав ноги, поскольку у них повышен мышечный тонус.
При фенилкетонурии (ФКУ) дети обычно имеют голубой цвет глаз и светлый оттенок волос. Кожа почти не пигментирована. От ребенка слышен «мышиный» запах. В некоторых случаях у больного могут быть припадки эпилепсии, но они проходят по мере взросления ребенка.
Другие типичные симптомы ФКУ у детей:
- дермографизм
- потливость
- повышенная чувствительность к солнечным лучам и травмам
- акроцианоз
- тяжёлая экзема
- дерматит
- склонность к запорам
- артериальная гипотония
- расстройства аутистического спектра
- гиперактивность
Если не провести вовремя лечение, уровень интеллекта ребенка будет составлять менее 50. В возрасте 18 месяцев могут появиться судорожные приступы. Исчезают они спонтанно. В раннем возрасте приступы часто проходят в форме инфантильных спазмов, далее становятся тоникоклоническими припадками.
Прочие наблюдения
22 взрослых пациента были отобраны для дополнительного исследования магнитно- резонансной томографии. Из них 10 пациентов были на диете с младенчества до как минимум 10 лет (из них 7 ни разу не прекращали диету) и на момент исследования употребляли гидролизат. 12 взрослых пациентов сошли с диеты в возрасте 10 лет. Была использована система баллов магнитно-резонансной томографии от 0 до 3, где ноль значит полное отсутствие каких либо отклонений, а 3 – отклонения в трех частях мозга. Семь взрослых пациентов из группы не сходившей с диеты (это 70% ) имели баллы от 0 до 1, при этом только 6 пациентов в группе сошедшей с диеты (56%) имели такие же баллы. Пациенты с баллами от 0 до 1 имели значительно меньшую концентрацию фенилаланина в мозге, чем пазиенты набравшие от 2 до 3 баллов.
Лечение фенилкетонурии
Лечение в фенилкетонурии состоит в ограничении поступления фенилаланина с естественными продуктами в питании ребенка. Это позволяет предупредить наступление тяжелых нарушений ЦНС и обеспечить нормальное интеллектуальное развитие. Показанием к началу диеты с низким содержанием фенилаланина является определение концентрации ФА в сыворотке крови >7-8мг% (согласно рекомендациям польских и немецких центров). Некоторые центры (английские и Европейской Федерации) рекомендуют начать лечение при концентрации фенилаланина >6,6мг%.
Единственным эффективным методом лечения больных ФКУ является специализированная диетотерапия с момента установления диагноза.
Диета при фенилкетонурии – это:
- Уменьшение дозы фенилаланина согласно индивидуальной толерантности к фенилаланину, что означает уменьшение дозы натурального белка в суточном рационе
- Обеспечение соответствующей для нормального развития дозы белка (дополнительный белок без фенилаланина) из продуктов лечебного питания ФКУ
- Обеспечение соответствующей дозы энергии с использованием специальных низкобелковых продуктов
- Обеспечение соответствующей дозы витамин, макро- и микроэлементов – главным образом из препаратов ФКУ и других источников.
Список использованой литературы:
- С.Б. Гридина, Физиолого-биохимические основы разработки продуктов детского и функционального питания. Учебное пособие, Кемерово, 2004 г.
- В.Г. Кисляковская, Л.П. Васильева, Д.Б. Гурвич “Питание детей раннего и дошкольного возраста”. Пособие для воспитателя детского сада. Москва, Просвещение, 1983 г.
- А.С. Алексеева, Л.В. Дружинина, К.С. Ладодо “Организация питания детей в дошкольных учреждениях”, Пособие для воспитателя детского сада, Москва, Просвещение, 1990 г
- “Методические рекомендации”, Питание детей в детских дошкольных учреждениях, Методические рекомендации по питанию детей в детских дошкольных учреждениях разработаны в Институте питания АМН СССР сотрудниками отдела детского питания проф. Ладодо К.С., проф. Фатеевой Е.М., к.м.н. Кистеневой Г.С., к.м.н. Белкиной Л.М., врачом Степановой Т.Н., диетсестрой Басовой Л.И. и сотрудником отдела химии и технологии пищевых продуктов ст. инженером Чумаковой В.В.
- Санитарные правила устройства и содержания детских дошкольных учреждений (детские ясли, детские сады, детские сады-ясли) утвержденные 20.03.1985 г № 3231-85 г.
- “Кормление и питание грудных детей и детей раннего возраста”. Методические рекомендации для Европейского региона ВОЗ с особым акцентом на республики бывшего Советского Союза, № 87, Unisef, ВОЗ, 2003 г.
- “Организация питания в детских учреждениях”. В.Ф. Ведрашко, Москва, Медицина, 1969 г.
- “Инструкция по организации питания детей в дошкольных учебных заведениях”. Утверждена приказом Минобразовния и науки Украины, МОЗ Украины 17.04.2006 г № 298/227
- К.С. Ладодо, Л.В. Дружинина, А.С. Вынту “Рациональное питание детей раннего возраста”. Кишинев, “Картя Молдавеияскэ”, 1986 г.
- А.М. Гринкевич, Г.Ю. Лазарева, О.И. Чапова “Детское питание”. Изд. дом “Равновесие”, электронная книга.
- М.И. Снигур, З.Т. Корешкова “Питание детей”. Киев, “Радянська школа”, 1988 г.
- Л.Н. Цветкова, В.С. Салмова, Е.Е. Вартапетова “Питание детей старше года”. Методическое пособие для преподавателей, студентов, клинических ординаторов, интернов, практических врачей-педиатров, Кафедра пропедевтики детских болезней РГМУ
- И.М. Скурихин, М.Н. Волгарев “Химический состав пищевых продуктов” Справочник, Москва, “Агропромиздат”, 1987 г.
- «Nährwerttabelle für die Ernährung bei angeborenen Störungen des Aminosäurestoffwechsels» (Пищевая ценность продуктов для питания с врожденными нарушениями метаболизма аминокислот). Методическое пособие, Германия.
- Методические рекомендации “Диагностика, диетотерапия и медико-генетическая консультация при фенилкетонурии у детей”. Киев, 2000 г
- “Організація харчування дітей в дошкільних закладах”. Міжвідомча інструкція.-(Міністерство охорони здоров“я України, Міністерство освіти України) – Київ.- 1993.- 68с.
- “Організація харчування дітей в дошкільних закладах”. Н.В. Омеляненко, Н.М. Курочка, Київ, «Шкiльний свiт», 2010 р. – 160с
Общие правила улучшения соблюдения диеты при ФКУ
– Регулярный 3-4х разовый в сутки приём аминокислотной смеси без фенилаланина
– Возможность выбора „разрешённых” продуктов
– Включение ребенка в помощь при подготовке еды – соответсвенно возрасту и возможностям
– Блюда похожи, кушать вместе, за одним столом
– Не критиковать вкус, запах, вид аминокислотной смеси
– Нельзя кушать перед ребёнком „запрещённых” продуктов, не имея для него малобелковых продуктов
– Быть последовательным и решительным
– Нельзя разрешать пробовать „запрещённых продуктов” – „легче отказяться от этого, чего не попробовал”
– Постоянный конакт с лечащим врачём, следование его указаниям
Как принимать формулу
– Ежедневно!
– Минимум 3 – 4 дозы равномерно распределенные в сутки
– Лучше всего подготовленный сразу перед использованием
– Тщательно перемешать перед употреблением (тирозин-аминокислота нерастворимая в воде, оседает на дне стакана-> дефицит тирозина)
Основной принцип диетотерапии ФКУ
Специальная диета, с резким ограничением фенилаланина!
Исключение продуктов содержащих большое и среднее количество фенилаланина
Потребление продуктов с низким содержанием фенилаланина
Синтетическая смесь аминокислот (формула не содержащая фенилаланина
Источник белка- аминокислотная смесь (80% белка)
Источник энергии – углеводы (55%): малобелковые продукты, овощи, фрукты
– жиры (30%)
– насыщенные жирные кислоты (ок. 10%)
– незаменимые ненасыщенные жирные кислоты – LCPUFA (4-8%) – рапсовое масло, соевое масло
линолеиновая кислота (С18:2n–6) – 13г;
α-линоленовая кислота (С18:3n-3) – 1,4г.
Источник витаминов и минеральных веществ- аминокислотная смесь
(Acosta P. Nutrition Management of Patients with Inherited Metabolic Disorders, 150-153)
Роль белков в питании
Белки не могут быть заменены никакими другими компонентами пищи. С участием белков осуществляются все важнейшие функции организма: рост, обмен веществ, мышечная работа, мышление, и др. Аминокислоты, образующиеся при расщеплении пищевого белка в пищеварительном тракте и поступающие стоком крови в ткани и клетки организма, используются для синтеза собственных белков, выполняющих в организме многообразные функции: каталитическую, регуляторную, транспортную, защитную, структурную и др. Биологическая ценность пищевых белков определяется их аминокислотным составом. Белки, содержащие все незаменимые аминокислоты в количестве, достаточном для синтеза тканевых белков, являются полноценными.
Аминокислоты пищевых белков разделяются на две группы: незаменимые и заменимые. Незаменимые аминокислоты не синтезируются в организме человека и потому обязательно должны поступать с пищей. К ним относятся: триптофан, лизин, метионин, валин, треонин, фенилаланин, лейцин, изолейцин. Детям с фенилкетонурией незаменимая аминокислота фенилаланин в организм должна поступать строго в определенном количестве, определяемая переносимостью ребенка. Остальные аминокислоты, свободные от фенилаланина, поступает ребенку в виде аминокислотной смеси, которую родители дают ребенку дома в определенное время и в количествах, рекомендованных, врачом-генетиком.
Белок входит в состав большинства продуктов питания, но есть высокобелковые продукты, такие, как мясо, сыры, рыба, молочные продукты, орехи, различные крупы и т.д., и продукты, содержание белка, а следовательно, фенилаланина в которых незначительно. Такие как, например, большинство овощей и фруктов и поэтому они являются основными продуктами питания для детей с ФКУ.
Что делать, если
Тошнота и рвота
– суточная доза безфенилаланиновой формулы разбивать на много маленьких частей
– формула холодная, из холодильника
– частые приемы пищи, небольшие порции, по возможности
– любимые продукты
– между едой сосать маленькие кусочки льда
Запор
– больше жидкостей – негазированная вода, вода с мёдом
– больше целлюлозы (овощи, фрукты, отруби)
– добавка растительных масел к пище
– пробиотики
– пища варeная, не жареная
Госпитализация
– взять с собой формулу, малобелковые продукты (хлеб, макароны, рис и пр.)
– информация медперсонала о заболевании и принципах диетотерапии
– контакт с диетологом или врачом-метаболистом
- Чуство голода
– мелкие закуски между основными блюдами (желательно овощи и фрукты, не сладости)
– следить за прибавкой веса
Статистика фенилкетонурии в Польше
В Поликлинике Метаболических Заболеваний ИМиР (Польша) наблюдается
* В общем – ok. 780 больных
– мягкая гиперфенилаланинемия – 172 человек
– классическая фенилаланинемия – 595 человек
– злокачественная гиперфенилаланинемия –
дефицит BH4 – 12 человек
Дети с ГФА, рожденные в 2010 году:
В общем – 26 новорождённых
(полная диагностика: общие анализы крови, фен/тир; двугидроптериновая редуктаза DHPR, тест нагрузки BH4, профиль выделенных из мочи биоптеринов)
– 10 детей – классичеслая ФКУ
– 1 ребёно – мягкая ФКУ
– 12 детей – мягкая ХФА
– 1 ребёнок – дефицит PTPS
– 2 детей – переходная гиперфенилаланинемия
“Потерянные” случаи – причины
Рождённые дома
Ранняя выписка из больницы
Ошибка в подписи пробы (один код на пробе, другой код приклеен в детской книжке)
Забыли взять пробу крови
Потерия пробы крови по пути в лабораторию
Проба крови взята от одного ребёнка на несколько бумаг
Рекомендации
Необходимость проведения скрининга всей популяции новорожденных.
Проведение диагностики разными методами в каждом случае гиперфенилаланинемии.
Начало диеты с низким содержанием фенилаланина как можно раньше, оптимально до исполнения 21 суток жизни ребенка.
Начало лечения сразу при уровнях фенилаланина > 10 мг %, или после нескольких дней ежедневного контроля, если концентрация фенилаланина удерживается в пределах 7-10 мг %
Проведение лечения на основе современных препаратов без фенилаланина согласно определенным схемам, с учетом в каждом случае индивидуального потребления фенилаланина.
Регулярный мониторинг избранных биохимических показателей в крови больного (например, концентрации фенилаланина, тирозина, цельного белка) а также психического и физического развития больных.
Лечение девушек и женщин до зачатия, а также в течение всего периода зачатия, из-за вредного действия высокой концентрации фенилаланина на развитие плода.
Продолжение лечения и мониторинг лечения больных взрослых.
Недостаток однозначных лечебных рекомендаций для взрослых
„Исчезание” пациентов после окончания 18 года жизни
Проблема материнской фенилкетонурии
Проблема остеопороза при длительной диете
Низкий уровень акцептации („compliance”) у подростков и взрослых обусловлен чрезвычайной обременительностью лечения
(правильно лечится меньше, чем 20% взрослых больных)
Online-консультации врачей
| Консультация аллерголога |
| Консультация общих вопросов |
| Консультация специалиста по лазерной косметологии |
| Консультация онколога-маммолога |
| Консультация пульмонолога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация детского психолога |
| Консультация ортопеда-травматолога |
| Консультация эндокринолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация проктолога |
| Консультация вертебролога |
| Консультация эндоскописта |
| Консультация гастроэнтеролога |
| Консультация гомеопата |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Основные противопоказания
В первую очередь нужно помнить о законодательных ограничениях. Людям с психическими отклонениями любого типа запрещается работать охранниками и военными, так как им нельзя пользоваться оружием. Также с шизофренией не берут в пожарные, полицейские, приставы и пр. Обычно для получения такой работы нужно пройти медицинскую комиссию, которая будет включать и посещение психиатра. Так как диагноз ставится на всю жизнь и стереть его из истории болезни нельзя, врач не даст допуска к производству.

Также людям с шизофренией не рекомендованы следующие виды деятельности:
- Работа с плавающим графиком и ночными сменами. Сбивающиеся биоритмы потенциально опасны для шизофреников. Им даже не рекомендуется путешествовать с пересечением нескольких часов поясов. Желательно спать именно ночью по 7,5 часа в сутки.
- Работа с высокой физической или эмоциональной нагрузкой. На предприятии, в котором деятельность проходит в режиме аврала, обычно слишком много суеты и конфликтов. Человеку с шизофренией лучше подобного избегать, иначе психика начнет уставать и рано или поздно даст сбой.
- Работа с большим количеством социальных контактов. Шизофреники зачастую замкнутые люди. Как правило, эта болезнь развивается у шизоидов, которые не любят много общаться. Но после постановки диагноза коммуницировать с обществом не противопоказано. Более того, замкнутый образ жизни, вероятнее, будет вреднее для пациента. Однако и огромное количество контактов психике будет выдержать сложно, поэтому желательно выбирать работу спокойную и без большого потока людей.
- Работа, связанная с обучением. Учить детей человек с шизофренией не сможет. Если патология выявлена у преподавателя, ему придется переквалифицироваться.
- Работа, которая связана с опасностью — электричеством, газом, нефтью и пр. Подобные виды деятельности, в принципе, травмоопасные даже для здоровых. Шизофреник же гипотетически может создать опасную ситуацию не только для себя, но и для других.
- Работа, связанная с сюжетом бредовых идей больного, если в период приступа у него наблюдался систематизированный бред. К примеру, человек работал в метро и ему казалось, что под землей скрываются инопланетяне. Понятно, что в «подземку» ему лучше вообще не спускаться, тем более для работы.

Перечислить все профессии для шизофреников в рамках статьи сложно. К тому же нужно отталкиваться от каждого конкретного случая. Необходимо понимать, что человек с шизофренией не может брать на себя ответственность за других людей. Во-первых, не факт, что он способен ее выдержать. Во-вторых, вряд ли работодатель доверит своих сотрудников больному с шизофреническим расстройством.
Образование
Из тех пациентов, которые сошли с диеты, лишь 32% закончили колледж или получили высшее образование. При этом 78% из тех кто продолжал диету, закончили колледж и получили высшее образование (график 2: по горизонтали: возраст в котором пациенты сошли с диеты. По вертикали – процент пациентов, получивших высшее образование)
Пять пациентов из группы, сошедшей с диеты не смогли даже закончить общеобразовательную школу. Из тех, кто не прекращал диету, все провели хоть какое-то время в ВУЗе, 44% пациентов из этой группы принадлежали к двум высшим социоэкономическим классам, при этом только 20% взрослых пациентов, которые сошли с диеты принадлежали к этим классам. Никто из пациентов, остававшихся на диете, не попал в низший социоэкономический класс, однако 18% из тех кто прекратил диету туда попали.