Диагностика галактореи: сбор анамнеза
Для диагностики галактореи необходимы тщательный сбор анамнеза и физикальное обследование.
Сбор анамнеза включает следующие пункты:
Возраст начала патологии. Начало в неонатальном периоде сигнализирует о трансплацентарной передаче материнского эстрогена, что приводит к гинекомастии. Возраст пациентов с пролактиномами обычно составляет от 20 до 35 лет.
Продолжительность. В целом, чем дольше длится галакторея без развития других клинических признаков, тем меньше вероятность наличия основного органического заболевания.
Выделения из сосков. Для галактореи характерны выделения молочного цвета. Кровянистые, серозно-кровянистые или гнойные выделения следует рассматривать как патологические и отличные от нее. Галакторея обычно двусторонняя, тогда как патологические выделения обычно односторонние. Маммолог также определяет, являются ли выделения скудными или обильными, выраженными или спонтанными, прерывистыми или стойкими.
Гинекологический и акушерский анамнез
Подробный менструальный анамнез и история беременностей, недавних абортов и половой жизни имеют важное значение. Аменорея может указывать на беременность или опухоль гипофиза.
Прием лекарственных препаратов
Подробное выяснение принимаемых лекарств имеет решающее значение. Галакторея связана с широким спектром препаратов, повышающих уровень пролактина в сыворотке крови. Наиболее частой фармакологической причиной галактореи являются оральные контрацептивы.
Перенесенные или хронические заболевания. Следует выяснить не перенесла ли пациентка операцию на груди и есть ли у нее серьезные заболевания, такие как гипотиреоз, тиреотоксикоз и хроническая почечная недостаточность.
История семьи. Семейный анамнез, такой как заболевания щитовидной железы или наличие множественной эндокринной неоплазии I типа предполагает соответствующее заболевание. Примерно 30 % пациентов с множественной эндокринной неоплазией I типа имеют опухоли гипофиза. Пролактинома – самая распространенная.
Другие факторы. Следует учитывать возможность стимуляции груди одеждой, сосание, самостоятельные манипуляции или стимуляцию во время сексуальной активности. У младенцев нужно изучить историю грудного вскармливания, поскольку галакторея чаще встречается у младенцев, находящихся на грудном вскармливании.
Выделения из сосков
Сопутствующие симптомы:
- Головные боли, нарушения зрения, непереносимость температуры, судороги, нарушение аппетита, полиурия и полидипсия предполагают заболевание гипофиза или гипоталамуса.
- Снижение либидо, бесплодие, олигоменорея или аменорея и импотенция могут указывать на гиперпролактинемию.
- Усталость, непереносимость холода и запор предполагают гипотиреоз.
- Нервозность, возбужденное состояние, повышенное потоотделение, непереносимость тепла и потеря веса, несмотря на повышение аппетита, указывают на тиреотоксикоз.
Психосоциальное состояние
Необходимо рассмотреть психосоциальный стресс как потенциальную причину галактореи.
Таблица 1. Оценка пациентов с галактореей по результатам анамнеза
| Данные, полученные в результате анамнеза | Возможная причина |
| Галакторея в неонатальном периоде | Неонатальная галакторея |
| Головная боль, нарушения зрения, непереносимость температуры, судороги, нарушение аппетита, полиурия, полидипсия. | Заболевание гипофиза или гипоталамуса |
| Снижение либидо, бесплодие, олигоменорея или аменорея, импотенция. | Гиперпролактинемия |
| Усталость, непереносимость холода, запор. | Гипотиреоз |
| Нервозность, возбужденное состояние, повышенное потоотделение, непереносимость жары, похудание, несмотря на повышение аппетита. | Тиреотоксикоз |
| Аменорея | Беременность или опухоль гипофиза |
| Прием лекарств | Галакторея, вызванная лекарствами |
| Семейный анамнез заболевания щитовидной железы | Заболевание щитовидной железы |
| Семейный анамнез множественной эндокринной неоплазии | Опухоль гипофиза |
Что считается нормой
Врачи-педиатры и ученые отмечают, что не существует четкого определения, сколько актов дефекации и с каким временным интервалом должно быть у ребенка в сутки. Это зависит от возраста и типа вскармливания. Сразу обговорим еще один момент, важный для понимания проблем, которые мы обсудим. Младенческим принято считать возраст до 1 года. В свою очередь, в этом периоде еще выделяют так называемые «первые месяцы жизни» — к ним относят возраст до 4 месяцев включительно.
Частота
Нормой для младенца первых месяцев жизни считается совпадение количества кормлений и опорожнений кишечника. Когда вводится прикорм, частота «хождений по большому» уменьшится до 1-2 раз в сутки. Стул при этом станет более плотным и густым².
Американская академия педиатрии в своих рекомендациях отмечает, что в первые 3 месяца жизни новорожденный в норме опорожняет кишечник более 4 раз. В возрасте от 4 месяцев до 4 лет — 2 раза в сутки².
В рекомендациях Минздрава РФ по уходу за детьми раннего возраста частота стула определяется следующим образом⁴:
- на грудном вскармливании —2-6 раз в сутки в первые месяцы и 2-4 раза в сутки в возрасте до года;
- на искусственном вскармливании — 2-3 раза в сутки в первые месяцы и 1-2 раза в сутки в возрасте до года.
На самом деле понятие нормы довольно растяжимое, многие педиатры считают, что стул 1 раз в 2 дня — нормально. Об этих особенностях в видео 1 рассказывает врач-педиатр Ольга Сидоренко.
Видео 1. Стул у младенцев: что считать запором.
Консистенция, примеси и цвет
Цвет и качество стула часто становятся предметом беспокойства молодых мам. Фото: doble.dphoto / Depositphotos
Стул младенца должен иметь однородную консистенцию и напоминать кашицу. Исключение составляет только меконий — это так называемый первородный кал, характерный для первых суток после родов. Тогда нормой является довольно густая масса темного оттенка. Она содержит некоторое количество амниотической (околоплодной) жидкости, которую ребенок так или иначе заглатывает, находясь в утробе.
На 2-3-й день приходится переходный период — стул приобретает консистенцию, напоминающую желтоватую кашицу, однако все еще может содержать меконий, то есть быть густым и темноватым.
К концу первой недели жизни при грудном вскармливании нормальным становится кашицеобразный стул желтого оттенка и с кислым запахом. А при искусственном он будет иметь светло-зеленый оттенок (вариант нормы — сероватый цвет), резко пахнуть, а его консистенция — напоминать замазку (рис. 1)⁴.
Совершенно нормально, если в кале присутствует некоторое количество слизи, небольшие комочки. Такое явление возможно в течение первых трех месяцев, когда формируются печень и кишечник.
Важно!
Нередко во время самых первых испражнений новорожденные хнычут, когда тужатся, что свидетельствует о дискомфорте. Беспокоиться не стоит. Нужно учитывать, что кроха вообще делает это впервые, а консистенция мекония плотнее, чем обычный кашицеобразный стул. Поэтому многим малышам нелегко дается первый опыт хождения «по большому». В ближайшие дни выработается привычка и стул наладится. Тревогу нужно бить, если ребенок вообще не сходил в туалет ни в первые сутки, ни к концу вторых суток. В этом случае необходима консультация врача.
Стул в период введения прикорма
Начало прикорма может быть сопряжено с изменением частоты стула у маленьких детей. Фото: AChubykin / Depositphotos
Когда младенец с 5-6 месяцев начинает пробовать «взрослую» пищу, нужно особенно тщательно следить за выделениями — изменения в качестве стула могут свидетельствовать о непереносимости каких-либо продуктов или неготовности организма переваривать их. В этот период цвет стула может меняться в зависимости от цвета продукта для прикорма.
Нередко после введения нового продукта в подгузнике можно обнаружить практически непереваренные его остатки. Это нормальное явление, оно может повториться (2-3 раза). Если же малыш не переваривает продукт и дальше, лучше на время отказаться от этого прикорма. Вполне возможны реакции организма в виде жидкого стула и даже аллергии. В таких случаях новые продукты отменяют.
Важно!
Прикорм из белковых продуктов, например, творога, нужно сочетать с питьем, лучше всего — с поением грудным молоком. Это позволит избежать густых каловых масс и проблем с их выведением.
Нейрогенные причины
Нейрогенная стимуляция может подавлять секрецию гипоталамического фактора ингибирования пролактина, что приводит к гиперпролактинемии и галакторее. Галакторея может быть вызвана длительной интенсивной стимуляцией груди, например, сосанием, самоуправлением или стимуляцией во время сексуальной активности. Галакторея, вызванная стимуляцией груди, чаще встречается у рожавших женщин, но сообщается о таких случаях у девственниц, женщин в постменопаузе и мужчин.
К нейрогенным причинам галактореи относятся операции на груди, ожоги и опоясывающий лишай, поражающий грудную стенку. Считается, что стимулы проходят по межреберным нервам к заднему столбу спинного мозга, к среднему мозгу и, наконец, к гипоталамусу, где снижается секреция фактора ингибирования пролактина.
Галакторея может развиться как осложнение травмы спинного мозга. Также может быть нейрогенной причиной галактореи хронический эмоциональный стресс.
Категории
- Анализы и диагностика(0)
- Беременность и роды(85)
- Бесплодие(2)
- Болезни сосудов(0)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(1)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(1)
- Диетология и грудное вскармливание(49)
- Иммунология(2)
- Инфекционные болезни(0)
- Кардиология(2)
- Кожные болезни(3)
- Косметология(1)
- Красота и здоровье(0)
- Маммология(11)
- Маммология для Пап(1)
- Наркология(4)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(0)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(4)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(0)
- Эндокринология(0)
Консистенция и частота стула
Норма
У грудничков стул чаще и мягче. С введением прикорма частота и консистенция стула значительно меняются, становясь более плотным.
Особенности
- Консистенция и частота стула ребенка очень сильно зависит от вида вскармливания.
- Стул ребенка на грудном вскармливании кашицеобразный, гомогенный, по частоте равный кормлениям. Частота стула уменьшается и у детей на грудном вскармливании с введением прикорма.
- У ребенка на искусственном вскармливании стул значительно плотнее (пастообразный), но еще не оформлен, как у взрослого человека. Плотность стула тесно связана и с его частотой. У искусственников стул реже – возможно до 1 раз в сутки, иногда до 1 раза в двое суток, их чаще беспокоят запоры. Проблема повышенной плотности стула требует к себе большего внимания педиатра, а иногда и коррекции питания .
- Стул становится реже и плотней с появлением и нарастанием объема прикорма и становится оформленным у ребенка, питающегося с общего стола – ваш малыш вырос!
Важно!
- Плотный, редкий (менее 2 раз в неделю), большого диаметра стул – диагностические признаки запора. Запор не всегда сопровождается болевыми ощущениями, и поэтому малая часть родителей обращаются к педиатру незамедлительно.
- Рекомендации специалиста могут касаться питания ребенка и/или мамы, но возможно назначение слабительных средств в этом случае – есть детские препараты, их не стоит опасаться.
- Постарайтесь обойтись без частого вмешательства в «жизнь прямой кишки» – лечебных клизм и свечей. Есть готовый комплексный ректальный препарат (специальная форма для малышей), он употребляется дополнительно к слабительным, если эффект их недостаточен.
Тревожные симптомы, следует срочно обратиться к педиатру!
- Вирусные и бактериальные инфекции. Жидкий и частый (10 и более раз за сутки) стул. Самая частая причина такого состояния – вирусные и бактериальные кишечные. Опасность жидкого стула в очень быстром обезвоживании маленького ребенка. Самостоятельное или поздно начатое лечение в этом случае недопустимо!
- Лактазная недостаточность (недостаток в кишечнике ребенка фермента, переваривающего молочный сахар, лактозу). В этом случае жидкий стул а)связан с кормлением, б)имеет пенистый вид и в) сопровождается выраженным беспокойством ребенка. В большинстве случаев такую проблему малыш «перерастет» за первые полгода жизни, а педиатр поможет справиться с временными трудностями, назначив препараты лактазы.
- Отравление, прием лекарств (чаще антибиотиков), другие заболевания пищеварения тоже могут стать причиной жидкого стула, поэтому не стоит разбираться в причинах самостоятельно. Время в данном случае дорого.
Срыгивание
Во время или после еды изо рта малыша выливается полупереваренное молоко.
Интенсивность и объем
От 1 до 4 месяцев нормой считается срыгивание после каждого приема пищи. Объем — от 1 до 2 столовых ложек и один раз более 3 столовых ложек. Интенсивность срыгивания увеличивается примерно с 20 – 30-го дня, когда материнское молоко становится более зрелым. К 6 месяцам малыш, как правило, перестает срыгивать.
Почему ребенок часто срыгивает?
Мышечный клапан в верхней части желудка еще плохо удерживает его содержимое. Часть молока, которая не успевает попасть в желудок, выливается наружу. Любое движение способствует «выплескиванию» съеденного назад.
Как помочь, если грудничок срыгивает:
- Следите за тем, чтобы малыш не переедал;
- Кормите ребенка медленнее;
- Попробуйте изменить положение ребенка во время кормления — возможно, вместе с молоком малыш глотает воздух;
- После каждого кормления обязательно ставьте ребенка «столбиком», чтобы он мог отрыгнуть и при этом не захлебнуться;
- Если долго не срыгивает — положите его в кроватку на бочок и следите, чтобы малыш не перевернулся;
- Старайтесь не трясти, не сжимать и не переворачивать ребенка после кормления;
- Если по необходимости вы кормите кроху смесью, попробуйте новый тип бутылки или соску с меньшим отверстием, чтобы сократить «потребление» воздуха.
Когда стоит беспокоиться?
Когда новорожденный срыгивает слишком часто, посчитайте, сколько раз за день он писает. Если в сумме получается около 12 раз и более — количество молока нормальное, а срыгивает малыш лишнее.
Если же ребенок часто срыгивает потоком, плохо набирает вес, есть проблемы с мочеиспусканием, целесообразно обратиться к врачу.
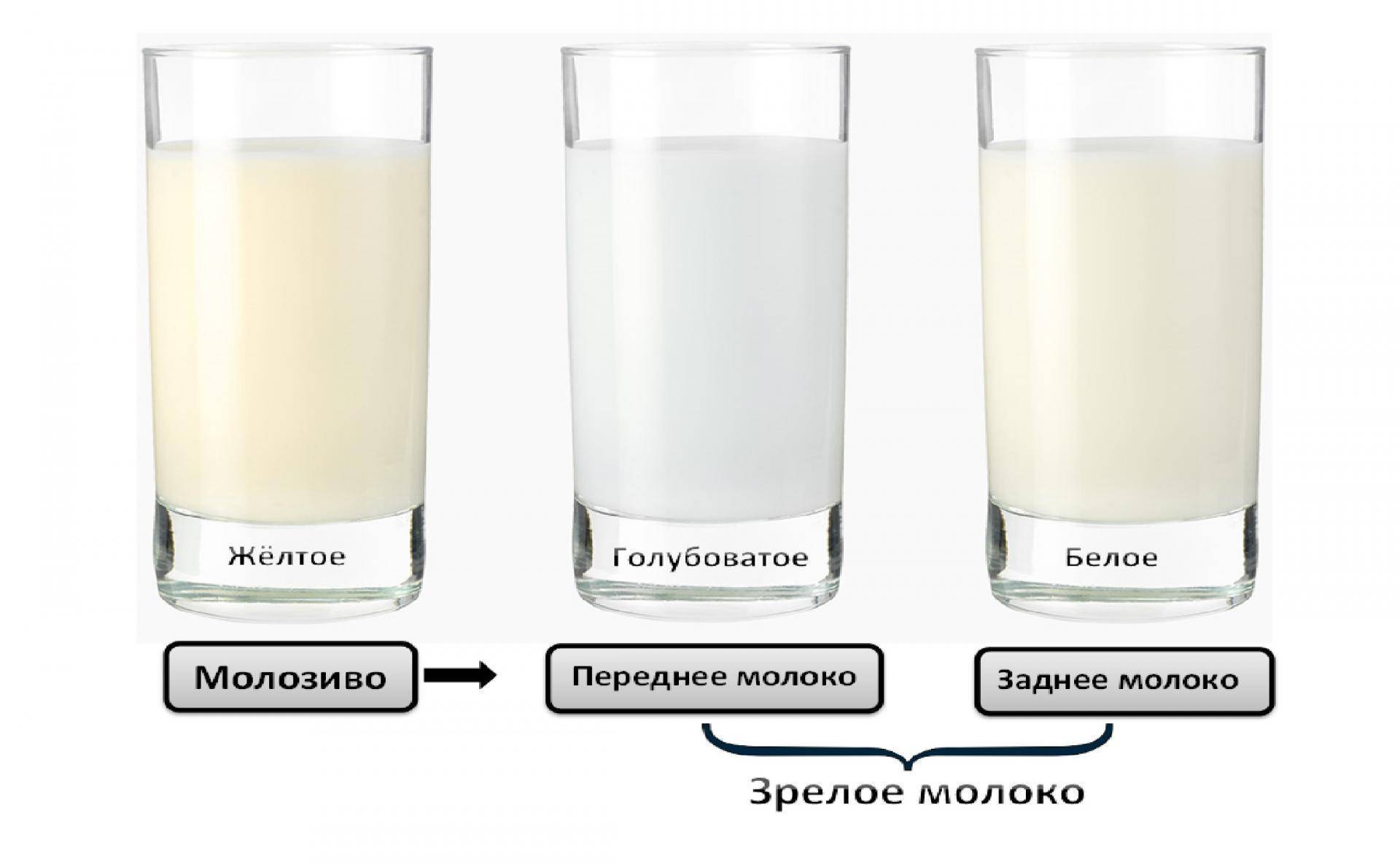
Миф № 3. Молоко странного цвета
Самыми популярными вопросами мам являются: «Какого цвета должно быть грудное молоко? А если у меня грудное молоко желтого цвета?». Грудное молоко не бывает абсолютно белого цвета, оно может иметь желтоватый или голубоватый оттенок, или быть переходного цвета от желтого к голубому. Молоко может менять свой цвет, состав и питательную ценность даже в течение дня, подстраиваясь к индивидуальным потребностям ребенка. При исследовании состава молока одной и той же женщины в ходе научного эксперимента выяснилось: если женщина кормит разных детей из разных молочных желез, то цвет грудного молока и его состав в разных железах тоже будет различным
Чтобы иметь полное представление об использовании молока, важно знать о том, как хранить сцеженное грудное молоко
Инфекция
Инфицирование тканей околососковой зоны чаще всего вызывается микробами стафилококками и стрептококками. Микроорганизмы проникают внутрь железы несколькими способами:
- Через повреждения кожи и трещины сосков, возникающие в период грудного вскармливания.
- Через молочные поры и железы Монтгомери.
- С током крови. В этом случае микробы могут проникнуть в молочную железу из полости рта, носоглотки, дыхательных путей.
- Попавшие микроорганизмы вызывают воспалительный процесс, сопровождающийся болью и нагноением. Наблюдаются повышение температуры, увеличение лимфоузлов, отек железы, гнойные или кровянистые выделения.
Миф № 11. При лактостазе (застое молока) помогают народные средства
Специалисты Всемирной Организации Здравоохранения не рекомендуют использовать при лактостазе народные средства. Главной рекомендацией при этом является учащение кормлений и тщательное наблюдение за качеством прикладывания к груди. Ненадолго можно использовать прохладные тканевые компрессы. А единственным растительным средством, которое прошло научные исспытания и признано эффективным при лактостазе, являются капустные листья — их также можно ненадолго (не более 10-15 минут) прикладывать к области груди. Однако, если оставить капустный лист на более длительное время — после охлаждения он начнет нагревать область груди, создавая опасный парниковый эффект. Этого допускать нельзя, така как любые согревающие компрессы при лактостазе противопоказаны.
Для профилактики лактостазов важно, чтобы кормления были регулярными и между ними не было больших перерывов. Неправильные прикладывания, тугие бюстгальтеры, ткани травмирующие молочную железу, сон на животе — все это способно спровоцировать лактостаз
Миф № 2. «Пустое» молоко
Некоторым молодым мамам кажется, что в их молоке недостаточно питательных веществ. И в результате у них часто возникает вопрос: «Как понять, что грудное молоко пустое?». Это сомнение возникает либо по причине того, что ребенок беспокойно ведет себя у груди, либо по иным причинам. На самом деле, грудное молоко не может быть пустым, ведь в его составе содержится не просто набор питательных веществ (как в искусственной смеси), но и биологически активная жидкость. Кроме того, грудное молоко имеет свойство приспосабливаться к нуждам ребенка. К примеру, когда ребенок испытывает проблемы с засыпанием — организм матери выделяет мелатонин, при возникновении боли — вещества, уменьшающие боль, во время болезни малыша — антитела, лейкоциты и другие клетки, которые помогают быстрее справиться с вирусами и бактериями. Набор белков, углеводов, ферментов, гормонов и других веществ, которые содержит грудное молоко, различается в зависимости, от возраста, пола, состояния здоровья ребенка и многих других факторов.
Гипоталамо-гипофизарные причины
Наиболее частая патологическая причина галактореи – опухоли гипофиза. Они делятся на пролактин-секретирующие и опухоли, не вырабатывающие пролактин.
Схема возникновения галактореи
Пролактиномы. Это пролактин-секретирующие опухоли и самые распространенные гормон-секретирующие опухоли гипофиза. Приводят к гиперпролактинемии за счет выработки пролактина и, соответственно, к галакторее и аменорее.
- Пролактиномы размером менее 1 см известны как микропролактиномы.
- Опухоли размером более 1 см называются макропролактиномами.
Уровни пролактина хорошо коррелируют с размером опухоли с микропролактиномами, имеющими уровни пролактина >200 нг/мл, и макропролактиномами, имеющими более высокие уровни пролактина >1000 нг/мл.
Макропролактиномы чаще связаны с дефектами поля зрения, головной болью, неврологическим дефицитом и потерей гормонов передней доли гипофиза.
Непролактин-секретирующая опухоль гипофиза и инфильтративные заболевания ножки гипофиза/гипоталамуса. Эти опухоли вызывают гиперпролактинемию, нарушая поток дофамина от гипоталамуса к передней доле гипофиза за счет сжатия ножки гипофиза. Это нарушение приводит к снижению ингибирования пролактина и приводит к легкой гиперпролактинемии, обычно менее 200 нг/мл.
Патофизиология галактореи
Пролактин отвечает за синтез и секрецию молока. Этот гормон секретируется лактотрофными клетками передней доли гипофиза. Дофамин, выделяемый гипоталамусом, подавляет секрецию пролактина. ТТГ и вазоактивный кишечный полипептид могут стимулировать секрецию пролактина. Кроме того, гиперпролактинемия может быть вызвана стимуляцией сосков, почечной недостаточностью, поражением грудной стенки и приемом лекарств.
Эстрогены вызывают гиперпролактинемию, либо подавляя гипоталамический дофамин, либо напрямую стимулируя лактотрофы. Во время беременности высокий уровень эстрогена вызывает гиперплазию лактотрофов и даже может привести к росту ранее существовавшей пролактиномы. Избыточная секреция эстрогена яичниками при синдроме гиперстимуляции яичников также может привести к гиперпролактинемии.
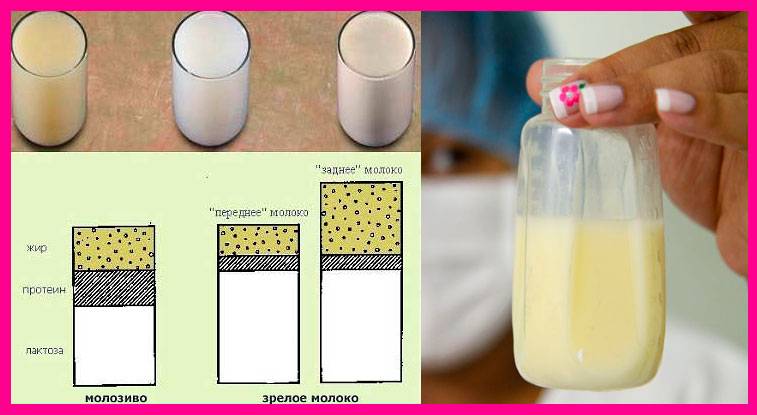
Цвет молозива
Молозиво меняет цвет после родов: от тёмного к светлому
Женский организм начинает готовить питание для будущего малыша сразу после зачатия. Постепенно молочные железы перестраиваются для лактации. Иногда на бюстгальтере появляются жёлтые пятна, хотя до родов осталось ещё много времени – это первая выработка молозива. Основная его часть образуется после завершения родов.
Молозивом называют жидкость, которая выделяется грудными железами женщины в первые сутки после родов. Она отличается густотой, жёлтым (кремовым) оттенком. Иногда молозива выделяется всего несколько капель, но малышу в первые часы жизни не требуется значительный объём питания, главное – жирность и насыщенность.
Через 2-14 дней питательная жидкость меняется: цвет грудного молока делается светлее, прозрачнее. Беспокоиться по этому поводу не нужно.
Кожные болезни
- Экзема – кожное заболевание, имеющее аллергическую природу, проявляющееся сыпью и корками. Пораженные участки чешутся, болят и шелушатся. Болезнь провоцируется травмами, аллергией, стрессом, авитаминозом, иммунными нарушениями, гормональными сбоями.
- Гранулы Фордайса – светлые прыщики, образующиеся при закупорке сальных желез. Они не вызывают осложнений, не заразны и не причиняют вреда, являясь чисто косметической проблемой. В редких случаях может возникать зуд, который легко снимается противозудными препаратами.
- Кератома – доброкачественная опухоль кожи, часто встречающаяся у женщин старшего возраста. Выглядит как возвышение или пятно коричневого, сероватого или желтоватого цвета с неровными краями. Новообразование не вызывает боли и не опасно.
- Папилломавирусная инфекция. В околососковой зоне могут обнаруживаться папилломы – кожные образования, которые часто называют «висячими родинками». Эти наросты травмируются нижним бельем и болят. Во время беременности папилломы часто увеличиваются в размерах и занимают здоровые участки кожи. В период лактации они повреждаются, кровоточат, болят, травмируются и инфицируются. Поэтому от папиллом в области соска нужно избавляться — их удаляют.
Герпес
Эта область может поражаться вирусами простого и генитального герпеса, а также возбудителем, вызывающим опоясывающий лишай и относящимся к этой же группе.
При заражении у женщины возникают высокая температура, боль, покраснение и отек тканей железы. В дальнейшем на коже появляются красные раздраженные пятна и прозрачные пузыри. Пузырьковая сыпь увеличивается в размерах, темнеет и лопается, превращаясь в язвочки. Через некоторое время на ее месте образуются корки, которые постепенно отпадают.
Болезнь опасна постоянным рецидивированием и присоединением бактериальной инфекции, приводящей к гнойным поражениям. Кроме того, герпес заразен для окружающих.
Миф № 5. После операции на груди лактация невозможна
Существует несколько типов операций на груди: увеличение или уменьшение молочных желез, удаление новообразований. При проведении операции по увеличению железы чаще всего железистая ткань не затрагивается: импланты вставляются за железой и никак не влияют на грудное вскармливание. Однако в некоторых случаях операция производится по краю ареолы — тогда могут возникать проблемы не с самой лактацией, а с количеством производимого молока. В такой ситуации необходимо прибегнуть к помощи специалиста, который поможет наладить процесс грудного вскармливания.
Во время операции по уменьшению груди удаляется часть железистой ткани, что, с одной стороны, может повлиять на производимый объем молока. Но, с другой, женский организм всегда производит молоко в избытке. Поэтому на 100% нельзя предположить — как именно сложится процесс лактации после подобной операции. Понять, хватает ли молока ребенку, можно, отслеживая его прибавки в весе. И, кроме того, необходимо ответственно подходить к рекомендациям специалиста по грудному вскармливанию.
Патологии стула у ребенка
Врачи выделяют несколько основных заболеваний, которые обычно вызывают расстройство стула у малышей. Расскажем о них подробнее.
Диарея
Многие родители за диарею принимают любые случаи временного разжижения стула, так называемого поноса. Между тем настоящая диарея — это тяжелый симптом инфекционного заражения, во время которого:
- стул становится водянистым;
- дефекация происходит чаще обычного (в основном, 8-10 раз в сутки);
- может повыситься температура;
- симптомы сохраняются дольше 1-2 суток.
В таких случаях нужно обязательно вызывать врача. Длительная диарея приводит к обезвоживанию организма, а инфекция (бактерии, вирусы) может привести к серьезным поражениям органов и систем. Поэтому чаще всего в таких случаях у ребенка берут анализ кала, чтобы определить возбудителя, а затем его кладут для лечения в стационар.
Диарея может быть опасна, но если ребенок какает после каждого кормления, это вариант нормы. Фото: Ignacio Campo on Unsplash
Лактазная недостаточность
Лактоза — это углевод, который составляет основу материнского молока и участвует в формировании центральной нервной системы, органов зрения. За ее расщепление в организме младенца отвечает кишечный фермент лактаза. При недостаточном объеме фермента и большом количестве лактозы в кишечнике скапливается жидкость. Это приводит к разжижению стула и коликам (рис. 2).
В качестве лечения лактазной недостаточности применяют лактазу в порошке или каплях, которую дают детям перед каждым кормлением.
Аллергия
Клетки кишечника могут остро реагировать на белок. Эта проблема, в первую очередь, актуальна для малышей, находящихся на искусственном или смешанном вскармливании. Аллергия на белок коровьего молока сопровождается воспалением, из-за которого нарушается всасывающая функция кишечника. Результатом может стать запор. Если у ребенка присутствует эта аллергическая реакция, нужно выбирать гипоаллергенные смеси с расщепленным белком.
Нехватка липазы
Проблема связана с нехваткой фермента липазы из-за несформированной поджелудочной железы, которая его вырабатывает. Чаще всего это нарушение появляется у детей, родившихся раньше срока. Симптомами могут быть как жидкий, так и плотный стул. Для лечения назначают панкреатические ферментные препараты в индивидуально подобранной дозе.
Целиакия
Характеризуется аллергией на вещество глиадин, которое содержат злаки. Появляется во время начала прикорма кашами. Стул становится жирным, по запаху и консистенции напоминает оконную замазку. К сожалению, контролировать проблему можно только с помощью пожизненной безглютеновой диеты.
Цвет молозива
Переходное материнское молоко появляется после окончания выработки молозива, которое образуется ещё в процессе вынашивания ребёнка. В норме молозиво имеет жёлтый цвет с кремовым оттенком, что связано с высоким содержанием жиров.
Вкус молозива варьирует от слабосолёного до сладкого. Переходное молоко приобретает белый оттенок, а его консистенция становится жидкой. Оценить внешний вид и консистенцию материнского молока возможно при использовании молокоотсоса.
Иногда, переходное молоко имеет желтоватый оттенок, что также является нормой.
На оттенок материнского молока влияют такие факторы:
- эмоциональное и физическое состояние женщины;
- употребление алкоголя и табакокурение;
- употребление в пищу копченостей, острой и солёной пищи.