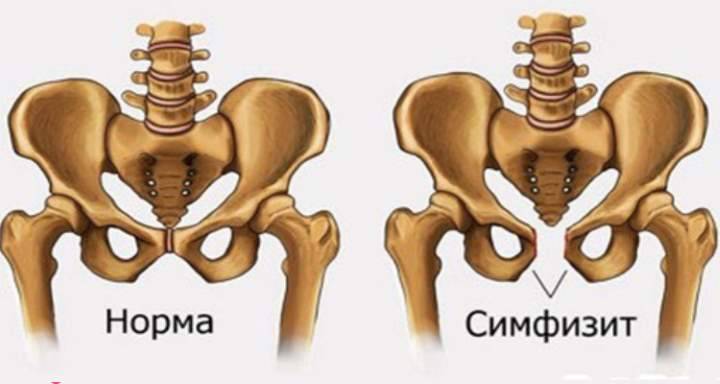
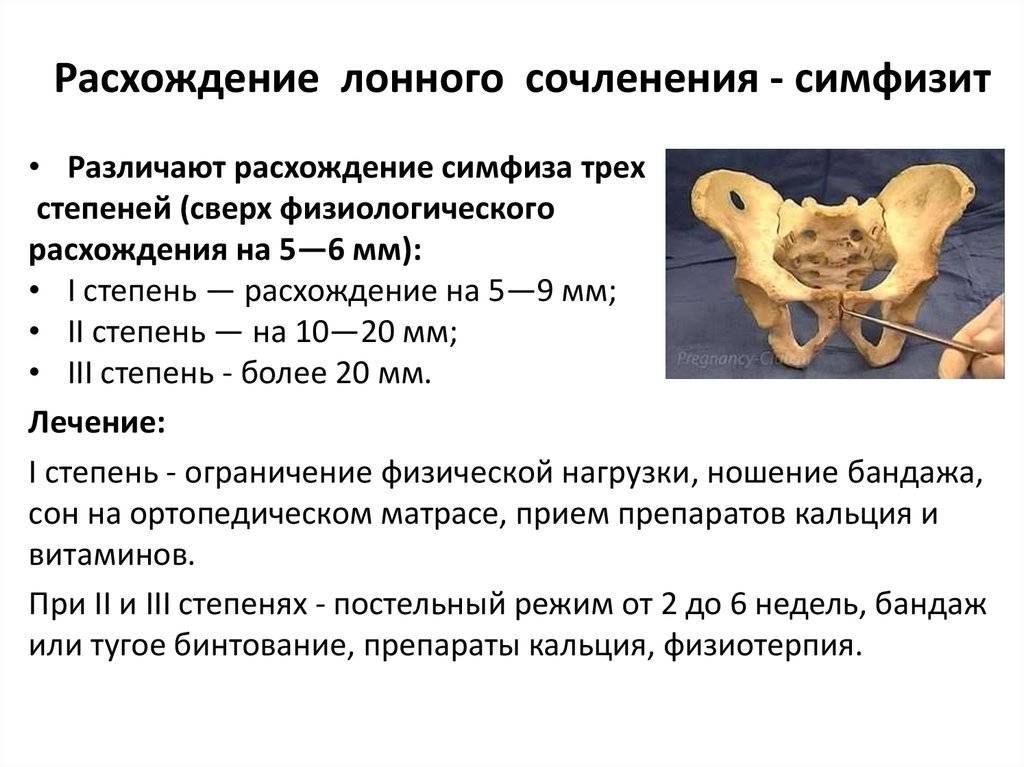
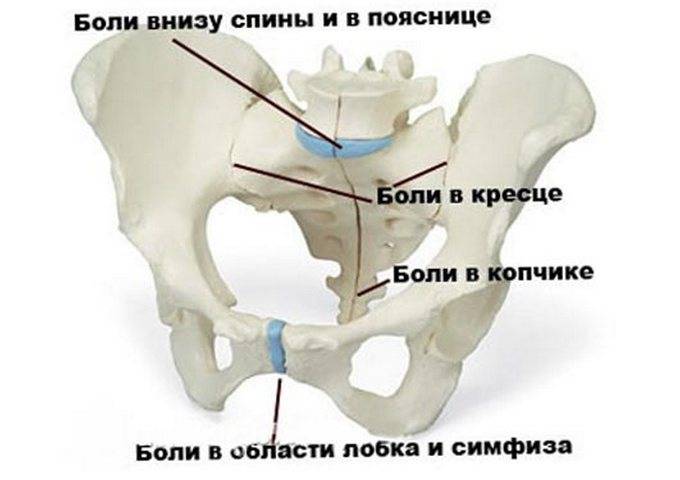
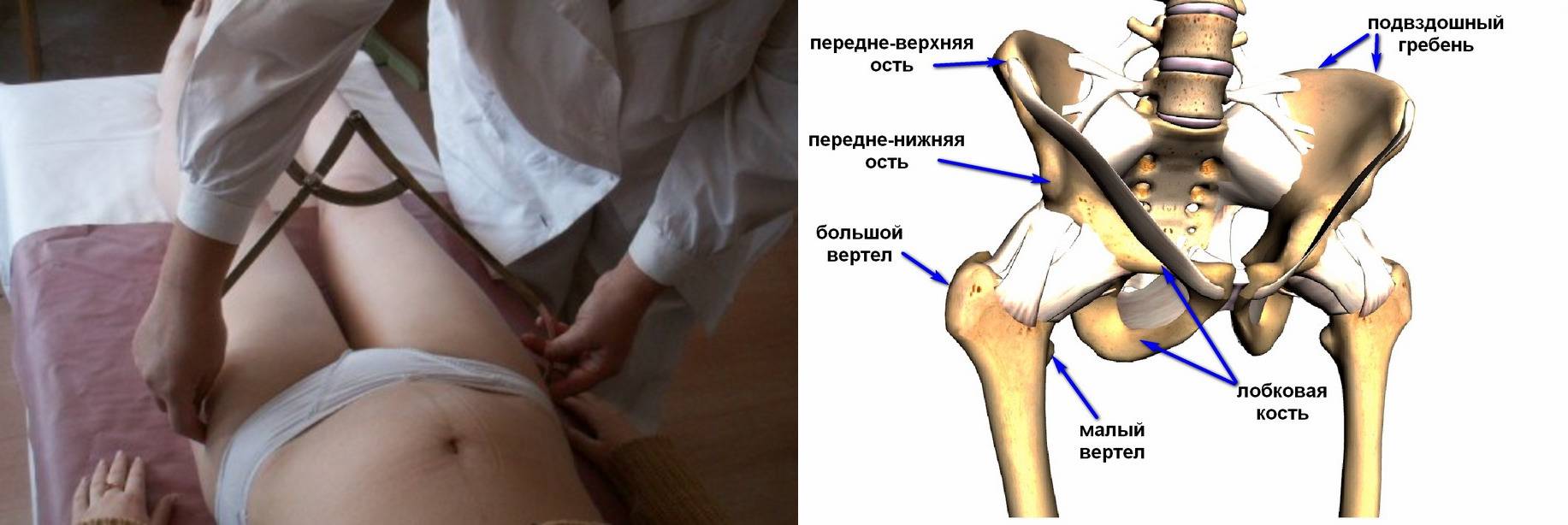
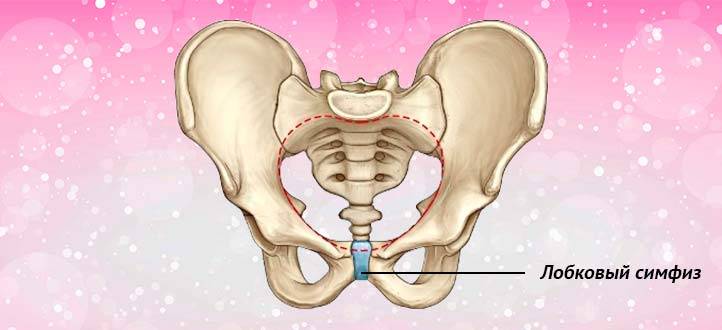
Симптомы
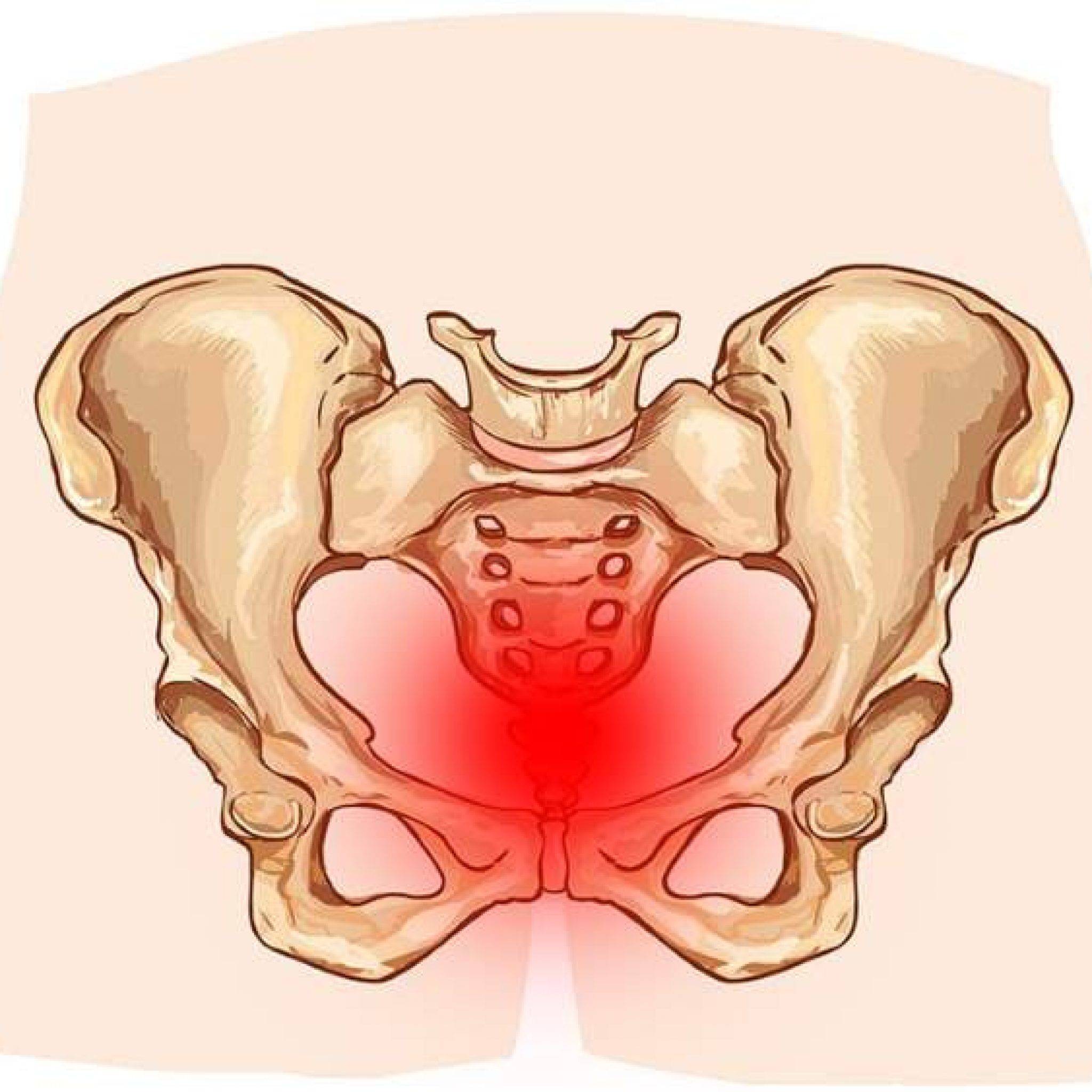
При развитии симфизита будущая мама сталкивается со следующими симптомами:
- острые болевые ощущения во время ходьбы, при сидении, разведении ног в стороны, поворотах тела и прочей смене положения тела;
- хромота или походка, напоминающая утиную, благодаря которой боли в области лобковой кости при беременности минимизируются;
- боль при нажатии на лобковую кость;
- посторонние звуки в виде щелчков, треска и пр.
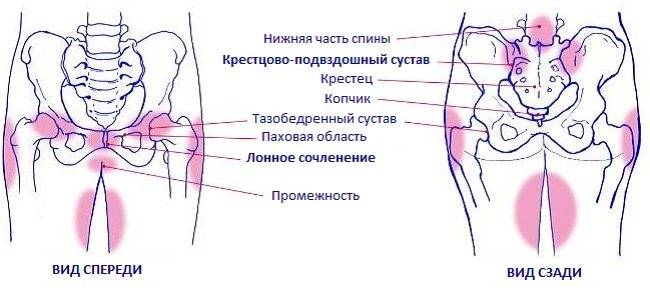
Боль способна переходить на копчиковую, поясничную, паховую и бедренную область. В норме боль может иметь ноющий или тянущий характер, местом ее локализации является область паха, клитора и лобка, с частичным переходом на внутреннюю поверхность бедер. Если речь идет о патологии, симфизите, то женщина не может поднимать в положении лежа прямую ногу вверх — в этом случае необходима врачебная помощь.
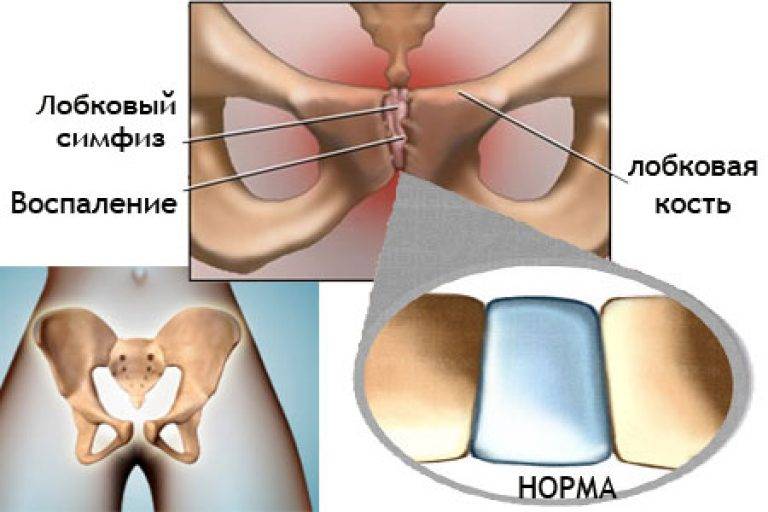
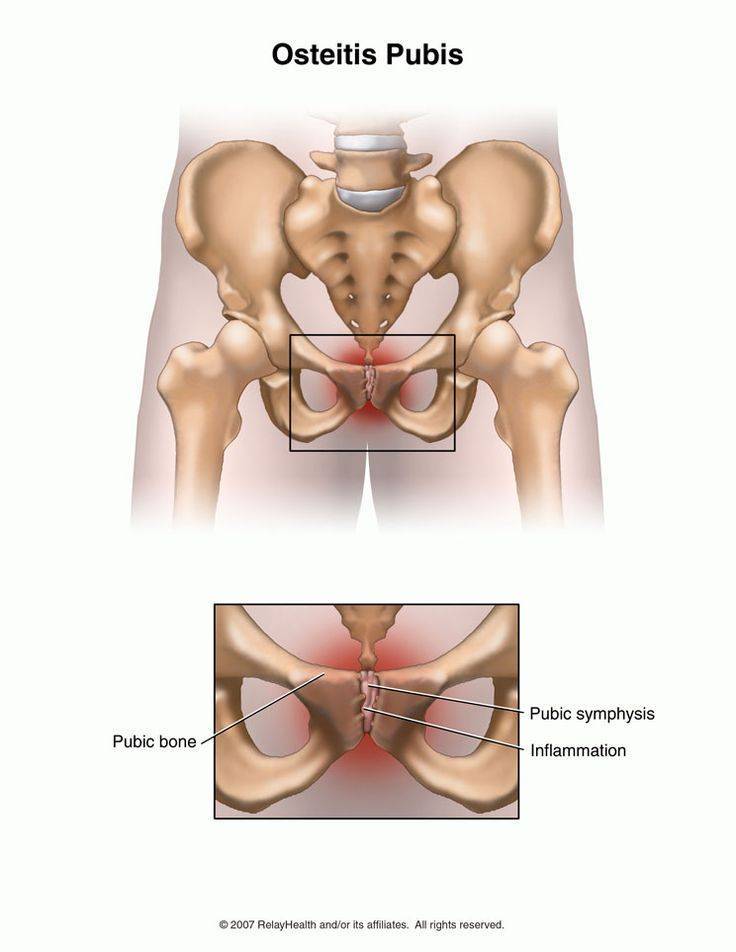
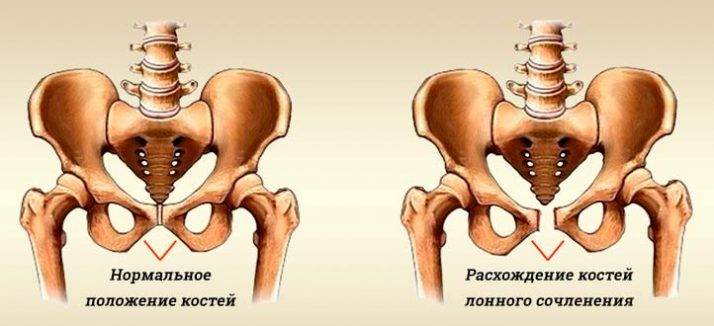
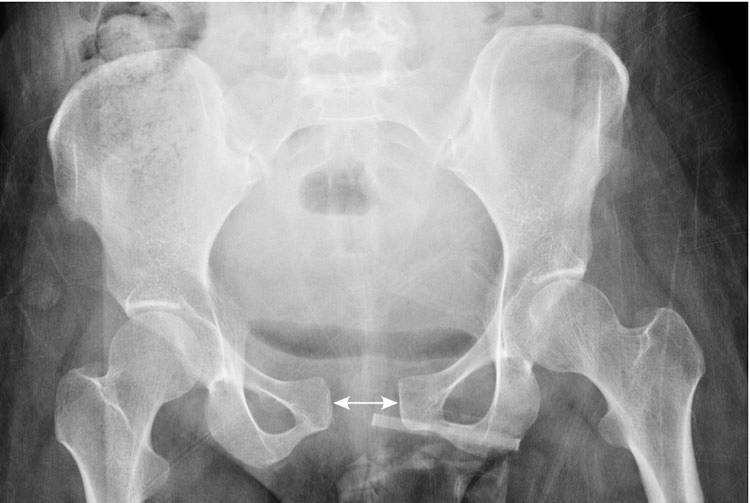
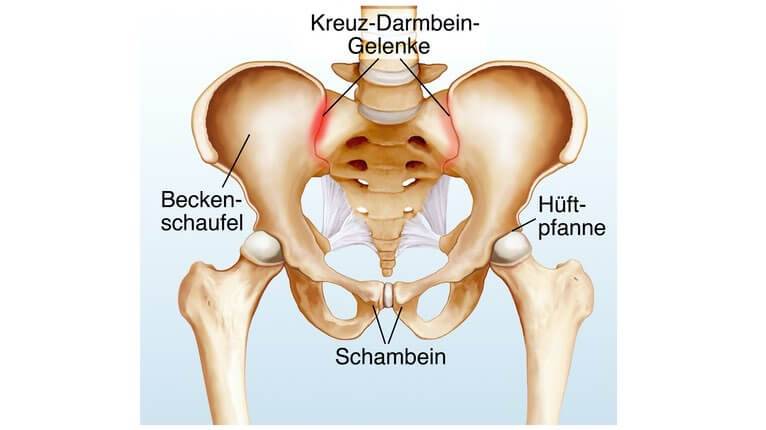
Чтобы выяснить степень расхождения лобковой кости при беременности, рекомендуется проведение УЗИ. На его основании врач ставит соответствующий диагноз и уточняет степень патологического процесса.
Анализы и УЗИ
Тридцать шестая неделя беременности – оптимальное время для следующих исследований:
- биохимический анализ крови – для оценки общего состояния здоровья матери, уровня гемоглобина, гормонов и др.;
- тест на ВИЧ, половые инфекции – для определения тактики родов;
- гинекологический мазок – выявит присутствие патогенной микрофлоры;
- общий анализ мочи – укажет на возможные нарушения в работе почек и мочевыводящей системы.
Также вам необходимо будет пройти КТГ: по сердцебиению плода можно вовремя диагностировать гипоксию и другие нарушения.
УЗИ на 36 неделе беременности проводится по показаниям, если не было назначено ранее или для дополнительной диагностики при сопутствующих симптомах.
Клиническая картина
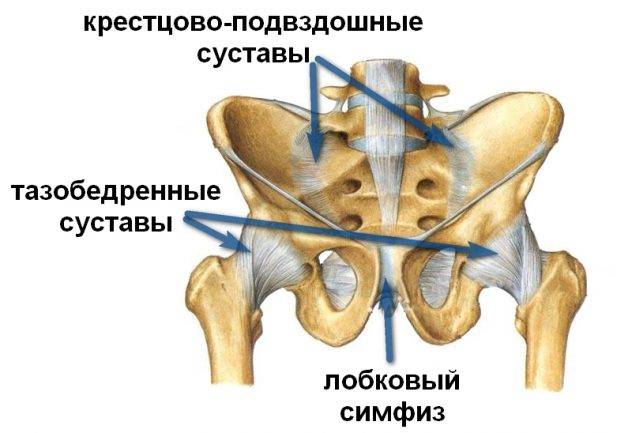
Дисфункция лонного сочленения – состояние, при котором возникает избыточная подвижность в лобковом симфизе и боль.
- Жжение, прострелы, режущая или колющая боль.
- Умеренная или длительная боль.
- Боль обычно проходит во время отдыха.
- Боль иррадиирует в спину, живот, промежность и ноги.
- Боль часто проходит после родов (но не всегда).
- Ощущение дискомфорта спереди от симфиза.
- Появление щелкающего звука при смене положения в пояснице, тазобедренных суставах или крестцово-подвздошных суставах.
- Трудности в выполнении таких движений как приведение и отведение бедра.
- Сложности при ходьбе, подъеме и спуске с лестницы, вставании со стула. Пациентки могут испытывать трудности, когда носят тяжести, стоят на одной ноге или поворачиваются в кровати.
- Депрессия (возможно из-за дискомфорта).
Распространенность:
- Количество случаев ДЛС
неуклонно растет. - По данным
норвежского исследования, 75% женщин сталкиваются с заболеванием в первом
триместре беременности. Впрочем, данные британских исследователей говорят о
том, что ДЛС обнаруживается у 89% женщин во втором и третьем триместрах.
Согласно
информации Owens K. и коллег, ДЛС возникает:
- В первом триместре –
у 9% женщин. - Во втором триместре
— у 44% женщин. - В третьем триместре
– у 15% женщин. - После родов – у 2% женщин.
- Уровень
заболеваемости колеблется от 1:36 до 1:300 беременностей среди населения
Великобритании. - Иногда ДЛС может
возникать во время родов или в послеродовой период. - Уровень боли по
визуальной аналоговой шкале (ВАШ) = 7/10.
Причины:
- Диастаз.
- Разрывы.
- Остеомиелит.
- Перелом.
- Смещение таза.
- Часто ассоциируется с беременностью и родами.
- Старший возраст у матери.
- Спортивные травмы: при падении, когда бедро находится в положении гипер-абдукции (например, при езде на лошади).
- Простатэктомия.
Боли в придатках: лечение
Схема лечения боли в придатках зависит от причины ее происхождения. Лечение патологий придатков включает такие методы:
- Медикаментозная терапия – устраняет воспаление и борется с размножением инфекции. Препараты помогают снять симптомы и облегчить состояние пациентки. Гинекологи назначают антибиотики, противовоспалительные, антигистаминные, гормональные лекарства;
- Физиопроцедуры — назначают после снятия острой фазы. Позитивно на состояние пациентки влияет электрофорез, ультразвук, ванны с антисептиком, импульсолечение. Физиотерапия укрепляет иммунитет, нормализует кровообращение, восстанавливает метаболизм;
- Диетотерапия — помогает избавиться от токсических продуктов распада бактерий. Обычно диета предполагает исключение соли, высокоуглеводной пищи, острого перца. Это помогает нормализовать водно-солевой обмен и процессы очищения организма;
- Хирургическое вмешательство — показано в неотложных случаях или при неэффективности медикаментозного лечения. Применяют малотравматичные методики: электрокоагуляция, лазерное лечение. Это позволяет снизить риск возникновения спаек, рубцов и уберечь женщину от проблем с зачатием.
Симптомы острой респираторной вирусной инфекции у взрослых
ОРВИ протекают поэтапно. Инкубационный период с момента заражения до проявления первых симптомов колеблется от нескольких часов до 3-7 дней.
В период клинических проявлений все ОРВИ имеют сходные признаки разной степени выраженности:
- заложенность носа, насморк, водянистые выделения из носа, чихание, зуд в носу;
- боль и дискомфорт в горле, боль при глотании, покраснение в горле;
- кашель сухой или влажный;
- лихорадка от умеренной (37,5-38) до тяжелой (38,5-40);
- общее недомогание, отсутствие аппетита, головные боли, сонливость;
- покраснение глаз, жжение, слезотечение;
- расстройства пищеварения с диареей;
- иногда увеличение и легкая болезненность подчелюстных и шейных лимфатических узлов.
Симптомы острой респираторной вирусной инфекции у взрослых зависят от конкретного типа вируса и могут варьироваться от незначительной простуды и кашля до тяжелой лихорадки и токсических симптомов отравления. В среднем симптомы сохраняются от 2-3 до семи и более дней, лихорадка держится 2-3 дня.
Например, картина может развиваться так:
- Жжет и першит горло, через сутки все горло буквально «дерет».
- Постепенно отекают слизистые верхних дыхательных путей: больной чихает, жалуется на першение в горле и заложенный нос.
- Поражается слизистая глаз, поэтому текут слезы и развивается светобоязнь.
- Отечность распространяется в гортань и трахею. Начинается сухой (без мокроты) болезненный кашель, голос хрипнет.
Основной признак ОРВИ — высокая заразность для окружающих, сроки которой зависят от типа вируса. В среднем максимальная инфекционность приходится на последние дни инкубационного периода и первые 2-3 дня клинических проявлений. Постепенно количество вирусов уменьшается, и больной становится не опасным в плане распространения инфекции.
ОРЗ
ОРЗ – острое респираторное заболевание, с острым течением болезни, которое вызывается, как вирусами, так и бактериями.
ОРЗ у детей
ОРЗ – частые спутники детства, с кашлем, выделениями из носа, недомоганием.
ОРЗ у детей сопровождается следующими симптомами:
- насморк с чиханием;
- сухой кашель;
- боль в горле;
- головная боль;
- повышение температуры;
- плохой сон ночью;
- потеря аппетита.
При лечении ОРЗ у детей нужно обратиться к врачу-педиатру или врачу-оториноларингологу, который после тщательного обследования сможет поставить правильный диагноз и назначить адекватное лечение ОРЗ.
Для выздоровления ребенка нужно обеспечить благоприятную атмосферу с чистым, прохладным воздухом, давать больному обильное питье, обеспечить полный покой и приготовить теплую одежду.
Лечение ОРЗ у детей:
- во время насморка можно промывать нос ребенка аквамарисом и другими средствами;
- если у ребенка сильный кашель, то можно дать ему противокашлевые средства;
- можно давать афлубин, ремантадин для повышения защитных свойств организма;
- чаще проветривать помещение;
- кормить ребенка легкой пищей.
ОРЗ у взрослых
ОРЗ у взрослых встречается намного реже, чем у детей и имеет свои отличия. Заражение происходит воздушно-капельным путем от человека, который болен ОРЗ.
Симптомы ОРЗ у взрослых
- обильные выделения слизи из носа;
- больное горло (трудно разговаривать);
- мокрый кашель;
- температура до 38 градусов.
Если сравнивать ОРЗ и грипп, то при ОРЗ не бывает резкого повышения температуры, как при гриппе, отсутствует сильная ломота тела, не бывает сильных головных и мышечных болей, нет сухого кашля.
Профилактика ОРЗ
Профилактика ОРЗ и гриппа проводится с помощью выполнения довольно простых правил:
- по возможности старайтесь избегать большого количества людей в общественных местах;
- как можно чаще выполняйте правила гигиены, тщательно мойте руки;
- старайтесь употреблять такие иммуностимулирующие препараты, как прополис, элеутерококк, женьшень, мумие и др.;
- мажьте нос оксолиновой мазью;
- промывайте нос солевым раствором;
- ешьте больше фруктов и овощей с высоким содержанием витаминов;
- чаще гуляйте на улице;
- пейте больше чистой фильтрованной воды;
- закаляйте свой организм.
Часто спрашивают: нужны ли антибиотики при ОРЗ? Это решает врач-оториноларинголог во время приема. Самолечение недопустимо!
1
Консультация отоларинголога в МедикСити
2
Консультация отоларинголога в МедикСити
3
Консультация отоларинголога в МедикСити
- болезнях вирусного характера, таких, как ОРВИ и грипп;
- высокой температуре тела;
- кашле невыясненного характера, так как кашель может быть и аллергическим;
- воспалительных процессах в организме.
Как правильно спать при беременности?
Чтобы заранее подготовить себя к возможным трудностям, будущая мама должна узнать, как правильно спать во время беременности, чтобы как следует высыпаться и не навредить малышу.
Очевидно, что в этом поможет правильно подобранная поза для сна.
Многие интересуются, можно ли спать на животе в 1-м триместре. На ранних сроках матка находится в полости малого таза, и положение во время сна никак не влияет на кровоснабжение плода. В 11–12 недель живот уже выпирает, так что с этого периода спать на нем не рекомендуется.
Во 2-м триместре наступает наиболее благоприятный период, который характеризуется отсутствием тошноты и небольшими размерами живота, что способствует полноценному сну и бодрому самочувствию будущей мамы. Как нужно спать беременным на этом сроке? Исключаем только позу на животе, так как матка уже достигает достаточно больших размеров и занимает часть брюшной полости. Из-за этого будет возникать давление и на плод, и на крупные сосуды, которые отвечают за адекватное кровоснабжение.
Самая частая необоснованная рекомендация — не спать на спине и правом боку во 2-м и 3-м триместре. Научные доказательства этому утверждению практически отсутствуют.
Согласно исследованию, в котором приняли участие 10 тысяч женщин (9), сон в положении на правом боку или спине на протяжении 30 недель беременности не ассоциирован с повышением частоты таких неблагоприятных исходов, как мертворождение, маленький вес согласно сроку гестации, а также гипертензивные расстройства.
Стоит отметить, что большинство беременных на поздних сроках испытывают реальный дискомфорт при лежании на спине. Это связано с тем, что растущая матка передавливает сосуды, в результате чего возникает ощущение нехватки кислорода.
Однако если сон на спине во время беременности комфортен, противопоказаний к нему нет!
Большинство женщин считают оптимальным положением для сна позу на боку. Для удобства воспользуйтесь обычной или специальной подушкой для беременных. Подложите ее под живот или между ног, и это поможет предупредить образование отеков.
Если мучает изжога, на помощь приходит положение полусидя.
Своевременно выявленные нарушения сна и следование рекомендациям значительно улучшат состояние и качество жизни будущей мамы и малыша.
Ссылки на источники:
Granger, J. P. Maternal and fetal adaptations during pregnancy: lessons in regulatory and integrative physiology / J. P. Granger // Am. J. Physiol. Regul. Integr. Comp. Physiol. — 2002. — № 283 (6). — P. 1289-1292.
Borbely, A. A. Sleep homeostasis and models of sleep regulation / Borbely, P. Achermann // Principles and Practice of Sleep Medicine Philadelphia. — 2005. — 1768 p.
Akerstedt, T. Sleep disturbances, work stress and work hours: a cross-sectional study / T. Akerstedt // J. Psychosom. Res. — 2002. — № 53. — P. 741-748.
Палиева Н.В. Особенности сомнологического статуса женщин с метаболическим синдромом и их влияние на течение беременности / Н.В.Палиева (и др.) // Таврический медико-биологический вестник. — 2016. — Т. 19, № 2. — С. 108-112.
Lee, K. A. Sleep in late pregnancy predicts length of labor and type of delivery / K. A. Lee, C. L. Gay // Am. J. Obstet. Gynecol. — 2004. — V. 191, № 6. — P. 2041-2046.
Sharma, S. K. Sleep disorders in pregnancy and the irassociation with pregnancy outcomes: a prospective observational study / S. K. Sharma, A. Nehra, S. Sinha // Sleep Breath. — 2016. — V. 20. — № 1. — P. 87-93.
Champagne, K. A. Sleep disordered breathing in women of childbearing age and during Pregnancy / K. A. Champagne, R. J. Kimoff, P. C. Barriga // Indian. J. Med. Res. — 2010. — V. 131. — P. 285-301.
Robert Silver, Shannon Hunter, Uma Reddy, et al. Obstetrics & Gynecology. September 10, 2019.
Профилактика
Чтобы предупредить сильное расхождение лобковой кости, нужно выполнять следующие рекомендации:
- Минимизировать такие физические нагрузки, как хождение по ступенькам и длительные пешие прогулки.
- Нельзя находиться в сидячем положении более часа — положение тела нужно менять.
- Нельзя переносить вес тела то на одну, то на другую ногу — нагрузка должна быть равномерной на обе ноги.
- Поворачиваясь в постели, нельзя совершать резких движений — сначала нужно повернуть верхнюю часть тела, затем — таз.
Ортопед или хирург при симфизите могут рекомендовать ношение специального бандажа, который не позволит лонному сочленению сильно расходиться и снизит болевые ощущения у женщины. Тазовый бандаж надежно фиксирует кости таза, мешая их дальнейшему смещению.
Профилактика гриппа и ОРВИ
С наступлением осенне-зимнего периода люди все больше времени проводят в закрытых помещениях: дома, в учебных учреждениях, поликлиниках, развлекательных, торговых центрах. Эффективная профилактика ОРВИ должна быть работать в разных направлениях:
- ограничение посещения мест большого скопления людей, особенно при первых признаках нездоровья;
- мытье рук после мест, использование носовых платков при кашле и чихании;
- регулярное проветривание помещений, увлажнение воздуха;
- забота о своем здоровье: полноценное питание, защита от переохлаждения, избегание стрессов.
Самым эффективным способом профилактики считают своевременную ежегодную вакцинацию. Специфическая профилактика разработана для борьбы с сезонным гриппом. Вакцинация в первую очередь важна для незащищенных групп населения: детей-дошкольников, пенсионеров и лиц с хроническими заболеваниями, течение которых может ухудшиться после перенесенной инфекции.
Отказываясь от вакцинации «из убеждений», следует помнить о том, что даже при отсутствии яркой клинической картины человек, который заразился гриппом, распространяет вирус среди родных и близких. В том числе, среди тех, кто имеет медицинские противопоказания к вакцинации.
К методам неспецифической профилактики относят:
- регулярное мытье рук;
- избегание мест скопления людей во время сезонных эпидемий;
- поддержание ЗОЖ;
- закаливание;
- занятие спортом;
- длительное пребывание на свежем воздухе;
- правильное питание;
- полноценный сон.
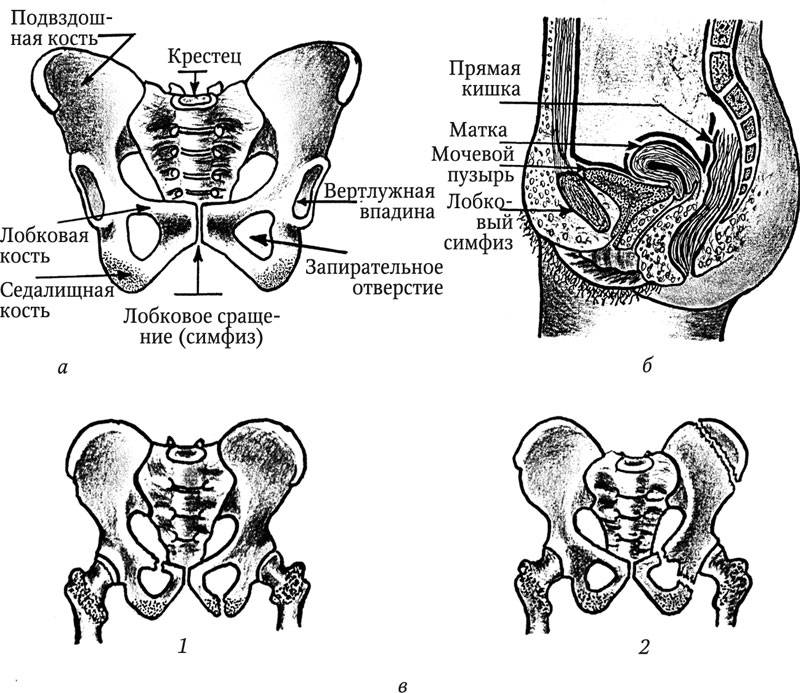
Как проводят лечение болей в промежности?
Лечение подобной симптоматики в нашей клинике всегда направлено на устранение причины, которая её вызвала. Это значит, что тактику разрабатывает лечащий врач в индивидуальном порядке. Для того, чтобы устранить боли в промежности, используют следующие методы:
- медикаментозные: приём фармакологических препаратов с антибактериальным и противовоспалительным эффектом, а также мазей и ректальных свечей;
- физиотерапевтические: магнитная, сверхчастотная и лазерная терапия.
Их, также, подбирают индивидуально. Исключение составляет лишь лечение народными методами, которое предусматривает приём ванночек с добавлением отваров ромашки и календулы, хмеля и листьев брусники, дубовой коры и тысячелистника. Специалисты ЦЭЛТ прибегают к хирургическому вмешательству лишь в крайних случаях, при наличии следующих показаний:
- новообразования доброкачественной природы;
- новообразования злокачественной природы;
- МЧБ;
- отсутствие желаемых результатов от консервативного лечения.
Беременные женщины, которые страдают от болей в промежности, находятся под тщательным контролем наших акушеров-гинекологов. При необходимости, после родов им может быть проведена операция.
- Постгерпетическая невралгия
- Боли внизу живота
Боли в костях ног при беременности
Помимо болей в тазовых костях, лобке, связанных с гормональными и физиологическими изменениями происходящими в организме, будущие мамочки часто сталкиваются с болью в костях нижних конечностей, особенно на последних месяцах. Особенно должны насторожить следующие симптомы, связанные с болью и дискомфортом в ногах:
- ощущение сильных болей, носящих постоянный характер в одной или обеих ногах. Если боль усиливается и не проходит более 3-х дней;
- нога меняет свой внешний вид – синеет, опухает, деформируется;
- появляются язвы;
- кроме боли в ногах ухудшается и общее самочувствие.
При появлении одного их этих симптомов, необходимо срочно обратиться за помощью. В остальных случаях боль, дискомфорт, тяжесть в костях нижних конечностей – явление, которое наблюдается практически у каждой будущей мамы и считается нормальным физиологическим процессом.
Основные причины, по которой болят кости в ногах при беременности
- Нагрузка на ноги за счет увеличения размеров матки и плода.
- Гормон релаксин, вырабатываемый организмом беременной женщины, способствует размягчению связок и костей. Болеть могут кости ног, стопы, колени и тазовые кости.
- Нехватка кальция витамина D. Правильное питание и прием необходимых препаратов позволяют улучшить самочувствие и снять болезненные ощущения в ногах.
- Заболевания позвоночника, которые наблюдались до беременности (сколиоз, остеохондроз), а также заболевания костей (артрит, коксартроз, дерматомиозит).
- Переломы, травмы, полученные до беременности, сейчас напоминают о себе. Такая боль носит ноющий характер, особенно при изменении погодных условий.
- Причиной возникновения боли и дискомфорта в ногах может стать асимметричное положение тазовых костей. Рекомендуется беременной находить то положение тела, при котором болезненные ощущения не будет такими интенсивными.
- Боль в ногах может быть последствием плоскостопия, которое может начать развиваться и во время беременности. Боль может быть периодичной, а может и быть постоянной.
Готовим грудь к лактации
Рекомендация «закаливать грудь», растирая соски полотенцем после душа, – безнадежно устарела. Этот метод не только никак не поможет, но и навредит нежной коже ареолы: появится раздражение, а в процессе кормления и трещины.
А вот на что обязательно стоит обратить внимание, так это на форму соска. Если он плоский или втянутый, вам стоит запастись терпением и настойчивостью, потому что новорожденному сперва будет непросто правильно удерживать грудь во рту
Советуем вам заранее купить формирователь соска – устройство, напоминающее по форме ракушку, которое поможет ему приподняться. Изучите удобные позы для кормления и способы, как малышу помочь правильно захватить грудь.
Симптомы
Болезнь протекает в двух формах: острое состояние и хроническая патология.
Острый бартолинит начинается внезапно:
- Первый симптом — отек и сильная боль в половой губе. Организм реагирует на воспаление температурой от 38 до 40°С. Сопутствующие симптомы — слабость, озноб, вызваны высокой температурой тела.
- При ближайшем рассмотрении хорошо заметно, что отек распространяется на вход во влагалище, перекрывая его с одной стороны. При пальпации наблюдается «флюктуация» — прощупывается жидкость — это скопившийся гной. Гнойный очаг называется абсцессом.
- Со временем болезнь распространяется, захватывая паховые лимфатические узлы.
По видам поражения бартолинит делят на:
- Канакулитный. Воспаление захватывает каналикулит. Область протока припухает, при надавливании из отверстия выделяется гной.
- Ложный. Из-за сгущения жидкости, проток закупоривается, гной скапливается в протоке. Отек увеличивается, заметно усиливается боль, поднимается температура.
- Истинный. Инфекция проникает по протоку в железу. Болезнь протекает в острой форме, с болезненным отеком, сильной болью, и высокой температурой. При истинном абсцессе увеличиваются паховые лимфоузлы.
Если гнойник не вскрывается, и иммунитет подавляет воспаление, но не может справиться со скоплением гноя, образуется киста. Это гнойный мешочек с плотными стенками. Со временем киста может инфицироваться, в этом случае разовьется абсцесс.
Гнойник может вскрыться самостоятельно. Этого нельзя допускать, так как гной попадает в мочеполовую систему, и микроорганизмы, вызывающие болезнь, без лечения остаются в организме. Если иммунитет не погасил воспаление, бартолинит становится хроническим.
Хронический бартолинит — это рецидивирующая форма, сопровождающаяся следующими признаками:
- воспаление повторяется после переохлаждения, гормональных скачков в менструацию, при симптомах инфекции, снижающей иммунитет;
- симптомы воспаления слабые — легкая боль ощущается при пальпации, интиме, ходьбе;
- температура тела нормальная или слегка повышена.
Почему у беременных возникают боли в области таза
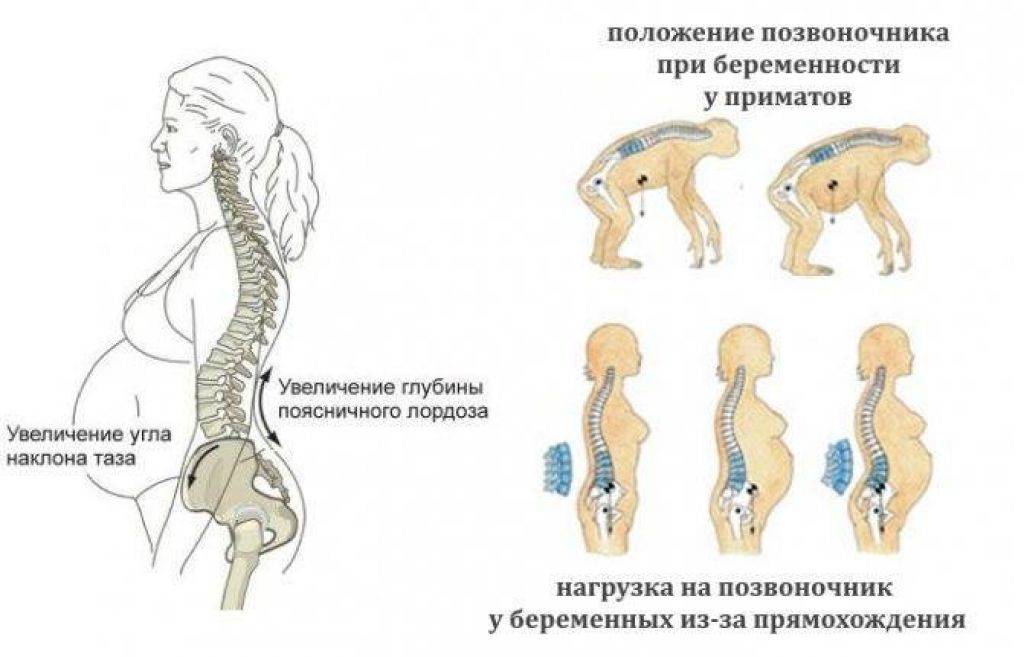
Беременные имеют повышенный риск возникновения болей в тазовой области. В первую очередь это обусловлено нормальными физиологическими изменениями в организме женщины:
- На ранних сроках беременности повышается выработка гормона прогестерона, что приводит к «размягчению» мускулатуры внутренних органов, связок таза. Этот фактор вызывает невыраженные двухсторонние боли в тазовой области, которые усиливаются при физических нагрузках.
- Во втором и третьем триместрах матка достигает больших размеров и давит на соседние органы, а также на кости таза. К тому же в этот период увеличивается вес женщины, что усиливает нагрузку на тазовый пояс. Особенно тяжело приходится женщинам при многоводии и многоплодной беременности: привычный центр тяжести очень сильно смещается, что практически всегда сопровождается болезненным ощущениям в области таза и поясницы.
- Боли в тазу в конце третьего триместра могут быть вызваны ложными схватками — своеобразной тренировкой организма, когда мышцы матки на 1–2 минуты приходят в тонус. А также перед родами в связи с волнением у женщин часто наблюдается адреналиновый всплеск. Адреналин повышает тонус мышц, что может провоцировать болевую симптоматику.
Однако боли в тазу у беременной могут вызывать не только «безобидные» причины, но и различные патологические состояния:
- дефицит кальция, который наблюдается у каждой второй беременной. Кальций отвечает за состояние костей и мышц. Нехватка полезного вещества ведёт к патологиям опорно-двигательного аппарата и болезненной симптоматике;
- симфизиопатия — аномальная подвижность лобкового симфиза. Причины состояния — повышенная выработка гормона релаксина во время беременности, недостаток кальция в организме, наследственность, хронические патологии опорно-двигательного аппарата;
Симфизиопатия характеризуется расхождение костей в области лобкового симфиза
воспаление лимфатических узлов в паховой области. Лимфоузлы в паху выполняют важную функцию — способствуют оттоку лимфы из органов малого таза. При воспалении этот процесс нарушается, что приводит к увеличению лимфоузлов и возникновению болей. Наиболее часто заболевание у беременных возникает в результате половых инфекций; варикозное расширение вен в паху, которое характеризуется нарушением строения соединительной ткани и ослаблением стенок сосудов. При беременности такое нарушение образуется в результате избыточной выработки гормонов, повышенного венозного давления, сниженной физической активности; спайки органов малого таза. В результате травм, воспалительных процессов в малом тазу могут образовываться тяжи (спайки) из соединительной ткани, которые «склеивают» мочевой пузырь, матку, связки. Таким образом организм защищает внутренние органы от распространения инфекции;
Спайки — образования из соединительной ткани, которые «склеивают» органы малого таза при воспалительных процессах
заболевания связок:
- воспаление связок тазобедренного сустава, которое может возникнуть после травм или в результате избыточной физической нагрузки;
- растяжение или разрыв связок таза. Такие нарушения развиваются после падений, ударов, автомобильных аварий;
патологии костной и хрящевой ткани:
- артроз крестцово-копчикового сочленения — воспалительный процесс в суставе. Заболевание чаще наблюдается у беременных в возрасте старше сорока лет. Провоцирующие факторы — малоподвижный образ жизни, ожирение, травмы, подъём тяжёлых предметов;
- остеохондроз копчика — разрастание костной ткани в крестцово-копчиковой области. Заболевание может развиться из-за травм, воспалительных процессов, частого нахождения человека в сидячем положении;
Остеохондроз характеризуется нарушением строения позвонков
миозит — воспаление мышц. Миозит возникает в результате травм, паразитарных инфекций, переохлаждения, респираторных заболеваний; защемление нервов таза (бедренного, седалищного). Патология часто наблюдается в третьем триместре беременности, когда матка оказывает сильное давление на участки, где расположены нервы.
Боли в тазу может вызывать защемление бедренного или седалищного нерва
Особенности распространения респираторных вирусов
Термин «респираторные вирусы» используется для описания группы, включающей порядка 200 типов вирусов, отличающихся особым тропизмом к дыхательной системе.
Таблица 1. Распространенные вирусы, вызывающие ОРВИ
| Группа вирусов | Статистика, % случаев инфекции |
| Риновирусы (hRV) | 30-50 |
| Коронавирусы (hCoV) | 10-15 |
| Вирусы гриппа (FluAV и FluBV) | 5-15 |
| Респираторно-синцитиальный вирус (hRSV) | 5-10 |
| Метапневмовирусы (hMPV), бокавирус (hBOV) | 6% |
| Аденовирусы (hAdV), энтеровирусы и вирусы парагриппа (hPIV) | до 5 |
Респираторные вирусы эффективно распространяются при прямом и непрямом контакте. Прямое воздействие вирусных частиц происходит в основном:
- Через воздействие многомолекулярного аэрозоля, выделяемого инфицированным при кашле и чихании.
- Через контакт с биологическими выделениями, содержащими вирусные частицы при прикосновении, контакте с загрязненными предметами или поверхностями.
- Косвенный контакт также происходит через воздух, где находится мелкомолекулярный аэрозоль.
Таким образом, капельный путь — основной путь распространения вирусов в окружающей среде, хотя доминирующие механизмы передачи респираторных вирусов чрезвычайно разнообразны. Например, вирусы гриппа распространяются в основном низкомолекулярными аэрозолями. При этом период инфекционности пациента с инфекцией дыхательных путей начинается еще до появления первых клинических симптомов.
5 ошибок, которые часто совершаются больными во время острой вирусной инфекции
ОРВИ можно заразиться несколько раз в год. Обычно болезнь проходит легко, но если запустить процесс, может привести к значительным осложнениям. Наиболее распространенные ошибки, приводящие к тяжелым осложнениям.
Ошибка 1. Снижение температуры без необходимости
Повышение температуры — защитная реакция организма на заболевание, когда необходимо активизировать иммунную систему и вырабатывать антитела. Поэтому, если температура поднялась до 38,5 во время вирусной инфекции, сбивать ее не нужно. Жаропонижающие средства принимают только, если температура выросла выше.
Ошибка 2. Прием антибиотиков
Нередко больные с ОРЗ начинают лечение с приема антибиотиков. Это серьезная ошибка, ведь если заболевание вызвано вирусами, антибиотики бесполезны и даже вредны. Они не убивают вирус, а уничтожают полезные бактерии, населяющие организм. Решение о назначении антибиотиков врач принимает только при присоединении бактериальной инфекции.
Ошибка 3. Отказ от лечения
Мнение, что простуда в любом случае длится 7 дней, даже если ее лечить, ошибочно. Нужно помочь организму справиться с вирусом, и для этого необязательно пить таблетки. Существует несколько простых рекомендаций, которые помогут в борьбе с инфекцией: постельный режим, обильное теплое питье. Жаропонижающие препараты с ибупрофеном принимают, если температура поднялась выше 38,5о С.
Ошибка 4. Самолечение
После появления симптомов острой вирусной инфекции, нужно обратиться к врачу сразу, так как определить, насколько опасна инфекция, может только специалист. Помимо респираторных инфекций, можно заболеть гриппом, дающим тяжелые осложнения. Если через 5 дней лечения вы не чувствуете себя лучше, нужно срочно обратиться за помощью к врачу ещё раз.
Ошибка 5. Отказ от больничного
Это самая распространенная ошибка. Больному нужен покой, постельный режим и другие условия для быстрого выздоровления. Кроме того, вирусная инфекция заразна, и если человек выходит на работу даже с легким насморком, это подвергает риску заражения окружающих. У людей со слабым иммунитетом эта же инфекция может быть гораздо более серьезной, и даже смертельной.
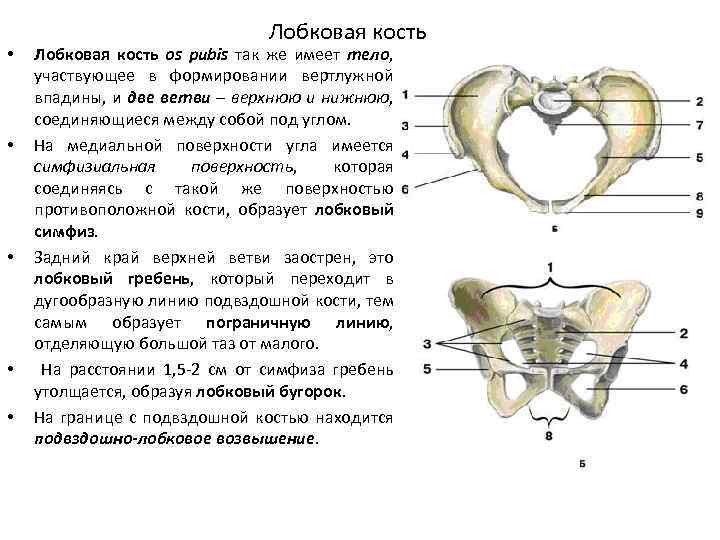
Строение простаты
Предстательная железа имеет форму ореха и состоит из пяти долей: правой и левой боковых, передней, задней, средней. У нее небольшие размеры — до 3 см в длину или ширину. В норме она весит около 20-25 г².
В строении простаты выделяют пять зон:
- Центральная — находится в основании железы, окружает правый и левый эякуляторные протоки.
- Переходная — располагается вокруг уретры, может увеличиваться в зрелом или пожилом возрасте.
- Периферическая — задняя и боковая стороны органа.
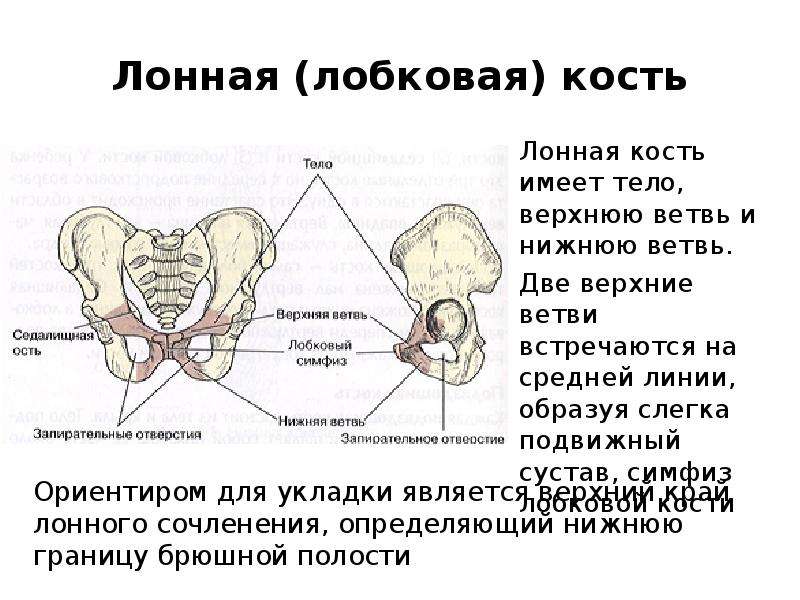
- Передний сегмент — часть, обращенная к лобковой кости.
- Зона сфинктера мочевого пузыря.
В центральной части простату разделяет канал уретры. Железа окружена большим количеством кровеносных сосудов, обеспечивающих ее кровоснабжение.
С возрастом строение простаты изменяется:
- До полового созревания она сформирована в основном мышечными тканями, а ее размер невелик.
- В период половой активности размеры железы увеличиваются и в основном она состоит из железистой ткани.
- По мере снижения половой активности в зрелом или пожилом возрасте в норме простата уменьшается в размерах, но также может происходить ее увеличение, и тогда нужно лечение у уролога.
Влияет ли питание на состояние простаты?
Некоторые особенности рациона действительно могут влиять на риск заболеваний предстательной железы. В основном рекомендации по питанию направлены на профилактику аденомы простаты:
Лучше пить меньше жидкости перед сном или перед выходом на улицу в холодную погоду.
Кофе и спиртные напитки могут оказывать мочегонное действие, и лучше ограничить их употребление.
В рацион лучше включать больше продуктов с низким содержанием жиров.
Каждый день нужно есть свежие овощи и фрукты.
Важно контролировать вес и не употреблять слишком калорийные продукты.
Для здоровья простаты полезны следующие продукты:
- томаты;
- ягоды;
- брокколи;
- орехи;
- нежирная рыба;
- цитрусовые;
- лук и чеснок;
- зеленый чай.
Вредными считаются молочные продукты с высокой жирностью, красное и жирное мясо, кофеин, алкоголь, а также продукты с высоким содержанием соли⁴.