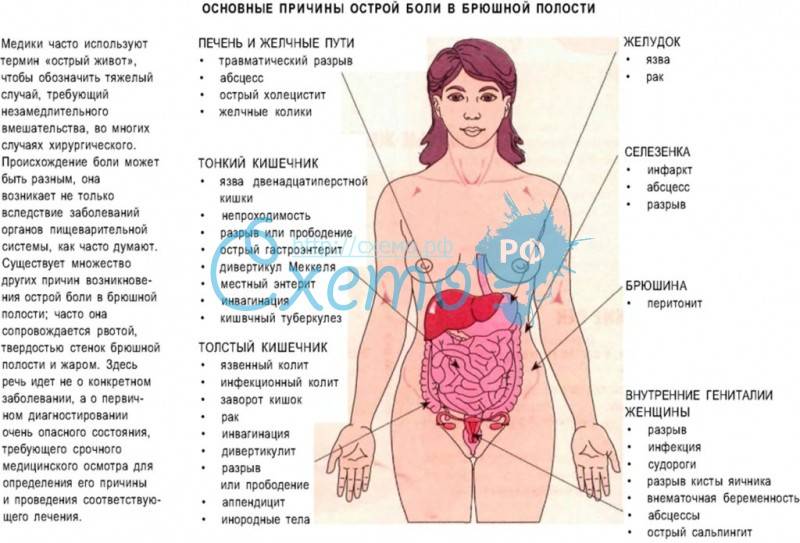
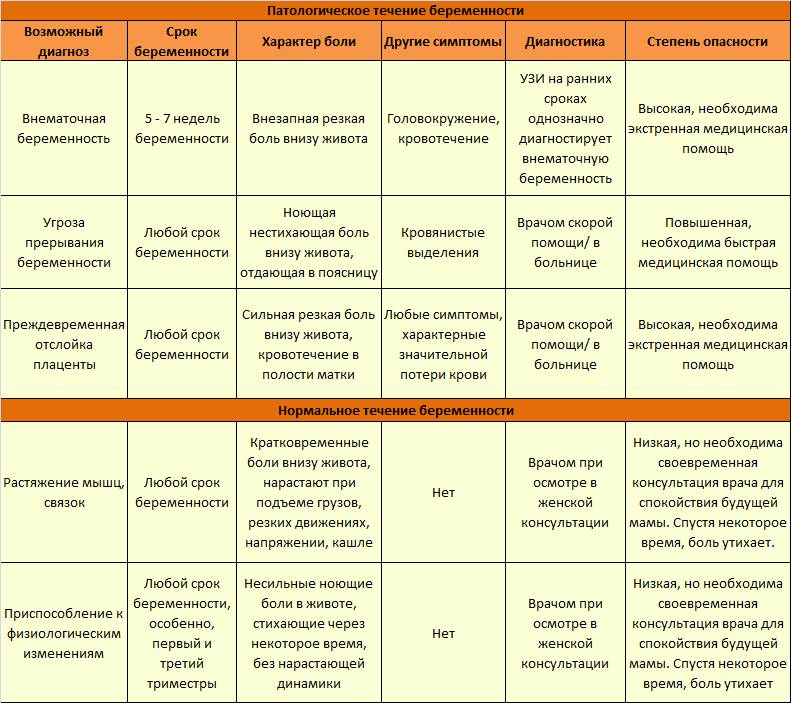
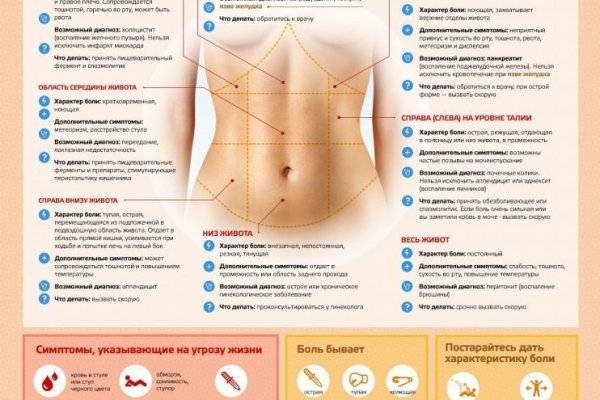
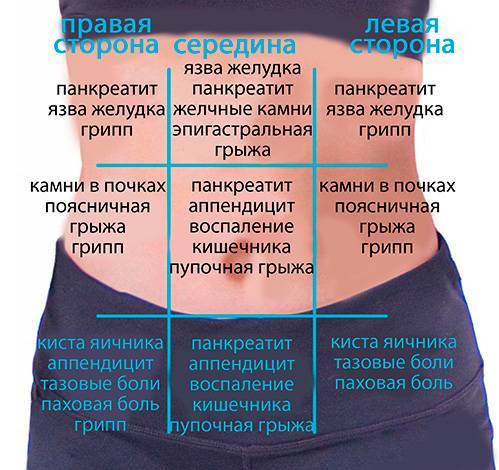
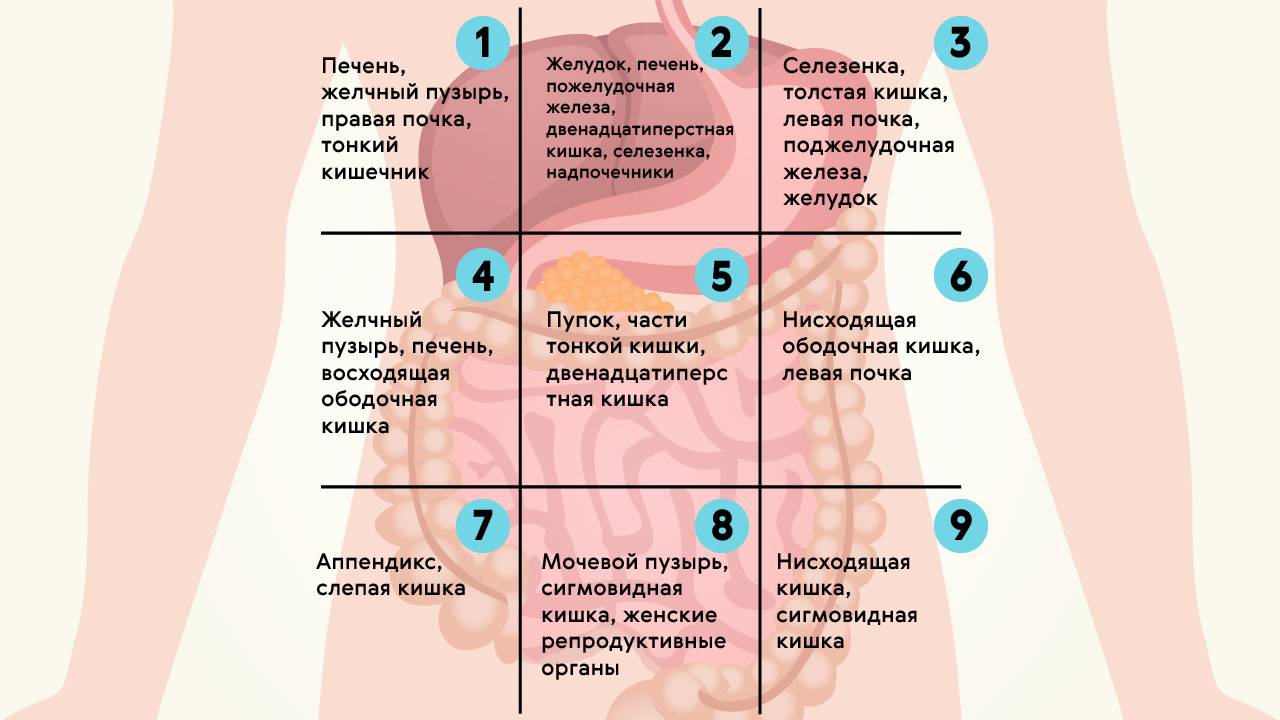
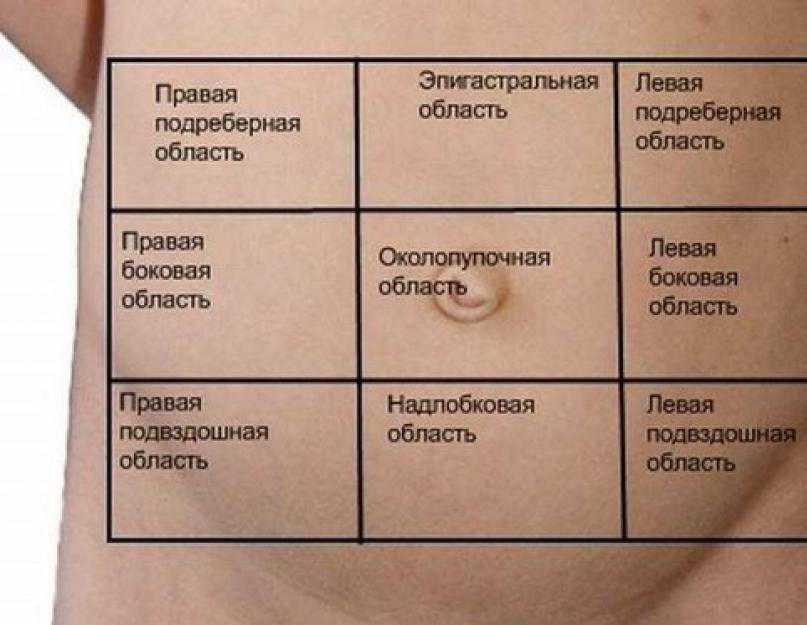
Воспаление придатков – симптомы
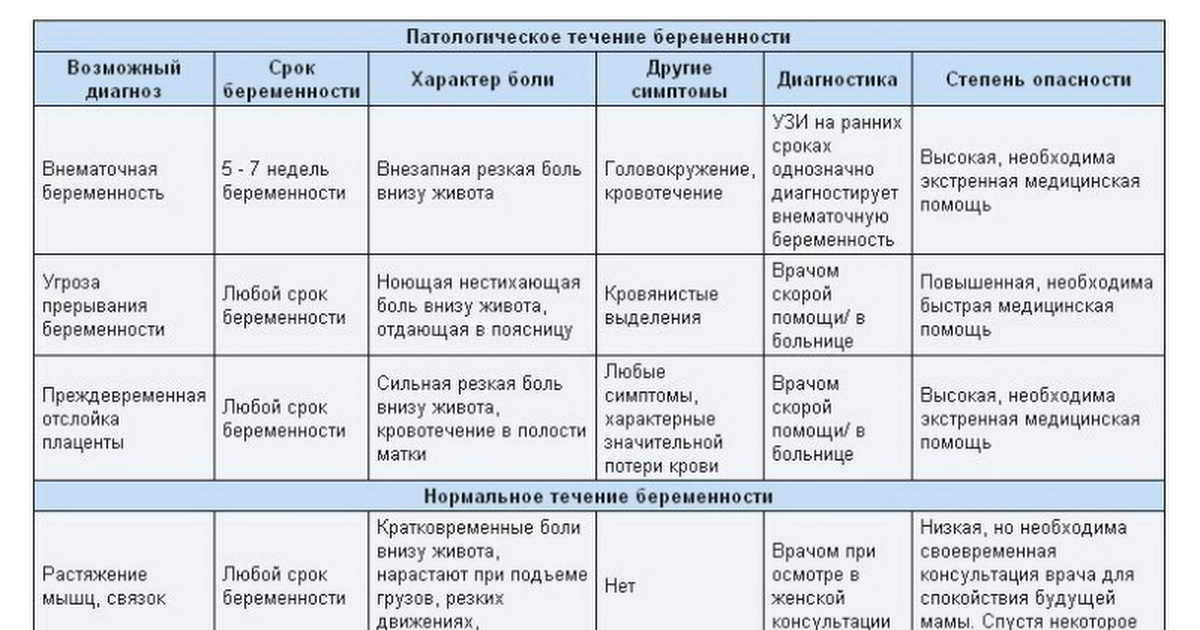
Симптомы аднексита зависят от типа заболевания. Чаще всего они проявляются сразу после акушерско-гинекологических процедур или маточных кровотечений. Состояние острого аднексита характеризуется высокой температурой и недомоганием.
Самым раздражающий симптом — боль внизу живота. Она имеет острый характер, и ее выраженность может быть значительной настолько, что некоторые пациентки не могут прикасаться к больному месту. Иногда возникают симптомы со стороны других органов.
В ходе воспаления органов малого таза, развивается абсцесс, занимающий полость Дугласа. Отек и опухоль может давить на прямую кишку, провоцируя диарею, запоры, даже кишечную непроходимость. Слизистая оболочка полости матки, пораженная воспалительным процессом, дает другие симптомы — выход из цервикального канала крови или гноя.
При недостаточно пролеченном воспалительном процессе может развиться подострый или хронический аднексит. Тогда симптомы будут менее турбулентны. Возникают боли внизу живота меньшей выраженности — при хронических состояниях они тянущие, боль чаще появляется при двигательной активности и половом акте. Температура тела менее высокая.
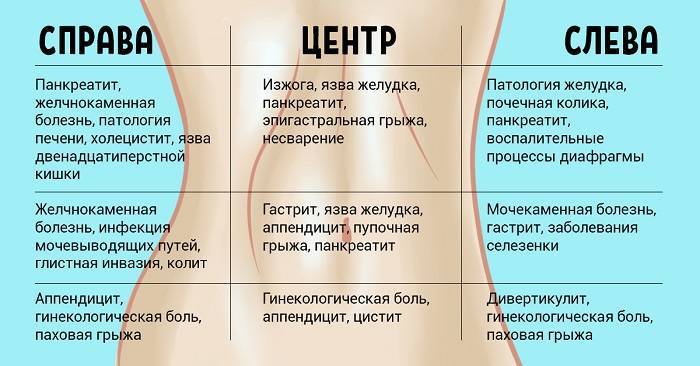
Почему болит низ живота
- Воспаление матки;
- Аднекситы и сальпингиты;
- Воспаление шейки матки;
- Спайки в малом тазу;
- Беременность;
- Апоплексия яичника;
- Эндометриоз;
- Половые инфекции;
- Цистит и уретриты;
- Киста яичников;
- Миома матки;
- Варикоз вен таза;
- Онкологические процессы;
- Опухоли.
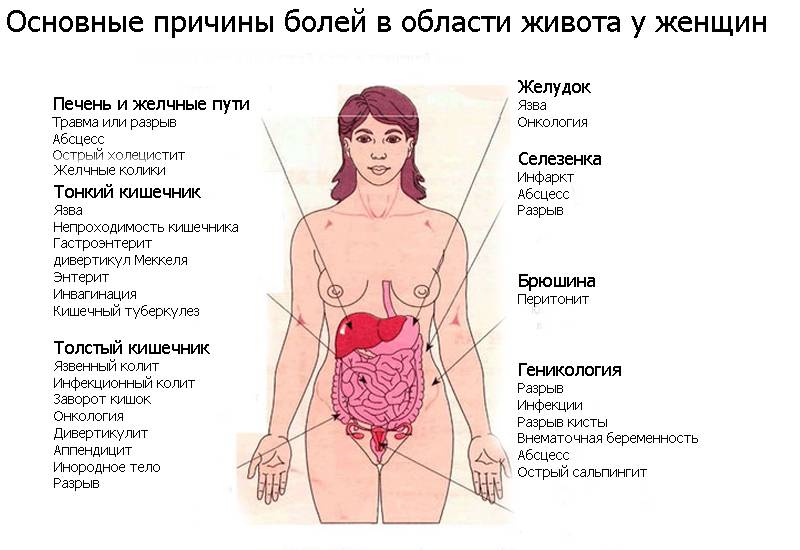
Бывают случаи, когда боль в нижней части живота возникает, даже если проблема находится в органах, которые не находятся в брюшной полости и не относятся к гинекологии. Например, у людей могут возникнуть проблемы с нижними долями легких или почками, которые могут вызвать боль в животе слева, справа или по центру.
При каких болезнях бывают боли “по-женски”
1. Цистит.
При воспалительном процессе в мочевом пузыре развиваются острые болевые ощущения в паховой области, которые становятся более резкими, когда происходит мочеиспускание. Иногда женщине очень трудно ходить в туалет “по-маленькому”, так как при этом процессе сильно режет.
2. Миоматоз матки.
Тянущие боли внизу живота наблюдаются при этом заболевании, если образование достигает больших размеров и сдавливает соседние органы и нарушает их работу. В таком случае живот ноет и колет, отмечается тупая, тянущая боль справа, слева или посередине. При “рождении” подслизистого миоматозного узла “на ножке” боли в женских половых органах колющие, схваткообразные, часто отдают в поясницу.
3. Эндометриоз.
При этом гинекологическом заболевании происходит поражение матки, придатков, пространства за шейкой матки. Патологический процесс характеризуется распространением за пределы матки клеток слизистой оболочки – эндометрия. В таком случае боль в пояснице и внизу живота появляется перед менструацией, нарастает при месячных и уменьшается по их окончанию. При развитии эндометриоза придатков ноет в левом или правом боку – в стороне поражения.
4. Воспаления “по-женски”.
Такими заболевания, как воспаление придатков (аднексит), маточных труб (сальпингит) и яичников (оофорит) приводят к тому, что возникает тянущие боли внизу по бокам живота. В зависимости от локализации процесса возникают тянущая боль внизу живота справа (правосторонний аднексит) или могут развиваться ноющие, тупые боли слева, а также посередине (левосторонний адексит). При хронических формах болезненность не выражена, но характерно длительное течение с периодами уменьшения (ремиссия) и усиления (рецидив).
5. Боли внизу живота после полового акта.
Такой вид болей может возникнуть в результате отсутствия оргазма. Она имеет ноющий характер и протекает параллельно с психологическим неудовлетворением. Кроме этого болезненность в глубине влагалища после секса может проявляться с результате разнообразных болезней – наличие в малом тазу спаек, хронической формы аднексита, цервицита, эндометрита, эндометриоза, наличие опухолей половых органов. Также они могут проявляться в случае, если влагалище узкое, половой член имеет значительные размеры (как по длине, так и по диаметру). В гинекологии женские боли, возникающие на разных стадиях полового акта, называют диспареунией. Боли могут быть разными по виду – иногда женщина жалуется, что в паховой зоне давит, дергает, жжет, покалывает. Далее можно прочитать подробнее про причины боли в интимном месте у женщин в случаи узкого входа влагалища и его небольшого размера.
6. Эндометрит.
Нарушения менструального цикла, болевые ощущения посередине живота, внизу появляются из-за воспаления эндометрия, слизистой оболочки матки. При этом инфекционный процесс легко может распространиться на придатки – яичники и трубы с той и/или другой стороны.

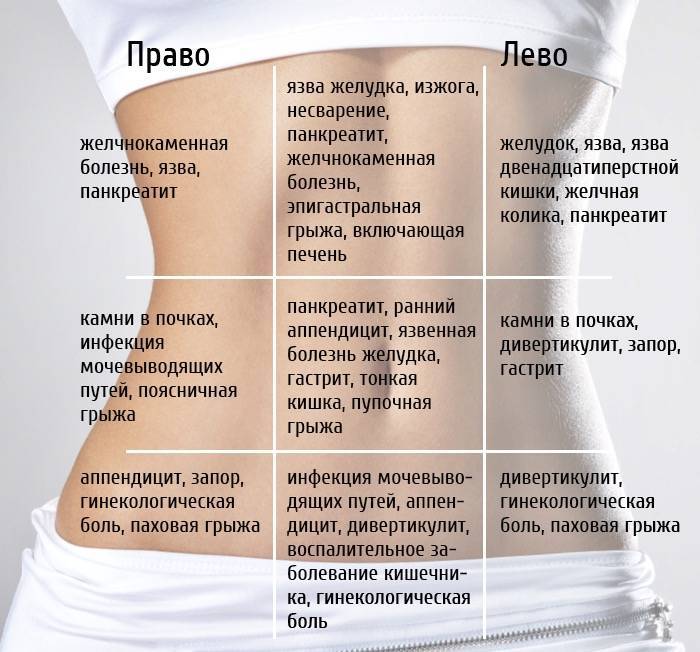
Боли в левом боку и внизу живота
У женщин болезненность в левой стороне могут быть результатом гинекологических проблем, а также заболеваний других органов, расположенных в данной области или же в других частях тела. В последнем случае в гинекологии говорят об иррадиации боли.
Вероятные частые причины женской боли в нижней левой части живота следующие:
- перекрут ножки кисты левого яичника.
- апоплексия яичника слева.
- новообразования.
- воспалителения матки и придатков.
- левосторонняя внематочная (эктопическая) беременность.
- спаечный процесс женских половых органов.
- заболевания кишечника (сигмовидной кишки).
- патологии мочевыводящих путей.
Почему болит правый бок и низ живота
Первое, что надо исключить, когда речь идет о болях в животе с правой стороны – это воспаление аппендикса. Но существует множество других проблем, для которых характерны подобные симптомы. У женщин неприятные ощущения справа могут вызывать такие заболевания:
- воспаление мочевого пузыря;
- мочекаменная болезнь;
- пиелонефрит;
- спайки в малом тазу;
- правостороннее воспаление яичника;
- поражение маточной трубы справа;
- паталогия мочеточника;
- язвенный правосторонний колит.
Подходы к лечению боли в левом боку
Боль в боку, возникающая при физических нагрузках или после интенсивных упражнений, не требует лечения. При физиологических расстройствах работы желудочного тракта также нет необходимости в специфической терапии, однако с целью их дальнейшей профилактики рекомендуется соблюдать принципы здорового, сбалансированного питания.
Однако важно отметить, что целый ряд заболеваний, которые могут начинаться с боли в левом боку, являются очень опасными и требуют немедленного обращения за медицинской помощью.
Консервативная терапия
Выбор медикаментов или процедур для лечения зависит от этиологии и формы заболевания. В зависимости от патологии могут применяться:
- Слабительные средства, пробиотики. Используются при хронических запорах и выраженных функциональных расстройствах ЖКТ. Пробиотики позволяют нормализовать микрофлору кишечника. Слабительные – облегчают акт дефекации.
- Антибиотики. Используются при инфекционных заболеваниях бактериального происхождения всех органов и систем. Выбор конкретной группы и препарата зависит от заболевания.
- Кортикостероиды. Используются при выраженных воспалительных процессах, в том числе аутоиммунной этиологии, например – при неспецифическом язвенном колите.
- Спазмолитики и анальгетики. Позволяют снять мышечное напряжение мочеточника и купировать приступ боли, например, при почечной колике. При межреберной невралгии в качестве обезболивающих используются нестероидные противовоспалительные препараты.
В качестве физиотерапии, в зависимости от ситуации, могут быть рекомендованы электросон, нейроседативный массаж, рефлексотерапия.
Хирургическое лечение
Тактика и объем операции зависят от причины болей³. При тяжелых формах НЯК, злокачественных опухолях кишечника проводится его резекция, в некоторых случаях – с формированием колостомы (искусственного отверстия на передней брюшной стенке, соединяющего конец кишки с внешней средой).
Также показанием к оперативному вмешательству является внематочная беременность и апоплексия яичника, при которых удаляются пораженные ткани, в некоторых случаях – вместе с придатками матки.
Экстренное оперативное вмешательство необходимо при прободной язве желудка. При этом может проводиться сшивание дефекта, иссечение язвы и пластика стенки или удаление части желудка.
Каковы симптомы симфизита?
Каждая женщина может самостоятельно заподозрить у себя развитие симфизита при беременности по ряду признаков
Как именно проверить появление этого состояния? Важно внимательно относиться к первым звоночкам
Для симфизита характерны следующие клинические симптомы:
Боль
Ключевой признак расхождения лонного сочленения. Болевой синдром имеет ряд отличительных характеристик:
острые боли локализуются в малом тазу, преимущественно в области симфиза;
ноющие и тянущие боли в пояснице и тазобедренных суставах;
болевые ощущения усиливаются при ходьбе, подъеме по лестнице, перевороте на бок в лежачем положении и во время полового акта;
боли «стреляют» в крестец, в брюшную полость и внутреннюю поверхность бедра;
острые ощущения при поднятии и разведении нижних конечностей;
болезненность при легком надавливании на лонное сочленение;
дискомфорт в области промежности.
Ощущение щелчка или треска при пальпации и резких движениях
Отечность лобкового симфиза
«Утиная» походка в 3-м триместре, характеризующаяся хромотой и неуклюжими переваливаниями с ноги на ногу
Вынужденная «поза лягушки» для облегчения боли
Ощущение тяжести внизу живота
Косвенные признаки, сигнализирующие о дефиците витаминов и минералов, в частности кальция:
выраженная усталость и быстрая утомляемость;
ломкость ногтей;
ночные судороги в икроножных мышцах;
разрушение зубов;
парестезии — необычные симптомы по типу онемения, покалывания, жжения.
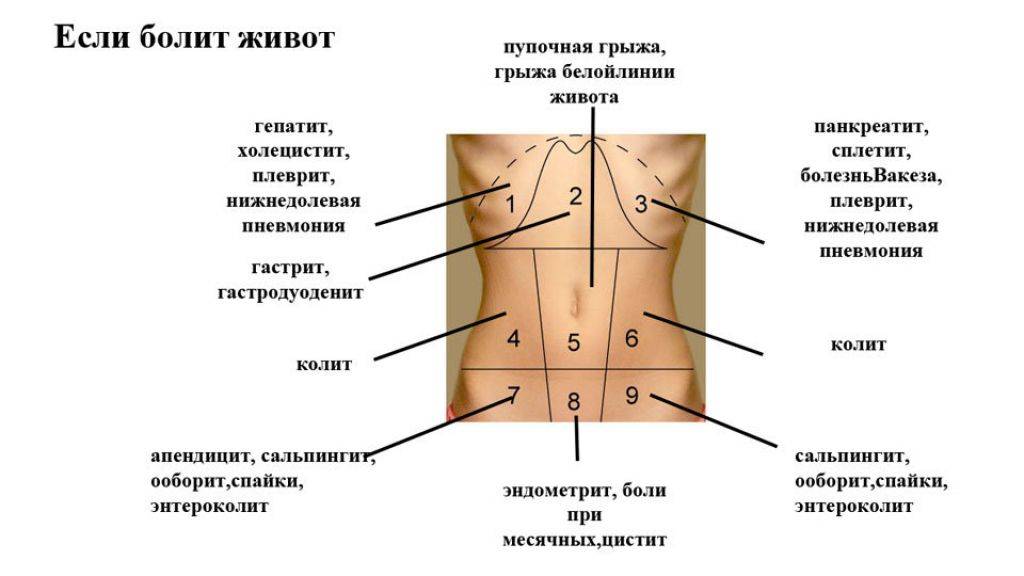
Патологические заболевания, приводящие к боли в левом подреберье
Помимо перечисленных патологий, спровоцировать болевые ощущение в левом подреберье могут следующие:
- Острый и хронический панкреатит.
Панкреатит характеризуется сильной резкой болью под левым ребром, которая отдает в плечо и спину. Часто симптомы сопровождаются сильной рвотой. К причинам возникновения относится злоупотребление алкоголем, переедание, камни в желчном пузыре, вирусные инфекции, травы брюшной полости. - Опухоль поджелудочной железы.
- Диафрагмальная грыжа, сопровождающаяся кислой изжогой и тошнотой. Возникает из-за ожирения, чрезмерных больших физических нагрузок во время спортивных упражнений, беременностей или у пациентов в преклонном возрасте.
- Заболевания легких (например, левосторонняя пневмония)
Характеризуется несколькими симптомами: тупой болью, которая усиливается во время кашля, головной и мышечной болью, повышенной температурой, слабостью, ощущением тяжести, запорами и потливости. - Воспаление, заворот или опухоли в селезеночном угле толстой кишки.
- Травмы (например, распространенная травма – перелом ребер), влекущие за собой дискомфорт и возможную травму внутренних органов.
- Ревматизм, радикулит, остеохондроз грудного отдела.
- Разрыв селезенки.
- Женские боли, например, во время менструального цикла или увеличение матки во время беременности.
При ощущении любых беспокоящих болевых ощущений пациенту необходима консультация в медицинской клинике, осмотр специалиста и анализ состояния здоровья с помощью комплексных лабораторных и диагностических методов (УЗИ, рентгенография (рентген), МРТ по необходимости). После получения результатов исследований врач выпишет клиенту необходимые методы терапии и лечения или направит на дополнительную диагностику к врачу другой специальности (например, эндокринолог, гастроэнтеролог, уролог или гинеколог). Следует придерживаться всех консультаций врача по поводу диеты, рациона питания и приема лекарственных средств
Лечение
Консервативное
Если у пациента умеренные боли, его лечат амбулаторно. Госпитализация нужна в экстренных случаях: при сильных болевых приступах и опасных для жизни состояниях. В стационаре врачи используют наркотические анальгетики, снижают степень интоксикации организма, проводят хирургические манипуляции при необходимости.
Для лечения болезней гепатобилиарного тракта применяются следующие группы препаратов:
- Нестероидные противовоспалительные медикаменты. Они быстро купируют боль, снимают воспаление. С болевыми ощущениями, которые возникают из-за функциональных нарушений в органах ЖКТ, справляются спазмолитики. Функциональные расстройства не связаны с изменениями в клетках ― их нельзя обнаружить с помощью лабораторных анализов и аппаратной диагностики. Человек считается практически здоровым, но чувствует дискомфорт: ком в горле, затрудненное проглатывание пищи или синдром раздраженного кишечника ― изменения в двигательной активности толстой кишки без явных причин.
- Желчегонные препараты. Холекинетики повышают тонус желчного пузыря. Для большей эффективности их могут комбинировать с холеретиками, которые увеличивают концентрацию кислот, расслабляют гладкую мускулатуру желчных протоков, сфинктеров Люткенса и Одди. В результате усиливается отток желчи.
- Антибиотики. Их назначают, если обострившееся заболевание ЖКТ провоцирует развитие патогенных бактерий. К таким болезням относятся хронический холецистит и холангит.
- Интерфероны. Создают или усиливают противовирусный иммунитет, используются для лечения гепатитов. Гепатит C можно полностью вылечить с помощью ингибиторов протеаз.
- Гепатопротекторы. Стимулируют регенерацию гепатоцитов ― клеток паренхимы, которые составляют около 80% массы печени. Препараты защищают здоровые печеночные ткани, повышают их устойчивость к негативным факторам.
При хронических болезнях желчного пузыря пациентам прописывают минеральные воды, санаторное лечение. Доказана эффективность фитотерапии для органов ЖКТ и процессов пищеварения.
Физиотерапевтическое
В ходе ремиссии хронические заболевания гепатобилиарной системы можно лечить физиотерапевтическими методами:
- Рефлексотерапия ― воздействие на рефлексогенные точки пальцами, иглами, магнитными, электрическими и другими способами. Процедура направлена на запуск естественных процессов регенерации в органах желудочно-кишечного тракта. Терапия противопоказана при онкологии, острых инфекциях, сердечной недостаточности и пр.
- Электрофорез ― способ введения медикаментов через поры и кожные железы. На определенный участок живота накладывают прокладку с лекарством, защитный слой и электрод. После включения препарат проникает в эпидермис под действием постоянного тока.
- СМТ-терапия ― локальное воздействие на ткани переменным током, который повышает тонус желчевыводящих путей и кишечника, стимулирует регенерацию, препятствует дистрофии, улучшает кровообращение и пр. Центральная нервная система почти не адаптируется к такому влиянию, поэтому у процедуры высокая эффективность. СМТ-терапия вызывает у пациента легкое ощущение вибрации.
Хирургическое
Хирургическое лечение показано при желчнокаменной болезни, онкологии, циррозе печени. Камни удаляются малоинвазивными или оперативными методами:
- Литотрипсия. Разрушение камней внутри желчных протоков и удаление их остатков. Дробление выполняется механическим, лазерным или электрогидравлическим методом. Для процедуры используется эндоскоп.
- Лапароскопическая холецистэктомия. Удаление желчного пузыря через 3-4 прокола. Помимо инструментов в раны вводится углекислый газ, который улучшает видимость. На желчный пузырь ставят клипсу, затем его пересекают и извлекают.
- Лапаротомная холецистэктомия. Удаление желчного пузыря через широкий разрез. Хирурги используют этот метод при осложнениях желчнокаменной болезни, когда невозможно сделать лапароскопию. Через разрез длиной до 30 см клипируют сосуды и иссекают орган. На рану накладывают шов, устанавливают дренаж для постоянного выкачивания жидкостей.
При раке печени проводится гемигепатэктомия или лобэктомия. Это удаление определенных сегментов органа в зависимости от расположения опухоли. В крайних случаях возможна печеночная трансплантация.
Информация в статье приведена исключительно для ознакомления. При появлении первых тревожных симптомов не стоит откладывать визит к врачу.
Роды приближаются
Слизистая пробка
Под воздействием гормональных изменений может отойти слизистая пробка. Она выглядит как комочек слизи объемом от одной чайной ложки до двух столовых – прозрачный или с небольшими прожилками крови, сукровицей или даже бурого цвета (все это абсолютно нормально). Пробка может отойти на разных сроках – от 1-2 недели до родов или непосредственно в день «Икс». У одних женщин пробка выходит за один раз, у других – выделения продолжаются несколько дней.
Схватки
Как мы помним, тренировочные схватки начинаются еще на 30 неделе беременности, постепенно они становятся все чаще. Как же определить, чем тренировочные (иначе их еще называют ложными) схватки отличаются от настоящих, родовых?
Для этого существует несколько четких показателей:
- Регулярность. Ложные схватки нерегулярны, истинные постепенно становятся сильнее, продолжительнее и чаще. Впрочем, иногда по вечерам бывают периоды регулярных схваток (в течение двух или четырех часов), которые потом сами проходят. Время и продолжительность схваток лучше записывать в специальный блокнот – он поможет и вам справиться с волнением, и пригодится врачу, чтобы оценить ваше состояние.
- Продолжительность. Ложные схватки длятся 15-20 секунд, истинные постепенно становятся все длиннее. Если вам удалось спокойно заснуть между схватками, значит, они были ложными.
- Примите теплый душ или ванну. Ложные схватки исчезнут, истинные – продолжатся.
- Во время ложных схваток нет слизистых выделений из влагалища, истинные же часто сопровождаются выделениями с примесью крови.
- Известные американские педиатры Уильям и Марта Серзы предлагают такой способ. Если вы сомневаетесь, начались у вас роды или нет, проследите за характером схваток в течение часа. Если в течение часа у вас будет шесть или более постепенно усиливающихся схваток продолжительностью не менее 30 секунд, то, скорее всего, у вас начинаются самые, что ни на есть настоящие, роды. Родовые схватки продолжаются в среднем 10-12 часов при первых родах и 6-8 часов при повторных.
Отхождение околоплодных вод
В норме околоплодные воды отходят в конце первого периода родов, когда раскрытие шейки матки достигает 7 см и более. Но иногда это происходит и раньше, порой еще до начала схваток
На что важно обратить внимание, если у вас отошли воды?
- Цвет. В норме воды должны быть светлые и прозрачные, допустимы и белые хлопья – это сыровидная смазка. Темные, зеленовато-коричневые воды – тревожный признак, свидетельствующий о гипоксии плода.
- Запах. Обычные околоплодные воды запаха не имеют. Неприятный запах может говорить о том, что у малыша отходит меконий – первородный кал.
- Количество вод. Их обычно бывает около 1-1,5 литров. 500-700 мл – недостаточный объем, часто случается при переношенной беременности. Впрочем, не спешите сами себе ставить диагноз. Иногда сначала отходят лишь так называемые передние воды, в то время как сам плодный пузырь может еще оставаться целым. В этом случае количество околоплодных вод может быть совсем небольшим – около 200-300 мл.
В любом случае, если у вас отошли воды, роды должны начаться в течение 24 часов, так что не затягивайте со сборами. После отхождения вод меняется характер схваток, они становятся сильнее и болезненнее.
Самостоятельное лечение подручными средствами или обращение к гинекологу?
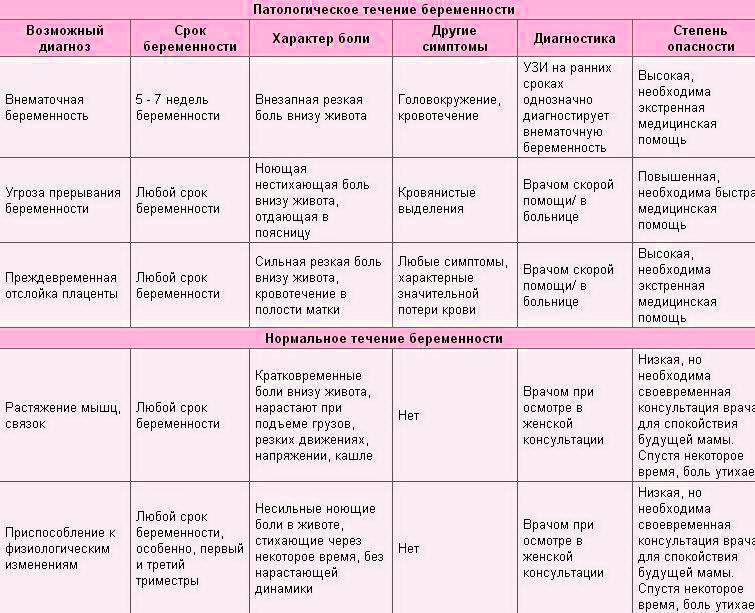
Любая боль – это ненормально, так не должно быть. Но не всегда боль является сигналом к тревоге, часто живот болит в условиях дискомфорта или в качестве предупреждения о том, что необходимо что-то поменять (например, позу или более глобально — режим питания). Самые распространённые причины болевых ощущений в животе – это проблемы с пищеварением, а также результат роста матки и увеличение веса ребёнка.
Если живот немного ноет, важно оценить наличие или отсутствие любых других сопутствующих симптомов. Допустимыми считаются боли, которые длятся не более нескольких минут не повторяются
Боли, которые отпускают после того, как беременная приляжет или сходит в туалет
Обратите внимание, что наиболее «безопасно» болезненный триместр – третий, потому что плод достигает максимальных размеров и его давление на органы слишком велико
К сожалению, бывает что боли в животе — симптом патологии, поэтому если вы дорожите этой беременностью — обратитесь к гинекологу в клинику Диана. Доктор сделает УЗИ малого таза и УЗИ брюшной полости. Обычно этих двух недорогих исследований достаточно, чтобы поставить диагноз и принять меры.
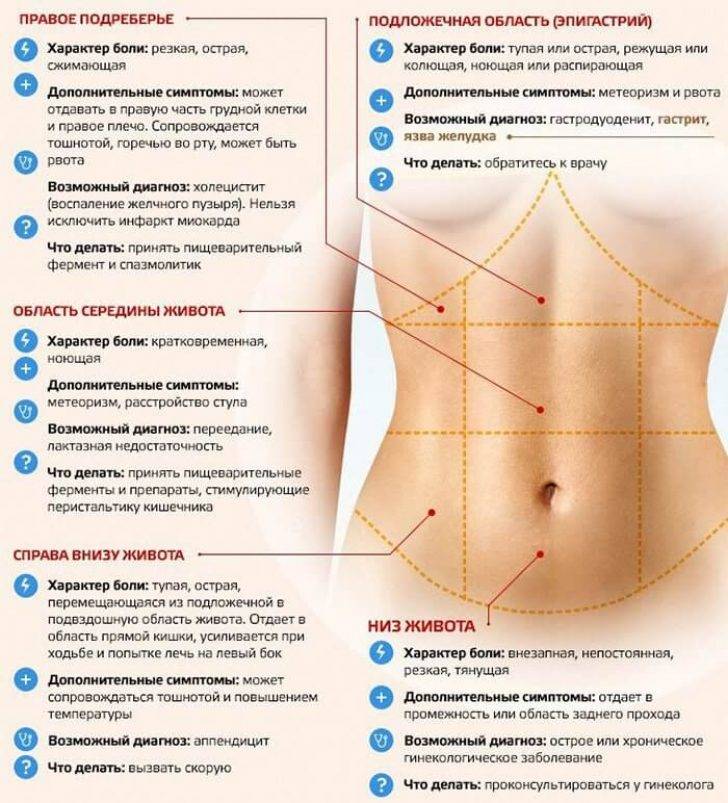
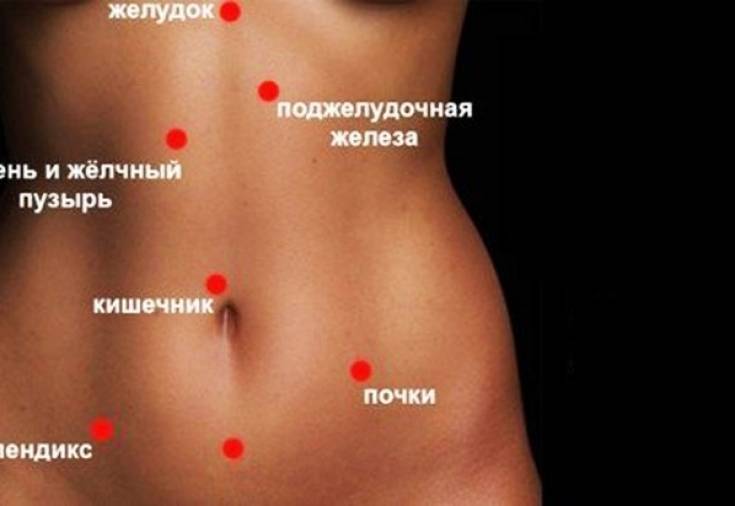
Причины, симптоматика и характер боли в правом боку
Боли в правом боку могут вызываться рядом серьёзных причин
Поэтому при появлении первых признаков важно проанализировать, что именно привело к подобным проявлениям, а также учесть симптомы, которые сопутствуют появлению болезненных ощущений
Боли могут быть слабыми или сильными, тянущими или резкими, постоянными либо эпизодическими, они могут быть вызваны просто увеличением матки либо серьёзными болезнями. Также нужно понять, локализуются ли они в одной точке или отдают в другие органы. Ответы на эти вопросы важны для своевременного оказания помощи.Рассмотрим наиболее частые причины возникновения болей в правом боку у беременных:
Нормальное физиологическое состояние при беременности. Боль кратковременная (до 15 минут), слабо выраженная. Может быть следствием надавливания потяжелевшей матки на тот или иной орган.
Растяжение матки. Боль локализуется в нижней части, обладает длительным и ноющим характером, усиливается при шевелении малыша. Такая боль возникает в связи с растяжением матки: ребёнок начинает набирать в весе и давит на мышцы
Этот симптом свойственен и надвигающемуся выкидышу, поэтому важно оценить выделения. Если в них присутствует кровь, обратиться к гинекологу нужно немедленно
Камни в мочеточнике. Неприятная боль в нижней правой части живота. Возникает из-за надавливания увеличенной в размерах матки на мочеточник. По этой же причине у беременных наблюдается учащенное мочеиспускание. Вторая причина боли в мочеточнике — застревание небольшого камня на выходе из почек. В таком случае боль очень сильная, находит волнами, отдаёт в пах. Такое состояние называется коликами
Внематочная беременность. Симптомы: повышенная температура, тошнота и рвота, острая длительная боль, кровотечение. Оплодотворённая яйцеклетка не попадает в матку, начинает расти и развиваться в маточной трубе, которая с увеличением плода разрывается. При этом сначала симптомы могут быть, как при обычной полноценной беременности. Если женщина не проходила УЗИ, пропустить внематочную беременность очень легко.
Аппендицит. Боль локализуется в одном конкретном месте (легко указать на неё), она очень острая, длительная, сопровождается повышением температуры, появлением тошноты (рвоты), общее тяжёлое состояние недомогания. Возникает в связи с воспалением аппендикса.
Киста яичника. В том случае, если киста была в яичнике ещё до беременности, боль возникает ноющая и тупая из-за раздражения нервных рецепторов в связи с ростом плода. Если же происходит разрыв кисты, то боль приобретает острый характер, возникает приступами. Дополнительные симптомы: резкая боль при нажатии на живот, неприятные ощущения в области заднего прохода (потуги), кровотечения, потеря сознания.
Воспаление желчного пузыря (желчнокаменная болезнь). Очень сильная боль, отдающая в спину, сопровождается тошнотой и обильным потоотделением. Состояние очень опасное, если не обратиться к врачу, боль может стать нестерпимой.
Воспаление печени, отравление. Помимо боли в правом боку выделяют такие симптомы как желтизна кожных покровов и белков глаз, изменение цвета мочи (потемнение). Причина: воспаление печени, гепатит.
Инфекционные заболевания мочеполовой системы. Долговременная ноющая и тупая боль. Возникает при различных воспалениях, например, при цистите и др.
Также среди причин болей с правой стороны в животе у беременных, нельзя не назвать запоры и геморрой.
Что можно делать и нельзя во время боли в животе
Чтобы не навредить себе и крохе каждая женщина, которая забеременела, должна помнить, что можно и нельзя делать при болях с любой стороны разного характера. Можно выполнять:
- Прием спазмолитиков, которые снимают мышечный тонус внутренних органов (при спазме кишечника разрешается).
- Следует лечь в постель и расслабиться.
- Повторить прием спазмолитиков не менее через 60 минут от последнего приема препаратов в случае отсутствия нужного эффекта.
Нельзя делать:
- Прикладывать тёплую грелку на живот (она может спровоцировать начало кровотечения).
- Принимать обезболивающие, противовоспалительные препараты (они смазывают клиническую картину заболеваний).
- Принимать антибиотики, так как они негативно влияют на здоровье самой мамы и будущего малыша.
- Проводить очистительную клизму или пить слабительные препараты (если причиной боли стали не запоры).
Помните! В случае усиления боли не медлить и обратиться к специалисту.