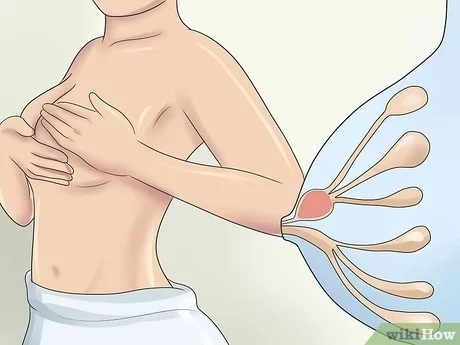
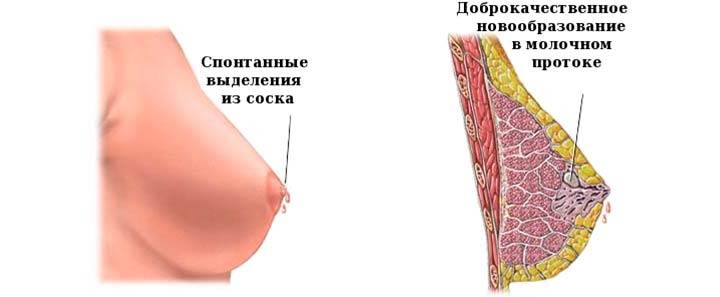
Диагностика аденомы соска
Золотым стандартом для постановки наиболее точного окончательного диагноза аденомы соска является гистопатологическое исследование полностью иссеченного очага поражения. Однако настоятельно рекомендуется биопсия ткани соска с гистопатологической оценкой и подтверждением до полного удаления очага поражения.
Первым шагом диагностики любых патологий молочной железы является консультация маммолога. Маммолог проводит тщательное обследование молочных желез, подмышечных лимфоузлов, собирает анамнез. После чего назначает обязательные исследования (УЗИ, маммографию, биопсию) и исходя из их результатов дополнительные (например, диаскопию).
Консультация маммолога
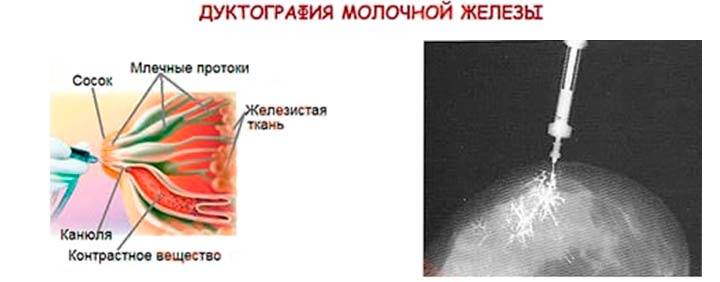
Визуализирующие исследования, включая маммографию и УЗИ молочной железы, как правило, не могут предоставить адекватную информацию для подтверждения наличия аденомы соска из-за сходства плотности ткани соска с окружающей кожей и подлежащей тканью молочной железы.
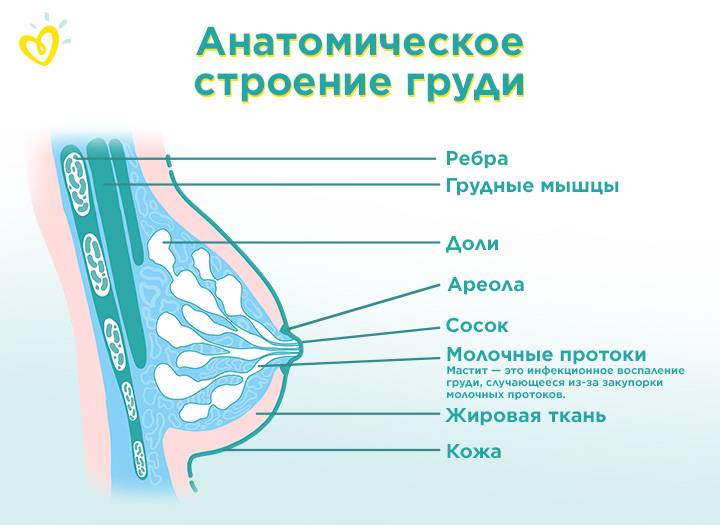
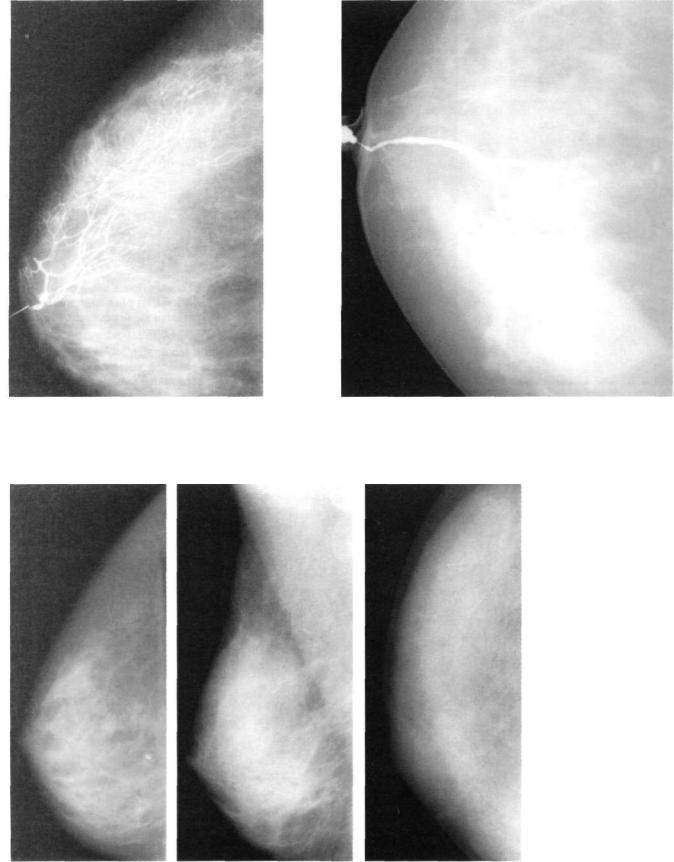
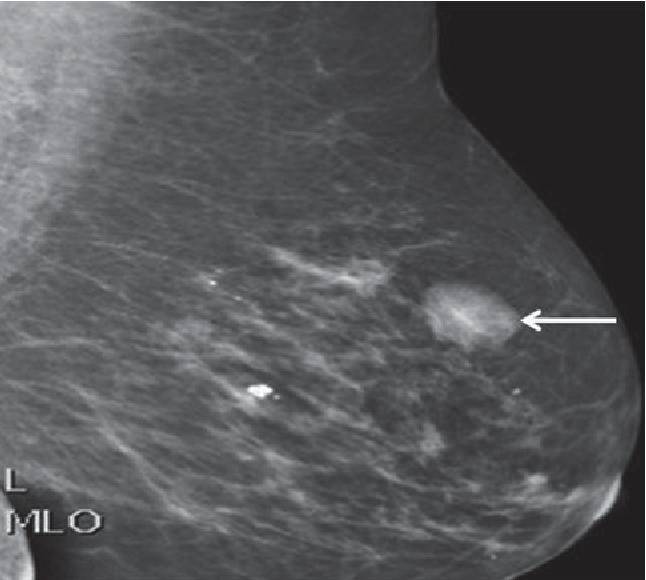
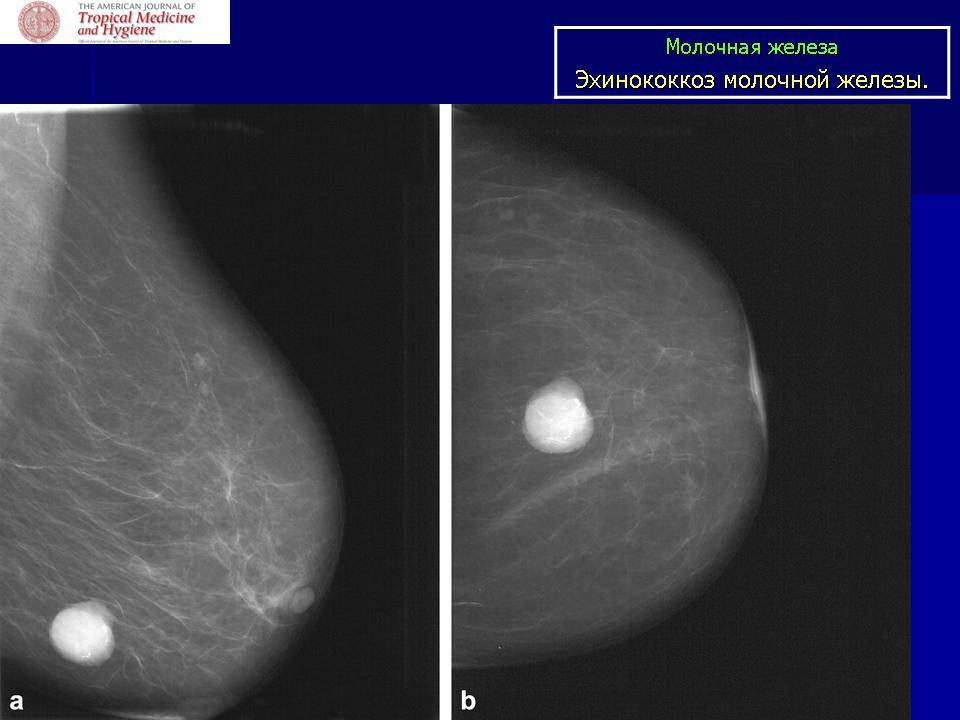
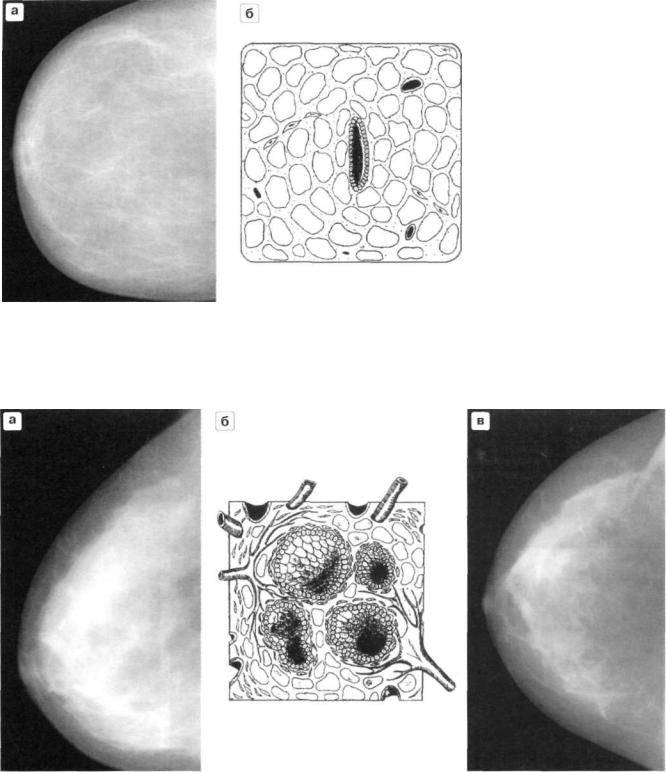
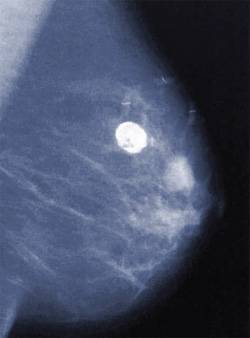
Маммография. Маммография дает неоднородные результаты, которые могут варьироваться от нормальных или неспецифических изменений, например, доброкачественной кальцификации, до плотного поражения с четко очерченными или нерегулярными краями.
Тем не менее, цифровая маммография всегда должна назначаться для исключения любых маммографических аномалий в основной ткани молочной железы, когда у пациента присутствует какая-либо значительная симптоматика сосков (выделения, эрозивное поражение, деформация).
Сонография. УЗИ молочных желез остается наиболее клинически полезным методом визуализации, поскольку оно позволяет определить узловатость мягких тканей, оценить внутреннюю васкуляризацию, а также позволяет проводить тонкоигольную аспирационную биопсию (ТАБ или FNA) под визуальным контролем. Поражение часто хорошо определяется, оно гипоэхогенно на УЗИ и может демонстрировать усиление заднего эхо-сигнала.
Сонография
МРТ. Сообщалось также, что магнитно-резонансная томография молочной железы позволяет охарактеризовать аденому соска. Однако, использование МРТ для диагностики аденомы соска описано в литературе лишь в нескольких отчетах/случаях. При данной патологии наблюдается быстрое поглощение с пиком 60–90 секунд с последующим вымыванием, кривая усиления МРТ для аденомы соска похожа на злокачественную опухоль. По этой причине данный вид исследования может быть бесполезным для диагностики. Согласно литературным данным, в большинстве случаев изображения были получены только с помощью УЗИ и маммографии, поэтому их назначают в обязательном порядке.
Аспирационная цитология с тонкой иглой (FNAC) или тонкоигольная биопсия ткани ТАБ являются точными и признанными методами тканевой диагностики. После этого проводится микроскопическое исследование срезов тканей (или иссеченных тканей, если была операция по удалению) с использованием гематоксилина и эозина и иммуногистохимических методов.
Дерматоскопическое исследование (то есть диаскопия) также предлагается в качестве потенциально полезного диагностического метода. В 2015 году японские специалисты, сообщили об одном случае аденомы соска у 57-летней японки с эрозивной эритемой. Была проведена дерматоскопическая оценка поражения сосков, которая показала структуры, которые являются репрезентативными для неопластических трубчатых поражений.
Лечение и домашние средства
Легкие симптомы закупорки протоков можно лечить в домашних условиях. Большинство забитых протоков рассасываются в течение 1-2 дней, с лечением или без него.Самый быстрый способ облегчить состояние — регулярное, последовательное кормление
Важно полностью опорожнять грудь во время каждого сеанса кормления. Полностью сцеженная грудь дает чувство облегчения и в ней присутствует мало молока.Использование молокоотсоса для сцеживания молока после каждого сеанса кормления грудью может помочь, если ребенок неэффективно берет грудь или он не может полностью опорожнить.Некоторые другие советы, которые могут помочь освободить закупоренный проток и уменьшить боль:
- Вы можете применять грелку или теплую ткань в течение 20 минут после сцеживания молока. Также полезен после кормления теплый душ.
- Кормить ребенка следует в удобном положении.
- Рекомендуется изменять положения грудного вскармливания так, чтобы подбородок или нос ребенка были направлены в сторону закупоренного протока.
- Перед сцеживанием нужно проводить поверхностный массаж.
- Кормящая мама должна носить свободную одежду и не носить бюстгальтеры на косточках.
Если закупоренный проток сильно болезнен и симптомы не исчезают при помощи домашних средств, нужно срочно проконсультироваться у маммолога.
Гистопатологические особенности аденомы соска
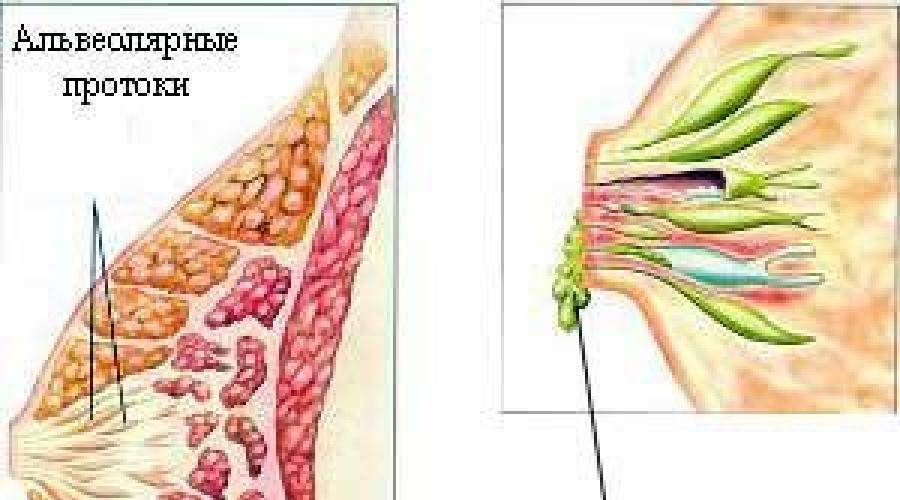
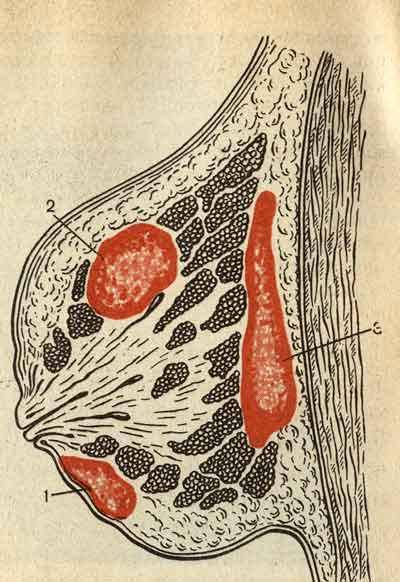
ВОЗ (версия 2012 г.) определяет аденому соска как пролиферацию небольших канальцев, выстланных эпителиальными и миоэпителиальными клетками, с/без пролиферации эпителиального компонента вокруг собирательных каналов соска. Исходя из этого, разрастание молочных протоков соска – наиболее характерная находка при данной патологии.
Основные гистологические особенности аденом соска:
- они представляют собой протоковую пролиферацию железистых структур внутри стромы соска;
- обычно имеют довольно хорошо очерченные границы, но без инкапсуляции;
- протоки обычно выстланы двойными слоями миоэпителиальных и эпителиальных клеток;
- склероз/фиброз может исказить протоки, имитируя инвазивный рост. Поэтому они часто описываются как имеющие форму слезы или запятую из-за деформации.
Гистопатологические особенности аденомы соска
В различной степени при аденоме сосков могут наблюдаться: аденоз, кистозная дилатация, протоковая гиперплазия, папиллярная гиперплазия, апокринная метаплазия, плоскоклеточная метаплазия и кератиновые кисты.
Нередко наблюдается рост аденомы соска в вышележащие дерму и эпидермис, а также эрозия/изъязвление через эпидермис. Интересно, что некоторые случаи, которые клинически представляют эрозию/изъязвление аденомы соска через эпидермис, на самом деле представляют собой расширение основных сосковых каналов и прямое воздействие папилломатозного поражения, выстилающего эти протоки.
Согласно классификации ВОЗ опухолей молочной железы, наиболее распространенными гистологическими подтипами аденомы соска являются:
- тип аденоза;
- тип эпителиальной гиперплазии или папилломатоза;
- склерозирующий папилломатоз или псевдо-инфильтративный тип;
- смешанный тип.
Тип аденоза показывает пролиферирующие железы, простирающиеся от собирательных протоков, локализуется в дерме и, как правило, не имеет гиперкератоза, воспаления, эрозии и/или изъязвления.
Тип папилломатоза в первую очередь имеет эпителиальную гиперплазию эпителия собирательного протока и гиперпластические железистые протоки и является типом, наиболее часто принимаемым за болезнь Педжета.
При склерозирующем типе папилломатоза псевдо-инфильтративный рисунок отличается выступанием пролиферирующего эпителия в строму.
Наконец, смешанный тип может иметь признаки любого из трех других вышеупомянутых подтипов.
По мнению многих специалистов, большинство аденом соска гистологически будут отображать признаки, общие для более чем одного из вышеупомянутых подтипов. Таким образом, гистологическое подтипирование данной патологии является несколько произвольным вторичным по отношению к общим гистологическим признакам. Поэтому клиническая значимость гистологического подтипирования аденомы соска остается под вопросом.
Иммуногистохимические особенности. Иммуногистохимические пятна полезны для выделения наличия двух клеточных слоев (то есть эпителиальных и миоэпителиальных клеток). В частности, p63, p40, кальпонин 1, h-кальдесмон, CK5/6, CD10 или альфа-гладкомышечный актин и гладкомышечный миозин используются для выделения присутствия миоэпителиальных клеток. Цитокератин CK7 выделяет протоковый эпителий и поддерживает диагноз. Недавно в качестве предполагаемого маркера аденомы соска был предложен эпигенетический модификатор 5-гидроксиметилцитозин.
Генетика. Как и многие доброкачественные пролиферативные поражения паренхимы молочной железы, мутации PIK3CA и RAS часто выявляются при аденоме соска. В одной серии наличие PIK3CA было выявлено более чем в 50% случаев.
Обсуждения
- Очень полезные опросы про заросший проток с историями в комментариях, что делали мамы при сложных или регулярных закупорках – ЖЖ Лялечка и ЖЖ Малыши. Большинство мам справлялись сами, с участием сосания ребенка и/или сцеживания проблемного протока. Многие прокалывали пузырек. У кого-то после прокалывания видимо попала инфекция. Не так редко получалось справиться не за один, а за несколько дней (постепенно все улучшалось, проходила боль в соске ит.п.).
- Обмен опытом по борьбе с заросшим протоком Зарос проток, молочная пробка (материнство.ру)
- Удачно справились с закупоркой http://community.livejournal.com/lyalechka/4251894.html
- сложная ситуация – закупорка возникала очень плотная и очень регулярно, иногда как густая сметана, иногда практически твердая, кальцинаты, наподобие мела. Ребенок с этим не справлялся. Мама регулярно выдавливала эти пробки с помощью сцеживания нужного протока. очень доходчивое описание – после UPD http://lyalechka.livejournal.com/10565828.html
цитирую
Начать цедить его (выдавливать), в какой-то момент может на соске, появится белая точка где-то под кожей на выходе из протока. Сильно нажимать выдавливающими движениями на сосок от основания к выходу, в итоге пробка или выдавится или выскочит под давлением. Иногда после такого молоко било струей из протока. Затем опять останавливалось Значит подошла следующая пробка, опять подцедить молоко, чтобы она подошла к выходу и выдавить. Таким образом я двоих кормила. Главное, что в таком случае массировать доли там, где молоко стоит – бесполезно – только цедить сосок и освобождать выход протока.
сложная ситуация: две недели постоянно зарастала кожа, и закрывался проток (случай (4) выше). В итоге после подбора верного лечения еще неделя потребовалась на выздоровление. http://gvinfo.ru/zakuporka_tania
Цитирую:
Теперь я брала иголку, тот конец, который с ушком, дезинфицировала спиртом и этим тупым концом аккуратно входила в эту точку миллиметра на два. Я как бы бужировала этот проток, причём именно тупым концом, чтобы не ретравмировать ткани. При этом не было больно. Молоко выходило, я всё сцеживала. После этого мазала кремом тридерм и в лифчик вставляла ватный диск с оливковым или подсолнечным маслом. Иголкой надо было протыкать по мере необходимости, 1-2 раза в день. Когда я начала это лечение иголкой, кремом и маслом, ребёнку грудь не давала. Сцеживала раз в три часа или хотя бы несколько раз в день. Мы подозревали, что при прокалывании острой иглой и даже при кормлении ребёнка грудь опять травмировалась, а при травмировании проток все время зарастал – края ранки затягивались. А если тупой иглой, ранка не возникала и края не срастались. Ещё я пила лецитин до кучи – по 1200 г в день в течение 7-10 дней. Маммолог сказала мне не давать грудь 1-2 недели, можно даже дольше. И сказала, что вреда для кожи груди не будет, если 2 недели мазать гормональным кремом. Если бы я давала грудь ребёнку, я бы просто перед каждым кормлением смывала крем. Но я этого не делала, т.к. у меня на груди уже была запущенная болячка, которая никак не могла зажить. Когда я начала лечиться тупой иголкой. кремом и маслом, через 6 дней все прошло.
Кандидоз (молочница)
Грибок кандида может поражать не только половые органы, но и околососковую область. Часто такое состояние возникает во время грудного вскармливания. Возле соска и на нем образуется белый налет, при снятии которого видна воспаленная ткань, иногда покрытая язвочками.
Причины кандидоза:
- Выраженный дисбактериоз всего организма, наступивший из-за приема высоких доз антибиотиков.
- Сниженный иммунитет, при котором организм не сопротивляется инфекциям, в том числе грибковым.
- Инфицирование кандидозом ребёнка у кормящей матери. У детей при разрастании колоний кандида появляются белый налет и язвочки на нёбе, внутренней щечной поверхности и языке. При кормлении грибок переходит к матери и остаётся внутри млечных протоков, образуя инфекционный очаг.
- Долго не заживающие трещины. Очень часто такие поражения кожи возникают при кормлении. Если это состояние не лечить, на тканях может появиться грибок.
Когда всему виной гормоны
Состояние женской груди напрямую зависит от уровня гормонов – половых, надпочечниковых, щитовидных.
Именно гормональными изменениями вызывается мастодиния, возникающая в течение менструального цикла. У многих женщин во время овуляции или перед критическими днями грудь болит и набухает. Причина этого состояния кроется в колебании уровня женских гормонов.
- В первой фазе менструального цикла в организме женщины наибольшую концентрацию имеют половые гормоны, вырабатываемые яичниками, а также фолликулостимулирующий и лютеинизирующий, выделяемые отделом мозга – гипофизом. Их задача – подготовить яйцеклетку к выходу из яичника для оплодотворения, а матку – к имплантации эмбриона.
- После овуляции в гормональном фоне начинает лидировать другой гормон – прогестерон. Это вещество вырабатывается желтым телом – специфической структурой, оставшейся на месте фолликула, в котором зрела яйцеклетка. Его задача – подготовить организм к возможной беременности, поэтому у женщин в молочных железах начинают увеличиваться альвеолы, из которых состоят эти органы. Прогестерон задерживает жидкость в организме, поэтому грудь отекает. Увеличение альвеол и отек вызывают боль.
На состояние грудных тканей влияют не только половые гормоны, но и гормональные вещества, вырабатываемые щитовидной железой, гипофизом и надпочечниками. При болезнях щитовидки вероятность заболеть мастопатией – одним из самых распространённых заболеваний тканей груди – увеличивается на 14%, а при разрастании щитовидных тканей – зобе – риск появления болезней молочных желез увеличивается на 33%.
Причина этого состояния заключается во взаимосвязи гормонов в организме. Поэтому нарушение гормонального равновесия может вызывать нагрубание груди, сопровождающееся неприятным распирающим ощущением. Мастодиния в этом случае не связана с менструальным циклом и не проходит после месячных.
Абсцессы груди, вызванные не метициллинрезистентными (MRSA) бактериями
У взрослых, если MRSA не был выявлен или инфекция возникла в зоне, где MRSA не распространен, назначаются внутривенные или пероральные антибиотики с активностью против метициллин-чувствительного S. aureus (MSSA).
Например: флуклоксациллин: 250-500 мг перорально четыре раза в день или флуклоксациллин от 0,5 до 2 г внутривенно каждые 6 часов следует начинать одновременно с симптоматической терапией.
Продолжительность приема антибиотиков должна составлять 7–10 дней. При выборе внутривенного или перорального приема антибиотиков следует руководствоваться тяжестью состояния и клиническим заключением лечащего маммолога.
Кроме того, назначаются обезболивающие, жаропонижающие средства (НПВС).
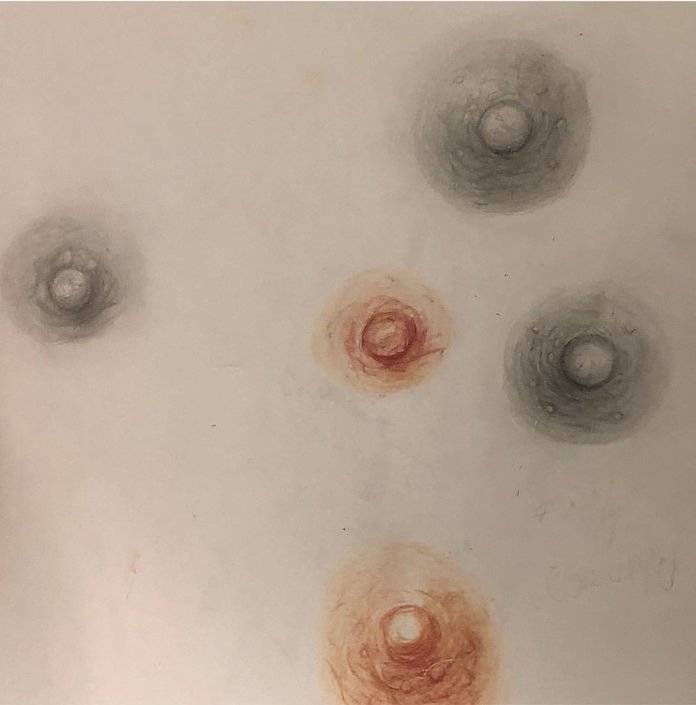
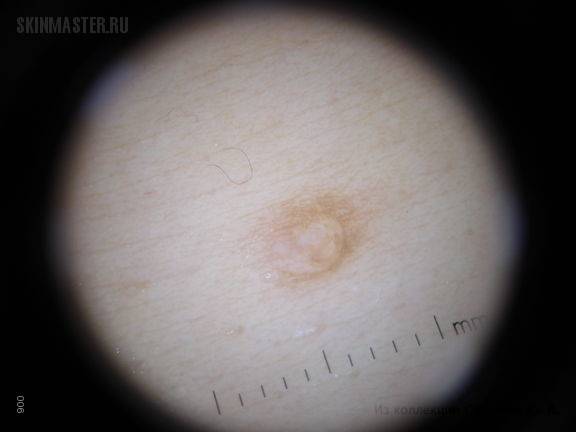
Причины появления белых образований на сосках
Если на сосках груди возникли белые пятнышка или точечки – это норма или признак какой-то патологии, и что делать в данной ситуации? В основном их появление не имеет серьезного патологического характера и, как правило, наблюдаются у женщин вследствие таких причин:
| Факторы | Почему проявляются |
| Гормональный дисбаланс | Резкие колебания гормонов: — при половом развитии у девушек; — с наступлением беременности; — с началом ГВ; — во время климакса. |
| Отмирание кожных клеток | Массовое отмирание частиц эпидермиса начинается после 30 лет. |
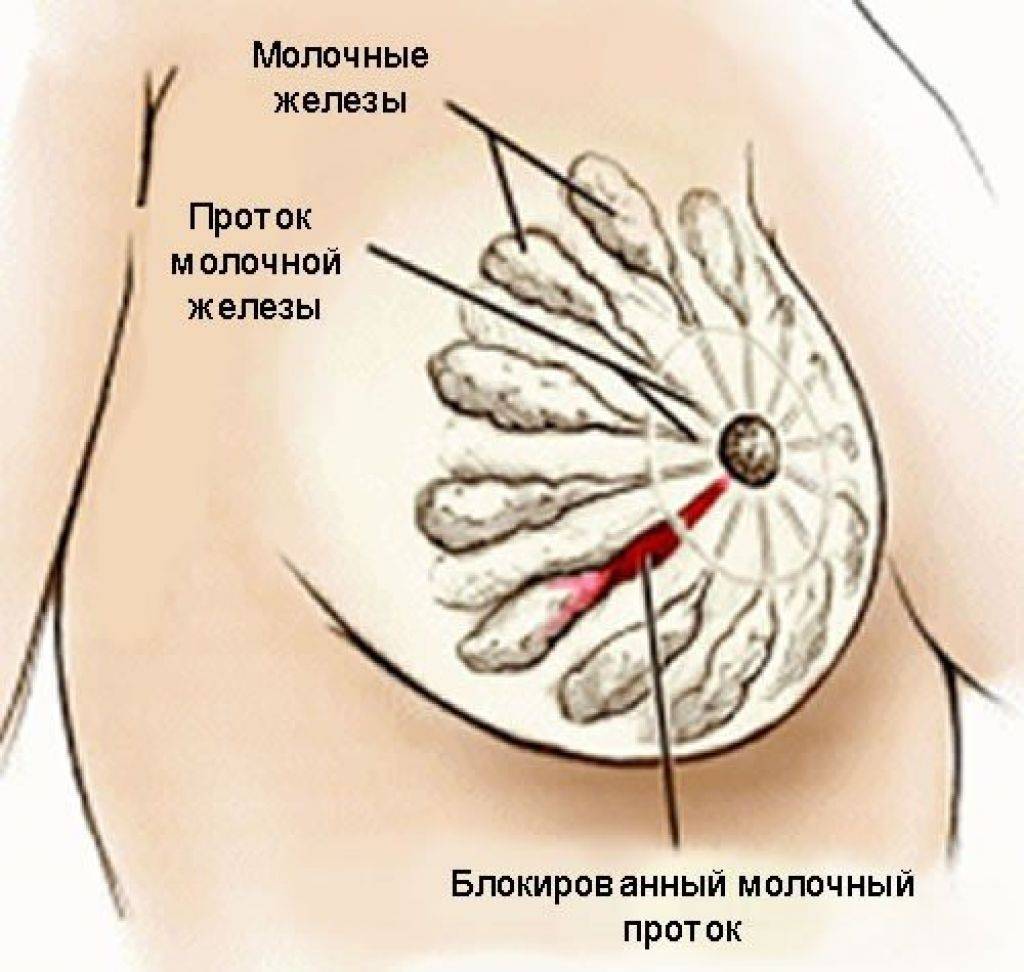
| Лактация | Беловатые точки в третьем триместре беременности — признак закупорки основного млечного протока. |
| Климакс | Развитие доброкачественных опухолей в груди у женщин климактерического возраста – распространенное явление. Появление белых точек говорит о необходимости пройти дополнительное обследование. |
| Молочница | Кормящая женщина заражается молочницей в том случае, когда у грудничка в ротике присутствует грибок Кандида. |
| Беременность | Вкрапления и пятнышки беловатого окраса – один из косвенных симптомов зачатия ребенка. |
В медицине подобные точечки на сосках разделяются на две условные разновидности:
- Бугорки Монтгомери.
- Пигментные пятна.
Специалисты не располагают полной информацией о клинической природе бугорков Монтгомери, поэтому предполагается следующее:
- Вырабатывают кожное сало для увлажнения ареол и сосков, тем самым защищая их поверхность от пересыхания и трещин.
- Выделяют специальные вещества, помогающие приучить ребеночка к материнской груди.
Пигментные пятна отличаются плоской формой, что затрудняет их обнаружение при пальпации сосково-ареолярной области:
- Обычно имеют коричневый цвет, но иногда встречаются и белые пятна, что указывает на дефицит меланина (вещество, отвечающее за темный окрас волос, глаз и кожи).
- Пигментные участки — это самостоятельное состояние, развивающее на фоне отклонений в организме, и абсолютно никак не связанное с бугорками Монтгомери.
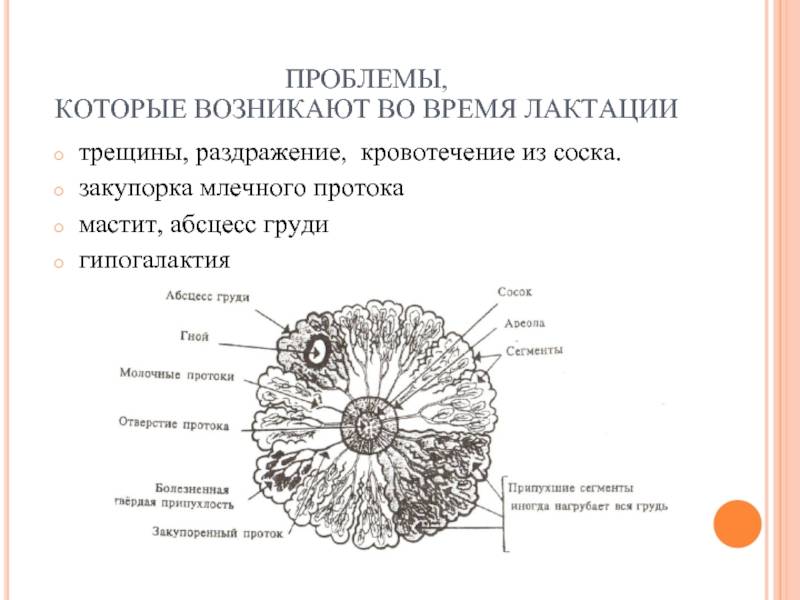
Что такое абсцесс груди и у кого он развивается
Абсцесс груди – это болезненный, заполненный гноем очаг под кожей груди, вызванный инфекцией.
Инфекции молочной железы делятся на:
- лактационные и нелактационные;
- послеродовые и не связанные с деторождением.
Они могут быть связаны с поверхностной кожей или основным поражением.
Абсцессы молочной железы, как осложнение, развиваются у 3-11% женщин с маститом, причем у кормящих женщин регистрируется частота 0,1-3%. Также абсцессы диагностируются и у женщин, не кормящих грудью. Согласно доказанным данным от 2018 г., абсцессы, не связанные с лактацией, обычно образуются у людей с ожирением и курящих.
Абсцесс молочной железы
Примерно у 50% новорожденных с неонатальным маститом развивается абсцесс молочной железы.
Абсцессы молочной железы у кормящих и некормящих женщин представляют собой два различных клинических образования, каждое из которых имеет отдельный патогенез. Лактационные абсцессы молочной железы остаются более распространенными, хотя в последние годы их частота снижается.
Около 90% нелактационных абсцессов молочной железы являются субареолярными. Остальные нелактационные абсцессы молочной железы обусловлены редкой гранулематозной, бактериальной или грибковой этиологией. Нелактационные, субареолярные абсцессы, как правило, возникают у женщин ближе к концу их репродуктивного периода
При диагностике абсцесса важно исключить более серьезную патологию – рак груди
Подавляющее большинство этих инфекций возникает у женщин, но они могут возникать и у мужчин. Диагностика и лечение абсцессов груди несложны, но частота рецидивов высока.
Заболевания желчных и печеночных протоков и их проявления
Причины болезней желчевыводящих протоков:
- паразиты;
- опухоли слизистой оболочки и подслизистого слоя;
- неоднородная консистенция желчи;
- повреждение протока кальцинатами.
Основная группа риска – женщины, потому что они чаще, чем мужчины, испытывают гормональные проблемы и страдают от лишнего веса.
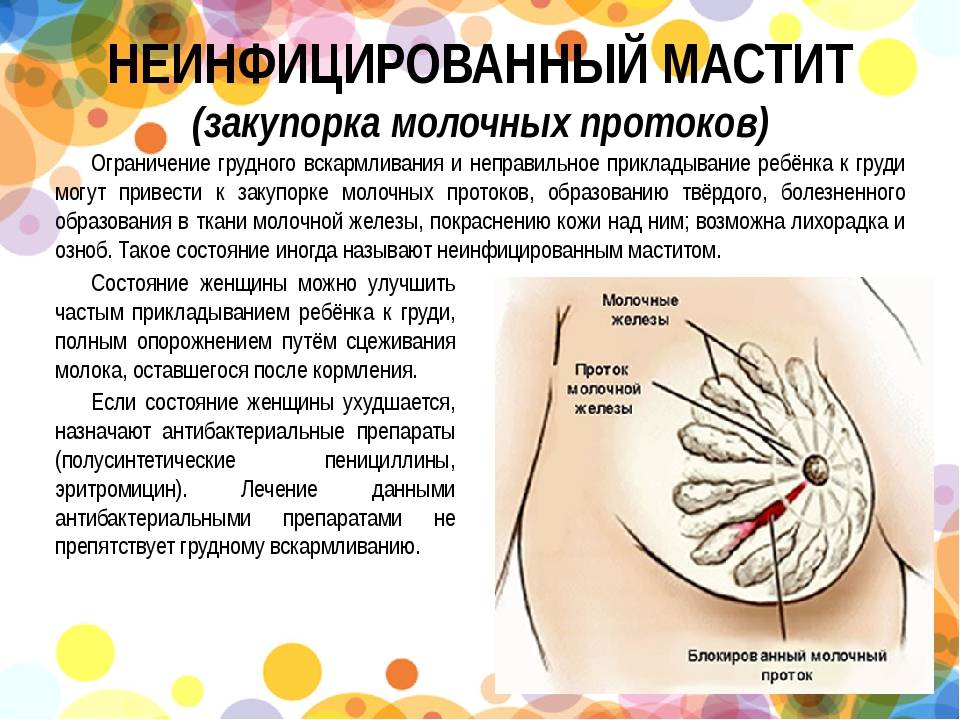
Закупорка протоков
Чаще всего протоки закупориваются из-за желчнокаменной болезни. К непроходимости также может привести опухоль, воспаление стенок протоков, киста, глистная инвазия, бактериальная инфекция.Сужение протоков (стриктуры)
Главная причина такой патологии – перенесенная операция по удалению желчного пузыря или опухоли, кисты в протоке. Долгое время после операции сохраняется воспаление, что и приводит к сужению. Пациент теряет аппетита, испытывает боль в правом боку, у него повышается температура тела.
Стяжки и рубцы
Стенки протока замещаются рубцовой тканью вследствие воспаления, вызванного склерозирующим холангитом. В результате нарушается отток желчи, она всасывается в кровь и застаивается в желчном пузыре. Симптомов никаких нет, но при этом по мере развития заболевания происходит гибель печеночных клеток.
Отечность
Стенки желчных протоков уплотняются вследствие катарального воспаления. При этом возникает переполненность кровеносных сосудов, отекает слизистая оболочка протока, на стенках скапливаются лейкоциты, эпителий отслаивается. Часто такое заболевание переходит в хроническую форму. При этом больно постоянно испытывает дискомфорт в правом боку, его мучает тошнота, случается рвота.
Желчнокаменная болезнь
Камни в билиарной системе образуются вследствие застоя желчи в желчном пузыре и нарушения холестеринового обмена. Для лечения назначаются лекарства, под действием которых камни выходят из желчного пузыря через протоки. Больной при этом чувствует колющую, режущую боль в правом боку. Большой камень может частично или полностью перекрыть проток. Это называется «спазм желчного пузыря». Его симптомы – боль, тошнота, рвота.
Опухоли и метастазы при раке
Опухоль Клацкина часто обнаруживают у пожилых пациентов с проблемами билиарной системы. В 50 % случаев злокачественная опухоль образуется в общем желчном протоке. Если ее не лечить, то появляются метастазы, поражающие регионарные лимфоузлы, поджелудочную железу, печень. Болезнь можно обнаружить на ранней стадии, если не игнорировать симптомы: боль в правом подреберье, которая отдает в шею и лопатку.
Паразиты
В желчном пузыре и протоках могут появиться трематоды, лямблии, сосальщики. Они вызывают хроническое воспаление стенок желчного пузыря, нарушают сокращательную функцию протоков.
Дискинезия
При этом заболевании нарушается согласованность сокращения стенок желчного пузыря и его протоков. В результате желчь поступает в 12-перстную кишку в дефиците или избытке, что нарушает процесс пищеварения и усвоения питательных веществ.
Холангит
Воспаление желчных протоков возникает, когда они закупориваются либо инфицируется бактериями печеночный секрет. Воспаление бывает трех видов:
- острое, возникающее неожиданно, – у человека болит голова, желтеет кожа, появляется колющая боль в правом подреберье, которая отдает в плечо и шею;
- хроническое – слабый болевой синдром справа, повышение температуры тела, вздутие верхней части живота;
- склерозирующее – симптомов нет, а при отсутствии лечения развивается печеночная недостаточность, вылечить которую нельзя.
Расширение
Чаще всего возникает из-за усиленной сократимости стенок желчного пузыря. Есть и другие причины – закупорка общего протока опухолью или камнем, неправильная работа сфинктеров. В результате в желчевыводящей системе повышается давление, протоки расширяются.
Билиарная атрезия
Это закупорка или отсутствие желчевыводящих путей. Болезнь обнаруживают у новорожденных. У ребенка кожа становится желто-зеленой, темнеет моча, а кал приобретает бело-серый цвет. Если патологию не лечить, ребенок не проживет больше полутора лет.
Рак Педжета молочной железы
Сам рак Педжета относится к неинвазивному раку кожи соска молочной железы. Он не даёт метастазов ни в лимфатические узлы, ни в другие органы, в отличии от инвазивных раков.
Для подтверждения диагноза выполняется цитологическое исследование выделений или соскоба кожи соска. Обезболивание для этого не требуется.
Стало быть, умереть от него – невозможно – разумеется, при правильном лечении и если рак Пэджета не сочетался с другой опухолью молочной железы – более агрессивной.
Все врачи нашего Центра стажировались и учились у лучших зарубежных специалистов, и наша работа организована по самым современным критериям качества.
Рак соска молочной железы
Рак соска молочной железы – редкое самостоятельное заболевание. Чаще всего он сочетается с неинвазивным раком протоков или инвазивным раком молочной железы, расположенного в её толще. Поэтому, при подозрении или уже выявленном раке Педжета, необходимо полноценное исследование, как при раке молочной железы: маммография (или МРТ) и УЗИ-исследование молочных желёз (с регионарными лимфатическими узлами).
Большинство пациенток с раком молочной железы не имеют известных факторов риска, провоцирующих возникновение рака.
Подробный алгоритм обследования при раке молочной железы СМОТРИТЕ ЗДЕСЬ
Опасность трещин на сосках
Может показаться, что микротравмы не причиняют матери особого вреда, однако это не так. Пренебрегать ими и кормить через силу, игнорируя боль, не стоит. В действительности травмированная кожа сосков – это открытые двери для разнообразных инфекций. Если в трещину попадут бактерии, может начаться воспалительный процесс, который впоследствии перейдет на всю молочную железу. Трещины могут стать причиной мастита.
Вдобавок воспаление может привести к серьезным последствиям: понадобится пить лекарства и, возможно, прекращать грудное вскармливание
Поэтому, если на сосках появились трещины, обращать на это внимание нужно сразу, не терпеть и не думать, что боль – это нормально. С трещинами легче справиться, когда они еще неглубокие; чем серьезнее травмы, тем дольше они будут заживать.
Педжета груди
Рак Педжета соска левой груди – пациентка обратилась к нам год назад, но вместо предложенной операции решила заниматься самолечением. Пришла, когда опухоль полностью разрушила сосок и перешла на ареолу. В хирургии есть неписанное правило “Не делай дуракам умных операций”. Поэтому мы просто удалили ей ареолу с соком без реконструкции. Реконструкция – это дополнительная работа и дополнительные риски. У заведомо проблемных пациентов их лучше профилактировать.
| ОБСЛЕДОВАНИЕ перед операцией при раке | |
Сохранение грудиС ОНКОПЛАСТИКОЙ | |
МастэктомияС РЕКОНСТРУКЦИЕЙ | |
| БиопсияСТОРОЖЕВЫХ УЗЛОВ | |
| ПРОГНОЗЫ при раке молочной железы |
Рак кожи молочной железы
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.
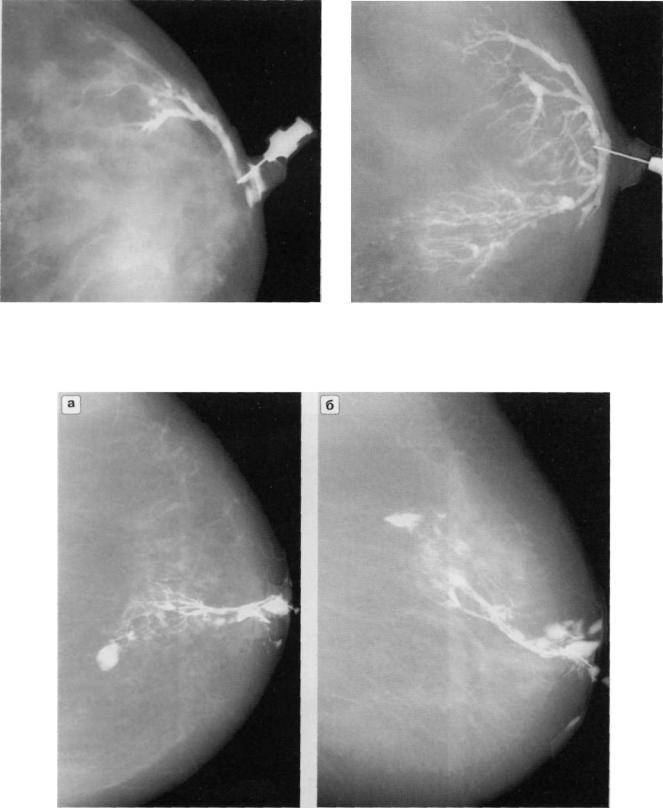
Папиллома молочной железы операция
Лечение цистаденопапилломы – хирургическое. Операция заключается в удалении всех протоков молочной железы (операция Кёнига или дуктэктомия). Кормить грудью после этой операции пациентка не сможет. Такая операция возможна по полису ОМС или ДМС.
Нерожавшим женщинам, или в случаях, когда наша пациентка в перспективе планирует роды и кормление грудью – мы предлагаем операцию Бэбкокка – это когда мы находим, выделяем и удаляем только проток с папилломой. Таким образом удаётся сохранить возможность лактации у женщины по другим (неудалённым) протокам этой молочной железы.
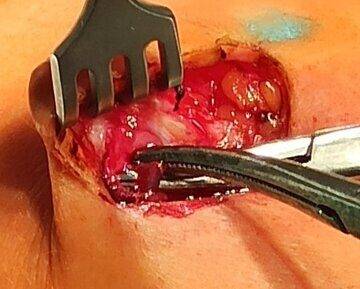
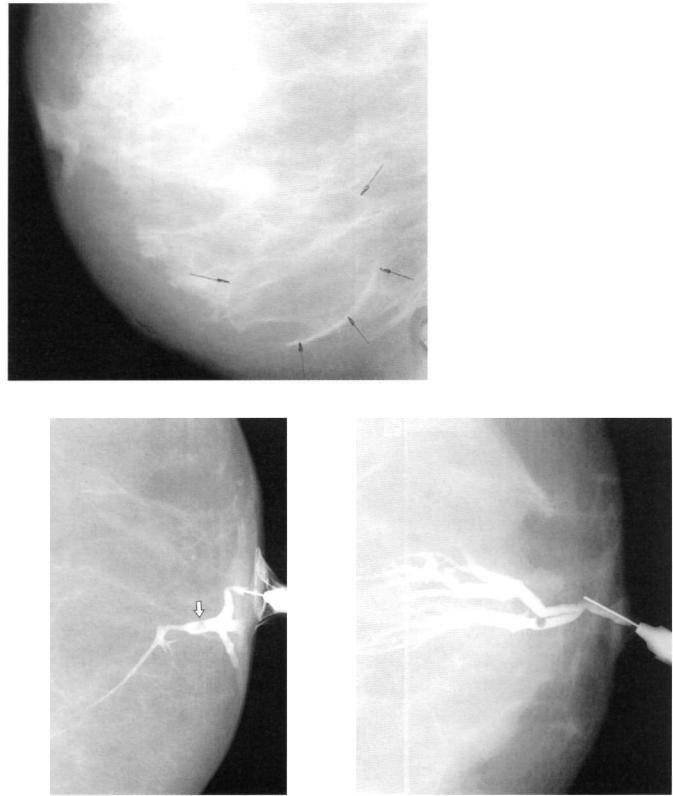
Фото выделения протока с папилломой при операции Бэбкокка: наполненный кровянистым содержимым проток отличается от всех остальных, которые остаются неповреждёнными и позволят девушке в будущем кормить грудью.
Видео выделения заполненного кровью протока с папилломой во время операции Бэбкокка: остальные протоки – светлые – остаются неповреждёнными, и девушка сможет кормить грудью.
Циклическая масталгия
Анатомические и гистологические структуры желез претерпевают существенные внутренние трансформации в течение всего жизненного пути: начиная с раннего подросткового периода до климакса. На них, прежде всего, влияют фазы овариально-менструального цикла. Нейрогуморальная регуляция стимулирует тонус или расслабление стенок выводных протоков.
Повторяющаяся мастальгия классически ассоциирована с месячными. Она манифистирует за несколько дней (2-7) до физиологического кровотечения. У большей части представительниц прекрасного пола она не вызывает особых жалоб. Как правило, имеет двусторонний характер, диффузная, плохо локализована и обычно описывается как тяжесть, жжение, распирание или гиперчувствительность, часто иррадиирует в подмышечную впадину и в плечо. Это случается всего в лютеиновую фазу в результате задержки воды в строме, вызванной пиком выброса эстрогенов. При этом железистая структура заметно отекает, становится больше в объеме. К ней притекает большое количество крови, а в протоках скапливается огромное количество эпителиальных клеток.
Периодическая масталгия, как правило, встречается у юных девушек, в основном разрешается спонтанно и должна быть отделена от ПМС. Она проходит при смене гуморально-гормонального фона (беременность или климакс).
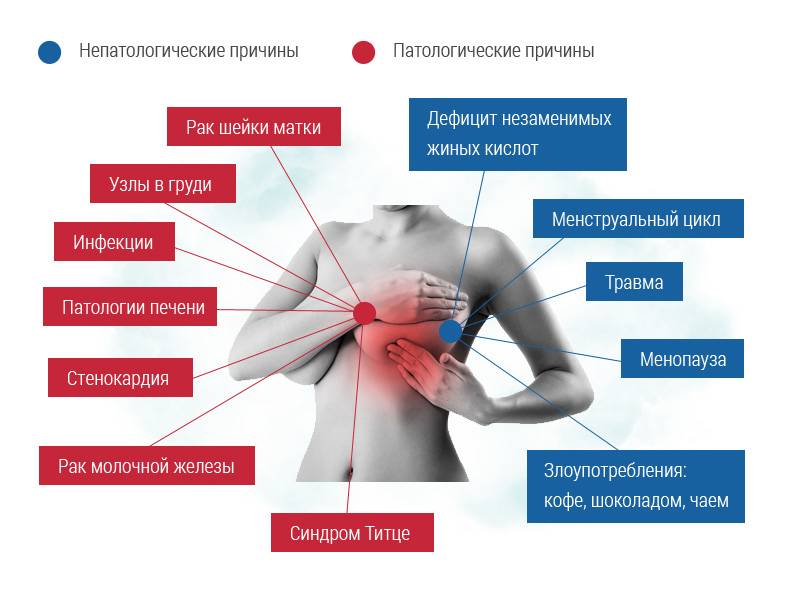
Болезненность мешает заниматься домашними делами, влияет на ежедневную активность, общее самочувствие и настроение. Если симптоматика усиливается, то, скорее всего, это признак начавшегося патологического процесса. В этой ситуации надо как можно скорее прийти на прием к высококвалифицированному специалисту.
Запрещенные действия
Ни в коем случае нельзя применять профессиональный массаж для лечения женской груди. А также запрещено:
- Прекращать грудное вскармливание младенца при появлении лактостаза. Сосущий ребёнок работает как насос, мощно отсасывает грудное молоко, избавляя маму от уплотнений.
- Нельзя использовать спиртовые компрессы для прогревания. Спирт проникает в организм через поры кожи и попадает в молоко.
- Применять для лечения горячие компрессы, они вызовут усиление отёчности, каналы могут забиться ещё сильнее.
- Правильно использовать сцеживание для борьбы с патологией. Сцеживание оставшегося молока производить через время после кормления, а не сразу.
- Запрещается мытье сосков перед каждым прикладыванием малыша, чтобы не пересушить их. Возможно, образование трещин, через которые может попасть инфекция.
- Нельзя интенсивно тереть кожу, нужно воздействовать точечно на сам застой.
Врачи всего мира рекомендуют как можно дольше кормить младенцев грудным молоком, в том числе при закупорке молочных протоков. Такие дети от мамы получают иммунную защиту. В женском молоке достаточное количество витаминов, поэтому ребёнку достаётся всё необходимое. По этой причине кормящая мама должна беречь своё здоровье и молочные железы. В случае изменений или подозрении на патологию обращаться к врачу.
Originally posted 2018-04-07 16:42:42.