Причины травм груди
Закрытые травмы (ушиб, гематома). В большинстве случаев, такие повреждения развиваются в результате:
- Бытовых травм, полученных при уборке, работе в огороде, игр с животными, детьми;
- Несчастных случаев в транспорте, например, в метро, в автомобиле. Травма также может быть результатом автомобильной аварии. Ремни безопасности спасают жизни, но они также значительно увеличивают количество травм грудной железы. Срабатывание подушки безопасности также может вызвать травму груди;
- Занятий спортом (удар мячом, падение).
Открытые повреждения груди
Возникают в результате неосторожного обращения с острыми предметами, из-за укусов животных, покушений и т. д
Все открытые повреждения молочных желез (даже незначительные царапины домашних питомцев) потенциально достаточно опасны, поскольку часто развивается бактериальное инфицирование раны. Причем лечить их не всегда легко. Инфекция может быть анаэробная, либо вызвана сразу несколькими возбудителями, часто устойчивыми к распространенным антибактериальным средствам.
Дополнительные факторы, повышающие риск развития ушиба/гематомы у пациентов, включают определенные генетические нарушения свертывания крови и препараты для разжижения крови, такие как аспирин.
Что понимают под травмой грудных желез
Различают следующие виды повреждений молочных желез, полученных в результате травмы:
- Закрытые. К ним относят ушиб, гематому грудных желез;
- Открытые. Это раны различного характера (резаные, полученные в результате ожога, укуса, колотые);
- Изолированные;
- Комбинированные (сочетанные). Такие повреждения сочетаются с серьезными травмами грудной клетки, например, с переломом и/или ушибом грудины, ребер, с пневмотораксом (скоплением в плевральной полости воздуха), с гемотораксом (наличием в ней крови).
Травма почти всегда вызывает внутреннее кровотечение, повреждение ткани груди или их сочетанию. Наиболее часто встречаются ушиб и гематома груди.
Под ушибом грудных желез понимают повреждение тканей груди травматического характера закрытое, когда значительного нарушения их структуры нет.
Гематома образуется в результате внутреннего кровотечения, которое может быть:
- легким – это простой синяк;
- серьезным, что приведет к значительной гематоме, большому скоплению сгустков крови, которая собирается за пределами кровеносных сосудов. По сути, гематома – это просто более крупный ограниченный синяк, сопровождающийся разрывом сосудов.
Гематома
Распространенность травматических повреждений грудных желез составляет около 2-3% от всех маммологических заболеваний. Но, это просто статистика. На самом деле, травма груди встречается гораздо чаще. В быту, на производстве или во время занятий спортом получить травму груди очень легко. Просто женщина не всегда придает значение возможным повреждениям и не всегда может их вспомнить.
После травмы груди пациентов обычно отправляют на диагностическую визуализацию груди, чтобы оценить изменения в молочной железе, замеченные либо самим пациентом, либо маммологом.
Медикаментозная терапия
При неэффективности указанных методов лечения вазоспазма необходимо прибегнуть к медикаментозным способам коррекции кровообращения.
Препаратом выбора при стойком вазоспазме области сосков является Нифедипин, используемый для расширения периферических сосудов и снижения артериального давления.
Для проведения успешного лечения важна дозировка и кратность приёма препарата. Подобную информацию необходимо обсуждать с лечащим врачом, так как Нифедипин реализуется только при наличии рецепта.
На фоне приёма препарата редко возникают побочные эффекты, за исключением головной боли. Данное средство используется комплексе с указанными методами.
Использование методик нетрадиционной медицины может повлечь за собой сомнительный результат. Поиск причины и разработку тактики лечения рекомендовано предоставить медицинскому специалисту (маммологу), так как вазоспазм необходимо дифференцировать с другими заболеваниями молочных желез.
Подписывайтесь на нашу группу Вконтакте
Причины абсцесса груди
Абсцессы груди обычно вызваны бактериальной инфекцией. Наиболее распространенным возбудителем является метициллинорезистентный S. aureus, за которым следуют коагулазонегативные стафилококки.
Метициллинорезистентный S. aureus
До 40% абсцессов молочной железы имеют полимикробную этиологию, с изоляцией аэробов (стафилококков, стрептококков, энтеробактерий, коринебактерий, кишечной палочки, синегнойной палочки), а также анаэробов (пептострептококки, бактерии Propionibacterium, бактероиды, лактобактерии, бактерии Clostridium, Fusobacterium, и Veillonella).
Анаэробы иногда выделяют при абсцессах и в хронических рецидивирующих случаях. Исследование первичных и рецидивирующих абсцессов молочной железы показало, что у курильщиков анаэробы выявлялись чаще.
Более необычными патогенами могут быть Bartonella henselae (возбудитель болезни кошачьих царапин), микобактерии (туберкулез и атипичные микобактерии), актиномицеты, бруцеллы, грибы (кандиды и криптококки), паразиты и личинки.
К образованию ограниченного очага (абсцесса) приводят:
- Мастит. Абсцессы груди чаще встречаются у кормящих женщин. Согласно обзору научной литературы за 2020 год, лактационный мастит встречается у 2-3 % кормящих женщин, у 5–11% из которых может развиться один или несколько абсцессов. Бактерии могут попасть в грудь через сосок во время кормления грудью или через трещины на соске или ареоле (затемненная область вокруг соска). Заблокированные молочные протоки также могут привести к маститу и при отсутствии лечения – к абсцессу;
- Кисты, опухоли. Эти образования вызывают сдавление, закупорку молочных протоков, последующее присоединение вторичной инфекции вызывает абсцесс;
- Травмы. Гематома воспаляется и образуется гнойный очаг;
- Гормональные нарушения. Эндокринные заболевания, мастопатии, период новорожденности сопровождаются нарушением гормонального фона, когда образуется застой лимфы, крови. Если происходит размножение патогенных бактерий, особенно при ослабленном иммунитете, формируется абсцесс;
- Воспалительные заболевания, такие как пиодермии, лимфадениты, фурункулез, при которых возбудители попадают в молочную железу гематогенным путем;
- Некоторые инфекционные заболевания. Необычные инфекции молочной железы могут быть начальным проявлением ВИЧ-инфекции. Брюшной тиф является общепризнанной причиной абсцессов молочной железы в странах, где это заболевание широко распространено.
Кисты молочных желез
Опухоль молочной железы
Факторы риска абсцессов следующие:
- трещины на сосках;
- диабет или проблемы с иммунной системой;
- пирсинг сосков;
- хирургия грудного имплантата.
Хирургия грудного имплантата
Рак груди редко вызывает боль и воспаление. Однако воспалительный рак груди – это редкий тип раковой опухоли, который может вызывать симптомы, похожие на симптомы абсцесса груди.
Классификация и стадии
По форме течения мастит разделяют на острый и хронический. В первом случае болезнь проявляется острыми болями, резким повышением температуры и сильным распиранием груди. О хроническом течение заболевания можно говорить, если пациента «перетерпела» период острых болей, и они стали менее интенсивными, но не ушли совсем. По прошествии полугода с этого момента можно говорить о хроническом течении болезни.
Хронический мастит создаёт массу проблем. Во-первых, он в любой момент способен принять острую форму и вызвать сильнейшие боли. Во-вторых, может образоваться свищ, который вскрывается только хирургическим путём.
Также мастит разделяют по характеру воспаления. Здесь выделяют гнойный и негнойный заболевания. Они отличаются течением и имеют разные терапевтические назначения.
Стадии болезни обычно протекают последовательно:
- Начальная стадия серозного заболевания. Пациентка чувствует недомогание, как при ОРВИ, локально повышается температура и присутствует боль.
- Следующая стадия заболевания — инфильтративная. Описанные ранее проявления становятся острее, температура тела повышается, в частности грудь становится горячей.
- С выделением гноя. С начала проявления воспалительного процесса должно пройти около трёх дней, когда развивается гнойная форма заболевания. Выделяют несколько форм мастита, которые отличаются степенью поражения и областью локализации болезни.
Может возникнуть тотальный мастит, который поражает грудь в целом. Он требует немедленного вмешательства врачей.
Диагностика травм груди
Некоторые женщины после получения казалось бы незначительной травмы груди не обращаются к маммологу. Кроме того, не все повреждения становятся заметными, что оттягивает визит к врачу. Но в результате любой травмы развивается патологический процесс, который затрагивает кожу, жировую или железистую ткань (все зависит от степени повреждения). Определить характер патологии, ее последствия, способен только маммолог, используя прежде всего визуализирующие методы диагностики.
Вначале проводится осмотр молочных желез, пальпация (стоя и лежа) и выяснение жалоб. Последовательно обследуется каждая грудь, подмышечные впадины и лимфоузлы
В первую очередь необходимо обратить внимание на:
- изменение цвета кожных покровов (есть ли синяки, кровоподтеки, пятна);
- наличие втянутости кожи, соска;
- наличие уплотнений, бугорков, болезненности.
После этого назначается УЗИ. УЗИ молочных желез относится к базовому необходимому методу диагностики травм груди у женщин любого возраста. Картина УЗИ зависит от давности травмы груди. В остром периоде (свежая травма, до 5 дней) структура тканей поврежденного участка нарушена, микрокровоизлияния выглядят как включения гипоэхогенной структуры. В промежуточном (от 5 до 14 дней) периоде гематома выглядит как овальной неправильной формы образование, в котором могут быть гиперэхогенные включения (сгустки крови), стенки образования утолщены.
Затем гематома в норме рассасывается. Если отсутствует лечение могут развиться посттравматические кисты, если была поражена жировая ткань – очаги ее некроза (стеатонекроз или жировой некроз груди).
Такие изменения видны при УЗИ исследовании, поэтому рекомендуется его повтор примерно через 3 недели после травмы. При старых травмах очаги поражения могут выглядеть как участки микрокальцинатов, либо фиброза (если образуется шрам).
Маммография назначается при подозрении на злокачественный процесс, при неоднозначных результатах УЗИ и женщинам после 40-45 лет. Маммограмма не всегда дает точные результаты в отношении ушибов и гематом:
- свежий ушиб может быть не виден;
- он может быть скрыт плотной тканью груди;
- может выглядеть как нормальная железистая ткань груди.
Маммография
Но она позволяет дифференцировать посттравматические изменения от злокачественных. Большую пользу принесет сравнение ранее сделанных снимков (если они есть).
Радиотермометрия (измерение температуры как на поверхности, так и в тканях молочной железы) назначается, чтобы определить наличие воспаления тканей.
Клинический анализ крови назначается, чтобы узнать СОЭ и содержание лейкоцитов (при воспалительном процессе они повышены).
Редко, если не удается установить характер образования перечисленными выше методами, назначается МРТ молочных желез.
Причины боли при лактации
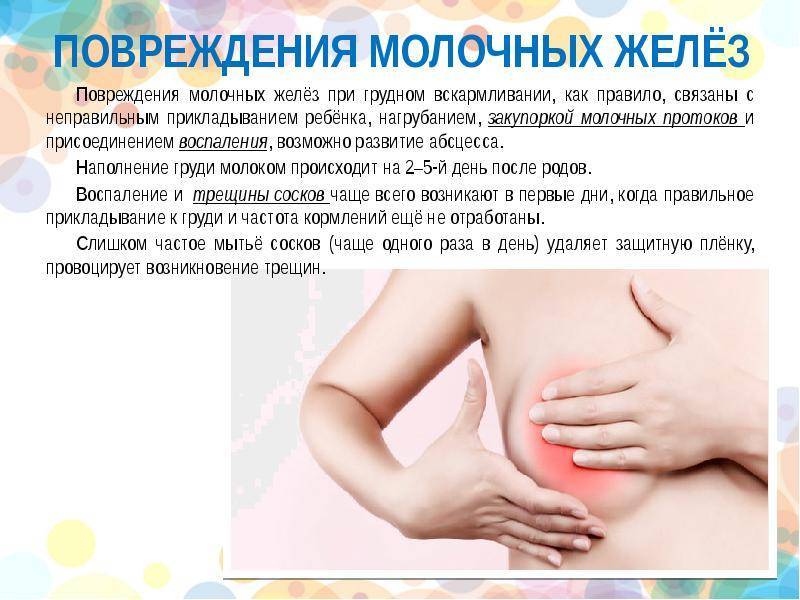
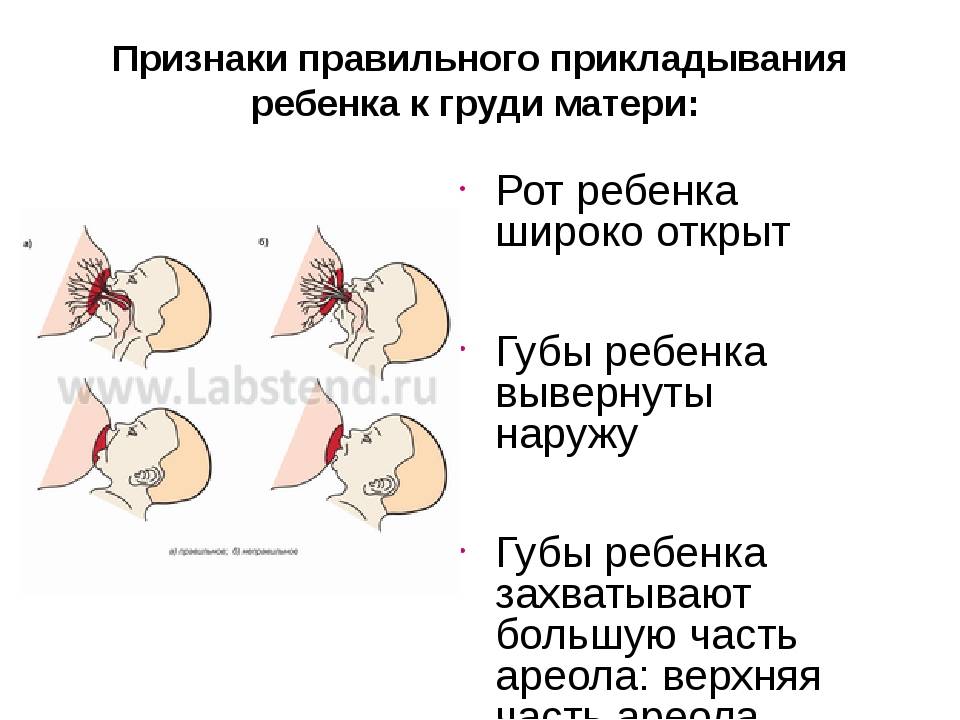
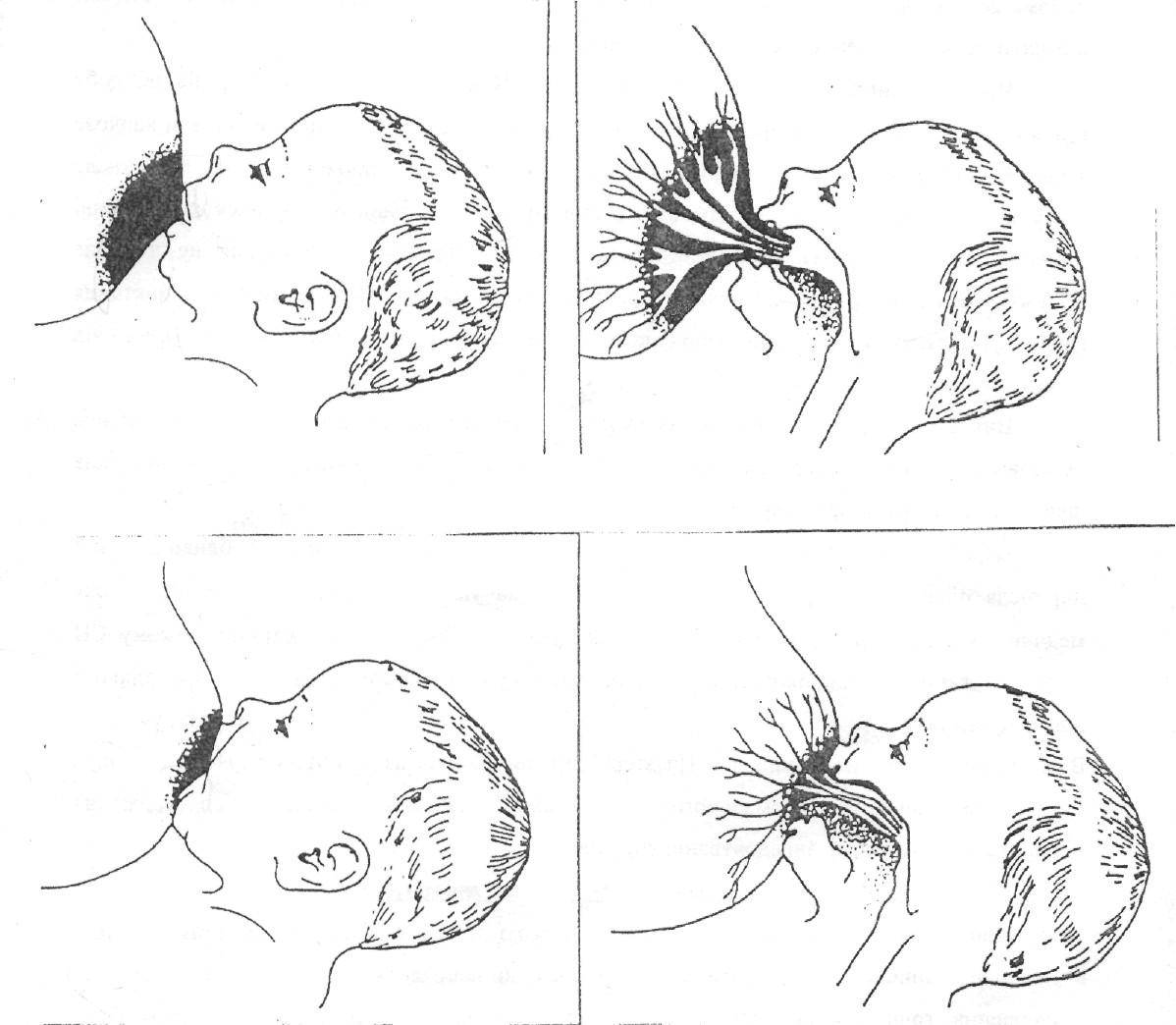
При первом прикладывании ребеночка к молочной железе, болезненность может возникать вследствие того, что кожа груди достаточно нежная, и от интенсивного сосания малыша может проявляться дискомфорт. Однако такие боли должны прекратиться уже через несколько дней. Если же болезненность осталась, и продолжается длительное время, цвет кожи соска изменился, а также были замечены припухлости, то следует немедленно обратиться к врачу. Причинами болевых ощущений могут стать следующие нарушения здоровья молочной железы:
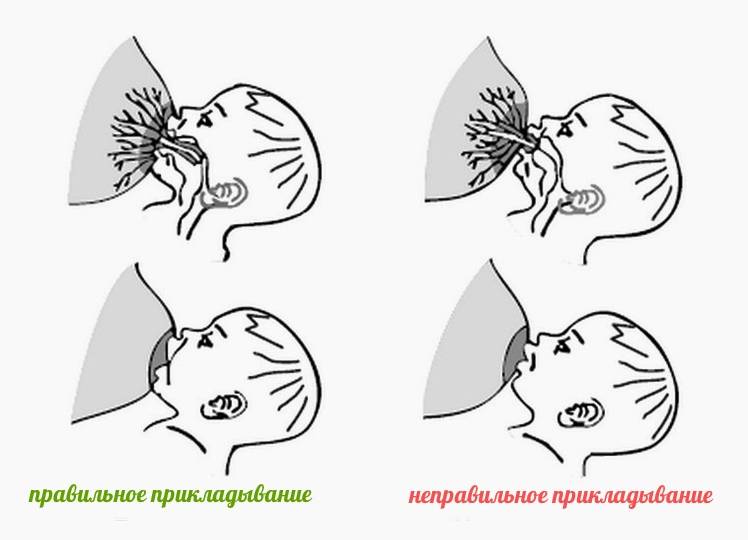
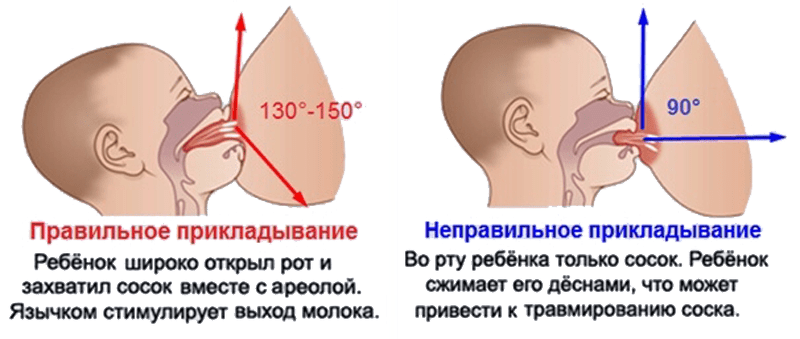
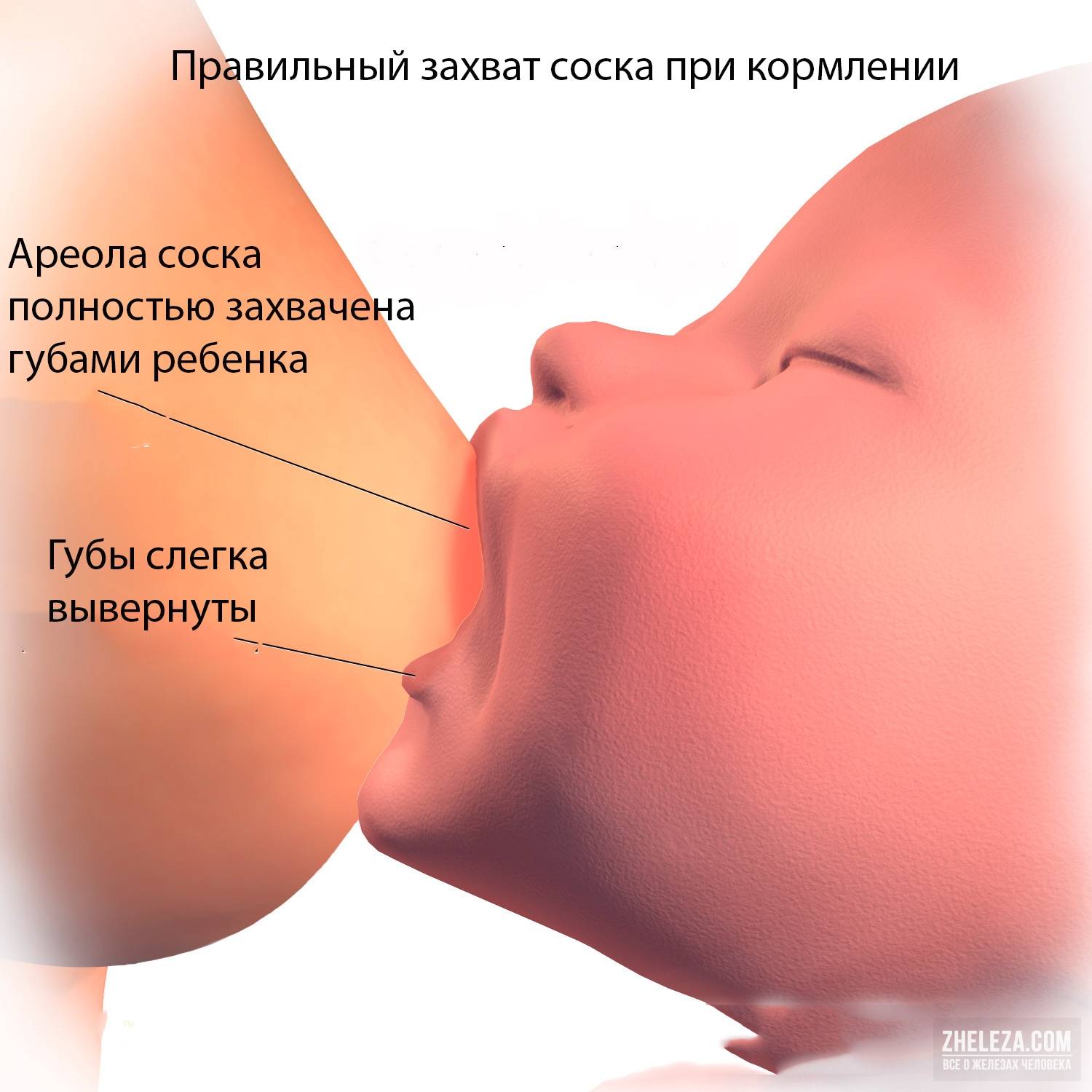
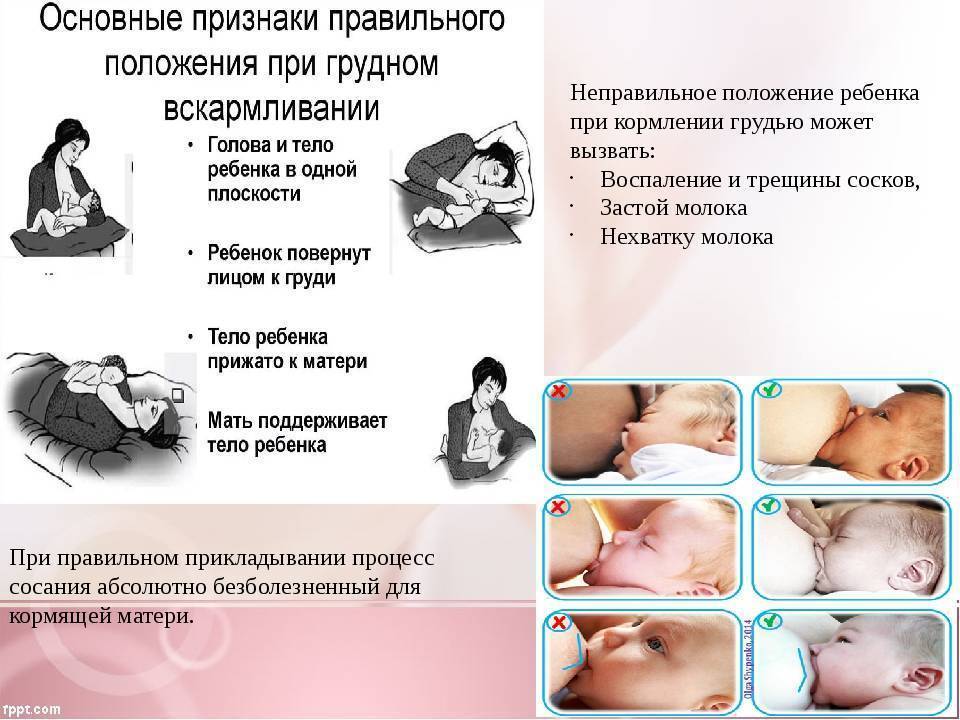
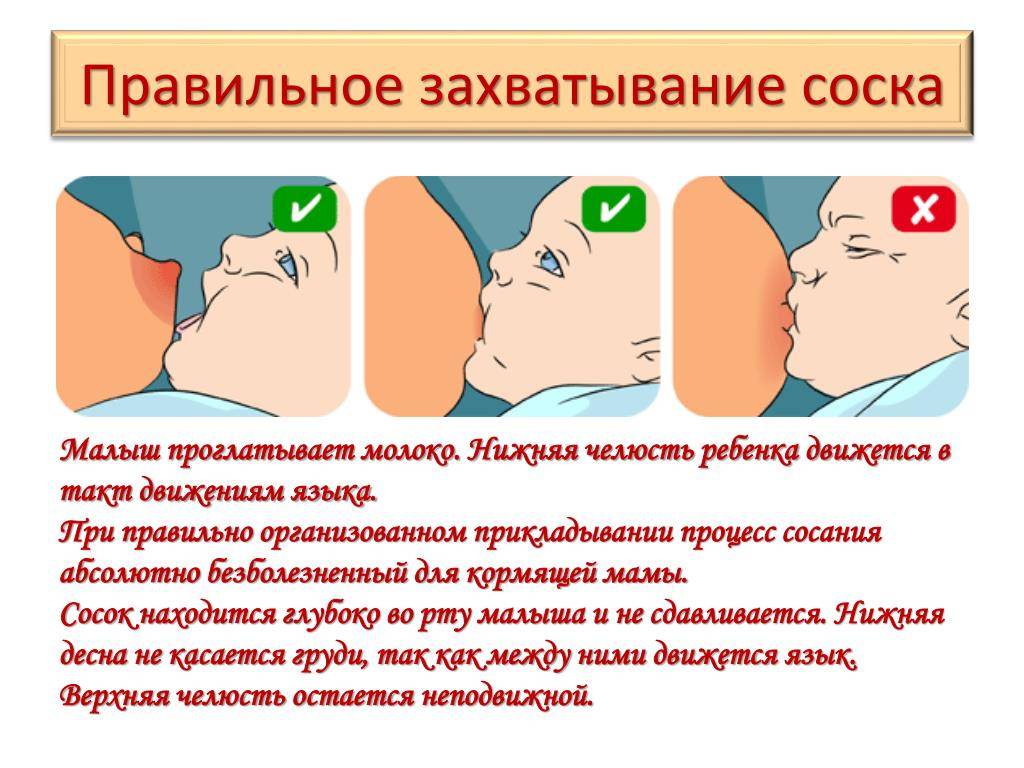
- неправильное кормление грудью;
- болезнь молочных желез – лактостаз;
- резкие приливы молока при кормлении;
- застой молока;
- мастит;
- вазоспазм;
- мастопатия.
Проблемы с кормлением могут привести к другим нарушениям, что впоследствии вызывают расстройства со стороны пищеварительной системы ребенка. Кроме того, при плохом поступлении молока к груди малыш может не наедаться, плохо спать, капризничать.
Нередко болят соски при грудном вскармливании от того, что они потрескались вследствие неправильного кормления, или при прорезывании зубов у малыша. В данном случае, мама мучается от болевых ощущений, кормить становится гораздо сложнее, ребенок страдает от того, что ему не хватает молока. Необходимо вовремя обратится к специалисту за помощью.
Профилактика абсцессов груди при кормлении грудью
Чтобы предупредить абсцессы груди, необходимо:
- правильно прикладывать младенца к груди;
- чередовать грудь, которая предлагается ребенку первой при каждом кормлении, причем продолжать кормление, пока первая грудь не опустошается, если во второй остается молоко – обязательно сцеживать вручную или молокоотсосом;
- следить за чистотой груди, ежедневно мыть водой с мягким мылом и вытирать насухо индивидуальным полотенцем только для груди;
- после кормления грудью протирать соски и ареолы стерильной ватой, смоченной кипяченой охлажденной водой или небольшим количеством грудного молока;
- в конце кормления дать груди высохнуть естественным путем на воздухе;
- ежедневно наносить крем с ланолином на соски и ареолы, чтобы они не растрескивались;
- носить специальный бюстгальтер для кормящих;
- при появлении любых тревожных симптомов (покраснение, боль, уплотнение в молочной железе) своевременно обращаться к маммологу.
Народные методы лечения болезненной менструации
Применение рецептов народной медицины эффективно при первичной дисменорее в комплексе с традиционной терапией. Приём лекарственных настоев возможен только по согласованию с гинекологом и только, как дополнительное лечение, не отменяющее основную терапию. Настои начинают принимать за 2 дня до начала кровотечения и продолжать весь период менструации. Они оказывают расслабляющее, обезболивающее и успокаивающее действие.
Наиболее распространённые рецепты:
- Душица. 1 ст.л. растения залить стаканом кипятка, настаивать 30 минут и процедить. Выпить в течение дня небольшими порциями натощак.
- Малина. 1 ст.л. листьев залить стаканом кипятка, настаивать 15 минут и процедить. Выпить настой за день небольшими порциями.
- Валериана. 2 ст.л. растения залить стаканом кипятка, нагревать на водяной бане 15 минут, остудить и процедить. Употреблять настой 4 раза в день после еды по 2-3 ст.л.
- Корень девясила. 1 ст.л. мелко нарезанных корней залить 0,5 л кипятка, настаивать в термосе 2 часа, затем процедить. Принимать по 0,5 стакана 2 раза в день.
- Морковь. 50 г семян залить 1 л воды, прокипятить на слабом огне 1 минуту, затем настаивать 30 минут и процедить. Средство выпить в течение дня небольшими порциями.
- Мелисса. 2 ст.л. измельчённых листьев залить 400 мл кипятка, настаивать 30 минут и процедить. Принимать по 0,5 стакана 3 раза в день.
- Любисток. 35 г мелко нарезанных корней залить 1 л воды, настаивать ночь в термосе, утром прокипятить на слабом огне 5 минут и процедить. Принимать по 2 ст.л. 3-4 раза в день.
- Пастушья сумка и полынь. Взять по 25 г каждого растения, смешать и залить 1 л кипятка. Дать настояться в термосе 30 минут, затем процедить. Принимать по 150 мл 3 раза в день.
Как остановить менструальную боль и снять спазм
Менструальные спазмы и боль внизу живота обычно возникают с началом кровотечения и длятся в течение нескольких дней. Они могут сопровождаться тошнотой, слабостью и головной болью. Существует несколько способов облегчения боли и спазмов при менструациях.
Нестероидные противовоспалительные препараты. Один из самых простых способов лечения менструальных болей и спазмов – остановить производство простагландинов, вызывающих эти ощущения. Именно таким свойством обладают НПВП, они ингибируют ЦОГ 1 и ЦОГ 2 – ферменты, которые ответственны за выработку простагландинов.
Чаще всего для облегчения дисменореи гинекологами назначаются ибупрофен (Нурофен, комбинированный с парацетамолом Ибуклин) и напроксен. Кроме обезболивающего действия, эти препараты снижают температуру тела, которая с приходом месячных может подниматься до 37,5. Если женщина начинает принимать НПВП за 1-2 дня до наступления менструации, они работают еще лучше.
Но эта группа лекарственных средств может усилить некоторые симптомы дисменореи – тошноту и диспепсические расстройства. Также обезболивающие не рекомендуются женщинам с язвенной болезнью желудка. Перед их применением нужно обязательно проконсультироваться с гинекологом.
Тепло. Воздействие тепла уменьшает менструальные боли и спазмы при условии, что они не связаны с какими либо заболеваниями.
Можно положить теплую (не горячую) грелку на низ живота или принять расслабляющую теплую ванну.
Транскутанный электрический стимулятор нервов (TENS). Это устройство, которое носят над областью боли. Механизм действия устройства зависит от частоты импульсов.
- Принцип высокочастотной TENS. Электрические импульсы стимулируют нервные волокна к блокировке передачи болевых сигналов в сторону мозга. Поэтому болевые ощущения не воспринимаются.
- Принцип низкочастотной TENS. Электрические импульсы приводят к стимуляции выработки собственных эндорфинов, которые естественным образом уменьшаю боль.
Клинические испытания показали, что применение электростимулятора уменьшает менструальную боль с минимальными побочными эффектами. Прибор можно использовать отдельно или в дополнении к фармакологическому лечению дисменореи.
Нужно отметить – TENS уменьшает болевые ощущения в период месячных, но не лечит причину боли, поэтому в любом случае необходимо проконсультироваться с гинекологом.
Массаж и физические упражнения. Доказано, что массаж нижней части спины и аэробные физические упражнения уменьшают судороги и боль, связанные с менструальным периодом. Женщина может применять легкий самомассаж живота, что расслабит мышцы и уменьшит менструальные спазмы.
Гормональная контрацепция. Правильно подобранные оральные контрацептивы (противозачаточные таблетки) уменьшают менструальную боль и спазмы в 90% случаев.
Гормональные препараты препятствуют высвобождению собственных половых гормонов и поддерживают их устойчивое равновесие. Овуляции не происходит, организму не нужно готовиться к беременности, поэтому эндометрий матки разрастается меньше. Мышцы матки меньше сокращаются, снижается выработка простагландинов. Все это приводит к уменьшению болезненных менструальных спазмов.
Аналогичным образом работают не только противозачаточные таблетки, но и все гормональные методы контрацепции.
Болезненные месячные часто беспокоят девочек-подростков. Многие мамы не показывают их гинекологам, боясь, что применение противозачаточных таблеток будет стимулировать сексуальную активность. Клинические исследования показали, что противозачаточные таблетки не оказывают такого действия.
Идеальный вариант для молодых женщин, которые хотят избавиться от дисменореи и предотвратить нежелательную беременность – так называемый “голландский дубль” – презерватив+микродозированный КОК.
С медицинской точки зрения, противозачаточные средства действительно являются лучшим средством от менструальных болей и спазмов, но при условии, что они назначаются гинекологом.
Прием противозачаточных таблеток
Что такое вазоспазм
Вазоспазм – это патологическое состояние, возникающее при чрезмерно активной местной реакции сосудов, проявляющееся в их спазме (ангиоспазм), что приводит к резкой бледности кожи на пораженном участке, нередко сопровождающейся сильной болезненностью.
Подобное явление случается после грудного кормления в области соска и ареолы кормящей женщины, что обусловлено резким сужением капилляров, вен и артериол кожи. Сосуды сжимаются так резко и сильно, что ток крови останавливается, вследствие чего сосок становится белым (синеет, багровеет), а когда сосуды снова расширяются, и кровь приливает обратно, приобретает обычную розовую окраску. Таким образом, боль и изменение окраски кожи связаны со спазмом или расширением артериальных и венозных сосудов кожи.
Вазоспазм обычно диагностируют в первые недели после родов, когда молочные протоки начинают активно функционировать.
По характеру сосудистых изменений ангиоспазм в сосках часто сопоставляют с синдромом Рейно – заболеванием, для которого характерно нарушение притока крови к тканям ступней и пальцев рук под влиянием холода, температурного перепада, психоэмоционального напряжения. У пациентов с болезнью Рейно под воздействием спазма пальцы белеют и сильно болят.
Последствия вазоспазма серьезны для женщины, желающей выкормить малыша материнским молоком. Это состояние ведет к уменьшению выработки питательной жидкости, застойным явлениям, воспалительным процессам в груди, длительно незаживающим трещинам, поскольку уменьшение кровоснабжения соска тормозит процесс регенерации.
Методы профилактики
Первые месяцы жизни ребенка – это огромная ответственность и стресс. В это время организм матери испытывает большие нагрузки, на которые реагирует продолжительной головной болью. Однако, есть выполнять несколько рекомендаций врачей, можно избежать ухудшения самочувствия и других опасных последствий:
- пользоваться подушками и другими приспособлениями для кормления – они снимают нагрузку с позвоночника;
- полноценно питаться, по необходимости принимать комплексы витаминов и микроэлементов;
- уделять время прогулкам – достаточное количество кислорода необходимо для питания клеток головного мозга;
- избегать стрессов и позволять себе периодический отдых.
Хирургическое вмешательство
При зрелых флуктуационных абсцессах требуется хирургическое вмешательство. Очаг воспаления вскрывают, удаляют гной и обрабатывают рану антисептиком, ставят дренаж. Обязательно назначают антибиотики, желательно в соответствии с чувствительностью возбудителя по результатам культурального исследования гноя.
В качестве современного метода лечения абсцесса груди, в том числе лактационного, для дренирования абсцесса может использоваться пункционная аспирация (игла от 18 до 21 размера) с использованием местной анестезии с ультразвуковым контролем (преимущественно) или без него. После аспирации гноя полость абсцесса промывают примерно 50 мл 1% лидокаина и адреналина.
Процедура назначается в течение 5-7 дней или продолжается до тех пор, пока в полости абсцесса не перестанет отображаться жидкость по данным УЗИ или пока аспирируемая жидкость не перестанет содержать гной.
Аспирация дает прекрасное облегчение и косметический эффект (рубцов не остается).
Биопсия, последующие микробиологические и гистопатологические исследования
В обычных случаях, например, при мастите биопсия обычно не показана. Во всех других случаях, таких как подозрение на абсцесс, атипичное представление, неопределенный диагноз или потенциальное осложнение (например, рецидивирующая инфекция или неудача лечения), биопсия оправдана.
Биопсия включает в себя:
- Тонкоигольную аспирационную биопсию, которая может быть выполнена с ультразвуковым контролем или без него;
- Биопсию тканей, которая может быть эксцизионной, инцизионной, вакуумной биопсией.
Тонкоигольная аспирационная биопсия
Биопсия ткани позволяет исследовать вовлеченную ткань на наличие инфекции, гранулематозного воспаления и злокачественности. Иссеченная ткань должна быть направлена на гистопатологическое исследование (цитологическое) на предмет возможной злокачественности и инфекции (например, грибковые пятна и кислотоустойчивые бациллы при туберкулезе), особенно в рефрактерных и рецидивирующих случаях.
Биопсия кожи может назначаться для диагностики воспалительной карциномы молочной железы.
Молоко, выделения из сосков, аспирированный материал или иссеченная ткань должны быть отправлены на окрашивание по грамму, культивирование (аэробное и анаэробное) с чувствительностью, а также грибковые и микобактериальные исследования. Положительная культура указывает на инфекцию, чувствительность используется для выбора антибактериальных препаратов.
Причины чрезмерного производства молока
Иногда может образовываться слишком много грудного молока. Это называется гиперлактацией. Обычно количество грудного молока зависит от потребности. Часто молока вырабатывается слишком много, если обе груди не опорожняются должным образом. Слишком много молока может вырабатываться:
- если новорожденный находится только на грудном вскармливании;
- если ребенок чрезмерно сосет грудь;
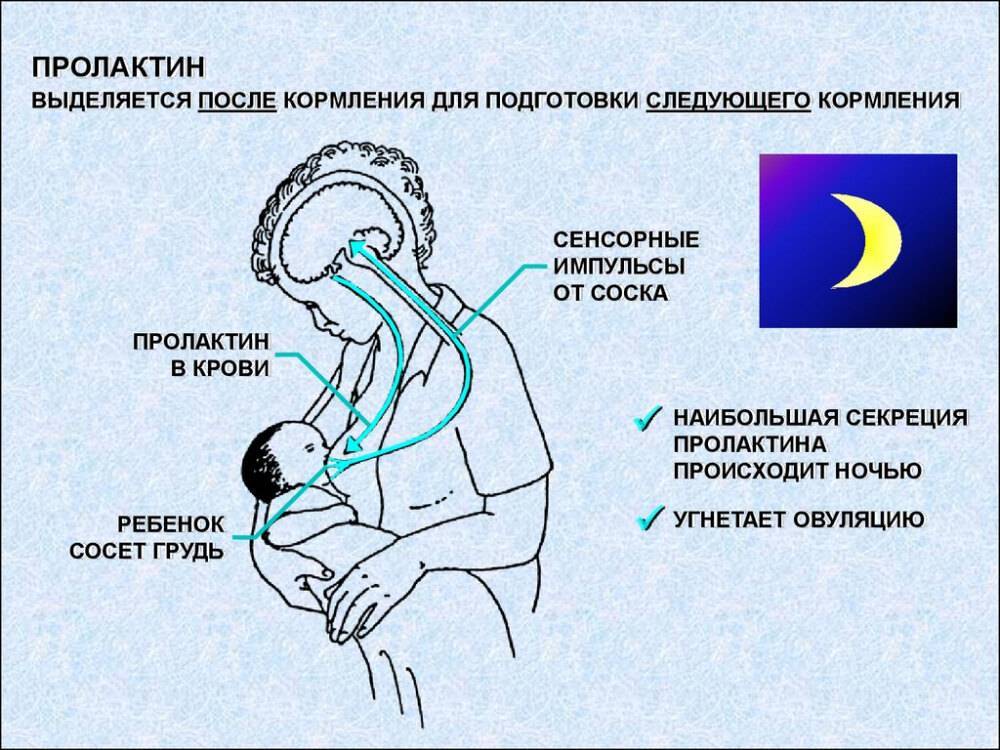
- при повышенном уровне пролактина — этот гормон отвечает за выработку молока; если ребенок отказывается от грудного вскармливания;
- если у матери есть грудные имплантаты, блокирующие поток молока – грудное вскармливание продолжает стимулировать выработку молока, но оно не доходит до ребенка.
Наиболее частые случаи застоя молока:
- в первые дни после рождения ребенка;
- резкое прекращение грудного вскармливания;
- если ребенок вдруг начинает меньше сосать грудь, чем обычно – он переходит к употреблению твердой пищи, болеет или у него плохой аппетит.
Рецепт компота из слив, варенья и джема для кормящей мамы
В сети хранится масса рецептов приготовления блюд из слив. Еще больше собрано в старых тетрадках наших бабушек
Делая выбор в пользу одного из них, важно просто помнить о правилах приготовления здоровой пищи. Ниже представлены простые и легкие рецепты
Компот из слив
Благодаря сниженной концентрации компонентов, компот более полезен для малыша, нежели свежие плоды. Из-за этого некоторые молодые женщины пробуют вводить его в свой рацион уже во второй месяц после родов. Делать это или нет – решать только Вам, но лишь после консультации с участковым педиатром.
Для готовки напитка понадобятся:
- 0,5 кг ягод;
- 0,5 л воды;
- 2 ст. л. сахара.
- Плоды вымыть, удалить из них косточки, так как из тех при нагревании выделяется амигдалин – вещество, провоцирующее развитие синильной кислоты в желудке.
- Сливы выложить в кастрюлю с водой, засыпать сахаром и проварить 5 – 7 минут на медленном огне.
- Пить компот охлажденным.
Через пару месяцев, при отсутствии аллергии, в компот из сливы перед варкой можно добавлять цедру лимона или корицу для придания ему фантастического аромата.
Варенье из слив
Варенье из сливы также считается легким и безопасным для желудочно-кишечного тракта малыша продуктом.
Для его приготовления берут:
- 2 кг ягод (лучше брать терносливу);
- 2 кг сахара.
Плоды вымыть, косточки из них вынуть.
Дольки сложить в кастрюлю и засыпать сахаром, а затем отставить на 60 минут.
После этого кастрюлю ставят на слабый огонь.
По истечении 60 минут можно добавить огонь и довести смесь до кипения
Крайне важно сразу же снять кастрюлю с плиты во избежание пригорания варенья.
Горячим его остается разлить по чистым, стерилизованным банкам и закрутить.
Сливовый джем
Отзывы молодых мам в сети свидетельствуют о том, что они все больше отдают предпочтение джему из слив из-за его особой консистенции. На видео вы найдёте необычный пикантный рецепт джема с добавлением корицы, имбиря и цедры лимона. А ниже в рецепте я привожу вам классический вариант приготовления лакомства.
Для его готовки берут:
- 2 кг ягод;
- 2 ст. кипятка;
- 2 кг сахара;
- 1 ч. л. лимонной кислоты.
- Плоды моют, очищают от косточек и измельчают (режут половинки на четвертинки).
- Затем выкладывают в емкость, заливают кипятком и проваривают 20 минут на максимально медленном огне, все время помешивая.
- По истечении этого времени добавляют сахар в несколько приемов.
- Когда он весь высыпан, образовавшуюся пленку снимают, а джем проваривают еще 40 минут. В самом конце всыпают лимонную кислоту и разливают по банкам.
Приятного аппетита! Подписывайтесь на обновления, а также делитесь статьей в соцсетях. Это была Лена Жабинская, пока-пока!
Лечение менструальных болей по типу заболевания
Лечение дисменореи определяется первичным заболеванием и может иметь кардинально разный врачебный подход.
- Эндометриоз – патологическое разрастание тканей маточной оболочки, вызывающее боль во время менструации, требует хирургического удаления узлов с дальнейшей гормональной коррекцией.
- Гормональные нарушения – если в результате анализа крови на гормоны у пациентки выявляют нарушения гормонального фона, рациональным решением станет прием гормональных препаратов, которые подбираются специалистом индивидуально, в зависимости от выявленных нарушений.
- Инфекционно-воспалительные процессы – как уже упоминалось, причиной дисменореи также может стать воспаление органов малого таза, которое часто носит инфекционный характер. Причиной такого явления может выступать, в частности, инфекция, передающаяся половым путем. Лечиться в этом случае придется антибиотиками, которые доктор подберет на основании чувствительности выявленного возбудителя.
- Расширение тазовых вен – устраняется путем приема сосудосуживающих препаратов.
- Опухоли органов малого таза – любые новообразования тазовой локализации, как злокачественные, так и доброкачественные, могут сопровождаться болями, которые усиливаются во время месячных. Лечение в таких ситуациях может потребовать оперативного вмешательства, которое в большинстве случаев выполняется современным методом лапароскопии. Стоит добавить, что лапароскопия не требует рассечения стенки живота, не оставляет безобразных шрамов. Восстановление после процедуры происходит очень быстро и без осложнений.
- Спаечный процесс – так же, как и новообразования, дисменорея, возникающая по подобной причине, лечится чаще всего лапароскопическим путем.
Необходимость хирургического вмешательства появляется лишь при тяжёлой форме дисменореи, которая обусловлена наличием патологий органов репродуктивной системы женщины.
Патологии молочной железы в период кормления
Примерно на 3–4 сутки после родов у молодых мам начинается повышение секреции молока. При сопутствующей неполной проходимости выводящих протоков может произойти кумуляция жидкости в грудных железах. Это приводит к уплотнению и болезненности груди, а также к субфебрильной температуре тела. Нужно обратиться к врачу, чтобы не пропустить воспалительный процесс.
Для профилактики застойных состояний, очень полезен массаж, полное опорожнению молочной железы самостоятельно или с помощью молокоотсоса. В первые дни кормления могут появиться трещины и кровотечение из сосков, которые мешают грудному вскармливанию и существенно ухудшает самочувствие в первые дни после родов. Чтобы этого избежать, используйте pH нейтральные средства для мытья груди, специальные бюстгальтеры для кормящих и впитывающие прокладки.
Массаж груди
На 2-3 неделе после родов достаточно часто развивается воспаление молочной железы. Оно развивается вследствие бактериального заражения, а трещины на сосках способствуют развитию инфекции. Болезнь начинается внезапно и дает гриппоподобные симптомы, такие как озноб, миалгия, лихорадка. Сама грудь очень напряженная, покрасневшая, плотная. Развивается мастит.
Лечение основано на применении антибиотиков и регулярном опорожнении железы от молока. Придется отказаться от грудного вскармливания. Чтобы не допустить воспаления, нужно правильно прикладывать ребенка к груди, полностью сцеживать молоко и заботиться о гигиене.
Симптомы
Самый распространённый вид мастита послеродовой, симптомы мастита ярко выражены и представляют собой следующие проявления:
- уплотнение в груди, которое отлично определяется при пальпации;
- краснота кожи;
- локальная гиперемия (только в области молочных желёз);
- лихорадка;
- общие симптомы интоксикации.
Часто мастит развивается без выраженных симптомов застоя молока у женщин, выкармливающих малыша грудью. При развитии болезни и отсутствии квалифицированного лечения боль становится острой, уплотнение увеличивается в размерах, а температура тела становится выше.
Выкармливание становится настоящим испытанием. В грудном молоке могут быть обнаружены кровь и гнойные массы.
Мастит способен развиться у неоднократно рожавших женщин старшего возраста. Симптомы мастита такого типа схожи с онкологией. Нагноения обычно не происходит. Плотность прощупывается в районе соска, сопровождается инфильтрацией тканей.
У новорожденных детей может возникать мастит. Обычно он является следствием остаточного воздействия гормонов матери на организм ребёнка. Если обнаружен гной при надавливании, потребуется помощь хирургов. В остальных случаях симптомы проходят за несколько дней без последствий для ребёнка.